Мигрень. Головная боль при мигрени. Признаки мигрени.
Добавил пользователь Алексей Ф. Обновлено: 09.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Головная боль – одна из самых частых жалоб пациентов при обращении к семейному врачу или врачу-неврологу. Причиной возникновения синдрома головной боли может быть целый ряд факторов.
Головные боли различаются по продолжительности, характеру, интенсивности. По своему происхождению они делятся на первичные и вторичные. Первичные головные боли – самостоятельная патология, при которой головная боль – это первая и основная жалоба. К ним относятся мигрень, головная боль напряжения, пучковая головная боль. Причиной вторичных головных болей являются заболевания, возникшие вследствие поражения черепных структур (черепно-мозговая травма, опухоли, инфекции головного мозга, сосудистая патология) или появившиеся впервые в связи с другой болезнью. В данной статье речь пойдет об одной из форм первичной головной боли, а именно – мигрени.
Наиболее часто встречаемые формы мигрени
Мигрень – это вид головной боли, который характеризуется периодически повторяющимися приступами пульсирующей головной боли, нередко с односторонней локализацией и достаточной интенсивностью, что затрудняет повседневную активность человека.
Мигрень может усиливаться при подъеме по лестнице, при физической нагрузке. Такая боль сопровождается как минимум одним из следующих симптомов: тошнотой, рвотой, повышенной чувствительностью к свету и звуку. Длительность приступа обычно составляет от 4 часов до 3 суток. Эти признаки характерны для мигрени без ауры (80% случаев). Мигрень с аурой (до 20% случаев) включает в себя, помимо описанного выше, комплекс обратимых неврологических симптомов, предшествующих приступу. К ним относятся:
- полностью обратимые зрительные расстройства (мерцающие пятна, полосы, нарушение зрения);
- полностью обратимые чувствительные симптомы (ощущение покалывания, онемение);
- полностью обратимые нарушения речи;
- полностью обратимые искажения восприятия размеров и формы предметов.
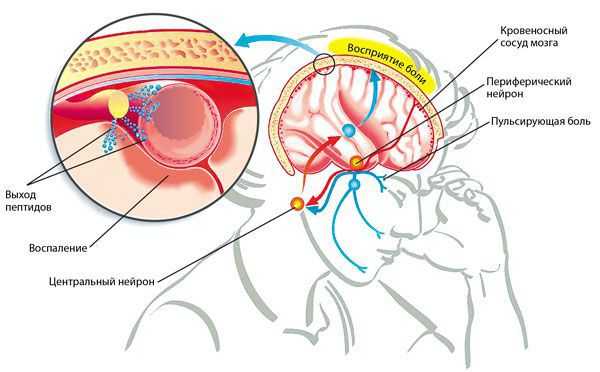
Доказано, что в основе мигренозной головной боли лежат нейрогенное воспаление и вторичная дилатация (стойкое расширение) сосудов.
У большей части пациентов, страдающих мигренью, имеется указание на семейный характер заболевания.
У пациентов, страдающих мигренью, повышена возбудимость клеток головного мозга, которая усиливается при воздействии внешних и внутренних мигренозных провокаторов. Чаще всего приступы вызывают эмоциональный стресс, изменения погоды, менструация, голод, недосыпание или избыточный сон, некоторые пищевые продукты (шоколад, цитрусовые, бананы, жирные сыры) и прием алкоголя. В ответ на возбуждение мозговых структур выделяются специфические белки, вызывающие расширение мозговых сосудов и активацию болевых рецепторов их стенок. Болевые импульсы поступают в сенсорную (воспринимающую, чувствительную) кору головного мозга, что формирует ощущение пульсирующей боли.
Какие заболевания могут стать причиной головной боли?
Мигрень относится к первичной головной боли, когда отсутствуют заболевания, которые могли бы спровоцировать приступ. Однако вторичные головные боли, то есть вызванные другими заболеваниями, могут напоминать мигрень.
Поэтому врач обычно проводит тщательное обследование больного с целью уточнения причины мигренеподобных состояний, т. к. от этого зависит тактика лечения пациента.
Ниже перечислены возможные источники вторичных головных болей:
- травма головы и/или шеи;
- сосудистые поражения шейного отдела позвоночника;
- несосудистые внутричерепные поражения (например, опухоли головного мозга, внутричерепная гипертензия различного происхождения);
- прием медикаментов и/или их отмена;
- инфекции;
- нарушение структур черепа и лица;
- психические заболевания.
В первую очередь следует обратиться к врачу-терапевту или врачу общей практики. Как правило, при мигрени не выявляется никаких изменений в соматическом и неврологическом статусе. При их обнаружении врач даст направление на лабораторно-инструментальные обследования и консультацию профильных специалистов: врача-невролога , эндокринолога , кардиолога , стоматолога, оториноларинголога для исключения/подтверждения вторичной головной боли.
Диагностика мигрени и дополнительные обследования при подозрении на вторичную головную боль
Подробный расспрос пациента – основа правильной диагностики. При подозрении на мигрень врач может назначить пациенту лабораторно-инструментальные обследования, которые подбирает индивидуально в зависимости от предполагаемых причин развития головной боли.
Клинический анализ крови с развернутой лейкоцитарной формулой. Одно из основных лабораторных исследований для количественной и качественной оценки форменных элементов крови. Включает цитологическое исследование мазка крови с подсчетом содержания разных форм лейкоцитов и определение скорости оседания эритроцитов и микроскопией мазка при наличии патологических сдвигов.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
Мигрень
Вестибулярная мигрень - симптомы и лечение
Что такое вестибулярная мигрень? Причины возникновения, диагностику и методы лечения разберем в статье доктора Калинкиной Марины Эроловны, невролога со стажем в 9 лет.
Над статьей доктора Калинкиной Марины Эроловны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Мигрень — это наследственный, рецидивирующий, многофакторный тип головной боли, затрагивающий около 15% населения в возрасте от 22 до 55 лет [1] . Как правило, первые приступы начинаются в детстве, особенно в период полового созревания. Болезнь чаще затрагивает женщин, чем мужчин (соотношение женщин и мужчин — 3: 1) [2] .
Вестибулярная мигрень — один из видов мигрени, который сопровождается ощущением мнимого вращения, движения окружающих предметов или самого больного в пространстве до и во время приступа сильной боли. Неспецифических жалобы, к примеру, ощущение дурноты, слабости, «легкости в голове» или приближающейся потери сознания могут быть никак не связаны с вестибулярной мигренью.
Этот тип мигрени иначе называют ассоциированным с мигренью головокружением; мигренозной вестибулопатией; доброкачественным рецидивирующим системным головокружением или базилярной мигренью.
Обычно люди при слове «мигрень» представляют себе приступ головной боли с тошнотой, светобоязнью и звукобоязнью, но без головокружения. Но именно головокружение является отличительным признаком вестибулярной мигрени. 10 % от всех случаев мигрени приходится именно на этот тип. Вестибулярная мигрень занимает второе место среди причин всех первичных головокружений у пациентов, госпитализированных в отоневрологические клиники стран Европы и США [3] .
Основной причиной возникновения мигрени считается генетическая предрасположенность. Но у приступов могут быть пусковые факторы (триггеры), индивидуальные для каждого пациента. Например, приём или длительное отсутствие пищи, количество сна, конфликтные ситуации, смена часовых поясов, спортивные нагрузки, менструации, прием лекарств, секс [15] .
В 2019 году были опубликованы данные о влиянии бактерий полости рта на выделение оксида азота из некоторых продуктов пищи с последующим запуском мигренозного приступа [13] . Таким образом, общепризнанная диета при мигрени [14] , заключающаяся в исключении определенных продуктов питания, получила научную основу.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вестибулярной мигрени
Мигренозное головокружение сопровождается особыми признаками, которые на осмотре способен оценить только врач-невролог. Впервые возникший приступ мигренозного головокружения зачастую имитирует инсульт в вертебро-базиллярном бассейне (мозжечке), поэтому вероятнее всего, после первого в жизни приступа пациента будет осматривать невролог инсультного отделения.
Инсульт в мозжечке проявляется головокружением, неустойчивостью при ходьбе, рвотой, тошнотой, головной болью без чётких границ. Эти симптомы характерны и для приступа вестибулярной мигрени, но при вестибулярной мигрени есть определенные яркие стадии приступа (подробнее в разделе 4 — Классификация болезни). Каждый невролог решает сам, на какие признаки будет опираться у больного в постановке своего диагноза, поэтому самостоятельно пытаться разобраться, был это инсульт или приступ мигрени, не рекомендуется.
Вестибулярная мигрень протекает в виде приступов, которые характеризуются внезапным возникновением умеренного или выраженного головокружения и часто сопровождаются неустойчивостью и мигренозной головной болью. Мигренозная головная боль отличается от других видов головной боли:
- чаще она односторонняя, чем двусторонняя;
- пульсирующая;
- усиливающаяся при движении глазных яблок.

Такой приступ продолжается от нескольких минут до нескольких часов, реже — более суток. В период приступа головокружения могут возникать: рвота и спонтанный нистагм — едва заметное подергивание глаз, диагностируемое при помощи неврологического молоточка, чувствительная реакция на запахи, звуки и свет.
— головокружение уменьшается постепенно, может усиливаться при изменениях положениях головы.
Признаки, характерные для мигренозного головокружения:
- нет выраженного постоянного снижения слуха или шума в ушах;
- головокружение длиться от 20 минут до нескольких часов;
- полный регресс симптоматики даже при частых приступах;
- хорошо помогают препараты от мигрени;
- сохраняется нормальная подвижность шеи [3][21] .
Патогенез вестибулярной мигрени
Патогенез мигрени точно неизвестен. Имеется четыре основные гипотезы о том, как возникает мигрень:
— сосудистая гипотеза: резкое сужение внутричерепных сосудов приводит к ауре или фокальным неврологическим симптомам, а за ней следует их расширение, что и вызывает головную боль). Тем не менее неврологи не считают мигрень болезнью «плохих» сосудов, нуждающихся в очищении капельницами. Механизм возникновения мигрени гораздо сложнее;
— нейрогенная: импульсы, поступающие в ствол головного мозга, приводят к медленно распространяющейся кортикальной депрессии, за которой следует расширение и воспаление черепной сосудистой сети);
— комбинированная тригеминально-васкулярная теория патогенеза мигрени: во время приступа мигрени нарушается нормальное взаимосвязь между тройничным нервом и кровотоком в головном мозге.
— гипотеза дисфункции ионных каналов и дисбаланс нейротрансмиссеров в головном мозге. Все эти физиологические особенности могут передается генетически [4] .
На данный момент учёные обнаружили множество вариантов генов, предположительно связанных с появлением мигрени. Многие из которых кодируют белки, которые участвуют в регуляции нейротрансмиссии глутамата и правильном формировании синаптической пластичности. Это подтверждает наиболее убедительную гипотезу об обобщенной гипервозбудимости нейронов и анатомических изменениях, наблюдаемых в мозге при мигрени [21] .
Классификация и стадии развития вестибулярной мигрени
В классификации мигрени существуют различные виды. Название каждой из них, как правило, характеризует то, как проходит фаза ауры. Например, если у человека в ауре выпадает зрение, то — офтальмоплегический тип, если парализует половину тела, то — гемиплегический тип, если проявляется болями в животе — то абдоминальный, если проявляется головокружением — вестибулярный.
В 2018 году вышла Международная классификация головной боли 3-го пересмотра (ICHD-3) [22] . По ней к головной боли с вестибулярным головокружением можно отнести мигрень с мозгостволовой аурой (migraine with brainstem aura) — в классификации упоминается, что ранее болезнь с таким симптомами (в том числе с головокружением) называли "базилярной мигренью". В МКБ-10 мигрень с аурой, в которую входит также базилярная мигрень, находится под кодом G43.1 [17] .
Приступы мигрени часто начинаются с предупреждающих признаков (продромы). Их условно можно отнести к первой стадии заболевания.
К продроме мигрени относят изменение настроения, раздражительность, депрессию или эйфорию, утомляемость, спазмы мышц (особенно шеи), запор или диарею, чувствительность к запахам или звукам. Средняя продолжительность этой стадии — от 2-х часов до 2-х суток.

Следом идет условная вторая стадия — аура. К ауре относят различные преходящие, полностью обратимые неврологические нарушения:
- частичное изменение поля зрения из-за мерцающего объекта;
- выпадение зрения, нарушающее способность читать или управлять автотранспортом;
- нарушение речи;
- снижение силы в конечностях.
Эти признаки встречаются не при всех видах мигрени и не у всех пациентов. У людей с вестибулярной мигренью головокружение чаще всего начинается именно на стадии ауры, в некоторых случаях только этим симптомом данная стадия ауры и выражается. Длится эта фаза от нескольких минут до 1 часа.
Затем идет болевая фаза. Головная боль пульсирует, усиливается с увеличением внутричерепного давления и проявляется вместе с тошнотой, рвотой и ненормальной чувствительностью к свету, шуму и запаху. Головокружение как проявление ауры может либо завершиться в начале болевой фазы, либо продолжаться до полного завершения приступа. Длится болевая фаза от 4-х до 72-х часов.
Осложнения вестибулярной мигрени
Любой тип мигрени может осложниться мигренозным статусом — это означает, что приступ мигрени продолжается непрерывно более 3 суток. В таком случае необходима безотлагательная консультация невролога для решения вопроса о госпитализации.
Неврологи часто используют термин мигренозный инсульт, но это означает лишь то, что инсульт произошел во время приступа мигрени [5] . Остаётся неясным вопрос, сама ли мигрень становится его причиной, или ее наличие указывает на предрасположенность к инсультам. На данный момент открыто множество генетических заболеваний, которые сочетают в себе высокий риск ишемического инсульта и мигрени, например, CADASIL (артериопатия церебральная аутосомно-доминантная с субкортикальными инфарктами и лейкоэнцефалопатией) [6] , или наследственные патологии свертываемости крови [7] . Потому у таких людей может произойти инсульт на фоне банального приступа мигрени. Причинно-следственная связь между этими двумя событиями продолжает изучаться.
Некоторые исследования неоднократно указывали, что у женщин страдающих мигренью может незначительно повышаться риск ишемического инсульта и инфаркта [11] . Однако проведенные в 2019 году исследования выявили лишь один случай, на который стоит обратить внимание — начало мигрени после 50 лет [10] . Со временем мы получим больше данных об осложнениях и рисках этого заболевания.
Если человек замечает увеличение частоты приступов мигрени, ауру дольше 60 минут, нетипичные проявления ауры или приступа (затруднение речи, слабость с одной стороны, двоение в глазах или потеря зрения на одни глаз), то это повод экстренно обратиться в приемный покой инсультного отделения.
К редким осложнениям мигрени относится персистирующая (переходящая в хроническую) аура без инфаркта, когда у пациента с мигренью и аурой симптомы ауры сохраняются в течение одной недели и более, при этом МРТ и КТ не выявляют инфаркта [9] . Также встречаются эпилептические приступы, вызванный мигренозной аурой, когда у пациента с мигренью и аурой во время или в течение 1 часа после приступа возникает эпилептичекий припадок. В литературе иногда обозначается как мигрень-эпилепсия (мигралепсия).
Диагностика вестибулярной мигрени
Диагноз "вестибулярная мигрень" ставит невролог, отоневролог или отоларинголог, специализирующийся на диагностике и лечении головокружений.
Несмотря на то, что болезнь встречается часто, диагностировать вестибулярную мигрень непросто. Подтвердить этот вид мигрени даже при помощи самого современного инструментария невозможно [3] , потому врач должен опираться исключительно на совокупность жалоб, анамнез жизни пациента, данные осмотра, сопутствующие заболевания, условия возникновения приступов и на эффект от препаратов.
Чтобы достоверно установить диагноз "вестибулярная мигрень", врачи используют следующие критерии [3] :
- Эпизодическое ощущение неустойчивости или вращательное головокружение при поворотах головы, другие иллюзии движения.
- Мигренозных симптомы: мигренозная головная боль, фотофобия, фонофобия или аура во время по крайней мере двух приступов головокружения.
- Другие причины головокружения исключены с помощью обследования.
- Положительный эффект препаратов для лечения мигрени.
- Специфичные для мигрени пусковые факторы: некоторые продукты, прием гормональных контрацептивов, изменение режима сна и отдыха, переутомление.
При диагностике врач обычно спрашивает, не было ли у пациента аналогичных симптомов ранее. Или если они были, насколько они были интенсивными? Достоверный диагноз можно поставить только после возникновения нескольких подобных приступов. При первом эпизоде предполагаемого мигренозного головокружения нередко проводят МРТ или КТ для исключения патологии задней черепной ямки (но это не обязательное обследование).
Наблюдение за больными с точно установленным диагнозом "вестибулярная мигрень" показывает, что спустя 8 лет диагноз остался неизменным в большинстве случаев. Гораздо реже в последствие у больного находят другое вестибулярное заболевание. Это говорит о высокой достоверности описанных диагностических критериев.
Лечение вестибулярной мигрени
Лечение любого типа мигрени бывает двух видов и не допускает самостоятельного назначения лекарств.
В начале приступа для его купирования используют симптоматическое лечение с возможной комбинацией с кофеином:
- при нетяжелых приступах — нестероидные противовопалительные средства, аспирин,
- при средне-тяжелых и тяжелых приступах при отсутствии противопоказаний (которых достаточно много) используют триптаны и производные спорыньи.
Специфическим лекарством во время мигренозного головокружения является бетагистин [3] , так как он тормозит нейроны вестибулярного аппарата, таким образом купируя головокружение.
Для профилактики повторных приступов мигрени используют рецептурные препараты, относящиеся к классу
- противоэпилептических средств (вальпроевая кислота, топиромат, габапентин);
- бета-блокаторов (атенолол, пропраналол,метопролол);
- блокаторов кальциевых каналов (верапамил);
- антидепрессантов (амитриптилина, СИОЗСиН, СИОЗС).
Обычно их назначает невролог, если приступы мигрени часты (2-3 раза в неделю) и снижают качество жизни пациента, средний срок — от 2 недель до нескольких месяцев. Как мы видим, при мигрени не используют ноотропы и антиоксиданты, распространенные на территории СНГ.
При мигрени не используют ноотропы и антиоксиданты, распространенные на территории СНГ.
Вылечить мигрень раз и навсегда нельзя, но сделать приступы редкими и короткими возможно, если скорректировать образ жизни и провести медикаментозную профилактику.
Умеренной эффективностью обладает когнитивно-поведенческая терапия (КПТ), направленная на преодоление стресса, коррекцию болевого поведения, обучение психологической и мышечной релаксации [16] .
Самое перспективное лекарство, которое разрабатывается в настоящее время — это гуманизированные моноклональные антитела к CGRP (пептида, связанного с геном кальцитонина). Разработка этих моноклональных антител направлена как на сам CGRP, который связывают с появлением мигрени, так и на его рецепторы. В недавних исследованиях нейтрализующие гуманизированные моноклональные антитела против CGRP вводили путем инъекции для профилактики рецидива мигрени, что показало многообещающие результаты. Примечательно, что одна инъекция может предотвратить или значительно уменьшить приступы мигрени в течение 3 месяце [21] .
Прогноз. Профилактика
В большинстве случаев мигрень имеет благоприятный прогноз для жизни человека, но оказывает отрицательное воздействие на качество жизни и трудоспособность [12] .
Пациентам с мигренью, особенно молодым женщинам с аурой, доктор Гретхен Титджен, профессор и заведующая кафедрой неврологии Толедского университета советует пройти обследование от таких факторов риска, как гипертония и гиперлипидемия [8] . Ещё одна рекомендация — поддержание здорового веса и отказ от курения для снижения риска инсульта и сердечных заболеваний, что также может снизить частоту мигрени.
Женщина, испытывающая мигрень с аурой, должна избегать использования оральных контрацептивов, содержащих этинилэстрадиолы, так как они увеличивают свертываемость крови и предрасполагают к образованию сгустков в артериях и венах.
Низкодозированные КОК (с содержанием этинилэстрадиола менее 35 мкг) могут использоваться у большинства женщин с мигренью без ауры. Противопоказаниями к назначению эстрогенов служат наличие мигрени с аурой, нарушений свертываемости крови, сахарный диабет, артериальная гипертензия, а также курение [20] . При мигрени с аурой риск инсульта в случае применения КОК повышается в 8 раз. У пациенток, страдающих мигренью с аурой, в случае сочетания курения и приема КОК риск инсульта повышается в 34 раза.
Также часто в инструкциях к гормональным контрацептивам есть описание мигрени в разделе побочные эффектов.После начала приема КОК необходимо тщательно следить за частотой приступов мигрени в течение первого месяца применения.
Для тех, кто часто страдает от мигрени, существует специальная диета [14] . К примеру, при мигрени категорически не рекомендует употреблять:
- сыры длительной выдержки (рокфор, чеддер);
- консервированные, солёные, маринованные, копчёные, острые продукты;
- алкогольные напитки: вермут, пиво, эль;
- орехи;
- консервированные и маринованные соевые и бобовые продукты, соевый соус.
Ведение дневника питания помогает выявлять пусковые факторы мигрени (триггеры).

Мигрень – это болезнь, выражающаяся в приступах сильной боли в определённой части головы, причины возникновения, симптомы и признаки которой крайне разнообразны, а лечение назначается только после тщательной диагностики. Заболевание может передаваться по наследству, однако у отдельных людей развивается и само по себе.
Женщины страдают от гемикрании чаще мужчин. Особо вырастает вероятность регулярных приступов в период гормональных изменений в организме. Выделяют несколько типов болезни зависящих от причин возникновения, возраста пациента и сопутствующих симптомов.
Иногда полностью избавиться от мигрени невозможно, но купировать ее прогрессирование, уменьшить количество и продолжительность приступов, получается благодаря правильно подобранной терапии.
Причины возникновения
Как проявляется мигрень, специфика симптомов, зависит от того, из-за чего и почему бывает заболевание у человека, причины возникновения определяюще влияют на симптоматику и продолжительность периодов приступов головных болей.
Точного объяснения, из-за чего развивается гемикрания, у врачей нет до сих пор. Это бывает генетическая предрасположенность, результат неправильного образа жизни, колебания гормонального фона, травмы.
Причин развития заболевания хватает. Наиболее распространенные:
- Малоподвижный образ жизни. Постоянное сидение в одной позе, напряжение мышц шеи, провоцируют спазм сосудов головного мозга, развитие болезни. Необходимо регулярно делать массаж, разминаться.
- Физическое переутомление. Чрезмерные, продолжительные нагрузки без перерыва на полноценный отдых, крайне негативно сказываются на организме.

- Эмоциональная нестабильность. Стресс, утомленность, постоянное давление сильных эмоций, депрессия – все это опасные факторы.
- Вредные привычки. Злоупотребление алкоголем, курение табака и употребление психоактивных веществ плохо влияют на кровообращение в тканях мозга.
- Избыток кофеина, получаемого как из кофе, так и из других продуктов.
- Недостаток или избыток сна.
- Гормональные колебания во время цикла, на фоне беременности, наступления климакса.
- Применение отдельных групп лекарств.
- Голодание, агрессивные диеты.
- Вещества, содержащиеся в некоторых продуктах питания.
- Резкий свет, громкая музыка, неприятные запахи.
Для каждого пациента то, как проявляется мигрень и из-за чего она возникает, происходит и выражается в своих особенностях.
Симптомы
Для мигрени, в качестве неизменного появляющегося симптома, характерна только головная боль, а из-за чего она может быть, определяется своими механизмами. Также у каждого по-своему проявляются и признаки начала развития болезни. Нередко это зависит от того, есть ли аура перед началом болевых ощущений или нет.
Если есть аура, то характерно появление:

- зрительного искажения предметов, цветов, расстояния;
- блики, точки, линии перед глазами, сужение обзора;
- онемение кожи, покалывание на кончиках пальцев;
- ощущение странных вкусов во рту;
- заложенность ушей, шум или звон;
- нарушение речи, восприятия действительности;
- судороги, проблемы с вестибулярным аппаратом, в серьезных случаях возникает частичный паралич конечностей.
Во время приступа, одновременно с болью можно почувствовать:
- тошноту, после рвоты становится легче;
- потерю аппетита;
- апатию, усталость, сонливость;
- слабость, чувство недомогания;
- снижение физической, интеллектуальной продуктивности;
- светобоязнь;
- звукобоязнь;
- сильное головокружение;
- потливость.
При попытках двигаться, негативная симптоматика усиливается, продолжительность болезненных ощущений увеличивается.
Длиться рецидив гемикрании может от нескольких часов до 3 суток. Возможен также вариант серии коротких приступов от получаса с короткими перерывами.
Если боль не проходит больше 2 суток, необходимо срочно обратиться в клинику для амбулаторного лечения.

Фазы развития приступа
Заболевание мигрень – это сложно описываемое явление, причины появления приступов которого для каждого пациента свои. Однако установив тип болезни, возможно разделить приступ на типичные фазы протекания, что позволяет купировать его до наступления болезненных ощущений.
Всего выделяют 4 фазы:
- Предвестники – симптомы, подсказывающие, что через некоторое время начнется мигренозный приступ. Резкие перепады настроения, сонливость, агрессивность или нервозность, усталость.
- Аура проявляется только у трети пациентов. Она безопасна, все симптомы пропадают после начала болезненных ощущений. У каждого аура протекает по своим механизмам. Это бывают визуальные, слуховые, тактильные галлюцинации примерно за 10-30 минут до начала основной части. Ориентируясь на ауру, люди принимают лекарства, чтобы предотвратить боль.
- Основная фаза. Длится от получаса до нескольких суток. Кроме сильной боли в определенной части головы, человек испытывает светобоязнь, непереносимость громких звуков, тошноту. Любое резкое движение усиливает неприятные ощущения. В это время стоит принять лекарство, прилечь, использовать мокрые компрессы.

- Разрешение или окончание. После завершения приступа на протяжении нескольких часов или целых суток, человек испытывает усталость, сонливость, раздражительность. Для того, чтоб избежать повторения мигрени, необходимо отдыхать и избегать всего, что может спровоцировать очередной всплеск симптомов заболевания.
Локализация боли в головном мозгу при заболевании мигрень, не всегда протекает у человека так же, как и в первый раз. Если у пациента наблюдается развитие болезни из-за разных триггеров, эпицентр может перемещаться.
При длительности приступа более 3 суток или коротких, но частых возвращениях болезни, к типичным симптомам добавляется слабость, тошнота, замедление сердечного ритма. В таком случае требуется немедленная госпитализация, лечение в условиях стационара.
Как болит голова при мигрени?
Головная боль при мигрени особая, по тому, как болит и где, сопровождающим симптомам, определяют, что у пациента именно мигренозный приступ, а не вызванный какими-либо другими причинами.
Важно уметь отличать обычную головную боль, вызванную несерьезными причинами и мигренозную. Это поможет составить правильный план лечения, подобрать действенную терапию.
Если человек уже сталкивался с заболеванием, то быстро сможет определить, под воздействием каких факторов и как именно развивается гемикрания.
Особенности мигрени
Обычная головная боль, вызываемая разными причинами, и при мигрени различаются по тому, в каком месте и какая конкретно часть головы болит.
Для мигренозных приступов характерны:
- Односторонняя, пульсирующая, как правило интенсивная боль, сосредоточенная в одной половине головы. Стороны локализации эпицентра боли время от времени меняются.
- Длительность приступа различная. Продолжительность обычно от 10-30 минут до 72 часов.
- Локализация в области лба и виска, темени или глаза.

- Усиление симптомов при физической нагрузке, в том числе подъёме по лестнице, поворотах головы, движении руками и ногами.
- В большинстве случаев заболевание наследуется от родителей, их предков.
- Сон или рвота способны ослабить интенсивность боли.
- Провоцируется, как правило, внешними факторами, являющимися индивидуальными триггерами приступа.
- Сопутствующие симптомы: тошнота, сонливость, предшествует фаза ауры.
Патологический процесс, провоцирующий боль – чрезмерное расширение кровеносных сосудов, питающих мозг.
Как именно будет болеть голова у взрослого или ребенка при мигрени и какие симптомы будут проявляться дополнительно, зависит от причины возникновения и варианта заболевания.
Типы головной боли при мигрени
Мигрень – это собирательное название, объединяющее несколько вариантов болевого синдрома, возникающего по ряду различных причин.
В зависимости от типа заболевания, индивидуальных особенностей организма, причин приступа, вероятно появление и разных видов болезненных ощущений. Которые, у ряда страдающих людей, сопровождаются дополнительными симптомами.

Без ауры
Часто постоянно болит голова во время определенных периодов менструального цикла у женщин, страдающих мигренями, при беременности.
Во время колебаний гормонального фона, приступ способен развиться под воздействием неожиданных факторов: резких звуков, запахов, сильного света.
Отличительная черта безаурного варианта мигрени – отсутствие симптомов-предвестников, способных предупредить о начале гемикрании.
Головная боль концентрируется в височной доле, затрагивая лоб лишь с одной стороны. Иногда за несколько минут (10-30) отмечаются резкие перепады настроения, проявляется агрессия или сонливость.
Длительность приступа определяется особенностями организма конкретного пациента. Любые физические нагрузки, даже легкие движения или смена позы, усиливают неприятные ощущения.
Чтобы улучшить самочувствие, необходимо прилечь, желательно в полной тишине и темноте.
С аурой
Аура – это возникновение специфических явлений незадолго до начала мигренозного приступа. Она встречается при классическом синдроме, проявляется примерно у трети пациентов. Продолжительность аурного периода варьируется от нескольких минут до получала, а симптомы зависят от особенностей организма человека.
Выделяют несколько типов ауры:
- зрительная – пятна, вспышки перед глазами;
- слуховая – несуществующие звуки, усиление тиннитуса;
- речевая – нарушения речи до болевой атаки;
- вестибулярная – головокружение, шаткая походка;
- вегетативная – потливость, тошнота, бледность или гиперемия кожи.

Длительность периода ауры составляет от 5 до 25 минут. После стихания мигренозного приступа, аномальные явления проходят, исчезают.
В добавление к описанным выше ощущениям, при аурном типе заболевания слегка немеют кончики пальцев. После того, как проявившиеся искажения восприятия исчезают, голову пронзает пульсирующая боль, сосредоточенная в одной зоне.
Ассоциативная
Редкий тип заболевания, сопровождающийся не только болезненными ощущениями, но и заметными нарушениями здоровья. При ассоциативной мигрени голова болит так же, как и в случае типичного вида заболевания, однако болевые ощущения отягощаются патологическими признаками. Ощущения такие, как при патологии со стороны той или иной системы организма:

- Офтальмологические – возникает косоглазие, сужение границ обзора, расширение зрачка, птоз.
- Сердечные – тахикардия или стенокардия.
- Абдоминальные – на фоне приступа возникают боли в животе, возможно вздутие или рвота, после которой становится заметно легче.
- Гемиплегические – характеризуются слабостью в конечностях.
- Вестибулярные – орган равновесия работает неправильно, появляется чувство головокружения, шаткость.
Все симптомы, возникающие при ассоциативной мигрени, проходят бесследно при завершении приступа.
Читайте также:
