Врожденный невус. Причины и диагностика
Добавил пользователь Валентин П. Обновлено: 20.01.2026
Доброкачественный невус - родинка. Причины появления и диагностика
а) Пример из истории болезни. К врачу обратилась молодая женщина, муж которой отметил изменение привычного вида родинок на ее спине. У нескольких образований вокруг коричневой пигментации появились белые ободки, а некоторые родинки полностью утратили пигмент, в результате чего на их месте остался светлый участок. Других жалоб у пациентки нет, но она хотела бы убедиться в отсутствии у нее рака кожи. В данном случае наблюдаются гало-невусы - редкий вариант обыкновенных невусов. Пациентку успокоили, сообщив о доброкачественном характере этих образований.
Множественные гало-невусы на спине Два гало-невуса крупным планом: один с оставшимися невоцитами, а другой полностью гипопигментированный
б) Распространенность (эпидемиология):
• Приобретенные невусы являются распространенными кожными очагами, которые формируются в раннем детстве и полностью отсутствуют лишь у немногих взрослых.
• У лиц с темным цветом кожи невусы встречаются реже.
• Доброкачественные невусы наблюдаются у 1% новорожденных, в детстве их количество возрастает, достигая максимума в пубертатный период. Новые невусы могут возникать уже во взрослом возрасте.
• Обычно у взрослых на теле насчитывается от 10 до 40 невусов. В популяционном исследовании, проведенном в Германии, у 60,3% из 2823 обследованных взрослых лиц (средний возраст 49 лет, 50% обследованных - женщины) имели от 11 до 50 очагов обыкновенного невуса, а у 5,2% был обнаружен, как минимум, один атипичный невус.
• Пик заболеваемости меланоцитарными невусами (МН) наблюдается между четвертым и пятым десятилетиями жизни; с каждым последующим десятилетием заболеваемость уменьшается.
в) Этиология (причины), патогенез (патология):
• Доброкачественные опухоли, состоящие из невусных клеток - производных меланоцитов (клеток, вырабатывающих пигмент), которые колонизируют эпидермис.
• Меланоцитарные невусы представляют собой очаги пролиферации меланоцитов, которые, контактируя друг с другом, образуют небольшие гнездные скопления клеток.
• Нa формирование новых невусов влияют ультрафиолетовое излучение, образование на коже пузырей (например, при солнечном ожоге) и генетические факторы.
• Во время беременности невусы обычно темнеют и/или увеличиваются, Меланогенез регулируется через эстрогенные и апдрогенные рецепторы меланоцитов.
• В зависимости от локализации невусных клеток выделяют три основных вида невусов (обыкновенных родинок):
- Пограничные невусы образованы невусными клетками, расположенными в дермо-эпидермалыюм соединении, и могут изменяться в пубертатном периоде, становясь сложными невусами (за исклю чением невусов, расположенных на ладонях, подошвах или гениталиях).
- Сложные невусы - родинки, часть невусных клеток которых мигрировала в дерму.
- Дермальные невусы состоят из невусных клеток, расположенных в пределах дермы (обычно обнаруживаются только у взрослых).
• Специальные категории невусов:
- Гало-невус - сложный или дермальный невус с симметричными четко очерченными гипопигментированными краями. Чаще всего встречается па туловище и развивается в подростковом возрасте. Может наблюдаться репигментация.
- Голубой невус - дермальный невус, который содержит большое количество коричневого пигмента, поглощающего более длинные световые волны и рассеивающего голубой свет (эффект Тиндаля). Цвет «голубых невусов» варьирует от светло-коричневого до голубого, серого или черного. Узлы, как правило, плотные вследствие склероза стромы. Невус обычно возникает в детстве и локализуется на конечностях, тыльной поверхности кистей и на лице. Редким вариантом является клеточный голубой невус - крупное образование размером более 1 см, которое обычно возникает на ягодицах и иногда подвергается злокачественной трансформации.
- Nevus spilus (невус рассыпанный или невус пятнистый) - лишенный волосяного покрова коричневатый очаг овальный или неправильной формы с более темными или черными точками, содержащими невусные клетки. Может возникать в любом возрасте независимо от воздействия солнца или присутствовать при рождении.
- Невус Беккера - коричневое пятно, волосистая бляшка или их сочетание. Локализуется па плечах, спине или иод молочными железами. Чаще встречается у подростков мужского пола. Очаги могут увеличиваться, распространяясь на всю поверхность плеча или предплечья. Хотя это образование называется невусом, оно фактически не имеет невусных клеток и не обладает злокачественным потенциалом.
- Невус Шпиц (ранее назывался доброкачественной ювенильной меланомой из-за клинического и гистологического сходства с меланомой) - безволосые красные или красновато-коричневые куполообразные папулы, обычно внезапно появляющиеся у детей, иногда после травмы. Цвет связан с чрезмерно развитой сетью сосудов. Может наблюдаться гиперплазия и гиперкератоз эпидермиса.
Как приобретенные, так и врожденные меланоцитарные невусы обладают потенциальным риском развития меланомы. Количество меланоцитарных невусов более 100 является значительным фактором риска развития кожной меланомы.
Два доброкачественных пограничных невуса на руке у 19-летней девушки. Невусы плоские и имеют форму пятна Сложный невус. Доброкачественный характер невуса подтвержден результатами биопсии Дермальный (или внутридермальный) невус. Невус имеет куполообразную форму с участками рассеянной пигментации Дермальный невус на узком основании (ножке) с мелкими телеангиэктазиями Три доброкачественных внутридермальных невуса на лице. Все невусы были удалены методом тангенциальной эксцизии Голубой невус на левой щеке, напоминающий меланому из-за темного цвета. Невус был полностью удален с хорошим косметическим результатом с помощью трепана диаметром 5 мм
г) Клиника. Большинство невусов окрашено в светло-коричневый или коричневый цвет, имеет круглую форму и четкие границы, их размер обычно менее 6 мм.
• Пограничные невусы - родники в виде пятна пли слетка приподнятого над поверхностью кожи образования округлой или овальной формы с гладкой поверхностью, равномерно окрашенного в коричневый пли черный цвет. Большинство родинок лишено волосяного покрова, а их размер варьирует от 1 до 6 мм.
• Сложные невусы слегка приподняты над поверхностью, симметричны, имеют цвет кожи, закругленные или овальные края и с возрастом часто все более выступают над поверхностью кожи. На таких невусах может присутствовать волосяной покров, а вокруг них иногда формируется белый ободок.
• Дермальные (или внутридермальные) невусы имеют цвет кожи или окрашены в коричневый цвет, иногда бледнеющий с возрастом. Обычно невусы куполообразные, но их форма может изменяться, встречаются полипоидные высыпания с узким основанием-ножкой. Часто такие невусы встречаются на лице, иногда сочетаясь с телеангиэктазиями. Размер невусов варьирует от 1 до 10 мм.
д) Типичная локализация на теле:
• Обычно располагаются на туловище выше пояса на открытых солнцу участках, но могут встречаться на любом участке кожного покрова, реже на волосистой части кожи головы, молочных железах и ягодицах.
• В австралийском исследовании белых детей меланоцитарные невусы различных размеров чаще всего встречались па наружной поверхности предплечий, шее и лице. У мальчиков плотность меланоцитарных невусов любого размера на шее была выше, чем у девочек, у девочек плотность меланоцитарных невусов размером более 2 мм была выше, чем у мальчиков на голенях и бедрах. На открытых солнцу участках кожного покрова обычно наблюдается большая плотность мелких и большая частота крупных меланоцитарных невусов.
е) Биопсия. При обоснованном подозрении на меланому необходима биопсия; предпочтительной в таких случаях является биопсия с захватом тканей под областью пигментации, например, глубокая тангенциальная биопсия, трепанобиопсия иглой, захватывающей очаг целиком или эллипсовидная эксцизия. Если необходимо удалить доброкачественный выступающий невус по косметическим соображениям, адекватным методом служит тангенциальная биопсия. Для исключения меланомы материал всех пигментированных очагов в обязательном порядке направляется на гистологическое исследование, даже если образование выглядит доброкачественным.
Пятнистый лентигинозный невус (nevus spilus) с обширными участками, лишенными пигмента, появившийся в подростковом возрасте Пятнистый (рассеянный) невус на ноге у молодой женщины, который присутствует с рождения Невус Беккера, развившийся в подростковом возрасте. Такие невусы часто имеют волосяной покров. О случаях трансформации невуса Беккера в меланому не сообщалось Невус Беккера на спине у 16-летнего подростка существует в течение двух лет. Невус лишен волосяного покрова, но в пределах невуса наблюдается выраженное акне - еще одна характерная черта невуса Беккера Невус Шпиц на правой ушной раковине у пациента препубертатного возраста. Для описания такого очага использовался термин «ювенильная меланома». Показано удаление образования Меланотическое пятно на губе. Хотя пятно доброкачественное, оно не является невусом
ж) Дифференциальная диагностика невусов - родинок. Обыкновенные родинки редко становятся атипичными или перерождаются в меланому. Такую трансформацию следует подозревать при появлении признаков атипии образования, к которым относятся асимметричность, неровность контуров, неравномерная окраска, размер более 6 мм и эволюция очага (так называемое правило ABODE - Asymmetry, Border, Colour, Diameter, Evolution).
При возникновении симптомов (таких как зуд, болезненность, раздражение или кровотечение) или изменении окраски очага (утрата или усиление пигментации) требуется экспертная оценка, а при необходимости - биопсия.
• Меланома представляет собой рак кожи, который может развиться из ранее существовавшего на коже невуса. Наиболее важным является умение отличить доброкачественный невус от злокачественной меланомы. Поскольку клиническая картина нередко обманчива, при наличии обоснованных подозрений необходима биопсия.
• Диспластический или атипичный невус представляет собой сравнительно плоское или тонкое и относительно широкое папулезное образование. Часто морфологическая картина напоминает мишеневидные очаги или очаги по типу «яичницы-глазуньи» с папулезным участком в центре и пятнистой зоной вокруг, причем обе части очага отличаются оттенками пигментации.
• Очаги себорейного кератоза являются доброкачественными образованиями, количество которых с возрастом увеличивается. Нередко таким очагам присуща гиперпигментация, что наблюдается и у многих невусов. Однако очаги себорейного кератоза более поверхностные и имеют вид «наклеенных» на кожу.
• Меланотические пятна на губе представляют собой доброкачественные темные пятна, которые не являются ни невусами, пи меланомами. Их можно удалять в косметических целях.
Врождённый меланоцитарный невус - симптомы и лечение
Что такое врождённый меланоцитарный невус? Причины возникновения, диагностику и методы лечения разберем в статье доктора Вавилова Артема Сергеевича, детского хирурга со стажем в 7 лет.
Над статьей доктора Вавилова Артема Сергеевича работали литературный редактор Вера Васина , научный редактор Владимир Горский и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Врождённый меланоцитарный невус (Congenital melanocytic naevus) — это доброкачественное разрастание невусных клеток на коже. Развивается внутриутробно или в первые месяцы жизни [51] .
Если невус появился позже, но до двухлетнего возраста, его называют поздним врождённым невусом [32] .
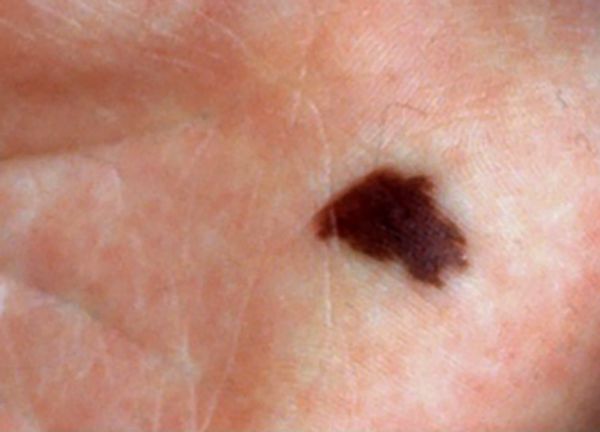
Невусные клетки — это разновидность меланоцитов, которые отличаются от обычных пигментных клеток кожи двумя свойствами:
- клетки невуса группируются, а меланоциты распределяются в коже равномерно;
- у невусных клеток (за исключением синих невусов) нет дендритных отростков, по которым в обычных меланоцитах перемещается меланин — так он распределяется в коже и окрашивает её [36] .
Распространённость
Врождённые меланоцитарные невусы встречаются у 1–3 % детей, крупные или гигантские — примерно у одного из 20–50 тыс. новорождённых [1] [2] [51] .
Причины появления невусов
Причины появления врождённых меланоцитарных невусов до конца не изучены. Предполагается, что они образуются из-за морфологических нарушений в нейроэктодерме — эмбриональном зачатке, из которого развивается нервная трубка. Эти нарушения приводят к бесконтрольному росту меланобластов, которые в дальнейшем преобразуются в невусные клетки [39] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы врождённого меланоцитарного невуса
Невусы обычно маленького или среднего размера, но могут достигать и 60 см в диаметре. Их цвет варьирует от жёлто-коричневого до чёрного, границы неоднородные. Для невусов характерен «географический» контур, т. е. их форма напоминает материки на карте.
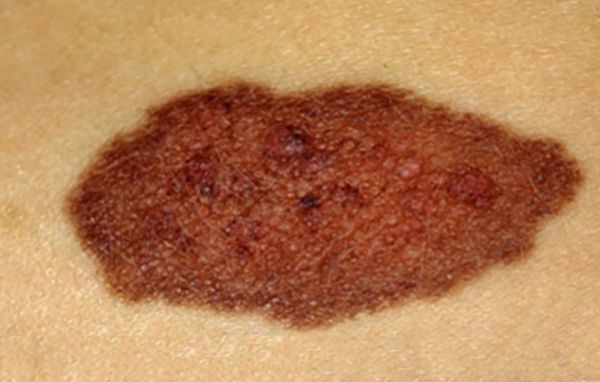
Чаще они единичные, могут возникать на любых участках кожи. На многих врождённых невусах растут густые тёмные и жёсткие волосы.
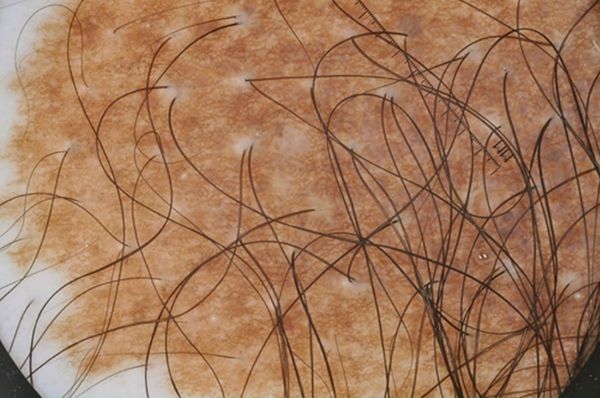
Большие и гигантские образования часто окружены более мелкими — сателлитными невусами, или невусами-спутниками.
Обычно невусы какими-либо симптомами, кроме внешнего дефекта, не проявляются, но иногда может возникать зуд. Предполагается, что он связан с раздражением нервных волокон, по которым импульсы от кожи передаются в центральную нервную систему.
К особенностям меланоцитарных невусов относится пигментная сеть, очаги ослабления окраски и сгущения рисунка, глобулы и/или диффузная коричневая пигментация. Глобулами называют округлые включения с чёткими границами коричневого, серо-коричневого, чёрного и других цветов, за исключением красного.
В отличие от приобретённых, врождённые невусы глубже проникают в дерму и подкожные ткани, что может приводить к серьёзным осложнениям [5] .
Патогенез врождённого меланоцитарного невуса
Врождённые меланоцитарные невусы развиваются между 5-й и 24-й неделями беременности. Считается, что они образуются из-за ускоренного роста меланоцитарных клеток. Чем раньше начинается этот процесс, тем больше и глубже будет невус [40] .
Врождённые невусы растут пропорционально развитию ребёнка, поэтому можно спрогнозировать, какого размера они достигнут к взрослому возрасту.
Рост невусов зависит от их расположения:
- на голове — увеличиваются в 1,7 раза;
- на туловище и руках — в 2,8 раза;
- на ногах — в 3,3 раза [7] .
Быстрее всего невусы растут в первый год жизни ребёнка [8] . Помимо размера, у них меняется цвет и форма: изначально невусы плоские и равномерно окрашенные, но со временем приподнимаются над кожей, их поверхность становится похожа на гальку или приобретает бородавчатую структуру; они могут стать темнее или светлее, пятнистыми или в крапинку [9] .
Невусы часто травмируются, что снижает защитные свойства кожи. Кроме того, при развитии осложнений, например нейрокожного меланоза, может нарушаться работа других органов.
Классификация и стадии развития врождённого меланоцитарного невуса
Врождённые меланоцитарные невусы классифицируют в зависимости от диаметра, которого они могут достигнуть к зрелому возрасту пациента.
Выделяют четыре группы невусов:
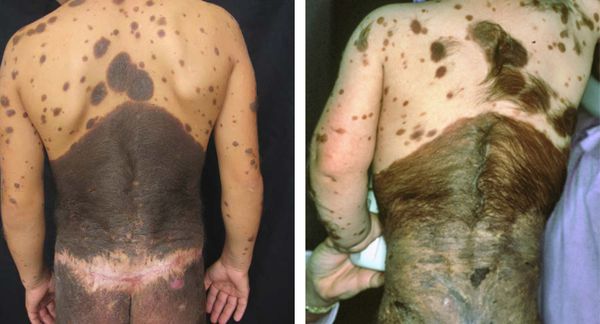
Для новорождённых большими считаются невусы от 9 см на голове и больше 6 см на теле.
Также невусы классифицируют по количеству окружающих их мелких образований (satellite — спутник, сателлитных невусов):
Осложнения врождённого меланоцитарного невуса
Врождённые невусы могут осложняться меланомой, нейрокожным меланозом и другими более редкими болезнями.
Меланома
Меланома — это раковая опухоль кожи, которая возникает из меланоцитов. На злокачественное перерождение невуса указывают его быстрый рост, изменение окраски, изъязвление, растрескивание, шелушение, зуд, боль, кровотечение, появление узелков, бляшек и неподвижность тканей, которая возникает из-за прорастания невуса в более глубокие слои кожи.
Меланома чаще возникает у пациентов с гигантскими невусами на спине и многочисленными невусами-спутниками. Реже она развивается при невусах, расположенных на голове, руках и ногах.
К факторам риска развития меланомы относятся:
- наличие множественных атипичных невусов и меланома у членов семьи;
- пигментная ксеродерма (повышенная чувствительность кожи к ультрафиолету);
- большие и гигантские невусы;
- множественные приобретённые пигментные и атипичные невусы;
- сниженный иммунитет [28][29] .
Риск развития рака при малых и средних врождённых невусах составляет менее 1 % в течение всей жизни, при больших и гигантских — 2–5 % [3] [10] [11] .
Американские исследователи изучили, как часто развивается меланома при гигантских врождённых невусах: из 289 пациентов она возникла у 67.
- в 50,7 % — на невусах;
- в 3 % — на нормальных участках кожи;
- в 31,3 % — в центральной нервной системе.
В 15 % меланома была метастазами опухоли из неустановленного первичного очага. Около половины меланом выявили у детей младше 5 лет [41] .
При больших и гигантских невусах меланома может развиваться под эпидермисом (из-за чего её трудно обнаружить на ранних сроках), поэтому важно прощупывать (пальпировать) всю поверхность невуса.
Нейрокожный меланоз
В редких случаях развивается нейрокожный меланоз — заболевание, при котором меланоциты разрастаются в центральной нервной системе. К таким нарушениям может приводить мутация гена BRAF [50] .
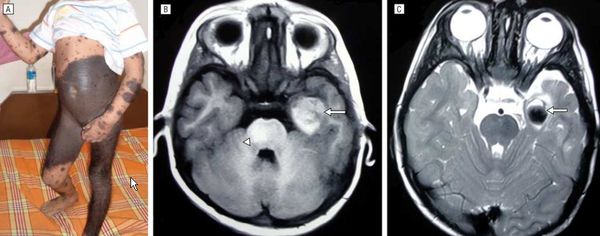
Факторы риска развития нейрокожного меланоза:
- гигантский невус на спине (более 40 см);
- множественные невусы-спутники — чем их больше, тем выше риск;
- более двух средних невусов, особенно если помимо них много других невусов.
Болезнь тяжелее переносят дети младше 10 лет.
В исследовании американских учёных меланоз диагностировали у 26 из 379 пациентов с большими врождёнными невусами [12] . Заболевание может протекать без симптомов и случайно выявляться при МРТ, но в некоторых случаях оно сопровождается неврологическими нарушениями:
- головной болью, вялостью и рвотой;
- отёком диска зрительного нерва;
- параличом черепно-мозговых нервов и судорогами;
- увеличением окружности головы;
- нарушением координации;
- задержкой или недержанием мочи и кала.
Неврологические симптомы могут развиться из-за кровоизлияния в желудочки головного мозга, нарушения циркуляции спинномозговой жидкости, сдавления спинного мозга или злокачественного перерождения меланоцитов [3] [14] .
Симптомы появляются примерно в двухлетнем возрасте. Прогноз чаще неблагоприятный, даже если нет злокачественных новообразований [15] . В одном обзоре были изучены 39 случаев симптоматического нейрокожного меланоза: более половины пациентов погибли в течение трёх лет после появления неврологических нарушений [34] .
Другие осложнения
В очень редких случаях при больших невусах могут развиться рабдомиосаркома, липосаркома и злокачественные опухоли оболочек периферических нервов [20] .
Диагностика врождённого меланоцитарного невуса
Пациентам с малыми и средними невусами нужно раз в год посещать врача. Регулярное наблюдение поможет оценить, насколько изменился размер невуса и его структура. Для этого сравнивают фотографии или данные дерматоскопии.
Невусы чаще перерождаются в злокачественную опухоль после полового созревания, поэтому следует более тщательно наблюдать за кожей в этот период. Пациентам и их родителям нужно обращать внимание на изменение цвета невуса, его границ и структуры, следить за появлением новых образований.
Диагностика среднего, большого или гигантского невуса обычно не вызывает трудностей и основывается на клинических проявлениях и истории болезни. Если анамнез неизвестен, небольшие врождённые невусы легко спутать с приобретёнными.
Отличия можно выявить при биопсии: клетки невуса расположены глубоко в дерме, подкожном жире и сосудисто-нервных структурах, например в стенках кровеносных сосудов, могут проникать между пучками коллагена и встречаться под эпидермисом. Биопсия проводится при подозрении на злокачественное перерождение невуса [5] [37] [38] .
Исследовательский комитет Nevus Outreach разработал диагностическую модель для детей с врождёнными невусами (от 3 см) или невусами-спутниками (от 20 невусов). Методика создана ведущими экспертами в этой области, но она не заменит рекомендаций лечащего врача, так как не учитывает индивидуальные особенности пациента и течение болезни.
План обследования:
- МРТ головного и спинного мозга с контрастированием гадолинием и дальнейшая оценка результатов в экспертном центре.
- Консультации детских врачей:
- офтальмолога — поскольку меланоцитарные поражения могут развиваться на сетчатке;
- невролога — чтобы выявить или исключить симптомы нейрокожного меланоза;
- дерматолога — оценить состояние кожи и её изменения;
- пластического хирурга — определить, нужна ли операция.
- аудиологический скрининг при подозрении на нейрокожный меланоз, так как при болезни нарушается слух;
- консультация детского психолога (даже при бессимптомном течении) [48] .
МРТ головного и спинного мозга с контрастированием гадолинием обязательна для детей с высоким риском меланоза и неврологическими симптомами. В некоторых исследованиях при высоком риске меланоза рекомендовано делать МРТ в первые полгода жизни, даже если нет неврологических симптомов [15] .
Если большой невус расположен вдоль позвоночника или его окружают многочисленные невусы-спутники, МРТ проводят до четырёхмесячного возраста [35] .
Дифференциальная диагностика
Средние и большие врождённые невусы следует отличать от плексиформной нейрофибромы, а малые — от гамартомы гладких мышц и мастоцитомы.
Лечение врождённого меланоцитарного невуса
При врождённых невусах применяется хирургическое и медикаментозное лечение, лазерная терапия и другие методы.
Хирургическое лечение
Большие невусы рекомендуется удалять в раннем детстве — это поможет избежать эмоциональных и поведенческих нарушений у ребёнка. Такие дети из-за внешних отличий могут считать себя хуже других и избегать сверстников. Кроме того, они могут столкнуться с травлей со стороны других детей.
Однако не все невусы можно полностью удалить. Если они занимают большую площадь и дефект нельзя закрыть здоровыми тканями, то операция не проводится, либо участки невуса иссекаются частично.
Объём операции зависит от расположения невуса и глубины поражения. Её необходимость при больших и гигантских невусах считается спорной. Многие специалисты предлагают удалять наиболее неоднородные, толстые или грубые участки невуса, которые затрудняют клиническое наблюдение [45] [46] . Зачастую оптимальный выбор — это тщательно наблюдать за невусом, не проводя операцию.
Единственное абсолютное показание для хирургического лечения — это развитие злокачественной опухоли в очаге поражения. Но даже при полном иссечении больших и гигантских невусов риск онкологии сохраняется, так как меланоциты могут проникать в глубоколежащие ткани: мышцы, кости и нервную систему.
После операции могут возникать следующие осложнения: контрактуры, серомы, гематомы, инфекции мягких тканей, ишемия кожных лоскутов, расхождение швов и образование келоидных рубцов. Гематомы, серомы и ишемия лоскутов появляются сразу после операции, келоидные рубцы формируются позже, в среднем в течение первого года.
Другие методы лечения
Внешний дефект можно уменьшить с помощью кюретажа, дермабразии и лазерной терапии. Методы более эффективны в раннем детстве, поскольку невусные клетки у ребёнка расположены в верхних слоях кожи [21] [22] . После процедур эти клетки остаются в дерме и со временем пигментация частично возвращается. В некоторых случаях на таких участках развивается меланома, но связь с проведённым лечением не доказана [23] [24] [25] [26] [27] .
Противопоказания для данных процедур индивидуальны. Как правило к ним относятся местные нарушения: изъязвление, растрескивание, шелушение, узелки, неподвижность тканей и кровотечение.
Медицинские осмотры после операции
Независимо от проведённого лечения, пациентам с большими врождёнными невусами нужно раз в год проходить медицинский и дерматологический осмотр. Также необходимо проводить пальпацию невуса и рубцов, возникших после его удаления. Если обнаружены узелки или другие подозрительные уплотнения, показано гистологическое исследование, т. е. изучение образцов ткани.
Прогноз. Профилактика
При врождённных невусах может возникать сильная боль и зуд, сухость кожи и недостаточное потоотделение. Косметический дефект может привести к социальной дезадаптации.
Прогноз наиболее благоприятен, если нет факторов риска меланоза: гигантских невусов на спине, многочисленных невусов-спутников, более двух средних невусов.
Если в гигантском врождённом меланоцитарном невусе возникла меланома, то прогноз неблагоприятный [42] . Меланома растёт в дерме, поэтому её трудно обнаружить. Кроме того, клетки опухоли могут распространяться через крупные кровеносные и лимфатические сосуды, из-за чего достаточно быстро появляются метастазы [42] .
Прогноз при нейрокожном меланозе с неврологическими нарушениями тоже неблагоприятный: более половины детей погибают в течение трёх лет после появления симптомов и 70 % — до 10-летнего возраста [18] [34] [43] .
Профилактика врождённого меланоцитарного невуса
Специфической профилактики врождённых невусов не существует. Будущим родителям рекомендуется соблюдать общие правила здорового образа жизни: не курить и не пить алкоголь, полноценно питаться, по возможности не находиться в неблагоприятных экологических зонах.
При планировании и во время беременности женщинам нужно придерживаться рекомендаций Всемирной организации здравоохранения:
- предупреждать возникновение инфекционных заболеваний;
- устранять очаги хронической и острой инфекции до наступления беременности;
- во время беременности не допускать воздействия опасных веществ — солей тяжёлых металлов, пестицидов и др. [47]
Чтобы своевременно выявить злокачественное перерождение невуса, нужно регулярно посещать дерматолога или онколога и проходить дерматоскопическое обследование. Особенно пристально следует наблюдать за большими и гигантскими образованиями. Посещать доктора нужно, даже если невус уже удалён.
Детям с высоким риском развития нейрокожного меланоза необходимо находиться под постоянным наблюдением: им регулярно измеряют окружность головы, проводят неврологическое обследование и оценивают уровень развития [3] [12] [13] .
Гигантский пигментный невус
Гигантский пигментный невус — это врожденное доброкачественное новообразование кожи, представляющее собой пигментное пятно больших размеров (более 20 см), иногда занимающее значительную часть конечности или туловища. Благодаря характерному внешнему виду диагностика такого невуса не представляет никакой сложности. Гигантский пигментный невус относится к меланомоопасным невусам, поэтому желательно его удаление. Однако из-за больших размеров это не всегда возможно. Пациенты с неудаленным невусом должны регулярно проходить осмотры дерматоонколога для своевременной диагностики начала его злокачественной трансформации.
Общие сведения
Возникновение гигантского пигментного невуса обусловлено нарушением процесса дифференцировки меланобластов, происходящим у плода в периоде от 10-й до 25-й недели его внутриутробного развития. Частота рождения ребенка с таким невусом составляет 1 на 500 тысяч новорожденных. Однако по некоторым данным гигантский невус встречается у 1-2% населения земного шара. Заболевание может сочетаться с другими врожденными аномалиями, например, с гидроцефалией, нейрофиброматозом Реклингхаузена, эпилепсией, первичной меланомой мягкой оболочки головного мозга.
Симптомы гигантского пигментного невуса
Гигантский пигментный невус из-за своих огромных размеров часто занимает целые анатомические области. Он может располагаться на туловище, конечностях, шее или голове. При его симметричном расположении на туловище возникает картина напоминающая жилетку, на шее — воротник. Возможно сочетание гигантского невуса с множественными мелкими невусами, которые обычно расположены на некотором удалении от него.
Поверхность гигантского невуса неровная, цвет может варьировать от серого и коричневого до черного. С течением времени происходит утолщение кожи пораженного участка и усиление пигментации. При этом разные участки невуса могут иметь различное окрашивание. Поверхность невуса становиться неоднородной, бугристой и бородавчатой. В большинстве случаев на отдельных участках невуса появляются волосы. Поскольку гигантский пигментный невус растет медленно, то по мере роста ребенка наблюдается относительное уменьшение размеров невуса. В конце подросткового периода отмечается уменьшение пигментации невуса и прекращение его утолщения.
Как и другие врожденные невусы, гигантский пигментный невус остается на коже своего владельца всю его жизнь. Такие невусы сохраняются даже в очень преклонном возрасте, когда происходит постепенное исчезновение всех приобретенных невусов.
Осложнения гигантского пигментного невуса
Главное осложнение гигантского невуса — это его малигнизация и трансформация в меланому. Этот процесс может быть спровоцирован различными острыми или многократно повторяющимися травмирующими воздействиями на невус: механическими, радиационными (в том числе и солнечными лучами), химическими.
Переход гигантского пигментного невуса в меланому может случиться в любом возрасте. По различным данным это происходит в 2-13% случаев заболевания. При трансформации невуса в меланому отмечается его ускоренный рост, изменение очертаний и цвета, кровоточивость, появление на поверхности эрозий и корок.
Диагностика гигантского пигментного невуса
Поставить диагноз гигантского пигментного невуса позволяют его характерный вид и факт наличия невуса на коже с самого рождения. Дополнительные исследования необходимы для своевременного выявления трансформации невуса в меланому. Чаще всего с этой целью используются дерматоскопия и сиаскопическое исследование, позволяющие изучить структуру и края невуса под 10-30-кратным увеличением. При помощи дерматоскопии для планирования операции проводят точное определение границ невуса.
Гистологическая картина гигантского пигментного невуса, как и других врожденных пигментных невусов, характеризуется отсутствием меланоцитов в сосочковом слое дермы и увеличением их содержания в базальном слое эпидермиса. Невусные клетки выявляются в нижних слоях дермы, подкожной жировой клетчатке и придатках кожи: протоках потовых и сальных желез, волосяных фолликулах. При гигантском пигментном невусе невусные клетки проникают также в мышцы, кости и мозговые оболочки.
Лечение гигантского пигментного невуса
Несмотря на большие размеры невуса и грудной возраст пациентов, лучший способ его лечения — это удаление. Такая лечебная тактика связана с высокой вероятностью малигнизации гигантского невуса, которая может произойти уже на первом году жизни. Решение об операции принимается индивидуально, с учетом расположения и размеров невуса, возраста и состояния здоровья пациента, степени возможной инвалидизации в результате операции и др. Если операция откладывается, то пациенту необходимо постоянное наблюдение онколога с осмотрами не реже, чем 1 раз в квартал.
Оперативное лечение гигантского пигментного невуса проводится совместно дерматоонкологами и пластическими хирургами. Оно заключается в его полном иссечении невуса с захватом 0,5см здоровой кожи, расположенной на границе с ним. Если размеры и локализация невуса не позволяют удалить его сразу, проводится поэтапное иссечение. Удаленный в ходе операции материал в обязательном порядке проходит гистологическое обследование. Возникающие в результате операции большие дефекты кожи требуют закрытия путем кожной пластики. Пластика может быть проведена методом свободной пересадки кожи или аутодермопластикой с трансплантацией собственных кожных лоскутов на сосудистых анастомозах. Для пластического закрытия дефекта применяют также технологию искусственного выращивания культур собственных клеток эпидермиса на синтетических аналогах дермы.
Родинки. Невусы.
Родинка или невус – это врожденное или появившееся в течение жизни доброкачественное пигментное образование на коже. Родинки могут быть различными по форме, размеру и цвету: плоские в виде пятнышка или выпуклые, как горошина, точечные или больших размеров, от светло-телесного до темно-коричневого цвета. Под воздействием неблагоприятных внешних агентов (избыточное количество ультрафиолета, травмы невуса и т. д.) из родинки может развиться злокачественное новообразование – меланома.
Причины появления родинок (невусов)
Врожденные невусы
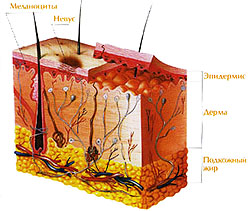
Причины возникновения родинок (невусов) можно разделить на две большие группы: врожденного и приобретенного характера. Врожденные невусы являются пороком эмбрионального развития, в основе которого лежит нарушение процесса миграции клеток меланобластов (предшественников пигментных клеток меланоцитов) из нейроэктодермальной трубки в кожу. Скопление этих пигментных клеток в коже и приводит к образованию родинок (невусов).
На теле новорожденных родинки не видны, но они начинают проявляться уже на первых годах жизни. В зависимости от размера родинки делятся на мелкие (d - от 0,5 до 1,5 см), средние (d -от 1,5 до 10 см) и крупные (диаметром более 10 см). Крупные невусы, занимающие отдельные анатомические участки тела (например, ягодицу), называются гигантскими.
Мелкие родинки неопасны в плане перерождения в злокачественную опухоль, а средние, крупные и особенно гигантские значительно больше подвержены озлокачествлению. Вероятность злокачественного перерождения гигантских невусов в меланому составляет от 10 до 50%. Люди, имеющие на теле родинки больших размеров, должны находиться под наблюдением дерматолога и онколога. Такие невусы нельзя подвергать ультрафиолетовому облучению, а в некоторых случаях с профилактической целью лучше удалить.
Приобретенные невусы
В течение жизни количество родинок постоянно изменяется. Они могут появляться на новых участках тела, изменять свои контуры, цвет, рельеф. Поэтому за родинками следует постоянно наблюдать самостоятельно и показывать их врачу.
Появление родинок в течение жизни генетически обусловлено: если родинки были у родителей, то они наверняка передадутся и ребенку.
Значительное увеличение количества родинок связано с эндокринной перестройкой организма и происходит в подростковом возрасте и во время беременности. Появление новых родинок провоцируют кожные инфекции (прыщи, раздражения, сыпь и т. д.), вызывая воспалительные изменения эпидермиса. Но самым мощным катализатором роста и увеличения числа родинок служит избыточная инсоляция кожи. Поэтому обладателям значительного количества родинок следует ограничить себя в посещении солярия и пребывании под солнцем.
У грудных детей невусы встречаются в 4-10% случаев, а в возрасте 15-16 лет они имеются уже более чем у 90% людей. С возрастом происходит уменьшение числа родинок. Так, в 20-25 лет их количество на теле в среднем равно 40, к 80-85 годам у большинства людей нет ни одной родинки. В зрелом возрасте на теле человека располагается 15-20 невусов.
В зависимости от локализации в коже приобретенные невусы делятся на внутридермальные (скопления меланоцитов располагаются глубоко в дермальном слое кожи), эпидермальные (скопления клеток образуются в эпидермисе - верхнем слое кожи) и смешанные или пограничные (скопления меланоцитов находятся на границе эпидермиса и дермы).
Приобретенные внутридермальные и эпидермальные родинки обычно выглядят как горошины. Пограничный невус, в большинстве случаев, имеет вид плоского, на одном уровне с кожей, коричневатого пятна.
Диагностика невусов
Жизненно важно вовремя распознать злокачественность родинки, отличить ее от доброкачественного невуса. Вовремя поставленный диагноз, точное определение стадии развития меланомы является залогом успешного лечения.
В беседе с пациентом выясняется, когда возникло пигментное образование (является оно врожденным или приобретенным), изменялся ли вид невуса, его размер, форма, цвет. Если происходили изменения, чем они были вызваны (травма, ожог, расчесывание, попытки удаления), как давно были замечены изменения. Выясняется также, проводилось ли лечение невуса и какого плана было это лечение. В ходе осмотра родинки или пятна уточняется их размер, цвет, форма, другие видимые характеристики.
Визуально невозможно с достаточной степенью достоверности различить доброкачественное и злокачественное новообразование, для более точной диагностики необходимы специальные исследования. Следует помнить, что биопсия (частичное удаление невуса) для гистологического исследования категорически недопустима.
Установлено, что любое травматичное воздействие (механическое, химическое, радиационное) может вызвать перерождение некоторых видов меланомоопасных невусов, особенно пограничных, в злокачественную форму. Поэтому биопсия, а также такие виды косметического лечения как электрокоагуляция, криотерапия (криодеструкция), удаление родинок с помощью химических веществ являются угрозой развития злокачественной опухоли.
Материал для гистологического исследования невусов получают с помощью взятия мазка с поверхности новообразования, если на нем имеются трещины и кровоточивость. На следующий день можно уже иметь готовый результат исследования ткани, который проводится под микроскопом.
Подобное исследование следует проводить только в специализированных онкологических учреждениях, где возможно сразу после получения результатов под местной анестезией полностью удалить новообразование (с отступами 3-5 мм от краев) для дальнейшего гистологического исследования. Через несколько дней результат будет готов.
В настоящее время появился новый метод диагностики – эпилюминисцентная микроскопия. Исследование проводится с помощью оптического прибора с искусственным подсвечиванием (дерматоскопа) непосредственно на поверхности тела. На пигментное образование наносится несколько капель растительного масла для создания эффекта эпилюминисценции (возникает масляная среда между объектом исследования и дерматоскопом), затем к месту исследования приставляют прибор. Такой метод исследования не повреждает невус и является наиболее точным в определении структуры пигментного новообразования.
Метод компьютерной диагностики также относится к числу передовых методов исследования. С помощью цифровой видеокамеры фиксируют изображение пигментного образования и сохраняют в памяти компьютера. Специальная компьютерная программа обрабатывает полученные данные, сравнивает с базой данных и выдает точное заключение.
Недостатком компьютерной диагностики и эпилюминисцентной микроскопии является их дороговизна, что мешает их широкому распространению в нашей стране.
Способы удаления родинок
Меланоопасные невусы категорически не рекомендуется подвергать любым косметическим процедурам. Они подлежат обязательному хирургическому иссечению в пределах здоровых тканей.
Вопрос об удалении родинок встает перед пациентом в двух случаях: когда новообразования являются косметической проблемой, а также в случае онкологических показаний. От категории показаний будет зависеть и способ удаления. И в том, и в другом случае решение остается за специалистом.
Косметические показания
Для решения косметической проблемы удалить родинки и родимые пятна можно хирургическим способом, с помощью жидкого азота (криодеструкция), с помощью электрического тока высокой частоты (электрокоагуляция), с помощью лазера или методом радиохирургии.
Хирургический метод является традиционным и особенно подходящим в случае удаления глубокого или обширного невуса. Недостатком хирургического способа являются заметные следы после операции, т.к. родинку приходится удалять с прилегающей кожей, по онкологическим требованиям диаметр иссекаемой поверхности должен составлять 3-5 см в зависимости от места расположения невуса.
Криодеструкция - метод разрушения ткани холодом (жидким азотом сверхнизких температур). Родинка сморщивается, образуя сухой струп (корочку) и надежно предохраняет ранку от проникновения инфекции. Под ней со временем нарастает здоровая ткань. К криодеструкции прибегают для удаления невусов, находящихся на одном уровне с кожей. Иногда воздействие азота распространяется и на здоровые ткани или не полностью разрушает патологически измененные. В последнем случае требуется проведение повторного сеанса.
Метод электрокоагуляции предполагает термическое воздействие высокочастотным током на ткань вокруг удаляемого очага. После электрокоагуляции родинка должна быть отправлена на гистологический анализ. Ранка после удаления невуса заживает под корочкой, с формированием слабовыраженного рубца.
Лазерное удаление родинок. Наиболее результативным сегодня считается удаление образований кожи с помощью лазера. Его часто используют для удаления родинок в области лица и открытых частей тела. Преимуществами лазера являются малый диаметр и точная глубина воздействия, сохранность окружающих тканей. Небольшая корочка после лазерной операции защищает ранку от инфицирования и образования рубца. После удаления небольших родинок не остается никакого следа, при более обширных поражениях иногда возникает участок депигментации.
Радиохирургия – бесконтактный метод иссечения тканей аппаратом-сургитроном (радионожом) при помощи радиоволн. Широко используется в косметологии, применяется для удаления образований доброкачественного и злокачественного характера. Совмещает в себе рассекающее ткани, кровоостанавливающее и дезинфицирующее действие, не оставляет послеоперационных рубцов.
Онкологические показания
Подозрительные в плане злокачественного перерождения невусы подлежат полному хирургическому иссечению в пределах здоровых тканей и последующему гистологическому исследованию.
Профилактика развития меланомы

В последнее время в мире отмечается тенденция к значительному росту числа заболеваний меланомой кожи, особенно у женщин молодого возраста. У мужчин меланома чаще локализуется на спине, а у женщин – на нижних конечностях. Статистика заболеваемости меланомой кожи в России тоже неутешительна, она составляет четверо заболевших на 100 тыс. населения. Прорастая все слои кожи, опухолевые клетки с током крови и лимфы разносятся по всему организму, образуя отдаленные метастазы (вторичные очаги опухоли) в легких, печени, головном мозге. Летальность при меланоме кожи достигает 50%. Предупредить развитие меланомы кожи можно, соблюдая следующие рекомендации:
Врожденный невус. Причины и диагностика
а) Пример из истории болезни. Небольшой врожденный невус был обнаружен новым участковым врачом у шестимесячного ребенка при плановом осмотре. Родители сообщили, что невус наблюдается с рождения, и осведомились, не нужно ли его удалять. Врач убедил их, что в данное время ничего предпринимать не нужно.
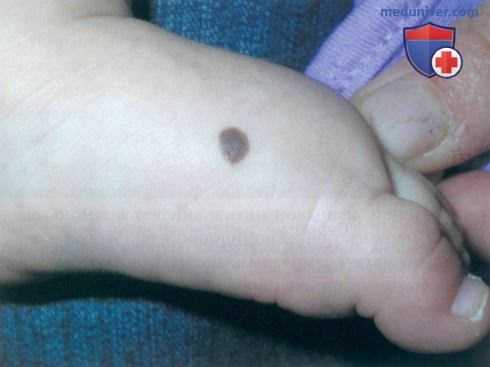
Небольшой врожденный невус на ступне у шестимесячного ребенка. Родителям рекомендовано отложить удаление невуса
• Врожденные невусы выявляются у 1-2% новорожденных уже при рождении.
• Невусы, не отмечавшиеся при рождении, но гистологически идентичные врожденным невусам, могут появиться в первые два года жизни ребенка и называются поздними врожденными невусами.
• Врожденные невусы наблюдаются также при нейрокутанном меланозе, редком синдроме, для которого характерно наличие врожденных меланоцитарных невусов и меланотических неопластических очагов в центральной нервной системе.
• Считается, что во врожденных невусах меланома развивается чаще, чем в нормальной коже.
- В обзорном исследовании у 46 из 6571 пациентов с врожденными меланоцитарными певусами (0,7%) за период наблюдения от 3,4 до 23,7 лег развились меланомы, что указывает на увеличение риска раз вития меланомы в детском и подростковом возрасте в 465 раз2. Средний возраст при установлении диагноза меланомы составил 15,5 лет. Примерно три из четырех меланом развились в крупных врожденных невусах, площадь которых превышала 20 см 2 .
- Пациенты с гигантскими врожденными меланоцитарными певусами относятся к группе самого высокого риска: последующее развитие меланомы к 60-летнему возрасту отмечено у 5-7% из них.
- Однако в одном ретроспективном исследовании 230 врожденных певусов среднего размера (1,5-19,9 см) у 227 пациентов в период с 1955 до 1996 гг. не развилось ни одной меланомы. Средний период наблюдения составил 6,7 лет до среднего возраста 25,5 лет.
• Этиология врожденных невусов неизвестна.
• Врожденные невусы являются результатом пролиферации доброкачественных меланоцитов дермы и/или эпидермиса. Меланоциты кожи происходят их нейроэктодермы, хотя специфический тип клеток, из которого они образуются, остается неизвестным.
• По своему размеру врожденные невусы делятся на три группы:
- Малые невусы с максимальным размером менее 1,5 см.
- Средние невусы с максимальным размером 1,5-19,9 см.
- Крупные или гигантские невусы с максимальным размером более 20 см.
Гигантские невусы часто окружены сателлитными очагами меньших размеров.
Врожденный невус на груди у 24-летней женщины. Хотя поверхность невуса веррукозная, очаг полностью доброкачественный Доброкачественный волосатый врожденный невус в верхнем квадранте ягодицы у 7-летнего мальчика, родители которого обратились за консультацией для удаления невуса Пятнистый врожденный невус (nevus spilus) на спине у молодой женщины
• Различные оттенки, включая светло-коричневый, коричневый, черный и красный в пределах одного очага; цвет со временем обычно не изменяется.
• Неправильные очертания очага (представлено на всех рисунках); пигмент может бледнеть на границе с окружающей кожей.
• Со временем невусы могут выступать над поверхностью кожи.
• Пятнистый участок невуса обычно находится у краев очага.
• Размер невусов в большинстве случаев превышает 6 мм (может быть более 10 мм).
д) Типичная локализация на теле. Врожденные невусы встречаются на любом участке тела.
е) Анализы при заболевании:
• Результаты дерматоскопии зависят от возраста пациента и локализации очага. В одном из исследований сферический рисунок образований встречался чаще всего на туловище у детей младше 11 лет. Большинство ретикулярных очагов было расположено на конечностях, а вариегатный рисунок был наиболее специфичным для врожденных невусов.
• При подозрении на нейрокутанный меланоз центральной нервной системы полезные диагностические данные можно получить при МРТ.
Отличительные гистологические признаки врожденных невусов выявляемые при биопсии:
• Невусные клетки проникают глубоко в придатки кожи и нейрососудистые структуры (например, волосяные фолликулы, сальные железы, мышцы, поднимающие волосы и в стенки кровеносных сосудов).
• Невусные клетки распространяются в глубокие слои дермы и подкожно-жировую клетчатку.
• Невусные клетки инфильтрируют пространства между пучками коллагеновых волокон.
• Невусные клетки - это поврежденные атипичные клетки субэпидермальной зоны.
В отличие от врожденных, приобретенные невусы обычно образованы невусными клетками, локализация которых ограничена сосочковым и верхним ретикулярным слоями дермы, кожные придатки при этом не затрагиваются.
Врожденный невус по типу «купального костюма» на ногах у ребенка Крупный невус по типу «купального костюма», наблюдаемый у ребенка от рождения, который занимает большую часть спины и груди Гигантский врожденный невус по типу «купального костюма», окруженный сателлитными очагами, у 7-летнего мальчика латиноамериканского происхождения. Пациент направлен на поэтапное удаление этого потенциально опасного очага Меланома на фоне приобретенного невуса с признаками регресса в центре очага и появления нового возвышающегося узла. Эти же признаки заставляют подозревать меланому в случае врожденного невуса
ж) Дифференциальная диагностика врожденных невусов. Другие меланоцитарные невусы, которые могут походить на врожденные очаги:
• Невус Беккера - коричневое пятно, волосатая пятни стая бляшка или их сочетание на плече, спине, под молочными железами, возникающие в подростковом возрасте. Края очага неправильной формы, а его размеры могут увеличиваться, занимая всю поверхность плеча или предплечья.
• Пятнистый или рассеянный невус (nevus spilus) - безволосый овальный или бесформенный коричневый очаг с темно-коричневыми или черными точками, содержащими невусные клетки. Может возникнуть при рождении или в любом возрасте, независимо от воздействия солнечного излучения.
Читайте также:
