МРТ при субарахноидальном кровоизлиянии позвоночника
Добавил пользователь Alex Обновлено: 27.01.2026
Магнитно-резонансная томография – это передовой метод, позволяющий отслеживать наличие кровоизлияний, судить о том, насколько серьезна проблем, как она локализована. Метод не инвазивный и дает для врачей максимум информации для диагностики и последующего лечения.
В этом материале мы рассмотрим диагностику гематомы с использованием магнитно-резонансной томографии. Это позволит понять, видна ли гематома, как она определяется.
Особенности гематомы
Одна из наиболее серьезных патологий, которые могут появляться при травмировании черепа человека – внутричерепное кровоизлияние. Оно также называется гематомой – большим скоплением крови, которое сложно диагностировать не инвазивными методами.
Гематома представляет большую опасность для организма человека. Основная проблема заключается в том, что мозговое кровоснабжение сильно нарушается.
Так как черепная коробка – это замкнутое пространство, таким образом, увеличивается давление внутри него. Стремительно развиваются локальные повреждения нервной ткани.
Большое значение имеет раннее диагностирование и использование правильного метода лечения. При сильном повышении внутричерепного давления, которое длится долго, есть вероятность летального исхода.
Если упустить время для выявления, есть большая вероятность того, что мозг умрет. Результатом становится смерть.
Есть сразу несколько симптомов, которые становятся признаками внутричерепного кровоизлияния. К ним относятся такие, как:
- Сильная головная боль различной локализации.
- Значительное возрастание внутричерепного давления.
- Тошнота и периодическая рвота.
- Нарушения ясности сознания, вероятность его кратковременной потери.
- Судороги.
У многих пациентов также возникает большой список неврологических изменений. К ним относятся такие, как парез, нарушение чувствительности кожных покровов. Могут быть заторможены рефлексы, увеличены или уменьшены зрачки.
Динамика протекания патологических процессов может быть разной. При отрицательных появлениях, есть вероятность серьезных нарушений в работе сердечно-сосудистой системы.
Некоторые пациенты могут в результате гематомы впасть в кому. Наблюдаются случаи остановки дыхания.
Большой риск гематомы заключается в том, что объемы накапливания крови могут меняться очень быстро. При этом использование большинства стандартных методов диагностики часто оказывается затруднено.
В подобных условиях компьютерная томография становится лучшим решением. Она позволяет получить максимум информации, проанализировать, где располагается гематома, каких размеров она успела достичь, на протяжении какого срока развивается патология.
Магнитно-резонансная томография позволяет быстро получить максимум информации. Таким образом, удается зафиксировать повреждения аксонов нервных клеток, сделать выводы о том, как протекает лечебный и восстановительный процесс.
МРТ также активно используется для того, чтобы выявлять инсульт. При этом стоит обратить внимание на то, что именно таким методом удается понять, какой вид инсульта случился у человека – геморрагический или ишемический.
Можно ли использовать МРТ для диагностики гематомы
Большое значение при проведении диагностики имеет срок травмирования головы. Рентгенологи отмечают, что гематому очень сложно увидеть, когда травма получена в период с 24 до 72 часов.
Опасность здесь заключается в вероятности получения ложноотрицательного результата. Таким образом, есть значительная вероятность отсроченного лечения, которое не возымеет нужного эффекта.
Когда после получения травмы проходят сутки, лучшим решением станет проведение компьютерной томографии. Она показывает, как были повреждены костные структуры и ткани.
Удается четко визуализировать повреждения разных участков черепа человека. Таким образом, можно понять, если ли ушиб мозга, где именно он располагается.
Часто проведение магнитно-резонансной томографии в таком случае рекомендуется нейрохирургами. Это нужно для того, чтобы выявить, есть ли повреждения или изменения различных церебральных структур.
При получении сильного травмирования головы, может проводиться компьютерная томография (КТ) и магнитно-резонансная томография (МРТ).
Первый вариант предполагает использование рентгеновского излучения. Это значительно уменьшает доступность периодического проведения подобного исследования.
Магнитно-резонансная томография позволяет добиться большого успеха в вопросах диагностирования мозгового кровоизлияния.
Часто прохождение подобного обследования рекомендуется после госпитализации. Таки образом удается зафиксировать наличие накопления крови, ее локализацию, степень повреждений, которые были нанесены структурам головного мозга.
МРТ активно применяется для диагностики в силу высокой информативности. Именно таким образом удается определить не только характер гематомы, но и последствия различных повреждений. К ним относятся такие, как:
- Рубцово-атрофические изменения.
- Повреждение коры.
- Нарушение целостности стволовых и экстрапирамидных структур.
Чем больше времени проходит с момента получения травмы и начала накопления крови внутри черепа, тем проще провести визуализацию с использованием магнитно-резонансной томографии.
Субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние (САК) — кровоизлияние в субарахноидальное пространство (полость между паутинной и мягкой мозговыми оболочками). Может произойти спонтанно, обычно вследствие разрыва артериальной аневризмы, или в результате черепно-мозговой травмы.
Признаки САК возникают внезапно, без предвестников: начинается резкая головная боль (напоминающая «удар по голове»), тошнота, повторная рвота, часто наступает утрата сознания. Характерно психомоторное возбуждение. Диагноз обычно подтверждается методом компьютерной томографии и, в некоторых случаях, люмбальной пункцией. Лечение субарахноидального кровоизлияния из аневризмы хирургическое, возможно применение методов интервенционной радиологии и терапевтические пособия, направленные на предотвращение рецидива кровоизлияния и снижение риска его осложнений. C 1930-х годов применяется краниотомия с клипированием шейки аневризмы, с 1990-х годов внедряется менее травматичная операция — эндоваскулярная установка микроспирали или баллона под контролем ангиографии.
САК — одна из форм острого нарушения мозгового кровообращения, и составляет от 1 % до 7 % случаев ОНМК. САК — угрожающее жизни состояние, которое может привести к тяжёлой инвалидизации пациента даже в случае ранней диагностики и адекватного лечения. До половины случаев САК заканчиваются летальным исходом, 10-15 % больных погибают ещё до поступления в стационар.
Диагностика САК начинается с анализа истории болезни и физикального осмотра пациента с целью обнаружения симптомов САК и дифференциальной диагностики с другими неврологическими заболеваниями. Окончательный диагноз ставится после проведения КТ-исследования, высокочувствительного к САК и помогающего выявить его в 95 % случаев. Через несколько дней после состоявшегося САК более чувствителен метод МРТ.
Люмбальная пункция, при которой с помощью иглы забирается на анализ спинномозговая жидкость, обнаруживает признаки САК в 3 % случаев с нормальной КТ-картиной. В связи с этим, люмбальная пункция показана пациентам с отрицательным результатом на КТ у пациентов с клинической картиной САК. При люмбальной пункции на анализ берутся три пробы ликвора. О субарахноидальном кровоизлиянии можно утверждать, если повышение содержания эритроцитов выявляется одинаково во всех трёх пробирках. Если количество эритроцитов снижается от пробирки к пробирке, более вероятно, что кровь в ликворе связана с травмированием мелких сосудов в результате пункции (так называемая «путевая кровь»). Ликвор также исследуется на наличие билирубина (продукта распада гемоглобина) — оценивается ксантохромия (пожелтение после центрифугирования); для более объективной оценки применяется спектрофотометрия. Ксантохромия и спектрофотометрия остаются надежными способами выявления САК спустя несколько дней после начала головной боли. Для использования этих методов необходим интервал в 12 часов от начала САК, которые требуются для распада гемоглобина.
Поскольку САК обнаруживается лишь в 10 % случаев с типичной головной болью, необходим дифференциальный диагноз с менингитом, мигренью и тромбозом венозных синусов. Внутримозговое кровоизлияние, при котором кровь поступает непосредственно в вещество головного мозга (геморрагический инсульт), встречается в два раза чаще, чем субарахноидальное кровоизлияние, и часто ошибочно принимается за него. Достаточно распространены случаи, когда САК ошибочно диагностируется как мигрень или головная боль напряжения, в связи с чем своевременно не выполняется КТ. В 2004 году такие ошибки наблюдались в 12 % случаев, чаще при небольших кровоизлияниях с отсутствием нарушения сознания. Задержка с правильной диагностикой приводила к ухудшению состояния больных. В некоторых случаях головная боль регрессирует самостоятельно, и никаких иных симптомов не наблюдается. Этот тип головной боли называется «сторожевой головной болью», поскольку указывает на небольшой кровоподтёк («сторожевой кровоподтёк») из аневризмы. Сторожевая головная боль требует проведения КТ и люмбальной пункции, так как в течение трёх недель возможно повторное кровоизлияние.
После верификации диагноза субарахноидального кровоизлияния, необходимо выявить его источник. При подозрении на разрыв артериальной аневризмы, необходима её визуализация методом ангиографии сосудов головного мозга (который позволяет осуществить одновременное эндоваскулярное хирургическое вмешательство) или КТ-ангиографии.
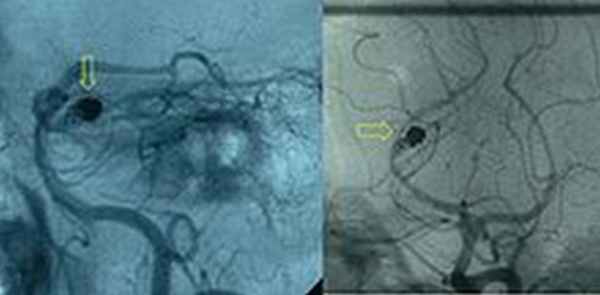
Рис.Артериограмма, демонстрирующая эндоваскулярно облитерированную аневризму (обозначена желтой стрелкой) задней мозговой артерии с остаточным аневризматическим мешком.
Профилактика САК: проведение МРТ, МРА при развитии упорных головных болей пульсирующего характера, сопровождающихся различной неврологической симптоматикой, эпилептических припадков с целью раннего выявления сосудистых мальформаций1головного мозга.
Субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние (САК) является одним из видов экстрааксиального внутричерепного кровоизлияния и характеризуется наличием крови в субарахноидальном пространстве.
Эпидемиология
Возникает обычно у пациентов среденго возраста, обычно до 60 лет [2]. Cубарахноидальные кровоизлияния встречаются при инсультах в 3% случаев, и в 5% случаев при инсультах вызывают смертельный исход [2].
Клиническая картина
Клиника у пациентов развивается внезапно, в виде резкой головной боли (напоминающей «удар по голове» и которая обычно описывается пациентом, как наихудшая боль в его жизни). Часто сочетается с светобоязнью и менингизмом. У значительного числа пациентов (почти половины [2]), сочетается с угнетением и потерей сознания, некоторые пациенты в последующем возвращаются в сознание. Фокальный неврологический дефицит часто сочетается с головной болью или появляется вскоре после её начала [2]. Пациенты, в зависимости от клинической картины, могут быть разделены на 5 групп, наиболее часто для этого используются шкала Hunt-Hess, которая позволяет прогнозировать исход заболевания. Иногда используют шкалу Фишера или шкалу комы Глазго.
Патология
Выделяют три патерна субарахноидальных кровоизлияний, каждый из которых имеет свою этиологию, лечение и прогноз [4]:
- супраселлярная цистерна с диффузным периферическим распространением. и основная цистерна.
- изолированно по конвексу больших полушарий.
Этиология
Причины возникновения включают [1]:
- (ассоциированно с ушибом головного мозга)
- спонтанное
- : 85% [1] : 10% [4]
- дуральная артерио-венозная фистула
- спинальная артериовенозная мальформация
- венозный инфаркт [1]
- апоплексия гипофиза
- прием кокаина
- церебральный васкулит [6]
Факторы риска
факторы риска включают [2]:
- семейный анамнез
- артериальная гипертензия
- злоупотребление алкоголем
- патология соединительной ткани
- аутосомно-доминантная поликистозная болезнь почек
- Синдром Элерса — Данлоса IV типа
Диагностика
Хотя МРТ более чувствительна чем КТ к наличию крови в субарахноидальных пространствах и к выявлению причин кровоизлияния, логистические ограничения и меньшая доступность в большинстве случаев приводит к тому, что первоначальным исследованием обычно является компьютерная томография.
Компьютерная томография
Чувствительность КТ к наличию крови в субарахноидальных пространствах связанна с количеством крови и временем, прошедшим с момента кровоизлияния.
Диагноз подозревается при наличии высокоплотного прокрашивания субарахноидальных пространств.
В большинстве случаев наблюдается около Виллизиевого круга, поскольку большинство мешотчатых аневризм локализуется в этой области (~65%), или в Сильвиевой щели (~30%) ref needed. Небольшие по количеству крови кровоизлияния могут иногда быть выявлены за счет скопления в медножковой цистерне или в виде гиперденсивного треугольника в затылочном роге бокового желудочка [5]. Субарахноидальные кровоизлияния разделяют на 4 категории в соответствии со шкалой Фишера, в зависимости от количества крови.Магнитно-резонансная томография
МРТ чувствительна к наличию крови с субарахноидальных пространствах и может хорошо её визуализировать в первые 12 часов, обычно, в виде гиперинтенсивности в субарахноидальных пространствах на FLAIR изображениях [3]. Изображения взвешенные по магнитной восприимчивости так же чувствительны к продуктам распада гемоглобина.
МР ангиография и МР венография могут выявить аневризму или иной источник кровотечения. Однако МРТ уступает КТ, за счет более низкой доступности, более длительного времени сканирования, больших сложностей с транспортировкой и наблюдением за пациентом во время исследования (особенно нестабильными или интубированными пациентами).ЦАГ: ангиография
Цифровая субстракционная ангиография остается "золотым стандартом" в диагностике сосудистых патологии и в большинстве клиник, даже при выявленной при КТ или МРТ причине кровоизлияния, перед хирургическим вмешательством выполняется субстракционная ангиография. Преимущества ЦАГ:
- высокое пространственное разрешение: позволяет лучше визуализировать мелкие сосуды, шейку аневризмы и прилежащие сосуды
- временное разрешение: визуализируется поступление и вымывание контраста в сосудистой мальформации, давая важную информацию о питающих сосудах (нарп. артериовенозные мальформации (АВМ) или дуральные артериовенозные фистулы (ДАВФ))
- Кроме того, исходя из причины, эндоваскулярное вмешательство может быть показано как лечебная манипуляция (напр. койлинг аневризмы).
Лечение и прогноз
Лечение зависит от основной причины кровоизлияния, однако, независимо от его источника, встречаются
следующие осложнения и базовые подходы к их лечению:- повышение внутричерепного давления
- часто требуется ВЧД мониторинг -может потребоваться дренаж
- triple H терапия (Гемодилюция, Гипертензия, Гиперволемия)
- блокаторы кальциевых каналов (напр. нимодипин)
- эндоваскулярное вмешательство (напр. внутриартериально введение вазодилятаторов (таких как NO) и/или баллонная ангиопластика)
Прогноз значительно зависит от:
- причины субарахноидального кровоизлияния
- степени субарахноидального кровоизлияния
- наличия сопутствующих повреждений/патологии
Малые травматические субарахноидальные кровоизлияния или малые перимезеэнцефальные кровотечения имеют хорошие прогнозы с незначительными долгосрочными последствиями. Аневризматические субарахноидальные кровоизлияния V степени, наоборот, имеют плохой прогноз и требуют более агрессивного лечения.
Дифференциальный диагноз
Важно понимать, что гиперденсивность патогномонична не только для субарахноидального кровоизлияния. Другие диагностические варианты включают:
Субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние – кровоизлияние в полость между мягкой мозговой и паутинной оболочками.
Внимание!
Здесь вы сможете выбрать врача, занимающегося лечением Субарахноидальное кровоизлияние Если вы не уверены в диагнозе, запишитесь на прием к терапевту или врачу общей практики для уточнения диагноза.
Статьи на тему Субарахноидальное кровоизлияние:
Причины
Симптоматика
Диагностика
Лечение
Какой врач лечит Субарахноидальное кровоизлияние
Занимается лечением заболеваний опорно-двигательного аппарата и нарушений работы нервной системы. Владеет методиками внутрисуставных инъекций, паравертебральных блокад и акупунктуры
Врач-невролог, практикует современные подходы к диагностике и лечению острых и хронических болевых синдромов на основании опыта передовых американских и европейских медицинских школ в области головы, шеи, спины, поясницы, таза, конечностей. Проводит реабилитацию пациентов после переломов костей, травм позвоночника, суставов, мышц, связок, сухожилий; восстанавливает двигательную активность после инсульта. Применяет миофасциальную терапию, блокады разной сложности, кинезитерапию
Направление работы Антона Антоновича: микронейрохирургическое и комбинированное лечение грыж межпозвонковых дисков, опухолей, метастатических поражений и доброкачественных опухолей головного и спинного мозга. Врач также менеджер и общественный деятель в сфере здравоохранения, ассистент опорной кафедры нейрохирургии Национального университета здравохранения им. П.Л. Шупика. Работал в отделениях ургентной помощи, нейрореанимации, нейротравматологии и нейроонкологии. В лечении следует лучшим мировым протоколам NCCN и ESMO. Шкиряк А.А. является соавтором многих научных работ, сертифицированный специалист по проведению клинических исследований "GCP and clinical trial regulations". Медицинский эксперт программ на ведущих телеканалах Украины.
Причины
Причина этого заболевания кроется в нарушении целостности стенки во внутричерепной артерии, которая находится на внешней поверхности полушарий мозга или же на его основании (не конкретно в веществе головного мозга), сопровождается излиянием крови в субарахноидальное пространство, которое представляет собой пространство в виде щели между оболочками мозга.
Определяют заболевание несколько причин:- наличие черепно-мозговой травмы, возникает вследствие травмы головы и ушиба головного мозга, с вероятным повреждением артерий;
- спонтанное субарахноидальное кровоизлияние – возникает под воздействием разнообразных повреждающих факторов;
- высокое артериальное давление (кровяное);
- злоупотребление спиртными напитками;
- употребление наркотических веществ;
- при инфекционных заболеваниях, таких как сифилис (это заболевание передается половым путем и поражает все органы, в том числе и артерии головного мозга);
- субарахноидальное кровоизлияние травматической природы возникает в результате травмы или инфекции головного мозга, приводящей к разрыву аневризмы артерии головного мозга.
Процесс разрыва артериовенозной мальформации головного мозга объясняется аномальным развитием сосудистой системы головного мозга, полученной при рождении, и с возрастом может увеличиваться в размерах. Это заболевание по виду представляет собой клубок вен и артерий, которые переплелись между собой.
Симптоматика
Субарахноидальное кровоизлияние у детей и взрослых сопровождается приступом чрезвычайно сильной головной боли, эта боль возникает внезапно, ее определяют следующие симптомы:
- боязнь света (любой источник света вызывает боль в глазах, такие же ощущения возникают в освещенном помещении);
- рвотные рефлексы и тошнота;
- судорожные припадки, сопровождающиеся сокращением мышц всего тела или конечностей, что может привести к потере сознания;
- психомоторное возбуждение, возникающая беспорядочная активность, приводящая к нанесению вреда себе и окружающим.
Кроме того, при субарахноидальном кровоизлиянии симптомы возникают в связи с нарушением функции области коры головного мозга и черепно-мозговых нервов, что сопровождается кровоизлиянием:
- кожа тела становится нечувствительной;
- возникает косоглазие;
- нарушается речь, возникает нечленораздельность речи, непонимание знакомого языка, невозможность разговаривать.
Диагностика
- анамнез заболевания:
- время появления головной боли, светобоязни у больного;
- причина появления головной боли (резкое повышение кровяного давления, травма черепа, сильные потуги при акте дефекации). Или же субарахноидальное кровоизлияние (САК) возникло спонтанно;
- установление факта злоупотребления спиртными напитками и табачными изделиями;
- время установления повышенного кровяного давления у пациента, какие препараты больной принимал для снижения артериального давления.
Лечение
Лечение субарахноидального кровоизлияния заключается в стабилизации состояния больного, а именно в гомеостатической терапии и устранении источника кровотечения, а также в своевременном предупреждении рецидивов и осложнений. Последствия субарахноидального кровоизлияния имеют негативную динамику, летальность при этой болезни достигает до 50% от всех случаев.
Артериовенозные мальформации спинного мозга (АВМ)
Артериовенозные мальформации (АВМ) спинного мозга могут вызывать его компрессию, ишемию, паренхиматозные кровоизлияния, субарахноидальные кровоизлияния или их сочетание. В клинической картине отмечаются постепенно прогрессирующий, восходящий или рецидивирующий и ремиттирующий сегментарный неврологический дефицит; корешковые болевые синдромы; внезапное развитие боли в спине с острым возникновением неврологической симптоматики. Диагноз ставится на основании МРТ. Лечение состоит из хирургического вмешательства или стереотаксической радиохирургии и может включать эмболизацию под ангиографическим контролем.
Артериовенозные мальформации – наиболее часто встречающиеся сосудистые мальформации в спинном мозге. В большинстве случаев они располагаются в грудном и поясничном отделе, снаружи спинного мозга (т.е. экстрамедуллярно) и дорсально. Реже встречаются АВМ шейной или верхнегрудной локализации, расположенные внутри спинного мозга (интрамедуллярно). АВМ могут варьировать от небольших и локализованных до занимающих по размеру более половины спинного мозга. Они могут сдавливать (а иногда – даже замещать) паренхиму спинного мозга, а также могут разорваться, вызвав локализованное или распространенное кровоизлияние.
Симптомы и признаки АВМ спинного мозга
В некоторых случаях кожная ангиома образуется над АВМ в спинном мозге. В типичных случаях АВМ сдавливают следующие структуры:
Корешки спинномозговых нервов, вызывая боль, распространяющуюся в зоне иннервации корешка (корешковая боль);
спинной мозг, вызывая сегментарный неврологический дефицит, который может неуклонно нарастать или иметь волнообразный характер (убывает, а затем нарастает)
Часто сочетаются проявления поражения как верхнего, так и нижнего мотонейронов. АВМ могут разорваться внутри паренхимы спинного мозга, приводя к внезапному появлению сильной боли в спине и острому развитию сегментарного неврологического дефицита. В редких случаях высоко расположенные АВМ на шейном уровне могут разрываться в субарахноидальное пространство, вызывая субарахноидальное кровоизлияние Субарахноидальное кровоизлияние (САК) Субарахноидальное кровоизлияние – это внезапно возникающее кровотечение в субарахноидальное пространство. Самая частая причина спонтанного кровотечения – разрыв аневризмы. Субарахноидальное. Прочитайте дополнительные сведенияДиагностика АВМ спинного мозга
Артериовенозные мальформации спинного мозга могут быть случайно обнаружены при нейровизуализации. На основании клинической картины они можут заподозрить у пациентов с необъяснимым сегментарным неврологическим дефицитом или субарахноидальным кровоизлиянием, особенно при остром развитии выраженной боли в спине или при наличии срединно расположенных кожных ангиом.
Диагноз АВВП устанавливается на основании данных МРТ (обычно выполняется первой), затем магнитно-резонансной ангиографии, а затем – селективной артериографии. В некоторых случаях применяется миелография в сочетании с КТ.
Лечение АВМ спинного мозга
В случаях угрозы нарушения функции спинного мозга показано хирургическое лечение
В случаях угрозы нарушения функции спинного мозга показано хирургическое лечение, однако применение микрохирургических методик требует определенных навыков и опыта работы. В случае если АВМ небольших размеров и расположена в труднодоступной области, возможно применение стереотаксической радиохирургии.
Сосудистая эмболизация перекрывает питающие артерии и часто предшествует хирургическому удалению или стереотаксической радиохирургии.
Основные положения
Артериовенозные мальформации могут варьировать от небольших и локализованных до занимающих по размеру более половины спинного мозга.
АВВП могут сдавливать нервные корешки (вызывая боль в отделах, расположенных ниже сдавленного нервного корешка) или спинной мозг (вызывая сегментарные неврологические нарушения, которые постепенно прогрессируют или то усиливаются, то ослабевают); они могут разрываться (вызывая внезапную, сильную боль в спине и внезапные сегментарные неврологические расстройства).
Диагноз устанавливается на основании данных МРТ с последующей магнитно-резонансной ангиографией, затем выполняется селективная артериография.
В случаях угрозы нарушения функций спинного мозга показано хирургическое лечение
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Читайте также:
