Назогастральная или кишечная интубация
Добавил пользователь Morpheus Обновлено: 29.01.2026
Назогастральная интубация - это медицинский процесс, включающий введение пластиковой трубки ( назогастральной трубки или трубки NG ) через нос , через горло и вниз в желудок . Интубация орогастрия - это аналогичный процесс, связанный с введением пластиковой трубки ( орогастральной трубки ) через рот. [1] Авраам Луи Левин изобрел трубку NG. Назогастральный зонд также известен как зонд Райла в странах Содружества в честь Джона Альфреда Райла .
Назогастральный зонд используется для кормления и введения лекарств и других пероральных агентов, таких как активированный уголь . Для лекарств и минимального количества жидкости используется шприц для инъекций. в трубку. Для непрерывного кормления используется гравитационная система, в которой раствор помещается выше желудка пациента. Если для кормления требуется постоянный контроль, трубку часто подключают к электронному насосу, который может контролировать и измерять потребление пищи пациентом и сигнализировать о любом прерывании кормления. Назогастральный зонд также может использоваться в качестве вспомогательного средства при лечении опасных для жизни расстройств пищевого поведения, особенно если пациент не соблюдает правила приема пищи. В таких случаях назогастральный зонд может быть введен силой для кормления против воли пациента под ограничением. [2] Такая практика может быть очень неприятной как для пациентов, так и для медицинского персонала. [2]
Назогастральная аспирация (отсасывание) - это процесс слива содержимого желудка через зонд. Назогастральная аспирация в основном используется для удаления желудочно-кишечного секрета и проглоченного воздуха у пациентов с желудочно-кишечной непроходимостью . Назогастральная аспирация также может использоваться в ситуациях отравления, когда была проглочена потенциально токсичная жидкость , для подготовки перед операцией под наркозом и для отбора проб желудочной жидкости для анализа.
Если трубку предполагается использовать для непрерывного дренирования, ее обычно присоединяют к мешку для сбора жидкости, расположенному ниже уровня желудка пациента; сила тяжести опорожняет содержимое желудка. Его также можно присоединить к системе отсасывания, однако этот метод часто ограничивается чрезвычайными ситуациями, поскольку постоянное отсасывание может легко повредить слизистую оболочку желудка. В неэкстренных ситуациях часто применяется прерывистое отсасывание, что дает преимущества отсасывания без нежелательных последствий повреждения слизистой оболочки желудка.
Отсасывающий дренаж также используется для пациентов, перенесших пневмонэктомию , для предотвращения рвоты, связанной с анестезией, и возможной аспирации любого содержимого желудка. Такая аспирация представляет серьезный риск осложнений для пациентов, выздоравливающих после этой операции.

Полиуретановая трубка NG (Viasys Corflo), 8 Fr × 36 дюймов (91 см). Эта трубка с мелким отверстием подходит для более длительного использования (до 4 недель).
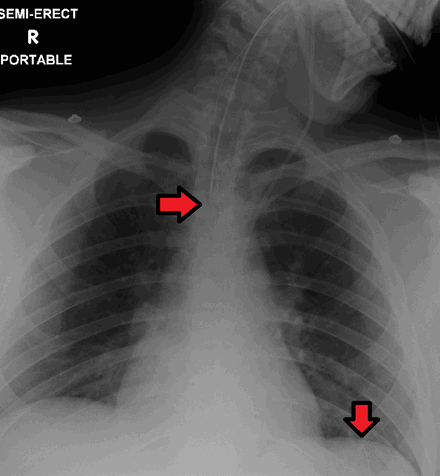
Эндотрахеальная трубка и назогастральный зонд , как видно на рентгенограмме. Оба в хорошем положении.
Установка назогастрального и назоеюнального зондов
Установка зонда для энтерального питания через нос — это распространенная процедура для детей с онкологическими заболеваниями. Тонкая гибкая полая трубка проходит через нос и пищевод в желудок (назогастральный зонд) или кишечник (назоеюнальный или назодуоденальный зонд). Это дает пациенту возможность получать через зонд нутритивную поддержку и лекарственные препараты. Назогастральный зонд также используется для отвода воздуха и другого содержимого желудка.
Если при установке зонда применяется анестезия , пациента попросят не есть и не пить в течение определенного времени перед процедурой. Очень важно следовать инструкциям по предоперационному голоданию. Пациента могут попросить соблюдать инструкции по голоданию также и после процедуры.
Установка назогастрального зонда: чего ожидать
Установка назогастрального зонда обычно проводится в палате пациента, пациент при этом находится в сознании. Во время процедуры важно дышать равномерно и расслабиться. Для облегчения продвижения зонда можно делать глотательные движения или пить воду через соломинку.
Если пациент во время процедуры находится в сознании, процесс включает следующие шаги:
- Пациенту необходимо сесть прямо или лечь, приподняв голову.
- Детям могут дать специальный лекарственный препарат, чтобы помочь расслабиться во время процедуры. Иногда для снижения болевых ощущений и рвотного рефлекса может применяться местный анестетик.
- Подходящая длина зонда зависит от возраста и размеров тела пациента.
- Для облегчения прохождения конец зонда смазывают специальным составом.
- Пациента попросят опустить голову вниз, чтобы подбородок был прижат к груди.
- Медсестра или другой медицинский сотрудник будет удерживать зонд и вводить его в ноздрю пациента. Зонд будет медленно продвигаться через носовой проход.
- В процессе пациента попросят делать глотательные движения или пить воду небольшими глотками. Так зонд сможет занять необходимое положение.
- Чтобы убедиться в правильном положении зонда, врачи выполнят рентгенографию или анализ содержимого желудка.
- Зонд фиксируется на лице пациента с помощью лейкопластыря.
Замена назогастрального зонда проводится по установленному графику (обычно каждые 30 дней) или другим указаниям врача.
Примечание. Выполняемые действия могут различаться в зависимости от утвержденных больничных процедур, возможностей медицинского учреждения, медицинского заключения и потребностей пациента. Обязательно обсудите предстоящую процедуру с вашей лечащей группой.
Установка назодуоденального или назоеюнального зонда: чего ожидать
Установка назодуоденального и назоеюнального зондов обычно выполняется под общей анестезией.
Порядок установки назодуоденального и назоеюнального зондов:
- Пациента отводят в кабинет интервенционной радиологии или процедурный кабинет. Если правила больницы разрешают, родители смогут находиться с пациентом до начала процедуры.
- У детей эта процедура обычно выполняется под общей анестезией. Во время процедуры и в процессе восстановления после анестезии проводится контроль частоты сердечных сокращений и давления пациента.
- Для облегчения прохождения конец зонда смазывается специальным составом.
- Процедура проводится под рентген-контролем — врач вводит зонд в одну из ноздрей и медленно продвигает его далее через нос, по пищеводу и в желудок.
- С применением визуализации зонд продвигается через желудок до размещения в правильном положении в кишечнике. Для установки зонда может также использоваться проводник.
- Внешний конец зонда фиксируется на лице с помощью лейкопластыря.
Примечание. Выполняемые действия могут различаться в зависимости от утвержденных больничных процедур, возможностей медицинского учреждения, медицинского заключения и потребностей пациента. Обязательно обсудите предстоящую процедуру с вашей лечащей группой.
Осложнения при установке назальных зондов для энтерального питания
Для многих детей назогастральный и другие назальные зонды являются важной составляющей лечения рака. Во время установки возможно возникновение боли и дискомфорта, проблем, связанных с анестезией, и повреждений пищеварительного тракта. Процедура может быть остановлена в том случае, если дальнейшая установка небезопасна для пациента. Иногда врач принимает решение установить зонд для энтерального питания хирургическим путем.
К самым распространенным осложнениям при установке назогастрального зонда относятся боль и раздражение кожи или слизистой носа из-за лейкопластыря или давления зонда. Другие возможные осложнения — смещение зонда, закупорка зонда, проблемы с пищеварением, возникновение инфекции.
Серьезные осложнения редки, но все-таки возможны. Задайте все вопросы вашему врачу и следуйте его инструкциям.
Назогастральная или кишечная интубация
Назогастральная интубация - это медицинский процесс, включающий введение пластиковой трубки (назогастральной трубки или трубка NG ) через нос, мимо горла и вниз в желудок. Интубация орогастрия представляет собой аналогичный процесс, включающий введение пластиковой трубки (орогастральной трубки ) через рот. Абрахам Луи Левин изобрел трубку NG.
Содержание
- 1 Использование
- 2 Типа
- 3 Техника
- 4 Противопоказания
- 5 Осложнения
- 6 См. Также
- 7 Ссылки
Использование
Назогастральный зонд используется для кормления и введения лекарств и других пероральных препаратов, таких как активированный уголь. Для лекарств и минимального количества жидкости используется шприц для инъекции в трубку. Для непрерывного кормления используется гравитационная система, при которой раствор помещается выше желудка пациента. Если для кормления требуется постоянный контроль, трубку часто подключают к электронному насосу, который может контролировать и измерять потребление пищи пациентом и сигнализировать о любом прерывании кормления. Назогастральный зонд также может использоваться в качестве вспомогательного средства при лечении опасных для жизни расстройств пищевого поведения, особенно если пациент не соблюдает правила приема пищи. В таких случаях назогастральный зонд может быть вставлен силой для кормления против воли пациента под ограничениями. Такая практика может быть очень неприятной как для пациентов, так и для медицинского персонала.
Назогастральная аспирация ( всасывание) - это процесс слива содержимого желудка через трубку. Назогастральная аспирация в основном используется для удаления желудочно-кишечного секрета и проглоченного воздуха у пациентов с желудочно-кишечной непроходимостью. Назогастральная аспирация также может использоваться в ситуациях отравления, когда была проглочена потенциально токсичная жидкость , для подготовки перед операцией под анестезией и для отбора проб желудочного сока для анализа.
Если трубку предполагается использовать для непрерывного дренирования, ее обычно присоединяют к мешку для сбора, расположенному ниже уровня желудка пациента; сила тяжести опорожняет содержимое желудка. Его также можно присоединить к системе отсасывания, однако этот метод часто ограничивается чрезвычайными ситуациями, поскольку постоянное отсасывание может легко повредить слизистую оболочку желудка. В неэкстренных ситуациях часто применяется периодическое отсасывание, дающее преимущества отсасывания без нежелательных последствий повреждения слизистой оболочки желудка.
Отсасывающий дренаж также используется для пациентов, перенесших пневмонэктомию, чтобы предотвратить рвоту, связанную с анестезией, и возможную аспирацию любого содержимого желудка. Такая аспирация представляет серьезный риск осложнений для пациентов, выздоравливающих после этой операции.
Типы назогастральных трубок включают:
- катетер Левина, который представляет собой однопросветную трубку с малым отверстием для НГ. Он больше подходит для приема лекарств или питания.
- Катетер Салема Самп, который представляет собой трубку NG большого диаметра с двойным просветом. Это способствует аспирации в одном просвете и вентиляции в другом, чтобы снизить отрицательное давление и предотвратить попадание слизистой оболочки желудка в катетер.
- Трубка Добхоффа, которая представляет собой трубку НГ с малым отверстием и утяжелителем на конце. предназначен для того, чтобы тянуть его под действием силы тяжести во время введения.
Техника
Перед тем, как вставить трубку NG, ее необходимо измерить от кончика носа пациента, обернуть вокруг уха и затем вниз примерно на 1-2 дюйма ниже мечевидного отростка. Затем трубка маркируется на этом уровне, чтобы гарантировать, что трубка введена достаточно глубоко в желудок пациента. Многие коммерчески доступные желудочные и двенадцатиперстные трубки имеют несколько стандартных отметок глубины, например 18 дюймов (46 см), 22 дюйма (56 см), 26 дюймов (66 см) и 30 дюймов (76 см) от дистального конца; Трубки для кормления младенцев часто имеют отметки глубины 1 см. Конец пластиковой трубки смазывают (можно использовать местный анестетик, такой как 2% гель ксилокаина; кроме того, перед введением можно нанести назальный сосудосуживающий и / или анестезирующий спрей) и вводят в один из передних носовых ходов пациента. Лечение 2,0 мг мидазолама внутривенно значительно снижает стресс пациента. Трубка должна быть направлена прямо к спине пациента, когда она проходит через носовую полость и спускается в горло. Когда трубка входит в ротоглотку и скользит вниз по задней стенке глотки, у пациента может возникнуть рвотный рефлекс; в этой ситуации пациента, если он проснулся и насторожился, просят имитировать глотание или дают немного воды, чтобы он проглотил трубочку, и трубку продолжают вводить, пока пациент глотает. Как только зонд минует глотку и входит в пищевод, он легко вводится в желудок. Затем трубку необходимо закрепить на месте, чтобы она не двигалась. Есть несколько способов обеспечить размещение NG. Один из наименее инвазивных методов - лента. Лента помещается и оборачивается вокруг трубки NG на носу пациента, чтобы предотвратить ее смещение.
Еще одно фиксирующее устройство - это назальная уздечка, или устройство, которое входит в одну ноздрю вокруг носовой перегородки, а затем в другую ноздрю, где оно закрепляется вокруг назогастрального зонда. Уздечку можно надеть двумя способами. Один метод, согласно Австралийскому журналу отоларингологии, заключается в том, что врач протягивает материал через ноздри, а затем связывает его концы, укороченные, чтобы предотвратить удаление трубки. Другой метод - устройство, называемое уздечкой Applied Medical Technology, или AMT. В этом устройстве используется магнит, вставленный в обе ноздри, который соединяется с носовой перегородкой, а затем протягивается в одну сторону и завязывается. Эта технология позволяет медсестрам безопасно накладывать уздечки. Несколько исследований доказали, что использование назальной уздечки предотвращает потерю положения NG, обеспечивающего необходимые питательные вещества или отсасывание. Исследование, проведенное в Великобритании с 2014 по 2017 год, показало, что 50% зондов для кормления, закрепленных лентой, были утеряны случайно. Использование фиксации уздечкой снизило процент потерянных NG с 53% до 9%.
Следует проявлять особую осторожность, чтобы трубка не прошла через гортань в трахею и вниз в бронхи. Надежный метод - забрать немного жидкости из трубки с помощью шприца . Затем эту жидкость проверяют с помощью pH-бумаги (не лакмусовой бумаги ) для определения кислотности жидкости. Если pH равен 4 или ниже, пробирка находится в правильном положении. Если это невозможно, правильное положение трубки подтверждается с помощью рентгеновского снимка грудной клетки / брюшной полости. Это самый надежный способ обеспечить правильное размещение трубки NG. Использование рентгеновского снимка грудной клетки для подтверждения положения является ожидаемым стандартом в Великобритании с проверкой и подтверждением доктором / врачом. Будущие методы могут включать измерение концентрации ферментов, таких как трипсин, пепсин и билирубин, для подтверждения правильного размещения пробирки NG. Поскольку ферментное тестирование становится все более практичным, позволяя проводить измерения быстро и дешево у постели больного, этот метод можно использовать в сочетании с тестированием pH в качестве эффективной и менее вредной замены рентгеновского подтверждения. Если трубка должна оставаться на месте, рекомендуется проверять положение трубки перед каждым кормлением и не реже одного раза в день.
Назогастральный зонд только меньшего диаметра (12 Fr или меньше у взрослых) подходит для длительного кормления, чтобы избежать раздражения и эрозии слизистой оболочки носа. Эти трубки часто имеют проволочные направители для облегчения введения. Если кормление требуется в течение более длительного периода времени, следует рассмотреть другие варианты, такие как размещение трубки ПЭГ.
Функция правильно размещенной трубки NG и ее использования для отсасывания поддерживается промывкой. Это может быть сделано путем промывания небольшого количества физиологического раствора и воздуха с помощью шприца или путем промывания большего количества физиологического раствора или воды и воздуха, а затем оценки циркуляции воздуха через один просвет трубки в желудок и наружу. другой просвет. При сравнении этих двух методов промывки последний оказался более эффективным.
Противопоказания
Использование назогастральной интубации противопоказано пациентам с шейкой средней и тяжелой степени тяжести. и переломы лица из-за повышенного риска обструкции дыхательных путей или неправильного размещения трубки. В этих обстоятельствах при введении необходимо особое внимание, чтобы избежать чрезмерной травмы пищевода. Также существует больший риск для пациентов, страдающих нарушениями свертываемости крови, особенно вызванными расширением подслизистых вен в нижней трети пищевода, известных как варикозное расширение вен пищевода, которые могут быть легко разорваны из-за их хрупкости и также при ГЭРБ.
Альтернативные меры, такие как орогастральная интубация, должны быть рассмотрены в этих обстоятельствах, или если пациент не сможет удовлетворить свои потребности в питании и калориях в течение длительного периода времени (обычно>24 часов
Осложнения
Незначительные осложнения включают носовое кровотечение, синусит и боль в горле.
Иногда более серьезные осложнения возникают, в том числе эрозия носа, в которой закреплена трубка, перфорация пищевода, повреждение хирургического анастомоза, легочная аспирация, коллапс легкого или внутричерепное размещение трубки.
МЕТОД ИНТУБАЦИИ ТОНКОЙ КИШКИ У БОЛЬНЫХ С НЕСОСТОЯТЕЛЬНОСТЬЮ ТОНКОКИШЕЧНЫХ АНАСТОМОЗОВ
Цель исследования. Улучшение результатов лечения больных с несостоятельностью тонкокишечных анастомозов. Материалы и методы. Метод лечения несостоятельности тонкокишечных анастомозов заключается в выведении петли кишки с несостоятельным анастомозом на переднюю брюшную стенку, комбинированной назоинтестинальной и ретроградной интубации тонкой кишки через илеостому. Она использована у 5 больных основной группы. У 11 больных группы сравнения использованы методы без ретроградной интубации тонкой кишки. Результаты. После использования метода назогастральной и ретроградной интубации тонкой кишки все 5 оперированных больных выздоровели. Заключение. Основными преимуществами назогастральной и ретроградной интубации кишечника являются ранняя ликвидация пареза кишечника и последующее самостоятельное заживление кишечного свища.
Ключевые слова
Об авторах
ГБОУ ВО «Национальный исследовательский Мордовский государственный университет имени Н. П. Огарева»
Россия
Список литературы
1. Агаев Э. К. Несостоятельность швов кишечных анастомозов у больных после экстренной и неотложной резекции кишечника. Хирургия, 2012, № 1, С. 34-37.
2. Антоненко И. В., Матвеев А. И., Суханова Н. В. и др. Еюностомия по Майдлю в лечении несостоятельности швов анастомоза верхних отделов желудочно-кишечного тракта. Хирургия, 2003, № 9, С. 24-27.
3. Кригер А. Г., Звягин А. А., Королев С. В. и др. Хирургическое лечение несформированные тонкокишечных свищей. Хирургия. 2011, № 7, С. 4-13.
4. Кригер А. Г., Кубышкин В. А., Берелавичус С. В., Горин Д. С., Калдаров А. Р. и др. Хирургическое лечение больных с тонкокишечными свищами.Хирургия.2015, № 12, С. 86-95.
5. Прохоров Г. П., Федоров Н. Ф. Способ лечения несостоятельности кишечных анастомозов. Казанский медицинский журнал. 2010, № 4, С. 549-559.
6. Петров В. П. Несостоятельность швов анастомоза после чрезбрюшной резекции прямой кишки. Вестник хирургии. 2001, № 6, С. 59-64.
7. Петров В. П., Кузнецов И. В., Домникова А. А. Интубация тонкой кишки при лечении больных с перитонитом и кишечной непроходимостью Хирургия. 1999, № 5, С. 41-44.
8. Brenner M., Glayton JL., Tillou et al. Risk factors for recurrence after repair of enterocutaneus fistula. Arch. Surg. 2009, V.144, 6, P. 500-505.
9. Ross H. Operative Surgery for enterocutaneous Fistula. Clin. colon Rectal Surg.2010, 23, P. 190-194.
10. Tong CY, Lim LL, Brody RA. High output enterocutaneous fistula: a literature review and case stady. Asia PacJ Clin Nutr. 2012, V. 21, № 3, P. 464-469.
12. Willcutts K. The art of fistuloclysis: nutritional management of enterocutaneous fistulas. Pract. Gastroenterol. 2010, № 87, P. 47-56.
13. Marco B., Gianotti L., Gentilini O. et al. Early postoperative enteral nutrition improves gut oxygenation and reduces costs compared with total parenteral nutrition. Crit. Care Med. 2001, № 29, P. 242-248
14. Nicola W. Nutrition support to patients undergoing gastrointestinal surgery. Nutr. J. 2003, № 2, - P. 1-5.
Что это такое – зонд назогастральный?
Современная медицина идет вперед огромными шагами. Если раньше обеспечение тяжелобольного человека, неспособного самостоятельно питаться, было настоящей проблемой, то сегодня это лишь вопрос оснащения. Одним из необходимых для любого хирургического или реанимационного отделения приспособлением является назогастральный зонд.
В чем особенности использования этой разновидности питательных катетеров, и есть ли какие-то отличия от желудочного зонда? Каковы показания к применению назогастрального зонда, и как ухаживать за пациентом с подобным приспособлением?
Что это такое – зонд назогастральный
Назогастральный зонд представляет собой тонкую трубку, используемую в современной медицинской практике с различными целями. В первую очередь приспособление позволяет обеспечить парентеральным питанием лежачих пациентов, которые не способны к самостоятельному употреблению пищи. Однако на этом использование спектр применения подобных зондов не оканчивается.
Изготавливаются назогастральные зонды из силикона или ПВХ-материала. Оба этих вещества обладают достаточной прочностью, нетоксичны при контакте со слизистыми оболочками пациента, слабо деформируются под действием естественных жидкостей организма. Благодаря этим свойствам как силикон, так и ПВХ нетоксичны, безопасны для организма пациента.
Выделяют 3 разновидности назогастральных зондов:
- Стандартные, предназначенные в основном для введения медикаментов непосредственно в желудок, а также для отсасывания содержимого желудка.
- Для обеспечения питания. Отличаются от стандартных назогастральных зондов меньшим диаметром, Имеют по всей протяженности жесткий провод, позволяющий контролировать правильность установки.
- Двухканальная разновидность. Предназначена для параллельного введения разных жидкостей или, например, питания и медицинского препарата.
Часто звучит вопрос о том, чем желудочный зонд отличается от назогастрального. Различия не только в диаметре. Желудочный зонд предназначен для того, чтобы вводиться в организм пациента через ротовую полость. В этом состоит основное различие. Функции же у обоих приспособлений примерно одинаковые – питательный катетер для людей, которые не способны потреблять пищу самостоятельно.
Показания к использованию
Показания к применению назогастрального зонда четко регулируются. Приспособление не используется просто так. Задуматься о необходимости его применения стоит, если:
- у пациента выявлена кишечная непроходимость (может использоваться как на этапе медикаментозной терапии, так и в период подготовки к оперативному вмешательству, после операции в реабилитационные сроки);
- развился острый панкреатит, требующий грамотного купирования;
- были получены травмы или ожоги области языка, ротоглотки;
- необходима послеоперационная реабилитация после вмешательств в области брюшной и грудной клетки (например, ушивание прободной язвы, резекция желудка или части кишечника и др.);
- нахождение пациента в бессознательном состоянии (имеется в виду не кратковременная утрата сознания, но полноценная кома);
- травматические повреждения области живота;
- образование свищей в органах пищеварения, из-за чего самостоятельное питание становится невозможным и др.
Нельзя забывать и про такие стандартные показания, как постинсультное состояние, особенно сопровождающееся повреждением отделов мозга, ответственных за глотание, различные нарушения психики.
Прежде чем купить зонд назогастральный, стоит учесть также противопоказания. Среди них варикоз пищеводных вен, период обострения язвенной болезни желудка, травмы (особенно переломы) в области лица, костей черепа в целом.
Особенности установки назогастрального зонда
Чтобы установить и грамотно использовать питательные зонды назогастрального типа, необходимо обладать специальными медицинскими навыками. Человек без медицинского образования с постановкой зонда не справится, и может даже нанести вред пострадавшему.
Врачи пользуются следующим алгоритмом, если возникает необходимость использовать питающие зонды подобной разновидности:
- сначала катетер помещается в морозильную камеру, что позволяет не только увеличить его жесткость, но и уменьшить рвотный рефлекс у пациента за счет низкой температуры изделия;
- проверяется проходимость носовых путей путем зажатия сначала одной ноздри и дыхания через свободную, а затем повторения действий с другой стороны;
- на зонде делается две отметки, одна из которых соответствует расстоянию от носа до уха, а другая от резцов до области мечевидного отростка на грудине;
- нос и ротоглотку обрабатывают лидокаиновым спреем, чтобы обеспечить анестезию;
- кончик зонда смазывается смесью из лидокаина и вазелина;
- первый этап – введение зонда до уровня гортани;
- затем пациента просят делать глотательные движения, позволяющие протолкнуть приспособление глубже;
- как только удастся достигнуть второй метки, питательный катетер считается введенным до желудка;
- доктор с помощью специальных методик проверяет, добрался ли кончик зонда до желудка, или необходима коррекция положения приспособления.
С зондированием тяжелобольных пациентов бывают сложности, так как в этом случае пациент не может помочь врачу в постановке приспособления. Доктор должен ввести пальцы в ротовую полость пациента, отодвинув трахею. Только после этого по поверхности пальцев вводится зонд, чтобы не произошло его попадания в дыхательные пути.
Чтобы убедиться, что назогастральный зонд оказался именно в желудке, тяжелобольным пациентам делают рентгенологическое исследование. Специальные метки, нанесенные на трубку, позволяют врачу, оценивая снимок, четко определить положение зонда и, если в этом будет необходимость, скорректировать его.
Естественно, за пациентом с назогостральным зондом требуется особый уход, обеспечить который в полной мере может только человек с медицинским образованием.
Где купить назогастральный зонд
Без назогастральных зондов сегодня сложно представить себе нормальное функционирование отделения реанимации, экстренной и плановой хирургии. Нередко использовать приспособления приходится в акушерстве, чтобы помогать недоношенным младенцам питаться, или в неврологии, где часто встречаются инсульты.
Нередко возникает вопрос о том, где купить назогастральные зонды высокого качества. Ведь от функциональности и качественности подобных приспособлений нередко зависит наличие осложнений у пациента, скорость его реабилитации после сложных оперативных вмешательств.
Если необходимо обеспечить отделение больницы назогастральными зондами, обратиться на сайт Главмед! Вежливые консультанты всегда готовы ответить по телефону на все возникающие вопросы, сориентироваться в многообразии ассортимента. Помимо информационного сопровождения компания Главмед предоставляет своим клиентам возможность доставки выбранного оборудования – а это могут быть не только назогастральны зонды – в любую необходимую точку, а также цены, способные выдержать конкуренцию!
Читайте также:
