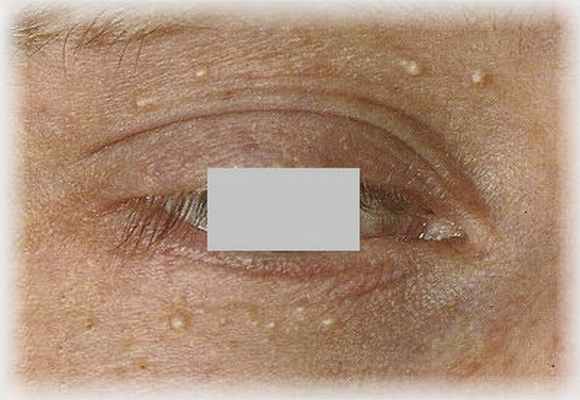
Невус пятнистый
Добавил пользователь Алексей Ф. Обновлено: 27.01.2026
Невус пятнистый
Синонимы: невус рассыпанный, невус пятнистый лентигинозный, naevus spilus, невус «чибисовых яиц».
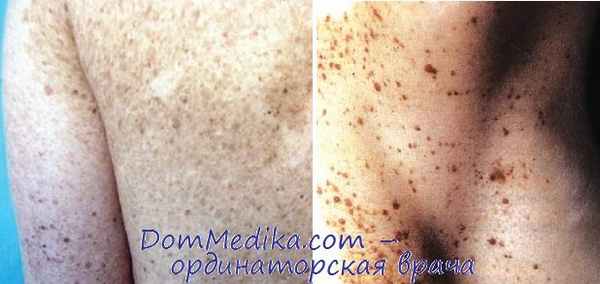
Определение пятнистого невуса. Гиперпигментированное пятно, на поверхности которого располагаются мелкие темно-коричневые пятнышки. Свое название невус получил из-за этих пятнышек (греч. spilus — пятно).
Историческая справка. Невус впервые описал Burkley в 1842 г..
Этиология и патогенез пятнистого невуса точно не выяснены. Существует мнение, что речь может идти о местной аномалии меланобластов нервного валика, что приводит к одновременному или последовательному образованию множества различных типов невусов. Роль генетических и средовых факторов не определена.
Возраст и пол. Существует с рождения или появляется в раннем детском возрасте. Пол значения не имеет. Существуют описания возникновения невуса после 20 лет.
Элементы сыпи. Светло-коричневое пятно, как правило, вытянутой неправильной формы, размером от 1 до 20 см и более в наибольшем измерении. На фоне этого пятна располагаются темно-коричневые мелкие элементы диаметром 2—3 мм в виде пятен или папул, которые имеют круглую или овальную форму, четкие ровные границы.
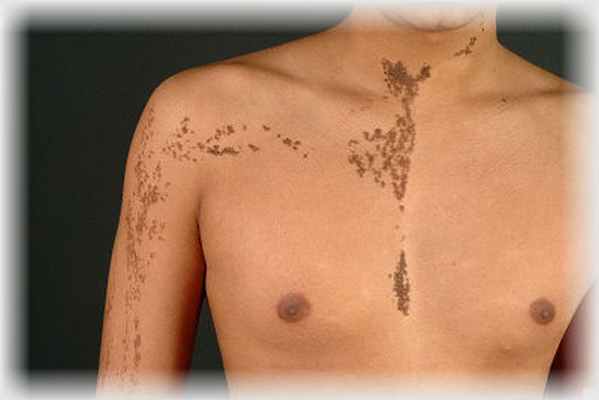
Выделяют различные клинические формы невуса: мелкие или средние (размерами менее 20 см), гигантский (более 20 см или занимающий целую анатомическую область) и зостериформный. Также встречается пятнистый невус, при котором сгруппированные мелкие пигментные элементы располагаются на невидимом или почти неопределяемом пятне. Оно обнаруживается только при использовании лампы Вуда.
Пятнистый невус
Локализация любая. При сегментарной (зостериформной) форме очаги поражения располагаются чаще в области груди и живота.
Гистология пятнистого компонента — эпидермальная гиперпигментация с макромеланосомной или лентигинозной гиперплазией меланоцитов. Темные вкрапления представляют собой пограничные или сложные невоклеточные невусы либо, изредка, диспластические невусы. Описано развитие в зоне naevus spilus веретено-клеточного и/или эпителиоидно-клеточного невуса, голубого невуса.
Диагноз. Клиника пятнистого невуса настолько типична, что постановка диагноза не вызывает трудностей. В случаях, когда светло-коричневое пятно, на фоне которого располагаются мелкие пигментные элементы, не определяется, необходимо проводить дифференциальную диагностику с ограниченным лентиго.
Течение и прогноз пятнистого невуса. Вначале, как правило, возникает макулярный компонент невуса, затем постепенно (в течение нескольких лет) на светло-коричневом пятне появляются мелкие (1—3 мм) пигментные невусы. Это придает образованию типичный «крапчатый» вид. Существует на протяжении всей жизни, как правило, без всяких изменений. Локализация и размеры данного невуса могут передаваться по наследству.
Крайне редко трансформируется в меланому. Существуют критерии, связанные с риском развития меланомы в пятнистом невусе. К ним относятся: невус существует с рождения, очаг поражения имеет размеры более 4 см, зостериформный невус. Средний возраст пациентов, у которых на фоне невуса развилась меланома, составил 49 лет, а толщина опухоли по Бреслоу — 1,25 мм (от 0,27 до 8 мм). Описывают случаи возникновения беспигментной меланомы в данном невусе.
Лечение не проводится. Так как в очаге поражения возможно развитие диспластического невуса и меланомы, необходимо наблюдение за пациентами (особенно за теми, у которых невус является врожденным, и/или он крупных размеров, и/или он имеет сегментарное расположение). При этом целесообразно использовать метод дерматоскопии.
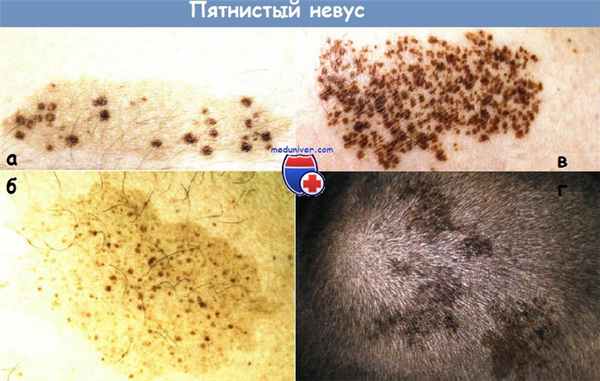
Невус пятнистый:
а - Пятнистый невус продолговатой формы размером 5,5 см в наибольшем измерении.
б - Пятнистый невус.
в - Пятнистый невус у пациентки 39 лет на бедре.
Сгруппированные мелкие пигментные элементы располагаются на невидимом пятне.
Очаг поражения появился в первый год жизни.
г - Пятнистый невус (зостериформный) в области волосистой части головы у пациента 19 лет.
Очаги поражения существуют с рождения.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Невус
Невус (пигментное пятно, пигментный невус, меланоцитарный невус) – доброкачественное новообразование, которое в большинстве случаев является врожденным пороком развития кожи.
На ограниченном участке образуется скопление особых клеток – невоцитов, которые содержат большое количество пигмента меланина.
Невоциты являются патологически измененными меланоцитами – клетками, которые в норме синтезируют меланин и придают окраску коже. Невоклеточный невус – синоним пигментного невуса. Родинка и невус – также идентичные понятия (сам термин происходит от латинского слова naevus – "родинка").
Лечением и профилактикой невусов занимается врач-дерматолог.
Виды невусов:
Меланоцитарные невусы отличаются большим разнообразием форм, цветов и размеров. До настоящего времени среди врачей нет однозначного мнения по поводу того, какие образования следует обозначать словом "невус".
Поэтому иногда невусами называют доброкачественные кожные опухоли, в которых не содержится пигмент меланин: Гемангиомы – сосудистые опухоли.
Особенно распространено понятие "клубничный невус" - гемангиома красного цвета, которая имеется у большинства новорожденных детей, и проходит в течение первого года жизни.
Также многие врачи оперируют таким понятием, как сосудистый невус.
Невусы сальных желез – в большинстве случаев расположены на голове, также не содержат меланина. Такое новообразование известно как сальный невус.
Иногда врожденными невусами у детей также называют тератомы (гамартомы), которые, по сути, являются врожденными опухолями, состоящими не только из кожи, но и из всех остальных тканей.
Анемичный невус – разновидность сосудистого невуса. Это участок кожи, на котором недоразвиты сосуды, поэтому он имеет более светлую окраску.
Настоящий меланоформный невус – это образование, которое происходит из измененных клеток-меланоцитов – невоцитов.
Различают следующие виды невусов:
Невоклеточный пограничный невус – простое пятно, которое не возвышается на коже, или слегка выступает над ее поверхностью. Пограничный невус имеет четкие контуры и коричневую окраску. Он может иметь различные размеры и располагаться на разных частях тела. При данном виде меланоформного невуса скопление клеток с пигментом находится между верхним (эпидермис) и средним (дерма) слоем коже – такое расположение обозначается как внутриэпидермальный невус.
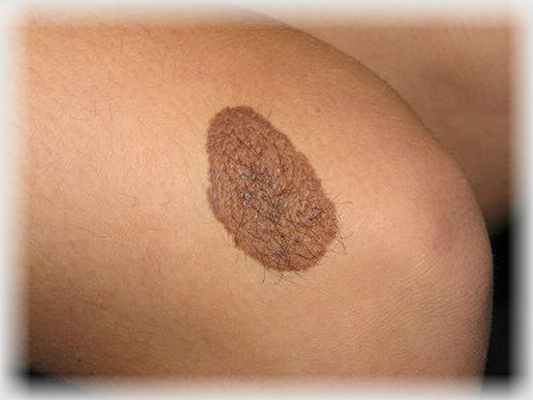
Интрадермальный невус – наиболее распространенная разновидность меланоформного невуса. Он так называется, потому что скопление пигментных клеток находится в толще среднего слоя кожи – дерме.
Пигментный сложный невус кожи. Такой невус имеет вид родинки: он возвышается на кожей и может иметь различную окраску, от светло-коричневой до практически черной. Часто на нем растут жесткие волосы. Смешанный невус имеет гладкую поверхность, и может находиться на любой части тела.
Внутридермальный невус. Также выступает над поверхностью кожи, но, в отличие от сложного невуса, имеет неровную, бугристую поверхность. Практически всегда расположен на голове или на шее, очень редко – на туловище. В большинстве случаев внутриэпидермальный невус появляется в возрасте 10 – 30 лет.
Со временем он как бы отделяется от кожи, и располагается на тонкой ножке. Часто затем он превращается в папилломатозный невус (бородавчатый невус). В нем образуется большое количество неровностей, складок и щелей, в которых скапливаются отмершие клетки верхнего слоя. Здесь могут скапливаться болезнетворные организмы, которые затем приводят к инфекционным процессам.
Голубой невус имеет характерную окраску, так как он связан с отложениями меланина под кожей. Голубые невусы характерны в основном для азиатских национальностей. Они немного возвышаются над кожей, плотные на ощупь, их поверхность всегда гладкая, на ней никогда не растут волосы. Голубой невус имеет небольшую величину, чаще всего не более пяти миллиметров.
Базальный невус также имеет вид родинки, но чаще всего он обладает обычным телесным цветом. Это – беспигментный невус.
Невус сетона (невус сеттона, невус саттона, гало невус) – особая разновидность дермального невуса, когда вокруг пигментного пятна находится участок кожи, полностью лишенный пигмента. Происхождение таких невусов пока до конца не изучено. Они часто сочетаются с витилиго (потерей кожей пигментов), меланомами. Чаще всего в области гало невуса имеется небольшое воспаление в коже.
Невус Ота. Располагается на лице, с одной стороны, в виде "грязных" пятен.
Невус Ита напоминает невус Ота, но он находится под ключицей, на груди, в области лопатки и шеи. Обе этих разновидности встречаются в основном у представителей азиатских народов.
Папилломатозный невус (бородавчатый невус). Похожий на папиллому невус часто имеет большие размеры, находится на голове или сзади на шее, но может располагаться и в иных местах. Он имеет неровную поверхность, как бородавка. Часто на нем растут волосы.
Невус Беккера (волосяной эпидермальный невус) – чаще сего возникает у мальчиков и юношей 10 – 15 лет. Сначала на теле образуется несколько мелких пятен, которые имеют светло-коричневую или коричневую окраску, и находятся рядом. Затем они сливаются и образуют пятна с неровными контурами размерами до 20 см. После этого пятна приобретают неровную бородавчатую поверхность, покрываются волосами. Считается, что к росту невусов Беккера приводит выброс в кровь большого количества мужских половых гормонов – андрогенов.
Линейный невус – новообразование, которое появляется с рождения. Представляет собой множество мелких узелков, от светлого до практически черного цвета, которые расположены на коже в виде цепочки. Линейный невус может занимать всего пару сантиметров, а может и всю руку или ногу. Иногда на нем растут волосы.
Невус глаза – пигментный невус, который расположен на радужной оболочке. Он хорошо заметен в виде пятна, которое может иметь разные размеры и форму. Также невус глаза может находиться на сетчатке: в этом случае он выявляется только во время осмотра офтальмологом.
- мелкие невусы, имеющие размеры 0,5 - 1,5 см;
- средние неводермальные невусы - 1,5 - 10 см;
- крупные пигментные невусы имеют размеры более 10 см;
- если невус располагается на целой области тела, занимая ее практически целиком, то он называется гигантским.
Со временем внешний вид пигментных невусов может изменяться. Меняется и их общее количество на теле: Далеко не всегда можно обнаружить невусы на теле новорожденного. Только у 4 – 10% детей грудного возраста можно выявить родинки. Если невусы с рождения имеют большие размеры, то они наиболее опасны в плане озлокачествления (перехода в меланому).
В подростковом возрасте (10–15 лет) дермальные невусы можно встретить у 90% лиц.
В среднем у человека в возрасте 20-25 лет на теле можно насчитать до 40 родинок.
После 30 лет на коже остается только 15 – 20 невусов.
У человека, достигшего 80 – 85 лет практически невозможно обнаружить невусы на теле. Такую динамику связывают с изменением гормонального фона в течение жизни человека.
Причины возникновения:
Многие исследователи склоняются к мысли, что абсолютно все пигментные невусы, даже те, которые появляются с возрастом, являются врожденными пороками развития кожи.
Нарушения, которые приводят к образованию этой доброкачественной опухоли, возникают еще в эмбриональном состоянии организма. До настоящего времени пока не изучены все врожденные причины образования диспластических невусов.
В качестве основных факторов можно выделить:
Колебания уровня половых гормонов в организме беременной женщины:
- прогестинов и эстрогенов.
- Инфекции мочеполовой системы у беременных. Воздействие на организм беременной женщины неблагоприятных факторов: токсичных веществ, излучений.
- Генетические нарушения. Под действием всех этих факторов нарушается развитие меланобластов – клеток, из которых впоследствии образуются меланоциты. В итоге меланобласты скапливаются на определенных участках кожи и трансформируются в клетки-невоциты.
Невоциты отличаются от нормальных меланоцитов двумя особенностями:
- У них нет отростков, по которым пигмент мог бы распространяться в другие клетки кожи;
- Диспластические невусы хуже подчиняются общим регулирующим системам организма, но, в отличие от раковых клеток, утратили эту способность не полностью.
- Гормональные перестройки организма. Это очень ярко проявляется в подростковом возрасте, когда на теле появляется большая часть невусов.
- Действие на кожу ультрафиолетовых лучей. Частые солнечные ванны и солярии способствуют росту пигментных пятен.
- Беременность. Как уже отмечалось выше, это связано с колебанием уровня половых гормонов в организме женщины.
- Менопауза.
- Прием контрацептивов.
- Воспалительные и аллергические заболевания кожи (угри, дерматиты, различные сыпи).
Диагностика невусов:
Перед врачом, который осуществляет диагностику невуса, стоит ряд важных задач:
- установить разновидность невуса и определить возможности его лечения;
- вовремя распознать начало процесса озлокачествления пигментного пятна;
- определить показания к проведению дополнительных методов диагностики.
Обследование пациента начинается классически с беседы и осмотра. Во время расспроса врач устанавливает важные подробности: когда появился неводермальный невус.
Особенно важно, имеется ли он с рождения, или возник с возрастом; как образование вело себя в течение последнего времени:
- увеличивалось ли в размерах,
- изменяло ли цвет, контуры, общий внешний вид;
- проводилась ли ранее диагностика и лечение, каков был результат

Непосредственный контакт с пациентом очень важен. Ни один профессиональный специалист не возьмется ставить диагноз и лечить невус по фото. После расспроса пациента следует осмотр. Доктор должен оценить форму, размер, расположение невуса, наличие на нем волос и иные особенности. После этого уже может быть поставлен точный диагноз и намечены определенные лечебные мероприятия.
При необходимости врачом назначаются дополнительные методы диагностики. Чаще всего применяются мазки с поверхности невуса. Абсолютными показаниями к данному исследованию является мокнутие, кровоточивость, трещины на поверхности пигментного пятна. Во время мазка получают материал, который затем изучают при помощи микроскопа.
Лабораторная диагностика применяется для установления процесса перерождения невуса в меланому. При озлокачествлении пигментного пятна в крови пациента появляются особые вещества – онкомаркеры. Их обнаружение позволяет точно установить диагноз, так как только при меланоме в крови определяются две молекулы, имеющие название TA90 и SU100. При других злокачественных опухолях выявляются другие онкомаркеры.
Для проведения анализа на онкомаркеры необходимы четкие показания: врач должен иметь веские основания подозревать переход невуса в меланому. Кроме того, само удаление дермального невуса может стать диагностической процедурой.
После того, как пигментное пятно удалено, врач отправляет его на гистологическое исследование. Маткриал осматривают под микроскопом и, в случае обнаружения злокачественного перерождения, пациента снова просят явиться в клинику.
Лечение невуса:
В настоящее время существует несколько методов лечения пигментных невусов, как хирургическим путем, так и альтернативными способами.
Показания определяются только лечащим врачом с учетом двух факторов:
Особенности самого пигментного пятна: разновидность, размеры, риск перехода в меланому.
Наличие в больнице необходимого оборудования
Хирургический метод
Удаление пигментного невуса хирургическим путем (при помощи скальпеля) – наиболее распространенная методика, так как она не требует специального оборудования и отличается надежностью.
Криодеструкция
Криодеструкция – метод, предусматривающий лечение невуса при помощи заморозки. После обработки низкими температурами пигментное пятно отмирает и превращается в струп (корочку), под которой растет новая нормальная кожа.Лечение невуса низкой температурой может осуществляться только в том случае, если он имеет небольшие размеры, и расположен поверхностно, но не сильно выступая над кожей.
Электрокоагуляция
Это методика, которая противоположна криокоагуляции. Иссечение невуса осуществляется под действием высокой температуры.Процедура болезненная, поэтому требует применения местной анестезии, а у детей – только общего наркоза.
Лазерная терапия
Удаление невусов лазером – метод лечения, который широко распространен в современных косметологических салонах. Он отлично подходит для того, чтобы удалять небольшие родинки в области лица, шеи и на других частях тела. Лазерное излучение отличается тем, что оно способно проникать в кожу на большую глубину в пределах точно заданной площади. При этом не образуется шрамов, ожогов, рубцов и других осложнений. Процедура безболезненна.
Радиохирургические методы
В последние годы радиохирургия все активнее используется в мировой медицине. Суть этих методик состоит в том, что специальным прибором, - радионожом (сургитроном) генерируется пучок радиоактивного излучения, который концентрируется только в области патологического очага, не нанося вреда здоровым окружающим тканям. Таким образом могут быть удалены практически любые доброкачественные и злокачественные опухоли, в том числе и пигментные невусы.
Некоторые особые показания Если имеется подозрение на злокачественное перерождение невуса, то используется, как правило, только хирургическое иссечение.
При этом удаляются все окружающие ткани, для предотвращения дальнейшего роста опухоли. Некоторые разновидности невусов лечатся только хирургическим путем.
Большинство методов лечения невусов проводится в нашей клинике опытными врачами-дерматологами. Для получения консультации и записи на прием, звоните или записывайтесь через форму.
Невусы
Наблюдением невусов занимается дерматолог или дерматоонколог. Удалить невус может дерматолог, дерматоонколог, хирург. Если невус расположен на конъюнктиве глаза, необходимо наблюдение офтальмолога.
Что такое невусы
Невусы — это доброкачественные новообразования кожи.
Формы и осложнения невусов
Различают меланоцитарные (содержащие пигментные клетки-меланоциты) и немеланоцитарные невусы (образованы другими клетками, кроме меланоцитов), которые включают эпидермальный невус, невус сальных желез, невус Беккера и некоторые другие доброкачественные образования, сосудистые невусы кожи.
Меланоцитарные невусы
Выделяют приобретенные и врожденные меланоцитарные невусы.
Приобретенные меланоцитарные невусы (ПМН) являются доброкачественными опухолями кожи. Как правило, они не имеют склонности к злокачественной трансформации. К особым формам приобретенных меланоцитарных невусов относят невус Шпица, невус Рида, пятнистый невус (спилус), галоневус (Сеттона), залегающий в глубоких слоях кожи синий невус (Ядассона-Тиче).
В отдельную группу выделяют атипичные (диспластические) невусы (АН). В отличие от обыкновенных приобретенных меланоцитарных невусов, атипичные меланоцитарные невусы могут иметь некоторые клинические характеристики меланомы, такие как асимметрия, нечеткие границы, несколько цветов или размер более 6 мм. Основное их отличие от злокачественной опухоли — стабильность, отсутствие изменений на протяжении долгого времени и сходные характеристики у одного человека. Атипичные меланоцитарные невусы имеют относительно повышенный риск злокачественной трансформации и требуют тщательного наблюдения.
Врожденные меланоцитарные невусы возникают как порок развития (гемартома) и обычно имеются уже при рождении ребенка. Врожденные меланоцитарные невусы больших размеров также ассоциируются с повышенным (но все же невысоким) риском злокачественной трансформации. Крайне редко они могут быть ассоциированы с патологическим накоплением меланоцитов в центральной нервной системе (нейрокожный меланоз). Врожденные меланоцитарные невусы с ожидаемым размером у взрослого (в течение жизни они будут увеличиваться пропорционально росту ребенка) также требуют повышенного внимания и наблюдения врача.
Меланоцитарную структуру имеют также невусы Ота и Ито, но в их основе не избыточное деление клеток, а их накопление в глубоких слоях кожи.
Причины появления невусов
Основной причиной их появления считаются ультрафиолетовые лучи (лучи солнца), может играть роль наследственная предрасположенность, особенности пигментации кожи и волос.
Симптомы невусов
Невусы выглядят как пятна или узелки на коже. Одни из них едва заметны, другие имеют насыщенный коричневый (меланоцитарные или пигментные) или красный (сосудистые невусы) цвет.
Невусы могут менять свой вид, увеличиваться на протяжении жизни. Важно правильно оценивать эти изменения, такие проявления могут быть не только вариантом нормы, но и служить одним из признаков злокачественных образований кожи.
Стадии изменений невусов
Для меланоцитарных невусов — как приобретенных, так и врожденных — характерны стадийные изменения на протяжении жизни. Классический путь развития включает 3 стадии, которые отличаются глубиной расположения образования:
- простой невус или пограничный представляет собой поверхностное плоское коричневое пятно;
- сложный или комбинированный невус располагается глубже и выглядит как коричневое пятно или возвышающееся образование на коже;
- внутридермальный невус представляет собой светлое, возвышающееся и расположенное глубоко в коже образование.
Лечение невусов
В большинстве случаев лечение не проводится, требуется только наблюдение, поскольку невусы являются доброкачественными образованиями. При подозрении на злокачественный характер и выявлении образований с высоким риском злокачественной трансформации проводится хирургическое иссечение. Возможно проведение удаления невуса по желанию пациента из эстетических соображений или из-за дискомфорта (например, при локализации в зонах частой травматизации одеждой).
Особенности методики лечения
Оптимально проведение хирургического иссечения невуса. Этот метод позволяет осуществить радикальное удаление скальпелем с последующим ушиванием раневой поверхности. В некоторых случаях, когда невусы выступают над поверхностью кожи, может применяться радионож, электро- или лазерный нож. Во всех случаях хирургического лечения меланоцитарных невусов необходимо проведение гистологического исследования удаленных тканей.
Как происходит лечение невусов в клинке Рассвет
Врач проведет осмотр кожного покрова пациента полностью, для исключения риска пропустить меланому или другой рак кожи. Подозрительные образования дополнительно изучаются с помощью прибора, позволяющего осмотреть кожу с увеличение в 10 раз – дерматоскопа. В карте пациента описываются невусы, требующие наблюдения. Подозрительные невусы врач предложит удалить хирургическим способом с последующим гистологическим исследованием удаленного материала (направляется в экспертную лабораторию). Удаление невусов по эстетическим показаниям может выполняться по желанию пациента.
Родинки
Родинки или невусы - это доброкачественные опухли кожи, состоящие из видоизмененных клеток кожи - меланоцитов.
Все невусы классифицируются в зависимости от времени их появления и локализации.
1.По времени возникновения:
- Врождённые. Появляются при рождении или в период раннего младенческого возраста.
- Приобретённые. Чаще появляются в подростковом возрасте, реже - после 30 лет.
2. По топографии и морфотипу:
- Пограничные невусы- представлены в виде плоского или слегка приподнятого коричнего или цвета загара пятна. Чаще появляются у детей на границе эпидермиса и дермы. На поверхности таких невусов присутствуют кожные линии. Локализуются на ладонях, подошвах, гениталиях и слизистой оболочке.
- Сложные невусы представлены в виде слегка или явно приподнятых пигментированных папул, могут иметь границу неправильной формы, но они симметричные с гладкой или слегка папиломатозной поверхностью, центр пигментирован сильнее. В позднем детском или подростковом возрасте толщина невусов возрастает, а их пигментация усиливается.
- Внутриэпидермальные невусы - представлены в виде приподнятых папул фиброзного характера со слабой или умеренной пигментацией, пигментация может быть пятнистой, из невуса могут расти жесткие темные волоски. Располагаются на уровне дермы, но могут простираться и до гиподермы.
- Пятнистый невус (диспластический невус)- представлен в виде пятна бронзового или светло-коричневого цвета, на фоне которого наблюдается несколько небольших, мономорфных, слегка приподнятых темно-коричневых невусов. Чаще всего появляется до начала зрелого возраста.
- Голубой невус- локализуется чаще всего на голове, шее или ягодицах в виде голубоватого пятна или папулы. Типично возникают в раннем детском возрасте или при рождении. Располагаются в средних или нижних слоях дермы.
-Невус Шпитца - представлен в виде красновато-розовой куполообразной папулы. Локализуется чаще на лице, волосистой части головы или ногах у детей предподросткового возраста. Являются доброкачественными.
-Галоневус (невус Сеттона)- возникает первично в подростковом возрасте на месте раннее существовавшего невуса в виде ободка гипопигментации, который предвещает постепенное исчезновение невуса в течении нескольких месяцев. Чаще встречаются на фоне витилиго и могут развиться у пациентов с меланомой. Поэтому необходим тщательный осмотр на наличие витилиго или меланомы.
- Рецидивирующий невус - может появиться на месте частично удалённого невуса. Может быть произвольное расположение пигментации. Необходимо гистологическое исследование на наличие меланомы.
Росту родинок способствует травматизация, раздражение их, выдёргивание волос с их поверхности.
Когда нужно обращаться к врачу:
- произошло изменение цвета родинки, причём неоднородный цвет;
- произошёл рост её размеров;
- появились корочки, трещины, напряжение в области родинки;
- изменилась её форма- из плоской превращается в выпуклую;
- лаковая поверхность родинки или пигментного пятна;
- возникновение у основания невуса узловатых мелких папиломатозных элементов с элементами некроза.
Самые безобидные родинки - врождённые или возникшие в детском возрасте, плоские, от розового до темно- коричневого цвета. Единственное о чём нужно помнить - это защита таких родинок от солнечных лучей, использование кремов с солнцезащитным фильтром.
Основным и самым мощным толчком в развитии новых и перерождению в недоброкачественные уже имеющихся родинок, чаще всего служат солнечные лучи. Ультрафиолетовые лучи в больших дозах вызывают необратимые изменения в клетках кожи, многократно увеличивая риск их перерождения.
Наиболее подвержены мутагенному воздействию солнечных лучей светлокожие и светловолосые люди с голубыми, зелеными и серыми глазами, у кого много веснушек, пигментных пятен и родинок, особенно если их диаметр превышает 5 мм. Для каждого человека критическое количество инсоляции сугубо индивидуально. Определить эту грань не возможно, лучше просто запомнить - длительное пребывание на солнце идёт во вред организму. Чрезмерный загар - неминуемы ожоги, которые бьют по иммунитету кожи. А она, имея необычайную, только ей свойственную "память", не прощает непосильных солнечных ударов. В результате - озлокачествление родинок, возникновение всевозможных новообразований. Как это не банально звучит, беречь себя нужно смолоду.
После купания в открытом водоёме обязательно принимайте душ и насухо вытирайтесь полотенцем, т.к. капли воды, кристаллы морской соли действуют в солнечный день как линзы, многократно усиливая вредное воздействие инсоляции. Самый опасный период для загара с 10 ч. до 15 ч.
Особенно должны быть осторожны будущие мамы. Гормональная перестройка во время беременности влечет за собой серьёзные изменения в клетках кожи. В заключении хочется подчеркнуть - любые изменения со стороны родинок, пигментных пятен должны быть поводом для обращения к врачу онкодерматологу.
Дерматовенеролог «СМ-Клиника» рассказала об «опасных» родинках
Часть милых пятнышек на коже малыша есть с самого рождения, другие появляются по мере взросления. Радоваться им или нет — вопрос неоднозначный. В любом случае надо быть внимательным к ребенку и его «рисунку» на коже.
Татьяна Леванович
ТАТЬЯНА ЛЕВАНОВИЧ
Врач-дерматовенеролог «СМ-Клиника», врач высшей категории
Возраст появления, количество и рисунок родимых пятен и родинок передается от мам и пап, это своего рода запрограммированная в ДНК связь с родными людьми. Из-за гормональных изменений родинки могут как внезапно появляться, так и исчезать. Поэтому картина, которую родители видят у пятилетки, к подростковому возрасту однозначно станет другой. Но вне зависимости от количества и месторасположения к каждой родинке нужно относиться аккуратно: не выдергивать волосы, не расчесывать, не царапать — возможны необратимые последствия.
Виды родинок
Самые безобидные родинки — пигментные, они называются лентиго. Выглядят они почти как веснушки, их очень легко перепутать. Образуются такие родинки из-за скопления меланоцитов под кожей, клеток, отвечающих за пигментацию.
Все остальные виды родимых пятен могут доставить неприятности своему обладателю. Это эпидермо-дермальные невусы - родинки, которые могут возвышаться над поверхностью кожи, обычно находятся на ладошках, стопах или в области паха. Интрадермальные невусы — выпуклые, часто покрыты волосами. Диспластические невусы — бугорки неправильной формы с нечеткими границами, бывают более сантиметра в размерах.
Один из самых опасных — гигантский невус. Это врожденное пятно, которое может покрывать большие площади кожи. Его обычно рано удаляют, так как он и выглядит пугающе, и риск, что он переродится в злокачественное образование, довольно велик.
Какие родинки не опасны, но требуют обязательной консультации врача
Голубой невус — пятно, узелок или узел темно-синего, черного или серого цвета размером до 1 см. Цвет обусловлен большим количеством клеток с меланином в дерме. Такие родинки плотной консистенции, располагаются чаще в области волосистой части головы, на тыльной поверхности кистей и стоп. Голубые невусы обычно появляются в раннем детстве, чаще у девочек, растут медленно.
Невус Шпитца — это красновато-розовый или желтоватый узелок, чаще располагается на лице и конечностях у детей предподросткового возраста, быстро увеличивается в размерах. Может быть признаком неправильного питания, проблем с ЖКТ. Обычно требуется удаление.
Галоневус дает о себе знать у людей со сниженным иммунитетом и тяжелыми аутоиммунными заболеваниями. На месте родинки появляется белый ободок. Возникает чаще в детском и подростковом возрасте.
Пятнистый невус представляет собой светло-коричневое пятно типа «кофе с молоком» размером от 1 до 15 см и более. На его фоне располагаются мелкие темно-коричневые пятнышки или узелки 2-3 мм. Очаги обычно развиваются до начала половой зрелости. Причина — сбой структуры пигментных клеток, содержащих меланин.
Монгольское пятно — пигментное нарушение серовато-синего цвета, обычно расположено в области поясницы, крестца, ягодиц, реже — на голове под волосами. У новорожденных монголов встречается в 90% случаев, у представителей других национальностей — не более 0,5%. Как правило, исчезает в раннем детстве.
Невус Ота — пятно серого или синего цвета в вокруг глаза, обусловленное генетическими неврологическими факторами. Может быть едва заметным или ярким. В основном встречается у азиатских народов.
Пламенеющий (винный) невус выглядит, как красное или фиолетовое пятно неправильной формы. Возникает с рождения, образуется из расширенных капилляров. По мере роста ребенка увеличивается и становится бугристым, никогда не рассасывается самостоятельно. Исключение — невус Унны. Красное пятно (его иногда называют «укус аиста» или «поцелуй ангела») располагается на задней поверхности шеи, иногда на веках и переносице. Есть примерно у трети новорожденных, исчезает к 3-5 годам.
Анемический невус — белые пятна с краями неправильной формы на груди или спине. Причины — нарушение развития кровеносных сосудов на определенном участке кожи. У грудничков практически не заметен, ярче проявляется в школьном возрасте.
Толкование родинок — молеософия — еще в древности было одним из способов предсказать судьбу. Так, к примеру, обладатели родинок на лице считались возвышенными особами. Родинка справа на груди у представителей сильной половины — признак легкого характера, слева — любвеобильности; на правой груди у женщины — знак материального благополучия, на левой — к первенцу-мальчику.
Главная опасность родинок в том, что некоторые их виды могут переродиться в меланому, злокачественное новообразование с агрессивным течением. Она встречается как у молодых людей, так и у детей, причем частота выявления растет год от года. За более чем полвека распространенность патологии выросла в четыре раза. Среди всех злокачественных образований меланома составляет менее 10%, но служит причиной 80% смертельных исходов от онкологии.
Почему это происходит
По данным некоторых исследований, 75–80% общей дозы солнечного облучения, которое человек получает за всю свою жизнь, приходится на период до 20 лет. Чтобы сохранить здоровье, доктора рекомендуют следовать этим простым правилам: не посещать солярий в возрасте до 25 лет или старше 55 лет; не игнорировать солнцезащитные средства, особенно в районах с интенсивной ультрафиолетовой нагрузкой; не проводить много времени на солнце, если кожа не склонна к загару.
Ультрафиолетовое излучение повышает факторы риска, если у ребенка или взрослого:
- светлый тип кожи,
- невусы (родинки) на незащищенных от солнца участках тела,
- генетическая предрасположенность,
- растущие родинки;
- солнечные ожоги с пузырями (у малыша до 5 лет риск развития меланомы вырастает в 80 раз!).
- К слову, большое количество родинок на теле у малыша еще ни о чем плохом не говорит. Напротив, есть поверье, что чем их больше, тем счастливее будет судьба. По статистике, злокачественное новообразование возникает в 70% случаев на «чистой» коже и лишь в 30% развивается из врожденного невуса.
Зона особого внимания
Трансформация доброкачественного образования в злокачественное может происходить медленно, в течение нескольких месяцев или лет, а может случиться внезапно, в очень короткие сроки. Но если беда нагрянет, опасные клетки начнут делиться стремительно, поэтому важно не упустить момент, регулярно проходить профилактические медосмотры. Обратите внимание: в этих случаях к врачу-дерматологу надо бежать со всех ног.
- Пигментные образования асимметричной, неправильной формы и очертаний, похожие на географическую карту.
- Разноцветные родинки с оттенками коричневого, красного, серого и синего цветов.
- Узелки правильной формы, но неравномерно окрашенные.
- Резко выросшие родинки.
- Вызывают беспокойство — чешутся, болят или кровоточат.
- Восемь пятен более 6 мм.
- Множественная россыпь (от 50 штук) размером свыше 2 мм.
Большие — под нож!
Меланома может дать о себе знать изменением цвета ногтя на коричневый или черный, появлением пятен на ладонях и подошвах. Для наблюдения за атипичными невусами пациенту обычно каждые 3–12 месяцев делают дерматоскопию. Из подозрительных очагов берут биопсию и проводят гистологическое исследование для установления диагноза.
Все врожденные родинки размером более 2 см должны находиться на постоянном контроле врача — в любом случае их придется удалять. Малышу при необходимости заведут паспорт кожи для контроля за количеством, динамикой роста и выявления каких-либо изменений в родинках. Обычно операцию проводят незадолго до начала полового созревания. Особенно часто клетки перерождаются на гигантском врожденном невусе (более 15 см в диаметре) в подростковом возрасте.
Читайте также:
