НовоСэвен в лечении нарушений гемостаза - эффективность
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
Описание: белый гомогенный лиофилизат.
Состав:
| Компонент | 1,2 мг | 2,4 мг | 4,8 мг |
|---|---|---|---|
| Активное вещество: | |||
| Эптаког альфа (rFVIIa) | 1,2 мг (60 КЕД) | 2,4 мг (120 КЕД) | 4,8 мг (240 КЕД) |
| Неактивные вещества: | |||
| Натрия хлорид | 5,84 мг | 11,68 мг | 23,36 мг |
| Кальция хлорид дигидрат | 2,94 мг | 5,88 мг | 11,76 мг |
| Глицилглицин | 2,64 мг | 5,28 мг | 10,56 мг |
| Полисорбат 80 | 0,14 мг | 0,28 мг | 0,56 мг |
| Маннитол | 60,0 мг | 120,0 мг | 240,0 мг |
| Азот (для заполнения свободного объема флакона) | q.s. | q.s. | q.s. |
Фармакотерапевтическая группа:
Код АТХ: В02ВD08.
Фармакологические свойства:
Эптаког альфа (активированный) представляет собой рекомбинантный фактор свертывания VIIа с молекулярной массой, равной приблизительно 50000 дальтон, получаемый методом генной инженерии из клеток почек хомячков (BHK-клетки).
Фармакодинамические свойства
НовоСэвен® содержит активированный рекомбинантный фактор свертывания VII. Механизм действия препарата заключается в связывании фактора VIIа с высвободившимся тканевым фактором. Образовавшийся комплекс активирует фактор IX с образованием активного фактора IXа и фактор X с образованием активного фактора Xa, что приводит к первичному превращению небольшого количества протромбина в тромбин. Тромбин активирует тромбоциты и факторы V и VIII в зоне повреждения и путем превращения фибриногена в фибрин обеспечивает образование гемостатической пробки. В фармакологических дозах препарат НовоСэвен напрямую, независимо от тканевого фактора, активирует фактор X на поверхности активированных тромбоцитов, локализованных в зоне повреждения. Это приводит к образованию из протромбина тромбина в большом количестве независимо от тканевого фактора. Таким образом, фармакодинамический эффект фактора VIIа заключается в усиленном местном образовании фактора Xa, тромбина и фибрина. Теоретически нельзя полностью исключить риск системной активации свертывания крови у больных, страдающих заболеваниями, предрасполагающими к развитию ДВС-синдрома.
Фармакокинетические свойства
Ингибиторная гемофилия А и В
Используя коагуляционный метод определения активности фактора VII, фармакокинетические свойства препарата НовоСэвен изучали в 25 случаях вне условий кровотечения и в 5 случаях кровотечения.
Была проанализирована коагуляционная активность фактора VII в плазме крови до и в течение 24 часов после введения препарата НовоСэвен. Фармакокинетика препарата НовоСэвен при однократном введении в дозе 17,5, 35 и 70 мкг на кг массы тела носила линейный характер. Средние кажущиеся объемы распределения в устойчивом состоянии и в фазе выведения составили 106 и 122 мл/кг в условиях вне кровотечения и 103 и 121 мл/кг при кровотечении. Средний клиренс в двух группах составил 31,0 мл/час х кг и 32,6 мл/час х кг, соответственно. Выведение препарата было описано с помощью среднего времени нахождения в плазме крови и периода полувыведения, которые соответственно составили 3,44 часа и 2,89 часа (средние показатели) для условий вне кровотечения и 2,97 и 2,30 часа при кровотечении. Средний показатель восстановления плазмы составил 45,6% у больных вне условий кровотечения и 43,5% у больных во время кровотечения.
Тромбастения Гланцмана
Фармакокинетика препарата
НовоСэвен у больных, страдающих тромбастенией Гланцмана, не изучалась, но предполагается, что она подобна фармакокинетике данного препарата у больных гемофилией А и В
Показания к применению:
- У больных наследственной гемофилией с титром ингибиторов факторов свертывания VIII или IX > 5БЕ
- У больных наследственной гемофилией с ожидаемой иммунной реакцией на введение фактора VIII или фактора IX на основании анамнеза
- У больных приобретенной гемофилией
- У больных с врожденным дефицитом фактора VII
- У больных тромбастенией Гланцмана при наличии антител к гликопротеинам IIb-IIIa и рефрактерностью (в настоящем или в прошлом) к трансфузиям тромбоцитарной массы.
Противопоказания:
Известная повышенная чувствительность к активному компоненту, наполнителям или к белкам мышей, хомячков или коров может служить противопоказанием к назначению препарата НовоСэвен
Способ применения и дозы:
Показано как можно более раннее введение препарата НовоСэвен после начала кровотечения. Рекомендуемая начальная доза, вводимая внутривенно струйно, составляет 90 мкг на кг массы тела больного. После первой инъекции введение препарата НовоСэвен можно повторять. Длительность лечения и интервал между введениями препарата определяются тяжестью кровотечения или характером инвазивной процедуры/хирургического вмешательства
Частота введения препарата
Каждые 2-3 часа до достижения гемостаза. Если имеются показания для продолжения лечения после остановки кровотечения, то интервалы между введениями препарата могут быть последовательно увеличены до 4, 6, 8 или 12 часов на весь период лечения в соответствии с показаниями.
Кровотечения легкой и средней степени тяжести (включая амбулаторное лечение)
Было показано, что раннее введение препарата в дозе 90 мкг на кг массы тела в амбулаторных условиях позволяет эффективно контролировать кровотечения легкой и средней тяжести в суставы, мышцы, кожу и слизистые оболочки. Для обеспечения гемостаза вводили 1-3 дозы препарата с 3-часовыми интервалами, для поддержания эффекта назначалась еще одна доза препарата НовоСэвен. Продолжительность амбулаторного лечения не должна превышать 24 часов.
Кровотечения тяжелой степени
Рекомендуемая начальная доза препарата составляет 90 мкг на кг массы тела и может вводиться на этапе транспортировки в клинику, где обычно лечится данный пациент. Схема дальнейшей терапии зависит от типа и тяжести кровотечения. В начале лечения препарат вводится каждые два часа до наступления клинического улучшения. При наличии показаний к продолжению терапии интервалы между введениями препарата могут быть увеличены до 3 часов в течение 1-2 суток. В последующем, интервалы между введениями препарата можно увеличивать до 4, 6, 8 или 12 часов на весь период лечения в соответствии с показаниями. Продолжительность лечения тяжелого кровотечения может составлять 2-3 недели или более при наличии клинических показаний.
Инвазивные вмешательства/хирургические операции
Непосредственно перед вмешательством вводится начальная доза 90 мкг на кг массы тела пациента. Вторая доза вводится через 2 часа, а затем препарат вводится с 2-3-часовыми интервалами на протяжении первых 24-48 часов в зависимости от проводимого вмешательства и клинического состояния пациента. При больших операциях лечение продолжается 6-7 суток с 2-4-часовыми интервалами между введением доз. При проведении лечения на протяжении следующих 2 недель интервалы между введениями препарата могут быть увеличены до 6- 8 часов. Общая продолжительность применения препарата после больших операций может составлять 2-3 недели вплоть до заживления.
Дефицит фактора VII
Дозировка, диапазон доз и интервал между введениями
Рекомендуемые дозы для остановки кровотечений и профилактики кровотечений при проведении хирургических вмешательств или инвазивных процедур составляют 15-30 мкг на кг массы тела. Препарат вводится каждые 4-6 часов до достижения гемостаза. Дозы и частота введения уточняются в индивидуальном порядке
Тромбастения Гланцмана
Дозировка, диапазон доз и интервал между введениями
Рекомендуемая доза для контроля кровотечений и профилактики кровотечений при проведении хирургических вмешательств или инвазивных процедур составляет 90 мкг (80-120 мкг) на кг массы тела. Препарат вводится каждые 2 часа (1,5-2,5 часа). Для обеспечения стойкого гемостаза требуется не менее трех доз. Рекомендуется внутривенный болюсный способ введения, поскольку при капельном введении эффективность препарата может снижаться. У больных тромбастенией Гланцмана без рефрактерности препаратом выбора является тромбоцитарная масса.
Побочные эффекты
Нарушения со стороны крови и лимфатической системы
Очень редко (
Выявлено несколько случаев коагулопатий, таких как повышение уровня Д-димера и коагулопатии накопления Больные с повышенным риском развития диссеминированного внутрисосудистого свертывания (см раздел «Специальные предупреждения и особые меры предосторожности») подлежат строгому наблюдению с лабораторным контролем.
Нарушения со стороны сердца
Очень редко (
Инфаркт миокарда: см. ниже в разделе “Серьезные побочные эффекты в клинической практике”
Желудочно-кишечные расстройства
Очень редко (
Описано несколько случаев тошноты
Общие расстройства и нарушения в зоне введения
Редко (>1/10000,
Описаны случаи недостаточной эффективности (снижение терапевтического действия). Необходимо, чтобы схема назначения препарата НовоСэвен соответствовала рекомендуемым режимам, описанным в разделе «Дозировка».
Очень редко (
Возможна лихорадка. Также в очень редких случаях отмечается боль (особенно в месте инъекции).
Нарушения со стороны нервной системы
Очень редко (
Описаны случаи цереброваскулярных нарушений, в том числе инфаркта мозга и ишемии мозга: см. ниже в разделе «Серьезные побочные эффекты в клинической практике»
Кожные реакции и нарушения со стороны подкожной клетчатки
Возможно появление кожной сыпи
Сосудистые нарушения
Очень редко (
Описаны случаи тромбоза вен: см. ниже в разделе “Серьезные побочные эффекты в клинической практике” Описаны случаи кровотечения на фоне применения препарата НовоСэвен. Предполагается, что НовоСэвен не является причиной кровотечения, однако уже возникшее кровотечение может продолжаться в случае недостаточной эффективности или неправильной дозировки препарата.
- Артериальный тромбоз: инфаркт или ишемия миокарда, цереброваскулярная патология и инфаркт кишечника. В подавляющем большинстве случаев больные с этими осложнениями имели предрасположенность к развитию артериального тромбоза (сопутствующее заболевание, возраст, атеросклероз или другие нарушения, описанные в разделе «Специальные предупреждения и особые меры предосторожности»).
- Венозный тромбоз: тромбофлебит, тромбоз глубоких вен и их осложнения - тромбоэмболии легочной артерии. В подавляющем большинстве случаев эти больные имели предрасположенность к развитию венозного тромбоза в связи с наличием сопутствующих факторов риска. Больные, у которых существует риск развития венозного тромбоза, обусловленный сопутствующими заболеваниями, наличием тромбоза в анамнезе, иммобилизацией в послеоперационном периоде или катетеризацией вены, нуждаются в тщательном наблюдении.
Передозировка:
Взаимодействие с другими лекарственными средствами
Данные о риске возможного взаимодействия между препаратом НовоСэвен и концентратами факторов свертывания отсутствуют. Не следует одновременно вводить концентраты протромбинового комплекса (активированные или неактивированные) и НовоСэвен По имеющимся данным, антифибринолитики снижают интраоперационную кровопотерю у больных гемофилией, особенно, при ортопедических операциях и операциях на тканях с высокой фибринолитической активностью, например: в полости рта. Опыт комбинированного применения антифибринолитиков и препарата НовоСэвен ограничен.
Особые указания
Мониторинг в процессе лечения - лабораторные исследования
Терапия препаратом НовоСэвен не требует лабораторного контроля. Дозы препарата определяются в зависимости от тяжести кровотечения и клинического эффекта. Было показано, что после введения препарата НовоСэвен протромбиновое время (ПВ) и активированное парциальное тромбопластиновое время (АПТВ) снижаются, однако корреляции между ПВ и АПТВ и клинической эффективностью препарата НовоСэвен выявлено не было.
При патологических состояниях, сопровождающихся повышенным высвобождением тканевого фактора, применение препарата НовоСэвен может быть связано с потенциальным риском развития тромботических осложнений или синдрома диссеминированного внутрисосудистого свертывания (ДВС) К таким состояниям относятся тяжелый атеросклероз, размозженные раны, септицемия и ДВС-синдром. Поскольку рекомбинантный фактор свертывания VIIа - препарат НовоСэвен - может содержать следовые количества мышиного IgG, коровьего IgG и прочие остаточные белки культуры (сывороточные белки хомячков и коров), у больных, получающих данный препарат, существует очень малая возможность развития повышенной чувствительности к этим белкам. При тяжелых кровотечениях препарат желательно использовать в клиниках, специализирующихся на лечении гемофилии с ингибиторами к факторам свертывания VIII или IX, а, если это невозможно, в тесном сотрудничестве с врачом, специализирующемся на лечении гемофилии Продолжительность амбулаторной терапии не должна превышать 24 часов. Если за это время не удается остановить кровотечение, обязательна госпитализация больного. Пациенты или лица, осуществляющие уход за ними, должны, при первой же возможности, сообщать лечащему врачу или в клинику о каждом случае применения препарата НовоСэвен в домашних условиях. У больных с дефицитом фактора VII следует контролировать протромбиновое время и активность фактора VII до и после введения препарата НовоСэвен. Если активность фактора VIIa не достигает ожидаемого уровня или кровотечение продолжается, несмотря на применение препарата в рекомендуемых дозах, можно предположить образование антител. В этом случае следует провести анализ на наличие антител. Данные о риске тромбоза у больных с дефицитом фактора VII на фоне лечения препаратом НовоСэвен отсутствуют. Неиспользованные продукты и отходы следует уничтожать в соответствии с местными требованиями.
Использование во время беременности и кормления грудью
Как показали опыты на животных, внутривенное введение препарата НовоСэвен не оказывает влияния на развитие плода, фертильность и репродуктивные свойства. Не известно, способен ли НовоСэвен при введении беременной женщине вызывать повреждение плода или приводить к нарушению репродуктивной функции. Применение препарата НовоСэвен у беременных женщин следует ограничить строгими показаниями. Использование во время кормления грудью: не известно, выделяется ли НовоСэвен с грудным молоком. Следует соблюдать осторожность при назначении препарата НовоСэвен кормящим матерям.
Влияние на способность к вождению автомобиля и обслуживание машин
Форма выпуска:
Лиофилизат для приготовления раствора для внутривенного введения 1,2 мг (60 КЕД); 2,4 мг (120 КЕД) или 4,8 мг (240 КЕД) во флаконе из бесцветного стекла, закупоренном пробкой из бромбутиловой лиофилизационной резины, алюминиевым колпачком и пластмассовой крышкой «Snap-off», в комплекте с растворителем (вода для инъекций) во флаконе из бесцветного стекла, закупоренном пробкой из бромбутиловой резины с тефлоновым покрытием изнутри, алюминиевым колпачком и пластмассовой крышкой «Snap-off», стерильным адаптером для флакона (для разведения); стерильным одноразовым полипропиленовым шприцем для разведения и введения; стерильной системой для переливания; двух спиртовых тампонов для обработки резиновых пробок на флаконах; инструкцией по применению в коробке из картона.
Условия хранения:
Хранить при температуре от 2°С до 8°С (в холодильнике).
Хранить в оригинальной упаковке для защиты от воздействия света.
Не замораживать, чтобы не повредить флакон с растворителем.
Хранить в недоступном для детей месте.
Срок годности:
Срок годности препарата в коммерческой упаковке составляет 3 года.
Было показано, что при температуре 25°С препарат сохраняет химические и физические свойства в течение 24 часов после разведения. С микробиологической точки зрения препарат следует использовать сразу же после разведения. В том случае, если весь разведенный препарат вводится не сразу, ответственность за продолжительность и условия хранения (как правило, это не более 24 часов при температуре от 2°С до 8°С), несет пользователь, за исключением случаев разведения препарата в контролируемых, асептических условиях, подтвержденных в установленном порядке. Не использовать после истечения срока годности.
Условия отпуска из аптек:
По рецепту врача
Производитель:
Представительство в Москве
Ново Нордиск А/С
119330, Москва,
Ломоносовский проспект, 38, офис 11.
Тел: (495) 956-11-32
Факс: (495) 956-50-13
Руководство по использованию препарата НовоСэвен®
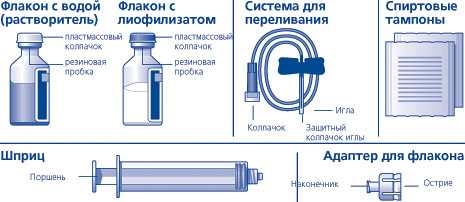
Всегда соблюдайте правила асептики. Нагрейте флаконы с препаратом НовоСэвен (лиофилизатом) и растворителем (водой) до комнатной температуры (но не выше 37°С), например: подержав флаконы у себя в руках. Удалите защитный пластмассовый колпачок с флакона с лиофилизатом и флакона с растворителем Если колпачка нет или он одет неплотно, не используйте данный флакон. Обработайте резиновые пробки спиртовыми тампонами. Дайте им высохнуть перед использованием.
Препарат НовоСэвен готов для введения. Следуйте обычной процедуре введения с использованием приложенной системы для переливания. Вводите препарат НовоСэвен в вену в течение 2-5 минут.
Новосэвен - цена, наличие в аптеках
Указана цена, по которой можно купить Новосэвен в Москве. Точную цену в Вашем городе Вы получите после перехода в службу онлайн заказа лекарств:
НовоСэвен в лечении нарушений гемостаза - эффективность
Возбудители инфекций при нейтропении - бактерии, вирусы, грибы
Большинство инфекционных осложнений у больных с онкогематологическими новообразованиями вызывается эндогенной флорой, существенная доля которой представлена больничными патогенами, попадающими в организм после госпитализации. В основном это бактериальные инфекции, хотя доля грибов и вирусов в генезе инфекционных осложнений существенна. До начала широкого применения цитостатиков в гематологии стафилококки были основными возбудителями бактериальных и иных инфекций у больных с нейтропенией.
В конце 60-х годов по мере внедрения программной химиотерапии, вызывающей выраженную гемодепрессию, начинают доминировать грамотрицательные бактерии (особенно синегнойная и кишечная палочки).
Если в первых исследованиях, организованных Европейской организацией исследования и лечения раковых заболеваний (EORTC) в начале 1970 г., доля грамотрицательных возбудителей при бактериемии у больных с нейтропенией составляла 70 %, то в 90-х годах она сократилась до 30 %. По данным РОНЦ РАМН, в начале 90-х годов доля грамотрицательных бактерий у больных с гематологическими новообразованиями составляла 27 %, а грамположительных 73 %. Многие из грамположительных возбудителей, выделенных у больных с инфекцией при нейтропении, резистентны к беталактамным антибиотикам (пенициллины, цефалоспорины, карбапенемы) и проявляют чувствительность только к гликопептидам (ванкомицин и тейкопланин), линезолиду или синерциду (хинупристин-дальфопрестин).
Отказ многих центров от профилактического использования фторхинолонов в конце 90-х годов привел к повторному увеличению частоты грамотрицательной бактериемии. Так, в университетском госпитале Лозанны прекращение применения фторхинолонов для профилактики бактериальной инфекции увеличило долю грамотрицательных возбудителей, выделенных из крови больных с нейтропенией, с 26 до 82 %.
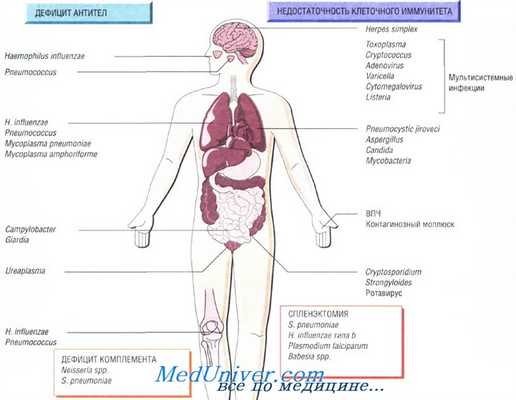
Причины инфекций при иммунодефиците
За последние десятилетия в генезе инфекционных осложнений у больных с нейтропенией увеличилась роль грибковых патогенов. В связи с трудностями культивирования грибов результаты анализа гемокультур часто не отражают частоты фунгемии. При исследовании, умерших от инфекции отмечается значительное увеличение частоты инвазивных микозов на протяжении последних 20 лет. По данным международного исследования вскрытий, системная грибковая инфекция обнаружена у 25 % умерших с лейкозами и у 12 % с лимфомами.
Чаще всего у больных с грибковой инфекцией на фоне нейтропении выявляются грибы рода кандида и аспергиллы. Эти два вида составляют до 90 % от общего числа возбудителей. Риск грибковых инфекций возрастает пропорционально продолжительности нейтропении. Например, при увеличении длительности глубокой нейтропении с 17 до 32 дней значительно (с 0,3 до 17 %) возрастает частота аспергиллеза. По данным РОНЦ РАМН, в последние годы частота выделения грибковых возбудителей у пациентов с гематологическими новообразованиями также увеличивается.
При сравнении двух временных периодов (1985—1989 и 1990—1996) выявлено увеличение частоты микозов в 1,4 раза. Среди грибковых патогенов возрастает доля дрожжеподобных форм, резистентных к азоловым противогрибковым препаратам
Инфекции, вызванные вирусом простого герпеса и цитомегаловирусом, достаточно часто регистрируются у пациентов с нейтропенией, особенно после аллогенной трансплантации костного мозга. Возбудителями могут быть и другие вирусы: аденовирусы, вирусы Эпштейна—Барр и варицелла зостер.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лечение нарушений гемостаза у гематологических больных - терапия ДВС-синдрома, ТТП
Современная успешная терапия основного заболевания — необходимая предпосылка предотвращения и эффективного преодоления нарушений гемостаза у гематологических больных. Пример купирования с помощью ATRA тяжелейших, часто смертельных, нарушений гемостаза при остром промиелоцитарном лейкозе является наглядным свидетельством справедливости этого положения.
При ряде миелопролиферативных заболеваний особое внимание должно быть уделено нормализации клеточного состава крови и показателя гематокрита. Так, при полицитемии это достигается повторными кровопусканиями при одновременном назначении антиагрегантов: ацетилсалициловой кислоты в малых дозах (160—250 мг/сут), тиклопидина (тиклид) по 500 мг/сут либо клопидогреля (плавике) по 75 мг/сут.
Следует помнить, что нормализация показателя гемоглобина не всегда устраняет угрозу развития тромбозов и геморрагии у больных полицитемией. Это связано с тем, что во многих случаях эритремия сочетается с гипертромбоцитозом, от степени выраженности которого зависит возникновение как тромбозов, облитерации артерий, ишемий и инфарктов органов (при увеличении содержания тромбоцитов в крови до 1000,0—1200,0•10 9 /л), так и весьма опасных геморрагии (при уровне тромбоцитов выше указанных цифр).
Как отмечалось, указанная закономерность полностью распространяется на эссенциальную тромбоцитемию и другие миелопролифе-ративные заболевания, протекающие с гипертромбоцитозом.
При содержании тромбоцитов в крови менее 1000,0—1200,0•10 9 /л следует назначать антиагреганты, тогда как при более высоких показателях и преобладании геморрагических явлений лечение антиагрегантами противопоказано и должна проводиться терапия препаратами, подавляющими продукцию тромбоцитов (гидроксиуреа, анагрелид, ИНФ-а и др.). Если в процессе такого лечения содержание тромбоцитов в крови составляет менее 1000,0—1200,0•10 9 /л, с чем сочетается резкое ослабление или полное купирование геморрагии, то в связи с переходом процесса в тромботическую фазу необходимо назначать антиагреганты.
Лечение больных с неопластическим геморрагическим и тромбогеморрагическим синдромами проводят по общим правилам терапии острого ДВС-синдрома массивными трансфузиями свежезамороженной плазмы под прикрытием малых (профилактических) доз гепарина (по 2500—5000 ЕД 2 раза в сутки подкожно), либо низкомолекулярного гепарина фраксипарина (0,3—0,6 мл подкожно 1 раз в сутки), либо фрагмина (по 5000 ЕД подкожно раз в сутки).
Основные методы терапии ДВС-синдрома и ТТП

В связи с резко выраженной первичной и вторичной активацией фибринолиза при ОПЛ и у части больных ОМЛ дополнительно показано раннее внутривенное капельное введение антипротеаз, например контрикала по 100 000 ЕД/сут или других препаратов этой группы в таких же максимальных дозах. При резко выраженном геморрагическом синдроме, особенно при профузных желудочно-кишечных кровотечениях, наряду с указанной терапией повторно вводят внутривенно концентраты тромбоцитов и применяют локальные гемостатические воздействия.
В случае малой выраженности геморрагии и при наличии массивных тромбозов имеются основания для лечения больных не свежезамороженной плазмой, а супернатантной ее фракцией. В этой фракции снижено содержание фактора VIII, фибронектина и фибриногена, но полностью сохранены все физиологические антикоагулянты и плазминоген.
Неопластический ДВС-синдром часто переходит в инфекционно-септический. Кроме того, больные лейкозами предрасположены к различного рода инфекционным осложнениям. В связи с этим особое значение имеют мероприятия, направленные на предупреждение таких осложнений (асептические палаты, минимальный контакт больных друг с другом и с посетителями и т. д.), а также санация желудочно-кишечного тракта невсасывающимися антибиотиками с одновременным назначением бактериальных препаратов, не чувствительных к антибиотикам и способствующих нормализации микрофлоры кишечника (энтерол и др.).
Быстрое бактериологическое исследование крови, выявление очагов инфекции, нередко протекающей при лейкозах со слабовыраженной клинической картиной и без образования гноя, определение возбудителей инфекционных осложнений и их чувствительности к антибиотикам — все это позволяет своевременно начать обоснованную антибактериальную терапию, без которой не может быть купирован вторичный инфекционно-септический ДВС-синдром. Следует также помнить, что часто при лимфолейкозе ДВС-синдром изначально является инфекционно-септическим, а не неопластическим.
Основой патогенетической терапии ДВС-синдрома при лейкозах, как и при других видах этой патологии, остается заместительная терапия внутривенными введениями больших доз свежезамороженной плазмы (более 1 л в сутки), а также антитромбина III и протеина С. Таким больным в полном объеме должно проводиться лечение синдрома полиорганной недостаточности по принятым в настоящее время методикам в условиях хорошо оснащенного реанимационного отделения.
Такие же реанимационные мероприятия необходимо включать в комплексную терапию ТТП (синдром Мошковица) и тяжелых форм ВОС. Основу патогенетической терапии ТТП составляет возможно более ранняя полная плазмозамена, которую можно повторять с интервалами 2—4 дня несколько раз. Одновременно в комплексной терапии ТТП используют внутривенные введения дефибротида в тех же дозах, как при лечении ВОС. Применение дефибротида при ВОС составляет, как и при ТТП, основу патогенетической терапии.
В определенных ситуациях, особенно при глубокой тромбоцитопении и интенсивной кровоточивости, в том числе в терминальной фазе ДВС-синдрома, в терапию необходимо включать трансфузии концентратов тромбоцитов, а при высокой спонтанной агрегации тромбоцитов и блокаде микроциркуляции в органах — антиагреганты (аспирин, плавике). Основу терапии онкотромбозов составляют подкожные введения профилактических или лечебных доз низкомолекулярных гепаринов, из которых наименее геморрагичны фраксипарин и фрагмин.
Тяжелые геморрагические синдромы, связанные чаще всего с тромбоцитопенией. обусловленной как лейкозным процессом, так и депрессией кроветворения в процессе проведения полихимиотерапии, в совокупности являются грозным и часто смертельным осложнением лейкемического процесса. В последние годы наряду с традиционными методами лечения подобных осложнений (трансфузии свежезамороженной плазмы, концентраты донорских тромбоцитов, введение больших доз антипротеаз и др.) все чаще начали включать внутривенные введения такого универсального гемостатического препарата, каким является рекомбинантный активированный фактор VII (rFVIIa, препарат «НовоСэвен»).
Опыт нашей клиники показал, что однократные или повторные (с интервалом 3,5—6 ч) внутривенные введения этого препарата в дозе от 60 до 90 мкг/кг у большинства больных острым промиелоцитарным лейкозом, в терминальной фазе лейкемического ДВС-синдрома, а также с глубокой тромбоцитопенией при апластической анемии купируют все виды кровоточивости, включая носовые, желудочно-кишечные и маточные геморрагии. Одновременно удается предотвратить появление свежих геморрагии в кожные покровы, слизистые оболочки и сетчатку глаза. Важно, что такой эффект достигается как при исходной глубокой гипофибриногенемии, так и при тромбоцитопении, что облегчает дальнейшую борьбу с последней трансфузиями концентратов тромбоцитов.
Только при обширных внутричерепных геморрагиях препарат «НовоСэвен» оказывается недостаточно эффективным и больные умирают при нарастающей мозговой симптоматике.
Другая область успешного применения рекомбинантного фактора VIIa в указанных дозах — профилактическое введение перед оперативными вмешательствами у онкологических больных, особенно при наличии исходной неполноценности коагуляцион-ного или тромбоцитарного гемостаза. В подобных ситуациях целесообразно также интраоперационное введение препарата «НовоСевен» в случае развития у пациентов значительной кровопотери. Серия таких наблюдений проведена сотрудниками Алтайского гематологического центра и Алтайского филиала РОНЦ РАМН им. Н. Н. Блохина.
Эти исследования показали, что повторные введения рекомбинантного фактора VIIa позволяют в несколько раз снизить интраоперационную кровоточивость у онкологических больных и уменьшить число трансфузий эритроцитной массы в 4,8 раза.
Механизм действия препарата остается неясным. Гипотеза об усилении образования тромбина в результате связывания рекомбинантного фактора VIIa с фосфотидилсерином на поверхности тромбоцитов не может убедительно объяснить прекращение кровотечений при использовании «НовоСэвен» у больных с единичными тромбоцитами в крови.
Тем не менее приведенные данные свидетельствуют о том, что использование в комплексной терапии онкогематологических больных препарата «НовоСэвен» позволяет существенно повысить эффективность терапии и профилактики геморрагических осложнений у этой категории пациентов, более успешно предупреждать у них развитие интра- и послеоперационных кровотечений.
НовоСэвен® (NovoSeven ® )
Кровотечение (в т.ч. профилактика при хирургических операциях) у больных наследственной или приобретенной гемофилией с ингибиторами к факторам коагуляции (FVIII или FIX).
Противопоказания
Гиперчувствительность к белкам мышей, хомячков или коров.
Применение при беременности и кормлении грудью
При беременности — только в случае явной необходимости. На время лечения следует прекратить грудное вскармливание.
Побочные действия
В редких случаях — жар, головная боль, рвота, изменение АД , зуд, покраснение кожи, в отдельных случаях — уменьшение числа тромбоцитов и уровня фибриногена, появление ПДФ и Д-димера, тромботические осложнения (в т.ч. инфаркт миокарда).
Способ применения и дозы
Гемофилия А или В с ингибиторами или с ожидаемой иммунной реакцией на введение фактора свертывания крови VIII или IX
Дозы. Показано как можно более раннее введение препарата НовоСэвен ® после начала кровотечения. Рекомендуемая начальная доза, вводимая в/в струйно, составляет 90 мкг/кг массы тела больного. После первой инъекции введение препарата НовоСэвен ® можно повторять. Длительность лечения и интервал между введениями препарата определяются тяжестью кровотечения или характером инвазивной процедуры/хирургического вмешательства.
Дозирование при лечении детей. Имеющийся в настоящее время клинический опыт не позволяет предложить дифференцированный режим дозирования для детей и взрослых, хотя известно, что клиренс у детей выше. Поэтому в педиатрической практике может возникнуть необходимость применения более высоких доз НовоСэвен ® для достижения концентрации препарата в плазме, аналогичной концентрации в плазме взрослых пациентов.
Частота введения препарата. Каждые 2–3 ч до достижения гемостаза. Если имеются показания для продолжения лечения после остановки кровотечения, то интервалы между введениями препарата могут быть последовательно увеличены до 4, 6, 8 или 12 ч на весь период лечения в соответствии с показаниями.
Кровотечения легкой и средней степени тяжести (включая амбулаторное лечение). При кровотечении легкой и средней степени тяжести (суставные, мышечные и из слизистой ткани) наиболее эффективно раннее введение препарата. Рекомендуется один из следующих дозовых режимов:
- от двух до трех инъекций в дозе 90 мкг/кг массы тела через 3 ч. Для поддержания эффекта назначается еще одна доза препарата НовоСэвен ® из расчета 90 мкг/кг массы тела;
- однократная инъекция из расчета 270 мкг/кг массы тела.
Продолжительность амбулаторного лечения не должна превышать 24 ч.
Клинический опыт применения препарата в дозе 270 мкг/кг массы тела у пожилых пациентов отсутствует.
Кровотечения тяжелой степени. Рекомендуемая начальная доза составляет 90 мкг/кг массы тела и может вводиться на этапе транспортировки в стационар, где обычно лечится данный пациент. Схема дальнейшей терапии зависит от типа и тяжести кровотечения. В начале лечения препарат вводится каждые 2 ч до наступления клинического улучшения. При наличии показаний к продолжению терапии интервалы между введениями могут быть увеличены до 3 ч в течение 1–2 сут. В последующем интервалы между введениями препарата можно увеличивать до 4, 6, 8 или 12 ч на весь период лечения в соответствии с показаниями. Продолжительность лечения тяжелого кровотечения может составлять 2–3 нед или более при наличии клинических показаний.
Профилактика кровотечений. Пациентам с ингибиторной гемофилией А или В и частыми кровотечениями (4 или более эпизодов в месяц) для уменьшения частоты кровотечений НовоСэвен ® может назначаться в дозе 90 мкг/кг массы тела один раз в день. Длительность лечения — до 3 мес.
Инвазивные вмешательства/хирургические операции. Непосредственно перед вмешательством вводится начальная доза из расчета 90 мкг/кг массы тела пациента. Вторая доза вводится через 2 ч, а затем препарат вводится с 2–3-часовыми интервалами на протяжении первых 24–48 ч в зависимости от проводимого вмешательства и клинического состояния пациента. При больших операциях лечение продолжается 6–7 сут с 2–4-часовыми интервалами между введением препарата в рекомендованной выше дозе. При проведении лечения на протяжении следующих 2 нед интервалы между введениями препарата могут быть увеличены до 6–8 ч. Общая продолжительность применения препарата после больших операций может составлять 2–3 нед вплоть до заживления операционной раны.
Приобретенная гемофилия
Доза и интервал между дозами (включая амбулаторное лечение). Показано как можно более раннее введение препарата НовоСэвен ® после начала кровотечения. Рекомендуемая начальная доза, вводимая в/в струйно, составляет 90 мкг/кг массы тела больного. После первой инъекции введение препарата НовоСэвен ® можно при необходимости повторять. Длительность лечения и интервал между введениями препарата определяются тяжестью кровотечения или характером инвазивной процедуры/хирургического вмешательства. При введении начальной дозы интервал должен составлять 2–3 ч. После достижения гемостаза интервалы между введениями препарата на весь период лечения можно увеличивать до 4, 6, 8 или 12 ч.
Дефицит фактора свертывания крови VII
Дозы, диапазон доз и интервал между введениями. Рекомендуемая доза для остановки кровотечений при проведении хирургических вмешательств или инвазивных процедур составляют 15–30 мкг/кг массы тела. Препарат вводится каждые 4–6 ч до достижения гемостаза. Дозы и частота введения уточняются в индивидуальном порядке.
Тромбастения Гланцмана
Доза, диапазон доз и интервал между введениями. Рекомендуемая доза для контроля и профилактики кровотечений при проведении хирургических вмешательств или инвазивных процедур составляет 90 мкг (80–120 мкг) на кг массы тела. Препарат вводится каждые 2 ч (1,5–2,5 ч). Для обеспечения стойкого гемостаза требуется не менее 3 доз. Рекомендуется в/в болюсный способ введения, поскольку при капельном введении эффективность препарата может снижаться. У больных тромбастенией Гланцмана без рефрактерности препаратом выбора является тромбоцитарная масса.
Меры предосторожности
Особую осторожность следует соблюдать, если больной перенес хирургическую операцию, у него имеется размозженная рана, тяжелый атеросклероз или тромботические осложнения, септицемия.
Следует избегать одновременного применения концентратов протромбинового комплекса (активированного или не активированного).
Не следует вводить в одном шприце с любыми другими лекарствами.
Особые указания
При сильных кровотечениях препарат следует вводить в стационаре. Кровотечения легкой или средней тяжести можно лечить на дому в тесном сотрудничестве с гемофильным центром или врачом-гематологом, но не дольше 24 ч. Если кровотечение остановить не удается, госпитализация обязательна.
Форма выпуска
Лиофилизат для приготовления раствора для внутривенного введения. Во флаконах из бесцветного стекла гидролитического класса I, укупоренных пробками из хлорбутиловой резины и алюминиевыми колпачками с полипропиленовыми крышками «Snap-off», по 1 мг (50 КЕД), 2 мг (100 КЕД) или 5 мг (250 КЕД); во флаконах из бесцветного стекла гидролитического класса I, укупоренных пробками из хлорбутиловой резины и алюминиевыми колпачками с полипропиленовыми крышками «Snap-off», по 1,1 мл, 2,1 мл или 5,2 мл растворителя (для дозировок 1 мг, 2 мг и 5 мг соответственно); в пачке картонной 1 фл. с лиофилизатом и 1 фл. с растворителем.
Производитель
Ново Нордиск А/С.
Ново Алле, DK-2880, Багсваерд, Дания.
Представительство Ново Нордиск А/С.
119330, Москва, Ломоносовский пр-т, 38, оф. 11.
Тел.: (495) 956-11-32; факс: (495) 956-50-13.
Условия отпуска из аптек
Условия хранения
При температуре ниже 25 °C. Не замораживать, чтобы не повредить флакон с растворителем. Защищать от света.
Хранить в недоступном для детей месте.
Срок годности
3 года. Приготовленный раствор сохраняет физические и химические свойства в течение 6 ч при температуре 25 °C и 24 ч – при температуре 5 °C
Не применять по истечении срока годности, указанного на упаковке.
Читайте также:
- Осложнения катетеризации центральных вен у новорожденного
- Симптомы подскладочного стеноза гортани у новорожденного и его лечение
- Миома матки - удалить или лечить? Что такое эмболизация маточных артерий?
- Патологии, связанные с зубными имплантатами
- Проксимальные переломы малоберцовой кости. Диагностика и лечение
