Оболочки мозга. Оболочки головного мозга. Твердая оболочка головного мозга. Твердая оболочка мозга. Артерии твердой оболочки.
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
В данной статье проанализированы данные об особенностях строения, развития и функциях твердой мозговой оболочки. При этом отдельно рассмотрены архитектоника твердой оболочки головного мозга с оттоком венозной крови от структур головного мозга. В статье также нашел место кратких обзор заболеваний, которые связаны с патологиями твердой оболочки головного мозга, такие как субдуральная гематома, эпидуральная гематома, дуральная эктазия и спонтанная утечка цереброспинальной жидкости. Одной из наиболее частых патологий является тромбоз венозных синусов головного мозга. Также в обзор вошли результаты исследований, согласно которым существуют соединительнотканные мостики между шейной частью dura mater encephali и m. rectus capitis posterior major. Такого рода соединения в верхнем шейном отделе позвоночного столба и затылочных областях объясняют этиологию цервикогенной головной боли с точки зрения анатомии. Знание архитектоники и особенностей строения синусов твердой мозговой оболочки, циркуляции венозной крови в них, а также особенностей развития некоторых патологических состояний связанных с нарушением строения dura mater encephali является основополагающим фактором эффективной диагностики в практике врача.
1. Фоминых Т.А. Маркович О.В. Особенности раннего онтогенеза некоторых синусов твердой мозговой оболочки человека. Материалы объединенного XII конгресса международной ассоциации морфологов и VII съезда Всероссийского научного медицинского общества анатомов, гистологов и эмбриологов. Морфология. 2014; 145(3):20-31.
2. Andeweg J. The anatomy of collateral venous flow from the brain and its value in aetiological interpretation of intracranial pathology. Neuroradiology. 1996; 38:7.
3. Aurboonyawat T, Suthipongchai S, Pereira V, Ozanne A, Lasjaunias P. Patterns of cranial venous system from the comparative anatomy in vertebrates. Part I, introduction and the dorsal venous system. Interv Neuroradiol. 2007;13:335–344.
4. Dalgiç A, Boyaci S, Aksoy K. Anatomical study of the cavernous sinus emphasizing operative approaches. Turk Neurosurg. 2010;20:186–204.
5. Frank Scali; Eric S. Marsili; Matt E. Pontell (2011). "Anatomical Connection Between the Rectus Capitis Posterior Major and the Dura Mater". Spine. 36: E1612–E1614.
6. Hack, GD (Dec 1, 1995). "Anatomic relation between the rectus capitis posterior minor muscle and the dura mater". Spine. 20: 2484–6.
7. H.K. Park, H.G. Bae, S.K. Choi, J.C. Chang, S.J. Cho, B.J. Byun, K.B. Sim. Clin. Anat. Morphological study of sinus flow in the confluence of sinuses. 2008; 21(4):294-300.
10. Tischfield MA, Robson CD, Gilette NM, Chim SM, Sofela FA, DeLisle MM, Gelber A, Barry BJ, MacKinnon S, Dagi LR, Nathans J, Engle EC Cerebral Vein Malformations Result from Loss of Twist1 Expression and BMP Signaling from Skull Progenitor Cells and Dura. Dev Cell. 2017; 42(5):445-461.
11. Xianli Lv, Zhongxue Wu, Youxiang Li. Innervation of the Cerebral Dura Mater. Neuroradiol J. 2014 Jun; 27(3): 293–298.
ТМО с самого начала эмбриогенеза обуславливает «футлярное развитие» центральной нервной системы в соответствии с принципом осевой симметрии [1].
Анатомическое строение. Dura mater encephali представляет собой оболочку беловатого цвета из плотной фиброзной ткани с большим количеством эластических и коллагеновых волокон, не содержит сосудов и состоит из двух листков. Служит одновременно внешней оболочкой головного мозга и тесно контактирует с внутренней надкостницей костей черепа. У детей ТМО прочно соединяется с костями черепа, а у взрослых она во многих местах соединяется не так прочно. В определенных местах выражено расщепление durae mater на два листка. В них располагаются венозные синусы, полость полулунного узла и эндолимфатического мешка. Так же в головном мозге она образует многочисленные отростки. Их принято делить на наружные и внутренние. Наружными отростками являются оболочки черепных нервов. Внутренние отростки делят полость черепа на несколько отделов [9].
Сагиттальные отростки называются серповидными. Поперечные же образуют палатку мозжечка и диафрагму турецкого седла. Оба серповидных отростка сходятся в области protuberantia occipitalis interna, образуя крест. Внутренняя гладкая поверхность durae mater encephali соединятся с другими оболочками при помощи мозговых вен, вливающихся в венозный синус ТМО, и так называемых арахноидальных ворсинок. Ворсинки развиваются постепенно и прорастая в твёрдую оболочку, не выпячивая стенки синуса, а прободая ее и вступая в непосредственное соприкосновение с эндотелием венозного синуса. Таким образом, пахионовы грануляции располагаются вдоль синусов головного мозга. Это образования, встречающиеся только в головном мозге, больше всего их на поверхностях полушарий мозга и гораздо меньше в мозжечке. Имеются исследования о том, что количество пахионовых грануляций возрастает при различных заболеваниях, таких как: эпилепсия, пороки сердца, слабоумие, также при хроническом алкоголизме.
Самым крупным образованием является серп большого мозга (falx cerebri), он находится в сагиттальной плоскости и проникает между полушариями мозга. Имеет вид серповидной изогнутой пластинки в виде двух листков. Начинается от заднего края петушиного гребня и почти вплотную примыкает к мозолистому телу и у верхнего края намета мозжечка заканчивается. Около линии сращения намета мозжечка и серпа большого мозга располагается прямой синус, посредством которого соединяются между собой верхний и нижний сагиттальные, поперечные и затылочные синусы [11]. Серп мозжечка (falx cerebelli) так же, как и серп большого мозга, располагается в сагиттальной плоскости. В его основании образуется затылочный синус. Передний край проникает между полушариями мозжечка, а задний идет до заднего края большого затылочного отверстия.
Важными образованиями являются синусы, которые образуются за счет расщепления оболочки на 2 листка.
Синусы ТМО представлены:
- Верхний сагиттальный синус (sinus sagittalis superior), который чаще всего впадает в правый поперечный синус (sinus transversus dexter).
- Нижний сагиттальный синус (sinus sagittalis inferior) вливается в прямой синус (sinus rectus) у нижнего края серпа мозга.
- Прямой синус (sinus rectus), он направлен от заднего края нижнего сагиттального синуса к внутреннему затылочному выступу после чего впадает в поперечный синус (sinus transversus).
- Поперечный синус (sinus transversus), парный, переходит в сигмовидный синус (sinus sigmoideus).
- Затылочный синус (sinus occipitalis) распадается на краевые синусы и продолжается в сигмовидный синус (sinus sigmoideus) и иногда непосредственно во внутреннюю яремную вену.
- Пещеристый синус (sinus cavernosus), в него впадает клиновидно-теменной синус, а также верхняя глазная вена.
- Межпещеристые синусы (sinus intercavernosi) соединяют между собой пещеристые синусы.
- Клиновидно-теменной синус (sinus sphenoparietalis) впадает в пещеристый синус.
- Верхний и нижний каменистые синусы (sinus petrosus superior et inferior), они принимают участие в образовании одного из оттоков крови между сигмовидным и пещеристым синусами [4].
Особенности синусов (sinus durae matris):
- Их полость изнутри покрыта тонким эпителиальным слоем.
- Поверхность надкостницы покрыта фиброзными клетками.
- Листки ТМО, которые образуют синусы, находятся в напряженном состоянии, а также очень прочные.
- Отсутствие в синусах клапанов, что обеспечивает свободный отток крови.
- Синусы расположены возле основания борозд костей черепа, с их внутренней стороны.
- Они имеют треугольную форму, в которой основание это надкостница, а боковые стороны – это внутренняя часть ТМО (вследствие чего они не спадаются) [8].
Также немаловажным является то, что они являются накопителем крови в венах мозга. С помощью них, а также из-за отсутствия клапанов, кровь из любого участка мозга спускается и втекает во внутренние яремные вены. Стоит также выделить намет мозжечка (tentorium cerebelli), его еще также называют палаткой, так как он нависает над задней черепной ямкой, где расположен мозжечок. Передний край намета образует вырезку, к которой спереди прилежит ствол мозга. К переднему наклоненному отростку в виде одноименной складки прикрепляется передний край намета. Эта связка в дальнейшем переходит в серповидную складку, которая покрывает зрительный нерв [2,3].
Еще одним образованием является каменисто-наклоненная связка, в образовании которой участвуют волокна, которые идут к заднему наклоненному отростку от верхушки пирамиды. По Доленсу выделяют также фиброзные кольца, которые отвечают за фиксацию внутри пещеристого синуса внутренней сонной артерии. Отростки durae mater encephali образуют полость, называемую тройничной, в которой расположены корешок и узел тройничного нерва. Эти отростки также образуют манжеты, которые охватывают сосуды, а также черепные нервы на выходе их из мозга. Они очень хорошо выражены у нервов, которые выходят из яремного отверстия. Также под турецким седлом расположена диафрагма седла (diaphragmа sellae), которая образует его крышу. Под ней залегает гипофиз.
Между костями свода черепа и durae mater encephali имеется щелевидное пространство, которое названо эпидуральным и содержит эпидуральную жидкость. Внутренняя ее поверхность со стороны субдурального пространства выстлана эндотелием. Конечно, оно значительно уступает эпидуральному пространству позвоночного канала, но все же существует.
Несмотря на то, что ТМО считается бессосудистой, все же в ней имеются сосудистые сети: внутренняя и наружная капиллярные и артериовенозная. Внутренняя сеть находится под эндотелием ТМО, артериовенозная сеть расположена в толще оболочки и состоит из венозной и артериальной части. В наружную часть жидкость оттекает из эпидурального пространства [7].
Некоторые заболевания связанные с патологией ТМО. Субдуральная гематома возникает, когда существует скопление крови между твердой и арахноидальной мозговыми оболочками, обычно в результате разрыва соединительных вен, в качестве последствий травмы головы. Эпидуральная гематома представляет собой совокупность крови между твердой мозговой оболочкой и внутренней поверхностью черепа и обычно вызвана артериальным кровотечением. Интрадуральные процедуры, такие как удаление опухоли головного мозга или лечение невралгии тройничного нерва с помощью микрососудистой декомпрессии, требуют разреза ТМО. Для достижения герметичного восстановления и предотвращения возможных послеоперационных осложнений твердая оболочка обычно закрывается швами. В случае дефицита собственной ткани ТМО для замены оболочки можно использовать дуральный заменитель. Небольшие промежутки в твердой оболочке могут быть покрыты хирургической пленкой для герметичности.
Эпидуральный абсцесс – это инфекция внутри эпидурального пространства в любом месте головного или спинного мозга. Твердая мозговая оболочка образует внутреннюю оболочку костного черепа, и в нормальных условиях между черепом и твердой мозговой оболочкой нет места. Повышение внутричерепного давления (ВПД), связанное с инфекциями, воспалением или опухолями, открывает эпидуральное пространство и отделяет кость от ткани. Это новообразованное эпидуральное пространство может содержать кровь, гной или абсцесс. Ниже большого отверстия эпидуральное пространство расширяет длину позвоночника. Он имеет 2 отделения: истинное пространство сзади и сбоку от спинного мозга, содержащее амортизирующий слой жира, заключенный в проникающие артерии и обширное венозное сплетение, и потенциальное переднее пространство, где твердое тело прилипает к задней поверхности тела позвонка. Эпидуральные абсцессы возникают в результате инфекций, вовлекающих спинномозговое или краниальное эпидуральное пространство. Внутричерепные эпидуральные абсцессы (ВЭА) являются осложнениями черепной хирургии или травмы; они также могут осложнять оториноларингологические инфекции или другие процедуры на шее и грудной клетке. Спинальный эпидуральный абсцесс (СЭА) может иметь острое и хроническое проявление. Эта простая категоризация коррелирует с определенными клиническими и лабораторными проявлениями, бактериологическими и спинномозговыми жидкостями, анатомическими деталями и патологией. Острый СЭА обычно длится менее 2 недель с лихорадкой и признаками системного воспаления из гематогенного источника. Это контрастирует с тонкой, лихорадочной и давней хронической СЭА, возникшей в результате прямого распространения остеомиелита позвонков. Оба присутствуют с болями в спине и корешке, но лейкоцитоз (в сыворотке и ЦСЖ) чаще встречается в острой форме, а не в хронической. Острые формы расположены позади спинного мозга, но хронические формы обычно являются передними к спинному мозгу. Общая патология гнойная и экссудативная при острой, но с грануляционной тканью при хронической.
В 2011 году исследователи обнаружили соединительнотканный мостик между шейной частью durae mater encephali и m. rectus capitis posterior major. Различные клинические проявления могут быть связаны с этими анатомическими отношениями, такие как головные боли, невралгия тройничного нерва и другие симптомы, связанные с шейной частью ТМО. M. rectus capitis posterior minor имеет аналогичную связь [6].
Оболочечно-мышечные, оболочечно-связочные соединения в верхнем шейном отделе позвоночного столба и затылочных областях могут давать ответы на вопросы о причинах цервикогенной головной боли с точки зрения анатомии и физиологии. Это предположение будет также объяснять эффективность манипуляций при лечении цервикогенной головной боли [5].
Дуральная эктазия – это расширение durae mater encephali и распространена она при нарушениях развития соединительной ткани, таких как синдром Марфана и синдром Элерса-Данлоса. Эти состояния иногда обнаруживаются в связи с мальформацией Арнольда-Киари [10].
Спонтанная утечка цереброспинальной жидкости – это потеря жидкости и давления в цистернах мозга из-за отверстий в dura mater encephali.
Также, одним из частых патологических состояний является тромбоз венозных синусов головного мозга. Его диагностика сопряжена с МРТ, МР- и КТ- веносинусографии.
Заключение. Таким образом, знание архитектоники dura mater encephali, особенностей строения синусов ТМО, циркуляции венозной крови в них, а также особенностей развития некоторых патологических состояний связанных с нарушением строения dura mater является основополагающим фактором эффективной диагностики в практике врача.
Оболочки мозга. Оболочки головного мозга. Твердая оболочка головного мозга. Твердая оболочка мозга. Артерии твердой оболочки.
Следующим слоем после костей свода черепа является твердая оболочка головного мозга, dura mater cranialis (encephali). Она рыхло связана с костями свода и плотно сращена с внутренним основанием черепа. В норме никакого естественного пространства между костями и твердой мозговой оболочкой нет. Однако при скоплении здесь крови (гематоме) выявляется пространство, называемое эпидуральным.
Твердая оболочка головного мозга продолжается в твердую оболочку спинного мозга.
Твердая оболочка головного мозга отдает внутрь черепа три отростка. Один из них — серп большого мозга, falx cerebri, — располагается посредине, в сагиттальном направлении, и разделяет полушария большого мозга. Второй — серп мозжечка, falx cerebelli. — разделяет полушария мозжечка и третий — намет мозжечка, tentorium cerebelli, — отделяет большой мозг от мозжечка. Задний отдел fak cerebri соединяется с наметом мозжечка. Tentorium cerebelli сзади прикрепляется вдоль поперечной борозды, по сторонам — к верхним краям каменистых частей височных костей.
Твердая оболочка мозга состоит из двух листков. В местах ее прикрепления к костям черепа листки расходятся и образуют каналы треугольной формы, выстланные эндотелием, — синусы твердой оболочки головного мозга.

Артерии твердой оболочки мозга
Большую часть твердой оболочки головного мозга кровоснабжает средняя менингеальная артерия, а. meningea media, — ветвь a. maxillaris. Она проникает в полость черепа через остистое отверстие, foramen spinosum. В полости черепа артерия делится на лобную и теменную ветви. Ствол средней менингеальной артерии и ее ветви довольно плотно соединены с dura mater, а на костях образуют бороздки — sulci meningei. В связи с этим артерия часто повреждается при переломе височной кости. Лобная ветвь a. meningea media довольно часто проходит на небольшом протяжении в костном канале — это наблюдается в месте схождения четырех костей: лобной, теменной, височной и клиновидной. Артерию сопровождают две w. meningeae mediae, проходящие в отличие от артерии в толще твердой мозговой оболочки.
Передняя менингеальная артерия твердой оболочки мозга, a. meningea anterior, является ветвью передней решетчатой артерии, a. ethmoidalis anterior (из глазной артерии системы внутренней сонной артерии).
Задняя менингеальная артерия твердой мозговой оболочки, a. meningea posterior, отходит от восходящей глоточной артерии, a. pharyngea ascendens (из наружной сонной артерии). Обе они образуют многочисленные анастомозы с а. meningea media.
Нервы твердой мозговой оболочки
Нервы твердой мозговой оболочки, rr. meningei, отходят от ветвей тройничного нерва: глазного, верхнечелюстного и нижнечелюстного нервов.
Топография и характеристика оболочек головного мозга
Защитную функцию для структур центральной нервной системы (ЦНС) выполняют оболочки мозга и спинномозговая жидкость. К оболочкам мозга относят прочную твердую мозговую оболочку, или пахименинкс (греч. pachymeninx—толстая обо-лочка),и лептоменинкс (греч. leptomeninges—тонкие оболочки), представленный паутинной мозговой оболочкой и мягкой мозговой оболочкой. Между паутинной и мягкой оболочками мозга расположено субарахноидальное (подпаутинное) пространство, заполненное спинномозговой жидкостью.
а) Твердая мозговая оболочка. В различных источниках можно встретить разное описание твердой мозговой оболочки. Твердая мозговая оболочка представляет собой толстый слой фиброзной ткани. Твердая мозговая оболочка сращена с эндостом черепа (внутренней частью надкостницы) практически на всем протяжении, за исключением участка, где оболочка загибается к внутренней стороне свода черепа и области, где оболочка проходит вдоль основания черепа. В местах отхождения от надкостницы твердая мозговая оболочка формирует венозные синусы.
Твердая мозговая оболочка формирует в полости черепа две большие складки, функция которых — стабилизация структур мозга: серп мозга и намет мозжечка.
Серп мозга расположен в продольной трещине между двумя полушариями. Серп мозга прикрепляется к петушиному гребню решетчатой кости и, расширяясь, доходит до верхнего края намета мозжечка. Вдоль линии свода черепа фиксированный край серпа мозга ограничивает верхний сагиттальный синус. Свободный край серпа мозга образует нижний сагиттальный синус, который, объединяясь с большой мозговой веной Галена, вливается в прямой синус. Прямой синус расположен вдоль линии соединения серпа мозга с наметом мозжечка и сливается с верхним сагиттальным синусом в области стока синусов.
Намет мозжечка полулунной формы присоединяется к серпу мозга и огибает сверху заднюю черепную ямку. Фиксированный край намета мозжечка на внутренней поверхности затылочной кости формирует поперечные синусы, а на верхней границе каменистой части височной кости — верхние каменистые синусы. Намет мозжечка прикрепляется к заднему клиновидному отростку клиновидной кости. Большая часть крови из верхнего сагиттального синуса переходит в правый поперечный синус.
Свободный край намета мозжечка по форме напоминает подкову. Верхние концы этой «подковы» прикрепляются к переднему клиновидному отростку и соединяются между собой листком твердой мозговой оболочки — диафрагмой турецкого седла. Латеральнее твердая мозговая оболочка от концов «подковы» намета мозжечка переходит на область средней черепной ямки и с каждой стороны формирует пещеристые (кавернозные) синусы. Позади клиновидной кости вогнутая часть «подковы» намета мозжечка окружает средний мозг.
Пещеристые синусы принимают кровь из глазных вен орбиты. Верхний каменистый синус соединяется с поперечным синусом в месте его перехода в сигмовидный синус. Сигмовидный синус спускается вдоль затылочной кости и открывается в луковицу внутренней яремной вены. Кроме того, в луковицу внутренней яремной вены открывается нижний каменистый синус, который проходит вниз вдоль края затылочной кости.
Намет мозжечка разделяет полость черепа на супратенториальное пространство, в котором расположен ствол мозга, и субтенториальное пространство, в котором находится задняя часть головного мозга. К нижней поверхности намета мозжечка и внутреннему затылочному гребню затылочной кости прикреплен небольшой серп мозжечка.
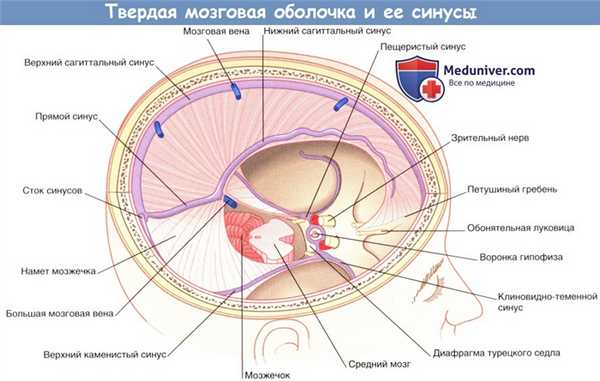
Твердая мозговая оболочка и ее синусы.
Средний мозг располагается в вырезке намета мозжечка.
Иннервация твердой мозговой оболочки. Иннервацию твердой мозговой оболочки, выстилающей супратенториальное пространство, обеспечивает тройничный нерв. Иннервацию передней черепной ямки, передней части серпа мозжечка и намета мозжечка осуществляет глазная ветвь тройничного нерва, а иннервацию средней черепной ямки и средней части свода черепа — в основном остистый нерв (менингеальная ветвь нижнечелюстного нерва). Тройничный нерв образует нижнечелюстную ветвь, которая выходит из полости черепа через овальное отверстие. Затем тройничный нерв проходит через остистое отверстие, сопровождая среднюю менингеальную артерию и ее ветви. Растяжение или воспаление твердой мозговой оболочки супратенториального пространства вызывает головные боли в лобной и теменной зонах.
Иннервацию твердой мозговой оболочки, выстилающей субтенториальное пространство, обеспечивают ветви трех шейных спинномозговых нервов, проходящих через большое затылочное отверстие, а также ветви блуждающего и подъязычного нервов. В состав всех менингеальных нервов входят вегетативные симпатические постганглионарные нервные волокна. Патологические процессы в твердой мозговой оболочке субтенториального пространства вызывают боли в затылочной области и в задней части шеи. Острое воспаление оболочек мозга с вовлечением оболочек задней черепной ямки проявляется ригидностью шейных мышц и часто приведением головы вследствие рефлекторного сокращения задних затылочных мышц, иннервацию которых осуществляют шейные спинномозговые нервы. Субарахноидальные кровоизлияния, локализующиеся вокруг задней части мозга, сопровождаются сильнейшей головной болью.
Венозные синусы основания черепа. Твердая мозговая оболочка справа удалена.
На вставке показано место расположения углублений для синусов в черепе.
С левой стороны показан средний мозг (срез на уровне вырезки намета мозжечка).
С правой стороны показано место прикрепления тройничного нерва к варолиеву мосту (срез на нижнем уровне). Пещеристый синус (коронарный срез).
б) Менингеальные артерии. Некоторые менингеальные артерии проходят в надкостнице; главная функция этих артерий — кровоснабжение губчатого вещества костного мозга. Самая крупная — средняя менингеальная артерия, разветвляющаяся на внутренней поверхности височной и теменной костей. Разрыв средней менингеальной артерии и сопровождающей ее вены — самая частая причина эпидуральных кровоизлияний.
1. Эпидуральные (экстрадуральные) кровоизлияния в большинстве случаев образуются в результате удара по голове с силой, достаточной для возникновения перелома костей черепа с сопутствующим разрывом передней или задней ветви средней менингеальной артерии. В большинстве случаев пациенты теряют сознание, если вовремя не принять меры. В редких случаях наблюдают светлый промежуток между моментом сотрясения мозга и потерей сознания, который может длиться несколько часов. Нарастание головной боли и сонливости свидетельствует о сдавлении головного мозга увеличивающейся гематомой. При отсутствии дренирования гематомы наступают кома и смерть пациента. Частое место возникновения эпидуральных гематом—птерион область, соответствующая месту схождения швов черепа, по форме напоминающая букву «Н». Птерион расположен над передней ветвью средней менингеальной артерии.
2. Субдуральные гематомы возникают в результате повреждения поверхностных вен мозга, идущих от мозга к венозным синусам. Острые субдуральные кровоизлияния в большинстве случаев возникают у детей при тяжелых повреждениях головы, в связи с чем необходимо предполагать этот диагноз, если ребенок потерял сознания после травмы головы. Причиной возникновения такой ситуации в домашних условиях может быть избиение ребенка. Подострые субдуральные кровоизлияния возникают после травмы головы и характерны для людей любого возраста. Симптомы и признаки повышенного внутричерепного давления (глава 6) могут развиваться в течение трех недель после травмы.
3. Хронические субдуральные кровоизлияния характерны для людей старшей возрастной группы, поскольку у пожилых людей вены мозга становятся хрупкими и натягиваются в результате сжатия «стареющего» мозга. Для возникновения таких кровоизлияний достаточно даже легкой травмы головы; в некоторых случаях гематома возникает в отсутствие травмы. У большей части пациентов наблюдают нарушения свертывания крови (например, в результате приема антикоагулянтов или злоупотребления алкоголем). Отмечают разнообразные симптомы хронических субдуральных кровоизлияний: изменения личности, головные боли, а также эпилептические припадки.
Череп (вид сбоку).
Птерион (выделен кружком). Коронарный срез верхнего сагиттального синуса и прилежащих структур.
(А) Обзорное изображение. Большая часть скальпа удалена, чтобы показать две эмиссарные вены, переносящие кровь от губчатого вещества костей черепа к венам поверхности сухожильного шлема.
В правой части изображения показано кровоснабжение губчатого вещества костей черепа менингеальными сосудами.
Кроме того, изображена мозговая вена, впадающая в верхний сагиттальный синус.
(Б) Увеличенный фрагмент изображения (А): показана пахионова грануляция, обеспечивающая транспорт спинномозговой жидкости из субарахноидального пространства в лакуны, сообщающиеся с верхним сагиттальным синусом.
(В) Увеличенный фрагмент изображения (А): показана артерия, окруженная последовательно периваскулярным пространством, мягкой мозговой оболочкой и подсосудистым пространством.
Звездочкой отмечено пространство между твердой и паутинной мозговыми оболочками, в котором локализуется субдуральное кровоизлияние в случае разрыва вены мозга.
Обратите внимание, что менингеальные сосуды расположены эпидурально.
в) Паутинная оболочка мозга. Паутинная (греч, arachne — паук) оболочка мозга представляет собой тонкий спой фиброзной ткани, плотно прилетающий к твердой мозговой оболочке. Клетки наружного слоя паутинной оболочки образуют плотные контакты, изолирующие субарахноидальное пространство. От паутинной оболочки отходят многочисленные трабекулы к мягкой оболочке мозга.
г) Мягкая оболочка мозга. Мягкая, или сосудистая, оболочка плотно прилегает к мозгу, повторяет его очертания и выстилает многочисленные борозды мозга. Мягкая мозговая оболочка, как и паутинная, образована фиброзной соединительной тканью. Расположенные поверхностно клеточные структуры проницаемы для спинномозговой жидкости. Волокнистые структуры расположены в узком подсосудистом пространстве, которое также переходит на пери-васкулярные пространства сосудов поверхностных слоев мозга.
Обратите внимание: в норме субдуральное пространство очень незначительно выражено (узкое и щелевидное). Однако оно расширяется при просачивании крови в область контакта клеточного и фиброзного компонентов твердой мозговой оболочки в результате повреждения вен мозга.
д) Подпаутинные цистерны. По обеим сторонам ствола мозга вдоль основания черепа расположены подпаутинные цистерны,заполненные спинномозговой жидкостью. Самая крупная — большая цистерна, расположенная между мозжечком и продолговатым мозгом. Ростральнее большой цистерны и спереди от моста мозга находится цистерна моста. Пространство между ножками мозжечка занимает межножковая цистерна. Охватывающая (обходящая) цистерна расположена латеральнее среднего мозга. Полный список цистерн мозга представлен в таблице ниже.
е) Оболочки зрительного нерва. Зрительный нерв образован белым веществом ЦНС и, подобно мозгу, окружен тремя мозговыми оболочками. Твердая оболочка зрительного нерва срастается со склеральной оболочкой глаза; субарахноидальное пространство представляет собой слепо замкнутую полость. Оболочки зрительного нерва окружают направляющиеся к сетчатке центральные сосуды сетчатки. Любое стойкое повышение внутричерепного давления распространяется на окружающее зрительный нерв субарахноидальное пространство, в результате чего происходит сдавление центральной вены сетчатки, приводящее к расширению венозной сети сетчатки и отеку диска зрительного нерва. Диск (сосок) зрительного нерва представляет собой образование, соответствующее началу зрительного нерва. Отек диска зрительного нерва можно диагностировать при офтальмоскопии.
Подпаутинные цистерны МРТ (горизонтальная проекция) Левая орбита (горизонтальный срез).
Субарахноидальное пространство распространено до уровня слияния твердой оболочки со склеральной оболочкой глазного яблока (указано стрелочками). Глазное дно (офтальмоскопия).
(А) Норма. (Б) Отек диска зрительного нерва в результате повышения внутричерепного давления.
ж) Резюме. Выделяют твердую, паутинную и мягкую оболочки мозга. Субарахнодальное пространство заполнено спинномозговой жидкостью.
Твердая оболочка головного мозга представлена двумя крупными складками: серпом мозга и наметом мозжечка. Прилегающий участок серпа мозга окружает верхний сагиттальный синус, который, как правило, переходит в правый поперечный синус. Свободный край серпа мозга окружает нижний сагиттальный синус, который, соединяясь с большой мозговой веной Галена, образует прямой синус, открывающийся в сток верхнего сагиттального и поперечного синусов.
Прилегающий край намета мозжечка окружает поперечный синус, который спускается вниз и переходит в сигмовидный синус, открывающийся в яремную вену. Свободный край намета мозжечка образует «подкову», прикрепляющуюся к переднему клиновидному отростку клиновидной кости; внутри этой «подковы» расположен средний мозг. Твердая мозговая оболочка переходит на область средней черепной ямки от концов этой «подковы» и формирует пещеристые синусы. Пещеристые синусы принимают кровь из вен глаза и переходят в сигмовидный синус через каменистые синусы. Иннервацию супратенториальной твердой мозговой оболочки осуществляет тройничный нерв, а иннервацию субтенториальной твердой мозговой оболочки — верхние грудные нервы.
Менингеальные сосуды проходят над твердой мозговой оболочкой и кровоснабжают губчатое вещество плоских костей черепа; при переломе черепа кровоизлияния из этих сосудов вызывают образование экстрадуральной гематомы, которая может привести к сдавлению мозга. Субдуральная гематома может возникнуть из-за просачивания крови при ее прохождении из вены мозга в верхний сагиттальный синус.
Внутренняя сонная артерия
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Внутренняя сонная артерия (a.carotis interna) кровоснабжает мозг и орган зрения. У внутренней сонной артерии выделяют шейную, каменистую, пещеристую и мозговую части. На шее эта артерия ветвей не дает. Шейная часть (pars cervicalis) располагается латерально и сзади, а затем медиально от наружной сонной артерии. Между глоткой медиально и внутренней яремной веной латерально внутренняя сонная артерия поднимается вертикально вверх к наружному отверстию сонного канала. Позади и медиально от внутренней сонной артерии расположены симпатический ствол и блуждающий нерв, впереди и латерально - подъязычный нерв, выше - языкоглоточный нерв. В сонном канале находится каменистая часть (pars petrosa) внутренней сонной артерии, которая образует изгиб и отдает в барабанную полость тонкие сонно-барабанные артерии (aa.carotico-tympanicae).
По выходе из сонного канала внутренняя сонная артерия делает изгиб кверху, ложится в короткую одноименную борозду клиновидной кости. В толще пещеристой пазухи твердой оболочки головного мозга расположена пещеристая часть (pars cavernosa) артерии. На уровне зрительного канала находится мозговая часть (pars cerebralis), здесь артерия делает еще один изгиб, обращенный выпуклостью вперед. В этом месте от внутренней сонной артерии отходят глазная артерия. У внутреннего края переднего наклоненного отростка внутренняя сонная артерия делится на свои конечные ветви - переднюю и среднюю мозговые артерии.
Глазная артерия (a.ophthalmica) отходит в области последнего изгиба внутренней сонной артерии и вместе со зрительным нервом вступает через зрительный канал в глазницу. Далее глазная артерия следует по медиальной стенке глазницы к медиальному углу глаза, где распадается на свои конечные ветви - медиальные артерии век и дорсальную артерию носа.
От глазной артерии отходят следующие ветви:
- слезная артерия (a.lacrimalis) следует между верхней и латеральной прямыми мышцами глаза, отдавая им ветви, к слезной железе; от слезной артерии отделяются также латеральные артерии век (aa.palpebrales laterales);
- длинные и короткие задние ресничные артерии (aa.ciliares posteriores longae et breves) прободают склеру и проникают в сосудистую оболочку глаза;
- центральная артерия сетчатки (a.centralis retinae) входит в зрительный нерв и достигает сетчатки;
- мышечные артерии (aa.musculares) идут к верхним прямой и косой мышцам глазного яблока. От мышечных артерий отходят передние ресничные артерии (aa.ciliares аnteriores; всего 5-6) и входят в передние отделы склеры глазного яблока, заканчиваются в радужной оболочке, и передние конъюнкт и вальные артерии (aa.conjuctivales anteriores), которые идут к конъюнктиве глаза;
- задняя решетчатая артерия (a.ethmoidalis posterior) следует к слизистой оболочке задних ячеек решетчатой кости через заднее решетчатое отверстие;
- передняя решетчатая артерия (a.ethmoidalis anterior) проходит через переднее решетчатое отверстие, где делится на свои конечные ветви. Одна из этих ветвей - передняя менингеальная ветвь (r.meningeus anterior) вступает в полость черепа и кровоснабжает твердую оболочку головного мозга. Другие ветви проникают под решетчатую пластинку решетчатой кости и питают слизистую оболочку решетчатых ячеек, а также передних отделов боковых стенок и перегородки носа;
- надглазничная артерия (a.supraorbitalis) отходит от глазной артерии в том месте, где она проходит над зрительным нервом. Надглазничная артерия прилежит к верхней стенке глазницы. Затем в области надглазничной вырезки она поворачивает вверх (вместе с одноименным нервом), разветвляется в мышцах и коже лба;
- медиальные артерии век (aa.palpebrales mediales) являются концевыми ветвями глазной артерии, направляются к медиальному углу глаза, анастомозируют с латеральными артериями век (из слезной артерии) и образуют две артериальные дуги: дугу верхнего века (arcus palpebralis superior) и дугу нижнего века (arcus palpebralis inferior);
- дорсальная артерия носа (a.dorsalis nasi) - концевая ветвь глазной артерии, проходит сквозь круговую мышцу к углу глаза над медиальной связкой век, отдает ветви к слезному мешку и проходит к спинке носа. Эта артерия анастомозирует с угловой артерией (конечной ветвью лицевой артерии).
Средняя мозговая артерия (a.cerebri media) является самой крупной ветвью внутренней сонной артерии. Уходит в латеральную сторону, в глубокую латеральную борозду, следует по поверхности островковой доли (островка) и делится на свои конечные ветви, кровоснабжающие островок и верхнелатеральные отделы лобной, височной и теменной долей полушария большого мозга. В средней мозговой артерии различают следующие части: клиновидную часть (pars sphenoidalis), прилежащую к большому крылу клиновидной кости, островковую часть (pars insularis) и конечную (корковую) часть (pars terminalis, s. pars corticalis).
Между ветвями внутренней и наружной сонных артерий имеются анастомозы, играющие важную роль в распределении крови в области головы.
Кровеносные сосуды головного мозга
Головной мозг кровоснабжается ветвями внутренних сонных и позвоночных артерий. Каждая внутренняя сонная артерия отдает переднюю и среднюю мозговые артерии, переднюю ворсинчатую артерию и заднюю соединительную артерию. Передняя мозговая артерия располагается на медиальной поверхности каждого полушария большого мозга, в борозде мозолистого тела, огибая его спереди и сверху (спереди назад). Ветви этой артерии кровоснабжают медиальную часть полушария большого мозга до теменно-затылочной борозды. В начальном своем отделе эта артерия соединяется с рядом лежащей аналогичной артерией при помощи передней соединительной артерии.
Ветви средней мозговой артерии, расположенной в латеральной борозде, кровоснабжают нижнюю и среднюю лобные извилины, большую часть теменной доли, верхнюю и среднюю височные извилины, островковую долю.
Передняя ворсинчатая артерия, разветвляясь, образует сосудистое сплетение бокового и III желудочков. Задняя соединительная артерия анастомозирует с задней мозговой и внутренней сонной артериями. Этот анастомоз иногда соединяет заднюю мозговую артерию не с внутренней сонной, а со средней мозговой артерией.
Правая и левая позвоночные артерии у заднего края моста соединяются и образуют непарную базилярную (основную) артерию, которая делится на задние мозговые артерии, а также отдает верхние мозжечковые артерии, передние нижние мозжечковые артерии, артерию лабиринта (ветвь внутреннего слухового прохода), артерии моста и средне мозговые артерии. К мозжечку направляются также ветви позвоночной артерии - задние нижние мозжечковые артерии. Задняя мозговая артерия с каждой стороны огибает ножку мозга и разветвляется в затылочной и височной долях (кроме верхней и средней извилин) полушарий большого мозга.
На основании головного мозга находится артериальный круг большого мозга, в образовании которого участвуют передние и задние мозговые артерии, передняя и задние соединительные артерии.
Ветви мозговых артерий кровоснабжают кору большого мозга и глубокие отделы мозга. Внутри мозга между артериальными ветвями имеются многочисленные анастомозы.
Вены головного мозга впадают в синусы твердой оболочки головного мозга. Различают поверхностные и глубокие мозговые вены. К поверхностным относятся верхние и нижние мозговые вены, поверхностная средняя вена и др. Они собирают кровь от большой части коры полушарий большого мозга.
К группе поверхностных верхних мозговых (восходящих) вен относятся вены, расположенные в предцентральной и постцентральной бороздах, а также предлобные, лобные, теменные и затылочные вены. Поднимаясь кверху по верхнелатеральной поверхности полушария большого мозга до его верхнего края, эти вены впадают в верхний сагиттальный синус твердой оболочки головного мозга. Притоками поверхностной средней мозговой вены, лежащей в латеральной борозде, являются вены прилежащих участков лобной, теменной, височной и островковой долей полушария большого мозга. Поверхностная средняя мозговая вена впадает в верхний каменистый или пещеристый синус твердой оболочки головного мозга. Группа поверхностных нижних мозговых (нисходящих) вен объединяет переднюю и заднюю височные и нижнюю затылочную вены. Все они впадают в поперечный или верхний каменистый синус.
Вены медиальной поверхности полушарий большого мозга впадают в верхний сагиттальный синус и в базальную вену, относящуюся к системе глубоких мозговых вен. В базальную вену, являющуюся притоком большой мозговой вены (галенова вена), вливаются мелкие вены передних и задних отделов поясной извилины и вен клина.
Характерной особенностью поверхностных мозговых вен является наличие большого количества анастомозов. Наиболее хорошо развиты нижняя и верхняя анастомотические вены. Первая из них соединяет вены центральной борозды и средней поверхностной мозговой вены с верхним сагиттальным синусом, вторая - среднюю поверхностную мозговую вену с поперечным синусом.
По глубоким венам кровь из сосудистых сплетений боковых и III желудочков мозга и от большей части подкорковых образований (ядер и белого вещества), а также гиппокампа и прозрачной перегородки оттекает во внутренние вены мозга. Правая и левая внутренние мозговые вены позади шишковидного тела сливаются друг с другом, образуя большую мозговую вену, впадающую в передний конец прямого синуса. В большую мозговую вену впадают также вены мозолистого тела, базальные вены, внутренние затылочные вены и верхняя срединная вена мозжечка.
Вены мозжечка чрезвычайно вариабельны, число их колеблется от 6 до 22. Вены верхней и нижней поверхностей мозжечка, боковых поверхностей ножек мозга, крыши среднего мозга и моста объединяются в вены клочка, которые впадают в верхний каменистый синус.
Читайте также:
