Опухоль наружного уха и ее лечение
Добавил пользователь Владимир З. Обновлено: 28.01.2026
В ухе под воздействием внешних и внутренних причин возникают доброкачественные и злокачественные опухоли. Их в Юсуповской больнице диагностируют с помощью современной аппаратуры ведущих мировых производителей. Отоларингологи проводят консервативное лечение с помощью лекарственных препаратов, которые обладают высокой эффективностью и оказывают минимальное побочное действие.
Кандидаты и доктора медицинских наук, врачи высшей категории принимают решение о необходимости и выборе метода оперативного вмешательства на заседании Экспертного Совета. Хирурги используют новейший инструментарий, проводят операции под контролем микроскопа и компьютерной техники. Медицинский персонал внимательно относится к пожеланиям пациентов.
Полип в ухе
К доброкачественным полипам уха относят полипы. Это новообразования, которые возникают в результате разрастания грануляционной ткани. Полип может располагаться в наружном слуховом проходе или среднем ухе. Новообразования, локализованные в ушах, способны распространяться и на другие отделы черепа.
Чаще всего полип является осложнением хронического воспалительного процесса в ухе. В месте хронического воспаления слизистой оболочки происходит постепенное разрастание тканей, замещение нормальной ткани на соединительную.» в наружный слуховой проход сквозь перфорационное отверстие барабанной перепонки.
Полип в ухе проявляется следующими симптомами:
- Гноетечением, иногда с примесью крови (остановка истечения гноя может обусловливаться закупоркой полипом слухового прохода);
- Зудом, шумом и болью в ухе;
- Ощущением сдавленности, присутствия инородного тела в ушной полости;
- Снижением или потерей слуха;
- Головными болями.
При отсутствии адекватного лечения полип, вызванный инфекцией в ухе, сам часто становится причиной хронического отита, поддерживает воспалительный процесс и препятствует проникновению лекарственных веществ к месту инфицирования. Разрастание полипа приводит к закупорке слухового прохода и глухоте. При определённых условиях возникает риск его перерождения в злокачественную опухоль.
При полипах незначительных размеров в ряде случаев отоларингологи проводят консервативную лечению кремами, содержащими глюкокортикоиды, антибактериальными каплями. При грибковой природе заболевания применяют противогрибковые препараты. Основным лечения полипа в ухе является оперативное вмешательство.
Полип отсекают амбулаторно специальной петлёй или посредством иного инструмента: кюретки, ушного конхотома. Радикальное оперативное вмешательство выполняется в стационаре. Операцию выполняют в случае локализации в полукружном канале свища. Альтернативным вариантом лечения является удаление полипов лазером.
Гломусная опухоль среднего уха
Тимпанальная параганглиома (гломусная опухоль среднего уха) развивается из гломусных телец, которые расположены на медиальной стенке или крыше барабанной полости, югулярная – на луковице яремной вены. Параганглиома относится к доброкачественным новообразованиям, но зрелые формы опухоли обладают инфильтрирующим и местнодеструктирующим ростом.
В связи с невозможностью тотального удаления, гломусная опухоль среднего уха может патологически распространяться на жизненно важные структуры организма (ствол мозга, внутреннюю сонную артерию).
Пациенты жалуются на «пульсирующий» шум в ухе. При объективном осмотре за барабанной перепонкой врач видит пульсирующую массу красного цвета. По мере роста новообразования возникают следующие симптомы:
- Нарушение слуха;
- Асимметрия лица;
- Дисфония (нарушение речи);
- Дисфагия (расстройство глотания).
При распространенном характере гломусной опухоли среднего уха обязательно проводят ангиографию. Исследование необходимо для того чтобы подтвердить сосудистый характер новообразования, определить его размеры, локализацию и источники кровоснабжения.
Это играет роль в возможности проведения эмболизации – малоинвазивной процедуры, которая является альтернативой оперативному вмешательству. Процедура направлена на предотвращение кровоснабжения повреждённого участка, что помогает уменьшить размеры новообразования и достичь хорошего эффекта при дальнейшем хирургическом удалении выявленной опухоли.
Лечение заключается в удалении гломусной опухоли среднего уха хирургическим путём. Тотальное хирургическое вмешательство выполняют при наличии гломусной опухоли, которая не распространяется за пределы среднего уха. При субтотальном (неполном) удалении новообразования, а также в зависимости от возраста пациента применяют лучевую терапию или стереотаксическую радиотерапию (гамма нож).
Доброкачественные новообразования уха
К доброкачественным опухолям среднего уха относится гемангиома и различные неврогенные новообразования. Гемангиомы среднего уха проявляются следующими симптомами:
- Понижением слуха;
- Заложенностью уха;
- Ощущением шума.
Нередко первым симптомом заболевания является медленно наступающий паралич мимической мускулатуры на стороне расположения гемангиомы. По поводу гемангиомы среднего уха отоларингологи обычно производят полостную операцию или широко удаляют сосцевидный отросток.
Хемодектома среднего уха развивается из гломусных телец, которые в норме располагаются на дне барабанной полости, на куполе луковицы внутренней яремной вены и в височной кости. Они по строению отличаются от гломусных телец, которые располагаются в других областях. В зависимости от гистологического строения и соотношения клеточных скоплений существует 3 вида гломусных опухолей: аденоподобная, альвеолярная и ангиомоподобная. По клиническому течению выделяют ограниченную и распространённую формы хемодектомы.
Диагностика хемодектомы проводится с помощью рентгенографии яремной ямки, пирамиды височной кости, аттико-антральной области, сосцевидного отростка. Рентгенологическое исследование включает рентгенографию височной кости в трёх основных проекциях и томографию в прямой и боковой проекциях.
Лечение хемодектом хирургическое. Небольшие новообразования, которые не разрушают барабанную перепонку, удаляют или подвергают воздействию сверхнизких температур. Опухоли, распространившиеся в наружный слуховой проход, сосцевидный отросток, антрум, также подлежат хирургическому лечению. Отоларингологи производят различные по объёму операции – от тимпанотомии до расширенных радикальных оперативных вмешательств на ухе. Иногда используют криовоздействие. При опухолях, которые разрушают пирамиду и распространяются в полость черепа, проводят дистанционное гамма-облучение, вызывающее часто остановку роста или уменьшение хемодектомы.
Остеома в ухе
Остеома в ухе (экзостоз, остеофит) развивается в основном из компактного слоя задней стенки костного отдела наружного слухового прохода. Гораздо реже новообразования встречаются на нижней и верхней стенках этого отдела. Эндофитные остеомы проникают в толщу сосцевидного отростка. Остеома – доброкачественная опухоль, которая разрастается довольно медленно.
Остеома имеет вид округлого образования, которое покрыто кожным слоем, очень плотное при пальпации зондом Воячека. Лечится хирургическим путём. Операцию выполняют после того, как новообразование разрастётся до средних размеров. В этом случае удалять опухоль технически максимально удобно. При маленьком размере новообразования существует риск не удалить полностью патологическую ткань. Если остеома большого размера, можно во время операции захватить значительную часть здоровой косной ткани. Это спровоцирует большой дефект костной ткани.
Липома и атерома за ухом
Участок кожи вокруг ушной раковины содержит огромное количество сальных желез. По этой причине за ухом часто образуются липомы и атеромы. Липомы, которые формируются за ухом, растут медленно и зачастую не являются злокачественными. Они представляют собой мягкоэластичное образование с ровной поверхностью, окружённое капсулой. Липома на фото имеет вид жировика.
Атерома – полостное образование, заполненное кожным жиром. Образуются вследствие закупорки сальных желез. Атеромы возникают по следующим причинам:
- Нарушения жирового или углеводного обмена;
- Генетической предрасположенности к повышенной жирности кожи;
- Нарушений гормонального фона и заболеваний эндокринной системы;
- Гипергидроза – недуга, связанного с повышенной потливостью;
- Несоблюдения правил личной гигиены.
Атерома – округлое, выступающее над поверхностью кожи образование, которое может достигать до 4,5 см в диаметре. При его инфицировании новообразования или возникновении воспалительных реакций возникают следующие симптомы:
- Болевые ощущения за ухом;
- Покраснение кожи;
- Жжение и зуд;
- Флуктуация – симптом, который свидетельствует о наличии жидкости в полостном образовании.
При надавливании на стенки атеромы или их повреждении содержащаяся внутри вязкая масса выходит на поверхность кожи. Она имеет белый цвет и неприятный запах. При нагноении атеромы содержимое имеет зелено-жёлтый оттенок. Липомы и атеромы за ухом удаляют оперативным путём. Применяют современные методы лечения –лазерное или радиоволновое удаление.
Аденома слюнной железы – это образование доброкачественное, которое появляется в железистых эпителиях слюнных желез. Слюнные железы бывают околоушные, подчелюстные, подъязычные. Наиболее распространено возникновение опухолей на околоушной железе. Если компоненты такой опухоли доброкачественные, то это аденома околоушной слюнной железы.
Аденома за ухом
В околоушной области часто развивается доброкачественная опухоль – аденома околоушной железы. Новообразование по структуре напоминает саму слюнную железу. Причиной развития доброкачественных опухолей слюнных желез является образование изменённого железистого эпителия.
Новообразование заключено в капсулу, имеет мягкоэластичную консистенцию, не спаяно с кожей и окружающими тканями. Кожа над аденомой за ухом не изменена. Лечится оперативным путём. Для того чтобы пройти обследование и лечение доброкачественных опухолей уха и околоушной области, звоните по телефону в контакт центр Юсуповской больницы.
Опухоль наружного уха и ее лечение
Симптомы опухоли наружного уха и ее лечение
1. Доброкачественные опухоли наружного уха. К доброкачественным опухолям наружного уха относятся ретроаурикулярная атерома, келоидный рубец, гемангиома и лимфангиома, дермоидные опухоли, фиброма, папиллома, кератома, липома и невусы.
Лечение. Лечение доброкачественных опухолей состоит в их удалении.
К опухолям наружного слухового прохода относятся: гиперостоз, который развивается в результате стимуляции надкостницы, приводящей к разрастанию подлежащей кости и постепенному сужению просвета наружного слухового прохода; экзостозы - истинные костные опухоли, образующиеся из центров окостенения барабанного кольца. Экзостозы подлежат удалению только в том случае, когда они вызывают стеноз.
Ограниченный узелковый хондродерматит ушного завитка (chondrodermatitis nodularis circumscripta helicis) проявляется болезненными узелками на ушной раковине, которые отличаются от предраковых изменений наличием сильной боли при надавливании.
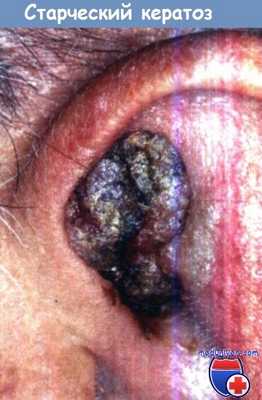
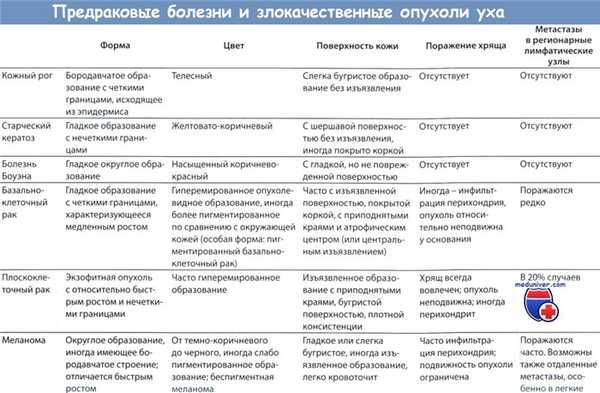
2. Предраковые заболевания и злокачественные опухоли наружного уха. Классификация, клиническая картина, диагностика и дифференциальный диагноз приведены в таблице ниже.
- Предраковые заболевания. Предраковые изменения в наружном слуховом проходе часто прогрессируют с образованием злокачественной опухоли. Они всегда подлежат удалению хирургическим путем так же, как и истинные опухоли. Эксцизионная биопсия при предраковых изменениях в наружном ухе не показана, а при любом очаге поражения, напоминающем злокачественную опухоль, его следует иссечь в пределах здоровых тканей.
Основной метод лечения - хирургический, лучевая терапия и криохирургическое лечение играют второстепенную роль.
При предраковых изменениях, например при старческом кератозе или болезни Боуэна, очаг поражения иссекают в пределах здоровых тканей. После операции больных следует наблюдать в течение длительного времени.
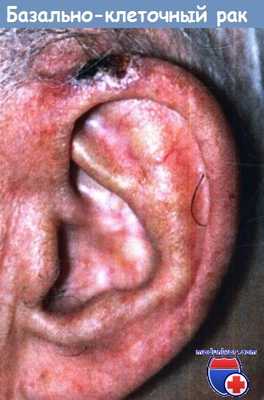
- Злокачественные опухоли наружного уха:
а) Базально-клеточный рак. Хирургическое иссечение базально-клеточного рака у пациента с удовлетворительным общим состоянием играет крайне важную роль для прогноза. Операцию выполняют в два этапа. На первом этапе дефект тканей, образующийся после иссечения опухоли, временно закрывают.
Если при гистологическом исследовании на границе резекции опухолевые клетки не обнаруживают, выполняют вторую операцию для окончательного закрытия дефекта тканей, во время которой может понадобиться реконструкция ушной раковины. Если размеры опухоли небольшие, можно выполнить одномоментное удаление с первичным закрытием раны после интраоперационного гистологического исследования свежезамороженных срезов.
б) Ороговевающий плоскоклеточный рак характеризуется инфильтрирующим ростом, часто изъязвляется. У 20% больных выявляют ранние метастазы в регионарные лимфатические узлы. Лечение состоит в радикальном иссечении опухоли независимо от косметических последствий. Лучевая терапия может оказаться эффективной лишь в тех случаях, когда размер опухоли не превышает 1 см, отсутствуют изъязвления, инфильтрация надхрящницы и метастазы в регионарные лимфатические узлы.
Во всех других случаях методом выбора является частичное или полное иссечение ушной раковины. Иссечение лимфатических узлов и жировой клетчатки шеи показано в тех случаях, когда выявлены метастазы в регионарных лимфатических узлах.
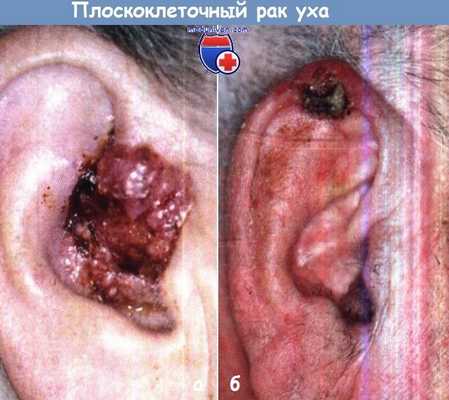
Плоскоклеточный рак:
а - Рак, растущий из наружного слухового прохода.
б - Небольшая раковая опухоль, прорастающая в завиток ушной раковины.
в) Рак наружного слухового прохода. На долю рака наружного слухового прохода приходится примерно 5% всех злокачественных опухолей уха. Прогноз неблагоприятен, так как опухоль обычно поздно диагностируют и она рано прорастает в околоушную железу или среднее ухо. Методом выбора является широкое иссечение опухоли с радикальным удалением шейных лимфатических узлов и, если необходимо, выполнением паротидэктомии.
г) Пигментный невус и подозрение на меланому. Пигментные невусы подлежат иссечению без предварительного выполнения биопсии. В зависимости от результатов гистологического исследования может потребоваться вторичное иссечение с учетом степени распространения и глубины прорастания с простым или расширенным иссечением шейных лимфатических узлов и жировой клетчатки, а при необходимости и паротидэктомией. В послеоперационном периоде могут потребоваться также лучевая, химио- и иммунотерапия. Хирургическое вмешательство показано лишь при исключении отдаленных метастазов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Рак уха
Рак уха – злокачественная опухоль ушной раковины, слухового прохода либо среднего уха. Проявляется наличием узла, язвы или кровоточащих грануляций, выделениями из уха, болью, шумом и зудом в ухе. Возможно одностороннее ухудшение слуха. При распространении рака уха возникают симптомы поражения черепно-мозговых нервов. При лимфогенном метастазировании выявляется увеличение регионарных лимфоузлов. Диагноз выставляется с учетом жалоб, данных отоскопии, рентгенографии, КТ, МРТ, биопсии и других исследований. Лечение – классические оперативные вмешательства, электрохирургические методики, радиотерапия, химиотерапия.
Общие сведения
Рак уха – редко встречающееся злокачественное новообразование, которое обычно развивается из эпителиальных клеток, в отдельных случаях – из подлежащих мягких тканей. Составляет около 1% от общего количества онкологических заболеваний. Как правило, поражает людей старше 40 лет. Мужчины и женщины одинаково часто страдают раком уха. Первое место по распространенности занимают опухоли ушной раковины (80%), второе – новообразования наружного слухового прохода (15%), третье – поражения среднего уха (5%).
Злокачественные опухоли уха нередко возникают на фоне травматических повреждений и хронических воспалительных процессов. Рак уха прорастает близлежащие ткани, может проникать в структуры внутреннего уха, поражать черепно-мозговые нервы, вызывать карциноматоз мозговых оболочек и массивные кровотечения, обусловленные разрушением внутренней сонной артерии. На поздних стадиях рак уха метастазирует в регионарные лимфоузлы. Отдаленные метастазы выявляются редко. Лечение осуществляют специалисты в области онкологии и отоларингологии.
Причины рака уха
Причины развития данной патологии точно не установлены, однако специалисты выделяют ряд факторов, способствующих ее возникновению. В числе таких факторов – воспалительные и предраковые заболевания уха. Предшественником рака уха может стать полип, пограничный невус или хроническая язва. Вероятность злокачественного поражения также увеличивается при наличии хронического отита и ларингита, рубцов после ожогов, отморожений и травм уха.
Кроме того, в числе заболеваний, провоцирующих развитие онкологических процессов в области уха, указывают псориаз, хроническую экзему и СКВ. Определенную роль в развитии рака уха играют экзогенные факторы, в том числе – избыточная инсоляция (при раке ушной раковины) и ионизирующее излучение. Менее значимыми являются высокая влажность и низкая температура, способствующие возникновению воспалительных болезней уха и носоглотки. Некоторые специалисты указывают на наличие наследственной предрасположенности к онкологическим заболеваниям.
Классификация рака уха
С учетом локализации выделяют два типа рака уха: опухоли наружного уха и среднего уха. Опухоли наружного уха, в свою очередь, разделяют на два подтипа: новообразования ушной раковины и наружного слухового прохода. С учетом причин развития различают первичный и вторичный рак уха. Первичный очаг возникает при малигнизации клеток тканей уха, вторичный обычно является результатом прорастания злокачественных опухолей из близлежащих органов (например, из носоглотки, околоносовой пазухи и т. д.).
Существует экзофитный и эндофитный тип роста опухоли. Эндофитные опухоли растут преимущественно вглубь, экзофитные – в просвет органа. С учетом микроскопического строения выделяют три типа новообразований: язвенные, инфильтративные и солитарные вегетирующие. С учетом особенностей гистологического строения различают три типа онкологических поражений уха:
- Спиноцеллюллярная эпителиома. Развивается из клеток эпителия. Этот тип рака уха характеризуется быстрым ростом. При расположении в области ушной раковины представляет собой легко кровоточащий бородавчатый вырост с широким основанием, при локализации в области слухового прохода по внешнему виду напоминает эрозию либо почкообразный вырост. Иногда распространяется на весь слуховой проход.
- Базалиома. Происходит из эпителиальных клеток. Данная разновидность рака уха отличается более медленным ростом и поздним метастазированием. Представляет собой язву либо плоское опухолевидное образование, напоминающее рубцовую ткань.
- Саркома. Происходит из подлежащей соединительной ткани. Встречается очень редко. Характерен медленный рост при расположении в зоне ушной раковины и быстрый – при локализации в области слухового прохода.
Иногда в области уха возникают меланомы, протекающие аналогично другим меланомам кожи.
В клинической практике используют четырехстадийную классификацию, отражающую распространенность рака уха:
- 1 стадия – опухоль поражает кожу наружного уха либо слизистую оболочку среднего уха, подлежащие хрящи и костные структуры интактны.
- 2 стадия – новообразование проникает в хрящи наружного уха либо костную ткань среднего уха, но не выходит за пределы компактного слоя кости.
- 3 стадия – рак уха распространяется за пределы компактного слоя и поражает регионарные лимфоузлы.
- 4 стадия – выявляется крупное распадающееся новообразование, поражающее соседние анатомические структуры и проникающее в глубокие лимфоузлы шеи с образованием конгломератов. Иногда рак уха дает гематогенные метастазы.
Рак наружного уха
На начальных стадиях рак уха может протекать бессимптомно. В последующем пациенты жалуются на зуд, шум в ухе и усиливающиеся боли в области поражения. В зоне ушной раковины либо наружного слухового прохода обнаруживается узел, язва или грануляции. Рак уха, расположенный в зоне слухового прохода, кровоточит более часто по сравнению с опухолями ушной раковины. Возможны серозные, слизистые либо гнойные выделения. При метастазировании рака уха в регионарные лимфатические узлы выявляется их увеличение.
При прорастании внутренних отделов уха и близлежащих анатомических структур возникают нарушения слуха, резко выраженный болевой синдром, паралич мимической мускулатуры, обусловленный поражением лицевого нерва, и внутричерепные осложнения. Диагноз «рак уха» выставляют на основании отоскопии, данных цитологического и гистологического исследования. Для определения распространенности процесса пациентов направляют на МРТ, КТ и рентгенографию черепа. Дифференциальную диагностику рака уха проводят с воспалительными заболеваниями уха, мокнущей экземой, туберкулемой, красной волчанкой и доброкачественными новообразованиями наружного уха.
Больным с раком уха 1 стадии назначают радиотерапию. При сохранении остатков новообразования после курса лучевой терапии выполняют электроэксцизию. Пациентам с раком уха 2 стадии проводят комбинированную терапию – классическое хирургическое удаление или электрорезекцию узла в сочетании с предоперационной радиотерапией. При процессах в области наружного слухового прохода осуществляют полное удаление ушной раковины. На 3 стадии рака уха применяют лучевую терапию в сочетании с последующим расширенным оперативным вмешательством. Пораженные лимфатические узлы иссекают вместе с клетчаткой, при множественном метастазировании выполняют операцию Крайля. Прогноз при раке уха зависит от локализации и стадии процесса. Чем раньше диагностировано и чем более дистально расположено новообразование – тем выше вероятность благоприятного исхода.
Рак среднего уха
На начальных стадиях симптомы напоминают проявления хронического среднего отита. Самыми распространенными ранними признаками рака уха являются тугоухость и гноетечение. В области слухового прохода могут появляться грануляции. При прорастании подлежащих тканей интенсивность болевого синдрома увеличивается, пациенты с раком уха отмечают иррадиацию болей в висок и шею. Рост грануляций становится более бурным, грануляции легко кровоточат. Наблюдаются головокружения и быстрое прогрессирующее снижение слуха.
В последующем клиническая картина рака уха дополняется симптомами, свидетельствующими о поражении различных анатомических структур. При вовлечении лицевого и тройничного нервов возникают резкие боли и паралич мимических мышц. При прорастании глотки и околоушной слюнной железы отмечаются нарушения глотания и затруднения при движениях нижней челюстью. При распространении рака уха на мозговые оболочки развивается карциноматозный менингит. При поражении внутренней сонной артерии возможны обильные кровотечения. Регионарные лимфоузлы увеличиваются в размере, постепенно теряют подвижность, образуют конгломераты с окружающими тканями, возможно – с очагами распада.
Диагноз устанавливают на основании отоскопии, рентгенографии черепа и биопсии с последующим гистологическим исследованием. При проведении отоскопии обнаруживаются обширные, легко кровоточащие разрастания. На рентгенограммах при распространенных процессах выявляются очаги деструкции. Для уточнения объема поражения больных раком уха направляют на консультацию к неврологу, назначают МРТ головного мозга и другие исследования. Дифференциальную диагностику проводят с хроническим гнойным отитом, остеомиелитом височной кости, сифилисом, туберкулезом и каротидной хемодектомой.
При раке уха, ограниченном пределами барабанной полости, проводят комбинированную терапию – осуществляют субтотальную резекцию височной кости либо расширенную мастоидэктомию в сочетании с пред- и послеоперационной телегамматерапией. При лимфогенном метастазировании рака уха одновременно с удалением первичного очага выполняют иссечение регионарных лимфоузлов или (при наличии множественных метастазов) операцию Крайля. На поздних стадиях назначают паллиативную радиотерапию. Химиотерапия менее эффективна. При раке уха ее иногда применяют в сочетании с радиотерапией в процессе паллиативного консервативного лечения. При саркомах уха данный метод не используется.
Прогноз зависит от распространенности злокачественного процесса. После радикальных операций по поводу рака уха, ограниченного стенками барабанной полости, нередко наступает излечение. При поражении соседних анатомических структур, особенно средней черепной ямки, скуловой и основной костей, менингеальных оболочек и внутренней сонной артерии прогноз неблагоприятный. Больные с поздними стадиями рака уха погибают от гнойных процессов и внутричерепных осложнений.
Наружный отит
Наружный отит — воспаление наружного уха диффузного или ограниченного характера. Ограниченный наружный отит проявляется образованием фурункула с резко выраженным болевым синдромом в стадии инфильтрации и возможностью развития фурункулеза при его вскрытии. Диффузный наружный отит характеризуется разлитым воспалением слухового прохода, которое сопровождается болью и распиранием в ухе, серозным, а затем гнойным отделяемым. С целью диагностики наружного отита проводится осмотр и пальпация околоушной области, отоскопия, аудиометрия, бакпосев отделяемого из уха. Лечебные мероприятия при наружном отите состоят в промывании слухового прохода антисептиками, закладывании в него турунд с лекарственными препаратами, проведении общей антибиотикотерапии, противовоспалительного и иммуностимулирующего лечения.
МКБ-10
Наружное ухо является периферической частью слухового аппарата человека. Оно состоит из наружного слухового прохода, имеющего хрящевую и костную части, и ушной раковины. От полости среднего уха наружное ухо отделено барабанной перепонкой. При локальном воспалении наружного слухового прохода говорят об ограниченном наружном отите. Он представляет собой гнойно-воспалительный процесс в области волосяного фолликула — фурункул. Разлитое воспаление слухового прохода, охватывающее его хрящевую и костную часть, в отоларингологии носит название диффузного наружного отита. Диффузный наружный отит характеризуется воспалительными изменениями как в коже, так и в подкожной жировой клетчатке слухового прохода, может сопровождаться воспалением барабанной перепонки.
Причины возникновения наружного отита
Причиной наружного отита является инфицирование кожи наружного слухового прохода. Возбудителем ограниченного наружного отита чаще всего является пиогенный стафилококк. Диффузный наружный отит может быть вызван стафилококками, гемофильной палочкой, пневмококками, клебсиеллой, синегнойной палочкой, моракселлой, грибками рода Candida и др. Наиболее часто занос инфекции в слуховой проход с развитием наружного отита наблюдается при гноетечении из перфорированной барабанной перепонки при остром и хроническом гнойном среднем отите, гнойном лабиринтите.
Проникновению возбудителя внутрь кожного покрова, выстилающего наружный слуховой проход, осуществляется в местах повреждений и микротравм. В свою очередь травмирование кожи слухового прохода возможно при травме уха, наличие в нем инородного тела, попадании агрессивных химических веществ, неправильном проведении гигиены уха, самостоятельных попытках извлечения серной пробки, расчесывании уха при зудящих дерматозах (экземе, крапивнице, атопическом дерматите, аллергическом дерматите) и сахарном диабете.
Возникновению наружного отита способствует постоянное увлажнение слухового прохода попадающей в него водой, которое приводит к снижению барьерной функции кожи. Благоприятным фоном для развития наружного отита также является снижение общих защитных сил организма, что наблюдается при авитаминозе, иммунодефицитных состояниях (например, при ВИЧ-инфекции), хронических инфекциях (туберкулез, сифилис, хронический тонзиллит, хронический пиелонефрит), сильном переутомлении (синдром хронической усталости).
Ограниченный наружный отит
Симптомы ограниченного наружного отита
В своем развитии ограниченный наружный отит проходит те же стадии, что и фурункул на поверхности кожи. Однако замкнутое пространство и обильная иннервации слухового прохода, в котором располагается фурункул при наружном отите, обуславливают некоторые особенности его клинической картины. Обычно ограниченный наружный отит начинается с ощущения сильного зуда в слуховом проходе, который затем перерастает в боль. Увеличение размеров фурункула уха в стадии инфильтрации приводит к сдавлению нервных рецепторов и быстрому нарастанию болевого синдрома.
Боли в ухе при ограниченном наружном отите по своей интенсивности превосходят боли, отмечающиеся при остром среднем отите. Они иррадиируют в висок, затылок, верхнюю и нижнюю челюсть, захватывают всю половину головы со стороны больного уха. Отмечается усиление болевого синдрома при жевании, что в некоторых случаях заставляет пациента с наружным отитом отказаться от приема пищи. Характерно увеличение интенсивности болей в ночное время, в связи с чем происходит нарушение сна. Инфильтрация при ограниченном наружном отите может достигать значительного объема. При этом фурункул полностью перекрывает просвет слухового прохода и приводит к снижению слуха (тугоухости).
Вскрытие фурункула при наружном отите сопровождается истечением гноя из уха и резким уменьшением болевого синдрома. Однако при вскрытии фурункула часто происходит обсеменение других волосяных фолликулов слухового прохода с образованием множественных фурункулов и развитием фурункулеза, отличающегося упорным течением и стойкостью к проводимой терапии. Множественные фурункулы при наружном отите приводят к полной обтурации слухового прохода и усилению клинических симптомов заболевания. Развивается регионарный лимфаденит. Возможно появление отечности в заушной области и оттопыривание ушной раковины, что требует дифференцировки наружного отита от мастоидита.
Диагностика ограниченного наружного отита
В первую очередь отоларинголог проводит осмотр уха и отоскопию. Во время осмотра врач производит оттягивание ушной раковины, что при наружном отите приводит к появлению резкой боли в ухе. Возникновение боли при надавливании на козелок уха говорит о локализации ограниченного наружного отита на передней стенке слухового прохода. Резкая болезненность при пальпации за ухом свидетельствует в пользу того, что фурункул располагается на задне-верхней стенке слухового прохода. При наружном отите в области нижней стенки резко болезненна пальпация над углом нижней челюсти.
Отоскопия при ограниченном наружном отите обнаруживает наличие в слуховом проходе фурункула. В начальной стадии наружного отита фурункул имеет вид припухлости красного цвета. Созревший фурункул практически перекрывает слуховой проход, после его вскрытия отоскопия выявляет гной и наличие кратерообразного отверстия на вершине инфильтрата.
Аудиометрия и исследование слуха камертоном у пациентов с ограниченным наружным отитом определяет кондуктивный тип тугоухости и латерализацию звукопроведения в сторону пораженного уха. Для определения возбудителя проводится бактериологический посев гноя из фурункула. Дифференцировать ограниченный наружный отит следует от других видов отита, эпидемического паротита, мастоидита, экземы наружного уха.
Лечение ограниченного наружного отита
В стадии инфильтрации ограниченного наружного отита проводят туалет наружного уха и обработку пораженного участка нитратом серебра. В слуховой проход вводят турунду с антибактериальной мазью. Ухо закапывают ушными каплями, содержащими антибиотик (неомицин, офлоксацин и пр.). Для снятия болевого синдрома назначают анальгетики и противовоспалительные препараты. Возможно применение УВЧ-терапии. Созревший фурункул может быть вскрыт при помощи разреза. После его вскрытия наружный слуховой проход промывают растворами антибиотиков и антисептиков.
При наружном отите с множественными фурункулами показана антибиотикотерапия. При подтверждении стафилококковой природы отита применяют антистафилококковый анатоксин или вакцину. С целью повышения иммунитета рекомендована витаминотерапия, иммунокоррегирующее лечение, процедуры УФОК или ВЛОК, аутогемотерапия.
Диффузный наружный отит
Симптомы диффузного наружного отита
Диффузная форма наружного отита начинается с ощущения распирания, зуда и повышения температуры в слуховом проходе. Очень скоро возникает болевой синдром, который сопровождается иррадиацией боли во всю половину головы и ее значительным усилением во время жевания. Выраженный болевой синдром при диффузном наружном отите приводит к нарушению сна и анорексии. Значительная отечность воспаленных стенок слухового прохода суживает его просвет и является причиной снижения слуха. Диффузный наружный отит сопровождается небольшим количеством выделений из уха, которые в начале носят серозный характер, а затем становятся гнойными. Отмечается увеличение регионарных лимфоузлов. При тяжелом течении заболевания возможно распространение воспалительного процесса на ушную раковину и мягкие ткани околоушной области.
Острый период диффузного наружного отита длится 2-3 недели. Затем на фоне проводимого лечения или самопроизвольно может произойти уменьшение симптомов заболевания и полное выздоровление пациента. Также диффузный наружный отит может принять затяжное течение и перейти в хроническую форму. Хронический наружный отит сопровождается образованием рубцов, которые уменьшают просвет слухового прохода и могут стать причиной стойкого снижения слуха.
Диагностика диффузного наружного отита
Выраженная болезненность при надавливании на козелок, оттягивании ушной раковины, пальпации в заушной области и над углом верхней челюсти свидетельствует о разлитом воспалении слухового прохода. Отоскопия при диффузном наружном отите обнаруживает тотальное покраснение и отечность кожного покрова, выстилающего слуховой проход, наличие эрозий с серозным отделяемым. В более позднем периоде наружного отита выявляется обтурация слухового прохода из-за выраженного отека его стенок, визуализируются язвы и трещины, выделяющие зеленовато-желтый гной. Аудиометрия свидетельствует о наличие тугоухости по кондуктивному типу. Латерализация звука происходит к больному уху. Бактериологическое исследование отделяемого из уха позволяет верифицировать возбудителя и установить его чувствительность к основным антибактериальным препаратам.
Дифференциальный диагноз диффузного наружного отита проводят с гнойным средним отитом, рожей, острой экземой и фурункулом слухового прохода.
Лечение диффузного наружного отита
Терапия диффузного наружного отита проводится системным применением антибиотиков, поливитаминных и антигистаминных препаратов. При необходимости осуществляется иммунокоррегирующее лечение. Местное лечение диффузного наружного отита заключается в ведении в слуховой проход турунд с желтой ртутной мазью, жидкостью Бурова, антибактериальными и гормональными мазями, закапывании ушных капель с антибиотиками. Гнойный характер отделяемого из уха является показанием для промывания слухового прохода растворами антибиотиков.
Наружный отит грибковой этиологии лечится противогрибковыми препаратами системного и местно применения.
Профилактика наружного отита
Для предупреждения инфицирования кожи слухового прохода с развитием наружного отита необходимо избегать расчесывания ушной раковины, травмирования уха и попадания в него инородных тел. При купании следует беречь ухо от попадания в него воды. Ни в коем случае нельзя самостоятельно пытаться удалить инородное тело уха, поскольку это часто приводит к травмированию кожи слухового прохода. Не следует очищать ухо от серы не предназначенными для этого предметами: шпилькой, зубочисткой, спичкой, скрепкой и т. п. Туалет уха должен производиться специальной ушной палочкой на глубину не более, чем 0,5-1 см от начала слухового прохода.
Опухоли уха
Опухоли уха — доброкачественные и злокачественные новообразования, локализующиеся преимущественно в структурах наружного и среднего уха. Опухоль уха проявляется различными симптомами, которые зависят от ее вида, локализации и распространенности. К основным из них относятся: боль в ухе, снижение слуха, гнойно-кровянистые выделения из слухового прохода, шум в ухе, вестибулярные расстройства, парез лицевого нерва. Диагностирование опухоли уха осуществляется при помощи отоскопии, рентгенографии, КТ и МРТ исследований, аудиометрии, биопсии и гистологического изучения тканей новообразования. Хирургическое удаление является основным методом лечения опухоли уха. В случае злокачественного характера опухоли дополнительно применяется химиотерапия и лучевое воздействие.
Опухоли уха встречаются в основном у людей среднего и пожилого возраста, хотя некоторые опухоли (например, саркома) наблюдаются преимущественно в детском возрасте. Женщины и мужчины поражаются опухолью уха с одинаковой частотой. Исключение составляет лишь рак ушной раковины, который у мужчин отмечается в 4 раза чаще, чем у женщин. Наиболее часто опухоль уха наблюдается в области ушной раковины и слухового прохода, намного реже — в структурах среднего уха. Опухоли внутреннего уха относятся к казуистическим случаям и представлены в основном поражениями метастатического характера.
Причины
Возникновение доброкачественной опухоли в ухе обусловлено происходящим под действием провоцирующих факторов избыточным ростом и размножением клеток того или иного структурного элемента наружного или среднего уха (кожи, подкожной жировой клетчатки, хряща, кости, сосудистой стенки, оболочки нервного ствола). Злокачественные опухоли ушей развиваются в результате злокачественной метаплазии этих же элементов и могут быть следствием перерождения доброкачественной опухоли уха.
К факторам, провоцирующим рост опухоли уха в отоларингологии относят: острое или хроническое радиоактивное воздействие, избыточное облучение ультрафиолетовыми лучами, травмы уха, хронические воспалительные заболевания уха. По некоторым данным до 80% злокачественных опухолей в ухе обусловлены предшествующими заболеваниями. Для наружного уха это псориаз, экзема, системная красная волчанка, протекающие с поражением ушной раковины; рубцовые изменения после перенесенного наружного отита. Для среднего уха — хронический средний отит, адгезивный средний отит, хронический эпитимпанит. Способствовать возникновению опухоли уха может неоднократное туширование грануляций раствором нитрата серебра. В некоторых случаях злокачественная опухоль в ухе развивается из мезенхимальной ткани, оставшейся у новорожденного в надбарабанном пространстве.
Доброкачественная опухоль уха
Симптомы доброкачественной опухоли уха
Доброкачественная опухоль уха может быть представлена фибромой, липомой, папилломой, атеромой, хондромой, остеомой, невусом, гломусной опухолью, невриномой, гемангиомой. В подавляющем большинстве случаев она локализуется в наружном ухе. Опухоль уха, располагающаяся на ушной раковине, обычно характеризуется медленным ростом, длительным и бессимптомным течением. Болевым синдромом могут сопровождаться лишь опухоли уха, располагающиеся на верхнем краю завитка ушной раковины, поскольку эта область является очень чувствительной. Опухоли ушей, локализующиеся в наружном слуховом проходе, перекрывают его просвет и приводят к нарушению звукопроведения с развитием кондуктивной тугоухости. Если опухоль уха находится вблизи барабанной перепонки, то по мере своего роста она может оказывать на нее давление, что сопровождается появлением шума в ухе и выраженным снижением слуха.
Доброкачественные опухоли ушей, располагающиеся в среднем ухе, встречаются крайне редко. Увеличиваясь в размерах, они начинают давить на барабанную перепонку и ограничивать движение слуховых косточек, что сопровождается постоянным шумом в ухе и кондуктивным типом снижения слуха. Из барабанной полости опухоль уха может оказывать давление на преддверие лабиринта и вызывать вестибулярные нарушения, проявляющиеся приступами системного головокружения, расстройством равновесия и координации, появлением нистагма, вегетативной дисфункцией. Распространение опухоли уха в область лукавицы яремной вены сопровождается появлением дующего шума, имеющего пульсирующий характер.
Некоторые доброкачественные опухоли ушей (гемангиомы, гломусная опухоль среднего уха) являются условно доброкачественными, поскольку предрасположены к быстрому и инвазивному росту, приводящему к разрушению барабанной перепонки и стенок барабанной полости. В результате происходит прорастание опухоли в соседние с ухом анатомические образования: крупные сосуды, внутреннее ухо, полость черепа. Клиническая картина при такой опухоли в ухе подобна симптоматике злокачественного новообразования. При разрушении барабанной перепонки опухолевые массы становятся видны во время осмотра слухового прохода, из уха начинает выделяться кровянистое отделяемое. При прорастании опухоли уха в слуховую трубу и носоглотку наблюдается картина, характерная для доброкачественной опухоли глотки. Распространение опухоли уха в заднюю черепную ямку приводит к поражению IX, X, XI черепных нервов с развитием нейропатического пареза гортани, нарушением фонации и глотания.
Диагностика доброкачественной опухоли уха
Диагностика опухоли уха, расположенной на ушной раковине, проводится отоларингологом совместно с дерматологом и дерматоонкологом. Для определения распространенности опухоли уха в этом случае применяют дерматоскопию и УЗИ новообразования. Исследование пигментных образований проводится при помощи сиаскопии. Может быть произведено цитологическое исследование мазка-отпечатка с поверхности опухоли уха.
Опухоли уха, локализующиеся в наружном слуховом проходе, диагностируются при проведении отоскопии. В случаи опухоли уха в барабанной полости отоскопия выявляет выпуклость барабанной перепонки, при гемангиоме наблюдается просвечивание через барабанную перепонку образования синюшного или красного цвета. С целью определения распространенности опухоли уха проводится фарингоскопия и микроларингоскопия.
Рентгенография и КТ черепа в области височной кости при распространенной доброкачественной опухоли в ухе могут обнаружить разрушение костных стенок барабанной полости. В диагностике гемангиом применяют ангиографию и МРТ ангиографию головного мозга.
Исследование слуха (аудиометрия, исследование слуха камертоном, пороговая аудиометрия) выявляют у пациентов с опухолью в ухе кондуктивный тип тугоухости. При распространении опухоли в структуры лабиринта определяется смешанный тип тугоухости. Акустическая импедансометрия при опухолевом поражении среднего уха обнаруживает нарушение подвижности слуховых косточек. Нарушения, выявленные в ходе проведения отоакустической эмиссии, свидетельствуют о вовлечении в процесс внутреннего уха.
Биопсия доброкачественной опухоли уха необходима в случае ее распространенного характера и затруднительной диагностики. Чаще гистологическое исследование производится на материале, полученном при удалении образования.
Дифференциальный диагноз доброкачественной опухоли уха необходимо проводить с злокачественными образованиями (меланомой, базалиомой, раком кожи) и инородными телами уха. Опухоль уха, расположенную в барабанной полости, следует дифференцировать от холестеатомы, среднего отита, лабиринтита, болезни Меньера, кохлеарного неврита.
Лечение доброкачественной опухоли уха
Доброкачественная опухоль наружного уха подлежит удалению с косметической целью или в плане профилактики малигнизации, а также если она находится в наружном слуховом проходе. Для ее удаления наряду с хирургическим иссечением может быть использовано удаление лазером, радиоволновой метод или криодеструкция. Удаление гемангиомы опасно возможностью массивного кровотечения, поэтому в отношении этой опухоли уха обычно применяется электрокоагуляция. Распространенная сосудистая опухоль уха удаляется в несколько этапов, которым предшествует склеротерапия, перевязка наружной сонной артерии, рентгенотерапия.
Большинство доброкачественных опухолей среднего уха подлежат оперативному удалению в связи с возникающим нарушением слуха и вероятностью их злокачественного перерождения. Исключение составляют остеомы, которые отличаются очень медленным развитием и возможностью самостоятельной остановки роста опухоли. Их удаление производят только в случае появления функциональных нарушений со стороны слухового или вестибулярного аппарата. Если опухоль уха не распространяется за пределы барабанной полости, то ее удаление проводят путем тимпанотомии или атикоантротомии. При новообразованиях, выходящих в слуховой проход, применяют мастоидотомию.
Злокачественная опухоль уха
Виды злокачественной опухоли уха
Злокачественная опухоль уха может иметь первичный и вторичный (метастатический) характер. Макроскопически она бывает 3 разновидностей: инфильтративная, язвенная и солитарная вегетирующая. По гистологическому строению злокачественные опухоли ушей чаще всего представлены спиноцеллюлярной эпителиомой, реже базалиомой и крайне редко саркомой.
Спиноцеллюлярная эпителиома отличается быстрым ростом. При локализации на ушной раковине она выглядит как бородавчатое образование с широким основанием, кровоточащее при малейшем травмировании. При расположении в слуховом проходе эта опухоль уха может иметь вид одиночного почкообразного выроста или эрозии, а также диффузного процесса, захватывающего весь слуховой проход.
Базалиома уха характеризуется более медленным ростом и поздним метастазированием. Если эта опухоль уха расположена на ушной раковине, то она имеет вид язвы или плоского, похожего на рубец образования. Локализация базалиомы у места прикрепления ушной раковины к черепу может привести к ее частичной или полной ампутации.
Саркома ушной раковины имеет медленное течение и поздно изъязвляется. Саркома слухового прохода напротив растет интенсивно и быстро распространяется в среднее ухо.
Симптомы злокачественной опухоли уха
В клинической картине злокачественной опухоли наружного уха на первое место выходит болевой синдром. Боль имеет жгучий, пекущий характер и напоминает боль при ожоге. В начале она возникает лишь периодически, затем становится постоянной, а позже проявляется в виде пароксизмов. Злокачественная опухоль уха сопровождается неуклонным нарастанием интенсивности болевого синдрома. Наблюдается иррадиация боли в висок. У пациента с злокачественной опухолью в ухе отмечаются гнойно-кровянистые выделения из уха. Если опухоль уха обтурирует слуховой проход, то возникает кондуктивная тугоухость.
Злокачественная опухоль уха, локализующаяся в барабанной полости, полностью имитирует картину хронического гнойного среднего отита. Она сопровождается шумом в ушах, прогрессирующей тугоухостью, приводящей к полной глухоте на пораженное ухо, и болевым синдромом. Навести на мысль о наличие опухоли в ухе может только необыкновенно быстрое снижение слуха, упорный и интенсивный болевой синдром. Боль при злокачественной опухоли среднего уха носит глубинный характер, является постоянной, усиливается ночью и может проявляться мучительными болевыми пароксизмами. Даже при обильных выделениях из уха болевой синдром не уменьшается, как при отите, а продолжает неуклонно нарастать.
Распространение злокачественной опухоли в ухе на область окон, сообщающих среднее ухо с внутренним, приводит к появлению вестибулярных нарушений и смешанному характеру тугоухости. Часто растущая опухоль уха разрушает лицевой канал и приводит к периферическому парезу лицевого нерва. Как правило, злокачественная опухоль уха сопровождается увеличением и уплотнением регионарных лимфоузлов и околоушной железы, что обусловлено их реактивным воспалением или метастазированием. Прорастание опухоли происходит в носоглотку, решетчатую кость, полость черепа. В последнем случае в первую очередь поражаются нервные стволы мостомозжечкового угла, что проявляется симптомами невралгии тройничного нерва, неврита предверно-улиткового нерва и центрального паралича лицевого нерва. Дальнейшее распространение опухоли в головном мозге приводит к появлению чувствительных расстройств и двигательных нарушений, картина которых зависит от локализации опухолевого процесса. В некоторых случаях злокачественная опухоль уха не имеет ярких клинических проявлений и выявляется только во время санирующей операции по поводу хронического гнойного отита.
Диагностика злокачественной опухоли уха
Наиболее доступна распознаванию злокачественная опухоль уха, расположенная на ушной раковине. Внешний вид образования, его кровоточивость и плотное сращение с окружающими тканями позволяют сразу предположить злокачественный характер опухоли. Однако окончательный диагноз можно поставить только по результатам гистологического исследования.
Опухоли слухового прохода диагностируются с помощью отоскопии, которая выявляет наличие ограниченной или распространенной язвы, имеющей темно-красную окраску. Зондирование дна язвы определяет разрыхленную ткань хряща или шероховатую костную поверхность. Проведение микроотоскопии помогает установить распространенность опухолевого процесса в наружное ухо. При злокачественных образованиях среднего уха в ходе отоскопии может наблюдаться изменения со стороны барабанной перепонки, ее выпуклость, разрыв, прорастание опухолью.
Диагностика опухоли уха в барабанной полости часто затруднительна и становиться возможной только при ее распространении на окружающие структуры. Заподозрить злокачественную опухоль в ухе на раннем этапе можно при обнаружении на рентгенографии значительных костных разрушений, не соответствующих обычному течению хронического среднего отита.
Определение распространенности опухоли уха проводится при помощи КТ черепа, КТ и МРТ головного мозга, ангиографии, фарингоскопии и других обследований.
Злокачественную опухоль уха в зависимости от ее локализации необходимо дифференцировать от фурункула наружного слухового прохода и диффузного наружного отита, хронического гнойного среднего отита, доброкачественных опухолей, эпидемического паротита, мастоидита, специфических гранулем при системной красной волчанке, третичном сифилисе и туберкулезе.
Лечение злокачественной опухоли уха
Злокачественная опухоль уха является прямым показанием к проведению радикальной операции с целью ее удаление. В ходе оперативного вмешательства единым блоком удаляют все пораженные опухолью анатомические структуры уха, на стороне поражения удаляют подчелюстные и шейные лимфоузлы, околоушную железу. Хирургическое лечение не может быть проведено при прорастании опухоли в жизненноважные структуры, наличии отдаленных метастазов, тяжелом состоянии пациента.
В лечении злокачественной опухоли уха применяется также лучевые и химиотерапевтические методы. Они могут быть использованы в качестве паллиативной терапии иноперабельной опухоли уха и как составная часть комбинированной терапии, проводимой до и после операции. Симптоматическое лечение при злокачественной опухоли уха включает интенсивную противоболевую терапию, дезинтоксикацию, нормализацию кислотно-основного состояния, профилактику вторичной инфекции.
Прогноз при опухоли уха
Доброкачественная опухоль уха в большинстве случаев имеет благоприятный прогноз и для жизни, и для выздоровления после проведенного лечения. Исключение составляют сосудистые опухоли, прорастающие в важные анатомические образования, и своевременно не удаленные опухоли, в которых началась злокачественная трансформация.
Злокачественная опухоль уха всегда имеет серьезный прогноз. Опухоль уха ограниченного характера при своевременном распознавании и адекватном лечении может имеет благоприятный исход. Однако сложность заключается в том, что диагностика злокачественной опухоли уха на начальном этапе крайне затруднительна и удается лишь в редких случаях. Распространившаяся злокачественная опухоль уха приводит к гибели пациента от раковой кахексии, аррозивного кровотечения, менингита, пневмонии и осложнений со стороны ЦНС.
Читайте также:
- КТ при остеосаркоме височно-нижнечелюстного сустава (ВНЧС)
- Нарушение проводимости при инфаркте миокарда. Тромбоэмболии при инфаркте миокарда. Синдром Дресслера.
- Отравление аллопуринолом и его побочные эффекты
- Лучевая терапия рака яичника и ее эффективность
- Пергонал в лечении бесплодия. Цервикальное число
