Ошибки, осложнения спинальной и эпидуральной анестезии
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Отравление наружными анестетиками и их побочные эффекты
Избыток анестетика, нанесенного на кожу с нарушенной барьерной функцией (раны, ожоги) или на слизистые оболочки (при бронхоскопии), может вызвать припадки, угнетение сердечно-сосудистой и дыхательной функций, бронхоспазм, зрительные расстройства, гемодинамическую нестабильность и смерть. Лечение в основном поддерживающее и симптоматическое. Метгемоглобинемию устраняют метиленовым синим. В случае припадков по показаниям проводят компьютерно-томографическое сканирование и электроэнцефалографию.
а) Токсичные дозы наружных анестетиков:
- ТАК (тетракаин-адреналин-кокаин). Нанесение анестетиков на слизистые мембраны или поврежденные поверхности может в некоторых случаях (ТАК) предрасполагать к серьезным отрицательным реакциям. Например, неоднократное нанесение ТАК в количестве более 5 мл на противопоказанные участки тела (слизистые оболочки, обожженную кожу) приводило к припадкам и летальному исходу. Максимальной безопасной дозой тетракаина считается 50 — 100 мг. Если кокаин из ТАК быстро и полностью всасывается, 590 мг средства чревато летальным исходом.
Поскольку применение ТАК не регулируется Управлением FDA, обычные для лекарств испытания с ним не проводились. Рекомендуемая максимальная доза при оротрахеальном применении у здорового взрослого человека с массой тела 70 кг составляет для кокаина 100 мг (1,43 мг/кг), а для тетракаина — 50 мг (0,71 мг/кг). При нанесении 2 мг раствора ТАК (236 мг кокаина, 10 мг тетракаина и 1 мг адреналина) на щечную слизистую оболочку мальчика в возрасте 5 лет с массой тела 20 кг у него возник большой эпилептический припадок. Доза кокаина при этом более чем в 10 раз превышала рекомендованную.
Всего 20 мг кокаина при нанесении на слизистые оболочки вызывало тяжелую токсическую реакцию. Обработка ТАК слизистой оболочки губы у 7-месячного младенца привела к его гибели. Нанесение 10 мл ТАК на множественные участки с поверхностными ожогами в одном случае вызвало припадки через 2— 3 мин.
- Тетракаин. Два пациента несколько раз прополоскали горло 4—5 мл 5 % раствора тетракаина и выжили. Больной в возрасте 75 лет, прополоскав горло 4 мл 0,5 % этого вещества, скончался. При применении глазной мази с 0,5 % тет-ракаина через каждые 30 — 90 мин в течение 2 мес у пациента развилось поражение роговицы.
- Лидокаин. Рекомендуемая максимальная доза лидокаина для поверхностной анестезии глотки, гортани и трахеи у здорового взрослого с массой тела 70 кг составляет 200 мг. Дозы до 8,5 мг/кг были безопасными при нанесении в течение более 15 мин и при поверхностном применении обеспечивали достижение его терапевтического уровня в дыхательных путях маленьких детей.
В одном случае такое использование 25 г лидокаина (основания) 2 раза в день привело к смерти от остановки сердца и дыхания. У мальчика в возрасте 5 мес развился эпилептический статус после применения дозы 7,5 мг/кг в виде 2 % раствора на протяжении 5 дней. Нанесение вручную 2 % лидокаинового геля на десны 11-месячного ребенка вызвало у него припадки.
б) Токсикокинетика наружных анестетиков:
- Объем распределения: 1,6 л/кг
- Связывание с белками плазмы: 60 %
- Период полувыведения: 2—10 ч и более
- Активные метаболиты:
Моноэтилглицинксилидид (МЭГК)
Глицинксилидид (ГК)
Пиковый плазменный уровень лидокаина после применения дозы 7,5 мг/кг достигал у 5-месячного мальчика 20 мкг/мл. Период полувыведения приближался к 2 ч, а кажущийся объем распределения составил 0,14 л/кг. При ректальном введении лидокаин легко всасывается и при таком применении способен индуцировать судороги у младенцев. При нанесении на слизистые оболочки плазменные уровни бывают сравнимы с наблюдаемыми при внутривенных инъекциях. Аналогичным образом при введении лидокаина в трахеобронхиальное дерево быстро достигается его пиковый уровень в плазме.
в) Механизм действия наружных анестетиков. Уровни наружных анестетиков в крови при их нанесении в трахею могут быть такими же, как при внутривенных инъекциях. Не исключены системные токсические реакции. Секреция слюны способна привести к разбавлению анестетика и воспрепятствовать его адекватному контакту со слизистыми оболочками. Для осушения применяют атропин, а для уменьшения дискомфорта — седативные средства. Действие большинства наружных анестетиков проявляется через 3—5 мин и длится 20—30 мин.

г) Клиника отравления наружными анестетиками. Анестетики для наружного применения слабо проникают через интактную кожу. Это свойство иногда неправильно интерпретируют, нанося средства на слизистые оболочки. Многие летальные исходы связаны с применением кокаина или тетракаина при эндоскопических процедурах. Смерть в таких случаях наступает от передозировки в результате быстрого всасывания. Концентрации в крови могут приближаться к наблюдаемым при непосредственном внутривенном введении.
- Дибукаин. У ребенка в возрасте 2 лет, по-видимому, проглотившего дибукаина гидрохлорид (0,5 % препарат — крем Nupercainal Cream), наблюдались странное поведение, нетвердая походка, затем припадки, цианоз, рвота и остановка сердца и дыхания с летальным исходом.
- Гексилкаин. Ребенок в возрасте 32 мес получил взрослую дозу (3,5 мл) 5 % гексилкаина для облегчения бронхоскопии. Через 5 мин у него наблюдались апноэ, расширенные зрачки и припадки. Поддерживающее лечение привело к выздоровлению. У взрослого, проглотившего 10 мл гексилкаина (циклаина), также развились апноэ и припадки.
- Лидокаин. Нанесение лидокаинового крема на 60 % поверхности тела (25 г лидокаина-основания) 2 раза в день индуцировало расстройства зрения, головокружение, спутанность сознания, припадки и остановку сердца и дыхания. Обработка этим анестетиком слизистых оболочек приводила к тяжелым и даже летальным интоксикациям.
- ТАК. Неправильное применение ТАК чревато серьезным расстройством (большой эпилептический припадок) и летальным исходом. Абсолютно противопоказано его нанесение на поврежденные слизистые оболочки, пальцы, головку полового члена, крылья носа, мочки ушей и сильно поврежденную кожу (как болеутоляющее средство при ссадинах и ожогах). Относительными противопоказаниями являются фоновые судорожные расстройства и сердечные аритмии.
- Тетракаин. При применении тетракаина наблюдались головокружение, затрудненная речь, тонико-клонические судороги и транзиторный парез лицевого нерва. Пациенты выжили.
д) Метгемоглобинемия от применения наружных анестетиков:
- Бензокаин. Наружное применение бензокаина и цетакаина приводило к метгемоглобинемии. При постановке диагноза кооксигемометр, вероятно, удобнее импульсного оксигемометра. Риск такого осложнения часто не указывается на вкладышах в упаковках с лекарством, на емкостях с ним и в фармацевтических справочниках для врача. Аэрозоли и мази, содержащие 14—20 % бензокаина, часто вызывают зависимую от дозы метгемоглобинемию. Вероятно, это связано с прямым токсическим действием медикамента. Бензокаин, всасываясь слизистыми оболочками или легкими, окисляет гемоглобин крови в соответствии с поглощенной дозой.
Младенцы и дети более предрасположены к метгемоглобинемии, чем взрослые, поскольку:
(а) фетальный гемоглобин легче окисляется до метгемоглобина;
(б) у новорожденных ниже уровень НАДН-метгемоглобин-редуктазы, каталазы и глутатионпероксидазы; (в) доза на единицу массы тела у детей обычно выше.
Препараты, содержащие более 8 % бензокаина, должны соответствовать стандартным техническим условиям изготовления.
- Лидокаин. У пациентов с гетерозиготной формой недостаточности НАДН-метгемоглобин-редуктазы нанесение лидокаина на слизистую оболочку носа чревато тяжелой метгемоглобинемией. Летальный исход наблюдался как редкий пример аллергической реакции на обработку 10 % лидокаиновым аэрозолем перед фибробронхоскопией.
Лидокаин понижает иктальный порог. Его пероральное введение детям через считанные минуты — часы приводит к седативному эффекту, возбуждению и припадкам, требующим адекватной реанимации. Аспирация лидокаинового геля детьми вызывает припадки через 10-15 с .

е) Лабораторные данные отравления наружными анестетиками:
- Дибукаин. Ребенок в возрасте 2 лет проглотил 0,5 % дибукаиновую мазь (Nupercainal) и умер; концентрация дибукаина в крови составила 1,3 мкг/мл.
- Лидокаин. Терапевтические сывороточные концентрации, применяемые для борьбы с аритмией, колеблются от 1 до 5 мкг/мл. Симптомы интоксикации появляются при уровне 5 мкг/мл. Ее ранние проявления (5—10 мкг/мл) включают головокружение, сонливость, шум в ушах и околоротовую парестезию. Более тяжелые симптомы (10 — 20 мкг/мл) — это дезориентация, делирий, судороги и кома. При концентрации выше 20 мкг/мл наступает остановка сердца и дыхания.
При нанесении лидокаина в дозе 3 мг/кг в виде 1 % геля на места взятия кожных трансплантатов (3 см 2 /кг) наблюдалась его максимальная сывороточная концентрация 0,51 мкг/мл. Обработка 5 % лидокаином 60 % поверхности тела дала сывороточные уровни его самого — 21,2 мкг/мл, моноэтилглицинксилидина (МЭГК) — 6,1 мкг/мл и глицинксилидида (ГК) — 2,1 мкг/мл [12]. В этом случае пациент умер. У 6 других больных концентрация лидокаина в сыворотке 5,4 мкг/мл и ниже не имела какой-либо симптоматики. Ксилокаиновый гель (2 %), нанесенный на десны, привел к сывороточному уровню 10 мкг/мл и припадкам.
После введения общей дозы лидокаина 3,2 — 8,5 мг/кг в нос, гортань и бронхиальное дерево детям в возрасте 3 мес — 9,5 лет пиковая сывороточная концентрация этого средства варьировала от 1 до 3,5 мкг/мл.
Прием внутрь 1.6 и 0,8 г 2 % препарата лидокаина привел соответственно к припадкам и остановке сердца и дыхания при его уровнях в крови 12,0 и 7,3 мкг/мл.
- ТАК. После применения ТАК у младенца в возрасте 7 мес посмертное вскрытие последнего показало плазменный уровень кокаина 11,9 мкг/мл и концентрацию тетракаина в крови 1 мкг/мл. Уровни кокаина в крови 11 пациентов с летальной передозировкой колебались от 0,1 до 20,9 мкг/мл.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Ошибки, осложнения спинальной и эпидуральной анестезии
И спинномозговая (спинальная), и эпидуральная анестезия с применением местноанестезирующих средств обеспечивает мощную блокаду нервного проведения. К физиологическим эффектам относится симпатическая блокада с венозным застоем и уменьшением венозного возврата, что вызывает снижение сердечного выброса и гипотензию.
Осложнения включают брадикардию, сердечную блокаду и изредка остановку сердца. К нефизиологическим эффектам относятся высоко поднявшаяся или полная блокада из-за слишком обширного распространения анестетика и токсические реакции из-за случайной внутривенной инъекции местного средства при его эпидуральном введении. К неврологическим осложнениям относится параплегия, вызываемая гематомой, абсцессом, арахноидитом или травмой.
Постдуральная головная боль чаще наблюдается у молодых пациентов. Поражение черепных нервов при спинальной анестезии случается редко.
Ошибки, при которых в спинальное или эпидуральное пространство случайно попадают не предназначенные для этого медикаменты, связаны главным образом с неправильно маркированными шприцами или катетерами. Такие происшествия бывают в конце смены или тяжелой рабочей недели.
Для снижения токсичности случайных эпидуральных инъекций применяют следующие подходы:
(а) вводят второй эпидуральный катетер в выше расположенный промежуток и промывают солевым раствором;
(б) разбавляют инъекционный препарат солевым раствором, стероидами или местными анестетиками.
Необходимо стимулировать личное общение между анестезиологами и сестрами во время процедуры. Полезно использовать кодовые цвета катетеров или добавки водорастворимых красителей к инъекционным растворам. Эпидуральное введение надо проводить медленно низкими, ступенчато повышаемыми дозами, поддерживая беседу с пациентом для сведения ошибок к минимуму.
а) Субдуральные инъекции. Субдуральные инъекции местноанестезирующих средств могут вызвать неадекватно пролонгированную блокаду. Субарахноидальное введение больших объемов неправильно выбранного препарата местного анестетика с низким рН, неподходящим консервантом или антиоксидантом чревато неврологическими последствиями непредвиденной полной спинномозговой блокады и глубокой гипотензией. Альтернативной причиной этих осложнений бывает случайная субдуральная инъекция.
б) Интратекальное введение. Случайное интратекальное введение медикаментов приводит к гипотензии, метаболическому ацидозу, гиперкалиемии, припадкам, попаданию контрастных средств в желудочки головного мозга и субарахноидальное пространство, утрате функции нижних конечностей, цианозу и коме. Лечение включает аппаратное дыхание, введение сосудосуживающих аминов и интратекальное промывание.
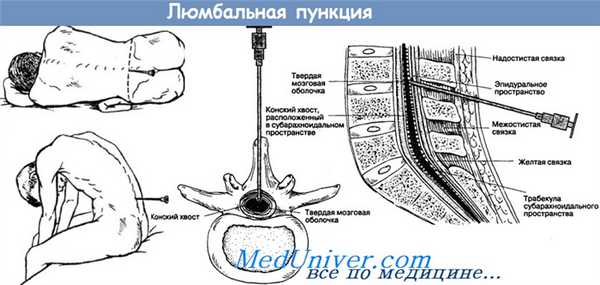
Видео техники люмбальной (спинномозговой) пункции
Спинальная анестезия: показания, способ проведения, побочные эффекты
Все болезненные операции и обследования в наши дни проводятся под анестезией.
Современные методы обезболивания достаточно сложны, поэтому выполняются специалистами-анестезиологами, прошедшими специальное обучение.
Чаще всего для обезболивания выполняется наркоз (общая анестезия) либо регионарное обезболивание.
Наркоз выключает болевую чувствительность во всем теле, а регионарное обезболивание – в определенных регионах (участках) тела.
Иногда (при наличии показаний) вместо общего обезболивания выполняется спинальная анестезия.
Что такое спинальная анестезия
Под спинальной анестезией понимается регионарный метод обезболивания, обеспечивающий полное отсутствие ощущений в нижней половине тела и служащий отличной альтернативой общей анестезии. В ходе данной процедуры в спину вводится обезболивающее средство, которое «выключает» проводящие боль нервы.
К преимуществам такого обезболивания относится:
- уменьшение количества крови, теряемой в ходе операции;
- снижение риска развития осложнений, таких как тромбоэмболия легочной артерии и образование тромбов;
- уменьшение негативного влияния на легкие и сердце;
- отсутствие рвоты, чувства тошноты, слабости;
- отсутствие боли в конце операции;
- возможность общаться с хирургом и анестезиологом как во время оперативного вмешательства, так и после него;
- отсутствие жестких ограничений по употреблению пищи и напитков в послеоперационном периоде.
Принцип действия
Спинальная анестезия подразумевает введение местного анестетика в спинальное пространство, что приводит к блокаде участка спинного мозга, расположенного рядом. Иными словами, механизм действия такого обезболивания заключается в блокаде не конечных участков нервов (эпидуральная анестезия), а спинного мозга.
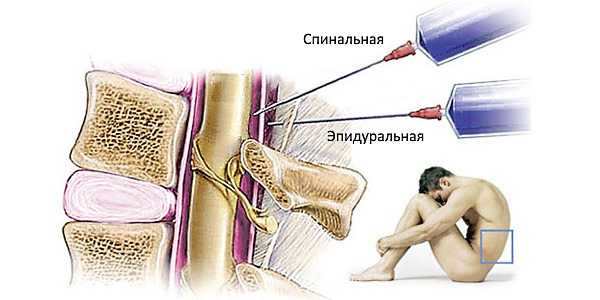
Обратите внимание чем отличается спинальная от эпидуральной анастезии
Как правило, спинальную анестезию проводят на уровне поясничного отдела, что приводит к «выключению» спинного мозга от поясницы и ниже – участка спинного мозга, сформированного нервами живота, промежности и нижних конечностей.
Видео: "Что такое спинальная анестезия?"
Классификация анестезии
Под многокомпонентной анестезией (наркоз или общее обезболивание) понимается управляемая, токсическая, медикаментозная кома. Данное состояние характеризуется временным выключением рефлексов, болевой чувствительности, сознания, а также расслаблением скелетных мышц.
Что касается местной анестезии, то она может быть терминальной, эпидуральной, инфильтрационной, спинальной, проводниковой, каудальной, плексусной, внтривенной под жгутом и внутрикосной. Методы плексусной, спинальной, внутрикосной, проводниковой, эпидуральной, внутривенной под жгутом и каудальной анестезии относят к методам региональной анестезии.
Региональная анестезия характеризуется выключением проводимости в сплетении нервов или конкретном нерве, достижением эффекта обезболивания с сохранением дыхания и сознания пациента. Данный вид анестезии может стать единственно возможным методом обезболивания, если больной находится в пожилом возрасте или имеет тяжелые сопутствующие соматические патологии.
Показания к применению анестезии в спину
Общая анестезия применяется при серьезных хирургических вмешательствах, при больших объемах стоматологического лечения (установка нескольких имплантатов, множественное удаление зубов и т.д.). В таких случаях местную анестезию не применяют из-за небольшой продолжительности эффекта.
Другими показаниями к проведению общей анестезии может стать:
- аллергия на местноанестезирующие средства;
- возникновение рвотного рефлекса при проведении стоматологического лечения;
- наличие панического страха перед стоматологическим лечением.
Что касается местной спинальной анестезии, то ее назначают при проведении операций в области ниже пупка (за исключением частичной или полной ампутации нижних конечностей).
К показаниям спинального метода обезболивания относятся:
- необходимость снижения болевой чувствительности при операциях на нижних конечностях и промежности;
- необходимость уменьшения риска удушья либо тромбоза глубоких вен при операциях на нижних конечностях (например, при переломе шейки бедра у пожилого пациента);
- наличие острых и хронических заболеваний легких; ; (в поясничном, грудном и шейном отделах позвоночника)
- необходимость снижения мышечного тонуса при операциях на тонком кишечнике (это облегчает работу хирурга);
- необходимость расслабления гладкой мускулатуры в стенках кровеносных сосудов у людей с умеренной сердечной недостаточностью (исключение – пациенты с артериальной гипертензией или стенозом сердечных клапанов).
Часто спинальная анестезия применяется при кесаревом сечении, ручном отделении плаценты, оперативном изгнании плода естественным путем. При данном типе обезболивания вероятность воздействия препаратов на младенца сводится к минимуму. Кроме того, спинальная анестезия позволяет женщине остаться в сознании, услышать первый крик ребенка, а сразу после родов перейти в общую палату.
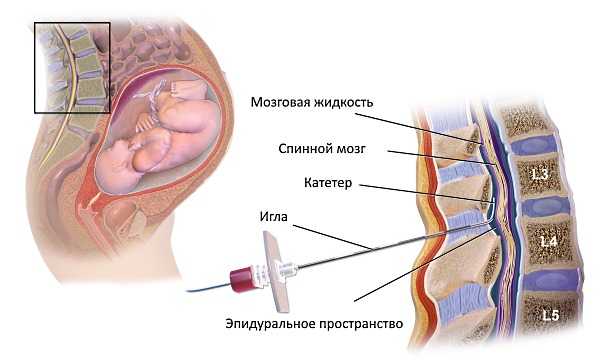
Часто спинальную анестезию применяют при кесаревом сечении
Случается и так, что спинальной анестезии не удается полностью избавить роженицу от боли при кесаревом сечении. В таком случае пациентка переводится на общий наркоз.
Видео: "Различия между спинальной и эпидуральной анестезии"
Как выполняется анестезия
Проведение спинальной анестезии начинается с того, что пациент помещается в положение лежа на боку или сидя. Выбор позиции, необходимой для обезболивания, производит анестезиолог. Врач и его ассистент объяснят, как принять нужное положение тела и как вести себя во время процедуры. В частности, не рекомендуется менять положение тела и двигаться до тех пор, пока доктор не закончит свою работу.
Проведение спинальной анестезии состоит из нескольких этапов:
- обработка места укола специальным дезинфицирующим раствором;
- введение обезболивающего препарата;
- выполнение самой манипуляции (введение Наропина, Мезатона, Ропивакаина, Лидокаина, Бупивакаина, Новокаина, Буванестина, Фраксипарина или Норадреналина).
Как правило, проведение спинальной анестезии не является болезненным и занимает от 10 до 15 минут. По окончании процедуры пациент может ощущать легкое покалывание в нижних конечностях (голени, подошвы стоп), чувство «разливающегося» тепла.
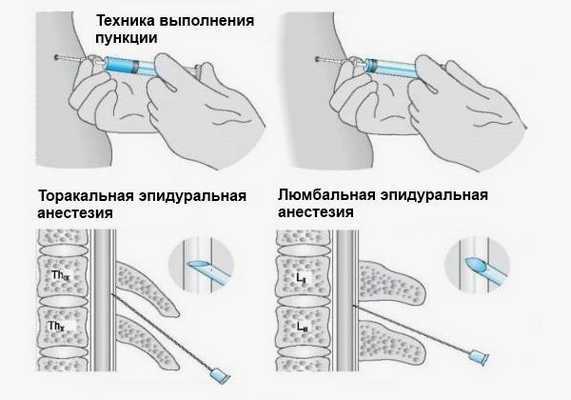
Введение анестетика может проводится в разных частях позвоночника, в зависимости от пораженного участка
Это явление считается абсолютно нормальным, так что бояться его не следует. Вскоре после этого ноги становятся «непослушными» и тяжелыми (не обязательно), пропадает ощущение боли в том участке, на котором планируется выполнение операции.
Иногда при проведении спинальной анестезии ощущается болезненное покалывание, похожее на слабый удар тока. Если такое произошло с вами, сообщите об этом анестезиологу, не поворачивая головы и не меняя положения тела.
Время полного восстановления чувствительности в теле зависит от использованного обезболивающего препарата. Обычно это происходит в течение полутора-четырех часов.
Встать с кушетки после проведения анестезии может быть непросто (возможно головокружение). Желательно, чтобы в это время рядом находился кто-то из близких либо медперсонал. Пить разрешается спустя 30-60 минут после операции, а принимать пищу (легко усвояемую) – вечером, по согласованию с хирургом.
Побочные эффекты и последствия анестезии
По сравнению с общей анестезией, регионарное обезболивание оказывает куда меньшее действие на организм. Поэтому осложнения при проведении спинальной анестезии встречаются очень редко.
Риск развития осложнений определяется такими факторами, как тяжесть и тип заболевания, наличие сопутствующих патологий, общее состояние больного, вредные привычки, возраст.
Важно понимать, что абсолютно все процедуры в анестезиологии (например, переливание крови, инфузии («капельницы»), установка в центральную вену катетера и так далее) несут в себе риск. Однако это вовсе не означает того, что развития осложнений нельзя избежать.
К возможным нежелательным эффектам и осложнениям относятся:
- Головные боли. По окончании анестезии и операции человек начинает активно двигаться, что может спровоцировать головные боли. Данный побочный эффект наблюдается в 1% случаев. Как правило, боль проходит самостоятельно в течение одного дня. При появлении головной боли в послеоперационном периоде следует измерить артериальное давление и действовать, исходя из его показателей. При нормальном АД рекомендуется соблюдать постельный режим и пить много жидкости (допустимо употребление кофе и чая). При очень сильной головной боли (что бывает крайне редко) стоит обратиться к медицинскому персоналу.
- Снижение артериального давления. Может быть вызвано действием спинальной анестезии, наблюдается недолго. Для повышения давления назначается обильное питье и внутривенное введение растворов. Данный побочный эффект встречается у 1% пациентов.
- Боль в спине (в районе инъекции). Лечения, как правило, не требует. Проходит самостоятельно в течение первого дня. Если боль приносит ощутимый дискомфорт, можно принять Диклофенак или Парацетамол. Если боль становится очень сильной, нужно обратиться к медперсоналу.
- Задержка мочеиспускания. Иногда (преимущественно у мужчин) в первый день после операции наблюдаются трудности с мочеиспусканием. Обычно данное явление не требует специального лечения. Тем не менее, при серьезных трудностях с мочеиспусканием лучше обратиться к дежурной медсестре.
- Неврологические расстройства. Встречаются крайне редко (меньше чем в 1 случае из 5000). Представляют собой потерю чувствительности, стойкую мышечную слабость и/или покалывания, сохраняющиеся более 24 часов.
Обратите внимание на то, что нужно делать чтобы избежать побочных эффектов спинальной анестезии Чтобы избежать развития вышеперечисленных побочных эффектов следует соблюдать рекомендации анестезиолога, а именно:
- Не пить и не есть за 6-8 часов до оперативного вмешательства.
- Не курить в течение 6 часов перед операцией.
- Не красить ногти и не наносить косметику перед операцией.
- Удалить контактные линзы и съемные зубные протезы. При наличии глазных протезов стоит предупредить об этом анестезиолога.
- Снять кольца, цепочки, серьги и прочие украшения. Для верующих допускается оставление простого нательного крестика, но не на цепочке, а на тесьме.
Несоблюдение перечисленных правил увеличивает риск развития осложнений.
Важно, чтобы врач-анестезиолог знал обо всех хронических заболеваниях пациента, перенесенных травмах и операциях, непереносимости каких-либо препаратов, аллергических реакциях. Если в течение последнего времени больной принимал лекарственные средства, об этом тоже нужно сообщить доктору. Все эти сведения могут оказаться полезными для предупреждения осложнений спинальной анестезии.
Накануне оперативного вмешательства желательно отдохнуть, выспаться, успокоиться и провести какое-то время на свежем воздухе. Это поможет настроиться на позитивный лад, облегчит проведение операции и ускорит восстановление после нее.
Заключение
Таким образом, спинальная анестезия является прекрасной альтернативой общему наркозу. Она «выключает» нижнюю часть туловища и избавляет пациента от болезненных ощущений во время операции.
Перед проведением спинальной анестезии следует убедиться в отсутствии у больного абсолютных противопоказаний (сепсиса, бактериемии, кожной инфекции в месте пункции, коагулопатии, выраженной гиповолемии, лечения антикоагулянтами, повышенного внутричерепного давления, несогласия пациента). Если таковые отсутствуют, можно выполнять обезболивание.
Обратите внимание: при наличии относительных противопоказаний анестезия проводится в том случае, если ожидаемая польза от ее применения значительно превышает возможный вред.
Проводит лечение и диагностику дегенеративно-дистрофических и инфекционных заболеваний позвоночника таких как: остеохондроз, грыжи, протрузии, остеомиелит. Другие авторы
Спинальная и эпидуральная анестезия
Подробнее остановимся на отдельных видах регионарной анестезии - популярных и востребованных сегодня.
Вам встретятся некоторые медицинские термины, без которых невозможно обойтись. Для начала хотим показать рисунки, отражающие строение позвоночника человека. Обратите внимание на 2 сектора: субарахноидальное пространство и эпидуральное пространство, их расположение по отношению к спинному мозгу:
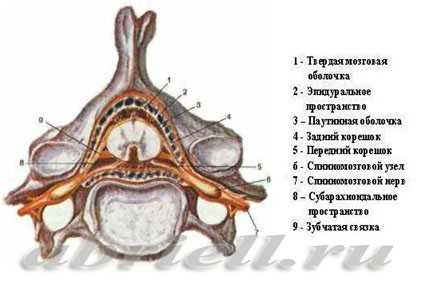
Рисунок 1 и 2. Спинной мозг и его оболочки, показанные на поперечном разрезе позвоночника
Спинномозговой канал имеет 3 соединительнотканные оболочки, защищающие спинной мозг: твердую мозговую оболочку, паутинную (арахноидальную) оболочку и мягкую мозговую оболочку.
Непосредственно спинной мозг и его корешки укрывает хорошо васкуляризированная мягкая мозговая оболочка, а субарахноидальное пространство отграничено прилегающими друг к другу оболочками - паутинной и твердой мозговой.
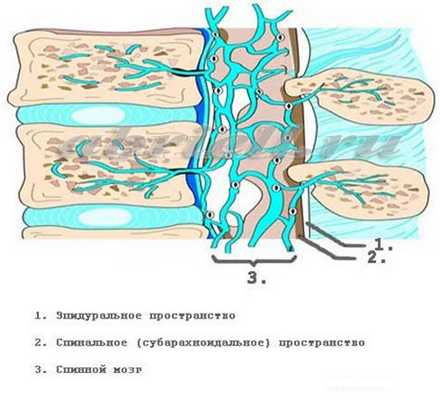
Рисунок 3. Спинной мозг и его оболочки в другой плоскости.
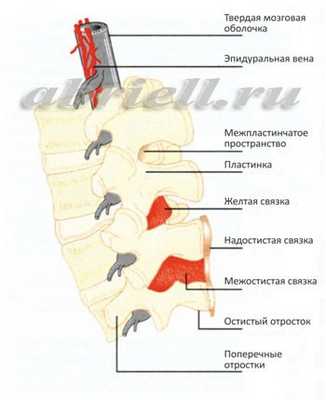
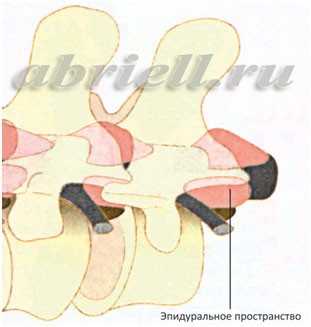
Рисунок 4 и 5. Оболочки спинного мозга в объёмном изображении. На рисунке 4 эпидуральное пространство находится до твёрдой мозговой оболочки (серый цилиндр), а спинной мозг лежит внутри этого цилиндра.
Спинальная анестезия
Спинальная анестезия - один из популярных методов анестезии. Для спинальной анестезии применяются препараты, хорошо знакомые вам по стоматологической практике: лидокаин, маркаин. Происходит блокада всех видов чувствительности (в 1 очередь болевые сигналы), для чего вводится анестетик в ликвор, заполняющий субарахноидальное пространство спинномозгового канала.
Местный анестетик вводится в область, располагающуюся близко к спинному мозгу. Спинной мозг не затрагивается, так как используется очень тонкая игла, вводимая в субарахноидальное пространство ниже его окончания, то есть только на поясничном уровне и ниже второго поясничного позвонка. Показательны следующие рисунки:
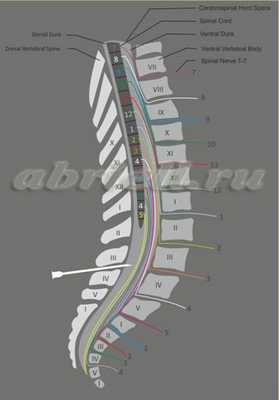
Рисунок 6. В субарахноидальное пространство введён местный анестетик, он распространился вверх и блокирует нервы, свободно «плавающие» в ликворе.
В зависимости от вида вводимого местного анестетика при спинальной анестезии можно добиться разного по распространённости и продолжительности обезболивания. Мы используем препараты, вызывающие те же эффекты, что и эпидуральная анестезия, но на уровне от нижних отделов живота (ниже уровня пупка) до стоп. При таком обезболивании выполняются операции:
- липосакция в области ног;
- эндопретезирование ягодиц и др.
Преимущества спинальной анестезии
(а) тратится меньше времени на проведение;
(б) быстрее развивается сегментарная блокада;
(в) высокое качество обезболивания по сравнению с другими методами для перечисленных операций.
Эпидуральная анестезия
Эпидуральная анестезия - другой популярный метод анестезии. Для эпидуральной анестезии применяются препараты: лидокаин, маркаин, наропин. Анестетик вводят в пространство над твердой мозговой оболочкой спинного мозга. Блокируются все виды чувствительности от отделов в зоне действия анестетика.
Чаще в область прокола вводят сначала иглу, а по ней мягкую гибкую трубочку - катетер, позволяющий в случае необходимости добавлять лекарство, иглу же вынимают.
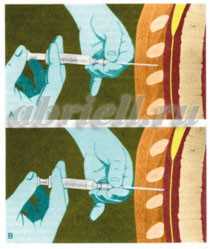
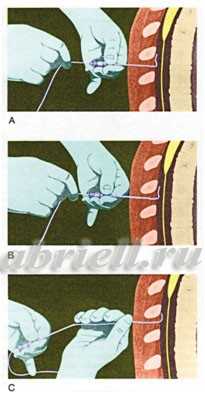
Рисунок 7. Через иглу вводится специальный катетер.
Процедура установки эпидурального катетера выполняется в стерильных условиях под местным обезболиванием, она практически безболезненна.
Учитывая анатомические особенности расположения эпидурального пространства (отделено от спинного мозга несколькими мозговыми оболочками - твердой, паутинной и мягкой), введение катетера может выполняться, как на грудном, так на поясничном уровне. Структуры спинного мозга не затрагиваются.
Для пластических операций эпидуральная анестезия может выполняться на верхнем уровне (например, для выполнения абдоминопластики) и заканчивая нижним уровнем (липофиллинг голеней).
В послеоперационном периоде допустимо постоянное обезболивание многочасовым введением препарата специальным дозирующим устройством. Пациент активен, ведёт удобный для него образ жизни до выписки из клиники.
Преимущества эпидуральной анестезии
- меньше риск развития головных болей;
- способность удлинить блок, вводя дополнительные дозы препарата через установленный в эпидуральное пространство катетер;
- есть возможность использовать катетер после операции для дальнейшего обезболивания в палате.
Противопоказания для спинальной и эпидуральной анестезий общие
- Нарушение свёртывающей системы крови
- Инфекция в месте пункции
Возможные осложнения
- Боль в спине и пояснице. По сравнению со спинальной анестезией, боль в спине после эпидуральной анестезии возникает чаще и продолжается дольше. Интенсивность незначительная. Причина осложнения чётко не выяснена. Возможные объяснения: травма окружающих тканей иглой, растяжение связочного аппарата позвоночника. В течение нескольких дней боли проходят самостоятельно, можно 3-5 дней принимать найз, индометацин, диклофенак, посоветовавшись предварительно с врачом.
- Головные боли. Чаще возникает после спинальной анестезии. Характеризуются умеренными проявлениями или их отсутствием в положении на спине и значительным усилением в лобно-затылочной области при подъёме головы. У большинства пациентов проходят самостоятельно от нескольких дней до недели. Лечение включает постельный режим, обильное питьё, по необходимости обезболивание, дополнительное введение растворов в вену. Установлено положительное влияние от кофеина.
- Неврологические повреждения. Возникают редко и связаны с введением местных анестетиков высокой концентрации. В нашей клинике такие препараты не используются.
- Эпидуральная гематома. Редкое осложнение, в основном связанное с патологией свёртывающей системы крови или приёмом пациентами препаратов, увеличивающих кровоточивость.
Спинальная и эпидуральная анестезия: вместо заключения
Абсолютных показаний для спинальной и эпидуральной анестезии нет. Но есть положения (например, предпочтения пациента, общее состояние его здоровья, место операции), при которых спинальная и эпидуральная анестезия становятся методами выбора (желательно проводить именно их). В эстетической хирургии учитываются цели анестезии, о которых уже упоминалось ранее:
- Прекрасное обезболивание во время операции;
- Используется мало препаратов для наркоза;
- Меньшее воздействие анестезии на функцию различных систем органов;
- Значимо меньше кровопотеря;
- Меньше тромбоэмболических осложнений;
- Ранняя активизация;
- Снижение частоты осложнений анестезии: тошнота, рвота, сонливость;
- Возможность проводить более качественное обезболивание после операции.
Показательными примерами являются операции на ягодицах, когда пациентка во время операции лежит на животе. Если на то нет желания самого пациента, незачем создавать неудобства, сопутствующие общей анестезии с установкой трубки в дыхательные пути. Обычно применяется прекрасный метод спинальной анестезии.
Данные методики улучшают результаты эстетических операций, способствуют снижению кровопотери, уменьшают частоту тромбозов, что актуально при липосакции, абдоминоплатике и их одновременном проведении в особенности.
С совершенствованием дизайна игл структуры катетеров, материалов из которых изготовляются эти приспособления, обширной техникой слежения за состоянием пациента в операционной, методика спинальной и эпидуральной анестезии стала более безопасной.
Подготовка к операции: анкета анестезиолога
Такой опросник Вы заполните вместе с анестезиологом при подготовке к операции либо на предварительной консультации. Здесь перечислены важные вопросы, на которые необходимо честно ответить.
Подготовка к анестезии
Еще раз остановимся на том, как подготовится к наркозу.
Подготовка к операции: Список анализов для операции
В памятке перечислены основные лабораторные исследования и обследования, необходимые при подготовке к операции.
Анализы для операции в клинике Абриелль
Вы можете пройти необходимые лабораторные исследования в клинике "Абриелль" в любое удобное время по предварительной записи с 9.00 до 21.00 ежедневно. Процедура займет 15- 20 минут. Результаты исследований готовятся в течение 1 - 3 дней и передаются на оценку врачу-анестезиологу. Если понадобятся дополнительные обследования, с Вами свяжутся.
МИФ №1. Роды – естественный процесс, природа все очень мудро устроила, обезболивать его не нужно.
Боль – понятие субъективное, каждый чувствует ее по-своему. Женщины с повышенной чувствительностью, то есть с низким болевым порогом, во время родов, как правило, очень взволнованны, не могут себя контролировать, расслабить мышцы промежности. Это негативно влияет на процесс. Физиологические методы обезболивания (массаж, дыхательные методики) в таких случаях помогают мало, и современная медицина предлагает решить проблему с помощью эпидуральной анестезии.
МИФ №2. При эпидуральной анестезии используют наркотические вещества, которые могут нанести вред женщине и ее малышу.
Это совершенно не так. Сейчас анестезиологи применяют те же обезболивающие, что и стоматологи при удалении зуба, просто в больших дозах и концентрациях. Такие лекарства не проникают через плаценту и потому не влияют на малыша.
Одним из первых обезболивающих был опий. В Древнем Египте им окуривали родовые покои привилегированных особ.
МИФ №3. При проведении процедуры можно повредить спинной мозг, результат – паралич.
Именно этого и боятся больше всего. Но опасения беспочвенны. Анестезия начинается с выбора правильной позиции. Их две: женщина сидит с максимально выгнутой спиной, как у кошки, или лежит на боку, поджав к животу колени. Место, куда будут вводить обезболивающий препарат, обрабатывают антисептиком. После чего лекарство специальной иглой вводят в эпидуральное пространство на уровне поясничного отдела позвоночника. Если мы представим позвоночник в виде рулета, «начинкой» такого изделия будет спинной мозг, а «поверхность» самого рулета – твердой оболочкой. Обычно сверху кондитерское изделие покрывают глазурью. В нашем случае ее роль играет анестетик. То есть препарат действует поверхностно, обволакивая позвоночник, до спинного мозга не доходит, следовательно, и повредить его никак не может. Не может ничего повредить и игла. Хотя бы потому, что она при введении лекарства останавливается очень далеко от «опасного» места. К тому же после введения гибкой трубочки, тончайшего катетера, ее вообще убирают. Катетер подсоединяют к шприцу, и специальный аппарат вводит дозу анестетика. При этом анестезиолог внимательно контролирует процесс и самочувствие роженицы.
Анестезиологи отмечают, что побочные эффекты при эпидуральной анестезии бывают менее чем в 1% случаев. Обычно они обусловлены физиологическими особенностями будущей мамы. Тем не менее у роженицы может снизиться артериальное давление, бывает также, что она чувствует головную боль.
МИФ №4. Такой вид анестезии полностью обездвиживает женщину.
Когда доза обезболивающего препарата подобрана правильно, женщина чувствует свое тело, даже испытывает небольшое давление во время схваток. Роженица может расслабиться. Боли при этом она не чувствует.
МИФ №5. Подобная анестезия замедляет родовую деятельность и не дает тужиться.
После введения обезболивающего препарата женщина чувствует онемение в ногах, они становятся будто ватными, тяжелыми, а схватки – не такими болезненными и почти незаметными. Каждая мышца теперь расслаблена, эмоции постепенно стихают, приходит успокоение. Тут-то и рождается миф о том, что анестезия замедляет роды. Но это не так. Просто из-за того, что нет боли, женщина может не заметить несколько первых схваток. Но так как анестезия влияет не только на мышцы, но и на шейку матки, последняя становится мягче, податливее, благодаря чему начинает быстрее раскрываться. В то же время такого рода анестезия сохраняет ощущение потуг. Так как роженица не чувствует боли, она может сосредоточиться и внимательно слушать, что говорят врач и акушерка, выполнять их команды.
Предок эпидуральной анестезии – анестестезия сакральная, то есть обезболивание в области крестца. Впервые ее предложил в 1901 году М. Кателин во время урологических операций. Но у метода было много побочных действий и непродолжительный эффект. И в 1921 году впервые применили эпидуральную анестезию. В 1938 году ее использовали в гинекологии. Распространения метод не получили, так как в качестве обезболивающего средства использовали кокаин. После изобретения местных анестетиков с 60-х годов прошлого века эпидуральная анестезия стала использоваться намного активнее. Анестезия начинает действовать через 10–20 минут, при разовом применении эффект сохраняется до двух часов. При постоянном поступлении анальгетика возможно обезболивание всего процесса родов.
МИФ №6. При эпидуральной анестезии нельзя контролировать процессы опорожнения кишечника и мочеиспускания.
Да, есть нюансы, связанные с расслаблением всех сфинктеров. Например, возможно самопроизвольное опорожнение кишечника, которое женщина не сможет проконтролировать. Чтобы избежать неудобств, связанных с такой ситуацией, в приемном отделении роженице предлагают сделать очистительную клизму. А внимательная акушерка, чтобы мочевой пузырь регулярно опорожнялся, периодически ставит мочевой катетер. На фоне эпидуральной анестезии он не чувствуется. Как только действие препаратов прекратится, ощущения возвращаются, мочевой пузырь и кишечник снова напоминают о себе, как и прежде.
МИФ №7. При кесаревом сечении общий наркоз предпочтительнее и надежнее эпидуральной анестезии.
Действительно, раньше роженицам делали обезболивание при помощи эндотрахеального наркоза. При этом использовались препараты, влияющие на дыхательный центр малыша и угнетающие работу его нервной системы. Поэтому акушерам приходилось как можно быстрее извлекать ребенка – прежде, чем лекарства могли на него подействовать. У мамы же случались такие осложнения, как парезы кишечника (очень вялое сокращение кишечника), из-за чего скапливались газы, жидкость, усиливались процессы брожения. Благодаря эпидуральной анестезии вероятность таких осложнений сведена к минимуму. А главное, при таком методе обезболивания во время кесарева сечения мама находится в сознании и слышит первый крик своего долгожданного ребенка, видит его с первых минут жизни. Ну не чудо ли это?
Как сообщалось ранее, врачи-акушеры казанского роддома при 16-й горбольнице рассказали о своей работе, опасностях домашних родов и о том, как осмелели отцы, что пришлось оборудовать родзалы для партнёрских родов. Подробнее читайте: «Настоящие роды – это не кино, где схватился за живот и тут же родил».
Читайте также:
