Осложнения перитонеовенозного шунта. Послеоперационное ведение больных с перитонеовенозным шунтом.
Добавил пользователь Дмитрий К. Обновлено: 16.01.2026
Рекомендовано
Экспертным советом
РГП на ПХВ «Республиканский центр
развития здравоохранения»
Министерства здравоохранения
и социального развития
Республики Казахстан
от «12» декабря 2014 года
протокол № 9
Гидроцефалия (от др.-греч.ὕδωρ — вода и κεφαλή — голова), водянка головного мозга — заболевание, характеризующееся избыточным скоплением цереброспинальной жидкости в желудочковой системе головного мозга в результате затруднения её перемещения от места секреции (желудочки головного мозга) к месту абсорбции в кровеносную систему (субарахноидальное пространство) — окклюзионная гидроцефалия, либо в результате нарушения абсорбции — арезорбтивная гидроцефалия. Также встречается гиперсекреторная гидроцефалия, обусловленная избыточной продукцией ликвора.
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Гидроцефалия (вентрикуло-перитонеальное шунтирование).
Код протокола:
Код (ы) МКБ-10:
Q03.0 – Врожденный порок сильвиева водопровода
Q03.1 – Атрезия отверстий Мажанди и Лушки
Q03.8 – Другая врожденная гидроцефалия
Q03.9 – Врожденная гидроцефалия неуточненная
G91.1 – Гидроцефалия обструктивная
G94.0 – Гидроцефалия при инфекционных и паразитарных болезнях
G94.1 – Гидроцефалия при опухолевых болезнях
Дата разработки протокола: 2014 год.
Сокращения, используемые в протоколе:
ВИЧ–вирус иммунодефицита человека
ЖДА – железодефицитная анемия
ИФА – иммуноферментный анализ
КТ –компьютерная томография
МРТ –магниторезонансная томография
ОАК – общий анализ крови
ОАМ – общий анализ мочи
ТМО – твердая мозговая оболочка
УЗИ – ультразвуковое исследование
ЧМТ – черепно-мозговая травма
ЭКГ – электрокардиография
Эхо-КГ – эхокардиография
ЭхоЭГ – эхоэнцефалография
ЭЭГ – электроэнцефалография
Категория пациентов: дети.
Пользователи протокола: нейрохирурги, невропатологи.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
13-15 октября, Алматы, "Атакент"
600 брендов, более 150 компаний-участников из 20 стран.
Новинки рынка стоматологии. Цены от производителей
Классификация
Клиническая классификация [1]
• смешанная форма болезни, при которой процессы продукции ликвора преобладают над процессами его резорбции.
Закрытая гидроцефалия (оклюзионная). Болезнь развивается в результате разобщения ликвороносных путей на различных уровнях. В случае если окклюзия имеет место на уровне межжелудочкового отверстия, наблюдается расширение одного бокового желудочка. Окклюзия на уровне III желудочка приводит к расширению обоих боковых желудочков, а окклюзия на уровне IV желудочка и водопровода мозга (тривентикулярная форма) вызывает расширение боковых и III желудочка. Если же окклюзия имеет место на уровне большой затылочной цистерны, происходит расширение всей желудочковой системы мозга;
Гидроцефалия exvacua. Является следствием уменьшения объёма мозговой паренхимы, наступившего в результате атрофии, при патологических состояниях ЦНС, которые сопровождаются атрофическими изменениями (болезнь Альцгеймера, болезнь Крейтцфельдта-Якоба), или при старении организма (физиологическая норма). Данная форма гидроцефалии не является истинной, поскольку она обусловлена не нарушениями ликвородинамики, а является следствием заполнения спинномозговой жидкостью «свободных» пространств внутри черепа.
По преимущественному накоплению ликвора:
• Внутренняя (желудочковая) гидроцефалия — гидроцефалия, характеризующаяся скоплением ликвора преимущественно в желудочках головного мозга
• Наружная гидроцефалия — гидроцефалия со скоплением ликвора преимущественно в субарахноидальном пространстве
• Общая гидроцефалия — гидроцефалия со скоплением ликвора как в желудочках, так и в субарахноидальном пространстве.
Осложнения перитонеовенозного шунта. Послеоперационное ведение больных с перитонеовенозным шунтом.
Некоторые из этих осложнений упоминались выше:
1. Воздушная эмболия.
2. Диссеминированное внутрисосудпстое свертывание крови.
3. Закупоривание клапана.
4. Инфекция.
5. Подтекание асцитической жидкости в месте расположения клапана и вверх по подкожному каналу, где проходит венозная трубка.
6. Слишком длинная или слишком короткая венозная трубка.
7. Слишком длинная абдоминальная трубка.
8. Асцитическая жидкость не была аспирирована, что приводит к ее массивному поступлению в кровяное русло.
9. Не произведено микробиологическое исследование асцитической жидкости.
10. После удаления жидкости в брюшную полость не введен теплый изотонический раствор для вытеснения и уменьшения количества воздуха в ней.
11. Разрез брюшной стенки выполнен слишком близко к реберной дуге, что приводит к загибу венозной трубки и вызывает дискомфорт.
12. Негерметичное закрытие абдоминального разреза.
Послеоперационное ведение больных с перитонеовенозным шунтом
В послеоперационном периоде необходимо продолжить введение антибиотиков широкого спектра действия. Нужно строго контролировать объем введенной и вьделенной жидкости, включая электролиты. В послеоперационном периоде крайне важно восстановить диурез, чтобы избежать острого отека легких. Диурез должен быть прямо пропорционален количеству асцитической жидкости, поступившей в кровяное русло. Каждые 4—6 ч необходимо применять диуретики. Если наблюдается избыточная экскреция калия, назначают спиронолактон.
Первые 3-4 дня каждые 12 ч взвешивают пациента и один раз в 24 ч измеряют его талию. В течение 10 дней после операции измеряют суточный диурез. Необходимо каждые 4 ч определять гематокрит и один раз в сутки контролировать уровень мочевины и креатинина в сыворотке крови, а также измерять уровень альдостерона. В течение трехдней после операции больной должен находиться в положении на спине. При падении гематокрита ниже 20 больного переводят в сидячее положение.
Через три дня необходимо обеспечить продолжительное умеренное сдавление живота с помощью эластичного брюшного бандажа и начать дыхательные упражнения. Следует проявить бдительность при появлении признаков острого отека легких или диссеминированного внутрисосудпстого свертывания. В последнем случае при появлении пурпуры и геморрагии необходимо немедленно начать лечение гепарином. У некоторых пациентов возможно незначительное повышение температуры тела. При такой температуре не наблюдается признаков инфекции, обычно она нормализуется через несколько дней. Закупоривание клапана легко распознать по появлению повторного асцита, который проявляется увеличением массы тела, быстрым ростом живота, затруднением дыхания, олигурией, гипонатриемией и т. д.
При возникновении такой ситуации необходимо удалить клапан вместе с абдоминальной трубкой и заменить пх другими. Менять венозную трубку обычно нет необходимости. Пациенты с циррозом и асцитом, которым выполнено шунтирование по LeVeen. начинают замечать уменьшение размера талии и массы тела уже в первые 24—48 ч. Обычно это сопровождается увеличением диуреза и уменьшением задержки альдостерона. Состояние пациентов с гепаторенальным синдромом обычно улучшается, а патофизиологические нарушения нормализуются. Спустя несколько дней у пациентов обычно отмечаются улучшение общего состояния, улучшение состояния пищеварения и уменьшение симптомов асцита.
Обычно после наложения шунта LeVeen пациенты выписываются из стационара на 8—15 день.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Перитонеовенозный шунт (шунт Левина)
Перитонеовенозное шунтирование обеспечивает продолжительный лечебный эффект (на многие месяцы) [29]. Оно вызывает увеличение объёма циркулирующей крови путём непрерывного поступления асцитической жидкости из брюшной полости в общий кровоток (рис. 9-8). Увеличение объёма циркулирующей крови подтверждается снижением в плазме уровней ренина, ангиотензина, норадреналина, антидиуретического гормона и ПНФ. Улучшаются кровоснабжение и функция почек.
Эту операцию выполняют под общим обезболиванием на фоне профилактического введения антибиотиков. Брюшную полость дренируют с помощью длинной перфорированной пластиковой трубки, достигающей области таза. Трубку соединяют с реагирующим на изменение давления клапаном, который располагают экстраперитонеально. Он в свою очередь соединен с силиконовой трубкой, которая проходит в подкожном канале от живота до шеи. На шее трубку проводят через внутреннюю яремную вену в верхнюю полую вену. При смещении вниз диафрагмы во время вдоха давление внутрибрюшной жидкости нарастает, в то время как давление в верхней полой вене и в грудной полости падает. Таким образом при дыхании возникает сила, открывающая клапан и засасывающая жидкость в верхнюю полую вену.
Эта операция устраняет асцит на длительное время. Однако число осложнений велико. Периоперационная летальность составляет около 18 % [39], а по некоторым данным, достигает 52 % [56]. Обычно после операции развивается легкая форма ДВС-синдрома, вызванного попаданием в кровь прокоагулянтов и коллагена, содержащихся в асцитической жидкости [6]. ДВС-синдром может протекать тяжело и привести к летальному исходу. Удаление асцита и введение солевых растворов перед шунтированием служат профилактикой осложнений. К ранним осложнениям относятся подтекание асцитической жидкости из операционной раны, кровотечение из варикозно-расширенных вен и отёк лёгких. Позднее развиваются инфекционные осложнения, чаще — эндокардит правых отделов сердца. Несмотря на высокую частоту повторных госпитализаций в связи с нарушением функции шунта, необходимость в них возникает реже, чем при повторных парацентезах. Продолжительность пребывания больного в стационаре зависит от тяжести основного заболевания. Операция противопоказана при гепаторенальном синдроме [13].
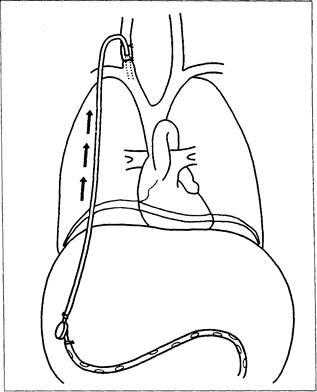
Рис. 9-8. Перитонеовенозный шунт.
В многоцентровом исследовании не выявлено преимуществ шунтирования по Ле Вину по сравнению с парацентезом независимо от применения диуретиков. Эффект лечения через месяц после шунтирования был лучше, но при этом показатель выживаемости оказался ниже. Однако через год эффективность лечения и показатель выживаемости были примерно одинаковыми в обеих группах больных. Наложение перитонеовенозного шунта позволяет быстрее удалить асцитическую жидкость, однако на прогноз заболевания не влияет |63|. Больным циррозом печени группы С по Чайлду операция противопоказана.
Техника установки перитонеовенозного шунта LeVeen. Особенности операции перитонеовенозного шунтирования.
Перед наложением шунта пациенты с циррозом и стойким асцитом должны быть тщательно обследованы. Необходимо корригировать любые водно-электролитные отклонения, полностью исключить вероятность кровотечения, измерить также содержание натрия в моче за 24-часовой период времени и оценить функции почек, сердечно-сосудистой и дыхательной систем. Следует убедиться в стерильности асцитической жидкости. За 24 ч до наложения шунта необходимо начать введение антибиотиков широкого спектра действия.
Хирургическую подготовку кожи живота, грудной клетки и шеи начинают за 24 ч до операции, для того чтобы свести к минимуму вероятность развития инфекционных осложнений в послеоперационном периоде.
Для абдоминального и шейного разрезов рекомендуется использовать местную анестезию. С другой стороны, во время формирования подкожного канала от живота к шее для проведения венозной трубки рекомендуется дать легкий наркоз, поскольку эта часть операции обычно болезненна.

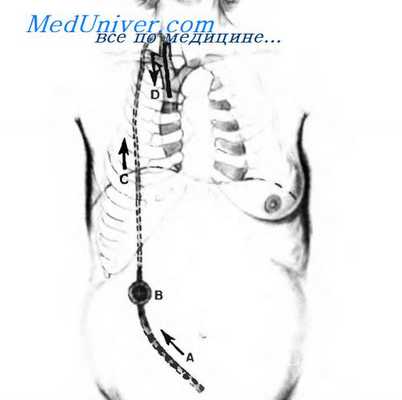
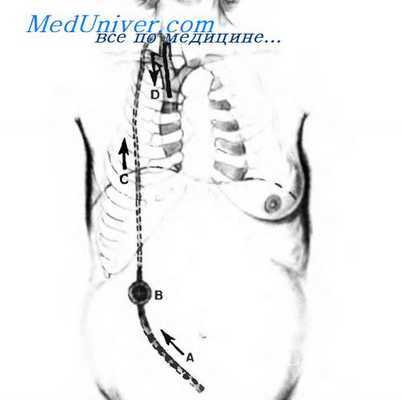
На этом полусхематическом рисунке показано функционирование шунта LeVeen. Стрелки отражают направление, в котором асцитическая жидкость течет из брюшной полости в верхнюю полую вену.
A. Абдоминальная трубка.
B. Однонаправленный клапан.
C. Венозная трубка.
D. Сегмент венозной трубки, введенный в яремную и верхнюю полую вены.
На этом рисунке изображена пациентка с выраженным асцитом, вызванным алкогольным циррозом печени. Пациентка повернута влево с вытянутой и повернутой в ту же сторону шеей. Линиями отмечены места, где будут произведены разрезы для имплантации шунта LeVeen.
1. Выполнен разрез длиной 8 см в точке на 6 см ниже правой реберной дуги, латеральнее прямой мышцы живота. В этом месте будет расположен клапан LeVeen. Не нужно делать разрез близко к реберной дуге: это может вызвать скручивание венозной трубки и боль.
2. На шее выполнен горизонтальный разрез длиной 6 см на расстоянии ширины трех пальцев выше ключицы, с центром, расположенным между грудинной и ключичной головками грудино-ключично-сосцевидной мышцы. Абдоминальная трубка не должна быть длиннее 20 см.

Конец трубки, вводимый в яремную вену, должен достигать дистального конца верхней полой вены как раз над ушком правого предсердия. Длина венозной трубки, вводимой в глубокую яремную и верхнюю полую вены, составляет около 11.5 см. Излишки трубки отрезают и выбрасывают. Длина трубки, введенной в венозную систему, равна расстоянию между местом введения трубки в глубокую яремную вену и вторым ребром. У детей предпочтительнее вводить трубку через подключичную вену, желательно левую, вместо глубокой яремной вены, из-за высокого риска скручивания.
Вмешательство начинают абдоминальным разрезом. После рассечения кожи и подкожных тканей разрез продолжают на наружную косую мышцу живота. Апоневротическую часть этой мышцы рассекают, а мышечную часть расслаивают по ходу волокон. С помощью гемостатического зажима расслаивают также внутреннюю косую мышцу. Не рекомендуется рассекать поперечную брюшную мышцу и поперечную фасцию. На рисунке можно видеть, что наружная косая мышца отведена ретракторами, что позволяет видеть внутреннюю косую мышцу, которую расслаивают.
На дне видна поперечная мышца живота, которую рассекать не нужно.
На рисунке изображены два нерассасывающихся синтетических кисетных шва. Эти кисетные швы включают поперечную мышцу, поперечную фасцию и брюшину. Нежелательно накладывать кисетные швы только на брюшину, поскольку она обычно тонкая и легко рвется под действием натяжения, возникающего из-за асцита и во время проведения иглы через тонкую брюшину. При наложении кисетного шва могут остаться отверстия, через которые будет подтекать асцитическая жидкость.
Кончиком глазного скальпеля в центре внутреннего кисетного шва производят небольшой разрез, достаточный для введения троакара. После поворота пациента налево отверстие в брюшине не приведет к значительному вытеканию асцитической жидкости, поскольку разрез находится в наивысшей части брюшной полости.
Через отверстие в брюшине вводят катетер для аспирации большей части асцитической жидкости. Этим предупреждают поступление большого количества жидкости в кровяное русло, что ведет к гипергидратации и гиперурии с потерей значительного количества натрия и калия. Возможно также развитие острого отека легких и диссеминированного внутрисосудистого свертывания, поскольку асцитическая жидкость содержит вещества, усиливающие свертывание крови.
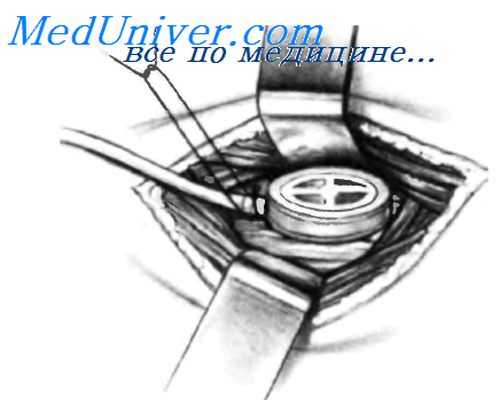
Аспирирующий троакар удален, брюшная полость заполнена теплым изотоническим раствором хлорида натрия, чтобы вытеснить воздух, который мог попасть в брюшную полость в момент ее вскрытия. Наличие воздуха в брюшной полости может привести к воздушной эмболии. После заполнения брюшной полости теплым изотоническим раствором в нее вводят абдоминальную трубку с множественными отверстиями и направляют ее в нижние отделы живота. Длина трубки, введенной в брюшную полость, не должна превышать 20 см, за исключением очень полных пациентов. До введения трубки ее излишки необходимо отрезать и удалить. Если трубка длиннее 20 см, она может вызывать явления дискомфорта.
Трубка введена в брюшную полость, наружный и внутренний кисетные швы завязаны, снаружи брюшной полости оставлен клапан. Для лучшей фиксации клапана после завязывания кисетного шва свободные концы нитей завязывают вокруг венозной трубки.
На рисунке можно видеть, что свободные концы кисетного шва завязаны вокруг венозной трубки в месте ее выхода из клапана. Концы внутреннего кисетного шва уже завязаны, а концы наружного— еще нет.
Изогнутым гемостатическим зажимом делают отверстие в наружной и внутренней косых мышцах на 4 см выше линии, где они были расслоены. Затем конец венозной трубки захватывают зажимом, чтобы провести его через мышцы и расположить в подкожной ткани верхней части раны. Позже эта венозная трубка будет проведена через подкожный канал к шее.
Перитонеовенозный шунт LeVeen. Описание особенностей перитонеовенозного шунта.
До недавнего времени единственным методом лечения рефрактерного к лекарственной терапии асцита, вызванного циррозом печени, было портокавальное шунтирование. Однако портокавальное шунтирование приводило к высокой смертности из-за частых осложнений, обусловленных энцефалопатией и усугублением печеночной недостаточности.
В настояшее время, благодаря эффективности современных диуретических и антиальдостероновых препаратов в сочетании с низкосолевой диетой, преобладающее большинство пациентов с асцитом, вызванным циррозом, поддается лечению. Прежде чем подвергать пациента оперативному вмешательству по поводу асцита, вызванного циррозом печени, всегда необходимо попытаться провести активное медикаментозное лечение в течение по крайней мере двух недель. В 1974 г. Harry LeVeen разработал перитонеовенозный шунт с однонаправленным клапаном, который позволяет асцитической жидкости течь из брюшной полости в венозную систему.
Этот клапан устроен таким образом, что открывается при внутрибрюшном давлении, превышающем 3 см вод. ст. (т.е. когда оно превышает внутригрудное и центральное венозное давление). При повышении центрального венозного давления клапан закрывается.
Без сомнения, шунт LeVeen — искусное изобретение, способствующее уменьшению симптомов асцита. Однако, когда пациенты, получающие медикаментозное лечение, перестают отвечать на диуретики, возникает опасность тубулярного некроза. В этой ситуации наложение шунта не дает эффекта. С другой стороны, есла у пациентов с гепаторенальным синдромом не применить шунтирование, также может развиться тубулярный некроз. Иногда эти две ситуации трудно различить. Важным отличительным признаком может быть концентрация натрия в моче.
Несмотря на кажущуюся простоту, перитонеовенозный шунт может приводить к многочисленным осложнениям, возникающим при его наложении и в послеоперационном периоде. Среди этих осложнений могут быть: инфекция, тромбоз, диссеминированное внутрисосудистое свертывание крови, воздушная эмболия и т. п. Частота этих и других осложнений значительно снижается, если строго следовать инструкциям LeVeen и его сотрудников, которые накопили огромный опыт. С той же целью, что и клапан LeVeen, используют другие перитонеовенозные клапаны, например шунт Denver.
Сравнительное исследование клапанов LeVeen и Denver, выполненное Fulenwider и его коллегами, показало, что клапан LeVeen превосходит клапан Denver, хотя при их использовании длительность жизни пациентов после операции не отличается. Автор имеет опыт работы исключительно с шунтом LeVeen. Перитонеовенозный шунт можно также использовать для лечения асцита, вызванного другими причинами, например, асцита при злокачественных опухолях. Однако онкологическим больным перитонеовенозный клапан накладывают крайне редко, обьгано при раке яичника.
Асцитическая жидкость, продуцируемая карциномой, часто содержит опухолевые клетки, способные образовывать колонии. Это приводит к тому, что шунт становится фактором распространения опухолевых клеток через кровяное русло.
Единственной альтернативой лечению цирроза печени и его осложнений является трансплантация печени. В случаях, когда трансплантацию выполнить нельзя, перитонеовенозный шунт может быть временным решением для уменьшения симптомов, от которых страдают пациенты, что делает остаток их жизни менее мучительным. Шунт улучшает состояние пищеварения и снижает дыхательные расстройства, вызванные повышением внутрибрюшного давления с его гемодинамическими последствиями. Шунт также улучшает способность пациентов к передвижению и т.д.
По понятным причинам шунт не следует накладывать пациентам с перитонитом. С другой стороны, необходимо отметить, что клиническая картина перитонита не всегда очевидна у пациентов, имеющих асцит. Для подтверждения этого диагноза необходимо обязательно выполнить пункцию брюшной полости с удалением асцитической жидкости, а также с ее последующим цитологическим и бактериологическим исследованием. При наличии мутной жидкости следует заподозрить перитонит, даже если у пациента нет его явных симптомов. Пациентам с кровотечением из варикозно расширенных вен пищевода или имевшим такое кровотечение в анамнезе шунт накладывать не следует, если предварительно не проведено лечение варикоза.
Пациенты с тубулярным некрозом также не могут быть кандидатами на проведение шунтирования. С другой стороны, как уже упоминалось, пациентам с гепаторенальным синдромом наложение шунта обьгано приносит пользу. Как правило, шунтирование не выполняют пациентам с билирубинемией свыше 100 мг/л.
Читайте также:
