Отравление нейротоксином змеи и его лечение
Добавил пользователь Alex Обновлено: 25.01.2026
Лечение при укусах ямкоголовых змей
Davidson и соавт. и Sutherland предложили алгоритмы оценки и лечения интоксикаций, вызванных североамериканскими ямкоголовыми. Начальную дозу поливалентного антитоксина против яда ямкоголовых вводят в зависимости от тяжести симптомов. Willis Wingert на основе накопленного в США опыта предложил следующие рекомендации по лечению интоксикаций, обусловленных змеиным ядом.
Первый этап — определение отправных физиологических данных:
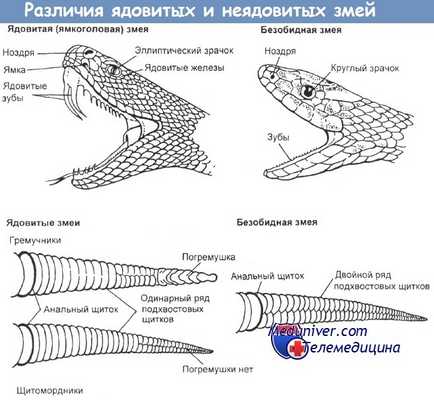
1. Идентификация (если это возможно) укусившей змеи; как минимум — дифференциация ядовитого вида и безобидного с учетом формы головы и зрачков, присутствия характерных "клыков" и "погремушки" на хвосте.
2. Оценка размеров змеи.
3. Определение обстоятельств укуса.
4. Быстрая оценка симптомов: следы зубов, местные отеки экхимоз, парестезия (рта, скальпа), фасцикуляция, кровотечение. Определение жизненно важных показателей, особенно кровяного давления.
5. Взятие крови на клинический анализ, подсчет тромбоцитов, определение факторов свертывания (протромбиновое и частичное тромбопластиновое время, уровень фибриногена, время кровотечения), белка сыворотки, группы крови и перекрестной совместимости, мочевинного азота.
6. Взятие мочи на анализ. Проба на кровь и белок.
7. Измерение окружности укушенной конечности на уровне отека и на 10 см проксимальнее его.
8. Госпитализация, по возможности, в отделение интенсивной терапии. Остальные этапы относятся к госпитализированному пациенту.
Второй этап — определение тяжести интоксикации.
- Нулевая: отсутствие местных и системных реакций (наблюдается примерно в 20 % случаев).
- Минимальная: отек в месте укуса без системных реакций.
- Умеренная: отек, распространяющийся за зону укуса с некоторыми системными реакциями и/или изменениями лабораторных показателей. Укус крупной змеей.
- Тяжелая: выраженная местная реакция с быстро прогрессирующим отеком, тяжелые субъективные симптомы, падение кровяного давления, кровотечение, заметные изменения лабораторных показателей.
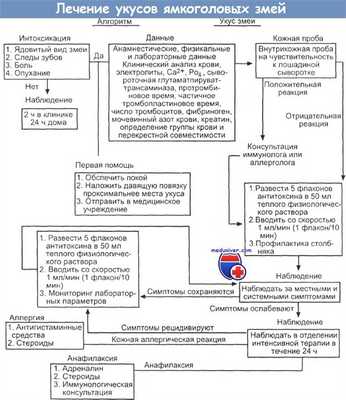
Третий этап — проведение кожной пробы на чувствительность к лошадиной сыворотке в соответствии с инструкциями по применению антитоксина (примечание: эта проба не всегда надежна.)
Четвертый этап — разведение антитоксина (количество см. ниже) и добавление его к 300 мл 0,5 н. физиологического раствора. При тяжелой интоксикации вливание производят сразу в обе конечности — в одну антитоксин, в другую — поддерживающие препараты. (Примечание: антитоксин растворяется плохо. Нужно нагреть разбавитель и сильно встряхнуть флакон.) Примечание: при гипотензии надо вводить плазмозаменитель, а не раствор кристаллоидов.
Пятый этап — адекватное количество антитоксина вводят внутривенно за 2 ч, оно зависит от тяжести интоксикации. Если она нулевая — антитоксин не вводится; минимальная — 5 флаконов; умеренная — 10 флаконов; тяжелая — 15 флаконов; у детей дозировка выше. При укусах мохавского гремучника (C.scutulatis) вводят 10 флаконов.
Шестой этап — мониторинг прогрессирования интоксикации:
1. Каждые 30 мин измеряют масштабы отека.
2. Определяют жизненно важные показатели, как указано выше, но при умеренной и тяжелой интоксикации — минимум каждые полчаса.
3. Среди лабораторных показателей особого внимания требуют уровень сывороточного белка (снижение на 10'Yo считается значительным), гематокрит и количество тромбоцитов.
Если припухлость продолжает прогрессировать через 2 ч после введения исходной дозы антитоксина, повторять его вливание, увеличивая дозу на 5 флаконов каждый час до стабилизации симптомов.

Седьмой этап — поддержание жизненно важных функций, кислородотерапия, вспомогательное дыхание. При шоке переливание крови или введение плазмозаменителей (но не растворов кристаллоидов).
Восьмой этап — введение антибиотиков широкого спектра действия, например ампициллина, амоксициллина или цефаклора, если на месте укуса сделан разрез или произведено отсасывание.
Девятый этап — введение противостолбнячного анатоксина или человеческого антитоксина по показаниям.
Десятый этап — наложить на пострадавшую конечность шину в функциональном положении; укушенную руку держать на уровне сердца.
Одиннадцатый этап — консультация со специалистом.

Двенадцатый этап — избегать следующих веществ и процедур:
1) любых надрезов (в месте укуса, на отечной конечности и т. п.);
2) стероидов;
3) антигистаминных средств;
4) жгутов;
5) наркотиков;
6) любой криотерапии.
Примечание: у многих пострадавших от змеиных укусов в крови обнаруживается высокое содержание алкоголя и других психоактивных веществ, что осложняет лечение.
В Австралии Sutherland рекомендует давящую повязку и иммобилизацию.
а) Антитоксины. Антитоксины исследованы относительно слабо, и необходима их дальнейшая клиническая оценка, однако их эффективность как средства устранения гемостатиче-ских аномалий и шока убедительно доказана. Стандартные антитоксины купируют главным образом постси-наптическую нейротоксичность. Против нефропатии и местного некроза они обычно бессильны. По имеющимся данным, при лечении постсинаптических нефроток-сичных эффектов помогают антихолинэстеразы (например, хлорид эдрофония — тензилон).
Пострадавшему могут быть рекомендованы механическая вентиляция легких, диализ и хирургическое вмешательство. В таблицах на этой странице сайта обобщены некоторые рекомендации по антитоксиновой терапии змеиных укусов, описано применение поливалентного антитоксина на ямкоголовых змей.
Sutherland предлагает за 10 мин до введения антитоксина делать подкожную инъекцию адреналина для снижения вероятности и тяжести немедленной отрицательной реакции на лошадиную сыворотку. По поводу использования антигистаминных средств с профилактической целью высказываются сомнения.
б) Аллергия на змеиный яд. Аллергия на змеиный яд встречается нечасто. Человек сенсибилизируется к содержащемуся в нем белку во время укусов, поэтому особому риску подвергаются змееловы. По тяжести аллергия сходна с вызываемой пчелиным ядом и чревата летальным исходом. Профилактика заключается в предупреждении контакта с любыми змеями, поскольку в яде разных видов могут присутствовать одинаковые антигены.
Десенсибилизация на сегодняшний день невозможна в связи со сложностью состава и высокой токсичностью змеиных ядов. Анафилактическую реакцию лечат антитоксином против яда данной змеи и парентеральным введением адреналина. Антитоксин надо вливать быстро, чтобы он поскорее нейтрализовал аллергенный белок яда. Дополнительный эффект могут дать стероиды и пероральные антигистаминные препараты.
Клинические контролируемые исследования не подтвердили пользы электрошока при лечении укусов и ужалений ядовитых видов, и 9 апреля 1990 г. Управление США по контролю за качеством пищевых продуктов, медикаментов и косметических средств (FDA) запретило использование этого метода при такого рода поражениях. У одного из пациентов с интоксикацией ядом животного электрошок вызвал потерю сознания и недержание мочи.
Проводятся экспериментальные исследования очищенного иммуноглобулина G и фрагментов антител к змеиному яду. Гипербарическая кислородотерапия изучалась на животных как важный метод лечения индуцированного укусом гремучника поражения тканей и мионекроза. Судя по результатам исследований на кроликах, применение этой процедуры вместе с антитоксином не облегчает мышечный некроз, вызванный ядом техасского гремучника (Crotalus atrox), если сравнивать с результатами одной лишь антитоксиновой терапии. На людях подобных контролируемых испытаний не проводилось.
в) Лабораторные данные. Разработан метод твердофазного иммуноферментного анализа (ELISA) для выявления антигенов европейских гадюк. Пределы его чувствительности составляют 7— 2 нг/мл яда асписовой гадюки (Vipera aspis) в сыворотке и моче.


Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Отравление нейротоксином змеи и его лечение
Лечение проявлений интоксикации от укуса змеи - змеиный антитоксин
Лечение ранних проявлений интоксикации (перед доставкой пострадавшего в клинику):
1. Страх: моральная поддержка, седативные средства (хлорпромазин или другие транквилизаторы).
2. Боль: ацетаминофен перорально.
3. Рвота (быстро появляется после укусов аспидовых, австралийских змей, морских змей и гадюковых): положить больного на бок головой вниз; хлорпромазин в дозе 25—50 мг (взрослым), 1 мг/кг (детям) перорально, инъекция или суппозитории.
4. Анафилаксия (через несколько минут при укусах некоторых видов Vipera и австралийских "аспидов"): адреналин; при гипотензии — положить головой вниз; при бронхоспазме, одышке, цианозе — кислород. При тяжелых аллергических реакциях применяют Н1-блокаторы.
5. Вазовагальный обморок: положить укушенного головой вниз.
6. Глазодвигательный, дыхательный паралич (может начаться в первые 1—2 ч). Сначала затрудненная фокусировка взгляда, ощущение тяжести век, затем наружная офтальмоплегия, невозможность раскрыть рот, высунуть язык, говорить и глотать. Паралич в области челюстей и языка может привести к обструкции верхних дыхательных путей и аспирации. Паралич дыхательной мускулатуры чреват дыхательной недостаточностью.
Пациента кладут на бок, вставляют в рот распорку и, если есть, пероральную трубку; при цианозе дают кислород; искусственное дыхание "рот в рот" или "рот в нос" может спасти жизнь; если пациент без сознания и пульс на бедренных или сонных артериях не прощупывается, надо немедленно начать наружный массаж сердца и искусственное дыхание "рот в рот".
б) Медицинская помощь в медпунктах, диспансерах, клиниках и т.п.. Сначала необходимо ответить на приведенные ниже предварительные вопросы:
1. В какую часть тела нанесен укус?
2. Сколько времени прошло с момента укуса?
3. Можно ли определить вид укусившей змеи (она принесена или есть ее точное описание). Иногда обстоятельства укуса позволяют ограничить круг подозреваемых рептилий. Если человек укушен, когда спал в деревянном доме в Южной Азии, речь идет, скорее всего, о крайтах (род Bungarus); там же ловил рыбу в реке — о кобрах; на плантации в Юго-Восточной Азии — о гладком (островном) щитоморднике (Calloselasma rhodostoma); на рисовом поле — о цепочной гадюке (Vipera russelli).
в) Анамнез развития симптомов. Симптомы системной интоксикации — рвота, обморок, боль и слабость в мышцах, боль в животе, кровотечение.
г) Осмотр. Быстрое развитие местной припухлости, болезненности при нажатии, увеличение лимфатических узлов: гадюко-вые, азиатские кобры. Однако у 9—18 % пострадавших от укуса цепочной гадюки (Vipera russelli) в Шри-Ланке и Бирме местной припухлости не заметно. Место укуса нейротоксичных видов (морских змей, крайтов, австралийских аспидовых) почти не опухает.
Кровотечение из десен, шок, птоз, слабость дыхательной мускулатуры (измерение ртутным манометром или сфигмоманометром максимальной скорости выдоха, жизненной емкости легких или давления выдоха), кома, болезненность мышц, их сопротивление пассивному растяжению, тризм и острый некроз скелетных мышц отмечаются при укусах морских змей, некоторых австралоазиатских аспидовых и цепочной гадюки (V russelli) в Шри-Ланке и на юге Индии.
В последнем случае наблюдаются также олигурия и массивный внутрисосудистый гемолиз (окрашивание мочи в черный цвет). В моче обнаруживается миоглобин. Развивается тяжелая гипофибриногенемия: кровь продолжает вытекать из трубочки в течение 20 мин.
Каждый час надо проверять:
1) ясность сознания;
2) наличие или отсутствие птоза;
3) частоту и ритм пульса;
4) кровяное давление;
5) частоту дыхания;
6) масштабы локального опухания;
7) появление новых симптомов.

д) Антитоксиновая терапия при укусе змеи. Ее нельзя применять во всех случаях без разбора по указанным ниже причинам.
1. Все имеющиеся в продаже антитоксины в принципе могут вызвать серьезную сывороточную реакцию.
2. Антитоксин нужен не всегда; многих пострадавших доставляют в медучреждение после укусов неядовитых змей, а укусы ядовитых видов не обязательно вызывают интоксикацию.
3. Антитоксин обладает определенным диапазоном специфичной или параспецифичной нейтрализующей активности и бесполезен в случае попадания в организм ядов, не соответствующих этому диапазону. Для некоторых ядовитых змей (например, Bungarus candidus в Юго-Восточной Азии) специфичных антитоксинов не разработано.
4. Антитоксины дороги, всегда дефицитны и недолго хранятся.
- Показания к использованию антитоксина:
А. Системная интоксикация.
1. Гемостатические аномалии: спонтанное системное кровотечение (например, из десен, носа), коагулопатия (например, несвертывающаяся кровь, увеличенное время свертывания, повышенный уровень продуктов распада фибриногена, тромбоцитопе-ния).
2. Сердечно-сосудистые аномалии: шок, гипотензия, аномальная электрокардиограмма, аритмия, сердечная недостаточность, отек легких.
3. Нейротоксичность.
4. Генерализованный острый некроз скелетных мышц.
5. Нарушенное (по любой причине) сознание.
6. У пациентов с явными признаками местной интоксикации на существенную системную интоксикацию указывают следующие симптомы: нейтрофильный лейкоцитоз, повышенный уровень креатинфосфокиназы и аминотрансфераз, гемоконцентрация, уремия, гиперкреатинемия, олигурия, гипоксемия, ацидоз и рвота.
Б. Тяжелая местная интоксикация. Местное опухание, охватывающее более половины укушенной конечности или сочетающееся с обширным образованием пузырей или внутренним кровоизлиянием, особенно при укусах змей, яд которых вызывает местный некроз (например, многих гадюко-вых, азиатских кобр). С высоким риском некроза связаны также укусы в пальцы.
- Противопоказания к применению антитоксина. Абсолютных противопоказаний к применению антитоксина у пациентов с опасной для жизни системной интоксикацией нет. Однако у лиц с атопическим анамнезом (астма, сенная лихорадка, весенний конъюнктивит, экзема, пищевые и лекарственные аллергии) и наблюдавшейся ранее повышенной чувствительностью к лошадиной антисыворотке высок риск тяжелых отрицательных реакций.
Избежать или ослабить их иногда позволяет подкожное введение адреналина и внутривенное — антигистаминных средств и кортикостероидов. Быстрая десенсибилизация не рекомендуется.
- Время применения антитоксина. Применять при первых признаках системной или тяжелой местной интоксикации. Средние интервалы между моментом укуса и смертью следующие:
азиатские кобры — 8 ч (12 мин — 120 ч);
Bungarus caeruleus —18 ч (3—63 ч);
Vipera russelli — 3 сут (15 мин — 264 ч);
Echis carinatus — 5 сут (25 ч — 41 сут).
Вводить антитоксин почти никогда не поздно: он помогал, когда после укусов морских змей проходило 2 сут, а после укусов Echis carinatus — более 10 сут.
- Специфичность антитоксина. Оптимальный вариант — моноспецифичный антитоксин. Если вид змеи определить не удается, может помочь полиспецифичный препарат.
- Введение. Антитоксин вводят внутривенно 5 мл/мин или делают вливание в течение 30—60 мин разведенного в изотоническом физиологическом растворе препарата. Место прокола вены окружают давящей повязкой. Инъекция антитоксина непосредственно в следы змеиных зубов, скорее всего, неэффективна и, кроме того, болезненна.
- Дозировка. Детям назначают такую же дозу антитоксина, что и взрослым.
- Реакция на антитоксин: время возможной реакции:
а) Нейротоксичность: медленно.
б) Сердечно-сосудистые эффекты (гипотензия, брадикардия): 10—20 мин.
в) Остановка спонтанного системного кровотечения: 15— 30 мин.
г) Восстановление свертываемости крови: 1—6 ч. д) Если тяжелые сердечно-сосудистые или нейротоксические симптомы держатся более 30 мин или кровь не свертывается более 6 ч после введения первой дозы, это же количество антитоксина вводят повторно.
- Аллергические реакции на антитоксин:
1. Ранние реакции. Развиваются через 10—60 мин после начала внутривенного введения. Кашель, тахикардия, зуд (особенно на скальпе), крапивница, жар, сердцебиение, тошнота, рвота, головная боль. Более чем у 5 % пациентов после ранних реакций развиваются симптомы тяжелой системной анафилаксии: гипотензия, бронхоспазм, ангионевротический отек. Известны летальные исходы.
Лечение: адреналин подкожно: 0,5—1,0 мл 0,1 % раствора (1:1000) взрослым; 0,01 мг/кг детям. В особо тяжелых случаях ту же дозу вводят внутримышечно, а при сердечной реанимации — путем медленной внутривенной или даже внутрисердечной инъекции. Затем применяют антигистаминные средства (например, хлорфенирамина малеат — 10 мг взрослым, 0,2 мг/кг детям).
2. Пирогенные реакции. Развиваются через 1—2 ч после начала антитоксиновой терапии. Озноб, сужение кожных сосудов, гусиная кожа, дрожь. Резкое повышение температуры тела. Потение, рвота, понос. Лечение: положить больного на спину, понизить температуру вентилятором, протиранием влажной губкой, охлаждающим одеялом или жаропонижающими средствами, например ацетаминофеном (5 мг/кг перорально, в суппозиториях или через назогастральную трубку).
3. Поздние реакции (по типу сывороточной болезни). Развиваются примерно через 7 сут после лечения (5—24 сут). Лечение: антигистамины могут купировать относительно слабую реакцию, стероиды иногда помогают в более тяжелых случаях.
е) Вспомогательное лечение при интоксикации от укуса змеи:
- Местная интоксикация:
1. Вторичная инфекция: профилактика пенициллином, эритромицином или ударной дозой столбнячного анатоксина.
2. Обработка раны антисептиком.
3. Волдыри можно осушить тонкой стерильной иглой.
4. Пострадавшую конечность держат в максимально комфортном положении.
5. Рану часто осматривают для выявления возможных признаков некроза.
ж) Синдромы повышения внутрикомпартментного давления. Сильная боль, слабость мышц, находящихся в данном компартменте, боль при пассивном растяжении мышц; гиперестезия кожи, иннервируемой нервами, проходящими через компартмент; явная напряженность компартмента. Прощупываемость дистального артериального пульса не исключает внутрикомпартментной ишемии.
Внутрикомпартментное давление выше 45 мм рт.ст. (60 см вод.ст.) сочетается с высоким риском ишемического некроза и может считаться показанием к фасциотомии. Эта операция не всегда спасает пораженные мышцы. Фасциотомию нельзя применять, пока с помощью антитоксина не восстановлена свертываемость крови.
з) Гемостатические нарушения. После применения специфического антитоксина можно ввести свежую цельную кровь, свежезамороженную плазму, криопреципитаты (содержащие фибриноген, фактор VII, фибронектин, факторы V и XIII) или концентраты тромбоцитов. В связи с неизбежным риском Burgess и Dart рекомендуют использовать кровепродукты при интоксикациях ядом ямкоголовых змей, только если антитоксин не помогает против активного кровотечения или специфических аномалий свертывания.
Способность гепарина и эпсилон-аминокапроновой кислоты ускорять выздоровление окончательно не доказана.
и) Нейротоксические эффекты — глазодвигательный и дыхательный параличи. Обеспечить проходимость дыхательных путей: положить пострадавшего на бок головой вниз, вставить в рот распорку, трубку, провести по показаниям трахеостомию и манжеточную эндотрахеальную интубацию. В течение многих недель может требоваться ручная или механическая вентиляция.
- Антихолинэстеразы. Простигмин не купировал паралитический эффект при укусах южноамериканских змей. Клиническая реакция более вероятна, если в яде преобладает постсинаптический нейротоксин. Всем пациентам с нейротоксическими симптомами полезна пробная терапия "Тензилоном" (Эдрофонием), как при подозрении на тяжелую миастению (см. раздел "Филиппины").
1. Атропина сульфат (0,6 мг взрослым; 50 мкг/кг детям) внутривенно для подавления неприятных мускариновых эффектов повышенной секреции ацетилхолина и спастических болей в животе.
2. Эдрофония хлорид (10 мг взрослым; 0,25 мг/кг детям) внутривенно: сначала 2 мг, затем после оценки эффекта в течение 45 с еще 8 мг.
3. Измеряют продолжительность ретракции века при взгляде вверх, максимальное межзубное расстояние при раскрывании рта, давление форсированного выдоха и жизненную емкость легких.
4. Если пациент адекватно реагирует, продолжают лечение метилсульфатом неостигмина (50—100 мкг/кг) и сульфатом атропина (15 мкг/кг) путем подкожных инъекций каждые 4 ч или непрерывного внутривенного вливания. Если больной может глотать таблетки, ему дают неостигмин (начальная взрослая доза 15 мг 4 раза в день) или пиридостигмин (начальная взрослая доза 60 мг 4 раза в день) с атропином (0,6 мг 2 раза в день) или гидрохлоридом пропантелина (15 мг 2 раза в день).
к) Генерализованный острый некроз скелетных мышц. Некоторые змеиные яды содержат фосфолипазу А2 с пресинаптическим нейротоксичным действием и способны индуцировать генерализованный распад скелетной мускулатуры, приводящий к миоглобинемии, миоглобинурии, гиперкалиемии, гиперфосфатемии и гипокальциемии. Уровень креатинфосфокиназы и аспартатаминотрансферазы при этом бывает сильно повышен.
Иногда наблюдаются генерализованная болезненность мышц при надавливании, боль при их пассивном растяжении, генерализованная слабость и тризм в сочетании с темной красноватой, буроватой или черной мочой. Для предупреждения миоглобинурической нефропатии взрослым вводят 25 г маннитола и 100 мэкв бикарбоната натрия в 1 л 5 % раствора декстрозы (вливание в течение 4 ч) при мониторинге центрального венозного давления и диуреза.
Если диурез отсутствует, продолжают лечение фуросемидом: 240 мг внутривенно в течение 15 мин. Введение маннитола потенциально опасно из-за гипонатриемии, перегрузки организма жидкостью и гиперкалиемии; бикарбонат может усилить гипокальциемию.
л) Гипотензия и шок. Меры: специфичный антитоксин, плазмозаменитель, положение больного с ногами выше головы, мониторинг центрального венозного давления или давления в легочной артерии (катетер Свана—Ганца), частое измерение системного кровяного давления. Если состояние не улучшается, применяют дофамин.
м) Почечная недостаточность. Определяют диурез и жидкостный баланс. Если диурез ниже 400 мл/сут, вводят уретральный катетер и осуществляют мониторинг центрального венозного давления (ЦВП). Можно применить осторожную регидратацию изотонической жидкостью для повышения ЦВП до 3 см вод. ст. с последующим назначением 100 мг фуросемида внутривенно и, наконец, дофамина (2,5 мкг/кг в 1 мин) путем непрерывного вливания в центральную вену. Если таким способом повысить диурез не удается, рассматривают вариант диализа.
н) Офтальмия, вызванная змеиным ядом. "Плюющие" кобры (Naja.naja sputatrix, N.n.philippinensis, N.n.sumatrana, N.n.sumarensis) водятся в Таиланде, Малайзии, Индонезии и на Филиппинах. У пострадавшего промывают глаз от яда большим количеством воды. Если поражена роговица, проводят соответствующее лечение. Бывают полезны местные антимикробные обработки тетрациклином или хлорамфениколом и повязка с подушечкой на закрытый глаз.
о) Лечение осложнений интоксикации, обусловленной змеиным ядом. Коагулопатия — антитоксиновая и заместительная терапия (например, свежезамороженная плазма только при угрожающем жизни кровотечении). Гепариновая терапия опасна.
Паралич — пресинаптические нейротоксины (например, коричневых змей, тигровых змей, тайпанов, речного тропидехиса, медноголовых змей). Антитоксин помогает, только если вводится до развития тяжелого паралича, устранить который он вряд ли способен. Постсинап-тические нейротоксины (например, смертельно опасных змей) — антитоксин может несколько облегчить паралич; по-видимому, полезны антихолинэстеразы.
Почечная недостаточность — наблюдается за диурезом, инфузионная терапия, нормализация центрального венозного давления.
Миолиз — наблюдение за возможным развитием мио-глобинурии и гиперкалиемии; физиотерапия при ранних контрактурах.
Учебное видео первой и неотложной помощи при укусе змеи
Укусы змей. Отравления при укусе змеями. Яды змей.
Яды змей, попадающие при укусе в организм человека, подразделяются на две группы: нейротоксические (кобра, семейство аспидов) и влияющие на свертывающую систему (гадюка, гюрза, щитомордник).
Поражения нейротоксическими ядами.
На месте укуса отмечается боль, чувство онемения и парестезии, быстро распространяющиеся на всю пораженную конечность, затем развивается головокружение, артериальная гипотензия, чувство онемения в области лица, языка, нарушение речи и глотания (особенно жидкости), неустойчивая походка, невозможность стоять и ходить. Дыхание вначале учащается, затем частота дыхания прогрессивно снижается (паралич дыхательной мускулатуры и угнетение активности дыхательного центра). На ЭКГ регистрируются экстрасистолия, атриовентрикулярная блокада различной степени, инверсия зубца Т (проявление кардиотоксического эффекта).
Попадание яда в кровеносный сосуд может привести к летальному исходу в течение 10-20 минут после укуса.
При внутрикожном укусе выраженная интоксикация развивается через 1-4 часа и длится 24-36 часов.
Поражение ядами, влияющими на свертывающую систему крови.

Сразу после укуса возбуждение у больных сменяется резкой слабостью, бледностью кожных покровов, головокружением, тахикардией, артериальной гипотензией.
В месте укуса обнаруживаются две глубокие колотые ранки. В первые минуты локально развивается гиперемия, затем отечность и петехиальные геморрагии. При легкой форме отравления общетоксические явления выражены слабо, преобладают местная отечно-геморрагическая реакция.
Постепенно укушенная конечность становится все более и более отечной, кожа начинает лосниться, приобретает багрово-синюшный цвет, покрыта петехиями и пятнистыми кровоподтеками с образованием пузырей с серозно-геморрагическим содержимым, а в месте укуса образуются некротические язвы. В пораженной конечности возникают лимфангит и флеботромбоз, увеличиваются регионарные лимфатические узлы. Мягкие ткани в области укуса подвергаются массивному геморрагическому пропитыванию (объем крови иногда достигает 2-3 литров).
Нарушение свертывающей системы крови проявляется кровоизлияниями в серозные оболочки, носовыми, желудочно-кишечными кровотечениями, развитием глубокой гипокоагуляции.
Состояние больного значительно ухудшается, развивается клиническая картина тяжелого шока, сопровождающегося синдромом ДВС и выраженной постгеморрагической анемией.
Интенсивная терапия укусов змей.
В первую очередь пострадавшему необходимо обеспечить покой и иммобилизацию пораженной конечности (наложение лонгеты или фиксирующей повязки). Следует избегать движении пораженной конечностью, так как в этом случае усиление лимфотока способствует ускорению поступления яда в общую циркуляцию. Противопоказано прижигание места укуса, обкалывание любыми препаратами, нанесение разрезов. Нецелесообразным является и наложение жгута выше места укуса, так как эта манипуляция приводит к усилению деструктивных и геморрагических нарушений, а также существенно увеличивает риск "турникетного" шока.
Специфическим методом терапии укусов змей является использование сьюороток типа "анти-гюрза" и "анти-гадюка".
Сыворотку вводят подкожно (по Безредко): вначале 0,1 мл, при отсутствии реакции через 10-15 минут - 0,25 мл, затем всю оставшуюся дозу. При интоксикации легкой степени вводят 1-2 дозы, при тяжелой -4-5 доз, при крайне тяжелой степени интоксикации сыворотка вводится внутривенно, разведенной на изотоническом растворе хлорида натрия.
Во избежание аллергических реакций предварительно необходимо назначение 60-90 мг преднизолона.
Укусы ядовитых змей
Укусы ядовитых змей – это сочетанное поражение биологическими ксенобиотиками и инфекционными агентами, содержащимися на клыках животного. Проявления включают боль, отечность, некроз, выделение кровянистой жидкости. Системные признаки – гиперкоагуляция или геморрагический синдром, тахикардия, рвота, головокружение, параличи или парезы, нарушение сознания. Комплекс симптомов зависит от вида змеи. Диагностика производится на основании признаков (характерных ранок), анамнеза. Лабораторные методы имеют вспомогательное значение. Первая помощь предусматривает иммобилизацию конечности, удаление токсиканта, асептическую повязку. Специфическая терапия – поливалентная сыворотка.
МКБ-10
Общие сведения
По информации ВОЗ, ежегодно в мире регистрируется около 5 миллионов случаев интоксикации змеиным ядом. Количество смертей варьируется от 94 до 125 тысяч. Число людей, которые после нападения пресмыкающегося подверглись ампутации конечности или имеют другие неустранимые последствия, достигает 400 тысяч. Укусы ядовитых змей встречаются во всем мире, кроме зон вечной мерзлоты. Они максимально распространены в странах Юго-Восточной Азии и Африки, где обитает наибольшее количество видов животного. На территории государств бывшего СНГ насчитывается 10 опасных для человека видов. В группу риска по отравлению биологическими токсикантами входят охотники, рыболовы, сборщики ягод, маленькие дети, земледельцы, жители деревень.
Причины
Укусы ядовитых змей возникают преимущественно при случайном контакте, когда человек наступает на животное или ставит ногу в непосредственной близости от него. Пресмыкающееся воспринимает это как попытку нападения и предпринимает меры к собственной защите. Прокусить толстый ботинок или сапог оно неспособно, поэтому травмы происходят только у людей, передвигающихся в легкой обуви или делающих это босиком. Другие возможные причины:
- Отлов. Высокому риску подвергаются специалисты, отлавливающие пресмыкающихся для получения от них яда или с гастрономической целью. Нападение становится возможным при нарушении техники безопасности, неправильной технологии поимки животного. Подобные случаи наиболее распространены в африканских странах, где змей ловят даже голыми руками.
- Уход. Поражение змеиным ядом возникает при содержании опасных пресмыкающихся в террариумах. Укус обычно случается во время уборки, когда владелец вынужден перемещать животное, иным образом контактировать с ним. Опасны представители животного мира, у которых не были удалены клыки и ядовитые железы.
- Самолечение. Змеиный яд в минимальных дозировках используется для терапии некоторых заболеваний. Субстанцию употребляют местно, для растираний. Неграмотные попытки самостоятельного применения животных ксенобиотиков иногда становятся причиной отравления. Это особенно касается приема вещества внутрь или его парентерального введения.
- Дрессировка. Известны ситуации, когда нападению змеи подвергались неопытные дрессировщики, пытающиеся подготовить ее к выступлению. Неосторожное обращение становилось причиной гибели или тяжелых травм.
К числу факторов риска относится проживание в теплых и влажных районах, которые являются оптимальными для размножения пресмыкающихся. Особой опасности подвергаются люди, занятые в сельскохозяйственной промышленности, на сборе лесных ягод, заготовке древесины. Нередко укусы ядовитых змей происходят во время рыбалки или охоты, а также при отдыхе на природе. Рыболовы, отлавливающие добычу сетями, подвергаются риску быть укушенными морской змеей подсемейства аспидов. Подобное происходит редко, так как животные этого вида не слишком агрессивны.
Патогенез
С учетом особенностей действия яда патогенез змеиных укусов можно разделить на две большие группы. Секрет желез гадюк, щитомордников, гремучих змей обладает гемовазотоксическим влиянием. Основной действующий компонент – виперотоксин или кротатоксин. Фермент усиливает свертываемость крови, становится причиной развития дефибринационно-фибринолитических явлений. Формируется ДВС-синдром, которые вначале характеризуется гиперкоагуляцией. Далее происходит резкое снижение свертывающей способности, возникают внутренние кровотечения.
Яд обладает цитолитическим и некротизирующим влиянием. В области повреждения появляются очаги отмерших клеток, происходит пролиферация жидкости из сосудистого русла в клетчатку и мышцы, в кровь поступают продукты деструкции тканей. Уменьшение ОЦК сопровождается нарушениями со стороны сердечно-сосудистого аппарата. Снижается активность детоксицирующих ферментов печени, как ответ на проникновение чужеродных белков развивается сенсибилизация.
Нейротоксическим влиянием обладает токсин кобры. Он действует подобно яду кураре, нарушает нервно-мышечную проводимость, приводит к параличам и парезам. Особенно опасным считается поражения дыхательной мускулатуры, нередко оканчивающееся гибелью пострадавшего. После нападения змеи снижается действенность сразу нескольких факторов свертывания, что приводит к повышенной кровоточивости. Непосредственно в зоне укуса кожа отслаивается лоскутами из-за трофических нарушений.
Классификация
Укусы ядовитых змей подразделяются по виду животного (гадюковые, вальковатые, аспидовые, узкоротые и т. д.) или особенностям воздействия токсина (нейротропный, гемовазотоксический). Поскольку установить вид пресмыкающегося возможно лишь иногда, клинического значения этот принцип классификации не имеет. Терапия и первая помощь оказываются в зависимости от выраженности признаков. По степени тяжести отравление может быть следующим:
- Легкое. Опасность для жизни отсутствует, симптоматика преимущественно местная: отек, боль, покраснение. Медицинское пособие требуется, чтобы сократить время реконвалесценции, без помощи врача человек выздоравливает через 7-10 дней. К числу хищников, укусы которых вызывают легкие интоксикации, относится щитомордник, тигровый уж.
- Средней тяжести. Местные признаки яркие, присутствуют системные реакции различного уровня выраженности. Без введения специфической сыворотки возможна гибель пострадавшего. Среднетяжелые травмы возникают после нападения степной, обыкновенной или кавказской гадюки.
- Тяжелые. Отмечается развернутая картина интоксикации животным ксенобиотиком. Присутствуют резко выраженные общие и местные симптомы. Угроза жизни максимальна. Спасти человека не всегда удается, даже если первая помощь была оказана своевременно и правильно. К таким последствиям приводит яд гюрзы, кобры.
Симптомы
Симптоматика различается в прямой зависимости от вида отравляющего вещества. При попадании в кровоток виперотоксина на месте повреждения сразу возникает резкая боль, которая усиливается на протяжении нескольких часов. На пораженном участке развивается геморрагический отек, который прогрессирует, может смещаться с конечностей на туловище. Кожа вокруг синюшная или серая, покрытая пузырями. Позднее могут образовываться абсцессы, которые преобразуются в долго заживающие язвы.
Пострадавшие жалуются на головокружение, нарастающую общую слабость, сонливость. Возможны синкопальные состояния. Возникает чувство рези в глазах, нарушения зрения, рвота, тошнота. Во рту появляется горький привкус. При объективном осмотре – птоз век, кровоточивость слизистых, тахикардия, одышка, психомоторное возбуждение. Иногда присутствует незначительная гипертермия, которая через несколько часов сменяется гипотермией. Обнаруживается гипотония. Если яд попадает непосредственно в кровеносный сосуд, смерть наступает спустя несколько минут.
Укусы ядовитых змей, яд которых обладает нейротропным влиянием, проявляются иначе. Боль стихает спустя 2-4 часа после получения травмы. Интоксикация развивается молниеносно. Уже через 3-5 минут пациент испытывает слабость, тошноту. Отмечается слюнотечение, ухудшение зрения, шаткость походки. Паралич мышц начинает развиваться с места укуса, быстро захватывая новые области. Речь становится невнятной, возникает птоз век, самопроизвольная дефекация, мочеиспускание. Смерть наступает через 2-7 часов от остановки дыхания.
Осложнения
Наиболее распространенное осложнение – формирование трофических язв на месте укуса или около него. Развивается через неделю и более со времени получения травмы. Диагностируется у 35-40% пострадавших. В тяжелых случаях образуется гангрена, которая требует ампутации конечности. Правильно оказанная первая помощь позволяет снизить процент отсроченных трофических нарушений до 20-22%. Вторым по частоте встречаемости является инфицирование места укуса с образованием абсцессов. Возможно заражение столбнячной палочкой.
Диагностика
Предварительный диагноз ставит медицинский сотрудник, первым осматривающий пострадавшего. Им же должна быть оказана первая помощь. Обычно это член бригады СМП, однако на его месте может оказаться терапевт, врач общей практики, фельдшер ФАП. Окончательную диагностику проводят узкие специалисты токсикологического стационара. Назначаются следующие виды обследования:
- Физикальное. Включает в себя осмотр с применением простейших методов объективной диагностики. У пациента обнаруживаются характерные клинические признаки укуса змеи – двойная ранка с явлениями отека и воспаления. Пострадавший сообщает о факте контакта с хищником. АД выше 139/89 или ниже 100/60, пульс более 80-90 ударов/минуту. Накожная температура на начальной стадии 37°C, далее ниже 36,5°C.
- Лабораторное. При проведении клинического анализа крови обнаруживается уменьшенное количество эритроцитов и гемоглобина. Наличествует эозинофилия, сдвиг лейкоцитарной формулы влево, рост СОЭ. В моче присутствует белок, цилиндры, элементы крови. Фибринолитическая активность повышена, снижено содержание V, VII, IX, X факторов свертывания.
- Аппаратное. При проведении УЗИ могут выявляться диссеминированные очаговые или диффузные изменения паренхиматозных органов. При развитии геморрагического инсульта возникает соответствующая картина на КТ (плотные осветленные очаги). При существенном поражении печени в брюшной полости присутствует уровень свободной жидкости.
Лечение укусов ядовитых змей
Терапия змеиных укусов подразделяется на несколько этапов: догоспитальные мероприятия, плановое стационарное лечение, реабилитация. Тяжелые отеки и некрозы требуют оперативного вмешательства. Госпитализация пострадавших производится в токсикологическое отделение, при значимом нарушении витальных функций – в ближайшую реанимацию, где состояние больного стабилизируют, после чего переводят в профильное подразделение ЛПУ.
Первая помощь
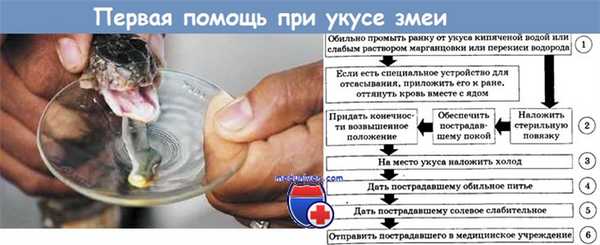
Укусы ядовитых змей требуют немедленного оказания первой помощи. Большинство источников рекомендуют предпринять попытку высасывания яда из ранки. С помощью этой методики можно удалить не более 20% токсиканта, что позволяет некоторым авторам заявлять о ее недостаточной эффективности. Процедуру проводят на протяжении 5-7 минут исключительно ртом. Манипуляцию не должны осуществлять люди, имеющие травмы и повреждения слизистых оболочек. Предварительные разрезы пораженной области недопустимы.
После очистки раны от яда место повреждения следует обработать антисептическим раствором на водной основе, по краям – фукорцином, бриллиантовой зеленью или метиленовым синим, закрыть повязкой. Конечность необходимо иммобилизировать. Для этого используются шины как при переломе. Допустимо прикладывание холода к травмированному участку. Если предполагается длительная транспортировка, на конечность накладывают жгут, тщательно соблюдая технику процедуры.
Стационарное лечение
Как на этапе СМП, так и в стационаре проводится симптоматическое лечение. Больному назначают инфузии солевых растворов и коллоидов. Контроль водного баланса обязателен. Для коррекции коагулопатии используется хлористый кальций, аскорбиновая кислота. Рекомендованы вливания глюкокортикостероидов, антигистаминных препаратов, профилактический прием антибиотиков, противостолбнячной сыворотки. Показан гемодиализ, обменное переливание крови. Осуществляется перевод на искусственную респираторную поддержку, мониторинг сердечного ритма, АД, частоты дыхания, сатурации.
Специфический способ коррекции состояния – введение поливалентной противозмеиной сыворотки в дозе до 1 000 МЕ внутримышечно. Современные препараты действуют практически на все типы змеиного яда, не требуют точной идентификации вида пресмыкающегося. Наилучший эффект достигается, если сыворотку используют в первые сутки с момента происшествия. При тяжелых поражениях допускается медленное внутривенное вливание средства. Необходимо учитывать крайне высокий риск анафилактоидных реакций.
Хирургическое вмешательство
Оперативное лечение применяется с целью удаления яда. Разрезы продольные, продолжают рану, оставшуюся от укуса. Затем производится тщательный гемостаз, накладывается асептическая повязка. Вмешательство может потребоваться при массивных отеках конечности и инфицировании пораженного участка анаэробной микрофлорой. В таком случае используют широкие лампасные разрезы. При распространенной гангрене требуется ампутация конечности с последующим протезированием.
Реабилитация
Укусы ядовитых змей заживают на протяжении 6-30 суток. Срок зависит от вида хищника и от того, насколько быстро была реализована первая помощь и введена противозмеиная сыворотка. Все это время пациент получает средства, улучшающие микроциркуляцию. При отравлении нейротропными токсинами требуются препараты, стимулирующие проведение нервного импульса. Для своевременного обнаружения и коррекции отдаленных последствий (формирование трофических дефектов, нейропатии) рекомендуются ежемесячные посещения врача на протяжении 1 года.
Прогноз и профилактика
Прогноз для жизни благоприятный при легких и среднетяжелых интоксикациях. Летальность при тяжелых травмах без своевременной помощи крайне велика. Ранние и отсроченные последствия для здоровья обнаруживаются у одного из 24 пострадавших. Как правило, это происходит при позднем обращении в медицинские учреждения. Наибольшее количество случаев ампутации конечностей регистрируется среди жителей стран с низкой доступностью медицинского пособия, которые длительное время пытались лечиться самостоятельно с применением средств народной медицины.
Профилактика заключается в использовании плотной высокой обуви при походах в лес, на озера и болота. Во время отлова хищных пресмыкающихся или работы с ними необходимо придерживаться требований техники безопасности: надевать плотные перчатки, иметь поблизости телефон для вызова врача. Животные, содержащиеся в террариумах, должны проходить процедуру удаления ядовитых желез. Это не делает их полностью безопасными, однако позволяет существенно уменьшить тяжесть последствий укуса.
2. Руководство по скорой медицинской помощи/ Хубутия М.Ш., Верткин А.Л., Багненко С.Ф., Мирошниченко А.Г. — 2007.
Нейротоксины обнаружены в ядах гадюковых, аспидовых и морских змей. Крайты и кобры являются одними из главных причин гибели людей от змеиных укусов в Азии. Текстилотоксин из австралийской сетчатой коричневой змеи (Pseudonaja textilis) — самый мощный среди известных токсинов змеиных ядов. В Африке нейротоксичными ядами обладают аспидовые (кобры и мамбы) и гадюковые (рогатая гадюка).
В Новом Свете нейротоксичны яды коралловых аспидов (Micrurus) и гремучников — мохавского (C.scutulatus) в США и каскавелы (C.durissus terrificus) в Южной Америке. Нейротоксичные морские змеи встречаются не только в морях, но также в реках и пресноводных озерах. Их яд может обладать преимущественно пресинаптическим действием, как у филиппинской кобры (Naja naja philippinensis), действовать главным образом постсинаптически, как у большинства морских змей, или же включать в себя компоненты, дающие в совокупности оба эффекта, как альфа-и бета-бунгаротоксины в ядре китайского полосатого крайта (Bungarus multicinctus).
а) Механизм действия нейротоксина змей. Пресинаптические нейротоксины, как считается, почти необратимо связываются с участками высвобождения ацетилхолина в нервных окончаниях. Возникающая при этом нервно-мышечная блокада практически не устраняется терапевтическим вмешательством.
б) Клиническая картина. Отравление нейротоксинами очень быстро приводит к смерти. Дыхательная недостаточность развивается за считанные часы после укуса, тогда как летальный исход в результате кровотечения или почечной недостаточности, вызванных ядом гадюковых и ямкоголовых, наступает только через несколько дней. После укуса филиппинской кобры (N.n.philippinensis) паралич дыхательной мускулатуры наблюдался уже через 10 мин, а через 15 мин после укуса мамб (род Dendroaspis) люди умирали.
Быстро устранить паралич с помощью антитоксинов удается редко. Дыхательная дисфункция, вызванная укусами тропической каскавеллы (C.dirussus terrificus) и коралловых аспидов (Micrurus), также плохо поддается антитоксиновой терапии.
в) Лечение отравления нейротоксином змеи. Основа эффективного лечения — поддерживающая терапия. Пациенты с параличом мышц челюстей и языка, а также мускулатуры, обслуживающей кашлевую и глотательную реакцию, относятся к группе высокого риска аспирационной пневмонии. Их надо уложить на бок и обеспечить частое отсасывание содержимого полости рта. В рот вставляют дыхательную трубку, а шею максимально вытягивают. Поддерживают вентиляцию легких.
Дыхательный паралич проходил после ручной вентиляции, которую близкие и сиделки продолжали иногда в течение 30 сут.
Все нейротоксичные эффекты в конечном итоге обратимы, если удается поддерживать адекватную оксигенацию. Хлорид эдрофония (Tensilon) помогает главным образом при поражении постсинаптическими ядами. Тензилоновый тест рекомендуется всем пациентам с тяжелой паралитической интоксикацией, а при его положительном результате им вводят антихолинэстеразы. Сначала делают внутривенную инъекцию атропина сульфата (0,6 мг взрослым; 50 мкг/кг детям), затем Tensilon (10 мг взрослым; 0,25 мг/кг детям).
Если наступает улучшение, пациенту можно вводить антихолинэстеразные препараты длительного действия, например неостигмина метилсульфат (начальная доза 25 мкг/кг в 1 ч путем непрерывного внутривенного вливания). Такая терапия продолжается до клинической реакции. Одно из веществ группы аминопиридиновых лекарств, 3,4-диаминопиридин, как выяснилось, помогает при ботулизме и миастении Ламберта—Итона, при которых также поражаются участки высвобождения ацетилхолина. Это соединение заслуживает дальнейшего изучения. Стероиды, назначаемые профилактически на период 4—5 сут, могут облегчить сывороточную болезнь.
- Внутрикомпартментное давление. Внутрикомпартментное давление можно измерять с помощью простого шприца, трубки, иглы и физиологического раствора или же имеющегося в продаже преобразователя жесткости (фирмы Styker, Каламазу, шт. Мичиган). Нормальное внутрикомпартментное давление составляет от 0 до 9 мм рт.ст. Нормальное давление в артериальном конце капилляра равно 30—35 мм рт.ст.
Капиллярный кровоток может сильно нарушиться при давлении внутри компартмента на уровне 30—40 мм рт.ст. Давление в артериальном конце капилляра зависит от среднего артериального. Считается, что микроциркуляция нарушается, когда давление внутри компартмента не более чем на 30 мм рт.ст. ниже среднего артериального. Это может произойти у гипотензивных пациентов и при относительно низком внутрикомпартментном давлении. В любом случае капиллярный кровоток страдает, когда последнее существенно ниже давления пальпируемого пульса.
г) Профилактика змеиных укусов:
1. Осмотрите прежде место, куда собираетесь сесть или встать.
2. Не поднимайте руками предметов, под которыми могут оказаться змеи.
3. Собирайте хворост в светлое время дня.
4. Не ставьте палатку, не кладите одежду и не оставляйте обувь около густых зарослей, мусорных свалок, куч камней, входов в пещеры или болот.
5. Не надо тревожить, ловить или пытаться убивать змей, не будучи специалистом по этим животным.
6. Не делайте резких движений, услышав "трещотку" гремучника; определите его местонахождение и осторожно отойдите подальше. Помните: рядом могут быть его сородичи.
7. Не путешествуйте один по местам, где водятся змеи.
8. Держитесь тропинок и избегайте высокой травы и густых кустарников.
9. Носите защитную одежду и обувь, в том числе высокие сапоги и брюки навыпуск.
10. Не берите в руки только что убитых змей или их отрубленные головы: их рефлекторные кусающие движения могут сохраняться в течение получаса после смерти животного.
11. Ночью пользуйтесь фонариком.
12. В теплых регионах опасайтесь змей в местности, расположенной до абсолютной высоты 3200 м над уровнем моря, в Калифорнии — до 3700 м над уровнем моря, в центральной части Мексики — до 4850 м над уровнем моря.
13. Не обходите "змеиных" мест из страха, но будьте там очень осторожны.
14. Не держите ядовитых змей в качестве домашних животных и не пейте спиртного.
Лабораторные исследования, рекомендуемые пострадавшему при укусах гремучников, схема применения поливалентного антитоксина против яда ямкоголовых змей приведена в таблицах ниже.
Dart, Horovitz и Gomez выпустили инструкцию по лечению пострадавших от укусов ядовитых змей в США. Ареал распространения мохавского гремучника в США представлен на рисунке ниже.
Распространение мохавского гремучника Crotalus scutulatus scutulatus) в США. Распространение цепочного карликового гремучника (Sistrurus catenatus) в США.
Читайте также:
