Пальпация локтевого сустава с медиальной стороны
Добавил пользователь Евгений Кузнецов Обновлено: 29.01.2026
Пальпация локтевого сустава спереди
Пальпаторное обследование начинается в положении пациента либо лежа на спине, либо сидя. Сначала следует обратить внимание на места отграниченного выпота, изменения окраски кожных покровов, родимые пятна, омозолелости, потертости, открытые полости или дренажи, раны и шрамы, а также на контуры костей, симметрию мышц и складок кожи. 11е следует применять чрезмерное давление для определения зон болезненности или смещений. Важно использовать направленное, но щадящее давление и постоянно совершенствовать мастерство пальпации.
При глубоких знаниях топографической анатомии нет необходимости проникать через несколько слоев тканей, чтобы хорошо оценить подлежащие структуры. Помните, что если во время обследования боль у пациента усилится, он будет сопротивляться продолжению обследования, а свобода его движений может ограничиться еще больше.
Пальпацию легче всего проводить, когда пациент расслаблен. Хотя пальпация может быть выполнена, когда пациент стоит, при обследовании локтевого сустава предпочтительным является положение сидя. Определяя положение костных ориентиров, полезно также обратить внимание на области с повышенной или пониженной температурой и влажностью. Это поможет Вам идентифицировать области острого и хронического воспаления.
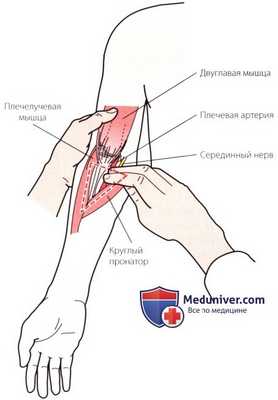
Рисунок 1. Пальпация локтевой ямки и ее содержимого.
а) Пальпация локтевой ямки (передней локтевой ямки). Передняя поверхность изгиба локтевого сустава называется локтевой ямкой и описывается как структура треугольной формы. Основанием треугольника является линия между внутренним и наружным надмыщелками плечевой кости. Внутренняя сторона ограничена круглым пронатором, а наружная — плечелучевой мышцей. Дно ямки образовано плечевой мышцей и супинатором. Ямка содержит следующие структуры: сухожилие двуглавой мышцы, дистальные сегменты плечевой артерии и вены, начальные отделы лучевой и локтевой артерий и порции срединного и лучевого нервов (рис. 1).
Травма в области локтевой ямки может вызвать компрессию плечевой артерии, приводящей к ишемической контрактуре Фолькманна.
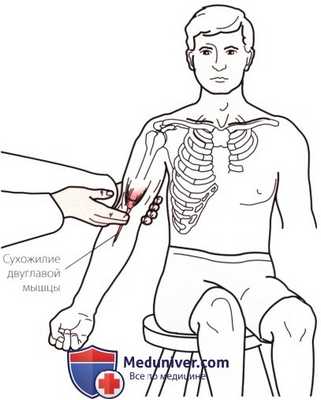
Рисунок 2. Пальпация двуглавой мышцы и ее сухожилия.
б) Пальпация двуглавой мышцы и его сухожилия. Переднюю поверхность плечевой кости в ее средних двух третях занимает брюшко двуглавой мышцы. Перемещаясь вдоль хода волокон в дистальном направлении, можно почувствовать коническую структуру в виде плотного тяжа, которая является сухожилием двуглавой мышцы, прикрепляющимся к бугристости лучевой кости (рис. 2). Сухожилие будет более выраженным, если воспрепятствовать сгибанию локтевого сустава с предплечьем в положении супинации.
Дистальная часть сухожилия или брюшко мышцы могут быть разорваны после чрезмерно энергичного сгибания локтевого сустава. Пациент будет жаловаться на ослабление силы при сгибании и супинации локтевого сустава, а также на боль при пассивной пронации и болезненность в локтевой ямке. Разрыв длинной головки часто может не проявляться клиническими признаками, за исключением образования углубления в верхнем отделе плеча или шарообразной припухлости по передней поверхности в нижней половине плеча, возникающей из-за сокращения брюшка мышцы.
в) Пальпация плечевой артерии. Плечевая артерия проходит в локтевой ямке медиальнее сухожилия двуглавой мышцы (рис. 1). В этой точке можно легко определить пульсацию этой артерии.
г) Пальпация срединного нерва. Срединный нерв пересекает плечевую артерию спереди и входит в локтевую ямку медиальнее нее. Определите положение плечевой артерии, сместите пальцы немного медиальнее, чтобы почувствовать тяжистую структуру, являющуюся срединным нервом (рис. 1), который проходит между апоневрозом двуглавой мышцы и плечевой мышцей, а затем проникает в отверстие между головками круглого пронатора.
Пальпация локтевого сустава с медиальной стороны
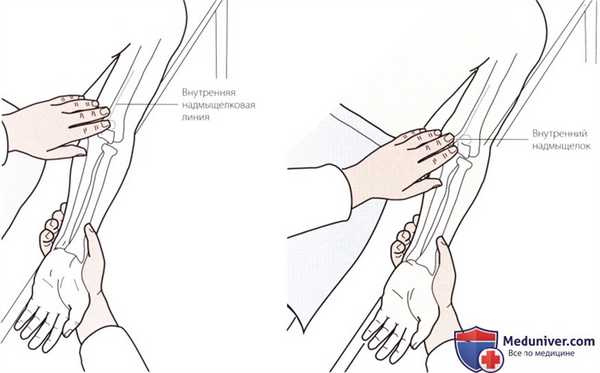
Рисунок 1. Пальпация внутреннего надмыщелка и надмыщелкового гребня.
а) Пальпация медиального надмыщелка и надмыщелкового гребня. Встаньте рядом с пациентом и убедитесь, что его верхняя конечность находится в анатомическом положении. Положите пальцы на медиальную поверхность плечевой кости и следуйте в дистальном направлении вдоль медиального надмыщелкового гребня плечевой кости до тех пор, пока не достигнете выступающей остроконечной структуры. Это и будет медиальный надмыщелок плечевой кости (рис. 1).
Болезненность в этой области может возникать при воспалении общего апоневроза сухожилий сгибателя и пронатора предплечья и запястья, это состояние (медиальный эпикондилит) иногда называют «локоть гольфиста».
б) Пальпация медиальной (локтевой) коллатеральной связки. Медиальная коллатеральная связка состоит из переднего и заднего отделов, которые соединены промежуточной частью. Передняя порция прикрепляется к медиальному надмыщелку плечевой кости с одной стороны и венечному отростку — с другой. Задняя часть прикрепляется к медиальному надмыщелку и локтевому отростку.
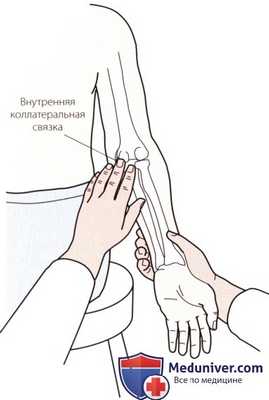
Рисунок 2. Пальпация внутренней коллатеральной связки.
Эта связка описывается как веероподобная структура (рис. 2). Связка отвечает за медиальную стабильность локтевого сустава и ее целостность можно определить с помощью теста вальгусного напряжения. Связка отчетливо не пальпируется, тем не менее, медиальную границу сустава следует обследовать для выявления зон болезненности.
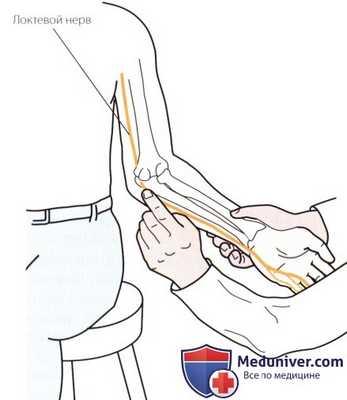
Рисунок 3. Пальпация локтевого нерва.
в) Пальпация локтевого нерва. Попросите пациента согнуть локтевой сустав на 90°. Пропальпируйте внутренний надмыщелок и продолжайте двигаться кзади и в латеральном направлении до тех пор, пока не почувствуете бороздку между медиальным надмыщелком и локтевым отростком. Осторожно пропальпируйте бороздку, чтобы ощутить под пальцами округлую структуру в виде плотного тяжа — локтевой нерв (рис. 3).
Поскольку нерв проходит поверхностно, будьте осторожны, избегая его сдавливания. Чрезмерное сдавливание может привести к парестезии, распространяющейся на предплечье и кисть. Внутренний мыщелок плечевой кости часто называют «смешной костью», так как при случайном ударе проходящего здесь локтевого нерва человек испытывает покалывание. Из-за близости к костным выступам в проксимальном отделе нерв может повреждаться при переломах медиального надмыщелка или надмыщелкового гребня. Локтевой нерв может быть ущемлен в кубитальном туннеле, образованном медиальной коллатеральной связкой и локтевым сгибателем запястья. Это может привести к параличу локтевого нерва.
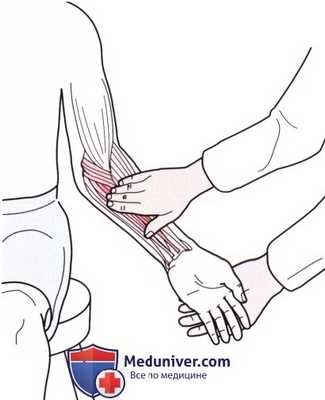
Рисунок 4. Пальпация мышц сгибателей-пронаторов запястья.
г) Пальпация сгибатели-пронаторы запястья. Общим местом начала группы мышц сгибателей-пронаторов является медиальный надмыщелок плечевой кости. Эта группа мышц (начиная от латерального края) состоит из круглого пронатора, лучевого сгибателя запястья, длинной ладонной мышцы и локтевого сгибателя запястья (рис. 4). При пальпации отдельные мышцы идентифицировать сложно. Можно определить их расположение, создавая сопротивление сокращению определенной мышцы.
Оказывая сопротивление пронации предплечья, Вы ощутите под своими пальцами сокращение круглого пронатора, оказывая сопротивление во время сгибания запястья с отклонением в сторону лучевой кости— расположение лучевого сгибателя запястья. В области запястья легко различимы сухожилия мышц.
Мышцы исследуются для выявления болезненности и отечности, которые могут возникать после чрезмерной нагрузки или напряжения. Воспаление в этой области обычно возникает при синдроме «локтя гольфиста» (тест описан в отдельной статье на сайте).
Медиальный эпикондилит ( "Локоть гольфиста" , Внутренний эпикондилит , Эпикондилит внутреннего надмыщелка плечевой кости )
Медиальный эпикондилит – это воспалительный процесс в области прикрепления мышц к внутреннему надмыщелку плечевой кости. Развивается вследствие перенагрузки мышц пронаторов и сгибателей кисти. Начало постепенное. Сопровождается неприятными ощущениями или болью по внутренней поверхности локтевого сустава с иррадиацией в предплечье. Боль усиливается при нагрузке. Сила мышц сохранена или незначительно снижена. В 50% в процесс вовлекается локтевой нерв. Диагноз выставляется на основании анамнеза и характерных симптомов. Для исключения других патологических процессов назначается рентгенография, УЗИ, МРТ. Лечение обычно консервативное: ограничение нагрузки, холод, ЛФК и физиопроцедуры. При неэффективности показана операция.
МКБ-10
Общие сведения
Медиальный эпикондилит – воспаление в области внутреннего надмыщелка плеча, в месте прикрепления мышц сгибателей и пронаторов кисти. В практической травматологии и ортопедии отмечено, что медиальный эпикондилит возникает реже латерального эпикондилита. Развитие болезни обусловлено спортивными нагрузками или профессиональными обязанностями, предусматривающими выполнение многократных сгибательных или вращательных движений кистью. Чаще болеют мужчины в возрасте 30-50 лет. Обычно страдает доминирующая конечность (у правшей – правая рука, у левшей – левая). Лечение медиального эпикондилита осуществляют травматологи-ортопеды.
Причины
Возникновение медиального эпикондилита, как правило, обусловлено характерными спортивными нагрузками. Болезнь может выявляться у игроков в гольф, бейсболистов, пловцов, фехтовальщиков, людей, занимающихся армрестлингом, и спортсменов, часто выполняющих метательные движения. Иногда причиной медиального эпикондилита становится выполнение профессиональных обязанностей. Обычно заболевание развивается у людей, которые занимаются тяжелым физическим трудом: грузчиков, лесорубов, строителей, столяров и т. д.
Патанатомия
Медиальный надмыщелок – небольшой бугорок в нижней части плечевой кости. Располагается по внутренней поверхности локтевого сустава, является местом прикрепления сухожилий мышц, участвующих в сгибании и пронации кисти. При многократно повторяющихся движениях из-за перегрузки в ткани сухожилия образуются микроразрывы, возникает воспаление. Со временем в области прикрепления сухожилий развиваются дистрофические изменения. Полноценная сухожильная ткань, способная выдерживать высокие нагрузки, замещается менее прочной рубцовой.
Симптомы медиального эпикондилита
Пациенты предъявляют жалобы на дискомфорт или боль по внутренней поверхности локтя. Боли усиливаются во время движений, иррадиируют в дистальные отделы конечности. В анамнезе выявляются регулярные повышенные нагрузки на предплечье и кисть. При пальпации определяется болезненность по передней поверхности внутреннего надмыщелка, а также в проекции мышц пронаторов и сгибателей кисти. Движения в полном объеме. Иногда наблюдается нерезкая атрофия и снижение силы мышц.
Диагностика
Диагноз медиальный эпикондилит устанавливается на основании клинических признаков и характерного анамнеза. Для исключения костно-суставной патологии проводится рентгенография локтевого сустава в двух проекциях. Дифференциальная диагностика осуществляется с повреждением связок (разрывом или растяжением локтевой коллатеральной связки), медиальной нестабильностью локтевого сустава, шейной радикулопатией и синдромом кубитального канала. Для оценки состояния сухожильно-связочного аппарата назначается МРТ локтевого сустава, для уточнения состояния мышц – электромиография, для исключения нарушений со стороны нервной системы – консультация невролога и детальное неврологическое исследование.
Лечение медиального эпикондилита
Лечение обычно консервативное. На ранних стадиях рекомендуют исключить нагрузку на сустав и прикладывать холод к области поражения. Для уменьшения воспаления и ликвидации болевого синдрома назначают НПВП. В последующем используют ортезы, пациента направляют на физиотерапию. В отдельных случаях применяют электростимуляцию. При стойком болевом синдроме прибегают к лечебным блокадам - обкалыванию воспаленной зоны глюкокортикоидными препаратами (гидрокортизоном, дипроспаном и др.). После устранения боли начинают упражнения на растягивание пронаторов и сгибателей. Затем в программу добавляют изометрические упражнения, а несколько позже – упражнения с увеличивающейся нагрузкой.
Показанием к оперативному лечению при медиальном эпикондилите является неэффективность консервативной терапии при длительности заболевания 6-12 месяцев. Хирургическое вмешательство предусматривает удаление патологически измененных участков с последующим подшиванием сухожилий к месту прикрепления. В ряде случаев для улучшения кровоснабжения выполняют туннелизацию медиального надмыщелка. При необходимости проводят ревизию локтевого нерва. В послеоперационном периоде осуществляют кратковременную иммобилизацию, после чего приступают к проведению реабилитационных мероприятий. Пронацию предплечья и сгибание запястья с преодолением сопротивления разрешают через 6 недель.
Прогноз и профилактика
Прогноз благоприятный. Около 90% пациентов возвращаются к спорту и выполнению профессиональных обязанностей. В остальных случаях возможно некоторое ослабление силы мышц, не влияющее на способность к осуществлению обычных повседневных действий. При консервативной терапии возобновление привычных нагрузок разрешают после полной ликвидации болевого синдрома, при хирургическом лечении – через четыре месяца после операции. Профилактика заключается в исключении чрезмерных нагрузок на локтевой сустав.
3. Оптимальное лечение эпикондилита плеча/ Шутов Ю.М., Шутова М.З., Новиков М.Д., Храмченко А.М., Котрехова А.С.// Медицинские науки - 2015 - №3
Пальпация запястья и кисти с медиальной (локтевой) стороны
Рисунок 1. Пальпация шиловидного отростка локтевой кости. Рисунок А. Пальпация по краю локтевой кости.
а) Пальпация шиловидного отростка локтевой кости. Поместите пальцы на тело локтевой кости (см. рис. А) и следуйте в дистальном направлении до тех пор, пока не достигнете округлого возвышения шиловидного отростка, который более выражен, чем шиловидный отросток лучевой кости. Шиловидный отросток локтевой кости расположен более проксимально и кзади, чем аналогичный отросток лучевой кости (рис. 1). Шиловидный отросток локтевой кости не имеет прямого сочленения с костями запястья.
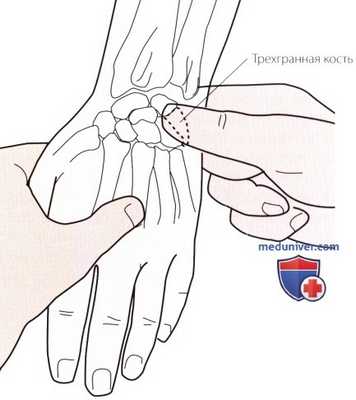
Рисунок 2. Пальпация трехгранной кости.
б) Пальпация трехгранной кости. Пальпируйте шиловидный отросток локтевой кости и продолжайте продвигаться в дистальном направлении к медиальному отделу запястья. Сначала Вы сможете обнаружить пространство для суставного мениска, а затем ощутить округлую поверхность трехгранной кости. Отклоните кисть пациента в лучевую сторону, и трехгранная кость под Вашими пальцами переместится в медиальном направлении (рис. 2).
Эту кость можно также пропальпировать на тыльной поверхности, где она будет становиться более выраженной по мере сгибания кисти. На ладонной поверхности эта кость не пальпируется, так как она закрыта гороховидной костью.
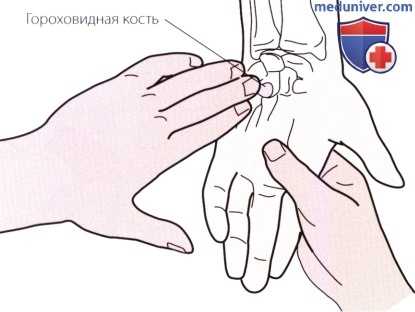
Рисунок 3. Пальпация гороховидной кости.
в) Пальпация гороховидной кости. Гороховидная кость расположена на передней поверхности трехгранной кости сразу же дистальнее, кпереди и кнаружи от шиловидного отростка локтевой кости (рис. 3). К гороховидной кости прикрепляется сухожилие локтевого сгибателя запястья.
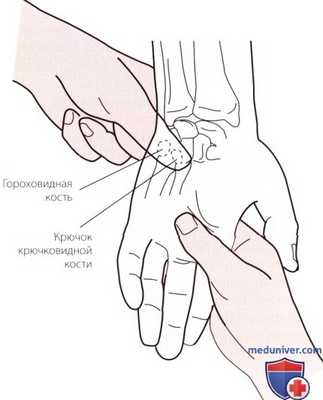
Рисунок 4. Пальпация крючковидной кости.
г) Пальпация крючковидной кости. Наиболее пальпируемой частью крючковидной кости является ее крючковидный отросток. Он расположен проксимальнее радиального края четвертой пястной кости. Локализацию крючковидного отростка легче всего определить, поместив большой палец руки так, чтобы его межфаланговый сустав находился над гороховидной костью, а дистальная фаланга была направлена по диагонали к центральной зоне тыльной поверхности кисти. Крючковидный отросток будет определяться под подушечкой Вашего большого пальца, приблизительно на 2,5 см дистальнее гороховидной кости (Warwick и Williams, 1998) (рис. 4).
Так как костные структуры лежат достаточно глубоко, установить их расположение можно лишь при значительном надавливании на мягкие ткани, при этом близость локтевого нерва требует от Вас особой осторожности, в противном случае при пальпации крючковидного отростка возникнут болезненные ощущения. Задний отдел отростка можно пропальпировать, положив одновременно указательный палец другой руки на тыльную поверхность запястья пациента. Крючковидная кость расположена проксимальнее основания четвертой и пятой пястных костей.
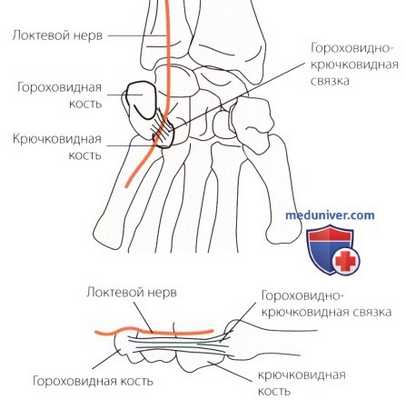
Рисунок Б. Анатомия канала Гюйона. Локтевой нерв проходит на запястье через этот канал. Он дает поверхностную чувствительность и глубокую двигательную ветви. В канале Гюйона возможны три типа поражения: повреждение ствола нерва, его чувствительной или глубокой двигательной ветви. Указанные поражения могут возникать одновременно. Травма локтевого нерва в канале Гюйона может быть вызвана сдавливанием, возникающим при ходьбе на костылях, давлением от ручек руля при езде на велосипеде, или компрессией при пользовании пневматической дрелью.
Клиническое значение крючковидного отростка заключается в том, что вместе с гороховидной костью он образует канал Пойона. Это вторая по частоте возникновения область компрессионной нейропатии локтевого нерва (см. раздел «Компрессионные нейропатии», рис. Б).
д) Пальпация треугольного волокнисто-хрящевого комплекса. Треугольный волокнисто-хрящевой комплекс включает в себя треугольный волокнистый хрящ, запястно-локтевой мениск, небольшой карман, содержащий синовии, а также ладонные запястно-локтевую и лунно-локтевую связки. Треугольный хрящ прикрепляется к лучевой кости. Связки комплекса прикрепляются к ладонной поверхности запястных костей со стороны локтевой кости. Поэтому треугольный волокнисто-хрящевой комплекс служит местом соединения запястья с лучевой костью (Lichtman, 1988).
Чтобы упростить описание, остальные мягкотканные структуры представлены в отдельной статье на сайте, относящемся к передней поверхности кисти.
Пальпация локтевого сустава сзади
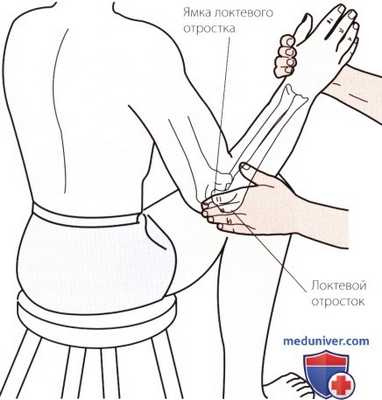
Рисунок 1. Пальпация локтевого отростка и ямки локтевого отростка.
а) Пальпация локтевого отростка. Смещая пальцы к задней поверхности локтевого сустава, можно пропальпировать сильно выступающий конусовидно сужающийся локтевой отросток (рис. 1). Локтевой отросток более выражен при сгибании руки, когда он смещается из локтевой ямки. Взаиморасположение внутреннего и наружного надмыщелков и локтевого отростка можно оценить как в согнутом, так и в разогнутом положении сустава. При сгибании, когда локтевой отросток выходит из локтевой ямки, он проецируется при сгибании руки, когда он смещается из локтевой ямки.
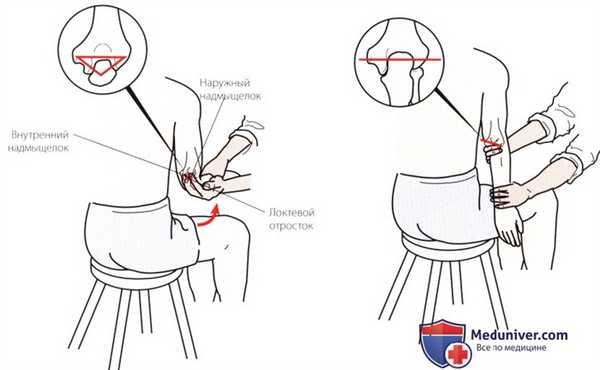
Рисунок 2. Выравнивание внутреннего и наружного надмыщелка и локтевого отростка при сгибании и разгибании.
Взаиморасположение внутреннего и наружного надмыщелков и локтевого отростка можно оценить как в согнутом, так и в разогнутом положении сустава. При сгибании, когда локтевой отросток выходит из локтевой ямки, он проецируется на верхушку равнобедренного треугольника, образованного этими тремя структурами. При разгибании руки локтевой отросток возвращается в ямку, а три указанные структуры образуют прямую линию (рис. 2). Изменение контуров этих геометрических фигур может быть вызвано переломом одной из образующих их костных структур или вывихом локтевого отростка.
б) Пальпация локтевой ямки. Как только Вы определите место расположения локтевого отростка, смещайте пальцы в проксимальном направлении, пока они не опустятся в небольшое углубление, которое является локтевой ямкой (см. рис. 1). Ямку невозможно пропальпировать, если локтевой сустав пациента разогнут, так как при этом она заполнена локтевым отростком. Когда локтевой сустав полностью согнут, ямку закрывает натянутое сухожилие трехглавой мышцы. Поэтому оптимальным положением для пальпации является сгибание локтевого сустава на 45°.
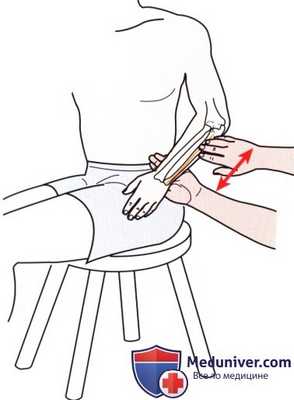
Рисунок 3. Пальпация по краю локтевой кости.
в) Пальпация края локтевой кости. Вернитесь к локтевому отростку и смещайте пальцы в дистальном направлении вдоль поверхностного гребня локтевой кости. Проследить край локтевой кости просто, и Вы можете продвигаться вдоль кости до тех пор, пока не достигните шиловидного отростка (рис. 3). Болезненность на всем протяжении пальпации и неровная поверхность могут указывать на перелом.
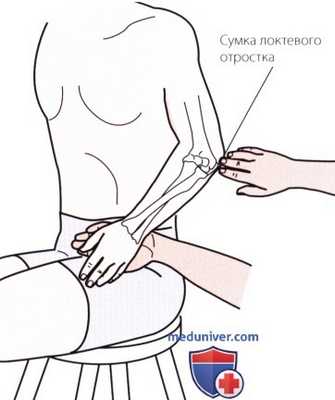
Рисунок 4. Пальпация сумки локтевого отростка.
г) Пальпация сумки локтевого отростка. Сумка локтевого отростка лежит над задним отделом отростка. В норме сумка не пальпируется. Если сумка воспалена, в этой области можно почувствовать утолщение. Воспаление может быть столь значительным, что возникает большая припухлость, напоминающая мяч для игры в гольф и располагающаяся над задней поверхностью локтевого отростка. Иногда это состояние называют «локоть студента» (рис. 4).
д) Пальпация трехглавой мышцы. Трехглавая мышца состоит из трех частей. Длинная головка мышцы начинается на нижней бугристости суставной впадины лопатки, наружная головка — на задней поверхности плечевой кости, медиальная головка — на задней поверхности плечевой кости ниже лучевой бороздки. Все головки прикрепляются дистально к локтевому отростку общим сухожилием.
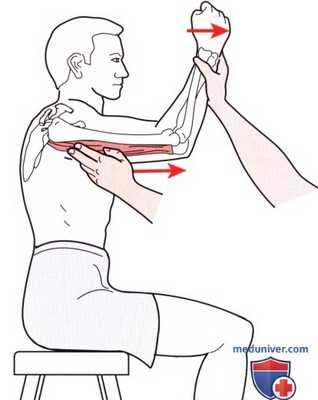
Рисунок 5. Пальпация трехглавой мышцы.
Верхнюю порцию длинной головки можно пропальпировать в заднем проксимальном отделе плечевой кости, в месте ее выхода из-под дельтовидной мышцы. Латеральная головка пальпируется в заднем среднем отделе плечевой кости. Медиальная головка может располагаться по обеим сторонам сухожилия трехглавой мышцы непосредственно выше локтевого отростка. Контур мышцы можно сделать более рельефным, если создать сопротивление при разгибании локтевого сустава (рис. 5).
Читайте также:
