Парезы взора
Добавил пользователь Евгений Кузнецов Обновлено: 29.01.2026
ЛОР-болезни:
Популярные разделы сайта:
Парезы и параличи взора в стороны
Задний продольный пучок осуществляет связь между вестибулярными и глазодвигательными ядрами; функция этого пучка — ассоциированные движения глаз. При поражении его наблюдается расстройство указанных движений, доходящее иногда до полного паралича взора в стороны.
По данным Г. С. Циммермана, поражение взора может иметь двоякое происхождение. Первая причина — это поражение произвольных путей, исходящих из коры мозга, — кортикальная гемиплегическая форма. При поражении коры левого полушария мозга наблюдаются правосторонняя геми-плегия, паралич взора вправо с отклонением глаз влево (глаза смотрят в сторону очага). Вторая причина — поражение вестибулярных ядер, исходящих из них дуговых волокон и их систем в области ствола мозга, а также кортикальных путей взора в области моста мозга. Тогда наступает паралич взора в сторону поражения мозга.
Парезы и параличи взора в стороны являются одной из наиболее выраженных форм поражения вестибулоглазодвигательных связей. По данным L. Muskens, паралич взора вправо обусловлен насильственным отклонением глаз влево. При менее резко выраженном поражении вестибулярной системы (преимущественно заднего продольного пучка) вместо насильственного взгляда наблюдается спонтанный нистагм, причем медленная фаза его направлена в сторону насильственного отклонения глазных яблок. Спонтанный нистагм — это первый шаг к параличу взора (вынужденной установке взора).
Следовательно, горизонтальный нистагм, сочетанное отклонение глаз и паралич взора в стороны — это разной степени поражения вестибулярного аппарата в области заднего продольного пучка.

По нашим данным, рефлекторные парезы и параличи взора в стороны — это симптом глубокого, грубого, обычно первичного, поражения покрышки моста мозга. Симптом встречается редко, наблюдается обычно при первичных опухолях моста мозга. При опухолях одной половины моста мозга парезы и параличи взора бывают всегда в сторону очага, при срединных опухолях возникают двусторонние парезы и параличи взора, сочетающиеся с грубым выраженным множественным нистагмом во всех остальных направлениях. При инфарктах в области моста мозга также наблюдается парез взора в сторону.
Этот симптом при опухолях и инфарктах является прогностически очень неблагоприятным, особенно при новообразованиях. Данный симптом в выраженной форме, как правило, указывает на первичное внутристволовое поражение, опухоли этой локализации неоперабельны, после инфарктов остаются грубые нарушения, значительно ограничивающие социальную приспособленность больных. Как вторичный дислокационный симптом рефлекторные парезы и параличи встречаются редко в одну сторону в далеко зашедших стадиях опухолей VIII нерва.
При рефлекторном параличе взора в сторону в этом направлении экспериментальный и оптокинетический нистагмы не вызываются, так как разрушен тот анатомический субстрат, по которому осуществляется нистагм.
Произвольные парезы взора в сторону при полушарных инсультах наблюдают в острой стадии болезни, обычно парез взора имеется в сторону, контралатеральную инсульту, полушарному очагу повреждения, а глаза отклонены в сторону очага. Произвольные парезы взора в сторону регрессируют, даже если остается пирамидный и чувствительный гемисиндром.
При рефлекторных парезах и параличах взора в сторону выпадают калорический и оптокинетический нистагмы в сторону пареза взора. При надъядерном полушарном парезе взора в сторону калорический нистагм сохраняется. Благодаря этому признаку можно дифференцировать надъядерный и рефлекторный параличи взора. Кроме рефлекторных параличей взора в стороны, наблюдают парезы и параличи взора вверх.
При опухолях мозга заднечерепной и полушарной локализации парезы взора вверх часто наблюдают как вторичный дислокационный симптом вследствие ущемления среднего мозга в отверстии мозжечкового намета. После удаления опухоли и устранения гипертензии этот симптом быстро исчезает. Очень редкие случаи первичных опухолей среднего мозга или стволовых энцефалитов с преимущественным поражением мезэнцефальных отделов протекают с грубым параличом взора вверх.
Парезы взора
Стволовой паралич взора. Синдром Раймона-Сестана, Парино и Грунера-Бертолотти
Стволовой паралич взора возникает при расположении очага в покрышке моста вблизи ядра отводящего нерва. При мостовом параличе взора глаза отклонены в сторону, противоположную очагу, и «смотрят» на парализованные конечности. В связи с тем, что в покрышке спускаются волокна к ядру XI пары, вместе с параличом взора возможен поворот головы в сторону, обратную отклонению глаз (выпадает функция грудино-ключично-сосцезидной мышцы на стороне очага, вследствие этого начинает превалировать функция мышцы другой стороны, и голова поворачивается в сторону пареза взора). Причинами поражения стволового центра взора могут быть: сосудистые заболевания, опухоли, рассеянный склероз, интоксикации (например, карбамазепином).
Изолированный стволовой паралич взора наблюдается редко, чаще он протекает с парезом на стороне очага отводящего и лицевого нервов и входит в разряд альтернирующих синдромов.
Синдром Раймона-Сестана топически связан с варолиевым мостом. При нем на стороне очага определяется парез взора, хореоатетоидный гиперкинез, на противоположной стороне - пирамидный синдром или нарушение чувствительности по гемитипу, или сочетание этих синдромов. Двусторонний паралич горизонтального взора описан при рассеянном склерозе, инфаркте варолиевого моста, кровоизлиянии в области моста, метастазах, абсцессе мозжечка, при врожденных дефектах ЦНС.
Парез взора вверх наблюдается при опухолях четверохолмия, шишковидной железы, воспалительных процессах в зоне сильвиева водопровода, дегенеративных заболеваниях нервной системы (оливо-понто-церебеллярной дегенерации, первичной атрофии мозжечка, прогрессирующем надъядерном параличе). При опухолях шишковидной железы он чаще носит супрануклеарный характер, при дегенерациях он может быть обусловлен поражением ядер. Супрануклеарный паралич вертикального взора может быть отдифференцирован от периферического с помощью феноменов Белла, «кукольных глаз», калорической пробы (см. выше).
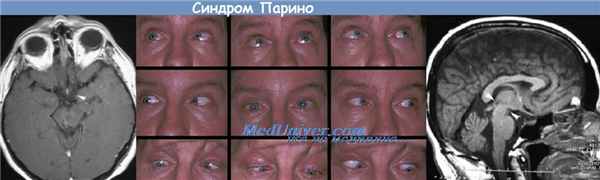
Синдром Парино. Причиной его чаще всего является опухоль шишковидной железы. Клинически он себя проявляет парезом взора вверх в сочетании с параличом конвергенции, иногда нарушением зрачковых реакций, вертикальный парез взора может служить грозным признаком смещения больших полушарий мозга в отверстие намета мозжечка. Он входит в структуру так называемого мезэнцефального синдрома (стадия смещения) и сочетается с вертикальным нистагмом, вялыми зрачковыми реакциями.
Перечисленные симптомы обычно характеризуют дебют смещения. За ними следуют глазодвигательные нарушения - вначале птоз, затем ограничение подвижности глазных яблок. Односторонний птоз с мидриазом и нарушением зрачкового рефлекса, как правило, соответствует стороне патологического процесса.
Глазодвигательные нарушения обязаны придавливанию III пары ЧН к блюменбахову скату, сосудам, гемодинамическим нарушениям. При мезэнцефальном синдроме вертикальный парез взора никогда не сочетается с нарушением конвергенции и слуха. Последние симптомы всегда свидетельствуют о локализации процесса в стволе.
По мере прогрессирования смещения появляются признаки сдавления покрышки ножек мозга. Здесь сосредоточены экстрапирамидные, мозжечковые пути, расположен n. ruber с его афферентными и эфферентными связями. Следствием сдавления будут: нарушения тонуса в конечностях (диффузная мышечная гипотония; повышение тонуса по экстрапирамидному типу; флексорная установка рук с экстензорной - ног; диссоциированный менингеальный синдром), гиперкинезы, интенционный тремор, пирамидная симптоматика на своей и противоположной сторонах.
При нарастании смещения появляются признаки поражения V, VI, VII, IX, X, XII пар ЧН (мезэнцефально-понтинный и понтинно-бульбарный синдромы, мозжечковый и окклюзионно-гидроцефальный синдромы). Поражение ЧН чаще возникает на стороне опухоли. Причем раннее появление тригеминальных болей, одностороннее снижение роговичного рефлекса указывают на височно-базальную локализацию, поражение двигательной ветви V пары ЧН, парез VII пары ЧН, одностороннее снижение слуха - на височно-затылочную. Гидроцефально-окклюзионный синдром обусловлен вдавлением сильвиева водопровода.
При дислокационном синдроме очень трудно решить вопрос о первичной локализации очага - расположен ли он в суб- или супратенториальном пространстве. Для его решения необходимо учитывать динамику процесса, наличие мышечно-тонических феноменов, которые более характерны для супратенториальной локализации очага.
При острой окклюзионной гидроцефалии возникает так называемый синдром «заходящего солнца» - отклонение глазных яблок вниз с сужением зрачков.
Синдром Грунера-Бертолотти - парез взора вверх, нарушение зрачковых реакций на свет, парез III и IV пар ЧН на стороне очага, на противоположной - капсулярный синдром (гемиплегия с центральным парезом лицевого и подъязычного нервов, гемианестезия и гомонимая гемианопсия). Возникает при нарушении кровообращения в бассейне передней ворсинчатой артерии.
Таламо-субталамический синдром очень сложен по своей структуре, также чаще всего является результатом нарушения кровообращения. Характеризуется парезом взора вверх, возможно вниз, дефицитом отведения глазных яблок кнаружи, миозом, затруднением движений головы.
Для прогрессирующего надъядерного паралича характерно сочетание паркинсонизма с надъядерной офтальмоплегией, в первую очередь, с парезом вертикального взора. Особенно специфично ограничение взора вниз.
Нарушения вертикального взора могут наблюдаться и при поражении таламуса (возможны и другие варианты).
Изолированный парез взора вниз описан Andre Thomas с соавт., он наблюдается при локализации очага в покрышке и каудальных отделах перехода сильвиева водопровода в III желудочек.
- Вернуться в оглавление раздела "Анатомия человека."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Парезы взора
Парез взора – это невозможность глаз совершать содружественные движения в горизонтальном (чаще всего) или вертикальном направлении.
Чаще бывают горизонтальные парезы взора, реже – парезы взора вверх, еще реже – вниз.
Необходимо лечение основного заболевания.
Горизонтальный парез взора
Содружественными движениями глаз по горизонтали управляют импульсы от полушарий головного мозга, мозжечка, вестибулярных ядер и мышц шеи. Эти импульсы конвергируют в центре горизонтального взора (парамедиальный отдел ретикулярной формации моста), воздействуют на ядро VI пары черепных нервов (отводящий нерв). Ядро VI пары черепных нервов иннервирует латеральную прямую мышцу соответствующей стороны и проецируется на контрлатеральное ядро III пары черепных нервов через медиальный продольный пучок (MLF) для иннервации медиальной прямой мышцы. Ингибирующие сигналы одновременно поступают к мышцам противоположного глаза.
Наиболее частые и выраженные нарушения горизонтального взора часто связаны с поражением моста, вовлекающим центр горизонтального взора и ядро VI пары. Обычно это связано с инсультом Ишемический инсульт Ишемический инсульт является внезапной неврологической недостаточностью, вызванной очаговой ишемией головного мозга с постоянным инфарктом мозга (например, положительные результаты при диффузионно-взвешенном. Прочитайте дополнительные сведенияВторая по частоте область поражения – контралатеральное полушарие мозга ростральнее прецентральной извилины (фронтальное глазодвигательное поле). Эти поражения, как правило, вызваны инсультом. Возникающий в результате этого паралич обычно стихает с течением времени. Горизонтальное содружественное движение глазных яблок, опосредованное рефлексами на уровне ствола мозга (например, в ответ на калорическую стимуляцию холодной водой), может сохраняться.
Вертикальный парез взора
Взор вверх и вниз зависит от импульсов по путям, восходящим от вестибулярной системы в составе МПП с обеих сторон к ядрам III и IV пары черепных нервов, промежуточному ядру Кахаля и ростральному интерстициальному ядру МПП. Отдельный путь спускается предположительно от полушарий головного мозга через претектальную область среднего мозга к ядру III и IV пары. Ростральное интерстициальное ядро МПП интегрирует импульсы для формирования окончательных команд для управления вертикальным взором, оно подобно центрам горизонтального взора для управления последним.
С возрастом вертикальный взор ухудшается.
Парезы вертикального взора – нередкий результат поражений среднего мозга, обычно инфарктов или опухолей. При параличе восходящего вертикального взора, зрачки могут быть расширены, и вертикальный нистагм происходит во время восходящего взгляда.
Синдром Парино (дорсальный синдром среднего мозга), парез содружественных движений глаз вверх могут развиваться вследствие опухоли эпифиза, который сжимает средний мозг, или, реже, опухоль или инфаркт претектальной области среднего мозга. Синдром Парино характеризуется
Смещением хрусталика вверх
Втягиванием века (симптом Колье)
Расширенными зрачками (около 6 мм), которые плохо реагируют на свет, но лучше реагируют на аккомодацию (диссоциация "свет-близь")
Парез взора вниз
Основные положения
Чаще бывают горизонтальные парезы сопряженного взора, реже – парезы взора вниз.
Распространенными причинами горизонтального пареза взора являются инсульты, вертикального – поражения среднего мозга (обычно инфаркты и опухоли) и пареза взора вниз – прогрессирующий надъядерный паралич.
Терапия направлена на первопричину заболевания.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Обзор нейро-офтальмологических заболеваний и поражений черепно-мозговых нервов (Overview of Neuro-ophthalmologic and Cranial Nerve Disorders)
Парезы взора
В. А. Парфенов 1 , А. И. Исайкин 1 , А. А. Щапова 1 , С. В. Балаева 2
*Кафедра нервных болезней ММА им. И. М. Сеченова, 2 клиническая больница № 61 Москвы
*Россия, 119021, Москва, ул. Россолимо, 11
Сведения об авторах:
ДВУСТОРОННИЙ ГОРИЗОНТАЛЬНЫЙ ПАРАЛИЧ ВЗОРА ПРИ ОБОСТРЕНИИ РАССЕЯННОГО СКЛЕРОЗА
Двусторонний горизонтальный парез взора — одно из наиболее редких глазодвигательных нарушений, возникающее при двустороннем поражении медиального продольного пучка и мостовой парамедианной ретикулярной формации на уровне ядер отводящих нервов. Представлено наблюдение мужчины 46 лет, у которого при обострении рассеянного склероза наблюдался двусторонний горизонтальный паралич взора при сохранении конвергенции и вертикального взора. При магнитно-резонансной томографии головного мозга выявлены многочисленные очаги на уровне покрышки варолиева моста, а также в белом веществе полушарий головного мозга, мозжечке и его ножках.
Ключевые слова: двусторонний горизонтальный паралич взора, рассеянный склероз
1. Бразис П. У., Мэсдью Дж. К., Биллер Х. Топическая диагностика в клинической неврологии: Пер. с англ. под общ. ред. О. С. Левина. — М.: МЕДпресс-информ, 2009. — С. 219—345.
2. Голубев В. Л., Вейн А. М. Неврологические синдромы: Руководство для врачей. — 2-е изд. — М.: МЕДпресс-информ, 2007. — С. 293—324, 348—350, 375—384.
3. Гусев Е. И., Завалишин И. А., Бойко А. Н. Рассеянный склероз и другие демиелинизирующие заболевания. — М.: Миклош, 2004.
4. Гусев Е. И. Рассеянный склероз // Болезни нервной системы: Руководство для врачей / Под ред. Н. Н. Яхно. — 4-е изд. — М.: ОАО "Изд-во "Медицина", 2005. — Т. 1. — С. 444—459.
5. Дуус П. Топический диагноз в неврологии. Анатомия. Физиология. Клиника / Под ред. Л. Лихтермана. — М.: ИПЦ "ВАЗАР-ФЕРРО", 1995.
6. Полушкина Н. Р., Шмидт Т. Е., Яхно Н. Н. Случай постинсультного "полуторного синдрома", отставленной дистонии и центральной боли // Неврол. журн. — 1997. — № 3. — С. 29—34.
7. Столяров И. Д., Бойко А. Н. Рассеянный склероз: специалисты, диагностика, лечение. — СПб.: ЭЛБИ-СПб., 2008.
8. Шмидт Т. Е., Яхно Н. Н. Рассеянный склероз. — М.: Медицина, 2003.
9. Штульман Д. Р., Левин О. С. Неврология: Справочник практического врача. — 4-е изд. — М.: МЕДпресс-информ, 2005. — С. 616—633.
10. Ropper A. H., Brown R. H., Phil D. Adams and Victor’s Principles of Neurology. — New York: McGraw-Hill Medical Publishing Division, 2005. — P. 222—240.
11. Felicio A. C., Bichuetti D. B., Marin L. F. et al. Bilateral horizontal gaze palsy with unilateral peripheral facial paralysis caused by pontine tegmentum infarction // J. Stroke Cerebrovasc. Dis. — 2009. — Vol. 18, N 3. — P. 244—246.
12. Matsui T. A., Mineta H., Shioyama S. et al. A case of brain stem encephalitis with bilateral horizontal gaze palsy // Rinsho Shinkeigaku. — 1998. — Vol. 38, N 2. — P. 150—153.
13. Milea D., Napolitano M., Dechy H. et al. Complete bilateral horizontal gaze paralysis disclosing multiple sclerosis // J. Neurol. Neurosurg. Psychiatry. — 2001. — Vol. 70. — P. 252—255.
14. Muni R. H., Wennberg R., Mikulis D. J. Wong A. M. Bilateral horizontal gaze palsy in presumed paraneoplastic brainstem encephalitis associated with a benign ovarian teratoma // J. Neroophthalmol. — 2004. — Vol. 24, N 2. — P. 114—118.
Лечение прогрессирующего супрануклеарного пареза взора в Москве
Какую диагностику необходимо пройти, вам подскажет лечащий врач. Вам могут назначить:
- ПЭТ-КТ
- МРТ головного мозга
- КТ головного мозга
- УЗИ сосудов головного мозга
- Дуплексное сканирование магистральных сосудов головы
- МРТ сосудов головного мозга
- УЗДГ сосудов головы (транскраниальная допплерография)
- КТ сосудов головного мозга
- УЗДГ сосудов головы и шеи.
Обратите внимание! Информация на странице представлена для ознакомления. Для назначения лечения обратитесь к врачу.
Лечение прогрессирующего супрануклеарного пареза взора - все врачи 655
Услуги по лечению прогрессирующего супрануклеарного пареза взора
Услуги, которые вам могут порекомендовать для лечения или дополнительного уточнения диагноза:
- Нейропсихологические тесты
- Психиатрические тесты
- Физиотерапия
- Эрготерапия
- Логопедические занятия.
Рекомендации перед приемом невролога
Невролог специализируется на лечении заболеваний нервной системы. Подготовка к консультации невролога заключается в сборе информации по своему заболеванию. Врачу нужно будет предоставить все результаты проведенных обследований, заключения специалистов. Если на момент осмотра пациент принимает какие-либо лекарственные препараты, об этом тоже нужно сообщить. Для большей объективности накануне приема нужно воздержаться от употребления алкоголя, табакокурения. Они могут повлиять на неврологический статус и привести к гипердиагностике.
Неврологи Москвы - отзывы
Очень внимательный врач. Он просмотрел все анализы и посоветовал схему снижения таблеток. Мы обращаемся к данному специалисту уже несколько лет.
Врач внимательный и профессиональный. Мы не первый раз её взываем. Доктор осмотрела пациентку и сделала назначения.
Нашла специалиста в интернете. У меня повысилось давление. Прием длился тридцать минут. Отличный врач. Меня очень хорошо обследовали. Доктор ответил на мои вопросы и дал рекомендации. Всё доступно объяснил и назначил лечение.
Нормальный прием, я был у Ольги Николаевны два раза. Только единственное, что на второй прием клиника почему-то с меня требовала больше денег, хотя через сервис другая цена была. Меня уверяли, что повторный прием дороже стоит. Я им показывал скрины приложения СберЗдоровье. И они в итоге с меня взяли, как указано в приложении. С врачом все прошло хорошо, она мне посоветовала, к каким специалистам обратиться. Там не было какого-то назначенного лечения, я просто консультировался с ней два раза. Обратился бы повторно к этому доктору при необходимости.
Очень хорошо прошел прием. Мы продолжаем лечение. О докторе самые лестные пожелания. Я его очень давно знаю. Я очень довольна.
Хороший, приветливый и симпатичный доктор. Она назначила мне анализы, все объяснила и показала. Врач также назначила мне МРТ и УЗИ сосудов.
Очень внимательный врач. Я была у него уже не первый раз и очень довольна! Самое главное, что процедуры доктора эффективные! Такого профессионала редко встретишь! Он даже укрыл меня, чтобы я не замерзла во время манипуляций, потому что в кабинет прохладно.
Прием прошел долго и качественно. Доктор подобрала мне определённые анализы и назначила лечение. Хорошая и полезная для меня консультация!
Читайте также:
