Переломы ладони
Добавил пользователь Алексей Ф. Обновлено: 27.01.2026
Перелом локтевой, лучевой и плечевой костей, образующих руку, называется переломом руки. В основном перелом руки, возникает в результате падения на конечность, чаще всего вызвана падением с высоты или дорожно-транспортными происшествиями. У пожилых пациентов перелом может легко произойти из-за характерных возрастных изменений.
Травма у молодых людей может не превести к перелому, в то время как если такая же травма произойдет с пожилым человеком, это может закончиться переломом из-за возрастного износа костей. Лечение должно быть проведено в кратчайшие сроки, чтобы переломы срослись правильно. Поэтому, если получив травму, вы слышите характерный звук перелома, если появилась внезапная и сильная боль, вы должны немедленно обратиться к хирургу-ортопеду.
Симптомы перелома руки
- Самый важный симптом – внезапная сильная боль.
- Боль усиливается при движении руки. Поэтому человек вынужден поддерживать руку другой рукой.
- Во время перелома слышится характерный звук.
- Может произойти отек.
- Наличие гематомы.
- Может возникнуть твердость.
- Может быть деформация руки.
Причины перелома руки
- падение с высоты
- Дорожно-транспортные происшествия
- Простые травмы в результате возрастных изменений кости
- Падение на вытянутую вперед руку
Лечение перелома руки
Какой метод использовать при лечении перелома руки зависит прежде всего от типа перелома. Необходимо определить это типичный перелом, оскольчатый, со смещением или без, и есть ли на концах сломанной кости деформация. Такие переломы требуют хирургического вмешательства. Если речь не идет о таких типах переломов, используются нехирургические методы, такие как накладывание гипса или шины; зачастую приходиться иметь дело именно с такими типами переломов.
Кроме того, для выбора метода лечения рассматриваются такие детали как возраст пациента, частота действий, , какая рука используется. Некоторые переломы могут разорвать кожный покров (открытый перелом), в таком случае существует риск инфицирования, и может потребоваться лечение антибиотиками и госпитализация.
Какие меры предотвращения переломов можно принять
На самом деле переломы руки происходят внезапно и незапланированно. Таким образом, принять меры предосторожности сложно, но не невозможно. Например, вы можете «питать» кости, чтобы укрепить их. Кальций является лучшим питательным веществом для укрепления костей. Вы можете потреблять молочные продукты содержащие кальций. Кроме того, потребление лосося богатого витамином D и апельсиновый сок, будет вам полезен.
Вы также должны регулярно выходить на солнце для получения витамина D. Помимо питания, вы можете тренироваться, чтобы укрепить свои кости. Сильные кости менее подвержены повреждению после травмы. Вы можете избегать падений. Для этого вы можете использовать подходящую обувь. Вы должны использовать подходящий инвентарь во время занятий спортом. Вы должны быть осторожными, потому что переломы рук происходят в большинстве случаев при падении на вытянутую руку.
Переломы лучевой кости руки в типичном месте
Переломы дистального отдела лучевой кости руки являются наиболее распространенными переломами предплечья и составляет около 16% от всех переломов костей скелета. Как правило, вызваны падением на вытянутую руку. Описание и классификация этих переломов основывается на наличии осколков, линии перелома, смещении отломков, внутрисуставной или внесуставного характера и наличием сопутствующего перелома локтевой кости предплечья.
Неправильное сращение дистального отдела лучевой кости после нелеченных переломов, либо вторично сместившихся, достигает 89% и сопровождается угловой и ротационной деформацией области лучезапястного сустава, укорочением лучевой кости и импакцией (упирается) локтевой кости в запястье. Оно вызывает среднезапястную и лучезапястную нестабильность, неравномерное распределение нагрузки на связочный аппарат и суставной хрящ лучезапястного и дистального лучелоктевого суставов. Это обусловливает боль в локтевой части запястья при нагрузке, снижение силы кисти, уменьшение объема движений в кистевом суставе и развитие деформирующего артроза.
Рентген анатомия лучезапястного сустава
Наклон суставной поверхности лучевой кости в прямой проекции в норме составляет 15-25º. Измеряется он по отношению перпендикуляра оси лучевой кости и линии вдоль суставной поверхности. Изменение угла наклона суставной поверхности нижней трети лучевой кости является признаком перелома, как свежего так и давно сросшегося.
Ладонный наклон измеряется в боковой проекции по отношению касательной линия проведенной по ладонному и тыльному возвышениям суставной поверхности лучевой кости к осевой линии лучевой кости. Нормальный угол составляет 10-15º. Явное изменение углов является признаком перелома.
Виды переломов луча (краткая классификация)
Перелом дистального отдела лучевой кости почти всегда происходит около 2-3 см от лучезапястного сустава.
Перелом Коллеса
Один из наиболее распространенных переломов дистального отдела лучевой кости – «перелом Коллеса», при котором отломок (сломанный фрагмент) дистального отдела лучевой кости смещен к тыльной поверхности предплечья. Этот перелом был впервые описан в 1814 году ирландским хирургом и анатомом, Авраамом Коллесом.
Перелом Смита
Роберт Смит описал подобный перелом лучевой кости в 1847 году. Воздействие на тыльную поверхность кисти считается причиной такого перелома. Перелом Смита – это противоположность перелома Коллеса, следовательно, дистальный отломок смещается к ладонной поверхности.
Классификация переломов лучевой кости руки:
Другая классификация переломов лучевой кости:
• Внутрисуставной перелом: Перелом луча, при котором линия перелома распространяется на лучезапястный сустав.
• Внесуставных переломов: Перелом, который не распространяется на суставную поверхность.
• Открытый перелом: Когда имеется повреждение кожи. Повреждение кожи может быть, как снаружи до кости (первично открытый перелом), так и повреждение костью изнутри (вторично открытый перелом). Эти виды переломов требуют незамедлительного медицинского вмешательства из-за риска инфекции и серьезных проблем с заживлением раны и сращением перелома.
• Оскольчатый перелом. Когда кость сломана на 3 и более фрагментов.
Важно, классифицировать переломы лучевой ксоти руки, поскольку каждый вид перелома нужно лечить, придерживаясь определенных стандартов и тактики. Внутрисуставные переломы, открытые переломы, оскольчатые переломы, переломы лучевой кости со смещением нельзя оставлять без лечения, будь то закрытая репозиция (устранение смещения) перелома или операция. Иначе функция кисти может не восстановиться в полном объеме.
Иногда, перелом лучевой кости сопровождается переломом соседней - локтевой кости.
Причины переломов луча
Наиболее распространенной причиной переломов дистального отдела лучевой кости является падения на вытянутую руку.
Остеопороз (заболевание, при котором кости становятся хрупкими и более вероятно ломкими при значительных нагрузках, ударах) может способствовать перелому при незначительном падении на руку. Поэтому чаще данные переломы возникают у людей старше 60 лет.
Перелом лучевой кости, безусловно, может произойти и у здоровых, молодых людей, если сила воздействия достаточно велика. Например, автомобильная аварии, падения с велосипеда, производственные травмы.
Симптомы переломов лучевой кости руки
Перелом дистального отдела лучевой кости обычно вызывает:
• Немедленную боль;
• Кровоизлияние;
• Отек;
• Крепитация отломков (хруст);
• Онемение пальцев (редко);
• Во многих случаях сопровождается смещением отломков и как следствие деформации в области лучезапястного сустава.
Диагностика переломов
Большинство переломов дистального отдела лучевой диагностируются обычной рентгенографией в 2-х проекциях. Компьютерная томография (КТ) необходима при внутрисуставных переломах.
Задержка диагностики переломов дистального отдела лучевой кости руки может привести к значительной заболеваемости.
Компьютерная томография (КТ) используется для планирования оперативного ремонта, обеспечивая повышенную точность оценки выравнивания суставной поверхности при внутрисуставном переломе. Так же в послеоперационном периоде, для определения состоявшегося сращения перелома.
После травмы запястья необходимо исключить перелом, даже если боль не очень интенсивная и нет видимой деформации, просто в данной ситуации экстренности нет. Нужно приложить лед через полотенце, придать руке возвышенное положение (согнуть в локте) и обратиться к травматологу.
Но если травма очень болезненна, запястье деформировано, имеется онемение или пальцы бледные, необходимо в экстренном порядке обратиться в травматологический пункт или вызвать скорую помощь.
Для подтверждения диагноза выполняются рентгенограммы лучезапястного сустава в 2-х проекциях. Рентген являются наиболее распространенным и широко доступным диагностическим методом визуализации костей.
Лечение переломов лучевой кости
Лечение переломов любых костей состоит оценки характера перелома и выборе тактики.
Цель состоит в том, чтобы вернуть пациента до уровня функционирования. Роль врача в том, чтобы разъяснить пациенту все варианты лечения, роль пациента в том, чтобы выбрать вариант, который лучше всего отвечает его потребностям и пожеланиям.
Есть много вариантов лечения перелом дистального отдела лучевой кости. Выбор зависит от многих факторов, таких как характер перелома, возраст и уровень активности пациента. Об этом подробнее описано в лечении.
Консервативное лечение переломов луча
Переломы луча в типичном месте без смещения, как правило фиксируются гипсовой или полимерной повязкой во избежание смещения. Если перелом лучевой кости со смещением, то отломки должны быть возвращены в их правильное анатомическое положение и фиксированы до сращения перелома. Иначе есть риск ограничения движений кисти, быстрейшего развития артроза поврежденного сустава.
Распространенное у обывателя понятие «вправление перелома» –неверное. Устранение смещения отломков правильно называть –репозиция.
После репозиции костных отломков рука фиксируется гипсовой лонгетой в определенном положении (зависит от вида перелома). Лонгетная повязка обычно используется в течение первых нескольких дней, в период нарастания отека. После этого имеется возможность поменять лонгету на гипсовую циркулярную повязку или полимерный бинт. Иммобилизация при переломах луча продолжается в среднем 4-5 недель.
В зависимости от характера перелома могут понадобиться контрольные рентгенограммы через 10, 21 и 30 дней после репозиции. Это необходимо для того, чтобы вовремя определить вторичное смещение в гипсе и принять соответствующие меры: повторное устранение смещения или операция.
Повязка снимается через 4-5 недель после перелома. Назначается ЛФК лучезапястного сустава для наилучшей реабилитации.
Хирургическое лечение переломов луча
Иногда смещение настолько критично и нестабильно, что не может быть устранено или держаться в правильном положении в гипсе. В этом случае может потребоваться чрескожная фиксация спицами или операция: открытая репозиция, накостный остеосинтез пластиной и винтами. В ходе этой операции устраняют смещение отломков и скрепляют кость металлической конструкцией, выбор которой определяется характером перелома. Операционный доступ: 1. Тыльный; 2. Ладонный. Сочетание обоих доступов. Положение пациента на спине. Обезболивание: проводниковая анестезия. Операция выполняется в кратчайшие сроки с использованием современных методик и имплантов. Импланты производства Швейцария и Германия. Материал имплантов: титан или медицинская сталь. Все операции ведутся под контролем ЭОПа (электронно-оптического преобразователя).
Закрытая репозиция и чрескожная фиксация спицами
Была популярна на протяжении многих лет и продолжает оставаться одним из самых популярных методов в международном масштабе.
Сначала врач закрыто устраняет смещение отломков, затем через отломки в определенных (учитывая характер перелома) направлениях просверливаются спицы.
Плюсы: малая травматичность, быстрота, легкость, дешевизна, отсутствие разреза и как следствие послеоперационного рубца
Минусы: невозможность начала ранней разработки лучезапястного сустава, вследствие чего риск возникновения необратимой контрактуры (отсутствие движений в суставе).
Открытая репозиция перелома лучевой кости
Открытая репозиция накостный остеосинтез пластиной и винтами. Операция включает в себя хирургический разрез, доступ к сломанной кости аккуратно отводя сухожилия, сосуды и нервы, мобилизацию костных отломков, устранение смещения и фиксация в правильном положении. Сломанные кости фиксируются титановыми пластинами, ввиду этого пациенту разрешается ранняя разработка движений в лучезапястном суставе.
До операции:
После операции:
До операции:
После операции
Восстановление после перелома лучевой кости
Поскольку виды переломов дистального отдела лучевой кости настолько разнообразны, как и методы их лечения, то и реабилитация различна для каждого пациента.
Устранение боли
Интенсивность боли при переломе постепенно стихает в течение нескольких дней.
Холод местно в первые сутки по 15 минут через каждый час, покой, возвышенное положение руки (согнутую в локте на уровне сердца) и НПВП во многом устраняют боль полностью. Но болевой порог у всех разный и некоторым пациентам необходимы сильные обезболивающие препараты, приобрести которые можно только по рецепту.
Возможные осложнения
При консервативном лечении гипсовой или полимерной повязкой необходимо следить за кистью. Наблюдать, не отекают, не бледнеют ли пальцы, сохранена ли чувствительность кисти.
• Если давит гипс это может быть признаком сдавления мягких тканей, сосудов, нервов и повлечь за собой необратимые последствия. При появлении подобных симптомов необходимо срочно обратиться к врачу.
• Нагноение в области металлоконструкции (крайне редко);
• Повреждение сосудов, нервов, сухожилий (ятрогенное осложнение);
Реабилитация после перелома лучевой кости руки
Большинство пациентов возвращаются к своей повседневной деятельности после перелома дистального отдела лучевой кости через 1,5 – 2 месяца. Безусловно сроки реабилитации после перелома лучевой кости зависят от многих факторов: от характера травмы, метода лечения, реакции организма на повреждение.
Почти все пациенты имеют ограничение движений в запястье после иммобилизации. И многое зависит от пациента, его настойчивости в восстановлении амплитуды движений при переломе лучевой кости. Если пациент прооперирован с использованием пластины, то как правило врач назначает ЛФК лучезапястного сустава уже со первой недели после операции.
Перелом кисти руки
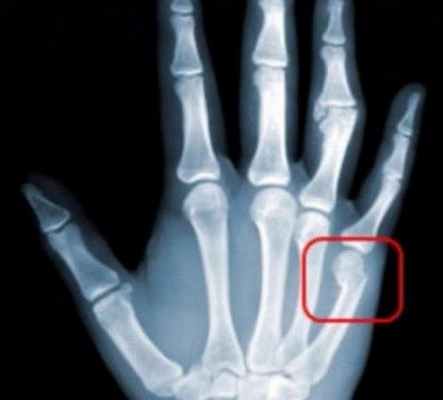
Примерно 35 % всех травм опорно-двигательного аппарата приходится на долю переломов кистевых костей. Это обусловлено тем, что мягких тканей здесь немного. Соответственно, силовое воздействие концентрируется на костях. Травмирование кисти случается при падениях на живот или бок, направленных ударах большой силы, неумелом пользовании инструментами, спортивных занятиях. Чаще всего повреждаются две кистевые кости: полулунная и ладьевидная. Это происходит при ударе согнутыми пальцами или приземлении на вытянутые руки. Значительно реже случаются переломы пястных костей. Они сопровождаются смещением обломков, повреждением самой костной ткани.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Признаки перелома кисти руки (симптомы)
Перелом тех или иных кистевых костей проявляется по-своему. Например, при повреждении ладьевидной кости отекает и сильно болит сустав большого пальца, при травмировании пястных костей и фаланг синеют, опухают именно эти части кисти. Если деформирована полулунная кость, то отек незначителен, но шевеление пальцами вызывает боль. Впрочем, несмотря на указанную разницу, можно выделить общие признаки перелома в области кисти:
- боль и отек;
- невозможность свободно шевелить пальцами;
- трудность сжатия пальцев в кулак;
- посинение кожи в месте травмы;
- явная деформация пораженной зоны;
- аномальная подвижность костей.
Отек во многих случаях наблюдается не только в месте травмы, но и значительно выше по направлению к локтю. При открытом переломе на коже появляется рана. Из нее могут торчать костные обломки. Вправлять их самостоятельно запрещено, так как в рану легко занести инфекцию. Нужно лишь остановить кровь при помощи повязки или специальной кровоостанавливающей салфетки.
Причины травмы
Чаще всего перелом кисти руки происходит при падении человека или сильном ударе руки. Так как все 27 косточек, составляющих кисть, тонкие, непрочные, а мягких тканей вокруг них мало, то при направленном силовом воздействии они принимают удар на себя. Вследствие этого они трескаются, разламываются. Повреждение каждой кости имеет свою специфику. Например, при переломе ладьевидной кости:
- образуются два осколка;
- происходит внутри- и внесуставное повреждение;
- может возникать вывих полулунной кости.
Переломы фаланг случаются тогда, когда пальцы придавливаются инструментом, дверью либо на них падает тяжелый предмет. При подобном повреждении может:
- образоваться несколько осколков;
- случиться внутри- и внесуставное повреждение;
- произойти разлом кости пополам.
Сильная боль пронзает руку при переломе основания большой пястной кости, что обусловлено сложностью травмы. Эта кость может:
- сместиться к лучевой кости;
- сломаться на несколько фрагментов;
- вывихнуться.
Повреждение других пястных костей приводят к деформации кисти. Но боль в таком случае слабее, чем при травмировании первого пястного элемента. Эти переломы являются следствием сильного прямого удара кулаком либо падения на руку. Остальные фрагменты кисти ломаются реже, ведь они образуют свод и укреплены тугими связками.
Какой врач лечит стресс-перелом?
Если после падения человека на лед, асфальт или удара рука опухла, деформировалась, следует поспешить в ближайшее медицинское учреждение. Слишком высока вероятность того, что произошел перелом кисти. Подтвердить или опровергнуть этот диагноз может только специалист на основании данных проведенного им обследования. Пациентов с указанными симптомами принимает:
Переломы костей кисти и кистевого сустава
Переломы костей кисти возникают при ударах или падении на кисть. Это проявляется болью, отеком, деформацией поврежденной кости, нарушением функции кисти. Для уточнения диагноза необходимо сделать рентгенографию, а в отдельных случаях КТ или МРТ исследования.
Переломы пястных костей и пальцев кисти.
Переломы костей кисти являются следствием травматического воздействия
Оперативное лечение выполняется при невозможности устранить имеющееся смещение отломков, а так же при нестабильных формах переломов, когда отломки невозможно удержать в правильном положении в гипсовой повязке.
При отсутствии соответствующего лечения кость срастается со смещением отломков, часто формируются несращения, что приводит к появлению деформации кисти и стойкому нарушению ее функции.
Использование в работе интраоперационного рентгенологического контроля позволяет проводить малотравматические оперативные вмешательства, что обеспечивает условия для ранней функциональной реабилитации.
Лечение выбирается в зависимости от типа перелома (без смещения, со смещением отломков, сочетанные с повреждениями других структур кисти, множественные и др.). Это различные виды современного остеосинтеза костей (спицами, винтами, накостными пластинами).
После операции пациент может покинуть клинику вечером в день операции или на следующий день.
Переломы ладьевидной кости.
Ладьевидная кость выполняет «ключевую» роль в функционировании запястья, благодаря своему анатомическому положению. Переломы ладьевидной кости занимают первое место среди травм костей кистевого сустава и часто возникают при падении с упором на кисть. Из-за ее губчатого строения диагностика переломов вызывает трудности, так как на стандартных рентгенограммах линия перелома в первые дни после травмы часто не видна. Поэтому такие повреждения часто не диагностируются и в итоге формируются несращения (ложные суставы) ладьевидной кости, что приводит к развитию артроза кистевого сустава, постоянным болям и ограничению движений.
Для диагностики выполняют рентгенографию кистевого сустава со специальными укладками кисти, МРТ, КТ исследования.
Лечение свежих стабильных переломов консервативное.
Хирургическому лечению подлежат нестабильные переломы, ложные суставы ладьевидной кости. Использование в работе интраоперационного рентгенологического контроля (ЭОПа) позволяет проводить остеосинтез ладьевидной кости винтом из небольшого разреза, что позволяет сохранить кровообращение кости и сократить сроки послеоперационной реабилитации. Лечение ложных суставов проводится с использованием костной пластики дефекта кости.
После операции пациент может покинуть клинику вечером в день операции или на следующий день.
Переломы дистального отдела лучевой кости (в типичном месте).
Чаще всего это «разгибательные» переломы возникают при падении с упором на ладонь. Формируется «штыкообразная» деформация лучезапястного сустава. Для диагностики необходимо проведение рентгенографии или КТ.
Операция выполняется при нестабильных, оскольчатых, внутрисуставных переломах, а так же при вторичных смещениях отломков лучевой кости.
При отсутствии должного лечения перелом срастается со смещением, что приводит к постоянным болям и ограничению движений в кистевом суставе, слабости кисти, затруднению в самообслуживании. Нередко возникают синдром карпального канала и подкожные разрывы сухожилия длинного разгибателя 1 пальца.
Операция заключается в открытом вправлении отломков и фиксации перелома накостной пластиной и проводится с использованием интраоперационного рентгенологического контроля, что позволяет малотравматично и максимально точно сопоставить и прочно зафиксировать отломки. Стабильный остеосинтез пластиной позволяет не использовать продолжительную фиксацию гипсовой повязкой, а в ранние сроки начать функциональную реабилитацию.
Средняя продолжительность пребывания в клинике: 1-2 дня
Травмы кистевого сустава (запястья).
Заболевания и травмы запястья проявляются, как правило, стойким болевым синдромом, отеком кисти, ограничением движений. Несмотря на множество методов диагностики (рентген, МРТ, УЗИ, КТ) исследование запястья вызывает определенные затруднения. Трудности диагностики объясняются сложным анатомическим строением кистевого сустава: 8 костей запястья покрытые хрящом и связанные в кинетическую цепь множественными связками и мениском (трехгранный фибрознохрящевой комплекс). Повреждение даже одной связки или перелом кости со смещением приводит к нарушению сложного баланса внутри запястья, а затем к развитию дегенеративных процессов (артрозу).
Артроскопия запястья позволяет не только с высокой точностью оценить степень повреждения структур запястья, а так же восстановить имеющиеся повреждения. Показания для артроскопии кистевого сустава: постоянные боли; хронические и острые воспалительные процессы, синовит; деформирующий остеоартроз; травматические поражения кисти – переломы костей и разрывы связок.
Артроскопия это малоинвазивная операция позволяющая значительно сократить сроки выздоровления и легко переносится пациентом. Для выполнения артроскопии кисти в клинике используют проводниковую анестезию. Артроскопическое исследование проводят при помощи специального инструмента, который вводят через маленькие разрезы (до 0.5 см). По продолжительности операция занимает 60 мин. В послеоперационном периоде проводится иммобилизация запястья при помощи ортеза или ладонной гипсовой шины.
Перелом ладьевидной кости
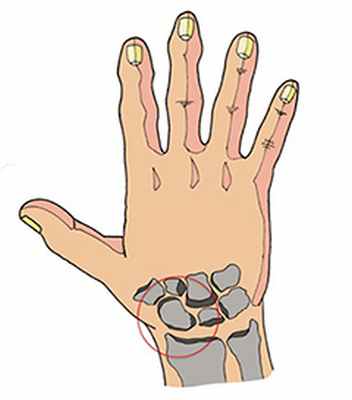
Рис. 1
Из-за своей формы и расположения это одна из наиболее часто ломающихся запястных костей. Перелом ладьевидной кости обычно происходит в результате падения на вытянутую руку, т.е когда ладонь распрямлена, а запястье выгнуто назад при падении на землю. Иногда перелом ладьевидной кости вызван ударом по кисти. В некоторых случаях многократная нагрузка на ладьевидную кость может привести к её перелому. Это происходит, к примеру, у гимнастов или толкателей ядра.
Симптомы: Симптомы могут включать боль на уровне запястья, особенно в области так называемой "анатомической табакерки" (углубление у основания большого пальца с тыльной стороны ладони) и с ладонной стороны запястья. Иногда также наблюдается отёк. У некоторых пациентов симптомы проявляются слабо, что приводит к тому, что перелом остаётся незамеченным.
Диагностика: Иногда довольно сложно определить перелом ладьевидной кости. Обычный рентгеновский снимок может не показать перелом ладьевидной кости (рис. 2). При наличии симптомов и отрицательном результате рентгенографии применяются специальные виды исследований при локтевом отведении кисти. Если симптомы указывают на перелом ладьевидной кости, но он не подтверждается рентгеновскими снимками, то рекомендуется иммобилизация и повторный рентген спустя 10-14 дней. Если инструментальная диагностика не дала чёткого ответа проводится компьютерная томография или МРТ.
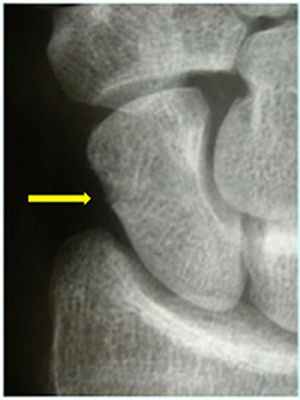
Foto 2
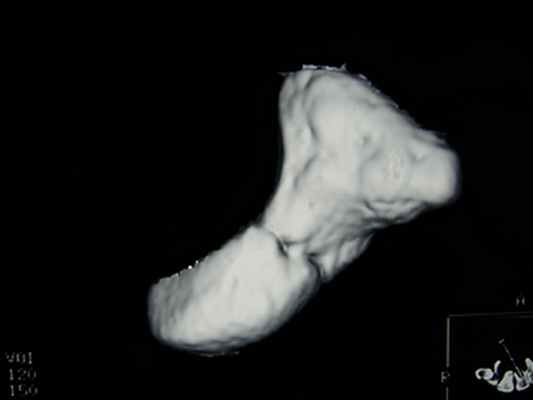
Foto 3
Лечение: При подтверждении перелома ладьевидной кости без смещения, в качестве лечения, как правило, применяется иммобилизация (которая в наше время осуществляется при помощи термопластичных материалов) на срок обычно 4-8 недель, в некоторых случаях - дольше. Если при переломе ладьевидной кости произошло смещение или ситуация требует более быстрого возвращения функций кисти (например для спортсменов и музыкантов), может потребоваться операция. В ладьевидную кость устанавливается небольшой винт и удерживает фрагменты кости вместе. Такая операция может проводиться через небольшой надрез на коже, позволяющий в большинстве случаев немедленно возобновить движения кисти.
Осложнения: При переломе ладьевидной кости большое внимание необходимо уделить возможным осложнениям, учитывая форму кости, расположение кровеносных сосудов и обширную сеть хрящей.
Первое из возможных осложнений - замедленное срастание: оно наблюдается, когда для срастания кости требуется более 4 месяцев. Если для срастания требуется больше времени, то между двумя фрагментами кости может сформироваться волокнистая соединительная ткань вместо костной, что приводит к несращению. При этом может потребоваться хирургическое вмешательство с трансплантацией кости из другой части тела (обычно - подвздошного гребня). Другим осложнением является асептический некроз. Сосудистая сеть, питающая ладьевидную кость, не густая, что может привести к тому, что часть кости останется без кровоснабжения. Такая кость не сможет излечиться полностью, а часть ладьевидной кости отомрёт. В этом случае лечение зависит от степени вовлечённости в процесс окружающих костей и может привести к постоянному ограничению функций кисти.

DOCTOR PEGOLI ELECTED NEXT PRESIDENT OF THE WORLD SOCIETY OF SPORT AND EXCERCISE MEDICINE
During the Executive Committee held in Kuala Lumpur, Doctore Pegoli has been elected Next President of the World Society of Sport and Exercise Medicine form 2019Подробнее

Doctor Pegoli has been elected the Coordinator of the Medical Commission of the Italian National Fighting Association, Fight1
Onother important achivement for Doctor Pegoli that has been elected Coordinator of the Medical Commission of the Italian National Fighting Association, Fight1.Подробнее

The GAMS (Gruppo Associati Mano Sport), officially born. It is the first Italian group of Hand Surgeon and Therapist devoted to the treatment of Hand Condition in Athletes.Подробнее

PRESTIGIOUS INTERNATIONAL AWARD GIVEN TO DOCTOR PEGOLI
On November 5th Doctor Pegoli received directly from His Royal Highness The Sultan of Malesia an international award for his achivements in the treatment of wrist and hand sport conditions
Читайте также:
