Перфорация пищеварительного тракта
Добавил пользователь Cypher Обновлено: 27.01.2026
Перфорация полого органа — актуальная проблема в абдоминальной хирургии. По данным литературы частота развития перфораций составляет от 0,37 до 2,3% случаев среди различной острой хирургической патологии органов брюшной полости.
Наибольшее внимание в литературе уделено проблеме перфоративных гастродуоденальных язв. В то же время другим, более редким, видам перфораций посвящено гораздо меньшее количество публикаций, как отечественных, так и зарубежных. Такая ситуация, вероятнее всего, объясняется небольшой распространенностью других видов перфораций, что в свою очередь не делает их менее актуальной проблемой в экстренной хирургии, требующей современного подхода к лечению данной группы пациентов.
ЦЕЛЬ ИССЛЕДОВАНИЯ Анализ отечественной и зарубежной литературы, посвященной диагностике и лечению редких видов доброкачественных перфораций кишечника.
МАТЕРИАЛ И МЕТОДЫ Выполнен обзор литературы за период с 1994 по 2020 г. на русском и английском языках, доступной на базах Pubmed, Medline, Springer, Scopus, E-library, по таким темам, как перфоративные дивертикулы тонкой кишки, перфорация дивертикула Меккеля, перфоративные язвы тонкой кишки, перфорация кишки инородным телом.
РЕЗУЛЬТАТЫ При всем разнообразии оперативных методик при различных видах перфораций желудочно-кишечного тракта (ЖКТ), в настоящее время в литературе не определены конкретные критерии выбора того или иного способа вмешательства операции в зависимости от причины, уровня, срока перфорации.
ЗАКЛЮЧЕНИЕ Отсутствие единых подходов в диагностике и лечении пациентов с редкими перфорациями ЖКТ диктует необходимость более углубленного изучения данного вопроса с целью применения и оптимизации техники видеолапароскопического пособия, разработки лечебно-диагностического алгоритма у больных с подозрением на перфорацию органов ЖКТ с использованием видеолапароскопического метода.
Ключевые слова
Об авторах
Благовестнов Дмитрий Алексеевич - доктор медицинских наук, профессор, заведующий кафедрой неотложной и общей хирургии ФГБОУ ДПО РМАНПО МЗ РФ.
125993, Москва, ул. Баррикадная, д. 2/1, стр.1
ФГБОУ ДПО Российская медицинская академия непрерывного профессионального образования МЗ РФ; ГБУЗ Научно-исследовательский институт им. Н.В. Склифосовского ДЗМ
Россия
Копалиани Давид Мамукаевич - аспирант кафедры неотложной и общей хирургии ФГБОУ ДПО РМАНПО МЗ РФ; врач-хирург, отделение неотложной хирургии и оперативной онкологии ГБУЗ «НИИ СП им. Н.В. Склифосовского ДЗМ».
125993, Москва, ул. Баррикадная, д. 2/1, стр.1; 129090, Москва, Большая Сухаревская пл., д. 3
ФГБОУ ДПО Российская медицинская академия непрерывного профессионального образования МЗ РФ; ГБУЗ Научно-исследовательский институт им. Н.В. Склифосовского ДЗМ
Россия
Ярцев Петр Андреевич - доктор медицинских наук, профессор кафедры неотложной и общей хирургии ФГБОУ ДПО РМАНПО МЗ РФ, руководитель отделения неотложной хирургии, эндоскопии и интенсивной терапии ГБУЗ «НИИ СП им. Н.В. Склифосовского ДЗМ».
125993, Москва, ул. Баррикадная, д. 2/1, стр.1; 129090, Москва, Большая Сухаревская пл., д. 3
Самсонов Владимир Тихонович - кандидат медицинских наук, старший научный сотрудник отделения неотложной хирургии, эндоскопии и интенсивной терапии ГБУЗ «НИИ СП им. Н.В. Склифосовского ДЗМ».
129090, Москва, Большая Сухаревская пл., д. 3
Арутюнова Виолетта Гургеновна - студентка 6-го курса ФГАОУ ВПО РУДН.
117198, Москва, ул. Миклухо-Маклая, д. 6
Скукин Дмитрий Сергеевич - врач-хирург, хирургическое отделение ГБУЗ «НИИ СП им. Н.В. Склифосовского ДЗМ».
129090, Москва, Большая Сухаревская пл., д. 3
Список литературы
1. Юдин В.А., Кочуков В.П., Мельников А.А., Мельникова И.А., Мокрова А.В. Хирургические подходы в диагностике и лечении перфораций дивертикулов тощей кишки. Хирургическая практика. 2017;(3):43–45.
2. Здзитовецкий Д.Э., Белобородов А.А., Данилина Е.П., Борисов Р.Н., Тяпкин С.И. Дивертикулярная болезнь тонкой кишки с перфорацией и развитием распространенного гнойного перитонита. Сибирское медицинское обозрение. 2013;(6):76–78.
8. Григорьев Е.Г., Пак В.Е., Капорский В.И., Очирова Т.В., Аюшинова Н.И., Гельфанд С.А., Щербо И.В. Дивертикулярная болезнь двенадцатиперстной кишки, осложненная перфорациями и множественными свищами дигестивного тракта: случай из практики. Инфекции в хирургии. 2014;12(4):47–50.
14. Sibille A, Willocx R. Jejunal diverticulitis. Am J Gastroenterol. 1992;87(5):655–658. PMID: 1595658
19. Гончаров А. Г., Богомолов Н. И. Дивертикул Меккеля – нестареющая проблема медицины. В кн.: Актуальные проблемы клинической и экспериментальной медицины. Чита, 17–18 октября 2013 года. Чита: ЧГМА;2018. с. 25–30.
23. Кирсанов И.И., Македонская Т.П., Тарасов С.А., Ярцев П.А. Возможности видеолапароскопии в диагностике и лечении перфорации тонкой кишки и дивертикула меккеля (два клинических наблюдения). Журнал им. Н.В. Склифосовского «Неотложная медицинская помощь». 2016;(1):63–65.
25. Копалиани Д. М., Благовестнов Д. А., Ярцев П. А., Самсонов В. Т. Роль видеолапароскопии в диагностике и выборе лечебной тактики при перфорации кишечника инородным телом (четыре клинических наблюдения). Вестник хирургической гастроэнтерологии. 2019;(3):18–25.
26. Фомин В.С., Налётов В.В., Зинатулин Д.Р., Михайлов В.Г., Николаев Д.В. Перфорации ободочной кишки зубочисткой: клиническое наблюдение и обзор литературы. Доктор.Ру. 2016;1(118):91–93.
37. Степанян, А.Т. Перфорация острой язвы тонкой кишки – предиктор неблагоприятного исхода. Бюллетень медицинских интернет-конференций. 2014;4(8):994.
38. Битюков С.Л., Олейник А.А. Результаты лечения перфораций стрессовых язв кишечника в условиях общехирургического стационара. Морфологический альманах имени В.Г. Ковешникова. 2019;17(2):6–10.
42. Глушков Н.И., Горбунов Г.М., Шубинский В.Д., Тросиненко Г.А. Редкое осложнение дивертикула двенадцатиперстной кишки. Вестник хирургии им. И.И.Грекова. 2006;165(3):84–85.
44. Singal R, Gupta S, Airon A. Giant and multiple jejunal diverticula presenting as peritonitis a significant challenging disorder. J Med Life. 2012;5(3):308–310. PMID: 23049633
50. Винник Ю.С., Серова Е.В., Прусов И.А., Стратович Д.В., Шилов В. Г., Панов Ю.А. Ультрасонографическая диагностика прикрытой перфорации язвы луковицы двенадцатиперстной кишки. Вестник хирургии им. И.И. Грекова. 2016;175(6):79–81.
59. Сажин В.П., Бронштейн П.Г., Зайцев О.В., Кондрусь И.В., Кривцов Г. А., Лобанков В.М., и др. Прободная язва желудка и двенадцатиперстной кишки. Национальные клинические рекомендации. Москва: РОХ; 2015.
62. Dente M, Santi F, Solinas L, Bagarani M. Laparoscopic diagnosis andmanagement of jejunal perforation resulting from accidental toothpick ingestion. Am Surg. 2009;75(2):178–179. PMID: 19280815
63. Коровин С.А., Дзядчик А.В., Аллахвердиев И.С., Зыкин А.П., Соколов Ю.Ю. Эффективность лапароскопических технологий у детей с дивертикулом Меккеля. Российиский вестник детской хирургии анестезиологии и реаниматологии. 2016;6(4):28–36.
68. Мяконький Р.В., Каплунов К.О. Случай дивертикулярной болезни тонкой кишки, осложнившейся перфорацией дивертикула с образованием межкишечного абсцесса и развитием острой кишечной непроходимости. Волгоградский научно-медицинский журнал. 2016;4(52):55–59.
69. Зотин А.В., Атавов Р.С., Кузьменко И.O., Хрячков В.В. Редкий клинический случай перфорации дивертикула Меккеля у ребенка. Научный медицинский вестник Югры. 2015;1–2(7–8):140–144.
72. Крылов Н.Н., Рыбин В.К., Баканов А.И., Драпалюк И.Б. Перфорация тонкой кишки инородным телом. Вестник хирургической гастроэнтерологии. 2010;(1):65–68.
73. Чекмарев В.М, Волков А.Я., Харченко И.В., Золкина О.В. Инородные тела желудочно-кишечного тракта, осложненные перфорацией. Детская хирургия. 2012;(5):52.
76. Худайбергенов Ш.А, Мурадов Т.Р.,Ходжаев К.Ш., Абдурахманов Ш. М. Случай успешного хирургического лечения первичной язвы тонкой кишки. Вестник экстренной медицины. 2011;(1):77–79.
77. Гольбрайх В.А., Маскин С.С., Бобырин А.В., Карсанов А.М., Дербенцева Т.В., Лопастейский Д.С., Таджиева А.Р. Острые перфоративные язвы тонкой кишки у больных с распространенным гнойным перитонитом. Вестник экспериментальной и клинической хирургии. 2012;5(1):51–53.
78. Лубянский В. Г., Жариков А. Н. Основные патогенетические механизмы развития острых перфораций кишечника у больных с послеоперационным перитонитом. Бюллетень ВСНЦ СО РАМН. 2012;4–1(86):51–55.
Перфорации ободочной кишки зубочисткой: клиническое наблюдение и обзор литературы
Для цитирования: Фомин В. С., Налётов В. В., Зинатулин Д. Р., Михайлов В. Г. и др. перфорации ободочной кишки зубочисткой: клиническое наблюдение и обзор литературы // Доктор.Ру. Гастроэнтерология. 2016. № 1 (118). С. 91–93.
Цель статьи: представить редкое клиническое наблюдение перфорации ободочной кишки инородным телом (зубочисткой).
Основные положения. Перфорация желудочно-кишечного тракта инородными телами является крайне редким проявлением острого живота в хирургической практике и чаще всего отмечается у пациентов с грыженосительством или меккелевым дивертикулом. Приведенное клиническое наблюдение позволяет продемонстрировать сложности ведения пациента при обнаружении инородного тела восходящей ободочной кишки, а также аргументировать рекомендации к малоинвазивным технологиям в диагностике и лечении пациентов с вышеприведенной патологией.
Перфорация ЖКТ инородными телами (ИТ) является крайне редким проявлением острого живота в хирургической практике и чаще всего отмечается у пациентов с грыженосительством или меккелевым дивертикулом [9, 17]. В многочисленных исследованиях отмечена задержка до 75% ИТ на уровне крикофарингеального пищеводного сфинктера, а также указывается на беспрепятственное прохождение до 90% всех ИТ по пищеварительному тракту при их свободном достижении желудка [9, 11]. При анализе предметов, извлеченных из различных органов пищеварительной системы, отмечается тенденция к изменению характера инородных тел в различных возрастных группах [10]. До 80% всех пациентов с ИТ ЖКТ, попавшими перорально, составляют дети; к другим группам повышенного риска относятся люди с нарушенной психикой, пациенты психиатрических стационаров, а также больные пожилой и старческой возрастных групп ввиду ослабленной критики своего поведения по причине медикаментозной терапии, старческого слабоумия, а также при наличии дисфагии вследствие инсульта [1, 2]. Попадание инородных тел нередко происходит во время еды (зубные протезы, косточки, зубочистки и т. д.), а также может быть связано с вредной привычкой держать во рту иголки, булавки, гвозди во время работы [3].
Цель статьи: представить собственное клиническое наблюдение перфорации восходящего отдела ободочной кишки проглоченной зубочисткой и ее извлечения с помощью минимально инвазивных технологий.
Больной Н. , 37 лет, доставлен по каналу скорой медицинской помощи в городскую клиническую больницу № 5 Департамента здравоохранения города Москвы с клиникой абдоминальных болей в правой подвздошной области и подозрением на острый аппендицит.
При поступлении пациент предъявлял жалобы на боли в правой подвздошной области, тошноту. Из анамнеза известно, что дебют болевой симптоматики отмечен за 1,5 суток до поступления, характеризовался эпигастральной абдоминалгией с последующей постепенной миграцией болей слева направо, сверху вниз в течение суток. Сам пациент болевую симптоматику и ее миграцию в правую подвздошную область связывал с резким поднятием тяжести.
Объективно: пальпаторно отмечается болезненность в правой подвздошной области с защитным дефансом, а также слабоположительными аппендикулярными симптомами Ровзинга, Ситковского, Воскресенского, Михельсона — Бартомье. Симптом Щёткина — Блюмберга отрицательный. По остальным органам и системам без особенностей.
При УЗИ органов брюшной полости диагностировано незначительное количество свободной жидкости по правому латеральному каналу, а также обнаружен несколько дилятированный и пневматизированный купол слепой кишки. Аппендикс не визуализирован. Обзорная рентгенография брюшной полости показала умеренный пневматоз ободочной кишки. В общем анализе крови обращал на себя внимание незначительный лейкоцитоз — до 9,7 × 10 9 /л. Остальные показатели в общем и биохимическом анализах крови, анализе мочи были без отклонений от нормативных параметров.
Таким образом, при постановке диагноза по данным MANTRELS scoring system диагностической шкалы Alvarado общая сумма баллов составила 7, что следует трактовать как вероятный диагноз острого аппендицита.
Принимая во внимание клиническую картину и балльную оценку по шкале Alvarado, для верификации диагноза выполнили лапароскопию, в ходе которой был осмотрен червеобразный отросток: 7,0 × 0,3 см, серого цвета, мягкий при инструментальной пальпации. Выполнен полипозиционный прицельный осмотр брюшной полости: в правых отделах суммарно определялось до 10- 15 мл светлого серозного выпота; в области восходящей ободочной кишки, в средней ее трети по передней стенке, выявили инородное тело, перфорировавшее стенку кишки ( рис. 1 ), которое извлекли из стенки кишки и брюшной полости мягким граспером ( рис. 2 ). При осмотре и пальпации кишки поступление кишечного содержимого через перфорационное отверстие не отмечено. Перфорационное отверстие герметизировано двурядными Z-образными швами в поперечном направлении. Брюшная полость санирована, дренирована двумя силиконовыми дренажами: справа — по правому латеральному каналу, слева — в малый таз.
Рис. 1. Интраоперационное выявление перфорации восходящей ободочной кишки инородным телом. Фото авторов
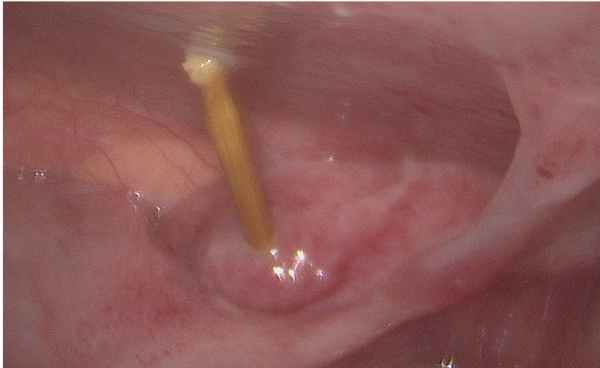
Рис. 2. Удаленное инородное тело (зубочистка). Фото авторов

После удаления дренажей на 2-е сутки в удовлетворительном состоянии согласно концепции Fast Track больной выписан с рекомендациями амбулаторного снятия кожных швов на 5- 7-е сутки. Течение послеоперационного периода гладкое.
Диагноз при выписке: перфорация восходящего отдела толстой кишки инородным телом (деревянная зубочистка).
ИТ ЖКТ являются довольно редкими находками в хирургической практике, а осложнения, связанные с их попаданием в просвет кишечника, мучительны для больного и сложны для диагностики, серьезны по течению заболевания и прогнозу [3]. Следует отметить, что до 90% ИТ минуют просвет кишечника без каких-либо затруднений и лишь 10% пациентов нуждаются в той или иной специализированной помощи [4]. Важным аспектом беспрепятственной миграции острых ИТ является иголочный рефлекс, описанный А. Exner в 1902 г. и характеризующийся поворотом последних тупым концом вперед без нарушения целостности стенок ЖКТ [9]. Данный рефлекс реализуется вследствие раздражения слизистой оболочки острием ИТ, которое вызывает ишемизацию слизистой с ее бухтообразным втяжением и постепенный поворот предмета тупым концом аборально (при условии возможности поворота ИТ в просвете кишки) [11]. Протективным механизмом следует считать также перемещение ИТ всегда в середину просвета органа, в том числе в толще калового комка в ободочной кишке.
Из всего многообразия ИТ, диагностированных и успешно извлеченных из просвета кишечника, особую актуальность составляют острые предметы, к которым относятся кости, иголки, гвозди и особенно зубочистки. В исследовании L. D. Budnick (1984) частота обнаружения зубочистки как причины осложнений со стороны органов ЖКТ составила 3,6 на 100 000 населения в год [6]. Анализ литературы по проблеме хирургических осложнений после попадания зубочисток в пищеварительный тракт, проведенный S. F. Li и K. Ender (2002), позволяет сделать вывод о преобладании среди пострадавших лиц мужского пола (до 88%) со средним возрастом 52 года [13].
Несмотря на кажущуюся простоту диагностики, анамнестические указания на предполагаемое попадание зубочистки в ЖКТ возможны не более чем у 12% пациентов [15]. При этом наиболее часто ИТ задерживаются в местах физиологических сужений (верхний пищеводный сфинктер, пилорический жом, подкова duodenum или илеоцекальный клапан), а также в дивертикуле Меккеля или аппендиксе [8, 12, 17]. Локализация ИТ в ободочной кишке, а тем более в ее восходящем отделе, представляется крайне редкой [14].
Как правило, в клинической картине доминируют боли в животе без четкой локализации, а стандартные методики инструментального обследования далеко не всегда позволяют выявить рентгенонеконтрастные ИТ. В большинстве опубликованных работ основным методом диагностики является лапаротомия, реже отмечаются эндоскопические методики исследования [7, 16].
К сожалению, несвоевременная диагностика приводит к росту осложненных случаев с частотой летальности, по данным некоторых источников, до 18% [1, 7, 13]. В литературе имеются множественные описания различных типов осложнений после попадания зубочисток в пищеварительный тракт: интестинального кровотечения, перфорации, формирования абсцессов, обструктивного илеуса, сепсиса. W. Al-Khyatt и соавт. (2011) описали крайне редкий случай — обнаружение зубочистки в проекции портальных ворот печени в ходе лапароскопической холецистэктомии по поводу желчнокаменной болезни [5].
Безусловно, среди мероприятий по снижению числа больных с инородными телами (ИТ) пищеварительного тракта основная роль принадлежит тщательной и повсеместной профилактике, которая по объективным причинам весьма проблематична и труднореализуема.
Приведенное клиническое наблюдение позволяет продемонстрировать ведение пациента при обнаружении ИТ восходящей ободочной кишки, а также рекомендовать малоинвазивные технологии для диагностики и лечения пациентов с данной патологией.
Перфорация толстой кишки (Прободение толстой кишки)
Перфорация толстой кишки — это перфорация стенки толстой кишки, при которой содержимое органа попадает в брюшную полость. Проявляется сильным болевым синдромом, напряжением мышц брюшной стенки, отеком, тошнотой, рвотой, отсутствием аппетита, тахикардией и гипертермией. Это неотложная медицинская помощь, требующая неотложной хирургической помощи. Если не лечить, это осложняется перитонитом. Есть большая вероятность летального исхода. Диагноз поставлен на основании симптомов и простых рентгенологических данных. Лечение: ушивание перфорации, резекция кишечника с наложением прямого анастомоза или колостомия.
Общие сведения
Перфорация толстой кишки — нарушение целостности кишечной стенки, сопровождающееся выбросом кишечного содержимого в брюшную полость. По словам исследователей, перфорация толстой кишки является второй по частоте причиной образования свободного газа в брюшной полости после перфорации желудка и двенадцатиперстной кишки. Чем чаще он возникает в слепой кишке, тем реже выявляется в других отделах толстой кишки. Мужчины страдают чаще, чем женщины. Из-за большого количества бактерий в толстом кишечнике перфорация толстой кишки быстро осложняется развитием бактериального перитонита. Смертность от перфораций в этой анатомической части кишечника достигает 50%. Особенно часто плохой прогноз наблюдается при развитии перфорации у пожилых людей. Лечение проводят специалисты в области оперативной проктологии и абдоминальной хирургии.
Перфорация толстой кишки
Причины
Назначают перфорацию толстой кишки травматического и нетравматического генеза. Первое место по распространенности среди причин развития нетравматических перфораций занимает острый дивертикулит (45-50% всех случаев), обычно осложняющийся образованием абсцессов. Перфорация толстой кишки при колоректальном раке встречается реже. Нарушение целостности стенки кишечника при онкологическом заболевании может быть следствием распада опухоли или быть следствием непроходимости просвета кишечника, давления каловых масс на стенку кишечника, нарушения его кровоснабжения и последующего некроза.
Кроме того, перфорация толстой кишки может наблюдаться при нераковой кишечной непроходимости, болезни Крона, язвенном колите и токсическом мегаколоне. В некоторых случаях причиной перфорации становятся медицинские процедуры, такие как колоноскопия или ректороманоскопия. Частота таких осложнений, по оценкам исследователей, составляет около 0,2%. Одним из факторов, повышающих вероятность нетравматической перфорации толстой кишки любого генеза, является прием иммунодепрессантов и некоторых гормональных препаратов. Травматическая перфорация толстой кишки возникает при порезах, порезах, порезах и рваных ранах, а также при закрытых травмах брюшной полости и обсуждается в статье «Травма живота».
Симптомы перфорации
Для перфорации толстой кишки характерны клинические симптомы острого живота. Больные жалуются на сильную боль, держат живот руками, щадят его при дыхании, стараются оставаться неподвижными, принимая вынужденное положение на боку или спине с согнутыми ногами. У больных с перфорацией кишечника температура тела повышается сначала до субфебрильной, а затем до фебрильной. Отмечаются слабость, бледность кожи, тошнота, рвота, снижение диуреза, тахикардия и дыхательная недостаточность. Живот вздут, передняя стенка живота подтянута. Боль усиливается при пальпации, особенно сильная боль выявляется в зоне перфорации.
Через некоторое время после перфорации толстой кишки интенсивность болевого синдрома снижается, так как рецепторы брюшины адаптируются к патологическим изменениям в брюшной полости. При развитии перитонита боли и напряжение в брюшной стенке нарастают, становятся разлитыми, распространяясь на все части живота. При перкуссии печени у пациентов с перфорацией толстой кишки определяется исчезновение печеночной тупости, свидетельствующей о наличии газа в брюшной полости. В наклонных точках живота можно обнаружить притупление звука из-за наличия жидкости. Аускультация вызывает ослабление или исчезновение кишечных звуков из-за нарушения перистальтики.
При дивертикулите, осложненном абсцессом с последующей перфорацией толстой кишки, инфильтрация может быть обнаружена при пальцевом осмотре прямой кишки или пальпации живота. В некоторых случаях (обычно при злокачественных опухолях или спайках) толстая кишка прокалывается не в брюшной полости, а в соседнем органе, таком как влагалище или мочевой пузырь. В таких случаях образуется кишечно-вагинальный или кишечно-кистозный свищ, сопровождающийся выделением газа и кишечного содержимого из уретры или влагалища.
Характеристики клинической картины перфорации толстой кишки зависят от уровня перфорации, размера перфорации, наличия или отсутствия непроходимости толстой кишки. Как правило, поражение проксимального отдела толстой кишки более тяжелое из-за быстрой диффузии жидкого кишечного содержимого через брюшную полость. Исключение составляют случаи, когда кишечная непроходимость является причиной перфорации толстой кишки. В таких случаях периоды ложного самочувствия из-за снижения давления содержимого на стенку кишечника более выражены, чем обычно. Иногда перфорация толстой кишки протекает с нечеткими симптомами из-за небольшого размера перфорации или близости сальника, что препятствует попаданию содержимого в брюшную полость.
Осложнения
Из-за значительного количества бактерий в содержимом кишечника перфорация толстой кишки обычно вызывает перитонит быстрее, чем повреждение других отделов желудочно-кишечного тракта. Наблюдаются рвота кишечным содержимым и нарушения гемодинамики с падением артериального давления. Возникают серьезные нарушения деятельности различных органов и систем, в том числе печени, почек, сердечно-сосудистой системы и головного мозга. Бунты всякого рода обменов. По мере обострения перитонита у пациентов с перфорацией толстой кишки может развиться острая печеночная недостаточность. Если не лечить, наступает смерть. Значительная часть пациентов умирает также во время квалифицированных операций и реанимационных мероприятий.
Диагностика
Перфорация толстой кишки диагностируется проктологом на основании жалоб, данных медицинского осмотра, инструментальных и лабораторных исследований. Диагноз перфорации толстой кишки обычно прост. Симптомы острой абдоминальной катастрофы дополняются данными рентгенографии, свидетельствующими о наличии свободного газа в брюшной полости. На стандартных рентгенограммах, сделанных в положении стоя, газ обычно отчетливо виден под диафрагмой. Если невозможно сделать рентгеновский снимок в положении стоя, пациента с подозрением на перфорацию толстой кишки кладут на бок и оставляют на несколько минут, чтобы газ успел переместиться и был лучше виден на снимках.
При перфорации толстой кишки из-за кишечной непроходимости чаши Клойбера можно увидеть на снимках (затемнение в виде перевернутых чаш с горизонтальным уровнем жидкости под участками кишечника, наполненными газом). В сомнительных случаях проводят промывание брюшины с последующим исследованием жидкости на содержание крови, кишечного содержимого, бактерий и лейкоцитов. Лабораторные тесты в первые несколько часов после перфорации толстой кишки, как правило, малоинформативны. Отмечается сдвиг лейкоцитоза влево. При развитии перитонита выявляются электролитные нарушения. При нарушении функции печени и развитии острой почечной недостаточности соответствующие изменения обнаруживаются в крови и моче.
Лечение перфорации
В случае перфорации толстой кишки показана экстренная операция (за исключением случаев перфорации в другом органе). Из-за повышенного риска смерти при несвоевременной операции средняя продолжительность предоперационной подготовки в таких случаях составляет всего 2-4 часа. Лечебная тактика определяется с учетом причины и локализации перфорации толстой кишки, степени тяжести перитонита и некоторых других факторов. Обычно проводят абдоминальный лаваж и колостомию. При отсутствии признаков перитонита и небольшой перфорации, ограниченной сальником, в некоторых случаях допускается ушивание перфорации или резекция толстой кишки.
Операция по поводу перфорации толстой кишки проводится под эндотрахеальным наркозом, на фоне внутривенного переливания растворов электролитов. Брюшная полость дренирована. В послеоперационном периоде контролируют пульс, артериальное давление и почасовой диурез. При тяжелой кровопотере пациентам с перфорацией толстой кишки назначают переливание крови и кровезаменители. Внутривенно вводятся антибиотики широкого спектра действия. Продолжают вливание растворов электролитов для восстановления водно-солевого и кислотно-щелочного баланса. При повторном появлении симптомов перитонита пациентам с перфорацией толстой кишки проводят релапаротомию. При образовании кишечных свищей экстренная операция не требуется, допускается плановое обследование. Лечебная тактика определяется с учетом причин развития свищевых ходов.
Прогноз и профилактика
Прогноз при перфорации толстой кишки в целом неблагоприятный, более половины пациентов с данной патологией умирают от перитонита. Наиболее значимым фактором является период от появления первых симптомов до момента операции. Чем дольше этот период, тем меньше шансов на успех. Другие факторы, влияющие на прогноз перфорации толстой кишки, включают возраст пациента (чем старше пациент, тем менее вероятен благоприятный исход) и наличие или отсутствие тяжелой соматической патологии.
Статьи: Перфорация при эндоскопическом исследовании
Диагностическая фиброгастродуоденоскопия (ФГДС) и колоноскопия (ФКС) в настоящее время превратились в рутинные методы обследования. Однако не следует забывать, что это инвазивные процедуры, связанные с определенным риском тяжелых осложнений как перфорация, инфицирование (особенно вирусом гепатита В и С, ВИЧ), сердечно-сосудистые реакции и т.д. Риск осложнений связанных с ФГДС варьирует от 0,1 до 0,2 % со смертностью в 0,008 %, при ФКС 0, 25 % и 0,019 % соответственно [6] .
В этой статье будут обсуждены причины возникновения, диагностика и лечение одного из наиболее грозных осложнений - перфорации пищевода и толстой кишки.
Полный текст статьи:
Перфорация пищевода
Перфорация пищевода была относительно частым осложнением ригидной эзофагоскопии. При использовании гибкой эндоскопии риск перфорации мал и составляет от 0,02 % до 0,1 %-0,31 % при выполнении диагностической и от 2,6 % до 4 % при лечебной эндоскопии [1, 12, 13] . По данным Английских исследователей риск возникновения перфорации зависел от опыта эндоскописта, возраста пациента и патологии пищевода [12] . Чаще (в 69 % случаев) стенка пищевода повреждается в нижней его трети [2] .
Технические аспекты выполнения ФГДС позволяющие уменьшить риск такого осложнения широко известны и включают:
- Выполнение всей процедуры под контролем зрения - "красное пятно" в окуляре эндоскопа должно удержать от его дальнейшего проведения вперед. Необходимо визуализировать просвет либо путем инсуффляции воздуха, либо просто отойти назад.
- Исключение преодоления возникшего сопротивление проведению эндоскопа путем чрезмерного применения силы. Кстати, расположение правой руки на отметке не ближе 20 см от конца аппарата позволяет более безопасно войти в пищевод и уменьшить риск перфорации грушевидных синусов т.к. конец эндоскопа будет обладать "пружинящем эффектом".
- Выполнение пациентам эндоскопии только при адекватной седации, резкий поворот головы или изменение положения тела пациента может привести к печальным последствиям. На Приморском обществе эндоскопистов сообщалось о случае разрыва пищевода при выполнении ФГДС у неседатированного больного с тяжелыми, надсадными рвотными позывами.
Однако не всегда данные предосторожности помогают избежать развития этого осложнения. При ряде заболеваний приводящих к источению стенки пищевода — химические ожоги (в особенности некротический эзофагит), тяжелый рефлюкс-эзофагит или лекарственные поражения пищевода с образованием язв, рак, дивертикулы пищевода с дивертикулитом риск развития перфорации возрастает. Заболевания связанные с сужением просвета пищевода — рак, ахалазия кардии, послеожоговые и сформировавшиеся в результате рефлюкса стриктуры так же связанны с повышенным риском перфорации при попытках их насильственного преодоления или дилатации.
Диагностика перфорации пищевода сложностей, как правило, не вызывает, однако по данным Banks et al. у 45 % процентов пациентов этот диагноз был поставлен только через 24 часа, а у 23 % на вскрытии [2] . Клиническая картина включает интенсивную боль по ходу пищевода вплоть до шока (у седатированных больных может быть невыраженной), подкожную эмфизему, пневмоторакс или пневмомедиастинум, тахикардию, иногда затруднение дыхания. Перфорационное отверстие не всегда легко визуализируется при эндоскопии, в особенности в сочетании с кровотечением, и по этому полезным может быть дача больному водорастворимого контраста, что позволяет уточнить наличие, место и в определенной степени, величину перфорации.
Несколько слов о самопроизвольном разрыве пищевода — синдром Бурхаве. Этот синдром включает поперечный (более редкий) и продольный спонтанный разрыв пищевода. Главным этиологическим фактором считается резкое повышение внутрипищеводного давления в результате нарушения координации открытия сфинктеров пищевода на фоне возможной неполноценности его стенок. Чаще всего разрыв происходит в нижней трети грудного отдела пищевода. В большинстве случаев разрыву предшествует натужная рвота после которой появляется боль за грудиной иррадиирующая в поясницу, левое плечо, больной бледнеет, возникает тахикардия, затруднение дыхания. Рентгенологическая картина соответствует левостороннему пневмотороксу и/или пневмомедиастеному. Прогноз для данных пациентов плохой, со смертностью достигающей, по данным некоторых авторов, 100 % [11] .
Перфорация толстой кишки
По данным Американских авторов осложнения колоноскопии встречаются в 1,9 % случаев [8] . Перфорация наблюдается в 0,1-0,8 % случаев при диагностической и 0,5 - 3 % при терапевтической ФКС [12] . Наиболее часто повреждается ректосигмойдный отдел (66 %), слепая кишка (13 %), восходящая (7 %) и нисходящая (7 %) ободочной кишки [8] . Brynitz S et al сообщает о 11 перфорациях указывая, что их длинна была от 1 до 8 см, и все они локализовались в здоровом отделе кишки [3] . Причинами перфорации могут быть проведение эндоскопа "в слепую", формирование "крутых" петель толстой кишки, чрезмерная инсуфляция воздуха, плохая подготовка больного. Значительно повышает риск перфорации дивертикулез, а в особенности дивертикулит толстой кишки.
Технические особенности позволяющие снизить риск перфорации включают:
- Движение только под контролем зрения (при необходимости поворота в "острых углах" ориентиром для движения аппарата служат тени и направление сосудистого рисунка).
- Ориентация на самочувствие пациента — интенсивные болевые ощущения свидетельствуют о использовании "грубого" метода выполнения колоноскопии, что повышает риск перфорации. В связи с этим не рекомендуется чрезмерная седация больного — необходим контакт с пациентом во время всей процедуры.
- Достижение селезеночного угла на 50-60 см. т.е. избежание формирования излишних петель.
- Осмотр только удовлетворительно подготовленного больного — попытки проведения аппарата через содержимое в слепую кишку "любой ценой" опасны.
- При наличии дивертикулов, в особенности в сочетании с гипертонусом толстой кишки несложно принять устье крупного дивертикула за просвет кишки, что приведет к перфорации при попытке продвижения аппарата.
Клиника перфорации толстой кишки может варьировать от типичной для прободения полого органа до ее практически полного отсутствия. В единственном случае перфорации толстой кишки, при диагностической ФКС, в нашей практике у пациента не было каких либо болевых ощущений (хотя отверстие хорошо визуализировалось эндоскопически) и перфорация была подтверждена путем обнаружения свободного воздуха в брюшной полости.
Вывод:
Перфорация желудочно-кишечного тракта
Здесь вы найдете медицинских специалистов в области Перфорация желудочно-кишечного тракта. Все перечисленные врачи являются специалистами в своей отрасли и были тщательно отобраны по строгим критериям онлайн-портала Leading Medicine Guide. Специалисты будут рады связаться с вами.
Рекомендуемые специалисты
























Перфорация желудочно-кишечного тракта количество случаев в Германии
9.176 случаев в 2020 г.
9.414 случаев в 2023 г. ( прогноз )
Прогнозируемый рост числа заболевших основан на данных о динамике численности населения, поступающих из статистических федеральных и земельных управлений. Расчет производится для каждой возрастной группы, чтобы учесть демографические эффекты. Количество случаев заболеваний основано на совокупности различных общедоступных источников. С помощью процедур анализа данных эта информация обрабатывается и становится доступной для наших пользователей.
Ознакомьтесь подробнее
Контроль качества сайта «Leading Medicine Guide» осуществляется посредством следующих критерий приёма:
- Рекомендация руководства медицинского учреждения
- Минимум 10 лет работы на руководящей должности
- Участие в сертификации и управление качеством медицинских услуг
- Ежегодное превосходящее средний уровень количество проведённых операций или иных лечебных мероприятий
- Владение современными методами диагностики и хирургии
- Принадлежность к ведущим национальным профессиональным сообществам

Ваш путь к правильному врачу:
Мы оказываем компетентную поддержку, чтобы помочь Вам найти нужного специалиста - бесплатно, конфиденциально и с наивысшим медицинским качеством. Под этим девизом, с учетом строгих критериев осуществляет свою деятельность «Leading Medicine Guide».
Читайте также:
