Пневмоцистная пневмония. Грибковая пневмония. Аспирационная пневмония.
Добавил пользователь Алексей Ф. Обновлено: 27.01.2026
Пневмония у пациентов с иммунодефицитом часто обусловлена атипичными патогенами, но может также быть вызвана теми же возбудителями, которые вызывают внебольничную пневмонию. Симптомы и признаки зависят от патогена и от заболеваний, ослабляющих иммунную систему. Диагноз ставится на основании культуры крови и секрета дыхательных путей. Лечение зависит от состояния иммунной системы и вида возбудителя.
Потенциальных возбудителей у пациентов с ослабленными защитными свойствами иммунной системы огромное множество. Среди них имеются как возбудители внебольничной пневмонии Этиология Внебольничная пневмония определяется как пневмония, приобретенная за пределами больницы. Чаще всего выявленными возбудителями оказываются Streptococcus pneumoniae, Haemophilus influenzae. Прочитайте дополнительные сведения , отека легких Отек легких Отек легких – острая тяжелая левожелудочковая недостаточность с легочной венозной гипертензией и альвеолярным отеком. При отеке легких появляются выраженная одышка, потливость, хрипы и иногда. Прочитайте дополнительные сведения , токсичного поражения легких вследствие приема цитотоксических препаратов, опухолевых инфильтратов.
Клинические проявления
Симптомы и признаки могут быть такими же, как те, что наблюдаются при внебольничной пневмонии Клинические проявления Внебольничная пневмония определяется как пневмония, приобретенная за пределами больницы. Чаще всего выявленными возбудителями оказываются Streptococcus pneumoniae, Haemophilus influenzae. Прочитайте дополнительные сведенияЗдравый смысл и предостережения
В отношении пациентов с иммунодефицитом присутствует повышенная настороженность по поводу пневмонии, поскольку симптомы могут быть атипичными или неявными.
Диагностика
Рентгенография грудной клетки
Индукция мокроты или бронхоскопия для получения образцов из нижних дыхательных путей
Возможные возбудители определяются на основании симптомов, рентгенологических изменений и разновидности иммуннодефицита
Рентгенография органов грудной клетки и оценка оксигенации (обычно посредством пульсоксиметрии) производится у пациентов с иммунодефицитом, имеющих респираторные симптомы, признаки или лихорадочное состояние. Если присутствует инфильтрат или гипоксемия, необходимо проведение диагностических исследований. Если возбудителем является Pneumocystis jirovecii, рентгенограмма может быть нормальной, но обычно наблюдается гипоксия или повышенный альвеолярно-артериальный градиент по кислороду. Если по клиническим проявлениям имеется большое подозрение на пневмонию, а рентгенограмма органов грудной клетки не выявляет никаких отклонений или они незначительны, то необходимо провести КТ органов грудной клетки.
Проводится исследование мокроты и посевы крови. Исследование мокроты должно включать окрашивание по Граму, окрашивание и культуру микобактерий и грибков, и иногда тестирование на наличие вирусов (например, полимеразная цепная реакция на цитомегаловирус у пациентов после трансплантации или со СПИДом). Если присутствуют признаки, симптомы или факторы риска для инфекции представителями рода Аспергилл Патофизиология Аспергиллез - оппортунистическая инфекция, которая обычно поражает нижние дыхательные пути и вызвана вдыханием спор нитевидного гриба Aspergillus, которые, как правило, присутствуют в. Прочитайте дополнительные сведенияВажно активно получить микробиологический диагноз, используя индуцированною мокроту и/или образцы взятые во время бронхоскопии, особенно у пациентов с тяжелыми нарушениями иммунной функции или отсутствием ответа на антибиотики широкого спектра действия. Молекулярные исследования, которые выявляют патоген-специфические нуклеиновые кислоты или антигены, все чаще используются для определения микробного возбудителя.
Идентификация патогена
Возможные возбудители определяются на основании симптомов, рентгенологических изменений и разновидности иммуннодефицита. У пациентов с острыми симптомами дифференциальный диагноз включает бактериальную инфекцию, кровотечение, отек легких, реакцию агглютинации лейкоцитов на трансфузию продуктов крови и эмболию легочных сосудов. Вялотекущий характер заболевания скорее свидетельствует о наличии грибковой или микобактериальной инфекции, оппортунистической вирусной инфекции, вызванной P. Пневмония, вызванная грибами-аскомицетами вида Pneumocystis jirovecii Pneumocystis jiroveciiПневмония, обусловленная Пневмоциста Каринии Pneumocystis jirovecii – частая причина пневмонии у пациентов с иммунодефицитом, особенно у инфицированных вирусом иммунодефицита человека (ВИЧ) и получающих системные кортикостероиды. Прочитайте дополнительные сведенияОграниченное уплотнение при рентгенографии обычно указывает на инфекцию, вызванную бактериями, микобактериями, грибами или представителями рода Nocardia. Диффузное усиление легочного рисунка по интерстициальному типу скорее свидетельствует о вирусной инфекции, пневмонии, вызванной P. jirovecii, лекарственном или лучевом поражении, либо отеке легких. Диффузные узловые поражения предполагают инфицирование микобактериями, Nocardia sp, грибами или опухоль. Кавернозное поражение предполагает присутствие микобактерий, Nocardia sp, грибковой или бактериальной инфекции, в частности, S. aureus.
У реципиентов после трансплантации органов или костного мозга частой причиной двусторонней интерстициальной пневмонии является цитомегаловирус, или заболевание признается идиопатическим. Причиной плевральной консолидации обычно является инфекция, вызванная Aspergillus. У пациентов с синдромом приобретенного иммуннодефицита человека (СПИД) двустороннюю пневмонию обычно вызывает P. jirovecii обусловленная пневмония Pneumocystis jiroveciiПневмония, обусловленная Пневмоциста Каринии Pneumocystis jirovecii – частая причина пневмонии у пациентов с иммунодефицитом, особенно у инфицированных вирусом иммунодефицита человека (ВИЧ) и получающих системные кортикостероиды. Прочитайте дополнительные сведения P. jirovecii как начальный диагноз, определяющий СПИД, и у > 80% пациентов со СПИДом присутствует эта инфекция, если они не получают профилактику Профилактика оппортунистических инфекций Инфекция вирусом иммунодефицита человека (ВИЧ) вызывается одним из 2 похожих ретровирусов (ВИЧ-1 и ВИЧ-2), которые разрушают CD4+ лимфоциты и ослабляют клеточный иммунитет, увеличивая риск оппортунистических. Прочитайте дополнительные сведения P. jirovecii, когда количество клеток CD4+ Т-клеток составляет < 200/мкл.
Лечение
Антибиотики широкого спектра действия
Антимикробная терапия зависит от нарушений иммунной системы и факторов риска для специфических патогенов. Обычно показана консультация со специалистом по инфекционным заболеваниям. У пациентов с нейтропенией лечение зависит от расстройства иммунной системы, результатов рентгеноскопического исследования и тяжести заболевания. Как правило, требуются антибиотики широкого спектра, эффективные против грам-отрицательных бацилл, Staphylococcus aureus и анаэробов, как при внутрибольничной пневмонии Лечение Внутрибольничная пневмония развивается не менее чем через 48 часов после госпитализации. Наиболее распространенными возбудителями являются грамотрицательные бациллы и Staphylococcus aureus. Прочитайте дополнительные сведения . Если у пациентов, не инфицированных ВИЧ, в течение 5 дней антибиотикотерапии улучшение не наступает, добавляют противогрибковые препараты.
Профилактика
Терапия, направленная на повышение функции иммунной системы, показана для профилактики пневмонии у пациентов с иммунодефицитом. Например, пациенты с нейтропенией, индуцированной химиотерапией, должны получать гранулоцитарный колониестимулирующий фактор (Г-КСФ, или филграстим), и пациенты с гипогаммаглобулинемией вследствие наследственных или приобретенных заболеваний (например, множественная миелома, лейкемия) должны получать внутривенно иммунноглобулин.
Пациенты с ВИЧ и количеством клеток CD4+ Т-клеток < 200/мкл должны ежедневно получать профилактическую терапию триметопримом/сульфаметоксазолом или другую соответствующую терапию.
Основные положения
Следует предполагать типичные и атипичные патогены у пациентов с иммунодефицитом, имеющих пневмонию.
Если пациенты имеют гипоксемию или аномальные результаты рентгенографии грудной клетки, необходимо провести дополнительное обследование, в том числе получить индуцированные или бронхоскопические образцы из нижних дыхательных путей.
Начните лечение с использованием антибиотиков широкого спектра действия.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Патологическая анатомия пневмонии Текст научной статьи по специальности «Ветеринарные науки»
Похожие темы научных работ по ветеринарным наукам , автор научной работы — Черняев Андрей Львович, Самсонова Мария Викторовна
Структурно-функциональная характеристика респираторных отделов легкого крыс в условиях интратрахеального инфицирования
Текст научной работы на тему «Патологическая анатомия пневмонии»
Патологическая анатомия пневмонии
А.Л. Черняев, М.В. Самсонова
Пневмония - острое инфекционное заболевание, основным общепатологическим признаком которого является воспаление дистальных отделов дыхательных путей, ин-терстиция и микроциркуляторного русла, вызванное бактериями, вирусами, грибами и простейшими. Клинико-патологические проявления пневмонии зависят от возбудителя, иммунного статуса организма, морфологических особенностей воспалительной реакции и объема поражения легочной ткани. При этом наблюдается полнокровие капилляров, возникает повреждение эндотелия, что приводит к повышению проницаемости сосудистой стенки, быстрому накоплению эритроцитов, нейтрофилов, фибрина в альвеолах. В некоторых случаях развивается некроз ткани с формированием абсцесса, отграниченного грануляционной тканью и макрофагами.
В клинической классификации пневмоний выделяют три основные группы: внебольничные, нозокомиальные и связанные с оказанием медицинской помощи [1].
Внебольничные пневмонии подразделяются на:
1) типичную - у пациентов с отсутствием выраженных нарушений иммунитета:
2) у пациентов с выраженными нарушениями иммунитета (синдром приобретенного иммунодефицита, прочие заболевания и патологические состояния);
3) аспирационную пневмонию/абсцесс легкого.
Среди нозокомиальных пневмоний выделяют:
1) собственно нозокомиальную;
3) нозокомиальную пневмонию у пациентов с выраженными нарушениями иммунитета (у реципиентов донорских органов, у пациентов, получающих цитостатичес-кую терапию).
По патогенезу выделяют долевые пневмонии, бронхопневмонии и интерстициальные пневмонии. По распространенности пневмонии могут быть одно- и двусторонними, ацинарными, сегментарными, полисегментарными,
НИИ пульмонологии ФМБА России, Москва.
Андрей Львович Черняев - профессор, зав. отделом патологии.
Мария Викторовна Самсонова - докт. мед. наук, зав. лабораторией патологической анатомии и иммунологии.
долевыми, тотальными, милиарными (очаговыми), очагово-сливными.
Патологическая анатомия пневмоний, вызванных разными возбудителями, имеет сходства и различия 3.
При пневмококковой этиологии заболевания морфологическая картина пневмонии может быть представлена очагами серого либо красного опеченения или их сочетанием (рис. 1). Это может зависеть от вида пневмококка и/или от реактивности макроорганизма. Абсцедирование для пневмококковой пневмонии нехарактерно, появление абсцессов обусловлено суперинфекцией или ассоциацией с другими возбудителями. Этиология очаговой пневмококковой пневмонии связана с менее вирулентными штаммами возбудителя; такая пневмония встречается во всех возрастных группах, но чаще у детей.
При пневмококковой пневмонии в период прилива развивается внутриальвеолярный отек с единичными нейтро-филами в полостях альвеол. При красном опеченении на фоне отека в полостях альвеол выявляют большое количество эритроцитов и лейкоцитов. При сером опеченении в полостях альвеол наблюдаются скопление нейтрофилов, отек и лейкоцитарная инфильтрация перегородок. При затяжном течении пневмонии отмечается организация фибрина в альвеолах с метаплазией альвеолярного эпителия и разрастанием в этих участках грануляционной, а затем и соединительной ткани в виде альвеолярных телец Массона (карнификация, или организация).
Стафилококковая пневмония, как правило, является бронхопневмонией, при ней макроскопически видны фокусы кровоизлияний, сероватые участки некрозов неправильного очертания и абсцессы. В бронхах скапливается серозно-гнойно-геморрагический экссудат с большим количеством нейтро-филов, фагоцитированных и нефагоцити-рованных стафилококков. При затяжном течении возможно об-
Рис. 1. Макропрепарат. Ло-барная пневмония.
разование деструктивных бронхоэктазов, сетчатого и очагового пневмосклероза.
При стрептококковой пневмонии макроскопически наблюдается спектр различных изменений, от очаговой до лобарной пневмонии, при этом очаги, как правило, серопурпурного цвета на разрезе, в бронхиолах определяется бесцветный экссудат. Для гистологической картины характерно наличие некрозов ткани со стрептококками по периферии. Дистальнее центра некроза фибрин, нейтрофилы, фрагменты их ядер в альвеолах сменяются серозным экссудатом без стрептококков. Характерно наличие гиалиновых мембран. Довольно часто некрозы в бронхах и бронхиолах преобладают над некрозами в респираторной части легких.
Клебсиеллезная пневмония носит лобарный характер, располагается главным образом в задних отделах легких. При этом виде пневмонии легочная ткань уплотнена, серо-розового или серого цвета, выявляются обширные очаги безвоздушной ткани, нередки кровоизлияния. При макроскопическом исследовании поверхность разреза слегка зернистая или гладкая, с нее отделяется тягучая слизистая розовая жидкость, от ткани исходит запах, напоминающий запах пригорелого мяса. При гистологическом исследовании в бронхиолах и альвеолярных ходах обнаруживают рыхлый экссудат с преобладанием нейтро-филов с умеренной примесью серозной жидкости и фибрина (рис. 2), встречается множество клебсиелл, большая часть из которых фагоцитирована нейтрофилами, по периферии в альвеолах - густой серозный экссудат с клеб-сиеллами, часто встречаются лимфангиты и лимфадениты, а также инфаркты легкого, ограниченные лейкоцитарным валом.
Для пневмонии, вызванной гемофильной палочкой, характерно ее сочетание с выраженным трахеоброн-хитом. Макроскопически такая пневмония напоминает очаговую пневмококковую. На разрезе ткани легких видны очаги серозно-красного цвета, с гладкой влажной поверхностью. Могут поражаться все доли легких, но чаще нижние отделы (47% случаев). Гистологически стенки бронхов и бронхиол инфильтрированы мононуклеарами, преимущественно лимфоцитами с примесью нейтрофилов, макрофагов, в просвете дыхательных путей определяется слизисто-гнойный экссудат, очаги некроза эпителия, в окружающих альвеолах - отек и интерстициальные кровоизлияния. Встречаются тромбы в мелких сосудах, чаще в острой фазе воспаления.
Легионеллезная пневмония макроскопически может быть очаговой и лобарной. Макроскопически легкие на разрезе имеют серовато-красный или сероватый цвет с ржавым оттенком, могут наблюдаться мелкие полости абсцессов, довольно часто развивается серозный или серозно-фибринозный плеврит. Возможно распространение возбудителей по лимфатическим и кровеносным сосудам с поражением лимфоузлов, почек, сердца, кожи. Экссудат в альвеолах микроскопически состоит из нейтрофилов, макрофагов, отдельных эритроцитов, фибрина и серозной жидкости, отмечаются гиалиновые мембраны, типичным считается значительный распад нейтрофилов с кариорек-
Рис. 2. Пневмония: скопления нейтрофилов в просветах альвеол, полнокровие капилляров межальвеолярных перегородок. Здесь и на рис. 3-8: окраска гематоксилином и эозином. Здесь и на рис. 3, 4, 6-8: х100.
сисом; обнаруживается тромбоз мелких вен. В зонах поражения могут иметься легионеллы, лежащие свободно в цитоплазме лейкоцитов и макрофагов, иногда в просветах сосудов. Васкулиты встречаются в 30% наблюдений.
При микоплазменной пневмонии макроскопически, как правило, определяется поражение одной нижней доли, преимущественно перибронхиально, возможны суб-сегментарные ателектазы. Микроскопически в цитоплазме альвеолярного эпителия обнаруживаются мелкие тельца, окруженные просветленной цитоплазмой; сами альвеолоциты и их ядра увеличены в размерах, большинство клеток десквамируется в просвет альвеол. Такие же изменения наблюдаются в реснитчатых клетках бронхов. В просветах бронхов и альвеол видна серозная жидкость с единичными или многочисленными эритроцитами, макрофагами, возможно, с небольшим числом нейтрофилов. Межальвеолярные перегородки полнокровные, местами утолщенные, с ограниченными периваскулярными лимфоцитарными инфильтратами. Встречаются мелкие очаги дистелектазов.
При хламидийных пневмониях макроскопически поражение чаще носит очаговый, реже - долевой характер, очаги поражения хорошо отграничены от неизмененной легочной ткани. Микроскопически в альвеолах обнаруживают серозный и фибринозный экссудат с примесью моноцитов, макрофагов и десквамированных альвеолоцитов, инфильтрацию межальвеолярных и междолевых перегородок моноцитами и нейтрофилами.
Для вирусного поражения, особенно при гриппе, характерно нарушение микроциркуляторного русла в виде отека и диапедезных кровоизлияний. Указанные изменения придают легким при вирусных пневмониях характерный вид: они увеличены в размерах, тяжелые, цианотич-ные, резко выражен отек, консистенция ткани различная. Вследствие продуктивных нарушений легкие приобретают “резиновую” плотность. Во всех случаях наблюдается выраженный в той или иной степени геморрагический тра-
Рис. 3. Грипп: гиалиновые мембраны, внутриальвео-лярный отек, десквамация альвеолярного эпителия.
Рис. 4. Аденовирусная пневмония: хлопьевидный экссудат в просветах альвеол.
хеобронхит. Тем не менее без вирусологического исследования патолого-анатомическая диагностика таких пневмоний крайне затруднена [3, 4].
При гриппозной пневмонии описанные выше макроскопические изменения присутствуют почти всегда, при этом чаще поражаются нижние отделы легких, встречаются точечные кровоизлияния, участки ателектазов. Микроскопически в первые 3 дня от начала заболевания преобладают дистрофические изменения реснитчатых клеток с базофильными включениями в цитоплазме, десквамация клеток, отек, выраженная метаплазия эпителия, мононук-леарная инфильтрация, появляются гиалиновые мембраны (рис. 3). Бактериальные изменения могут присоединяться на 4-6-е сутки. При тяжелой форме гриппа после присоединения бактериальной инфекции возникает “большое пестрое гриппозное легкое” из-за появления очагов некроза, нередко встречается серозный или фибринозный плеврит, иногда эмпиема плевры.
Аденовирусная пневмония возникает, как правило, у детей до 1 года. Гистологически выявляют экссудат в альвеолах в виде хлопьев и комочков, содержащий небольшое число макрофагов и лимфоидных клеток (рис. 4).
Пневмонии, вызванные респираторно-синцитиальным вирусом, также чаще возникают у детей раннего возраста и могут носить эпидемический характер. Для этого вида вирусной инфекции характерно образование гигантских многоядерных клеток и синцития. Вначале поражаются бронхиолы, затем более крупные бронхи. В меж-альвеолярных перегородках обнаруживают лимфоидные инфильтраты с деструкцией стенок альвеол.
Для пневмонии при парагриппе характерно преобладание пролиферативных изменений эпителия бронхов и аль-веолоцитов - появление в бронхах клеток с пузырьковидным или пикнотическим ядром, подушкообразное разрастание эпителия, в альвеолах появляется серозно-десква-мативный экссудат с 2-4-ядерными клетками, ядра клеток глыбчатые, иногда с вакуолизацией; нередко ядра гипер-хромны из-за перераспределения хроматина.
Цитомегаловирусная пневмония может развиваться внутриутробно, у новорожденных; у взрослых встреча-
Пневмоцистная пневмония развивается чаще всего у лиц с иммунодефицитными состояниями. Развитию такой пневмонии зачастую способствует длительное лечение
Рис. 5. Цитомегаловирусная пневмония: изменения альвеолоцитов с образованием клеток типа “совиный глаз” (стрелка). х200.
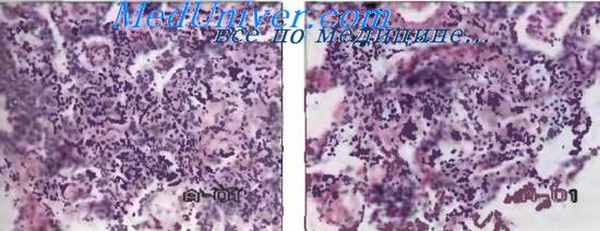
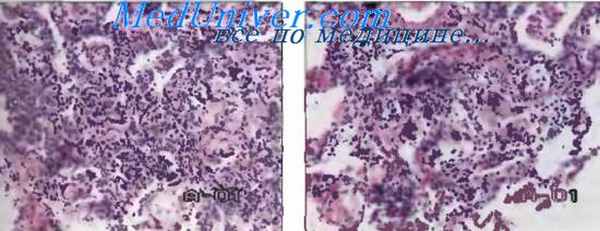
Рис. 6. Пневмоцистная пневмония: пенистые массы в просветах альвеол.
Рис. 7. Грибковая пневмония: фрагменты мицелия гриба (стрелка) в просветах альвеол.
Рис. 8. Аспирационная пневмония: внутриальвеоляр-ный отек, скопление пищевых масс и десквамированно-го эпителия в просвете бронхиолы.
глюкокортикостероидными препаратами. Микроскопически в начальной фазе пневмоцисты обнаруживают на слизистой оболочке бронхиол, а в последующем - в альвеолярных ходах и альвеолах, в альвеолярном эпителии в виде большого скопления пенистых масс, окрашиваемых реактивом Шиффа и по Граму-Вейгерту (рис. 6). Кроме этого, в альвеолах встречаются единичные лейкоциты и макрофаги. На более поздней стадии вокруг компактных масс увеличивается число макрофагов. Отмечаются очаговые ателектазы, имеет место расширение альвеол, полнокровие сосудов, перибронхиальные скопления плазмоцитов, лимфоцитов, макрофагов, отдельных лейкоцитов. Наблюдаются участки изменений по типу фиброзирующего аль-веолита [5].
При микозах грибы размножаются в просветах дыхательных путей и альвеол (рис. 7). Макроскопически пневмония при грибковом поражении выглядит как небольшие безвоздушные очаги сероватого или красно-серого цвета с четко отграниченными контурами. В местах скопления грибов накапливаются лейкоциты, серозная жидкость. При прогрессировании процесса развиваются очаговые разрастания грануляционной ткани с эпителиоидными, лимфоидными и гигантскими многоядерными клетками, в цитоплазме последних иногда можно обнаружить грибы. Кроме того, в местах скопления грибов (кандиды, аспер-гиллы) могут возникать зоны некроза вплоть до образования абсцессов. При аспергиллезе нередки центральные бронхоэктазы.
Аспирационная пневмония часто возникает в нижних отделах легких, однако может захватывать и всё легкое. При этом виде пневмонии довольно часто встречаются гангрены и абсцессы. При микроскопическом исследовании в альвеолах обнаруживают экссудат различного характера - от серозного до геморрагического, пласты слущен-ного бронхиального эпителия с примесью лейкоцитов и эозинофилов, скопления макрофагов, лимфоцитов и признаки интерстициального воспаления. Часто наблюдаются также частички инородных тел и множество гигантских клеток в просветах альвеол и бронхиол (рис. 8).
1. Синопальников А.И. // Респираторная медицина / Под ред. А.Г. Чучалина. В 2-х т. М., 2007. Т. 1. С. 474-509.
2. Thurlbeck W.M. Pathology of Lung. 2nd ed. / Ed. by W.M. Thurlbeck, A.M. Chung. Stuttgart., N.Y, 1995.
3. Dail D.H., Hammer S.P. Pulmonary Pathology. 2nd ed. N.Y.; Budapest, 1993. P. 110-114.
4. Черняев А.Л., Самсонова М.В. Патологическая анатомия заболеваний легких: Атлас. М., 2004.
5. Katzenstein A.-L. Katzenstein and Askin’s Surgical Pathology of Non-Neoplastic Lung Diseases. 3rd ed. Philadelphia; Toronto, 1997.
Грибковая пневмония ( Пневмомикоз )
Грибковая пневмония – это микотическое поражение легких, возбудителями которого выступают различные виды грибов. Заболевание проявляется повышением температуры, слабостью, кашлем со слизисто-гнойной мокротой и кровохарканьем, одышкой, болью в груди, миалгией. Диагноз грибковой пневмонии ставится по данным анамнеза, симптоматики, рентгенографии легких, микробиологического, серологического и молекулярно-генетического исследований. Лечение грибковой пневмонии включает назначение антимикотических препаратов, иммунокорректоров, поливитаминов, детоксикационных и десенсибилизирующих средств.
МКБ-10
Общие сведения
Грибковая пневмония (пневмомикоз) - воспалительный процесс, развивающийся в альвеолах и паренхиме легких при внедрении и бесконтрольном размножении патогенных или условно-патогенных штаммов грибов. Грибковая пневмония может возникать как самостоятельное (первичное) заболевание при непосредственном инфицировании ткани легких или вторично, как осложнение другой фоновой, в т. ч. респираторной патологии (бронхоэктатической болезни, обструктивного бронхита, абсцесса легкого).
Грибковую пневмонию считают одной из тяжелейших форм воспаления легких, количество случаев которой в последнее время увеличивается, несмотря на использование в пульмонологии новейших антимикотических препаратов. Специфичность возбудителей и торпидное течение пневмомикозов представляют большие трудности для точной постановки диагноза и затягивают своевременное начало терапии, усугубляя воспалительные изменения.
Причины
Причиной развития грибковой пневмонии является колонизация слизистой нижних отделов респираторного тракта штаммами грибов, многие из которых - представители условно-патогенной микрофлоры. Возбудителями заболевания могут выступать грибы различных видов - плесневые (Aspergillus, Mucor), дрожжеподобные (Candida), эндемичные диморфные (Blastomyces, Coccidioides, Histoplasma), пневмоцисты (Pneumocystis). Наиболее часто при грибковой пневмонии выявляются грибы кандида (C. albicans), аспергиллы и пневмоцисты (P. carinii), обладающие преимущественным тропизмом к легочной ткани.
В зависимости от возбудителя пневмомикозы разделяют на:
Патогенные грибы - возбудители экзогенных пневмомикозов (Aspergillus, Mucor, Blastomyces, Coccidioides, Histoplasma) могут присутствовать в почве, воде, производственной и бытовой пыли, во влажных помещениях, на гнилой древесине, недостаточно обработанном медицинском оборудовании и проникать в легкие человека преимущественно при вдыхании воздуха, загрязненного мицелием и спорами (воздушно-капельно-пылевым путем). Возбудитель пневмоцистной пневмонии передается только от человека к человеку. Сначала формируется временное, а затем - стойкое носительство с развитием грибковой пневмонии.
Грибковая пневмония может проявляться как микст-инфекция (смешанная, вызванная различными типами грибов - дрожжеподобными и плесневыми) и сочетанная, обусловленная грибами и другими микроорганизмами (например, аспергиллами с грамнегативной микрофлорой). Торакальный актиномикоз является псевдомикозом, так как вызывается анаэробными бактериями рода Actinomyces и сопровождается образованием инфекционной гранулемы (актиномикомы) с прорастанием в окружающие ткани и появлением гнойных свищей.
Возбудители эндогенной грибковой пневмонии попадают в легкие из других очагов микоза, имеющихся в организме: путем аспирации (например, при кандидозе полости рта, трахеи, бронхов) или гематогенным и лимфогенным путем - при распространенном поражении. Грибы кандида, присутствующие в составе микробиоценоза кожи и слизистых дыхательного тракта, при определенных условиях активизируются, приобретают патогенность и вызывают пневмомикоз.
Факторы риска
Грибковая пневмония часто развивается у пациентов со злокачественными заболеваниями крови (острый лейкоз) и лимфопролиферативными опухолями, получающих длительную лучевую или системную химиотерапию (иммунодепресантами и глюкокортикоидами); как осложнение ВИЧ-инфекции и СПИДа, сахарного диабета, апластической анемии, туберкулеза, состояния после трансплантации органов, искусственной вентиляции легких. Возникновению грибковой пневмонии способствует нарушение нормальной микрофлоры (дисбактериоз респираторного тракта), связанное с продолжительным и нерациональным приемом антибиотиков. Среди основных факторов развития и реактивации грибковой пневмонии у 50% больных выступает агранулоцитоз. Грибковая пневмония часто сочетается с микозным поражением слизистых оболочек, кожи, ногтей.
Патогенез
Реализации патогенного потенциала грибов всегда способствует угнетение факторов специфической и неспецифической общей и местной резистентности организма с развитием иммунодефицитного состояния. Заселяя просветы бронхиол и альвеол, грибы начинают активно размножаться, вызывая миграцию лейкоцитов и скопление серозной жидкости. В период обострения микозные повреждения ткани легких характеризуются наличием зон распада в виде полостей, иногда - образованием абсцессов, в которых обнаруживаются скопления гриба; в период выздоровления на их месте появляются участки плотной грануляционной ткани.
Симптомы грибковой пневмонии
В большинстве случаев начало пневмомикоза характеризуется нечеткой клинической картиной, с незначительными, иногда атипичными симптомами и проявляется эпизодами повышения температуры, слабостью, сухим кашлем, миалгией. Интоксикация связана с действием микотоксинов. Появление гнойной мокроты при разрыве абсцессов, образованных скоплением грибов в ткани легких, делает картину заболевания более выраженной.
Массивное однократное заражение экзогенными грибками провоцирует острый процесс, в случае многократно повторяющихся поступлений небольших доз патогенов и у ослабленных пациентов пневмомикоз принимает хроническое течение с рецидивами. Избыточное развитие соединительной ткани приводит к появлению одышки, прожилок крови в мокроте (иногда, профузным легочным кровотечениям). Микст-формы пневмомикозов протекают тяжелее, чем моноинфекция. Грибковая пневмония может осложниться экссудативным или фибринозным плевритом при вскрытии абсцесса в плевральную полость или прорастании грибка в плевру; развитием дыхательной (в т. ч., острой) и сердечно-сосудистой недостаточности. Течение пневмомикозов различной этиологии имеет определенные клинические особенности.
Аспергиллез легких
Аспергиллезные пневмонии могут быть острыми и хроническими, включать тяжелые молниеносные формы. Для них часто характерны признаки абсцедирующей пневмонии, возможное вовлечение плевры и лимфоузлов, а также образование специфических нагнаивающихся гранулем. Беспокоят почти постоянные приступы кашля с обильными слизисто-гнойными или гнойными выделениями (в виде плотных комочков) и примесью крови, боли и тяжесть в груди, одышка, переходящая в удушье, длительный субфебрилитет с температурными скачками, ознобами и ночным потоотделением. Наблюдается тяжелое общее состояние, сильная слабость, анорексия и кахексия.
Возможно прорастание грибами стенок сосудов с формированием тромбозов и геморрагических инфарктов. Хроническая аспергиллезная пневмония вторично наслаивается на различные поражения легких, проявляясь симптомами основного заболевания и грибкового поражения. Локализованная форма - аспергиллома легких возникает при инфицировании грибами уже имеющейся полости в ткани легких и часто протекает бессимптомно. При грибковой пневмонии абсцедирование может стать хроническим процессом.
Кандидоз легких
Первичная кандидозная пневмония может сопровождаться признаками интоксикации при нормальной температуре тела, иногда может начинаться остро с лихорадки, одышки, кашля со скудной мокротой, охриплости голоса, боли в груди, повышенной потливости. Типично двустороннее поражение, у детей раннего возраста возможно рецидивирующее течение с переходом в хронический гранулематозный генерализованный кандидоз. Вторичная кандидозная пневмония протекает тяжело с удушающим кашлем, гнойно-кровянистой мокротой, рвотой, дегидратацией. Нередко она приобретает характер прогрессирующего деструктивного процесса с образованием в легких крупных тонкостенных кист, развитием ателектаза легкого, милиарной диссеминации или септического состояния.
Пневмоцистоз
Пневмоцистная пневмония протекает как моно- или микст-инфекция, часто асимптомно или со стертой клиникой, может латентно протекать уже в первые годы жизни. Нередка вероятность последующего реинфицирования. Характеризуется постепенным нарастанием гипоксемии и дыхательных расстройств, длительным непродуктивным кашлем на фоне скудных физикальных и рентгенографических данных. У недоношенных детей отмечается манифестная форма пневмоцистной пневмонии с длительной, резко выраженной дыхательной недостаточностью. Возникая первой из оппортунистических инфекций у иммунокомпрометированных больных, пневмоцистоз имеет достаточно длительное вялое течение, осложняясь спонтанным пневмотораксом, присоединением суперинфекции. В отсутствие специфического лечения возможен летальный исход.
Диагностика
Определение генеза грибковой пневмонии часто затруднено из-за своеобразия микотической инфекции, поэтому необходим комплексный подход с разбором анамнеза, клинических симптомов, результатов рентгенографии легких, микроскопического, культурального, серологического (ИФА, РСК, РПГА, РНИФ) и молекулярно - генетического (ПЦР) исследования мокроты, крови, лаважной и плевральной жидкости, аспирата легочной ткани.
При аспергиллезе выявляется картина абсцедирующей пневмонии и явления гнойного бронхита. При наличии данных за предшествующее лечение антибиотиками и отсутствие ответа на терапию можно изначально заподозрить грибковую пневмонию. Присутствие очага микоза в виде молочницы полости рта дает повод думать о кандидозной природе заболевания. Необходимо учитывать, что при наличии иммунодефицитного состояния риск развития грибковой пневмонии намного выше.
При грибковой пневмонии терапевт или пульмонолог аускультирует в легких множественные сначала сухие, затем влажные разнокалиберные хрипы. В крови больного выявляется эозинофильный лейкоцитоз со сдвигом влево и повышение СОЭ. На рентгенограмме определяется усиление легочного рисунка, инфильтративные тени незначительных или огромных размеров с неровными краями; при появлении абсцессов видны хаотично расположенные полости с уровнем жидкости.
При пневмомикозах споры и мицелий грибов можно выявить при микроскопии мазка мокроты и бронхоальвеолярной жидкости. Бакпосев мокроты важно провести до начала лечения, что повышает вероятность выделения и идентификации возбудителя грибковой пневмонии и проведения его количественной оценки. Прямое обнаружение ДНК и установление штамма грибов в мокроте методом ПЦР должно соотноситься с наличием клинических проявлений заболевания. Один факт колонизации грибами дыхательного тракта в отсутствие симптомов инфекционного поражения для постановки диагноза грибковой пневмонии недостаточен. ПЦР исследование крови на грибы позволяет дифференцировать диссеминированную и локальную формы микоза.
Материал из дистальных отделов бронхов получают методом бронхоскопии с бронхоальвеолярным лаважем. В смыве возбудитель пневмоцистной пневмонии выявляется в 89–98% случаев. При необходимости показано получение аспирата (биоптата) методом пункционной или открытой биопсии легкого. ПЦР при грибковой пневмонии информативна и после начала антибиотикотерапии и позволяет провести одновременное определение ДНК разных возбудителей при микст-инфекции. При серодиагностике показателен анализ динамики выявления антител к потенциальным возбудителям грибковой пневмонии.
Лечение грибковой пневмонии
Поскольку при грибковой пневмонии применение антибиотиков приведет к усугублению течения заболевания, требуется назначение или специфических антимикотических препаратов (итраконазола, амфотерицина В, флуконазола, кетоконазола и др.), или ингибиторов фолиевой кислоты и клиндамицина при пневмоцистозе.
При грибковой пневмонии для устранения дефицита иммунитета применяются иммунокорригирующие препараты, поливитамины, детоксикационные и стимулирующие средства, рациональный режим и питание. В случае грибково-бактериальной природы пневмонии показан короткий курс антибиотиков, а при сочетании с аллергической симптоматикой применяют десенсибилизирующие препараты, кортикостероиды. При осложнении пневмомикоза экссудативным плевритом выполняют плевральную пункцию и промывание плевральной полости.
Прогноз и профилактика
Точная оперативная диагностика и терапия делают прогноз грибковой пневмонии обнадеживающим. В случае несвоевременного и неадекватного лечении высок риск тяжелых осложнений. Грибковая пневмония является одной из самых частых причин летального исхода больных СПИДом. При благоприятном прогнозе первичного аспергиллеза и кандидоза может сохраняться склонность к воспалительным заболеваниям респираторного тракта и грибковая сенсибилизация; а легочные осложнения (пневмосклероз) могут приводить к инвалидности больного. При вторичной грибковой пневмонии прогноз зависит от тяжести основного фонового заболевания.
Предупреждение грибковой пневмонии включает профилактику на производстве и в сельском хозяйстве (герметизацию технологических процессов, связанных с выделением пыли; применение респираторов, микробиологический контроль окружающей среды); в медицине и пищевой промышленности (соблюдение правил дезинфекции и стерилизации). Индивидуальная профилактика подразумевает укрепление иммунитета, устранение дисбактериоза и хронической патологии, проведение рациональной антибиотикотерапии.
3. Внебольничная пневмония у взрослых: практическое пособие по диагностике, лечению и профилактике/ Чучалин А.Г., Синопальников А.И. и др. – 2010.
Пневмония
Пневмония – это инфекционно-воспалительное заболевание легких, при котором поражение распространяется на все составляющие легочной ткани. Заболевание характеризуется сильным кашлем с мокротой, болью в области грудной клетки, слабостью, резким повышением температуры и потливостью. Лечение проводится комплексно при помощи антибиотиков, дополнительных препаратов и ЛФК при последующем лечении.

Классификация пневмонии
Заболевание имеет несколько типов классификации, позволяющих рассматривать пневмонию в соответствии с причинами её возникновения, развитием, стадией и другими важными характеристиками. Одной из самых важных и показательных классификаций можно назвать классификацию по типу возникновения. Выглядит она следующим образом:
Классификация пневмоний по этиологическому признаку позволяет узнать о возбудителе заболевания и назначить соответствующее лечение. По этому признаку случаи диагностирования делятся на:
- бактериальные;
- вирусные;
- грибковые;
- микоплазменные;
- смешанные.
Течение заболевания также может дать важную информацию, которая способствует его лечению. По клинико-морфологическому течению пневмонии делятся следующим образом:
- крупозная (долевая) пневмония. Главная характеристика – поражение доли или сегмента легкого и последующее вовлечение в воспалительный процесс плевры. Начало болезни острое, с характерными клиническими симптомами пневмонии. Экссудат фиброзного типа. Присутствует поражение альвеолярной ткани и респираторных бронхиол, но при этом сохраняется проходимость дыхательных путей. Развитие заболевания происходит по стадиям и имеет явные признаки пневмонии;
- бронхопневмония (или очаговая) – поражение доли или сегмента легкого. Клинические проявления такой пневмонии смазаны, нет явных признаков заболевания, начало постепенное. Экссудат имеет серозный или гнойный характер. Проходимость дыхательных путей нарушена. В развитии заболевания нет деления на четко выраженные стадии.
Механизм развития пневмонии также может отличаться в разных случаях. Во многом он зависит от возбудителя заболевания, но влияют и второстепенные факторы, наличие сопутствующих заболеваний и индивидуальные особенности организма больного. По механизму развития пневмонии классифицируют так:
- первичные – развиваются как самостоятельная и отдельная патология, не связаны с другими болезнями;
- вторичные – развиваются как осложнение сопутствующих болезней, которые есть у пациента;
- аспирационные – развиваются только при попадании в бронхи посторонних тел;
- послеоперационные – развиваются после операций, перенесенных пациентом, не обязательно относящихся к дыхательным путям или грудной клетке;
- посттравматические – развиваются на фоне наличия серьезных травм грудной клетки;
- инфаркт-пневмонии – развиваются по причине нарушения кровотока в мелких сосудистых ответвлениях легочных артерий.
Разделение на степени вовлеченности легочных тканей относится к самым простым методам классификации пневмоний, тем не менее, оно дает важную информацию о распространении заболевания:
- односторонние пневмонии – поражена одна половина легких;
- двусторонняя пневмония – поражены обе доли легких;
- тотальное, долевое или сегментарное поражение части легкого.
По степени тяжести пневмонии делятся в соответствии с картиной симптомов. Клинические проявления заболевания позволяют разделить его на три типа:
Факторы, которые могут способствовать возникновению пневмонии
Возникновение такого заболевания, как пневмония, неразрывно связано с заражением микроорганизмами – возбудителями заболевания. Но при наличии сопутствующих заболеваний и ряда факторов риск заражения возрастает. Для того чтобы предупредить возникновение пневмонии, следует ознакомиться с перечнем таких факторов:
- заболевания внутренних органов, находящиеся в стадии декомпенсации. Особенно часто пневмония возникает на фоне таких заболеваний сердца, почек и легких;
- заболевания онкологического профиля;
- иммунодефицит и другие болезни, связанные с серьезными проблемами в работе иммунной системы;
- перенесенная больным вентиляция легких;
- заболевания центральной нервной системы;
- общий наркоз;
- возраст пациента более 60 лет.
Лучшие врачи по лечению пневмонии
Симптомы пневмонии у взрослых
При классификации симптомов пневмонии следует опираться прежде всего на ее тип. Диагностированная пневмония лечится в соответствии с причиной ее возникновения и тяжестью заболевания.
Внебольничная пневмония
Проявления внебольничной пневмонии значительным образом зависят от того, что стало ее причиной, и наличия дополнительных заболеваний. Поэтому признаки пневмонии можно разбить на группы по типу возбудителя:
- Пневмония пневмококковая – самая распространенная. Примерно в 30-50% случаев всех заболеваний пневмонией возбудителем болезни является пневмококк. Как правило, такая пневмония проявляется в классической картине симптомов одного из двух типов – крупозной (или долевой) и пневмонии очаговой (или бронхопневмонии). Начало заболевания с кашлем при слабом отделении мокроты, ознобом, плевральной болью. Постепенно кашель переходит в сильный, с отделением характерной «ржавой» мокроты. При осмотре врач может обнаружить слабый легочный звук, крепитацию, бронхиальное дыхание, влажные хрипы, шум при трении плевры. Этот вид пневмонии обычно становится причиной парапневмонических плевритов, дыхательной и сосудистой недостаточности.
- Стафилококковая пневмония. Обычно возникает во время эпидемий гриппа А и В типов, респираторных вирусных инфекций. Возбудителем является золотистый стафилококк. Он характеризуется перибронхиальным поражением легких и развитием в них одиночного или множественных абсцессов. Начало заболевания острое, проявления интоксикации при нем ярко выражены. Из симптомов присутствует озноб, кашель с гнойной мокротой, одышка. Эта пневмония отличается множеством очагов. Если абсцесс имеет субплевральную локализацию, то в дальнейшем он может переместиться в плевральную область и образовать пиопневмоторакс.
- Стрептококковая пневмония – возникает по причине бета-гемолитической бактерии стрептококка. Нередко болезнь возникает после перенесенной больным вирусной инфекции. Заболевание характеризуется тяжелым течением, может развиваться сепсис. Лихорадка имеет выраженные суточные колебания, пациент чувствует колющую боль в боку с той стороны, с которой поражено легкое. В мокроте может обнаруживаться кровь. В период лихорадок у больного может отмечаться полиартралгия. Экссудативный плеврит относится к классическим осложнениям этого вида пневмонии и возникает у 70% больных, второе распространенное осложнение – абсцедирование. У этой пневмонии летальность случаев выше 50%.
- Вирусная пневмония – нередко возникает по причине вирусов гриппа А и В, аденовирусов и парагриппа. Начало заболевания характеризуется отеком слизистой оболочки бронхов, альвеол и перибронхиального пространства. Пневмония легких этого типа часто осложняется развитием тромбозов, кровотечениями и некрозами. У больного выражена лихорадка, миалгия, озноб, конъюнктивит, сухой кашель и боль в горле. В дальнейшем развивается одышка и отделение гнойной мокроты. Больные могут впадать в делирий и иметь другие состояния спутанного сознания. Случаи первично вирусной пневмонии с третьего-пятого дня переходят в вирусно-бактериальные. При осмотре врачом может отмечаться чередование сухих и влажных хрипов.
- Атипичная пневмония – причины возникновения могут быть разными, но картина симптомов такого заболевания значительно отличается от обычных случаев пневмоний. Среди признаков – немотивированная слабость, сильное потоотделение в ночное время суток. У пожилых больных при наличии сопутствующих патологий отмечается сонливость и спутанность сознания.
Симптомы очаговой пневмонии у взрослого человека
Очаговая, или бронхопневмония, имеет менее острое начало и значительно быстрее развивается. Нередко начинается после перенесенного больным обострения хронического бронхита и ОРВИ-заболеваний. В первые дни трудно диагностировать очаговый тип пневмонии и тем более – отличить его от пневмонии крупозной. Грудная клетка на пораженной стороне практически не отстает от здоровой части при осмотре, тонус сохраняется. Перкуссия легких в данном случае не информативна, если очаг заболевания небольшой и находится глубоко. Главным симптомом, который можно обнаружить при осмотре, могут стать влажные хрипы над зоной поражения, которые длятся в течение всего вдоха. Если воспаление перешло на плевру, то можно заметить шум её трения. К наиболее показательным симптомам относятся:
- медленное развитие заболевания после недавно перенесенной ОРВИ;
- отсутствие острых плевральных болей в грудной клетке пациента;
- отделение слизисто-гнойной мокроты при кашле;
- отсутствие бронхиального дыхания;
- наличие влажных мелкопузырчатых хрипов при прослушивании.
Признаки крупозной (долевой) пневмонии
Крупозная, или долевая, пневмония развивается по стадиям, и её симптомы зависит от степени тяжести, локализации очагов и наличия сопутствующих заболеваний. Наиболее показательная картина симптомов получается тогда, когда есть возможность установить морфологическую стадию течения болезни и её начало.
1-2 сутки (стадия прилива)
К наиболее характерным симптомам этой стадии можно отнести:
- ; ;
- симптомы интоксикации, которые со временем нарастают;
- сухой изнуряющий кашель;
- акроцианоз;
- при акте дыхания заметно отставание больной части грудной клетки при сохранении её симметричности;
- ослабление везикулярного дыхания при прослушивании;
- влажные мелкопузырчатые хрипы.
5-10 сутки (стадия опеченения)
На этой стадии сохраняются многие признаки предыдущей, лихорадка высокая, есть симптомы интоксикации организма, но к ним добавляются и новые признаки:
- кашель с отделением характерной «ржавой» и слизисто-гнойной мокроты;
- сердечно-сосудистая и дыхательная недостаточность;
- больной сохраняет вынужденное положение на боку;
- усиливается цианоз; ;
- частота дыхания повышается до 25-30 в минуту; с затрудненным выдохом; ;
- притупление перкуторного звука над областью поражения;
- смена ослабленного везикулярного дыхания жестким;
- шум трения плевры.
10 сутки (стадия разрешения)
Стадия характеризуется осложненным течением пневмонии. Картина симптомов выглядит следующим образом:
- снижение температуры тела;
- уменьшение симптомов интоксикации организма;
- перкуторный звук притупляется, после чего постепенно сменяется на ясное легочное звучание;
- восстанавливается эластичность легочной ткани по мере её избавления от экссудата;
- исчезновение крепитации;
- везикулярное дыхание.
Диагностика пневмонии
При подозрении на пневмонию проводится ряд тестов, которые помогают установить её причины и стадию развития. Только после всестороннего и правильного изучения симптомов может быть начато лечение, но в то же время при лечении пневмонии требуется быстрое проведение диагностики и безотлагательное назначение соответствующих заболеванию методов лечения. Поэтому диагностика проводится так:
- На приеме у врача выясняются все подробности заболевания, которые может пересказать сам больной. Следует установить наличие сопутствующих заболеваний, перенесенные недавно ОРВИ и другие болезни.
- После этого врач проводит осмотр грудной клетки пациента, прослушивает легкие для установления состояния дыхательных путей и обнаружения хрипов. Поскольку при пневмонии пораженная заболеванием сторона значительно отстает от здоровой, такое исследование может дать очень важную информацию.
- Затем врач проводит перкуссии (простукивает) грудную клетку для локализации зон развития заболевания. В зависимости от звука врач может не только предварительно установить место очага заболевания, но и предположить стадию развития.
- Следующий этап включает в себя проведение лабораторных исследований. Для них потребуется общий анализ крови, который покажет количество лейкоцитов, уровень СОЭ. Анализ мочи также необходим, он помогает исключить развитие инфекционного процесса в почках. Берется мокрота для анализа – это помогает установить возбудителя заболевания и назначить соответствующее эффективное лечение. – помогает установить сторону больного легкого, увидеть размер очага и обнаружить скрытые локализации при их наличии, абсцессы. – проводится только при тяжелых формах пневмонии, лечение которых требует дополнительных исследований.
Симптомы пневмонии у детей
Развитие заболевания в детском возрасте характеризуется несколько другой картиной симптомов, чем во взрослом. Для лечения пневмонии у детей симптомы следует классифицировать по типу заболевания, возрасту ребенка и причине их возникновения. Поскольку возбудители пневмонии у детей и взрослых одинаковые, нет необходимости снова их перечислять. Но клиническая картина каждого из видов заболевания будет отличаться.
Очаговая пневмония
При очаговом типе заболевания поражается один или несколько сегментов легкого. У детей чаще поражается правая сторона легких. Начало заболевания острое, с повышенной температурой. К симптомам можно причислить:
- ;
- боли в области грудной клетки и живота;
- периодический кашель;
- дыхательная недостаточность;
- на рентгене отмечаются отдельные очаги заболевания.
Интерстициальная пневмония
Интерстициальный тип нередко возникает на фоне вирусной, грибковой и пневмоцистной пневмонии. Как правило, этот тип заболевания диагностируют у недоношенных детей. Также часто эта пневмония обнаруживается у новорожденных. К симптомам заболевания относятся:
- ;
- пониженное артериальное давление;
- изменения в работе центральной нервной системы;
- изнурительный кашель;
- тимпанит;
- сухие хрипы;
- лейкоцитоз, уровень СОЭ повышается.
Крупозная пневмония
Воспалительный процесс распространяется на половину легкого или его долю с плеврой. Достаточно редкий вид заболеваний у детей, чаще всего вызывается пневмококком. Симптомы заболевания:
- головная боль;
- температура 40-41°С; ;
- сначала кашель сухой, впоследствии в нем появляется «ржавая» мокрота; ; ;
- абдоминальный синдром.
Диагностика пневмонии у детей
Для диагностики пневмонии в детском возрасте могут использоваться те же методы, что и для взрослых. Но точный диагноз может быть поставлен врачом только после прохождения ребенком рентгенографии. Микробиологические исследования, проводимые с пациентами на первых месяцах жизни и до наступления подросткового возраста, не позволяют определить возбудителя заболевания. Проблема заключается в том, что такие анализы могут показать присутствие в организме совершенно других бактерий. Это одно из главных затруднений, с которыми сталкивается врач при диагностике пневмонии у детей.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Лечение пневмонии
- большое количество воды ежедневно;
- постельный режим;
- калорийное питание с высоким содержанием витаминов;
- проведение антибактериальной терапии;
- лечение с использованием антибиотиков (наиболее распространенные варианты – ампициллин, амоксиклав, рулид, цефазолин);
- дезинтоксикационная терапия;
- лечение иммуностимуляторами для активации внутренней системы организмы на борьбу с заболеванием;
- жаропонижающие средства для снижения слишком высокой температуры;
- муколитические сиропы и таблетки;
- антигистаминные препараты.
- физиотерапию;
- лечебную физкультуру.
Заразна ли пневмония?
Многих пациентов беспокоит вопрос о том, заразна пневмония или нет. Он особенно важен для тех, кто во время болезни пациента ухаживает за ним и следит за лечением. Современная медицина с уверенностью может сказать, что пневмония не передается воздушно-капельным путем или любым другим путем. По своей сути пневмония является осложнением заболевания, возникшим в легких, и, как и другие осложнения, не может передаваться. Но в то же время, хотя сама пневмония заразной не является, от пациента можно заразиться заболеванием, которое стало причиной пневмонии. Каким образом может произойти заражение, зависит от первопричины – грипп, ОРВИ. В таком случае передается только первичное заболевание, которое вовсе не означает обязательную последующую пневмонию. Единственный вид пневмонии, который может передаться – это пневмония казеозная. Её возбудителем является бактерия туберкулеза, которая передается в таких случаях точно так же, как и обычный туберкулез.
Группы риска
- люди со слабым иммунитетом – больные иммунодефицитом, недавно перенесшие операцию, ослабленные длительной болезнью и др.;
- люди с хроническими заболеваниями, которые постоянно ослабляют иммунитет;
- принимающие гормональные препараты (они также понижают иммунитет);
- люди, пребывающие в состоянии клинической депрессии и постоянного стресса;
- беременные женщины или женщины, родившие совсем недавно;
- пациенты, перенесшие ОРВИ или грипп;
- люди с алкогольной или наркотической зависимостью.
Профилактика пневмонии
- Людям старше 60, а также тем, кто находится в одной из описанных выше групп риска, рекомендованы прививки от пневмонии. Обычно прививка делается от бактерии стрептококка, поскольку он считается одним из главных возбудителей пневмонии.
- Прививка от пневмонии детям делается также в том случае, если они попадают под описание одной из групп риска.
- Следует обязательно регулярно мыть руки не менее 20-30 секунд с мылом. Это позволяет смыть бактерии, которые могут вызывать пневмонию.
- Вакцинация от гриппа может стать хорошей профилактикой, поскольку пневмония во многих случаях развивается как осложнение после гриппа.
- Нужно поддерживать организм в тонусе и здоровом состоянии при помощи физических упражнений, правильного питания и регулярного отдыха.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Читайте также:
