Показания для артроскопической стабилизации травматической передней нестабильности плечевого сустава
Добавил пользователь Алексей Ф. Обновлено: 30.01.2026
ТРАВМАТИЧЕСКАЯ НЕСТАБИЛЬНОСТЬ ПЛЕЧЕВОГО СУСТАВА: ПАТОГЕНЕЗ, ДИАГНОСТИКА, ПРИНЦИПЫ ЛЕЧЕНИЯ
ССЫЛКА ДЛЯ ЦИТИРОВАНИЯ:
А. Г. СИМОНЯН
Первы й Московски й Государственны й Медицински й Университет Имени И. М. Сеченова, Москва
Передний травматический вывих плеча составляет более 90% всех вывихов в плечевом суставе, может инициировать состояние хронической нестабильности поврежденного сустава.
Высокий процент рецидивов вывихов после консервативного лечения, особенно у лиц молодого возраста достигает от 80% до 100%, что говорит о необходимости раннего выявления сопутствующих вывиху внутрисуставных повреждений и их хирургического лечения.
Ключевые слова: вывих плеча, нестабильность плечевого сустава, артроскопия плечевого сустава.
Введение
Передний травматический вывих плеча составляет более 90% всех вывихов в плечевом суставе, может инициировать состояние хронической нестабильности поврежденного сустава [1, 2].
Проблема лечения травматических вывихов и посттравматической нестабильности плечевого сустава не утрачивает своей актуальности на протяжении последних десятилетий изза высокой встречаемости этих повреждений и качественного прогресса хирургических методов лечения, в частности артроскопии плечевого сустава.
В литературе уделяется много внимания совершенствованию методов лечения рецидивирующего вывиха вместо его профилактики путем устранения возможных причин нестабильности сустава в раннем периоде болезни [3, 8, 9].
Сегодня лечебная тактика предусматривает максимально раннее вправление вывиха, иммобилизацию плечевого сустава и функционально-восстановительное лечение.
Высокий процент рецидивов вывихов после консервативного лечения, особенно у лиц молодого возраста достигает от 80% до 100%, что говорит о необходимости раннего выявления сопутствующих вывиху внутрисуставных повреждений и их хирургического лечения [4, 5].
Цель работы
Изучить причины травматической нестабильности плечевого сустава, определить наиболее оптимальные методы диагностики данного заболевания и его последующего лечения.
Анатомические особенности. Патогенез вывиха и нестабильности
О важности комплекса плечелопаточных связок и хрящевой губы в стабильном функционировании плечевого сустава известно из работ Пертеса и Банкарта. Отрыв этих связок и хрящевой губы от передненижнего края гленоида обнаруживался в более чем 90% случаев. Нижняя плечелопаточная связка функционирует как первичный статический ограничитель, предупреждающий смещение головки плечевой кости кпереди во время отведения плеча [4, 6]. Хрящевая губа формирует около 25–50% всей вогнутости суставного отростка лопатки и функционирует как присоска, создавая вакуумный эффект в нагруженном плече, что помогает мышцам ротационной манжетки центрировать головку плеча в суставной ямке лопатки при движениях. После травматического вывиха плеча функции плечелопаточных связок и хрящевой губы теряются, прежде всего из-за потери их анатомической связи с лопаткой [6, 7, 9, 10].
Нестабильность плечевого сустава является результатом повреждения нескольких элементов капсульно-связочного аппарата плечевого сустава. Каждому из этих элементов присущи определенные им функции, играющие непосредственную роль в стабилизации сустава. Восстановить утраченную стабильность плечевого сустава методами, не учитывающими роль каждого из этих элементов, не представляется возможным.
Наиболее частая причина вывихов плеча и развития нестабильности падение с упором на руку. Головка плечевой кости смещается при определенном положении верхней конечности. Наиболее частая причина при переднем вывихе плеча непрямая, косвенно действующая сила. Передняя нестабильность по данным различных авторов составляет 75–98% и возникает при отведении плеча выше горизонтального уровня, в момент сочетания сил отведения, экстензии и наружной ротации и супинации [1, 9, 10, 12]. Возникает контакт верхненаружного отдела головки плечевой кости с передненижним краем суставного отростка лопатки, в результате чего образуется рычаг с точкой опоры в месте соприкосновения вышеуказанных зон, дистальнее этой точки находится длинное плечо рычага, а коротким плечом становится самый проксимальный отдел головки плечевой кости. На конце короткого рычага развивается давление на окружающие ткани, составляющее несколько сотен килограммов. Это наиболее типичный механизм возникновения вывихов плеча. Характерное следствие такого механизма травмы большое разрушение окружающих тканей. Травматическая острая и рецидивирующая нестабильность плечевого сустава в возрасте пациентов от 20 до 30 лет в 55–78% случаев возникает при занятиях спортом. [5, 11, 13, 14]
Значительную роль в развитии посттравматической нестабильности плечевого сустава занимают повреждения ХиллСакса и повреждения Банкарта. В 1940 г. Hill и Sachs предоставили подробный обзор, дающий информацию о патологической анатомии головки плечевой кости при вывихах плеча.
• Импрессионный перелом головки плечевой кости происходит при большинстве вывихов плеча.
• Чем дольше головка плечевой кости остается дислоцированной, тем больше этот дефект.
• Тяжесть импрессионного перелома при передненижней дислокации превышает аналогичную травму при передних вывихах.
• При рецидивирующих вывихах плеча (особенно при передних вывихах) объем дефекта головки плечевой кости увеличивается.
За последнее десятилетие многие авторы на большом клиническом материале выявили данное повреждение артроскопически в 82–96% случаев.
Развитие артроскопической хирургии позволило значительно углубить представление о морфологии повреждений Банкарта. R. Minolla, P.L. Gambrioli, Randelli (1995) создали классификацию различных вариантов этого повреждения.
Повреждение капсульно-связочного комплекса плечевого сустава разделяют на пять типов.
1. Классическое повреждение Банкарта – хрящевая губа отделена от переднего края суставного отростка лопатки вместе с капсулой и плечелопаточными связками.
2. При неполном повреждении Банкарта капсула плечевого сустава и хрящевая губа не полностью оторваны от суставного отростка лопатки.
3. Капсула оторвана от шейки лопатки, хрящевая губа оторвана и изолирована. В этом случае капсула становится чрезмерно избыточной, нижняя плечелопаточная связка чрезмерно растянута и смещена вниз. На переднем крае суставного отростка лопатки, в положении 2–4 часов, определяется костнохрящевое поражение, вызванное травматическим воздействием задненаружного отдела головки плечевой кости во время первой дислокации. Это повреждение наиболее характерно для рецидивирующих передних вывихов плеча.
4. Перелом передненижнего края суставного отростка лопатки – при подобных травмах нижняя плечелопаточная связка смещается книзу, капсула растянута, хрящевая губа может отсутствовать в положении 2-6 часов.
5. Лабральная дегенерация с передним капсулярным избытком. В этих случаях поражение трудно распознать из-за рубцовой дегенерации хрящевой губы и комплекса плечелопаточных связок.
В проблеме нестабильности плечевого сустава и ее профилактике необходимо выделить 2 основных направления: совершенствование диагностики и разработка методов лечения как первичных, так и рецидивирующих вывихов.
Диагностика нестабильности
На сегодняшний день совершенно очевидно, что диагностика структур, оказывающих непосредственное влияние на стабильность сустава, требует использования полного комплекса инструментальных обследований, включающих в себя помимо стандартного рентгенологического метода МРТ и КТ плечевого сустава.
Рентгенография
Вывихи, особенно передний, хорошо выявляются на рентгенограммах. По рентгенограммам также возможно выявить наличие костных дефектов суставного отростка и головки плечевой кости, переломы бугорков и эпифиза плечевой кости. Рентгенограммы в стандартных и специальных проекциях производятся как в остром периоде болезни, так и при хронической нестабильности [7].
Рентгенография в специальных проекциях (истинная передне-задняя, проекция Страйкер и проекция West point) позволяет определить наличие сопутствующих костных дефектов и переломов, не выявляемых при стандартных укладках. Обнаружена тесная корреляция между проекцией West point и компьютерной томографией для диагностики перелома суставного отростка лопатки.
Однако выполнение рентгенографии, с использованием дополнительных укладок, может быть затруднительно в остром периоде, травмы ввиду выраженного болевого синдрома [8].
Компьютерная томография (КТ)
Компьютерная томография, которая в настоящее время является золотым стандартом диагностики суставной и костной патологии. Основными преимуществами КТ над МРТ являются возможность выполнения исследования при наличии противопоказаний для выполнения МРТ, более высокая специфичность при визуализации костных дефектов гленоида и переломов Хилла-Сакса. По данным литературы, повреждения гленоида сопровождают 10–70% всех вывихов плечевого сустава. Использование 3D реконструкции позволяет произвести интерактивное удаление головки плечевой кости, что облегчает визуализацию гленоида и дает возможность с высокой точностью оценивать дефицит костной массы после травм плечевого сустава [7,8].
Магнитно-резонансная томография (МРТ)
МРТ является наиболее точным исследованием в диагностике повреждений мягких тканей и хрящевых структур плечевого сустава, включая мышцы и сухожилия вращательной манжеты плеча, фиброзную губу, сухожилие длинной головки двуглавой мышцы, отек и скопление жидкости в суставе. А появление специальных катушек для суставов и их совершенствование сделало МРТ основным методом визуализации травматических изменений мягкотканных и костных структур плечевого сустава. Отсутствие лучевой нагрузки, а также неинвазивность являлись безусловными достоинствами данного метода исследования.
Магнитно-резонансную томографию проводилась всем пациентам основной и контрольной групп с целью уточнения диагностики сопутствующих вывиху повреждений плечевого сустава и для планирования хирургической тактики в предоперационном периоде.
В ходе МРТ основное внимание обращается на следующие структуры:
1. Состояние суставной губы и плечелопаточных связок (повреждения Банкарта, SLAP);
2. Состояние суставной поверхности лопатки (костный Банкарт, дефекты суставной поверхности лопатки);
3. Состояние хряща суставной поверхности головки плечевой кости (повреждения Хилл-Сакса);
4. Состояние вращательной манжеты (полные или частичные разрывы).
При необходимости выявлений повреждений верхней суставной губы МРТ считается наиболее точным методом. Повреждения фиброзной губы гленоида и повреждения ХиллСакса, диагностированы в 100% случаев [8, 13, 16].
Диагностическая артроскопия
Диагностическая артроскопия имеет 100% чувствительность и специфичность при диагностике повреждений фиброзной губы. Она также эффективна при диагностике повреждений капсульно-связочного аппарата и мышц вращательной манжеты. Недостаток методики, как чисто диагностической, очевиден: длительная предоперационная подготовка и необходимость применения наркоза [6, 7, 9, 10, 11, 17].
Выраженные костные дефекты также можно распознать в ходе артроскопии при использовании передне-верхнего порта: в этих случаях гленоид имеет форму «перевернутой груши». Подобную картину можно увидеть при дефектах гленоида больше 25% от нормы. Выполнение диагностической артроскопии возможно без тракции по оси верхней конечности; это позволяет произвести диагностику в динамике и с расслабленной мускулатурой. Если головка плечевой кости соскальзывает с суставного отростка лопатки при отведении и наружной ротации, это признак выраженного перелома Хилла-Сакса.
Хронические формы нестабильности плеча однозначно нуждаются только в хирургической коррекции у лиц молодого возраста, которые ведут активный образ жизни. Наибольшее число споров вызывает вопрос: как лечить первичный травматический вывих – консервативно или сразу с использованием артроскопических методик восстановления поврежденных структур [8, 12, 13, 14, 17].
В современной литературе появляются работы посвященные лечению первичного травматического вывиха плеча. Выявлены явные преимущества методик ранней артроскопической стабилизации плечевого сустава в отношении частоты развития рецидивов у молодых физически активных пациентов, в сравнении с традиционным консервативным лечением [5, 6, 7, 9, 14, 18].
1. Наличие вывиха плеча является показанием к проведению комплексного инструментального исследования пациента.
2. Значительную роль в развитии посттравматической нестабильности плечевого сустава занимают повреждения ХиллСакса и повреждения Банкарта.
3. Наиболее эффективным методом обследования пациентов с нестабильностью плечевого сустава является МРТ.
4. Выявление повреждения Банкарта у молодых пациентов с первичным травматическим вывихом плеча служит абсолютным показанием к оперативному лечению.
5. частота возникновения рецидивов первичного травматического вывиха плеча у физически активных пациентов молодого возраста достоверно ниже после артроскопической стабилизации плечевого сустава по сравнению с консервативным лечением.
Список литературы
1. Архипов С.В. Кавалерский Г.М. Плечо. Современные хирургические технологии. – М.: Медицина, 2009. – 192 с.
2. Архипов С.В. Артроскопическое лечение посттравматической нестабильности плечевого сустава (критический анализ применения различных методов артроскопических стабилизирующих операций на плечевом суставе // Седьмой съезд травматологов-ортопедов России : тез. докл. Новосибирск, 2002. Т. 1. С. 386-387.
3. Архипов С.В. Посттравматическая нестабильность, заболевание ротаторной манжеты плечевого сустава у спортсменов и лиц физического труда: Патогенез. Современные методы диагностики и лечения Автореф. дис. д-ра мед. наук. М., 1998. 48 с.
4. Доколин С.Ю. Хирургическое лечение больных с передними вывихами плеча с использованием артроскопии. Автореф. дис. . канд. мед. наук. СПб., 2002.
5. Доколин С.Ю., Кузьмина В.И. Первичный травматический вывих плеча: выбор между консервативным и ранним артроскопическми лечением. Санкт-Петербург. 2014. С. 110114.
6. Хасаншин М.М. Лечение пациентов с передней посттравматической нестабильностью плечевого сустава с применением артроскопических технологий. Автореф. дис. канд. мед. наук. М., 2014.
7. Гончаров е.н. Диагностика нестабильности плечевого устава на основе комплексной диагностики. Автореф. дис. канд. мед. наук. М., 2014.
8. Филимонова А. М., Возможности магнитно-резонансной томографии и магнитно-резонансной артрографии в диагностике повреждений плечевого сустава, Автореф. дис. канд. мед. наук. М., 2014.
10. Скороглядов А.В., Аскерко Э.А., Цушко В.В. Лечение задних блокированных вывихов плеча. Кафедра травматологии и ортопедии 2012 No 3 С. 4-7.
11. Brand, R., and Marti, R. K. A Prospective Arthroscopic Study of Acute First-time Anterior Shoulder Dislocation in the young: A Five-year Follow-up Study, J. Shoulder Elbow Surg., Vol. 12, 2003, pp. 529–534.
12. Burkhart SS, De Beer JF. Traumatic glenohumeral bone defects and their relationship to failure of artroscopic Bankart repairs: signi cance of the inverted-pear glenoid and the humeral engaging Hill-Sachs lesion. Arthroscopy 2000; 16:677-694.
13. Fabbriciani C, Milano G, Demontis A, Fadda S, Ziranu F, Mulas PD. Arthroscopic versus open treatment of Bankart lesion of the shoulder: a prospective randomised study. Arthroscopy 2004; 20(5):456–62.
14. hovelius L. Recurrent anterior dislocation of the shoulder. Results a er the Bankart and Putti-Platt operations / L. Hovelius, J. orling, H. Fredin // J. Bone Joint Surg. – 1979. – Vol. 61-A. – P. 566–569.
15. Kim, S. h., ha, K. I., Cho, Y. B., Ryu, B. D., and Oh, I. Arthroscopic Anterior Stabilization of the Shoulder: Two to Six-year Follow-up, J. Bone Jt. Surg., Am. Vol., Vol. 85, 2003, pp. 1511–1518.
16. norlin R (1992) Acute traumatic rst time shoulder dislocations – an arthroscopic and clinical study. Presented to the Swedish Orthopaedic Association, November, 1992
17. Rowe CR (1980) Acute and recurrent anterior dislocations of the shoulder. Orthop Clin North Am 11 : 153-270.
Информация об авторе:
Симонян Айк Гарникович – Аспирант кафедры травматологии, ортопедии и хирургии катастроф, Первый Московский Государственный университет им. И.М. Сеченова
TRAUMATIC INSTABILITY OF THE SHOULDER JOINT: PATHOGENESIS, DIAGNOSTICS, PRINCIPLES OF TREATMENT
H. G. SIMONYAN
Sechenov First Moscow State Medical University, Moscow
Information about the authors:
Traumatic dislocation of the shoulder joint instability initiates development. A high percentage of recurrences a er conservative treatment of dislocations proves the need for a comprehensive instrumental examination of patients in the acute period to identify intraarticular damage and of early surgical treatment.
Key words: shoulder dislocation, acute, primary, instability, artroscopic treatment.
Артроскопическая стабилизация плечевого сустава
Артроскопическая стабилизация плечевого сустава – оперативное вмешательство, направленное на восстановление капсульно-связочных структур плечевого сустава с целью восстановления стабильности сустава и выполняющееся при помощи артроскопических технологий.
Код(ы) по МКБ-10:
| МКБ -10 | |
| Код | Название |
| S43.0 | Вывих плечевого сустава |
| T92.3 | Последствие вывиха, растяжения и деформации верхней конечности |
Дата разработки протокола: 2017 год.
Сокращения, используемые в протоколе:
| НПВС | - | нестероидные противовоспалительные средства |
| ПВП | - | привычный вывих плеча |
| УВЧ | - | ультравысокочастотная терапия |
| ЭКГ | - | электрокардиограмма |
Пользователи протокола: врачи общей практики, хирурги, травматологи-ортопеды.
Категория пациентов: взрослые.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной

13-15 октября, Алматы, "Атакент"
600 брендов, более 150 компаний-участников из 20 стран.
Новинки рынка стоматологии. Цены от производителей
Классификация
Клиническая классификация вывихов плеча
По этиологии:
• травматический - вследствие острой травмы сустава;
• травматический - врожденная слабость капсулы сустава (без травмы);
• приобретённый - повторяющееся хроническое небольшое травмирование сустава.
По направлению трансляции:
• передний;
• задний;
• мультинаправленный.
По степени:
• степень I: 0-25% движения (минимальная трансляция);
• степень II: 25-50% (при этом чувствуется нахождение головки плечевой кости над краем гленоида);
• степень III: более 50% движения (при этом чувствуется, что головка плечевой кости соскальзывает с края гленоида).
Дифференцирование гуттаперчивости и нестабильности:
• хроническая заблокированная нестабильность;
• однонаправленная нестабильность без гиперподвижности;
• однонаправленная нестабильность с гиперподвижностью;
• мультинаправленная нестабильность без гиперподвижности;
• мультинаправленная нестабильность с мультинаправленной гиперподвижностью;
• одно - или мультинаправленная произвольная нестабильность.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические мероприятия: нет.
Дополнительные диагностические мероприятия:
• общий анализ крови;
• общий анализ мочи;
• магнитно-резонансная томография плечевого сустава (при отсутствии);
• определение группы крови и резус-фактора;
• консультация профильных специалистов при наличии сопутствующей патологии с указанием необходимых дополнительных исследований и схем лечения.
Лечение
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ЛЕЧЕНИЯ
Цель проведения процедуры/вмешательства:
• восстановление анатомических структур капсульно-связочного аппарата;
• восстановление стабильности плечевого сустава;
• восстановление объема движений в плечевом суставе.
Показания к процедуре/ вмешательству:
• нестабильность плечевого сустава;
• повреждения суставной губы (Банкарта, SLAP);
• повреждения хряща (Хилл-Сакса).
Противопоказания к процедуре/вмешательству:
Абсолютные противопоказания:
· тяжелое состояние пациента;
· декомпенсация хронических заболеваний;
· воспалительные поражения кожи в области вмешательства.
Относительные противопоказания:
· хроническая заблокированная нестабильность;
· нестабильность в сочетании с гиперподвижностью;
· нестабильность, вызванная выраженным дефицитом костной ткани гленоида или головки плечевой кости;
· отказ от следования послеоперационному протоколу.
Требования к проведению процедуры/вмешательства:
Техническое оснащение:
• артроскопическая стойка;
• набор инструментов для артроскопии плечевого сустава;
• установочный набор для расходных материалов;
• устройство для вапоризации сустава, силовой инструмент;
• расходный материал (якорные фиксаторы).
Требование к соблюдению мер безопасности, санитарно-противоэпидемическому режиму: согласно Санитарным правилам «Санитарно-эпидемиологические требования к объектам здравоохранения», утвержденным приказом Министра здравоохранения Республики Казахстан от 31 мая 2017 года № 357.
Требования к оснащению: согласно приказу Министра здравоохранения Республики Казахстан от 06 июня 2011 года № 352 «Об утверждении Положения о деятельности медицинских организаций, оказывающих травматологическую и ортопедическую помощь».
Требования к подготовке пациента:
• подготовка перед операцией кожных покровов;
• очистительная клизма накануне вечером и утром в день операции;
• препарат для премедикации накануне вечером и утром в день операции.
• периоперационная антибиотикопрофилактика за 10-15 минут внутривенно во время наркоза либо за 40-60 минут до операции внутримышечно, с последующими повторными инъекциями по показаниям, но не более 24-48 часов.
Методика проведения операции [2,10]:
Артроскопическая стабилизация плечевого сустава
· первым этапом выполняется диагностическая артроскопия сустава, устанавливается характер поражения капсульных структур, сопутствующие проблемы хряща, сухожилий мышц, связок. Оперативное вмешательство выполняется через специальные канюли (расходный материал), которые позволяют беспрепятственно вводить инструмент в полость сустава через достаточно большой массив мягких тканей, а также позволяют производить менеджемент нитей;
· после установления повреждения губы гленоида, выполняется ее рефиксация к гленоиду при помощи якорных фиксаторов (расходный материал). Цель рефиксации губы гленоида – восстановление нижней плече-лопаточной связки, которая является первичным стабилизатором головки плечевой кости, затем последовательно следуя снизу вверх, «с юга на север», восстанавливает губу гленоида и среднюю плече-лопаточную связку. Для прошивания губы гленоида используется специальный пенетратор, оснащенный проволочной петлей – лассо (расходный материал). Данный инструмент выполняется в двух вариантов с различным изгибом для правого и левого плечевого суставов. В среднем для восстановления используется 3 якорных фиксатора (расходный материал);
· в некоторых случаях, когда повреждение распространяется вверх и затрагивает губу в области прикрепления длиной головки бицепса, так называемый SLAP-синдром, дополнительно на эту область губы гленоида также накладывается один-два шва и губа рефиксируется при помощи 1-2 якорных фиксаторов (расходный материал;
· в случаях, когда имеется импрессия головки плечевой кости вследствие эпизодов вывиха (повреждение Хилла-Сакса) дополнительно выполняется процедура ремплиссаж, заключающаяся в фиксации сухожилия подкостной мышцы в области импрессии головки плечевой кости. Для этого после удаления склерозированной ткани в области импрессии вводится два якорных фиксатора (расходный материал), подкостная мышца в этой области фиксируется к головке плечевой кости. Данная процедура позволяет вывести зону импрессии с контактом с передним краем гленоида, а также ограничиться наружную ротацию головки плечевой кости.
Индикаторы эффективности процедуры:
• устранение боли;
• восстановление двигательной функции плечевого сустава;
• индекс Бартела – выше 85 баллов;
• MRC- scale – более 3 баллов;
• индекс Карновского – 80 баллов;
• гониометрия – менее 80% от нормы.
Показания для артроскопической стабилизации травматической передней нестабильности плечевого сустава
а) Показания:
- Боль и нарушение функции плечевого сустава, связанные с нестабильностью и сохраняющиеся несмотря на проводимое адекватное консервативное лечение
- Открытое вмешательство предпочтительно в ревизионных случаях или случаях нестабильности в условиях костного дефицита
Ошибки при выборе показаний:
• Сомнительные результаты при произвольных вывихах плеча
• Пациенты, не способные или не желающие следовать требованиям послеоперационной реабилитации
Спорные вопросы:
• Произвольная нестабильность
• Активная инфекция
• Паралич или повреждение нервов
Варианты лечения:
• Консервативное лечение: физиотерапия
• Артроскопическая стабилизация
• Открытая стабилизация: перемещение передненижней капсулы
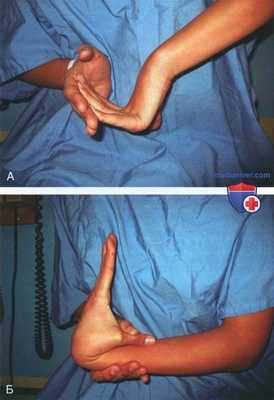
Рисунок 1
б) Обследование и лучевая диагностика:
- Для оценки нормального объема движений и стабильности проводится обследование противоположного плечевого сустава
- Генерализованная связочная гипермобильность: пробы с переразгибанием локтевого и пястнофаланговых суставов (рис. 1, А), отведением первого пальца до касания предплечья (см. рис. 1, Б) и гипермобильностью надколенника
1. Плечевой сустав:
- Объем движений и оценка двигательной функции
- Неврологический и сосудистый статус
- Провокационные тесты:
• Проба с нагрузкой и смещением—аксиальная нагрузка на головку плеча в направлении суставной впадины и смещение головки вперед и назад (передняя и задняя нестабильность)
• Тест предчувствия вывиха — отведение плеча до 90° и наружная ротация с одновременным смещением головки вперед при положительном результате теста приводит к появлению у пациента ощущения, что головка плеча вот-вот вывихнется (передняя нестабильность)
• Релокационный тест—по завершении теста предчувствия вывиха головка плеча направляется назад и ощущение предчувствия вывиха исчезают (передняя нестабильность)
• Задний стресс-тест—в положении сгибания до 90° и внутренней ротации плечо смещается назад. Появление боли или подвывиха головки плеча говорит о задней нестабильности плечевого сустава
• Симптом борозды—тракция плеча вниз (нижняя нестабильность). Сохранение борозды в положении наружной ротации позволяет заподозрить недостаточность ротаторного интервала

Рисунок 2
2. Визуализация:
- Рентгенография: в прямой, боковой и подмышечной проекции. Прямая проекция с внутренней ротацией плеча (повреждение Хилла-Сакса), проекция по Stryker (повреждение Хилла-Сакса), подмышечная проекция West Point (дефект края суставной впадины)
- Компьютерная томография: дефекты суставной впадины и головки плеча
- Магнитно-резонансная артрография: патологические изменения суставной губы, ротаторной манжеты и капсулы сустава. На рисунке 2 представлена МР-артрограмма с признаками растяжения нижней капсулы плечевого сустава
Нюансы диагностики:
• Для подтверждения клинических находок обследование повторяется в условиях анестезии
Ошибки диагностики:
• Под плечо подкладывается валик для исключения разгибания в плечевом суставе. Это уменьшит натяжение передних капсульно-связочных структур
Оснащение:
• Короткая подставка для верхней конечности
в) Хирургическая анатомия:
- Дельтовидно-грудной интервал:
• В этом интервале находится головная вена, которую необходимо отвести в медиальном или латеральном направлении и защищать на протяжении всей операции
- Верхняя граница подлопаточной мышцы является границей ротаторного интервала, ориентиром нижней границы подлопаточной мышцы служат передние огибающие артерия и вены
- В нижней части подлопаточная мышца и капсула плечевого сустава являются отдельными структурами, вверху они сливаются. Нижняя капсула плечевого сустава представлена двумя слоями, прикрепляющимися к шейке плеча
Привычный вывих плечевого сустава, повреждение банкарта плечевого сустава, нестабильность плечевого сустава
Привычный вывих — рецидивирующие, неоднократные вывихи головки плечевой кости, возникающие в связи с повреждением суставной губы (Bankart) или дефекта головки плеча (Хилл-Сакса). [1].
Название протокола: Привычный вывих плечевого сустава, повреждение банкарта плечевого сустава, нестабильность плечевого сустава
Пользователи протокола: травматологи-ортопеды, хирурги, врачи общей практики.
Класс I - польза и эффективность диагностического метода или лечебного воздействия доказана и и/или общепризнаны
Класс III - имеющиеся данные или общее мнение свидетельствует о том, что лечение неполезно/ неэффективно и в некоторых случаях может быть вредным
В – результаты одного рандомизированного клинического исследования или крупных нерандомизированных исследований
С – Общее мнение экспертов и /или результаты небольших исследований, ретроспективных исследований, регистров.

II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
• биохимический анализ крови: (определение глюкозы, билирубина общего, аланинаминотрансферазы, аспартатаминотрансферазы, мочевины, креатинины, белка общего);
• магнитно-резонансная томография плечевого сустава (показания: разрыв, растяжение и повреждение связок сустава).
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию:
• магнитно-резонансная томография плечевого сустава (показания: разрыв, растяжение и повреждение связок плечевого сустава);
Анамнез: чаще наличие травмы с непрямым механизмом (форсированное движение в плечевом суставе, превышающем его нормальные амплитуды). Реже от прямого удара в область плечевого сустава.
Рентгенография плечевого сустава в 2-ч проекциях: отмечается нарушение конгруэнтности суставных поверхностей.
Магнитно-резонансная томография: определяются признаки повреждения капсульно-связочного аппарата и сухожилий.
Диета – стол 15, другие виды диет назначаются в зависимости от сопутствующей патологии.
Антибактериальная терапия
При воспалении послеоперационной раны и для профилактики послеоперационных воспалительных процессов применяются антибактериальные препараты. С этой целью применяются цефазолин или гентамицин при аллергии на b-лактамы или ванкомицин при выявлении/высоком риске наличия метициллин-резистентного золотистого стафилококка. Согласно рекомендациям Scottish Intercollegiate Guidelines и др. антибиотикопрофилактика при данном виде операций настоятельно рекомендована [3,4,5]. Изменение перечня антибиотиков для периоперационной профилактики должно проводиться с учетом микробиологического мониторинга в стационаре.
НПВС в целях послеоперационного обезболивания следует начинать за 30-60 мин до предполагаемого окончания операции внутривенно. Не показано внутримышечное введение НПВС для послеоперационного обезболивания из-за изменчивости концентраций препаратов в сыворотке крови и боли, вызванной инъекцией [7], исключением является кеторолак (возможно внутримышечное введение).
НПВС противопоказаны пациентам с язвенными поражениями и кровотечениями из желудочно-кишечного тракта в анамнезе. В данной ситуации препаратом выбора будет парацетамол, не оказывающий влияния на слизистую желудочно-кишечного тракта.
Таблица 1. Лекарственные средства, применяемые при вывихе плеча (за исключением анестезиологического сопровождения)
раствор для инъекций 100 мг/2мл в ампулах по 2 мл 150мг пролонгированный в капсулах 100мг в таблетках и капсулах
В/м введение взрослым рекомендуемая начальная доза составляет 10 мг, с последующим повторением доз до 30 мг каждые 6 часов до максимальной суточной дозы 90 мг/день.
Костно-пластическое восстановление стабильности плечевого сустава
Хроническая передняя нестабильность плечевого сустава с дефицитом костной ткани гленоида – рецидивирующие, неоднократные вывихи головки плечевой кости, возникающие в связи с повреждением суставной губы (Банкарт) или дефекта головки плеча (Хилл-Сакса).
ВВОДНАЯ ЧАСТЬ
Название протокола: Костно-пластическое восстановление стабильности плечевого сустава
Код(ы) по МКБ-10:
| Код | Название |
| S43.0 | Вывих плечевого сустава |
| T92.3 | Последствие вывиха, растяжения и деформации верхней конечности |
Дата разработки протокола: 2018 год
Сокращения, используемые в протоколе: нет.

- травматический - вследствие острой травмы сустава;
- травматический - врожденная слабость капсулы сустава (без травмы);
- приобретённый - повторяющееся хроническое небольшое травмирование сустава.
- передний;
- задний;
- мультинаправленный.
- степень I: 0-25% движения (минимальная трансляция);
- степень II: 25-50% (при этом чувствуется нахождение головки плечевой кости над краем гленоида);
- степень III: более 50% движения (при этом чувствуется, что головка плечевой кости соскальзывает с края гленоида).
- хроническая заблокированная нестабильность;
- однонаправленная нестабильность без гиперподвижности;
- однонаправленная нестабильность с гиперподвижностью;
- мультинаправленная нестабильность без гиперподвижности;
- мультинаправленная нестабильность с мультинаправленной гиперподвижностью;
- одно - или мультинаправленная произвольная нестабильность.
- тип I: костный фрагмент, прикрепленный к отделенной губе гленоида
- тип II: смещенный костный фрагмент потерявший контакт с губой гленоида
- тип III А: дефицит суставной поверхности менее 25%
- тип III Б: дефицит суставной поверхности более 25%
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
- восстановление анатомических структур плечевого сустава;
- восстановление стабильности плечевого сустава;
- восстановление объема движений в плечевом суставе.
- нестабильность плечевого сустава;
- повреждения суставной губы с дефектом передних отделов гленоида более 25%;
- повреждения хряща (Хилл-Сакса).
- тяжелое состояние пациента;
- декомпенсация хронических заболеваний;
- воспалительные поражения кожи в области вмешательства.
- хроническая заблокированная нестабильность;
- нестабильность в сочетании с гиперподвижностью;
- нестабильность, вызванная выраженным дефицитом костной ткани гленоида или головки плечевой кости;
- отказ от следования послеоперационному протоколу.
- рентгенологическое обследование травмированного коленного сустава в 2-х проекциях.
- магнитно-резонансная томография плечевого сустава (при отсутствии);
- компьютерная томография плечевого сустава (при отсутствии).
- консультация нейрохирурга – при повреждении плечевого сплетения и сочетанной травме головного мозга;
- консультация хирурга – при сочетанной травме живота;
- консультация ангиохирурга – при сопутствующем повреждении сосудов;
- консультация терапевта – при наличии сопутствующих соматических заболеваний;
- консультация эндокринолога – при наличии сопутствующих эндокринных заболеваний.
- артроскопическая стойка;
- набор инструментов для артроскопии плечевого сустава;
- установочный набор для расходных материалов;
- устройство для вапоризации сустава, силовой инструмент;
- расходный материал (якорные фиксаторы, винты);
- набор инструментов для костной пластики;
- силовой инстумент.
Требования к оснащению: согласно приказу Министра здравоохранения Республики Казахстан от 06 июня 2011 года № 352 «Об утверждении Положения о деятельности медицинских организаций, оказывающих травматолого-ортопедическую помощь».
- подготовка перед операцией кожных покровов;
- очистительная клизма накануне вечером и утром в день операции;
- препарат для премедикации накануне вечером и утром в день операции.
| Однократно, за 2 часа до разреза кожных покровов. Вводится не более 10 мг/мин; продолжительность инфузии должна быть не менее 60 мин |
- первым этапом выполняется диагностическая артроскопия сустава, устанавливается характер поражения капсульных структур, сопутствующие проблемы хряща, сухожилий мышц, связок. Оперативное вмешательство выполняется через специальные канюли (расходный материал), которые позволяют беспрепятственно вводить инструмент в полость сустава через достаточно большой массив мягких тканей, а также позволяют производить менеджемент нитей;
- После установления дефицита передних отделов гленоида лопатки принимается решение о необходимости костной пластики. Дельтопекторальным доступом выполняется обнажение клювовидного отростка, который резецируется у основания вместе с сухожилием короткой головки двуглавой мышцы плеча. Через расщеп подлопаточной мышцы осуществляется к передним отделам плечевого сустава, а именно к гленоиду. После обработки передней поверхности гленоида клювовидный отросток фиксируется в области дефекта гленоида лопатки при помощи винтов;
- после восстановления дефекта гленоида лопатки, выполняется рефиксация капсулы сустава к гленоиду при помощи якорных фиксаторов (расходный материал). Цель рефиксации губы гленоида – восстановление нижней плече-лопаточной связки, которая является первичным стабилизатором головки плечевой кости, затем последовательно следуя снизу вверх, «с юга на север», восстанавливает губу гленоида и среднюю плече-лопаточную связку. Для прошивания губы гленоида используется специальный пенетратор, оснащенный проволочной петлей – лассо (расходный материал). Данный инструмент выполняется в двух вариантов с различным изгибом для правого и левого плечевого суставов. В среднем для восстановления используется 3 якорных фиксатора (расходный материал);
- в некоторых случаях, когда повреждение распространяется вверх и затрагивает губу в области прикрепления длиной головки бицепса, так называемый SLAP-синдром, дополнительно на эту область губы гленоида также накладывается один-два шва и губа рефиксируется при помощи 1-2 якорных фиксаторов (расходный материал);
- устранение боли;
- восстановление двигательной функции плечевого сустава;
- индекс Бартела – выше 85 баллов;
- MRC- scale – более 3 баллов;
- индекс Карновского – 80 баллов;
Препараты (действующие вещества), применяющиеся при лечении
| Ванкомицин (Vancomycin) |
| Гентамицин (Gentamicin) |
| Кетопрофен (Ketoprofen) |
| Кеторолак (Ketorolac) |
| Клиндамицин (Clindamycin) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Цефазолин (Cefazolin) |
| Цефтазидим (Ceftazidime) |
| Цефуроксим (Cefuroxime) |
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
- Раймагамбетов Ерик Канатович – кандидат медицинских наук, заведующий отделением ортопедии №5 РГП на ПХВ «Научно-исследовательский институт травматологии и ортопедии».
- Рымбаев Дархан Рымханович – врач ординатор отделения взрослой ортопедии КГП «Областной центр травматологии и ортопедии им. профессора Х.Ж. Макажанова».
- Ахметжанова Гульмира Окимбековна – клинический фармаколог РГП на ПХВ «Научно-исследовательский институт травматологии и ортопедии».
Указание на отсутствие конфликта интересов: нет.
Рецензент:
Жадыгеров Дан Булатович – заведующий отделением ортопедии корпоративного фонда «UMC» «Национальный научный центр онкологии и трансплантологии», MBA
Указание условий пересмотра протокола: пересмотр протокола через 5 лет и/или при появлении новых методов диагностики/лечения с более высоким уровнем доказательности.
Читайте также:
