Полимиозит: причины, симптомы и лечение
Добавил пользователь Алексей Ф. Обновлено: 10.01.2026
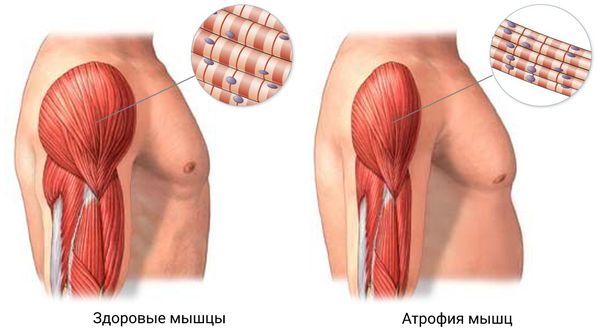
Полимиозит — системное аутоиммунное заболевание, которое характеризуется воспалительным поражением мышечной ткани (в основном поперечнополосатой мускулатуры) конечностей с последующим развитием болевого синдрома, нарастающей слабости и атрофии пораженных мышц. Ревматический полимиозит влечет за собой появление патологических изменений в сердце и легких.
Полимиозит входит в группу идиопатических воспалительных миопатий (прогрессирующие нервно-мышечные заболевания). По статистике, в Российской Федерации случаи возникновения ревматического полимиозита приходятся у детей от 5 до 15 лет, а среди взрослых в период от 40 до 60 лет. Примерно 75% случаев этой патологии приходится на лиц женского пола.
В настоящее время этиологические факторы полимиозита активно изучаются медиками и учеными. Среди основных причин выделяют:
- Вирусы (цитомегаловирус, вирус Коксаки);
- Отягощенная наследственность;
- Переохлаждение организма;
- Чрезмерное пребывание на солнце;
- Наличие в анамнезе хронических заболеваний;
- Травмы;
- Аллергия на лекарственные препараты (медикаментозный дерматит, синдром Стивенса-Джонсона, токсикодермия, крапивница и другие).
В Юсуповской больницы ревматологи обладают высоким уровнем профессионализма и большим опытом работы. Врачи регулярно проходят образовательные курсы в отечественных и зарубежных клиниках. В больнице имеется полная база диагностического обследования для пациентов с полимиозитом и другими ревматологическими заболеваниями. Ревматологи Юсуповской больницы применяют мультидисциплинарный подход в терапии своих пациентов.
Классификация полимиозита
Согласно классификации, предложенной С. Pearson (1969г.), которой пользуется ревматологи в своей клинической практике, выделяют 6 форм полимиозита:
- Тип I — чаще всего наблюдается у женщин от 30 до 50 лет. Характеризуется постепенным началом, наличием атипичных кожных высыпаний, синдромом Рейно, а также других не мышечных симптомов;
- Тип II — начинается в возрасте от 20 до 60 лет, чаще у женщин, может иметь острое или хроническое течение. Часто наблюдается поражение суставов;
- Тип III — наблюдается при злокачественных процессах. Часто встречается у мужчин в возрасте после 40 лет. Характеризуется более агрессивным течением по сравнению с первым типом;
- Тип IV —детский полимиозит, может протекать как в острой, так и в хронической форме, часто сочетается с артритами. При нем наблюдаются контрактуры, поражение кожи, кальцификация мышц. Часто сопровождается анорексией, болью и слабостью в мышцах (проксимальных мышцах конечностей, грудных, тазовых). Возникает повышение температуры, снижение рефлексов, желудочно-кишечные расстройства и кишечные кровотечения;
- Тип V — наблюдается как у взрослых, так и у детей в разных формах. Характерны острые и генерализованные мышечные боли и слабость;
- Тип VI — полимиозит с включениями. Поражаются дистальные отделы мышц конечностей. При исследовании материала пораженных мышц в мышечных волокнах наблюдаются включения.
Полимиозит: симптомы, диагностика, лечение и фото
Для полимиозита характерно подострое начало заболевания с постепенно развивающимся поражением тазовых мышц и мышц плечевого пояса. Как правило, к мышечному синдрому присоединяются различные поражения соматических органов: сердца, легких, желудочно-кишечного тракта. У 20% пациентов с ревматическим полимиозитом наблюдается суставной синдром.
Для полимиозита характерны следующие симптомы:
- Боль в мышцах плеч и бедер;
- Поражение сердца, легких, желудочно-кишечного тракта (сердечная недостаточность, пневмония, кишечная непроходимость);
- Боли в суставах;
- Слабость и отечность пораженных мышц;
- Мышечная атрофия (фото);
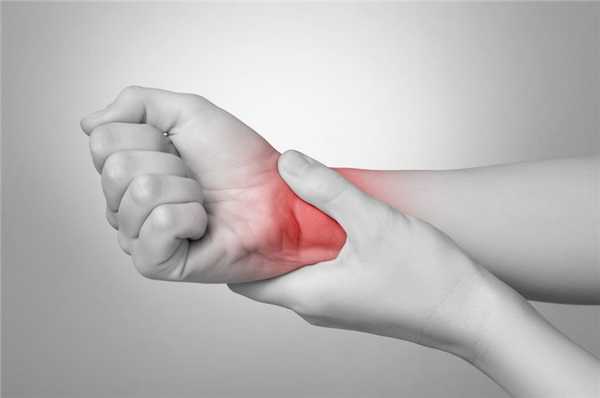
- Нарушение глотания, иногда больным становится трудно говорить (в связи с воспалением мышц гортани и пищевода);
- Снижение двигательной активности (трудно вставать с постели, повернуть голову, держать предметы в руках);
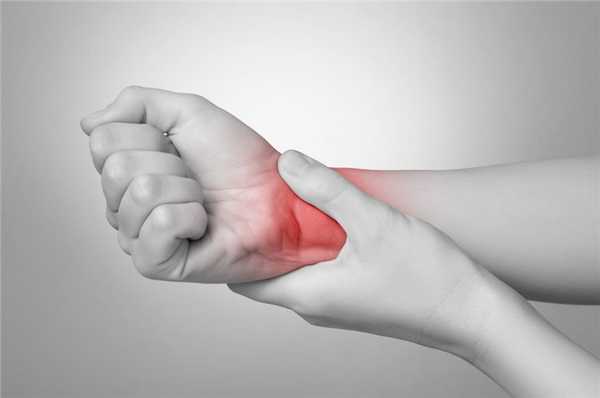
- Отек и боль в суставах (суставы кисти и запястья, реже – голеностопные и коленные суставы).
На фото поражение сустава запястья
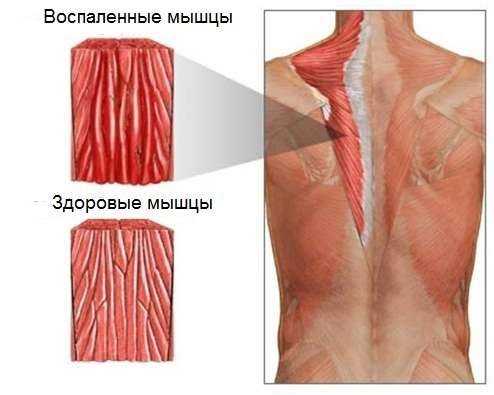
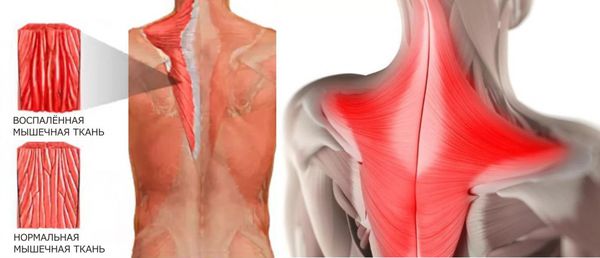
На фото воспаление мышцы спины при полимиозите
При полимиозите диагностика заболевания в Юсуповской больницы включает в себя:
- Общий анализ крови и мочи;
- Биохимический анализ крови;
- Электромиография;
- Копрограмма;
- Ультразвуковое исследование брюшных органов и сердца;
- Гастроскопия;
- Электрокардиография;
- Рентгенографии легких;
- Консультация смежных специалистов (невролог, кардиолог, пульмонолог, гастроэнтеролог).
Большую диагностическую ценность при поражении мышечной ткани имеет гистологическое исследование, для которого необходима биопсия мышц. Забор мышечных волокон производят из участка двуглавой мышцы плеча(бицепса) или четырехглавой мышцы бедра (квадрицепса). Такое исследование выявляет типичное для ревматического полимиозита наличие в мышечной ткани полостей (вакуолей), дегенерацию и некроз волокон мышц, лимфоцитарную инфильтрацию мышечной ткани и стенок, имеющихся в ней сосудов.
Пациенты в Юсуповской больнице, столкнувшись с полимиозитом, часто спрашивают о симптомах и лечении такого заболевания.
Ревматологи Юсуповской больницы проводят базовую терапию пациентов с полимиозитом, которая заключается в применении глюкокортикостероидов с постепенным уменьшением дозы до поддерживающего уровня. Однако такое лечение требует постоянного контроля врача, так как одним из осложнений глюкокортикостероидов при полимиозите является повышение и\или снижение давления. Терапия такими препаратами неэффективна при полимиозите с включениями.
При отсутствии улучшения состояния больного спустя 20 дней назначаются иммунодепрессанты (метотрексат, азатиоприн), которые вводятся парентерально. Такая терапия требует ежемесячного проведения биохимических проб печени.
Прогноз заболевания
Наиболее неблагоприятный прогностический прогноз имеет острая форма ревматического полимиозита, особенно, когда больной длительное время не обращается за помощью и, соответственно, не получает адекватную терапию. При развитии сердечной или легочной недостаточности, а также аспирационной пневмонии возможен летальный исход. Развитие детского полимиозита является неблагоприятным признаком, так как в этом случае патология, как правило, стремительно прогрессирует и приводит к обездвиженности тела больного. Благоприятный прогноз для жизни и трудовой деятельности имеют пациенты с хронической формой полимиозита.
Очень важно понимать, что эффективность лечения полимиозита во многом зависит от своевременного обращения к врачу-ревматологу. Советы родственников и друзей по лечению такой болезни, найденные на просторах интернета, не только не помогают, но и усугубляют клиническое течение заболевания.
В Юсуповской больнице ревматологи осуществляют лечение согласно международным протоколам и в полном соответствии с мировыми стандартами. В диагностике сочетается многолетний клинический опыт работы и современные методики исследований. Комплексный подход к проблеме, практикуемый врачами Юсуповской больницы, инновационные технологии и индивидуальный подбор схем лечения способствуют снижению активности патологического процесса заболевания и наступлению длительной ремиссии, повышающей качество жизни больных. Специалисты Юсуповской больницы подробно расскажут о полимиозите, характерных симптомах, лечении и прогноз данной патологии. Записаться на прием или консультацию можно по телефону.
Полимиозит
Полимиозит — системное воспалительное поражение мышечной ткани преимущественно поперечно-полосатой мускулатуры конечностей с развитием болевого синдрома, прогрессирующей слабости и атрофии пораженных мышц. Возможно появление патологических изменений в легких и сердце. Диагностика полимиозита включает консультации ревматолога и смежных специалистов, лабораторные исследования, электромиографию, биопсию мышечной ткани, обследование соматических органов (ЭКГ, УЗИ, рентгенографию). Лечение полимиозита проводят стероидными гормонами и иммунодепрессантами.
МКБ-10
Общие сведения
Полимиозит относится к системным аутоиммунным заболеваниям и входит в группу идеопатических воспалительных миопатий. Случаи возникновения полимиозита наблюдаются у людей любого возраста, однако пик заболеваемости отмечается среди детей от 5 до 15 лет и среди взрослых в возрасте от 40 до 60 лет. Примерно 70% случаев полимиозита приходится на лиц женского пола. Довольно часто возникновение полимиозита наблюдается на фоне другой аутоиммунной патологии и у пациентов со злокачественными новообразованиями.
Причины возникновения полимиозита
На сегодняшний день этиологические факторы полимиозита находятся в стадии изучения. Предполагается провоцирующая роль некоторых вирусов (например, цитомегаловируса, вирусов Коксаки) в запуске аутоиммунного механизма заболевания. Немаловажная роль в этом отводится антигенному сходству отдельных видов вирусов и мышечной ткани. Проведенные в последние годы генетические исследования обнаружили у некоторых пациентов маркеры наследственной предрасположенности к возникновению полимиозита.
Среди триггерных факторов, возможно запускающих развитие полимиозита, выделяют переохлаждение, повышенную инсоляцию, хроническую инфекцию, травмы, лекарственную аллергию (крапивница, медикаментозный дерматит, токсикодермия, синдром Стивенса-Джонсона).
Согласно одной из классификаций, которыми пользуется клиническая ревматология, выделяют 6 форм полимиозита. Первичный полимиозит — проявляется поражением мышц проксимальных отделов конечностей и шеи, а также глотки, гортани и пищевода. В некоторых случаях сопровождается артралгией. Первичный дерматомиозит — полимиозит, сопровождающийся кожными проявлениями в виде эритематозных пятен на лице и в области суставов. Возможны поражения слизистой глаз (конъюнктивит), ротовой полости (стоматит), и глотки (фарингит).
Полимиозит при злокачественных процессах — чаще всего наблюдается у лиц старше 40 лет. Наиболее часто он развивается на фоне рака легкого, молочной железы, желудка, толстого кишечника, предстательной железы, яичников. Возможно его появление при лимфоме. Детский полимиозит — в большинстве случаев сопровождается кожными проявлениями, появлением внутрикожных и подкожных кальцификатов. Характеризуется прогрессирующим течением с образованием мышечных атрофий и контрактур; поражением сосудов ЖКТ с развитием васкулита и тромбоза, приводящих к появлению острых болей в животе, желудочно-кишечных кровотечений, иногда — изъязвлений и перфораций стенки кишечника.
Полимиозит при других аутоиммунных болезнях — может возникать при системной красной волчанке, болезни Шегрена, ревматоидном артрите, склеродермии. Миозит с включениями — является редко встречающейся формой полимиозита и отличается поражением мышц дистальных отделов конечностей. Свое название эта форма полимиозита получила благодаря тому, что при исследовании биоптата пораженных мышц в мышечных волокнах наблюдаются включения.
Симптомы полимиозита
Для полимиозита наиболее типично подострое начало с постепенно развивающимся поражением мышц тазового и плечевого пояса. Зачастую к мышечному синдрому присоединяются различного рода поражения соматических органов: ЖКТ, сердца, легких. У 15% больных полимиозитом наблюдается суставной синдром.
Мышечный синдром проявляется в первую очередь болями в мышцах при движении, прощупывании и даже в покое. Боли сопровождаются прогрессирующей мышечной слабостью, из-за которой пациент не может полноценно осуществлять активные движения: поднять и удержать конечность, держать предметы в руках, поднять голову с подушки, встать, сесть и т. п. Наблюдается уплотнение и отечность пораженных мышц. Со временем при полимиозите в пораженных мышцах развиваются атрофии, миофиброз и контрактуры, в некоторых случаях - кальциноз. Выраженное и распространенное поражение мышц может приводить к полной обездвиженности пациента.
Возможно течение полимиозита с поражением гладкой мускулатуры глотки, гортани и пищевода. В таких случаях развивается дисфагия (трудности при проглатывании пищи, поперхивания во время еды) и дизартрия (нарушение речи). При распространении процесса на глазодвигательные мышцы может отмечаться опущение верхнего века (птоз), двоение предметов (диплопия), косоглазие. При вовлечении в процесс мимической мускулатуры лицо пациента с полимиозитом принимает обездвиженный маскообразный вид.
Суставной синдром характеризуется поражением лучезапястных суставов и мелких суставов кисти. Реже при полимиозите наблюдается поражение плечевых, локтевых, голеностопных и коленных суставов. В области пораженного сустава отмечаются типичные признаки его воспаления: отечность, болезненность, покраснение, ограничение движений в суставе. В коже над суставами возможно отложение кальцификатов. Артрит у больных полимиозитом, как правило, протекает без деформации сустава.
Поражения внутренних органов у половины пациентов с полимиозитом проявляются различными желудочно-кишечными симптомами: боли в животе, анорексия, запор или понос, симптомы кишечной непроходимости. Возможно эрозивное поражение слизистой ЖКТ с развитием кровотечения, прободной язвы желудка или перфорации кишечника. Возникновение пневмонии при полимиозите обусловлено гиповентиляцией легких из-за слабости дыхательной мускулатуры и попаданием пищи в дыхательные пути при поперхиваниях. Со стороны сердечно-сосудистой системы у пациентов с полимиозитом может наблюдаться синдром Рейно, аритмии, миокардит, гипотония, развитие сердечной недостаточности.
Течение полимиозита
Острое течение полимиозита развивается на фоне лихорадки и интоксикации. Характеризуется быстро прогрессирующим поражением мышц, сопровождающимся дисфагией и дизартрией. Очень скоро наступает обездвиженность больного, развиваются сердечно-легочные поражения. При отсутствии лечения высока вероятность смертельного исхода заболевания.
Подострое течение полимиозита отличается более плавным течением с периодами улучшения. Однако оно сопровождается неуклонным прогрессированием мышечной слабости от обострения к обострению, присоединением поражений соматических органов. Хроническое течение полимиозита является наиболее благоприятным и отличается поражением отдельных мышечных групп, что позволяет пациентам длительное время сохранять трудоспособность.
Диагностика полимиозита
При подозрении на полимиозит пациенты направляются на консультацию ревматолога. Для дифференциации мышечного синдрома от миастении может потребоваться консультация невролога. Наличие симптомов со стороны сердечно-сосудистой системы, легких, органов ЖКТ являются показанием для консультации соответственно кардиолога, пульмонолога, гастроэнтеролога.
В клиническом анализе крови у пациентов с полимиозитом выявляются признаки воспалительного процесса: ускорение СОЭ и лейкоцитоз. Данные биохимического анализа крови свидетельствуют о повышении уровня «мышечных ферментов» (АЛТ, АСТ, КФК, альдолазы). При полимиозите их используют для оценки степени активности происходящего в мышцах воспалительного процесса. В 20% случаев полимиозита наблюдается наличие антинуклеарных антител, у небольшой части пациентов выявляется ревматоидный фактор.
Электромиография при полимиозите проводится для исключения других нервно-мышечных заболеваний. Она определяет повышенную возбудимость и спонтанные фибрилляции, низкую амплитуду потенциалов действия. Оценку состояния внутренних органов проводят по данным копрограммы, УЗИ органов брюшной полости, гастроскопии, ЭКГ, УЗИ сердца, рентгенографии легких.
Большую диагностическую ценность при полимиозите представляет собой гистологическое исследование мышечных волокон, для получения которого проводится биопсия мышц. Забор материала чаще производят из участка двуглавой мышцы плеча, бицепса или квадрицепса. Гистологическое исследование выявляет характерное для полимиозита наличие в мышечной ткани полостей (вакуолей), дегенерацию и некроз мышечных волокон, лимфоцитарную инфильтрацию мышечной ткани и стенок проходящих в ней сосудов.
Лечение полимиозита
Базовая терапия пациентов с полимиозитом заключается в назначении глюкокортикостероидов (преднизолон) с постепенным снижением дозы до поддерживающего уровня. Однако такое лечение не всегда эффективно. Терапия глюкокортикостероидами дает результат лишь у 25-50% пациентов и оказывается вовсе неэффективной при миозите с включениями.
Отсутствие улучшения в состоянии пациента спустя 20 дней от начала лечения является показанием к назначению иммунодепрессантов. В первую очередь это парентеральное введение метотрексата. Препаратом запаса является азатиоприн. Лечение этими препаратами требует ежемесячного проведения биохимических проб печени. В терапии полимиозита также возможно применение хлорамбуцила, циклоспорина, циклофосфамида или их комбинаций.
Прогноз полимиозита
Наиболее неблагоприятный прогноз имеет острая форма полимиозита, особенно в случаях, когда пациент не получает адекватного лечения. Летальный исход может быть обусловлен развитием легочно-сердечной недостаточности или аспирационной пневмонии. Развитие полимиозита в детском возрасте является ухудшающим прогноз признаком, так как в этих случаях заболевание, как правило, неуклонно прогрессирует и приводит к обездвиженности больного. Пациенты с хронической формой полимиозита в большинстве случаев имеют благоприятный прогноз как для жизни, так и для трудовой деятельности.
Миозит
Миозит – это воспалительный процесс в скелетных мышцах. Может поражать любые мышцы. Наиболее характерным общим симптомом является локальная боль в мышце (или мышцах), усиливающаяся при движениях и пальпации. Со временем вследствие защитного напряжения мышц может возникать ограничение объема движений в суставах. При длительном течении некоторых миозитов отмечается нарастание мышечной слабости, а иногда – даже атрофия пораженной мышцы. Диагноз устанавливается на основании жалоб и результатов осмотра. По показаниям назначаются дополнительные исследования. Схема лечения подбирается индивидуально и зависит от формы заболевания и вызвавшей его причины.
Миозит – воспалительный процесс в одной или нескольких скелетных мышцах. Этиология заболевания отличается редким многообразием. Чаще всего причиной развития миозита становятся различные инфекции (ОРВИ, грипп, хронический тонзиллит). Кроме того, миозит может возникать при аутоиммунных заболеваниях, вследствие паразитарных инфекций, воздействия токсических веществ и т. д. Болезнь может протекать как остро, так и хронически. В некоторых случаях в процесс вовлекается кожа. При определенных условиях (местном инфицировании) возможно развитие гнойного процесса в мышце.
Тяжесть миозита может сильно варьироваться. Самые распространенные миозиты – шейный и поясничный – хотя бы раз в жизни развиваются почти у всех людей. Часто они остаются недиагностированными, поскольку пациенты принимают проявления миозита за обострение шейного или поясничного остеохондроза. Но встречаются и тяжелые формы миозита, требующие госпитализации и длительного лечения.
Причины миозита
Первое место по частоте заболеваемости занимают поражения мышц, вызванные наиболее распространенными вирусными инфекционными заболеваниями (ОРВИ, грипп). Реже миозит возникает при бактериальных и грибковых инфекциях. Возможно как непосредственное воздействие микроорганизмов на мышцы, так развитие миозита вследствие действия токсинов.
Системные аутоиммунные заболевания являются не самой частой причиной миозитов, но именно они вызывают развитие самых тяжелых форм болезни. Как правило, наиболее тяжелое поражение мышц возникает при полимиозите, дерматомиозите и болезни Мюнхеймера (оссифицирующем миозите). Для других системных заболеваний (ревматоидного артрита, склеродермии, системной красной волчанки) характерны умеренно выраженные миозиты. В числе паразитарных инфекций, наиболее часто вызывающих миозит – токсоплазмоз, эхинококкоз, цистицеркоз и трихинеллез.
Причиной развития миозита может становиться действие различных токсических веществ, как постоянное, так и относительно кратковременное. Так, токсический миозит нередко развивается при алкоголизме или кокаиновой зависимости. Нестойкие поражения мышц могут возникать и при приеме некоторых медикаментов (альфа-интерферона, гидроксихлорохина, колхицина, статинов и т. д.). Такие поражения не всегда носят воспалительный характер, поэтому, в зависимости от симптомов, их могут относить как к миозитам, так и к миопатиям.
Благоприятно протекающие миозиты легкой, реже – средней степени тяжести могут возникать после переохлаждения, травм, мышечных судорог или интенсивных физических нагрузок (особенно – у пациентов с нетренированными мышцами). Боль, отек и слабость в течение нескольких часов или нескольких дней в последнем случае обусловлена мелкими надрывами мышечной ткани. В крайне редких случаях, обычно при экстремальных физических нагрузках возможно развитие рабдомиоза – некроза мышечной ткани. Рабдомиоз также может возникать при полимиозитах и дерматомиозитах.
У людей определенных профессий (скрипачей, пианистов, операторов ПК, водителей и т.д.) миозит может развиваться вследствие неудобного положения тела и продолжительной нагрузки определенных групп мышц. Причиной возникновения гнойного миозита может стать открытая травма с заносом инфекции, очаг хронической инфекции в организме либо местное инфицирование вследствие нарушения правил гигиены при проведении внутримышечных инъекций.
Классификация
С учетом характера процесса в хирургии, неврологии, травматологи и ортопедии выделяют острые, подострые и хронические миозиты, с учетом распространенности – локальные (ограниченные) и диффузные (генерализованные). Кроме того, различают несколько особых форм миозита:
- Инфекционный негнойный миозит. Возникает при вирусных инфекциях (энтеровирусных заболеваниях, гриппе), сифилисе, бруццелезе и туберкулезе. Сопровождается сильной болью в мышцах и заметной общей слабостью.
- Острый гнойный миозит. Обычно является проявлением септикопиемии или осложнением хронического гнойного процесса (например, остеомиелита), характеризуется наличием гнойных и некротических процессов в мышцах. Сопровождается местным отеком и выраженной локальной болью. Возможно повышение температуры тела, озноб и лейкоцитоз.
- Миозит при паразитарных инфекциях. Возникает вследствие токсико-аллергической реакции. Сопровождается болью, отеком и напряжением мышц. Возможно недомогание, небольшое повышение температуры, лейкоцитоз. Нередко имеет волнообразное течение, обусловленное циклом жизнедеятельности паразитов.
- Оссфицирующий миозит. Как правило, возникает после травм, но может быть и врожденным. Отличительной чертой является отложение солей кальция в соединительной ткани. Чаще всего поражаются плечи, бедра и ягодицы. Сопровождается слабостью мышц, прогрессирующей мышечной атрофией, уплотнением мышц и образованием кальцинатов. Боли обычно нерезкие.
- Полимиозит. Множественное поражение мышц. Полимиозит обычно развивается при системных аутоиммунных заболеваниях, является одной из наиболее тяжелых форм миозита. Сопровождается болью и нарастающей мышечной слабостью. В отдельных случаях при таких миозитах возможна атрофия мышц и исчезновение сухожильных рефлексов. У детей может сочетаться с поражением легких, сердца, сосудов и кожи. У мужчин в возрасте старше 40 лет в половине случаев отмечается одновременное образование опухолей внутренних органов.
- Дерматомиозит (болезнь Вагнера-Унферрихта-Хеппа, болезнь Вагнера). Дерматомиозит является системным заболеванием, сопровождается поражением кожи, скелетных и гладких мышц, а также внутренних органов.
Симптомы миозита
Чаще всего локальный процесс (поражение одной или нескольких, но не множества мышц) развивается в мышцах шеи, поясницы, грудной клетки и голеней. Характерным симптомом миозита является ноющая боль, усиливающаяся при движении и пальпации мышц и сопровождающаяся мышечной слабостью. В отдельных случаях при миозите наблюдается незначительное покраснение (гиперемия) кожи и небольшая отечность в области поражения. Иногда миозиты сопровождаются общими проявлениями: субфебрильной температурой или лихорадкой, головной болью и увеличением количества лейкоцитов в крови. При пальпации пораженной мышцы могут определяться болезненные уплотнения.
Миозит может развиваться остро или иметь первично хроническое течение. Острая форма также может переходить в хроническую. Обычно это происходит в отсутствие лечения или при неадекватном лечении. Острые миозиты возникают после мышечного перенапряжения, травмы или переохлаждения. Для инфекционных и токсических миозитов характерно постепенное начало с менее ярко выраженными клиническими симптомами и первично хроническим течением.
Хронический миозит протекает волнообразно. Боли появляются или усиливаются при продолжительных статических нагрузках, изменении погоды, переохлаждении или перенапряжении. Отмечается слабость мышц. Возможно ограничение движений (обычно незначительное) в расположенных рядом суставах.
Виды миозита
Шейный и поясничный миозиты
Шейный миозит – самый распространенный из всех миозитов. Обычно развивается в результате простуды, после перенапряжения мышц или длительного пребывания в неудобной позе. Сопровождается тупой болью, которая чаще локализуется только с одной стороны шеи. Иногда боль отдает в затылок, в висок, ухо, плечо или межлопаточную область. При движениях больной миозитом щадит шею, движения в шейном отделе позвоночника могут быть несколько ограничены из-за боли.
Поясничный миозит также достаточно широко распространен. Из-за одинаковой локализации боли пациенты иногда путают его с любмаго, однако, боль в этом случае не такая острая, преимущественно ноющего характера, не уменьшается в покое, усиливается при движениях и надавливании на мышцы пораженной области.
Шейный миозит и миозит поясничных мышц обычно приходится дифференцировать с обострением остеохондроза, а поясничный миозит – еще и с грыжей соответствующего отдела позвоночника. При постановке диагноза обращают внимание на характер боли (ноющая), усиление болезненности при пальпации мышц и наличие или отсутствие неврологической симптоматики. Для уточнения диагноза может быть выполнена рентгенография позвоночника, МРТ шеи, магнитно-резонансная томография позвоночника или компьютерная томография.
Следует учитывать, что иногда постоянная, не слишком интенсивная ноющая боль в поясничной области свидетельствует о заболевании почек. Поэтому при возникновении таких болей следует обязательно обратиться к врачу, чтобы он оценил клиническую симптоматику, подтвердил или исключил диагноз миозит и при необходимости направил пациента на дополнительные исследования (анализ крови и мочи, УЗИ почек и т.д.).
Дерматомиозиты и полимиозиты
Дерматомиозит относится к группе системных заболеваний соединительной ткани. Встречается достаточно редко – по данным зарубежных исследователей болеет пять человек на 1 миллион населения. Обычно поражает детей в возрасте до 15 лет или людей зрелого возраста (50 лет и старше). У женщин наблюдается вдвое чаще, чем у мужчин.
Классическими проявлениями таких миозитов считаются типичные симптомы со стороны кожи и мышц. Наблюдается слабость мышц тазового и плечевого пояса, мышц брюшного пресса и сгибателей шеи. Пациенты испытывают затруднения при вставании с низкого стула, подъема по лестнице и т.д. При прогрессировании дерматомиозита больному становится трудно удерживать голову. В тяжелых случаях возможно поражение глотательных и дыхательных мышц с развитием дыхательной недостаточности, затруднением глотания и изменением тембра голоса. Болевой синдром при дерматомиозите выражен не всегда. Отмечается уменьшение мышечной массы. Со временем участки мышц заменяются соединительной тканью, развиваются сухожильно-мышечные контрактуры.
Со стороны кожи наблюдаются гелиотропная сыпь (красные или лиловые высыпания на веках, иногда – на лице, шее и туловище) и симптом Готтрона (розовые или красные шелушащиеся бляшки и узелки по разгибательной поверхности мелких и средних суставов конечностей). Возможно также поражение легких, сердца, суставов, желудочно-кишечного тракта и нарушения со стороны эндокринной системы. Примерно у четверти пациентов возникают проявления только со стороны мышц. В этом случае болезнь носит название полимиозит.
Диагноз выставляется на основании клинической картины и данных биохимических и иммунологических исследований крови. Для подтверждения диагноза может выполняться биопсия мышц. Основу терапии составляют глюкокортикоиды. По показаниям применяются цитостатические препараты (азатиоприн, циклофосфамид, метотрексат), а также лекарственные средства, направленные на поддержание функций внутренних органов, устранение нарушений обмена веществ, улучшение микроциркуляции и предотвращение развития осложнений.
Оссифицирующий миозит
Является не одним заболеванием, а группой болезней соединительной ткани. Характеризуется образованием участков окостенения в мышцах. Может возникать вследствие травмы или быть врожденным, генетически обусловленным. Травматический оссифицирующий миозит отличается относительно благоприятным течением. Поражаются только мышцы и суставные связки в области травмы. Лечится хирургически. Конечный результат операции зависит от локализации и распространенности повреждения.
Прогрессирующий оссифицирующий миозит является наследственным заболеванием. Начинается спонтанно, постепенно охватывает все группы мышц. Течение миозита отличается непредсказуемостью. Специфической профилактики и лечения пока не существует. Смерть при прогрессирующем миозите наступает вследствие окостенения глотательных и грудных мышц. Встречается крайне редко – 1 заболевший на 2 миллиона человек.
Лечение миозита
Лечением занимаются врачи различного профиля, выбор специалиста определяется причиной заболевания. Так, миозиты паразитарной этиологии обычно лечат паразитологи, инфекционные миозиты – терапевты или инфекционисты, травматические миозиты и миозиты, развившиеся после значительной физической нагрузки – травматологи-ортопеды и т. д. Терапия миозитов включает в себя патогенетические и симптоматические мероприятия. При бактериальном поражении назначаются антибиотики, при паразитарном – антигельминтные средства. При миозитах, являющихся следствием аутоиммунного заболевания, показаны длительные курсы иммуносупрессоров и глюкокортикоидов.
При острых миозитах и обострении хронических миозитов пациенту рекомендуют постельный режим и ограничение физической активности. При повышении температуры назначают жаропонижающие средства. Для борьбы с болевым синдромом применяют анальгетики, для устранения воспаления – противовоспалительные препараты, обычно из группы НПВС ( кетопрофен, ибупрофен, диклофенак и т. д.). При локальных миозитах эффективны согревающие мази. Местное раздражающее действие этих препаратов способствует расслаблению мышц и позволяет уменьшить интенсивность болевого синдрома. Применяется также массаж (противопоказан при гнойном миозите), физиотерапевтические процедуры и лечебная физкультура. При гнойных миозитах выполняется вскрытие и дренирование гнойного очага, назначаются антибиотики.
Полимиозит - симптомы и лечение
Что такое полимиозит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лазаревой Оксаны Юрьевны, ревматолога со стажем в 19 лет.
Над статьей доктора Лазаревой Оксаны Юрьевны работали литературный редактор Елизавета Цыганок , научный редактор Ирина Семизарова и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Полимиозит (Polymyositis) — это аутоиммунная болезнь, при которой воспаляется поперечно-полосатая мускулатура. Причиной обращения к врачу обычно становится нарастающая слабость в мышцах рук, ног, шеи и спины [1] [2] [3] .
Симптомы полимиозита похожи на проявления дерматомиозита, однако дерматомиозит помимо мышц поражает кожу, причём кожные симптомы обычно появляются раньше мышечной слабости [7] .
Распространённость полимиозита
По данным разных авторов, в год выявляют от 2 до 10 новых случаев полимиозита на 1 млн населения. Женщины болеют чаще мужчин примерно в 3 раза. Болезнь может начаться в любом возрасте, но отмечают два возрастных пика заболеваемости: в 5–15 лет и в 45–55 лет [1] [2] .
Причины развития полимиозита
Причины развития болезни до конца не ясны, однако существует две теории: генетическая и инфекционная. Теорию о генетической предрасположенности подтверждают случаи болезни среди кровных родственников, в том числе у близнецов. На влияние инфекций косвенно указывает рост заболеваемости зимой и ранней весной во время сезонных эпидемий.
Полимиозиту также могут предшествовать солнечное облучение и работа с химикатами [1] [2] [3] .
В 3,8 % случаев болезнь связана со злокачественным новообразованием. Для дерматомиозита эта цифра больше – 23,5 % случаев [6] [7] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Как правило, первые симптомы полимиозита неспецифичны и часто встречаются при других болезнях: повышенная утомляемость, слабость, недомогание, потеря веса, попеременные боли в разных мышцах, повышение температуры. Иногда появляется боль и отёк в суставах, после чего становится тяжелее их сгибать и разгибать [11] .
В течение нескольких недель или месяцев постепенно нарастает слабость в мышцах рук и ног. Пациенту тяжело заходить в транспорт, подниматься по лестнице, вставать со стула, отрывать голову от подушки (человек помогает себе руками). Некоторые больные используют специальные «вожжи», которые они прикрепляют к опоре (например, к батарее) и подтягиваются за них руками, чтобы встать с постели. В некоторых случаях пациент может упасть из-за резкой слабости в ногах, которые будто подкосились.
Когда у пациентов зудит и краснеет кожа (чаще всего в зоне декольте и верхней части спины по типу «шали»), речь идёт о дерматомиозите.
При поражении мышц глотки, гортани и пищевода голос становится гнусавым, пациенту тяжело глотать, при этом человек может поперхнуться едой, а жидкая пища вылиться через нос [3] .
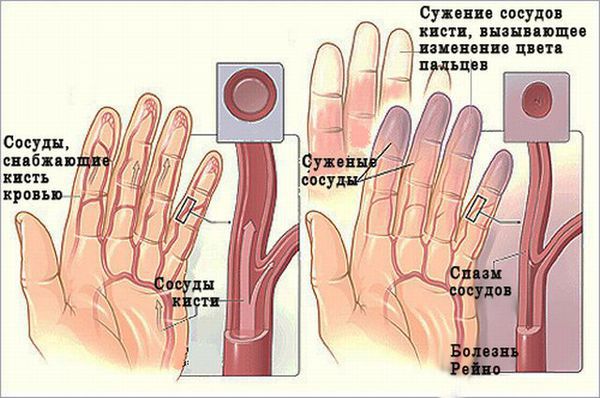
В редких случаях у человека с полиомиозитом меняется цвет пальцев рук (синдром Рейно). Обычно наблюдают три последовательные фазы: побеление — посинение — покраснение. Это связано с резким сужением (спазмом) мелких сосудов на кончиках пальцев, когда пациент замёрз или нервничает [1] [2] .
Редким, но опасным симптомом является поражение лёгких с развитием альвеолита. При этом появляется кашель без мокроты, одышка и чувство нехватки воздуха [9] .
Патогенез полимиозита
Поперечно-полосатая мышечная ткань у животных и человека формирует скелетную (туловищную) и мимическую мускулатуру, язык и стенку пищевода. Она состоит из множества мышечных волокон, способных сокращаться. Скелетная мускулатура помогает нам двигаться, прыгать и бегать. Она участвует в дыхании, жевании, глотании и звукообразовании. Но при поражении мышц привычные для нас действия становятся затруднительными.
Полимиозит — это аутоиммунное заболевание, связанное с нарушением работы иммунной системы. В этом случае иммунная система воспринимает свои собственные ткани как чужеродные и повреждает их с помощью клеточных и гормональных гуморальных (внеклеточных) иммунных реакций. В мышцах скапливается воспалительная жидкость, наполненная макрофагами, Т- и В-лимфоцитами. Образовавшиеся иммунные комплексы с антителами повреждают мелкие сосуды и мышцы, т. е. иммунная система работает сильно, но неправильно, разрушая собственные ткани. Постепенно мышечные волокна истончаются, что приводит к атрофии мышц [1] [2] .
Классификация и стадии развития полимиозита
Воспалительные миопатии — это целая группа болезней, объединённых общим признаком — поражением скелетной мускулатуры. Помимо полимиозита в эту группу входят дерматомиозит, паранеопластический миозит (т. е. миозит на фоне злокачественного новообразования), миозит с включениями и миозит при системных заболеваниях соединительной ткани. Их симптомы похожи, но механизмам развития отличается.
Встречаются также редкие формы воспалительных миопатий: эозинофильный, гранулематозный, узелковый и оссифицирующий миозит, а также миозит глазных мышц и миозит при васкулитах [1] [2] .
![Оссифицирующий миозит [12]](/pimg3/polimiozit-prichini-simptomi-2CB03.jpeg)
Особая форма полимиозита — антисинтетазный синдром. Это наиболее тяжёлый вариант миопатии. Антисинтетазный синдром начинается остро и сопровождается:
- лихорадкой;
- припухлостью суставов кистей;
- болью в мышцах;
- синдромом Рейно.
Тяжесть состояния связана с поражением лёгких по типу альвеолита. Пациенты жалуются на одышку, чувство нехватки воздуха и кашель без мокроты [4] [7] . Усугубляет ситуацию нарушение глотания, попёрхивание и невозможность проглотить твёрдую пищу [9] .
Осложнения полимиозита
Нарушение глотания может привести к аспирации пищи, когда еда попадает в дыхательные пути вместо пищевода, и развитию аспирационной пневмонии. Такие больные мало двигаются, у них снижен кашлевой рефлекс, слабо работают межрёберные мышцы и диафрагма. Аспирационный синдром встречается часто — в 30 % случаев. У таких пациентов нарушена нормальная вентиляция лёгких и отмечается склонность к инфекционным осложнениям. Всё это создаёт благоприятные условия для развития пневмонии [1] [2] .
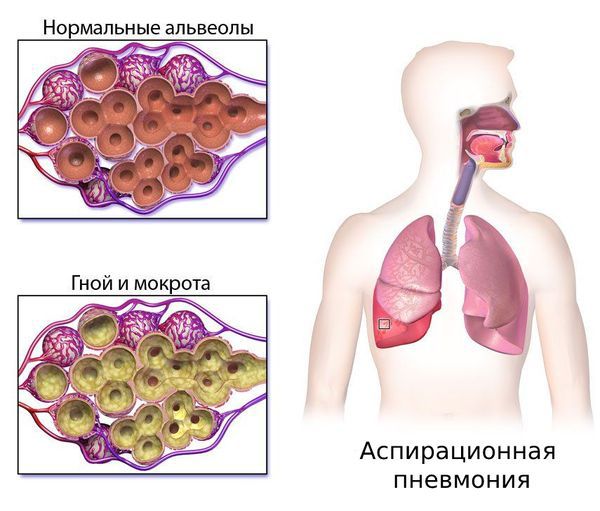
Поражение лёгких может сопровождаться развитием дыхательной недостаточности. Со стороны сердечно-сосудистой системы могут быть нарушения ритма сердца и сердцебиения, а также сердечная недостаточность. Со стороны желудочно-кишечного тракта могут быть запоры или диарея [3] .
Внезапные падения могут закончиться переломами костей, что усугубляет болезнь. Особенно высок риск падений и переломов у пожилых пациентов.
Диагностика полимиозита базируется на данных анамнеза, результатах осмотра, лабораторного и инструментального обследования, в том числе исследования биоматериала из скелетной мышцы.
Сбор анамнеза и физикальный осмотр
При беседе врач уточняет у пациента, есть ли боль или слабость в мышцах плечевого и тазового пояса, при каких обстоятельствах слабость усиливается, а что приносит облегчение, какие события предшествовали болезни и как быстро она развивалась, принимает ли пациент лекарства, как долго и в каких дозах. Например, при использовании гормональных препаратов и лекарств, снижающих уровень холестерина, а также Пеницилламина, Хлорохина, Гидроксихлорохина, Колхицина, Гемфиброзила, Эритромицина, Эметина и Зидовудина могут развиться лекарственные миопатии [1] .
Так как щитовидная железа влияет на работу скелетно-мышечной мускулатуры, врачу важно знать, наблюдается ли пациент у эндокринолога, принимает ли препараты заместительной терапии и сдавал ли анализ крови на гормоны щитовидной железы [1] [2] .
При осмотре врач оценивает кожные симптомы, возможные при дерматомиозите, определяет мышечную силу и болезненность при прощупывании мышц. Ранним признаком болезни могут быть покраснение околоногтевых валиков и разрастание кожи вокруг ногтевого ложа [11] .
Чтобы исключить артрит, поражения лёгких, сердца и желудочно-кишечного тракта, врач проверяет суставы и органы.
Важным диагностическим симптомом является нарушение глотания. Если он присутствует, пациенту проводят уточняющие обследования [3] .
Лабораторные обследования
При подозрении на полимиозит назначают:
- Общий анализ крови — проводят, чтобы исключить заболевания крови [8] . Может быть повышенный уровень СОЭ (скорости оседания эритроцитов).
- Общий анализ мочи — обычно остаётся в норме, изредка в моче находят белок (протеинурия). У некоторых пациентов моча становится красной или бурой, после того как в неё попадает миоглобин при массивном распаде мышечной ткани.
- Биохимический анализ крови – обязательное обследование при подозрении на полимиозит. Наиболее важный и чувствительные маркер повреждения скелетной мускулатуры — креатинфосфокиназа (КФК). В разные периоды болезни она повышается у 95 % больных. Нормальный уровень КФК при полимиозите сохраняется в начале болезни и на поздних стадиях, когда уже развилась тяжёлая мышечная атрофия, а также у пациентов, которые прошли курс лечения и находятся в стадии ремиссии [1][2][3] .
- Исследование функции щитовидной железы — чтобы исключить эндокринную миопатию, определяют уровень тиреотропного гормона (ТТГ), трийодтиронина (Т3) и тироксина (Т4) в сыворотке крови.
- Иммунологические исследования — так как полимиозит — это аутоиммунное заболевание, при котором организм выделяет аутоантитела, направленные против собственных клеток организма (антинуклеарные антитела). Повышенный уровень антинуклеарного фактора (АНФ) присутствует у 50–90 % больных [1][2] . Выделяют миозитспецифические и миозитассоциированные антитела. Наибольшее диагностическое значение имеют миозитспецифические антитела: анти-Jo-1, анти-Mi-2, частицы сигнального распознавания SRP. Среди миозитассоциированных антител выявляют анти-RNP, анти-Scl-70, анти-Ku, анти-Ro/SS-A, анти-La/SS-B [4] . При этом активность миозитспецифических ферментов определяют до проведения игольчатой электромиографии, так как иЭМГ травмирует мышцу, что повышает активность ферментов в крови.
Оценку лабораторных показателей проводит только доктор с учётом клинической картины болезни и всего перечня обследований. Например, уровень КФК может быть повышен и у здорового человека после интенсивной физической нагрузки, операции, внутримышечных инъекций или употребления алкоголя. КФК также может повышаться при травмах, ожогах, гипотиреозе, опухолях, инфаркте миокарда, миокардите, судорогах, приёме некоторых лекарств (например, снижающих уровень холестерина, а также Дексаметазона или Амфотерицина В) [1] [2] .
Часто повышение уровня КФК сопровождается повышением активности разных ферментов, например альдолазы, лактатдегидрогеназы (ЛДГ), аспартатаминотрансферазы (АСТ), аланинаминотрансферазы (АЛТ), а также миоглобина [8] .
Инструментальные исследования
- Игольчатую электромиографию (иЭМГ) — помогает уточнить диагноз в сомнительных случаях и полезна для контроля эффективности лечения. Игольчатые электроды возбуждают мышечные волокна, после чего электромиограф регистрирует электрическую активность мышц.

- Капилляроскопию — позволяет оценить микроциркуляцию крови. Под специальным микроскопом врач исследует капилляры ногтевого ложа. При полимиозите число капилляров уменьшается, при этом их размер увеличивается, а форма меняется на «кустовидную» [1][2] .
- Рентгеновскую компьютерную томографию (РКТ) лёгких высокого разрешения — назначают всем больным, чтобы оценить состояние лёгких. С помощью рентгена можно увидеть линейные тени, кистозные просветления, очаги снижения прозрачности лёгочных полей по типу «матового стекла» и утолщение бронхиальных стенок. Наибольшие изменения находят в нижних и субплевральных отделах лёгких [9] .
- Спирометрию — исследование функции внешнего дыхания. При поражении лёгких снижается объём воздуха, который человек может вдохнуть или выдохнуть (в том числе за секунду) [9] .
- МРТ мышц — полезна для ранней диагностики полимиозита. Позволяет увидеть отёк мышечной ткани (признак воспаления мышц) даже у пациентов с нормальной активностью миозитспецифических ферментов. Этот метод более чувствителен, чем УЗИ или КТ. МРТ мышц используют при выборе зоны для диагностической биопсии, с её помощью также контролируют эффективность терапии [10] .
- Ультрасонографию — вспомогательная методика. Это ультразвуковая визуализация мышц, которую используют для дифференциальной диагностики с другими нервно-мышечными заболеваниями, например поражением мышц при токсоплазмозе, трихинеллёзе, цистицеркозе, эхинококкозе и миозите с включениями. УЗИ — довольно доступный, недорогой и безвредный метод, но чувствительность у него намного ниже, чем у МРТ, поэтому ставить диагноз только про результатам УЗИ нельзя.
- Мышечную биопсию — обязательный метод диагностики, так как для полимиозита характерна особенная морфологическая картина: скопление в мышцах мононуклеарных клеток (в основном лимфоцитов), некроз и регенерация мышечных волокон. Мононуклеарные клетки чаще всего находятся в кровеносных сосудах, рыхлой соединительной ткани (эндомизии) и вокруг оболочек (фасций), покрывающих органы и мышцы. Определяются признаки васкулопатии: утолщение эндотелия, скопление тромбоцитов в капиллярах, отёк, разрастание и изменение клеток эндотелия, а также образованием в цитоплазме клетки вакуолей, содержащих воду, гликоген или липиды . На поздних стадиях болезни у пациента обнаруживают атрофию мышечных волокон, разрастание соединительной ткани (фиброз) и замещение миофибрилл на жировую ткань [1][2] . Предпочтительно проводить открытую биопсию, т. е. через разрез кожи. Это позволяет получить большой мышечный образец.
При подозрении на опухоль пациенту назначают анализ на онкомаркеры: СА-125, СА-15.3 для исключения рака яичников и груди, а также на простатспецифический антиген (ПСА) для диагностики рака предстательной железы [6] .
Для лечения полимиозита применяют высокие дозы стероидных гормонов. Важно начать лечение как можно раньше, желательно в течение первых трёх месяцев от появления симптомов. Пациентам назначают трёхмесячный курс Преднизолона или Метилпреднизолона. Дозу рассчитывают в соответствии с массой тела (1 мг/кг в сутки внутрь). При положительной динамике симптомов через три месяца дозу постепенно снижают до поддерживающей (примерно 5 – 10 мг в сутки).
Если болезнь протекает тяжело и гормональные средства малоэффективны или часто случаются рецидивы, назначают противоопухолевые препараты.
В качестве базисной противовоспалительной терапии применяют:
- — внутрь или подкожно; — внутрь; — внутривенная капельница раз в месяц; — внутрь; — внутрь.
Эти препараты позволяют контролировать симптомы и снизить дозу стероидных гормонов, что очень важно для профилактики глюкокортикоидного остеопороза и стероидной миопатии [1] [2] .
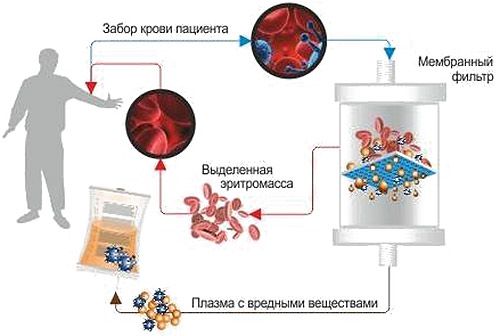
При нарушении глотания и тяжёлом течении болезни врач может назначить иммуноглобулин внутривенно в течение 4–6 месяцев. В комплексном лечении иногда дополнительно используют плазмаферез (фильтрацию плазмы).
Есть единичные случаи успешного применения Ритуксимаба при дерматомиозите, который блокирует распространение (пролиферацию) В-лимфоцитов. При серьёзном поражении лёгких Ритуксимаб вводят внутривенно с помощью капельницы [5] .
Прогноз. Профилактика
Эффективность терапии и прогноз при полимиозите зависят от ряда условий. К факторам неблагоприятного прогноза относятся пожилой возраст, поражение лёгких, позднее начало лечения, недостаточная стартовая доза гормонов и слишком быстрое снижение дозы.
При полимиозите на фоне злокачественного новообразования прогноз зависит от того, когда найдут и начнут лечить опухоль. При раннем выявлении новообразования и полном его удалении прогноз благоприятный.
Чем раньше начинается лечение полимиозита, тем эффективнее результаты.
Профилактика полимиозита
Специфической профилактики полимиозита не существует, однако непосредственно во время лечения пациентам назначают бисфосфонаты, препараты кальция и витамина D, чтобы предотвратить развитие глюкокортикоидного остеопороза, и гастропротекторы для профилактики язвенных осложнений желудочно-кишечного тракта. При лечении также проводят профилактику стероидного диабета.
Помимо этого, пациентам рекомендуют избегать переохлаждения, контакта с инфекционными больными и физические перегрузки [1] [2] .
Важно каждый год проходить профилактические осмотры кожи, слизистых губ и рта, щитовидной железы и лимфатических узлов, чтобы снизить риск развития онкологических заболеваний, а также другие скрининги по назначению врача:
Дерматомиозит
Дерматомиозит – диффузная воспалительная патология соединительной ткани с прогрессирующим течением, характеризующаяся поражением гладких и поперчно-полосатых мышечных волокон с нарушениями двигательных функций, заинтересованностью кожи, мелких сосудов и внутренних органов. При отсутствии кожного синдрома говорят о наличии полимиозита. Клиника дерматомиозита характеризуется полиартралгиями, выраженной мышечной слабостью, лихорадкой, эритематозно-пятнистой сыпью, кожными кальцификатами, висцеральными симптомами. Диагностическими критериями дерматомиозита служат клинические, биохимические, электромиографические показатели. Основная терапия – гормональная, течение дерматомиозита волнообразное.
Дерматомиозит – диффузная воспалительная патология соединительной ткани с прогрессирующим течением, характеризующаяся поражением гладких и поперечно-полосатых мышечных волокон с нарушениями двигательных функций, заинтересованностью кожи, мелких сосудов и внутренних органов. При отсутствии кожного синдрома говорят о наличии полимиозита. Клиника дерматомиозита характеризуется полиартралгиями, выраженной мышечной слабостью, лихорадкой, эритематозно-пятнистой сыпью, кожными кальцификатами, висцеральными симптомами. Диагностическими критериями дерматомиозита служат клинические, биохимические, электромиографические показатели. Основная терапия – гормональная, течение дерматомиозита волнообразное.
Предполагается этиологическая связь дерматомиозита с вирусной инфекцией (пикорнавирусы, Коксаки-вирусы) и генетической обусловленностью. Хроническая персистенция вирусов в мышцах и антигенное сходство между вирусными и мышечными структурами вызывает иммунный отклик с образованием аутоантител к мышечной ткани. Пусковыми моментами к развитию дерматомиозита может послужить переохлаждение, инфекционное обострение, стресс, гипертермия, гиперинсоляция, лекарственная провокация (вакцинация, аллергия).
Классификация дерматомиозитов
Дерматомиозит и полимиозит относятся к группе идиопатических воспалительных миопатий. Вторичный паранеопластический (опухолевый) дерматомиозит встречается в 20-30% случаев. Течение дерматомиозита может быть острым, подострым либо хроническим.
В развитии патологии выделяют период неспецифических предвестников (продромальный), клинических проявлений (манифестный) и этап осложнений (терминальный, дистрофический, кахектический). Дерматомиозит может протекать с различной степенью активности воспаления (от I до III).
Симптомы дерматомиозита
Клиника дерматомиозита развивается постепенно. В начале заболевания отмечается прогрессирующая слабость в мышцах конечностей, которая может нарастать годами. Острое начало менее характерно для дерматомиозита. Основным клиническим проявлениям может предшествовать появление кожных сыпей, полиартралгии, синдрома Рейно.
Определяющим симптомом в клинике дерматомиозита служит поражение поперечно-полосатой мускулатуры. Характерна слабость в мышцах шеи, проксимальных отделах нижних и верхних конечностей, приводящая к затруднению выполнения повседневных действий. При тяжелых поражениях пациенты с трудом приподнимаются в постели, не могут удержать голову, самостоятельно передвигаться и держать предметы в руках.
Вовлечение мускулатуры глотки и верхних пищеварительных путей проявляется нарушением речи, расстройствами глотания, поперхиванием; поражение диафрагмы и межреберных мышц сопровождается нарушением вентиляции легких, развитием застойных пневмоний. Характерным признаком дерматомиозита служит поражение кожи с различными проявлениями. Отмечается развитие периорбитального отека, эритематозно-пятнистой сыпи над верхними веками, в области скул, носогубных складок, крыльев носа, верхней части спины, грудины, суставов (коленных, локтевых, пястно-фаланговых, межфаланговых).
Типично наличие симптома Готтрона - шелушащихся эритематозных пятен на коже пальцев рук, шелушения и покраснения ладоней, ломкости и исчерченности ногтей, околоногтевой эритемы. Классическим признаком дерматомиозита является чередование на коже очагов депигментации и пигментации в сочетании с телеангиэктазиями, сухость, гиперкератоз и атрофия участков кожи (пойкилодерматомиозит).
Со стороны слизистых оболочек при дерматомиозите отмечаются явления конъюнктивита, стоматита, отека и гиперемии неба и задней стенки глотки. Иногда наблюдается суставной синдром с поражением коленных, голеностопных, плечевых, локтевых, лучезапястных суставов, мелких суставов кистей. При ювенильном дерматомиозите возможно появление внутрикожных, внутрифасциальных и внутримышечных кальцификатов в проекции тазового, плечевого пояса, ягодиц, суставов. Подкожные кальцинаты могут приводить к изъязвлению кожи и выходу отложений кальция наружу в виде крошковатой массы.
Диагностика дерматомиозита
Основными диагностическими маркерами дерматомиозита служат характерные клинические проявления поражения кожи и мускулатуры; патоморфологическая трансформация мышечных волокон; повышение уровня сывороточных ферментов; типичные электромиографические изменения. К дополнительным (вспомогательным) критериям диагностики дерматомиозита относятся дисфагия и кальцинозы.
Достоверность диагноза дерматомиозита не вызывает сомнения при наличии 3-х основных диагностических критериев и кожной сыпи либо 2-х основных, 2-х вспомогательных критериев и кожных проявлений. Вероятность дерматомиозита нельзя исключить при выявлении поражений кожи; при совокупности любых 2-х других основных проявлений, а также при сочетании любого основного и 2-х вспомогательных критериев. Для установления факта полимиозита необходимо наличие 4-х диагностических критериев.
Картина со стороны крови характеризуется анемией умеренной степени, лейкоцитозом, нейтрофильным сдвигом лейкоцитарной формулы влево, нарастанием СОЭ в соответствии с активностью процесса. Биохимическими маркерами дерматомиозита служит увеличение уровня α2- и γ-глобулинов, фибриногена, миоглобина, сиаловых кислот, гаптоглобина, серомукоида, трансаминаз, альдолазы, отражающих остроту поражения мышечной ткани. Иммунологическое исследование крови при дерматомиозите выявляет сниженный тир комплемента, уменьшение количества Т-лимфоцитов, рост уровня иммуноглобулинов IgG и IgM при уменьшении IgA, незначительное количество LE-клеток и антител к ДНК, высокое содержание миозитспецифических антител, наличие неспецифических антител к тиреоглобулину, миозину, эндотелию и т. д.
При исследовании кожно-мышечных биоптатов определяется картина тяжелого миозита, фиброз, дегенерация, воспалительная инфильтрация мышечных волокон, утрата поперечной исчерченности. Электромиограмма при дерматомиозите фиксирует повышенную мышечную возбудимость, коротковолновые полифазовые изменения, фибриллярные колебания в покое. На рентгенограммах мягких тканей видны участки кальцификации; при рентгенографии легких определяется увеличение размеров сердца, кальцинаты плевры, интерстициальный фиброз легочной ткани. В костях выявляется умеренно выраженный остеопороз.
Лечение дерматомиозита
При поражении дыхательной мускулатуры и нёбных мышц необходимо обеспечение функций адекватного дыхания и глотания. Для подавления воспалительных явлений при дерматомиозите применяются кортикостероиды (преднизолон) под контролем сывороточных ферментов крови и клинического состояния пациента. В ходе лечения подбирается оптимальная дозировка кортикостероидов, прием препаратов производится длительно (1-2 года). Возможно проведение стероидной пульс-терапии. Противовоспалительная схема при дерматомиозите может дополняться назначением салицилатов.
В случае неэффективности кортикостероидной терапии дерматомиозита назначаются иммуносупрессоры цитостатического действия (метотрексат, циклоспорин, азатиоприн). Для контроля кожных проявлений дерматомиозита используются производные 4-аминохинолина (гидроксихлорохин); для нормализации мышечных функций – инъекции неостигмина, АТФ, кокарбоксилазы, витаминов группы B. В терапии дерматомиозитов применяется внутривенное введение иммуноглобулина, сеансы лимфоцитафереза и плазмафереза. В целях профилактики мышечных контрактур назначается комплекс ЛФК.
Прогноз и профилактика дерматомиозита
При запущенном течении дерматомиозита летальность в первые 2 года развития заболевания достигает 40%, главным образом, вследствие поражения дыхательной мускулатуры и желудочно-кишечных кровотечений. При тяжелом затяжном характере дерматомиозита развиваются контрактуры и деформации конечностей, приводящие к инвалидности. Своевременная интенсивная кортикостероидная терапия подавляет активность заболевания и существенно улучшает долгосрочный прогноз.
Мероприятий, предупреждающих развитие дерматомиозита, не разработано. К числу мер вторичной профилактики дерматомиозита относятся диспансерный контроль ревматолога, поддерживающая терапия кортикостероидами, снижение реактивной гиперчувствительности организма, санирование очаговой инфекции.
Читайте также:
