Поражения нервных корешков
Добавил пользователь Morpheus Обновлено: 27.01.2026
Поражения нервных корешков возникают вследствие внезапного или длительного сдавливания корешка спинномозгового нерва.
Поражения нервных корешков обычно возникают в результате грыжи межпозвоночного диска или остеоартрита позвоночника.
Эти поражения могут вызывать боль, необычные ощущения и/или мышечную слабость в области тела, которая снабжается нервом.
Врачи ставят диагноз поражения нервных корешков на основании результатов визуализирующих исследований, электродиагностического обследования и исследований для выявления причины нарушения.
Врачи по возможности лечат причину и назначают препараты для облегчения боли, включая безрецептурные обезболивающие препараты (например, нестероидные противовоспалительные препараты или ацетаминофен) и кортикостероиды.
Нервные корешки — это короткие ветви спинномозгового нерва Черепные и спинномозговые нервы Периферическая нервная система состоит более чем из 100 миллиардов нервных клеток (нейронов), проходящих через все тело наподобие струн и соединенных с головным мозгом, другими частями тела. Прочитайте дополнительные сведения . Спинномозговые нервы покидают спинной мозг на протяжении всей длины позвоночника. Каждый спинномозговой нерв содержит два нервных корешка: один двигательный и один чувствительный. (Двигательные нервные корешки содержат нервные волокна, которые передают команды от головного и спинного мозга к мышцам. Чувствительные нервные корешки содержат нервные волокна, которые передают сенсорную информацию о таких вещах, как прикосновение, положение, боль и температура, от тела к спинному мозгу). После выхода из спинного мозга эти два нервных корешка образуют один спинномозговой нерв. Каждый спинномозговой нерв проходит между двумя позвонками в позвоночнике, чтобы соединиться с определенной областью тела. Поверхность кожи разделена на участки, называемые дерматомами. Дерматом — это участок кожи, из которого все сенсорные нервы направляются в один и тот же корешок спинномозгового нерва.
Позвоночник
Столб из костей, называемых позвонками, образует позвоночник (позвоночный столб). Позвонки защищают спинной мозг — длинную хрупкую структуру, находящуюся в позвоночном канале, который проходит по центру позвоночника. Между позвонками расположены хрящевые диски, которые обеспечивают амортизацию позвоночника и придают ему некоторую гибкость.
Спинномозговые нервы: между позвонками из спинного мозга выходит 31 пара спинномозговых нервов. Каждый нерв начинается в виде двух коротких веток (корешков) — двигательной и чувствительной, которые соединяются, образовывая при этом спинномозговой нерв.
Двигательные корешки передают команды головного и спинного мозга другим частям тела, в частности скелетным мышцам.
Чувствительные корешки передают информацию головному мозгу из остальных частей тела.
Конский хвост: спинной мозг заканчивается примерно на уровне трех четвертей длины позвоночника, но пучок нервов выходит за пределы спинного мозга. Этот пучок называется «конский хвост», потому что он похож на конский хвост. Конский хвост передает нервные импульсы ногам и обратно.
Дерматомы
Поверхность кожи разделена на участки, называемые дерматомами. Дерматом — это участок кожи, из которого все сенсорные нервы направляются в один и тот же корешок спинномозгового нерва. (Сенсорные нервы передают информацию о прикосновении, боли, температуре и вибрации от кожи в спинной мозг).
Из 7 шейных позвонков отходят 8 пар сенсорных нервных корешков.
Из каждого из 12 грудных, 5 поясничных и 5 крестцовых позвонков отходит по одной паре сенсорных корешков.
Кроме того, в самом низу от спинного мозга отходит пара сенсорных копчиковых корешков, иннервирующих небольшую область вокруг копчика.
Каждому из этих сенсорных корешков соответствует определенный дерматом.
Сенсорная информация из определенного дерматома передается по сенсорным нервным волокнам в сенсорный корешок спинного мозга, отходящий от определенного позвонка. Например, сенсорная информация от участка кожи, расположенного на задней поверхности бедра, передается через корешок 2-го крестцового позвонка (S2).
Причины
Наиболее распространенной причиной поражений нервных корешков является
Грыжа межпозвоночного диска может вызвать поражение нервного корешка, оказывая давление на расположенный рядом с ней нервный корешок.
Ревматоидный артрит Ревматоидный артрит (РА) Ревматоидный артрит — воспалительный артрит, для которого характерно воспаление суставов, особенно кистей и стоп, которое сопровождается отеком, болью и зачастую разрушением суставов. Иммунная. Прочитайте дополнительные сведения может вызвать изменения в позвоночнике, оказывающие давление на нервные корешки (сдавливающие их), особенно в шее и пояснице. При остеоартрите кости в позвоночнике могут разрастаться и сужать отверстие между позвонками, через которое проходит нервный корешок.
Реже давление на нервный корешок оказывает опухоль или другое объемное новообразование (например, абсцесс).
Симптомы
Симптомы поражения нервных корешков зависят от того, какой из них поврежден. В области тела, которая снабжается нервом, возникает боль, необычные ощущения и/или мышечная слабость. Боль может ощущаться как электрический разряд, который проходит через пораженный участок. Мышцы могут атрофироваться и/или подергиваться. Человека может парализовать.
Боль может усугубляться движением, в том числе движением спины, кашлем и чиханием.
Если поражены расположенные ниже всего корешки спинного мозга ( конский хвост Синдром конского хвоста Синдром конского хвоста возникает, когда пучок нервов, выходящих из нижней части спинного мозга, сдавливается или повреждается. Наиболее распространенной причиной синдрома конского хвоста является. Прочитайте дополнительные сведения ), у людей может быть слабость в ногах, проблемы с мочеиспусканием (например, недержание мочи или задержка мочи), потеря контроля над кишечником и потеря чувствительности в ягодицах, половых органах, мочевом пузыре и прямой кишке. Мужчины могут испытывать трудности с эрекцией. Это нарушение, называемое синдромом конского хвоста, является неотложным медицинским состоянием. Проблему, такую как грыжа межпозвоночного диска, абсцесс, опухоль или сгусток крови, оказывающую давление на конский хвост, необходимо устранить, чтобы предотвратить необратимое повреждение нерва.
Диагностика
Иногда электродиагностическое обследование
Врач спросит о симптомах и проведет физикальное обследование. Полученные результаты дают необходимую информацию для постановки диагноза и помогают врачам определить, где находится проблема.
Диагноз подтверждается результатами компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ). МРТ позволяет увидеть спинной мозг и аномалии окружающих его мягких тканей (абсцессы, гематомы, опухоли, разрывы межпозвоночных дисков и т. д.) и костей (опухоли, переломы, шейный спондилез Шейный спондилез Шейный спондилез — это развивающийся в костях шеи (позвонках) и межпозвоночных дисках дегенеративный процесс, приводящий к сдавлению спинного мозга в области шеи. Остеоартрит является самой. Прочитайте дополнительные сведения и т. д.).
Если МРТ не может быть выполнена, а результаты КТ сомнительны, выполняется миелография. При миелографии в пространство, окружающее спинной мозг, вводят рентгеноконтрастное вещество (видимое на рентгеновских снимках), после чего проводят рентгенологическое исследование. Также может быть выполнена миелография с КТ. Миелография с КТ может предоставить подробные изображения спинного мозга и окружающих костей.
Электродиагностическое обследование ( электромиография и исследования нервной проводимости Электромиография и исследования нервной проводимости Для подтверждения диагноза, предполагаемого на основании медицинского анамнеза и неврологического обследования, может понадобиться выполнение диагностических процедур. Электроэнцефалография. Прочитайте дополнительные сведенияЕсли визуализирующие исследования не выявили причину, выполняется спинномозговая пункция, и врачи анализируют жидкость, окружающую головной и спинной мозг (спинномозговую жидкость), для выявления инфекций. Врачи также измеряют уровень глюкозы в крови натощак для выявления диабета Сахарный диабет (СД) Сахарный диабет — заболевание, при котором уровень сахара (глюкозы) в крови слишком высок, потому что организм не вырабатывает достаточного количества инсулина либо не может эффективно использовать. Прочитайте дополнительные сведения .
Поражение нервных корешков и сплетений
Поражения нервных корешков и сплетений является серьезным заболеванием, с которым трудно бороться. Эта болезнь характеризуется воспалением звена периферийной нервной системы.
Симптомы
Ранние этапы заболеваний характеризуются рядом ярко выраженных симптомов, таких как:
- оживление рефлексов (сухожильных и периостальных)
- парестезия
- гиперестезия
- боли и возникновение болевых точек
- анестезия отдельных видов чувствительности
- симптом Ласега
- симптом Бехтерева
- симптом Нери
- симптом Джерена
- изменения состава околосуставной жидкости
- отек корешкового нерва
Виды поражения нервных корешков и сплетений
- плечевое сплетение. Оно делится на две части надключичную и подключичную. Нервы, входящие в состав плечевого сплетения: подмышечный, мышечно-кожаный нерв, лучевой нерв, локтевой, срединный нерв.
- поясничное сплетение. Основной симптом – паралич мышц. В поясничное сплетение входит один из основополагающих нервов организма – бедренный.
- крестцовое сплетение. Самое могущее и большое по зоне разветвлений сплетение. Включает в себя: седалищный нерв, большеберцовый нерв, общий малоберцовый нерв, верхний ягодичный нерв, задний кожный нерв бедра.
Причины возникновений
Причины заболевания и поражения нервных сплетений и корешков могут быть разнообразны. Они имеют как внешнее, так и внутреннее генетическое значение, при этом иногда являясь каким-нибудь заболеванием.
- основополагающая причина – это воспалительные процессы соседних зон. Это может быть, как поражение мышц, так и поражение костей. Воспаление очень быстро распространяется по организму и может вести за собой необратимые последствия.
- генетическая предрасположенность. Наличие в наших генах тех или иных генотипических или фенотипических признаков от нас совершенно не зависит, это зависит от наследственности и наших предков, однако если в генах что-то не то, то болезни практически не избежать. Будьте внимательны. Чаще проходите обследования, чтобы выявить свои наследственные заболевания на ранней стадии и предотвратить их развитие.
- неправильный образ жизни. Это вот как раз то, что полностью зависит от нас! Чрезмерное увлечение алкоголем, никотиновая зависимость, лишние килограммы – это много-много проблем со здоровьем. Кажется, стоит только начать правильно питаться и бегать по утрам – все наладиться и любая болезнь уступит.
Профилактика
Первым и самым эффективным профилактическим мероприятием является правильный образ жизни. Понятие правильный образ жизни при заболеваниях, связанных с поражением нервных корешков и сплетений является:
- правильное питание (преимущественно рыба, овощи, растительные масла)
- лечебная гимнастика и усиленная физическая терапия, профилактический комплекс упражнений
- спокойная обстановка, расслабленные приятные дни, хорошее настроение.
- постоянное медицинское обследование.
Лечение
В лечебно-оздоровительном комплексе «Ключи» вы найдете все необходимое для благоприятного выздоровления от поражения нервных сплетений и покрышек.
Поражение нервных корешков
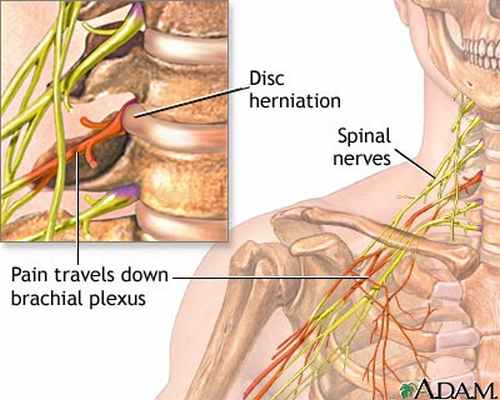
Как правило, боли усиливаются при движениях в шейном отделе позвоночника, особенно значительно при наклоне головы в сторону пораженного корешка.
В данном разделе мы приводим симптомы поражения отдельных шейных корешков. Наиболее часто страдает седьмой шейный корешок — 70% случаев; реже вовлекается шестой шейный корешок — до 20% случаев; оставшиеся 10% приходятся на поражение пятого и восьмого шейных корешков (Adams R.D. et al., 1997). Поражение третьего и четвертого шейных корешков крайне редки. Наиболее частое вовлечение седьмого шейного корешка объясняется прежде всего особенностями биомеханики шейного отдела позвоночника, при котором наибольшая нагрузка и соответственно более быстрое изнашивание приходятся на нижнешейные диски. За микротравматизацию корешков на шейном уровне в большей степени ответственны развивающийся спондилоартроз и артроз унковертебральных сочленений, также играют немаловажную роль и остеофиты. Грыжи дисков на шейном уровне могут возникать в результате макротравмы гиперэкстензионного характера (играет роль и отставленная травма), микротравматиза-ции, связанной с особенностями профессиональной деятельности, а также после неудачного проведения мануальной терапии на уровне шеи. На шейном уровне корешки чаще сдавливаются в самом межпозвоночном отверстии, суженном в результате костных разрастаний.
Приводимая ниже симптоматика — односторонняя и соответствует стороне пораженного корешка.
Поражение корешка С-5 (межпозвонковый диск и межпозвоночное отверстие на уровне С-4 — С-5). Зона болей и парестезии располагается в шее, в области трапециевидной мышцы и по наружной поверхности плеча. Зона гипестезии локализуется в наружной поверхности плеча. Атрофии или гипотрофии с парезом мышц наблюдаются в дельтовидной мышце, реже в двуглавой мышце плеча. Нарушено отведение руки. Может снижаться или выпадать сгибательно-локтевой рефлекс.
Поражение корешка С-б (диск и межпозвоночное отверстие С-5 — С-6). Боли и парестезии локализуются в шее, лопатке, надплечье, латеральной поверхности плеча и лучевой поверхности предплечья, доходя до большого и указательного пальцев. Зона гипестезии: лучевая поверхность предплечья, большой палец руки. Гипотрофии, атрофии и парез наблюдаются в двуглавой мышце плеча. Нарушено сгибание предплечья. Снижается рефлекс с сухожилия двуглавой мышцы.
Поражение корешка С-7 (диск и межпозвоночное отверстие на уровне С-6 — С-7). Зона болей и парестезии располагается в области шеи, латеральной поверхности плеча, наружно-задней поверхности предплечья, в указательном, среднем и безымянном пальцах. Гипестезия выражена в указательном и среднем пальцах и по наружнозадней поверхности предплечья. Парезы наблюдаются в трехглавой мышце плеча. Нарушено разгибание предплечья. Выпадает рефлекс с сухожилия трехглавой мышцы.
Поражение корешка С-8 (диск и межпозвоночное отверстие на уровне С-7 — Д-1). Боли и парестезии, как правило, локализуются в локтевой поверхности предплечья и мизинце. Зона гипестезий располагается по внутренней поверхности предплечья и кисти и в мизинце. Парез может наблюдаться в мышцах, иннервируемых локтевым нервом. В основном страдает сжимание пальцев в кулак. Все рефлексы, как правило, сохранены. Радикулопатия С-8 может имитировать клиническую картину поражения локтевого нерва.
Поражения нервных корешков
Поражение нервных корешков проявляется появлением сегментарных корешковых симптомов (боль или парестезии с распределением по дерматому и слабость мышц, иннервируемых данным корешком). Для постановки диагноза могут потребоваться нейровизуализация, ЭМГ или проведение дополнительных исследований для выявления причины заболевания. Лечение зависит от причины, но включает симптоматическую терапию нестероидными противовоспалительными препаратами, другими анальгетиками и кортикостероидами.
Поражения нервных корешков (радикулопатии) вызваны острым или хроническим давлением на нервный корешок, прилегающий к позвоночному столбу (см. рисунок Корешки спинномозговых нервов Спинные нервные корешки ).
Спинные нервные корешки
Этиология поражений нервных корешков
Наиболее распространенной причиной радикулопатии является
Изменения костей, вызванные ревматоидным артритом (РА) Ревматоидный артрит (РА) Ревматоидный артрит (РА) – хроническое системное аутоиммунное заболевание, поражающее прежде всего суставы. Патологические изменения при РА опосредовано цитокинами, хемокинами и металлопротеиназами. Прочитайте дополнительные сведения , особенно в шейных и поясничных областях, могут также вызывать компрессию отдельных нервных корешков.
Реже к множественной мозаичной корешковой дисфункции приводит карциноматозный менингит. Изредка объемные образования спинного мозга (например, эпидуральные абсцессы Спинальный эпидуральный абсцесс Спинальный эпидуральный абсцесс представляет собой скопление гноя в эпидуральном пространстве, которое может механически сдавливать спинной мозг. Диагноз устанавливается с помощью МРТ или, если. Прочитайте дополнительные сведения и опухоли Опухоли спинного мозга Опухоли спинного мозга могут возникать в его паренхиме, непосредственно разрушая ткань, или вне паренхимы, сдавливая спинной мозг или нервные корешки. Симптомы могут проявляться нарастающей. Прочитайте дополнительные сведения , спинальные менингиомы Экстрамедуллярные опухоли Опухоли спинного мозга могут возникать в его паренхиме, непосредственно разрушая ткань, или вне паренхимы, сдавливая спинной мозг или нервные корешки. Симптомы могут проявляться нарастающей. Прочитайте дополнительные сведения , нейрофибромы Нейрофиброматоз Нейрофиброматоз - это группа заболеваний, которые имеют однотипные клинические проявления, но, как предполагают в настоящее время, вызваны различными генетическими причинами. Это заболевание. Прочитайте дополнительные сведенияПоражение нервных корешков бывает при микобактериальных (например, при туберкулезе Туберкулез (ТБ) Туберкулез (ТБ) является хронической прогрессирующей микобактериальной инфекцией, часто имеющей латентный период после начального инфицирования. Чаще всего ТБ поражает легкие. Симптомы включают. Прочитайте дополнительные сведения Histoplasma capsulatum; оно часто протекает как хроническое и обычно следует за бессимптомной первичной. Прочитайте дополнительные сведения Borrelia. Ранние признаки включают сыпь в виде мигрирующей эритемы, которая может сопровождаться спустя несколько. Прочитайте дополнительные сведения Treponema pallidum и характеризуется 3 последовательными клиническими, симптоматическими стадиями, отделенными периодами бессимптомной скрытой инфекции. Прочитайте дополнительные сведения ) инфекциях. Опоясывающий лишай Опоясывающий лишай Опоясывающий лишай или опоясывающий герпес – инфекция, которая проявляется, когда вирус опоясывающего лишая реактивируется после латентного состояния в расположенном рядом дорсальном корне ганглия. Прочитайте дополнительные сведения
Симптомы и признаки поражений нервных корешков
Радикулопатии, как правило, вызывают характерные корешковые болевые синдромы и сегментарные неврологические расстройства, соответствующие уровню пораженного корешка спинного мозга (см. таблицу Симптомы распространенных радикулопатий по уровням расположения пораженного корешка спинного мозга [Symptoms of Common Radiculopathies by Cord Level] Характерные симптомы радикулопатий на разных уровнях спинного мозга ). Мышцы, иннервируемые пораженным корешком, становятся слабыми и атрофируются; в них возможны фасцикуляции. Поражение чувствительных нервных корешков вызывает нарушение чувствительности по дерматомам. Соответствующие сегментарные глубокие сухожильные рефлексы могут быть ослабленными или отсутствовать. В зоне иннервации пораженного корешка могут наблюдаться внезапные боли как при прохождении электрического тока.
Корешковый синдром поясничного отдела
Поясничная радикулопатия (корешковый синдром) – это неврологическое состояние обусловленной компрессией одного из корешков L1-S1, для которого характерно наличие боли в пояснице с иррадиацией в ногу. Компрессия корешка может проявляться не только болью (иногда простреливающего характера), но и нарушением чувствительности онемением, парестезиями или мышечной слабостью. Радикулопатия( корешковый синдром) может возникать в любой части позвоночника, но она наиболее часто он возникает в поясничном отделе . Люмбо-сакральная радикулопатия встречается примерно у 3-5% населения, как у мужчин так и женщин, но ,как правило, у мужчин синдром встречается в возрасте 40 лет, а у женщин синдром развивается в возрасте от 50 до 60 лет. Лечение корешкового синдрома пояснично-крестцового отдела позвоночника может быть проведено как помощью консервативных методов, так и с использованием оперативных техник.
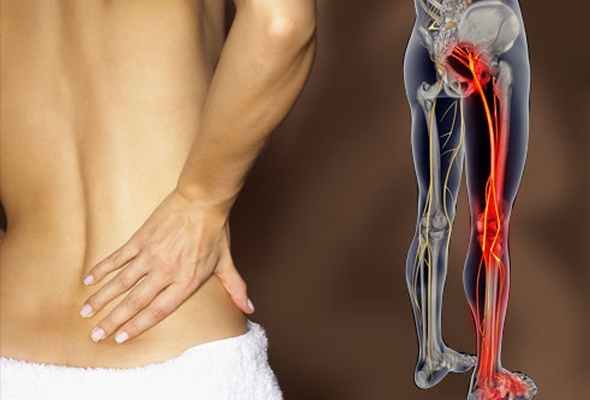
Причины
Любые морфологические образования или патологические процессы, которые приводят к компрессионному воздействию на нервный корешок, могут стать причиной корешкового синдрома.
Основными причинами поясничной радикулопатии являются:
- Грыжа диска или протрузия могут оказывать давление на нервный корешок и приводить к воспалению в области корешка.
- Дегенеративное заболевание суставов позвоночника, приводящее к образованию костных шипов на фасеточных суставах, что может привести к сужению межпозвоночного пространства, что будет оказывать компрессионное воздействие на нервные корешок.
- Травма или мышечный спазм могут оказывать давление на корешок и появлению симптоматики в зоне иннервации .
- Дегенеративное заболевание дисков, которое приводит к износу структуры межпозвоночных дисков, и уменьшению высоты дисков, что может привести к уменьшению свободного пространства в межпозвоночном отверстии и компрессии корешка на выходе из позвоночного столба.
- Спинальный стеноз
- Опухоли
- Инфекции или системные заболевания
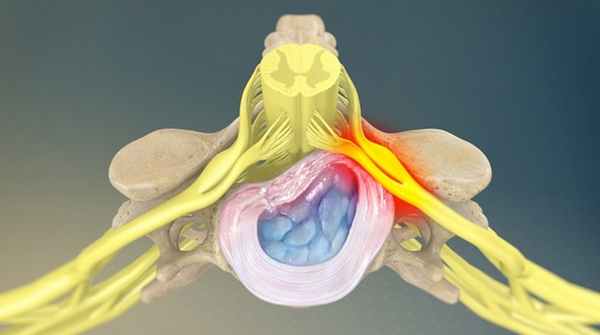
У пациентов моложе 50 лет наиболее частой причиной корешкового синдрома в поясничном отделе позвоночника является грыжа межпозвоночного диска. После 50 лет корешковая боль часто вызвана дегенеративными изменениями позвоночника (стеноз межпозвоночного отверстия).
Факторы риска развития поясничной радикулопатии:
- возраст (45-64 года)
- курение
- психический стресс
- Напряженная физическая активность (частый подъем тяжестей)
- Вождение или вибрационное воздействие
Симптомы
Симптомы, возникающие в результате корешкового синдрома (радикулопатии), локализуются в зоне иннервации конкретного корешка.
- Боль в спине с иррадиацией в ягодицу, ногу и простирающаяся вниз позади колена, в стопу - интенсивность боли зависит от корешка и степени компрессии.
- Нарушение нормальных рефлексов в нижней конечности.
- Онемение или парестезия (покалывание) могут наблюдаться от поясницы до стопы, в зависимости от зоны иннервации пораженного нервного корешка.
- Мышечная слабость может возникать в любой мышце, которая иннервируется защемленным нервным корешком. Длительное давление на нервный корешок может вызвать атрофию или потерю функции конкретной мышцы .
- Боль и местная болезненность локализуются на уровне поврежденного корешка.
- Мышечный спазм и изменения позы в ответ на компрессию корешка.
- Боль усиливается при нагрузке и уменьшается после отдыха
- Потеря возможности совершать определенные движения туловищем: невозможность разгибаться назад, наклоняться в сторону локализации компрессии или долго стоять.
- Если компрессия значительная, то могут быть затруднительны такие виды активности как сидение, стояние и ходьба.
- Изменение нормального лордоза поясничного отдела позвоночника.
- Развитие стенозоподобных симптомов.
- Скованность в суставах после периода отдыха.
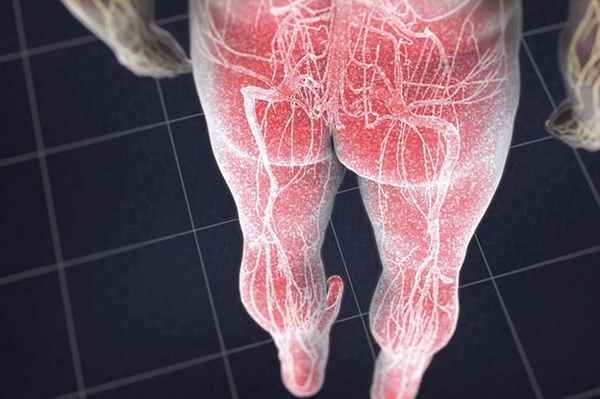
Паттерны боли
- L1 - задняя, передняя и внутренняя поверхность бедра.
- L2 - задняя, передняя и внутренняя поверхность бедра.
- L3 - задняя и передняя, ??а внутренняя поверхность бедра с распространением вниз .
- L4 - задняя и передняя поверхность бедра, к внутренней поверхности голени, в стопу и большой палец стопы .
- L5 – По заднебоковой части бедра, передней части голени, верхней части стопы и среднего пальцы стопы
- S1 S2 – Ягодица, задняя часть бедра и голени.
Начало появления симптомов у пациентов с пояснично-крестцовой радикулопатией (корешковым синдромом) часто бывает внезапным и включает боль в пояснице.
Сидение, кашель или чихание могут усугубить боль, которая распространяется от ягодицы по задней поверхности голени, лодыжки или стопы.
Необходимо быть бдительным при наличии определенных симптомов (красных флажков). Такие красные флажки могут означать более тяжелое состояние, требующее дальнейшего обследования и лечения (например, опухоль, инфекция). Наличие лихорадки, потери веса или ознобов требует тщательного обследования.
Возраст пациента также является фактором при поиске других возможных причин симптоматики у пациента. Лица моложе 20 лет и старше 50 лет подвержены повышенному риску возникновения более серьезных причин боли (например, опухоли, инфекции).
Диагностика
Первичный диагноз корешкового синдрома пояснично-крестцового отдела позвоночника выставляется на основании симптоматики истории болезни и данных физического обследования (включая тщательное изучение неврологического статуса). Тщательный анализ моторной, сенсорной и рефлекторной функций позволяет определить уровень поражения нервного корешка.
Если пациент сообщает о типичной односторонней иррадиирущей боли в ноге и есть один или несколько положительных результатов неврологического теста, то тогда диагноз радикулопатии очень вероятен.
Тем не менее, существует ряд состояний, которые могут проявляться схожими симптомами. Дифференциальную диагностику необходимо проводить со следующими состояниями:
- Псевдорадикулярный синдром
- Травматические повреждения дисков в грудном отделе позвоночника
- Повреждения дисков в пояснично-крестцовом отделе
- Стеноз позвоночного канала
- Cauda equina
- Опухоли позвоночника
- Инфекции позвоночника
- Воспалительные / метаболические причины - диабет, анкилозирующий спондилоартрит, болезнь Педжета, арахноидит, саркоидоз
- Вертельный бурсит
- Интраспинальные синовиальные кисты
Для постановки клинически достоверного диагноза, как правило, требуются инструментальные методы диагностики:
- Рентгенография – может обнаружить наличие дегенерации суставов, определить переломы, пороки развития костей, артрит, опухоли или инфекции.
- МРТ - ценный метод визуализации морфологических изменений в мягких тканях, включая диски, спинной мозг и нервные корешки.
- КТ (МСКТ) предоставляет полноценную информации о морфологии костных структур позвоночника и визуализацию спинальных структур в поперечном сечении.
- ЭМГ (ЭНМГ) Электродиагностические (нейрофизиологические) исследования необходимы для исключения других причин сенсорных и двигательных нарушений, таких как периферическая невропатия и болезнь моторных нейронов
Лечение
Лечение корешкового синдрома пояснично-крестцового отдела позвоночника будет зависеть от тяжести симптоматики и клинических проявлений. Чаще всего, используется консервативное лечение, но в определенных случаях бывает необходимо хирургическое лечение.
Консервативное лечение:
- Покой: необходимо избегать действий, которые вызывают боль (наклон, подъем, скручивание, поворот или наклон назад. Покой необходим при остром болевом синдроме
- Медикаментозное лечение: противовоспалительные, обезболивающие препараты, миорелаксанты.
- Физиотерапия. При остром болевом синдроме эффективно применение таких процедур как криотерапия или хивамат. Физиотерапия позволяет уменьшить боль и воспаление спинальных структур. После купирования острого периода физиотерапия проводится курсами( ультразвук, электростимуляция, холодный лазер, и др.).
- Корсетирование. Использование корсета возможно при остром болевом синдроме для уменьшения нагрузки на нервные корешки, фасеточные суставы, мышцы поясницы. Но длительность ношения корсета должна быть непродолжительной, так как продолжительная фиксация может привести к атрофии мышц.
- Эпидуральные инъекции стероидов или инъекции в область фасеточных суставов используются для уменьшения воспаления и купирования боли при выраженном корешковом синдроме.
- Мануальная терапия. Манипуляции позволяют улучшить мобильность двигательных сегментов поясничного отделе позвоночника , снять избыточное напряжение мышц . Использование методов мобилизации также помогает модулировать боль.
- Для того чтобы добиться стойкой ремиссии и восстановления функциональности позвоночника и двигательной активности в полном объеме необходимо, чтобы пациент после прохождения курса лечения продолжал самостоятельные занятия, направленные на стабилизацию позвоночника. Программа упражнений должна быть индивидуальной .
- Усиление радикулярной боли
- Признаки усиления раздражения корешка
- Слабость и атрофия мышц
- Недержание или нарушение функции кишечника и мочевого пузыря
- Фиксация позвонков (спондилодез - передний и задний)
- Поясничная ламинэктомия
- Поясничная микродискэктомия
- Ламинотомия
- Трансфораминальныйпоясничный интеркорпоральный спондилодез
- Имплантация кейджа
- Коррекция деформации
Иглорефлексотерапия. Этот метод широко используется в лечении корешкового синдрома в пояснично-крестцовом отделе позвоночника и помогает как снизить симптоматику в остром периоде, так и входит в комплекс реабилитации.
Хирургическое лечение
Оперативные методы лечения корешкового синдрома в пояснично-крестцовом отделе позвоночника необходимы в тех случаях, когда есть устойчивость к консервативному лечению или имеются симптомы, свидетельствующие о выраженной компрессии корешка такие как:
При нарастании симптоматики, может быть показано хирургическое вмешательство, для того чтобы снять компрессию и удалить дегенеративные ткани, которые оказывают воздействие на корешок. Хирургические методы лечения корешкового синдрома в пояснично-крестцовом отделе позвоночника будут зависеть от того, какая структура вызывает компрессию . Как правило, эти методы лечения включают какой-либо способ провести декомпрессию корешка , либо стабилизировать позвоночник.
Некоторые хирургические процедуры, используемые для лечения поясничной радикулопатии:
Прогноз
В большинстве случаев удается лечить корешковый синдром в пояснично-крестцовом отделе позвоночника консервативно (без хирургического вмешательства) и восстановить трудоспособность. Продолжительность лечения может варьироваться от 4 до 12 недель в зависимости от тяжести симптомов. Пациентам обязательно необходимо продолжать в домашних условиях выполнять упражнения для улучшения осанки, а также на растяжение, усиление и стабилизацию. Эти упражнения необходимы для лечения состояния, вызвавшего корешковый синдром.
Читайте также:
