Повреждения гортани и дыхательного горла
Добавил пользователь Дмитрий К. Обновлено: 22.01.2026
Отек слизистой горла возникает при механических повреждениях, ожогах, инфекционных заболеваниях, новообразованиях, воспалительных и гнойных поражениях ЛОР-органов, аллергических реакциях. Проявляется дискомфортом, ощущением инородного тела, затруднениями глотания, болезненностью при глотании и поворотах головы, набуханием, гиперемией слизистой. При поражении гортани отмечаются изменения голоса, сухой кашель, затруднения дыхания. Для диагностики используются данные опроса, физикального и эндоскопического обследования, рентгенографии, лабораторных методик. До уточнения диагноза применяют противоаллергические и противовоспалительные средства.
Почему отекает слизистая горла
Механические повреждения
Отек слизистой горла вследствие травмы наблюдается при повреждении твердыми предметами, кусочками пищи, рыбьими костями. Мелкие инородные тела могут застревать между валиками, дужками, миндалинами в задних отделах ротоглотки. Пациент жалуется на сильную локальную боль, першение, ощущение постороннего предмета. При осмотре выявляются отек, гиперемия пораженной зоны. При глубоко расположенных инородных телах явные визуальные изменения отсутствуют. Если предмет располагается в гортаноглотке, возможно удушье.
Термические ожоги слизистой глотки, как правило, поверхностные. Развиваются при приеме слишком горячей пищи, вдыхании горячего пара во время проведения ингаляций. Отмечается жжение, усиливающееся при глотании. Химические повреждения горла варьируются по степени тяжести, сопровождаются резкой болью, образованием белых либо серых струпов. Кроме того, отек наблюдается после операций в зоне ротоглотки, гортаноглотки.
Инфекционные заболевания
Острые инфекции – одна из самых частых причин отека слизистой горла. Симптом выявляется при следующих патологиях:
- ОРВИ и грипп. Отечность незначительная, появляется на начальных стадиях болезни, сочетается с умеренной гиперемией, слабостью, разбитостью, повышением температуры, болями в мышцах.
- Корь. Признак сильнее выражен у детей, дополняется гиперемией, зернистостью глотки. Возникает одновременно с лихорадкой. Через 3-5 дней состояние улучшается, определяется сыпь на теле.
- Сыпной и брюшной тиф. Отекает не только глотка, но и шея, нижняя часть лица. Возможны точечные кровоизлияния в слизистую. Наблюдаются значительная гипертермия, выраженная интоксикация, сыпь. Состояние тяжелое.
- Скарлатина. Горло отечное, ярко-красное («пылающий зев»), возможно образование участков некротического, фибринозного либо слизисто-гнойного налета. Шейные лимфоузлы увеличиваются, на теле обнаруживается мелкоточечная сыпь.
- Дифтерия. На фоне отека слизистой глотки на миндалинах образуется типичный налет. В тяжелых случаях налеты распространяются на ротоглотку, сочетаются с отечностью подкожной клетчатки над увеличенными шейными лимфоузлами. При токсической форме отек горла настолько выражен, что препятствует дыханию.
Отечность и другие признаки воспалительного поражения слизистой горла, напоминающие локальную симптоматику при ОРВИ, могут определяться на начальной стадии гепатита А, вторичного сифилиса, туберкулеза. Также наблюдаются признаки интоксикации, кожные высыпания, мышечно-суставные боли, другие симптомы.
Воспалительные ЛОР-патологии
Отеком слизистой сопровождаются наиболее распространенные острые и хронические воспалительные заболевания глотки и гортани:
- Тонзиллит. Определяется отечность, гиперемия миндалин, задней стенки глотки, мягкого и твердого неба. На миндалинах образуются локальные поверхностные пленочки, рыхлый налет либо гнойные очаги, напоминающие картину «звездного неба». Температура тела повышена. Хронический тонзиллит проявляется повторными обострениями, которые протекают с более скудной симптоматикой, чем острая ангина.
- Фарингит. При острой форме болезни отек распространяется по всей глотке, при хронической охватывает ее верхний, средний или нижний отдел. Выявляется покраснение. Общее состояние страдает незначительно либо остается удовлетворительным.
- Ларингит. Отек слизистой локализуется в нижних отделах горла, визуально не определяется. Отмечаются першение, царапанье, щекотание, жжение, сухой судорожный кашель, осиплость голоса. Через несколько дней кашель становится влажным. При хроническом ларингите симптоматика сглажена, болезнь протекает волнообразно.

Гнойные осложнения ЛОР-заболеваний
В отличие от неосложненных отоларингологических патологий, для которых характерно диффузное симметричное поражение структур горла, при гнойных осложнениях симптомы чаще выражены с одной стороны. При осмотре определяется локальный очаг, распространенность отека зависит от тяжести процесса. Отечностью горла сопровождаются следующие патологические состояния:
- Паратонзиллярный абсцесс. Отмечается резкая односторонняя боль при глотании, в 10% случаев обнаруживается двухстороннее поражение. Отек быстро нарастает, боль становится разрывающей, иррадиирует в ухо. Из-за отечности, накопления гноя миндалина и язычок могут отклоняться в сторону.
- Заглоточный абсцесс. Симптомы определяются локализацией. Наряду с отеком, болью в горле при расположении гнойника в верхних отделах глотки нарушается носовое дыхание. Абсцессы средних и нижних отделов сопровождаются охриплостью, огрублением голоса, затруднениями дыхания, иногда – удушьем.
- Внутриминдаликовый абсцесс. Чаще наблюдается у взрослых людей, страдающих хроническим тонзиллитом, тяжелыми соматическими заболеваниями. Одна миндалина становится резко болезненной, увеличивается, приобретает шарообразный вид. При холодных абсцессах на фоне лейкемии интенсивные боли отсутствуют.
- Абсцесс корня языка. Отек слизистой оболочки глотки возникает вторично, является реакцией на наличие гнойника в близлежащих тканях. Превалирует резкая боль, гиперемия в зоне корня, увеличение языка.
- Абсцесс надгортанника. Преобладает сильная боль в нижней части горла, ощущение инородного тела, затруднения дыхания, гнусавость голоса. Зона максимального отека располагается в области гортани.
У больных ангиной Людвига воспаление диффузное, начинается в подчелюстном пространстве, переходит на дно полости рта. Оттуда отек распространяется на глотку, что сопровождается нарушением глотания. При вовлечении гортани меняется или исчезает голос. Еще одна разновидность диффузного гнойного воспаления – флегмонозный ларингит. Максимальная отечность и болезненность отмечаются в зоне гортани, возможны потеря речи, острый стеноз гортани.
Аллергические реакции
Отеком слизистой горла сопровождаются многие аллергические реакции. Симптом появляется внезапно, сочетается с першением в горле, заложенностью носа, чиханием, слезотечением, кожным зудом. Чаще всего причиной становится контакт с пыльцой растений, животными или домашней пылью. Особенно ярко данное проявление выражено при отеке Квинке, который дополняется отеком лица, других частей тела, нарушениями речи, свистящим стридорозным дыханием.
Опухоли
При доброкачественных опухолях глотки симптом появляется в случае травматизации образований. Рак глотки сопровождается отечностью тканей при распаде неоплазии и развитии воспаления окружающих тканей. Отек слизистой гортани и глотки может возникать при радиотерапии органов шеи по поводу онкологических поражений гортани, глотки, щитовидной железы, других анатомических образований этой зоны.
Другие причины
Из-за реактивного воспаления на фоне заброса желудочного содержимого отечность горла может наблюдаться при гастроэзофагеальной рефлюксной болезни. Особенно часто симптом обнаруживается в случаях длительного течения болезни с развитием ларингита, ГЭРБ при беременности.
Отечность, першение, гиперемия горла типичны для некоторых острых отравлений с поражением дыхательной системы, в том числе – бериллиоза, токсического отека легких. Признак появляется на начальном этапе, затем присоединяются проявления со стороны бронхолегочной системы, миалгии, гипертермия.
Диагностика
Диагностические мероприятия осуществляет врач-отоларинголог. При выявлении соответствующих показаний пациента направляют на консультацию к аллергологу, онкологу, гастроэнтерологу. План диагностики включает следующие мероприятия:
- Опрос, общий осмотр. Врач уточняет время и обстоятельства появления симптома, выясняет другие жалобы, устанавливает динамику заболевания. В ходе физикального обследования специалист осматривает горло, обращает внимание на специфические признаки: повышение температуры, сыпь, увеличение лимфоузлов, отек других областей тела.
- Экспресс-диагностика. Производится во время консультации, позволяет сократить время на проведение лабораторной диагностики, определить часто встречающиеся инфекции. Может осуществляться стрептатест, тест на грипп. При аллергии выполняются аллергопробы.
- Эндоскопические исследования. В зависимости от имеющейся симптоматики отоларинголог проводит фарингоскопию, прямую или непрямую ларингоскопию, эндоскопию гортани. При инфекционных патологиях и новообразованиях производится забор материала для последующих лабораторных исследований.
- Лабораторные анализы. Наряду с общим анализом крови, подтверждающим наличие воспалительного процесса в организме, чаще всего при отеке слизистой горла выполняется микробиологическое исследование мазка для определения микрофлоры и ее чувствительности к антибиотикам. Биоптаты при подозрении на опухолевые процессы изучают в ходе гистологического либо цитологического исследования.
В некоторых случаях показаны рентгенография носоглотки, гортани или трахеи, рентгенологическое исследование легких. При ГЭРБ производятся эзофагоскопия, гастроскопия. Для выявления специфических инфекций выполняются соответствующие анализы.

Лечение
Помощь до постановки диагноза
При появлении отека следует обеспечить достаточный приток свежего воздуха, комфортную влажность и температуру в помещении, отказаться от приема слишком холодной, слишком горячей, раздражающей слизистую горла пищи и напитков. При отечности инфекционного и воспалительного генеза можно полоскать горло растительными отварами, применять местные средства. При аллергических реакциях необходимо использовать противоаллергические препараты.
Повышение температуры тела, признаки интоксикации являются поводом для обращения к терапевту либо отоларингологу. Самостоятельное проведение антибиотикотерапии запрещено из-за неэффективности этого вида лечения без учета особенностей патологии, возможного развития побочных эффектов и неблагоприятных последствий.
Консервативная терапия
Схема лечения может включать медикаментозные и немедикаментозные методы. При заболеваниях с отеком горла применяются:
- Препараты местного действия. Спреи, леденцы, пастилки, другие местные лекарственные формы с обезболивающим и противовоспалительным действием являются эффективными симптоматическими средствами при вирусных и бактериальных инфекциях, помогают уменьшить отек и дискомфорт в горле.
- Противоаллергические медикаменты. Для быстрого устранения отека горла, других симптомов аллергии используют антигистаминные препараты, стабилизаторы мембран тучных клеток.
- Антибиотики. Антибиотикотерапия показана только при бактериальной природе заболевания, неэффективна при вирусных инфекциях. Вначале назначают средства широкого спектра действия, затем осуществляют коррекцию схемы лечения с учетом антибиотикочувствительности возбудителей, установленной по результатам посева мазка.
- Физиолечение. При болезнях горла назначают ингаляции, УФО, УВЧ, лазеротерапию, ультрафонофорез, лекарственный электрофорез, другие методики.
- Интубация. Необходима при развитии тяжелого отека горла, угрозе асфиксии.
Хирургическое лечение
С учетом особенностей патологии проводятся следующие оперативные вмешательства:
- Механические повреждения: удаление инородных тел, пластические операции после тяжелых ожогов горла.
- Непроходимость дыхательных путей: трахеостомия.
- Тонзиллит: тонзиллэктомия, тонзиллотомия, лакунотомия, криодеструкция небных миндалин.
- Фарингит: радиоволновое туширование, лазерная коагуляция гранул глотки.
- Гнойные осложнения: вскрытие паратонзиллярного, заглоточного, парафарингеального абсцесса, абсцесса надгортанника или корня языка.
- Объемные процессы: удаление папиллом глотки либо гортани, удаление новообразований гортани, ларингэктомия, гемиларингэктомия, ларингофарингэктомия.
После радикальных операций при злокачественных опухолях для восстановления голосовой функции осуществляется установка голосового протеза. Некоторым больным выполняется реконструктивное вмешательство – ларингопластика.
2. Инфекционные болезни и эпидемиология/ Покровский В.И., Пак С.Г., Брико Н.И., Данилкин Б.К. – 2009.
Травмы гортани
Травмы гортани — повреждения гортани, возникающие под прямым или опосредованным воздействием травмирующего фактора, который может действовать как снаружи (наружные травмы гортани), так и изнутри (внутренние травмы гортани). Клиника травмы гортани зависит от ее характера и тяжести. Она может включать дыхательные расстройства, болевой синдром, наружное или внутреннее кровотечение, дисфагию и дисфонию, кашель, кровохарканье, подкожную эмфизему. Травмы гортани диагностируются по данным осмотра и пальпации места повреждения, ларингоскопии, лабораторных анализов, УЗИ, рентгенологических и томографических исследований, оценки функции внешнего дыхания и голосообразования. Травмы гортани нуждаются в обезболивающем, противовоспалительном, антибактериальном, противоотечном лечении. По показаниям проводится инфузионная и противошоковая терапия, хирургические вмешательства.
Общие сведения
Гортань — это часть верхних дыхательных путей, граничащая в своем верхнем отделе с глоткой, а в нижнем отделе с трахеей. Кроме дыхательной функции гортань также отвечает за голосообразование. Рядом с ней расположены другие важные анатомические образования: пищевод, щитовидная железа, позвоночник, крупные сосуды шеи, возвратные нервы и парасимпатические нервные стволы. Травмы гортани могут сочетаться с травмами глотки и трахеи, а также с повреждением расположенных рядом с ней анатомических структур. Такие сочетанные травмы гортани, как правило, приводят к тяжелым нарушениям дыхания, массивной кровопотере, расстройству иннервации жизненно важных центров и могут стать причиной гибели пострадавшего.
Причины
Причинами закрытой тупой травмы гортани могут являться: удар тупого предмета или кулака в шею, автомобильная авария, спортивная травма, попытка удушения. Тупые травмы гортани зачастую сопровождаются переломом ее хрящей и подъязычной кости, отрывом гортани, разрывом голосовых связок. Проникающие травмы гортани связаны с ее пулевыми или ножевыми ранениями. Около 80% пулевых ранений гортани являются сквозными. В большинстве случаев оба пулевых отверстия находятся на шеи, в отдельных случаях одно из отверстий расположено на голове. При слепых ранениях выходное отверстие может быть обнаружено в стенке гортани.
Причиной внутренней травмы гортани часто являются ее повреждения в ходе медицинских манипуляций: интубация трахеи, проведение бронхоскопии и эндоскопической биопсии, искусственная вентиляция легких, бужирование пищевода, удаление инородного тела глотки или гортани и пр. В других случаях травмы гортани обусловлены попаданием в нее инородных тел, имеющих острые края или углы. Ожоговые травмы гортани возникают при вдыхании едких химических веществ или горячего пара.
В отдельных случаях травмы гортани происходят при резком повышении внутригортанного давления во время сильного кашля или крика. Обычно они случаются на фоне предрасполагающих факторов: голосового перенапряжения, нарушения кровоснабжения голосовых связок, гастроэзофагеального рефлюкса.
Классификация
По механизму происхождения отоларингология классифицирует травмы гортани на внутренние и наружные. Внутренние травмы гортани чаще являются изолированными, т. е. поражающими лишь гортань. Наружные травмы гортани зачастую бывают сочетанными и сопровождаются повреждением соседствующих с гортанью анатомических структур.
По характеру повреждающего фактора различают пулевые, резанные, колотые, тупые, химические и термические травмы гортани. По факту проникновения в анатомические образования шеи выделяют проникающие и непроникающие травмы гортани, по факту нарушения целостности кожных покровов — открытые и закрытые. В зависимости от ситуации, в которой были получены травмы гортани, они могут иметь бытовой, производственный или военный характер.
Симптомы травм гортани
Симптоматика травмы гортани зависит от характера и обширности повреждений. Главным симптомом является нарушение дыхательной функции, которое может иметь различную степень. Если дыхательная недостаточность не развилась сразу же после травмы, то она может возникнуть спустя некоторое время в результате нарастания воспалительной инфильтрации, отека или образования гематомы.
Нарушения голоса (дисфония, афония) в той или иной степени возникают при всех травмах гортани и особенно выражены при травмировании области голосовых связок. Повреждения входа в гортань зачастую сопровождаются расстройствами глотания (дисфагией). Болевой синдром может иметь самую различную интенсивность от ощущения дискомфорта до выраженной боли в области гортани. Кашель не всегда сопровождает травмы гортани. Как правило, он возникает при попадании инородного тела в гортань, внутреннем кровотечении или развитии острой воспалительной реакции. При повреждении гортанных нервов отмечается нейропатический парез гортани.
Наружное кровотечение сопровождает наружные травмы гортани. Наибольшая кровопотеря наблюдается при ранении крупных сосудов шеи. Внутренние травмы гортани могут сопровождаться внутренним кровотечением, которое проявляется кровохарканьем. Кроме скрытой кровопотери, внутреннее кровотечение опасно аспирацией крови в легкие и возникновением аспирационной пневмонии, а также образованием гематом, уменьшающих просвет гортани.
Наличие подкожной эмфиземы в области шеи говорит о проникающем характере травмы гортани. Эмфизема способна быстро распространяться на область средостения и подкожной клетчатки в области груди. Изменение формы шеи в результате инфильтрации свидетельствует о тяжелом течении посттравматического периода.
Травмы гортани могут привести к гибели пострадавшего от травматического шока, инфекционных осложнений (пневмонии, хондроперихондрита гортани, флегмоны шеи, гнойного медиастинита), асфиксии. Асфиксия может быть вызвана острым стенозом гортани, развившемся в результате ее рефлекторного спазма, посттравматического отека или попадания в гортань инородного тела.
Травмы гортани диагностируются травматологом, в случае внутреннего характера повреждений гортани пострадавшие могут обращаться к отоларингологу. Диагностика травмы гортани включает осмотр и пальпацию места повреждения, оценку тяжести состояния пострадавшего и характера полученных повреждений, зондирование раневого канала. Проводятся общеклинические исследования крови и мочи, анализ газового состава крови и КОС, бакпосев отделяемого из раны.
При внутренних повреждениях гортани проводится ларингоскопия. Она может выявить царапины и разрывы слизистой оболочки гортани, подслизистые кровоизлияния, ожоги, внутреннее кровотечение, прободение стенки гортани, нахождение в ее полости инородного тела. Отрыв гортани от подъязычной кости диагностируется по следующим ларингоскопическим признакам: удлинение надгортанника, повышенная подвижность его свободного края, более низкое местонахождение голосовой щели.
Оценка распространенности повреждений, состояния соседствующих с гортанью органов и посттравматических осложнений осуществляется путем рентгенографии и МСКТ гортани, рентгенографии позвоночника в шейном отделе, рентгенографии пищевода с контрастированием, УЗИ щитовидной железы, УЗИ и МРТ тканей шеи, рентгенографии легких, исследования внешнего дыхания. При отсутствии серьезных повреждений или в восстановительном периоде проводится исследование голосообразования (фонетография, стробоскопия, электроглоттография).
Лечение травм гортани
Пострадавшие с повреждениями гортани нуждаются в первую очередь в противошоковых мероприятиях, остановке кровотечения, восстановлении проходимости дыхательных путей и коррекции дыхательных нарушений. Пациента укладывают на кровать с приподнятой головой. Производится иммобилизация шеи, масочная вентиляция и кислородотерапия. Рекомендован двигательные и голосовой покой. Питание пострадавшего осуществляется через назогастральный зонд.
Медикаментозное лечение травмы гортани заключается в антибактериальной, дезинтоксикационной, инфузионной, обезболивающей, противовоспалительной и противоотечной терапии. Хороший эффект наблюдается при применении антибактериальных препаратов и глюкокортикостероидов в виде лекарственных ингаляций. Хирургическое лечение травмы гортани показано при переломах ее хрящей со смещением, стенозе, нарастающей эмфиземе, профузном кровотечении, нарушении скелета гортани, обширных повреждениях. В соответствии с показаниями хирургическим путем производят первичную обработку раны, удаление инородного тела гортани, удаление гематомы, трахеостомию, перевязку наружной сонной артерии, ларингопексию (подшивание гортани к подъязычной кости), резекцию гортани, хордэктомию, реконструктивные вмешательства, протезирование и пластику гортани. В периоде реконвалесценции пациенты, перенесшие травмы гортани, посещают занятия с врачом-фониатором, направленные на восстановление голосовой функции.
Травмы глотки
Травмы глотки — наружные и внутренние повреждения глотки, которые возникают при ударе, ранении огнестрельным оружием, тупым или острым предметом, химическом и термическом воздействии. Травмы глотки могут сопровождаться нарушением глотания и голосовой функции, дыхательными расстройствами, парезами гортани, массивным кровотечением, ликвореей из носа, подкожной эмфиземой шеи. Возможно сочетание травмы глотки с повреждением позвоночника и спинного мозга, околоносовых пазух, решетчатой кости. Основу диагностики травм глотки составляют рентгенологические и эндоскопические исследования, анализ голосообразующей функции, бактериологическое исследование мазка из зева. Лечение травм глотки включает остановку кровотечения, обезболивание, противошоковые и инфузионные мероприятия, противоотечную и противовоспалительную терапию, антибактериальное и дезинтоксикационное лечение; при необходимости проводятся хирургические вмешательства.
Травмы глотки включают разрывы ее стенок, контузии и сдавление тканей глотки, переломы подъязычной кости, осколочно-пулевые и режуще-колючие ранения, термические ожоги горячим паром и химические ожоги, любые механические повреждения глотки изнутри от царапины до полного прободения стенки. Травмы глотки могут быть обусловлены воздействием повреждающего фактора снаружи через ткани шеи или его проникновением внутрь глотки через ротовую полость или нос.
С участием глотки осуществляются две жизненно необходимые функции организма — дыхательная и питательная. Рядом с глоткой в шее расположены крупные нервные стволы (симпатические стволы и ганглии, блуждающий нерв), шейный отдел позвоночника, пищевод и магистральные сосуды (сонные артерии). Поэтому травмы глотки могут приводить к серьезным последствиям и без оказания медицинской помощи стать причиной летального исхода.
Классификация травм глотки
Все травмы глотки в отоларингологии разделяются на 2 большие группы: наружные и внутренние.
- Наружные ранения глотки чаще происходят в военное время. Они опасны массивным наружным кровотечением и инфицированием. Последнее может привести к развитию гнойных процессов в мягких тканях (заглоточному абсцессу, парафарингеальному абсцессу, флегмоне). Распространяясь по межмышечным пространствам шеи, гнойное воспаление может дойти до средостения и вызвать медиастинит.
- Внутренние травмы глотки обычно вызваны попаданием в нее инородного тела, химического вещества, горячей жидкости или пара. Как правило, они и имеют локальный характер, ограничиваются слизистой оболочкой и не настолько опасны, как наружные ранения глотки. Однако в некоторых случаях внутренние травмы глотки бывают настолько глубокими, что вызывают ее прободение. Внутренние травмы глотки могут являться осложнением некоторых медицинских манипуляций: бужирования пищевода, удаления инородного тела глотки или гортани и пр.
В зависимости от того, каким фактором была вызвана травма глотки, выделяют тупые травмы, химические и термические ожоги, колото-резанные и огнестрельные ранения, травмирование инородным телом глотки. По расположению различают травмы носоглотки, ротоглотки и гортаноглотки. Кроме того, травмы глотки классифицируют на бытовые, производственные и полученные в военное время.
Выделяют также сочетанные травмы глотки, представляющие собой повреждение глотки и расположенных рядом с ней анатомических образований, и комбинированные травмы глотки, возникающие в результате воздействия сразу нескольких повреждающих факторов. Сочетанными являются наружные травмы глотки, поскольку прежде, чем травмировать глотку, повреждающий фактор проходит через мягкие ткани шеи или лица.
Симптомы травм глотки
Основными признаками травм глотки являются: наличие раневого отверстия; кровотечение из раны, рта или носа (при травмах носоглотки); выраженный болевой синдром; нарушение голосообразования (при сочетании с травмами гортани) и глотания; расстройство дыхания, которое может быть вызвано переломом подъязычной кости, повреждением мышц глотки, западением языка. Для травм глотки характерно пузырение крови, происходящее в раневом канале, когда пострадавший пытается сделать выдох при зажатом носе и закрытом рте. Узкий раневой канал и развитие отека гортаноглотки могут привести к появлению подкожной эмфиземы. Посттравматический отек гортаноглотки может стать причиной острого стеноза гортани.
Травмы глотки могут сопровождаться повреждением расположенных рядом с ней нервных стволов, в результате чего возможно возникновение парезов гортани, нарушений артикуляции, афагии и даже остановка дыхания. Травмы носоглотки могут сочетаться с повреждениями решетчатой кости, лобной и клиновидной пазух носа. При подобных травмах глотки зачастую отмечается профузное носовое кровотечение, вытекание ликвора из носа, потеря сознания, коматозное состояние. Сочетание травм глотки со позвоночно-спинномозговой травмой в шейном отделе в подавляющем большинстве случаев приводят к быстрому смертельному исходу.
Летальный исход травмы глотки может быть обусловлен обильной кровопотерей, механической асфиксией, рефлекторной остановкой дыхания, травматическим шоком. Если этого не произошло и пострадавший выжил, то в последующем периоде ему может угрожать гибель от инфекционных осложнений (флегмоны шеи, нисходящего медиастинита, перихондрита гортани, сепсиса) и аррозивного кровотечения. Травмы носоглотки часто осложняются развитием евстахиита или гемотимпанума, приводящих в последствие к острому среднему отиту и развитию тугоухости.
Диагностика травм глотки
Диагностикой наружных травм глотки занимаются преимущественно травматологи. При этом важное значение имеют осмотр раны и раневого канала, определение характера ранения (проникающее или непроникающее), объективная оценка степени тяжести состояния пострадавшего.
В диагностике наружных травм глотки для определения их характера и степени повреждений могут применяться рентгенологические исследования и компьютерная томография глотки, МРТ и УЗИ мягких тканей шеи, рентгенография позвоночника, КТ околоносовых пазух и КТ черепа. В неотложных случаях диагностика травмы глотки производится интраоперационно.
Пациенты с бытовыми внутренними травмами чаще обращаются к отоларингологу. С диагностической целью им проводят фарингоскопию, риноскопию и ларингоскопию, бакпосев материала из глотки, исследование голосовой функции (стробоскопию, фонетографию, электроглоттографию).
Лечение травм глотки
Первая помощь при травмах глотки заключается в остановке кровотечения и восстановлении прохождения воздуха в дыхательные пути. Остановить кровотечение можно путем пальцевого прижатия сонной артерии и наложения специальной давящей повязки. Восстановление дыхания необходимо при асфиксии и производится путем трахеотомии. Дальнейшие мероприятия по лечению травмы глотки проводятся после госпитализации пострадавшего.
В стационарных условиях осуществляется ревизия раны и ее первичная хирургическая обработка, противошоковые мероприятия, эндоскопическое удаление инородных тел глотки. С профилактической целью пострадавшему с травмой глотки вводят противостолбнячную сыворотку.
При обильном носовом кровотечении делают заднюю тампонаду носа. Если травма глотки сопровождается профузным кровотечением, показана перевязка наружной сонной артерии. При нарушениях дыхания с угрозой асфиксии и при расстройствах глотания, которые сопровождаются опасностью попадания пищи и крови в дыхательные пути с развитием аспирационной пневмонии, прибегают к трахеостомии. Питание пациентов с нарушениями глотания производят через вводимый через нос желудочный зонд.
В зависимости от характера травмы глотки и состояния пациента проводится комбинированная медикаментозная терапия, включающая обезболивающие и противовоспалительные препараты, антибиотикотерапию, противоотечное и дезинтоксикационное лечение, трансфузионные мероприятия. Значительные травмы глотки могут потребовать ее последующего восстановления путем хирургической реконструкции или пластики.
Наружная закрытая травма гортани
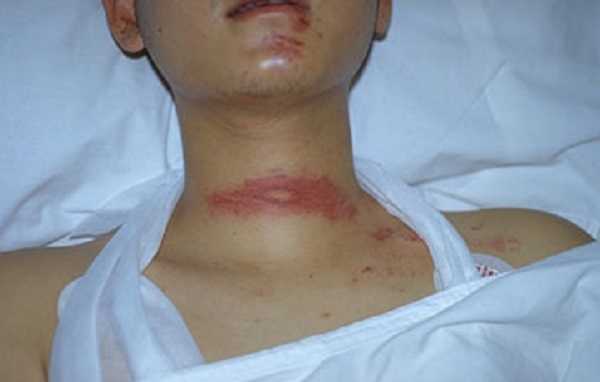
К наружным закрытым травмам гортани относят ушибы, ушибы гортани, сдавливания гортани, перелом подъязычной кости и хрящей гортани, отрыв гортани от трахеи. Чаще всего это бытовые или производственные травмы. При таких травмах на коже шеи можно увидеть ссадины и кровоизлияния. Наружные закрытые травмы характеризуются как серьёзные, и требуют профессиональной медицинской помощи.
Причины возникновения и течение болезни
Среди наружных травм гортани следует выделить ушибы гортани, сдавливания гортани, перелом подъязычной кости и хрящей гортани, отрыв гортани от трахеи. Чаще всего такие травмы случаются в быту, но иногда происходят и на производстве. В момент получения закрытой травмы гортани пострадавший испытывает болевой шок, который возникает как следствие рефлекторного воздействия на сосудисто-нервный пучок, расположенный в области шеи. Кроме того, при проглатывании слюны возникает резкая боль в области шеи. В некоторых случаях происходят кровоизлияния в мягкие ткани гортани. Бывает и так, что травма сопровождается параличом гортанных нервов, что становится причиной неподвижности обеих половин гортани.
Перелом хрящей гортани относят к особо тяжелым травмам. Чаще остальных страдает щитовидный хрящ, потому что он ближе всего расположен к передней поверхности гортани. Если возникает перелом перстневого хряща, то практически происходит нарушение каркаса гортани и наблюдается сужение просвета гортани в области голосовой щели, что сразу провоцирует острыйстеноз гортани. Переломы хрящей очень часто сопровождаются внутригортанными кровотечениями и эмфиземой подкожной клетчатки. При этом происходит изменение конфигурации шеи, её контуры сглаживаются. При проведении пальпации наблюдается локальная болезненность и крепитация (характерный хрустящий звук). Воздух может распространиться в средостение, что может вызвать развитие пневмомедиастинума (скопление воздуха в клетчатке) или пневмоторакса (скопление воздуха в плевральной полости). В таком случае состояние больного резко ухудшается и требует срочной медицинской помощи.
Отрыв трахеи в месте её крепления к гортани или в области бифуркации (раздвоения) трахеи является очень тяжелой травмой и представляет серьёзную угрозу жизни. В случае такой травмы возникают нарушения дыхания и быстро нарастают проявления стеноза гортани (сужения просвета). Подкожная эмфизема шеи возникает практически мгновенно и увеличивает объем шеи, потом они переходят на лицо, верхние конечности и грудь. Лицо приобретает одутловатость, глазные щели сильно суживаются. Пострадавший ведет себя крайне беспокойно, у него наблюдается приступообразный кашель, который сопровождается кровохарканьем. Кровь при этом алая и пенистая. В некоторых случаях происходит отрыв гортани от подъязычной кости и надгортанника.
Клиническая картина
При таких травмах на коже шеи можно увидеть ссадины и кровоизлияния. При подкожной эмфиземе контуры шеи сглаживаются, при проведении пальпации определяется наличие переломов хрящей (крепитация отломков).
При эндоларингеальном осмотре гортани наблюдается гематома, которая выглядит как припухлость сине-багрового цвета. Она суживает просвет голосовой щели, что вызывает стеноз гортани. В случае поражения нижнегортанного нерва наблюдается ограничение или полная неподвижность одной из половинок гортани. В случае сочетанных травм и переломе подъязычной кости отмечается неподвижность надгортанника и западение языка, затруднения при открывании рта и движениях языком. В случае если происходит отрыв гортани от подъязычной кости, то нарушается дыхание, пища проникает в дыхательные пути, нарастают проявления стеноза гортани.
В случае травмы гортани при проведении рентгенологического исследования наблюдается сужение просвета гортани, которое возникло из-за нарушения целостности скелета. Учитывая эту характерную картину, а также проанализировав данные наружного осмотра шеи и внутреннего осмотра гортани, а также данные анамнеза заболевания и травмы, ставят диагноз наружной закрытой травмы гортани.
При получении наружной закрытой травмы гортани пострадавшего немедленно госпитализируют в лор отделение и проводят все необходимые противошоковые мероприятия. В случае необходимости принимаются меры к восстановлению дыхания и остановке кровотечения.
Прогноз
Прогноз достаточно серьезный. В случае перелома хрящей может возникнуть удушье, сильное кровотечение, а также разиться эмфизема средостения.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Травмы трахеи
Чаще всего травмы трахеи возникают при механическом ударе в область шеи. Иногда трахея повреждается при хирургических манипуляциях, а также при попадании инородного тела, термическом или химическом ожоге. При изолированной травме трахеи прогноз благоприятный. Наиболее опасны травмы, когда также задеты другие органы, например, пищевод.
Травмы трахеи встречаются значительно реже, чем травмы гортани. Чаще всего такие повреждения возникают при механическом ударе в область шеи: ударе кулаком или каким-либо предметом, попытке удушения, аварии на транспорте, тупом ударе в области грудной клетки. Внутренние травмы трахеи случаются при продолжительной легочной вентиляции или интубации (введение специальной трубки при удушье). Иногда трахея повреждается при хирургических манипуляциях, а также при попадании инородного тела, термическом или химическом ожоге. Бывают следующие виды повреждения трахеи:
- Открытые и закрытые;
- По месту расположения – повреждения шейного и грудного отдела;
- Проникающие и непроникающие, в зависимости от прободения стенки трахеи;
- Колотые, резанные, огнестрельные.
Если травма случается в пространстве, которое заключено между грудиной и перстневидным хрящом, то очень высок риск повреждения трахеи и лёгких, которые могут сопровождаться кровотечением из поврежденных сосудов.
Одним из важных признаков травмы трахеи является подкожная эмфизема шеи, которая возникает при закрытых травмах, быстро развивается и может занимать достаточно обширную площадь. Ещё один важный симптом – кровотечение. Оно может быть внутренним или наружным и сопровождается постоянным кашлем, кровохарканьем и клокочущим дыханием. При таких повреждениях затруднения дыхания очень незначительны.
В случае если происходит одновременное ранение пищевода и трахеи, то нарушается глотание, через образовавшуюся рану выделяется слюна и пища. При ранении трахеи под голосовыми складками может возникнуть афония (отсутствие звуковой речи, только шёпот). При эндоскопическом и наружном осмотре гортани и трахеи устанавливают характер нанесенных повреждений. В некоторых случаях вместе с ранениями гортани и трахеи наблюдается повреждение нижнего гортанного нерва. В этом случае половина гортани теряет свою подвижность.
Если на шее имеется рана, через которую выделяется воздух и вспененная кровь, то никаких сомнений, что это ранение трахеи не возникает. А вот закрытые травмы могут вызывать сложности при диагностике. В этом случае проводят трахеобронхоскопию (один из видов эндокопического исследования, в основном под местной анестезией). При подозрении на ранение пищевода назначают проведение рентгеноскопии.
Пациенты с ранениями трахеи подлежат немедленной госпитализации. Принимаются меры к остановке кровотечения, в случае серьезных затруднений дыхания проводят срочную трахеотомию (рассечение трахеи).
Если одновременно происходит ранение соседних органов, прогноз серьезный. Наибольшую опасность представляют ранения пищевода и проникновение инфекции в грудную полость, потому что возникает реальная опасность возникновения медиастенита (воспаления клетчатки средостения). При изолированной травме трахеи прогноз более благоприятный.
Читайте также:
- Оценка торакопластики. Течение торакопластики
- Лучевые признаки смешанной герминогенной опухоли, эмбрионального рака, полиэмбриомы яичника
- Психоневроз при ревматизме сердца. Кортикальные влияния на сердце
- Гипертензивное внутричерепное кровоизлияние на КТ, МРТ
- Проникновение и распределение гентамицина в глазах
