Повреждения мочевого пузыря при лапароскопии. Диагностика и лечение
Добавил пользователь Дмитрий К. Обновлено: 28.01.2026
Повреждения мочеточника и мочевого пузыря во время операции
С учетом того, что половые органы и мочевые пути анатомически тесно взаимосвязаны, даже самый опытный хирург может повредить мочеточник и мочевой пузырь. Конечно, до начала радикальной или расширенной операции при злокачественных новообразованиях половых органов важно распознать основные структуры мочевыводящего тракта.
Диагностическая операция в забрюшинном пространстве и вскрытие латеральных забрюшинных пространств (параректального и околопузырного) способствуют распознаванию мочеточника и латеральных полостей. Если необходима резекция медиальной брюшины таза, мочеточник должен быть мобилизован латерально (уретролизис). Такое выделение мочеточника может простираться через всю полость таза по направлению к мочевому пузырю, но, дойдя до маточной артерии, пересекающей мочеточник, используют технологии, как при радикальной гистерэктомии II или III типа.
Распознать мочевой пузырь, как правило, довольно легко; однако иногда вследствие анатомической деформации при распространенном злокачественном новообразовании в результате ЛТ или обширного спаечного процесса после предшествующей операции мочевой пузырь трудно найти.
Для распознавания мочевого пузыря используют ретроградный метод его наполнения через баллонный катетер Фоли. Растяжение мочевого пузыря облегчает диссекцию матки или опухоли мочевого пузыря. Открытие позадилобкового пространства (пространства Ретциуса) и околопузырного пространства также способствует распознаванию и защите мочевого пузыря.
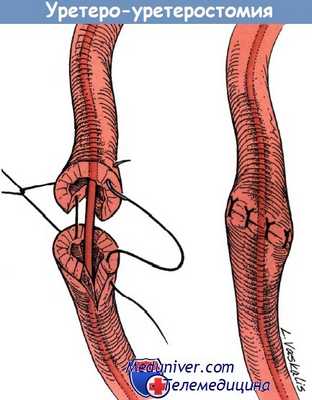
При повреждение мочеточника на уровне верхней границы входа в таз при выполнении уретероуретеростомии используют прерывистый шов 4-0 из рассасывающегося шовного материала.
Создают анастомоз над мочеточниковым стентом и проводят аспирационный дренаж.
Повреждение мочевого пузыря, как правило, легко корректировать во время операции. Рассечение в верхушке мочевого пузыря необходимо ушить двухрядным швом, используя тонкий рассасывающийся шовный материал (3-0 или 2-0). Для заживления мочевого пузыря необходим пассивный дренаж через баллонный катетер Фоли в течение 5 дней.
При цистотомии существует высокий риск формирования свища и окклюзии мочеточника; эти осложнения иногда трудно распознать. При подозрении на повреждение мочевого пузыря он должен быть заполнен стерильным раствором индигокармина ретроградно.
Если повреждено основание мочевого пузыря, важно определить расположение устьев мочеточников. Это можно сделать при цистоскопии или при вскрытии верхушки мочевого пузыря и непосредственной визуализации устьев мочеточников. С этой целью можно также в/в ввести индигокармин. Ушивание мочевого пузыря проводят двухрядным швом, используя тонкий рассасывающийся шовный материал.
Если цистотомия произошла рядом е устьем мочеточников, необходимо осторожно ввести ретроградный стент, чтобы убедиться в отсутствии окклюзии или сужения. Если органы таза были предварительно облучены, мы рекомендуем установить J-образный сальниковый лоскут между мочевым пузырем и сводом влагалища, чтобы обеспечить кровоснабжение этой области. Для дренирования следует оставить баллонный катетер Фоли в течение нескольких недель; перед удалением катетера необходимо выполнить цистографию.
Повреждение мочеточника устраняется несколькими методами в зависимости от его локализации и объема. Повреждение мочеточника выше верхней границы входа в таз обычно ликвидируется плотным анастомозом через уретральный стент. Повреждения ниже верхней границы входа в таз устраняется уретероцистонеостомией с помощью подшивания к поясничной мышце или пластикой мочеточника по методу Боари. Для предотвращения мочевого затека необходимо установить в тазовой полости закрытую дренажную трубку.
При подозрении на повреждение мочеточника необходимо в/в введение индигокармина, чтобы выявить подтекание окрашенной мочи. Если место повреждения мочеточника смято зажимом или лигатурой, установка двойного J-стента на 6 нед., как правило, позволяет восстановить поврежденный мочеточник и предупредить сужение его просвета.
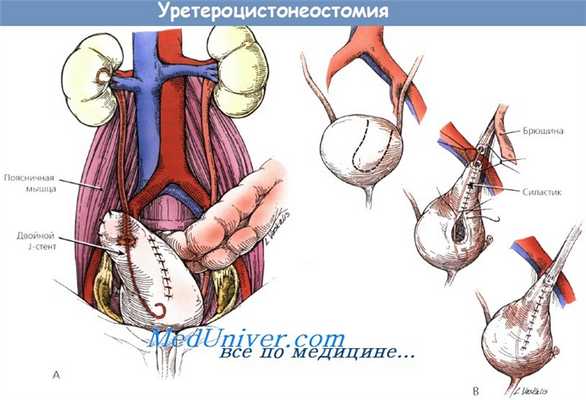
(А) Уретероцистонеостомия с помощью подшивания к поясничной мышце.
Мочевой пузырь мобилизуют и подшивают к поясничной мышце рядом с местом планируемого уретеровезикального анастомоза.
(В) Пластика мочеточника по методу Боари.
Пласт, сформированный из верхушки мочевого пузыря, сворачивают в трубку для замены дистального отдела мочеточника и присоединяют к проксимальному отделу мочеточника с помощью анастомоза.
Необходима закрытая вакуум-аспирация.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Повреждения мочевого пузыря при лапароскопии. Диагностика и лечение
Электрохирургические травмы при лапароскопии. Электрокаутеризация
Применение электрохирургии во время лапароскопии может вызывать своеобразные осложнения, многие из которых трудно выявить во время операции. Несмотря на то что понимание электрофизических процессов в применении к лапароскопической электрохирургии возросло, продолжают возникать осложнения, связанные с электрохирургией. Специальное обучение электрохирургии для лапароскопистов организуют редко. В отличие от использования медицинских лазеров, лишь немногие медицинские учреждения требуют прохождения курсов безопасной электрохирургии или аттестации.
Некоторые гинекологи неправильно используют определение «электрокаутеризация» по отношению к электрохирургии. Понятие «электрокаутеризация» используют применительно к нагретой проволоке для каутеризации ткани, и на сегодняшней день редко применяют при лапароскопии. Электрохирургия использует переменный ток для коагуляции, обезвоживания или вапоризации ткани. Этот переменный ток проходит по телу пациентки, включается в один из двух видов кругооборотов, в зависимости от применения монополярной или биполярной электрохирургии.
Энергическая частота. При электрохирургии ток частотой 60 Гц переходит в переменный с частотой более 200 000 Гц, что соответствует радиодиапазону. Необходимо свести к минимуму раздражение нервов и мышц, которое происходит при частоте ниже 100 000 Гц. При такой частоте электрохирургическая энергия проходит через организм пациентки с минимальным нервно-мышечным раздражением и без риска электротравмы.
Тканевые эффекты. Формы волны: разрез в сравнении с коагуляцией. На тканевые эффекты электрохирургии оказывают влияние многочисленные факторы.
Электрохирургические генераторы могут вырабатывать две разные формы сигнала, которые различаются величиной теплоотдачи. Эта величина определяет, будет ткань вапоризироваться или коагулироваться: высокая температура вызывает вапоризацию, низкая — коагуляцию. Непрерывные формы сигнала, именуемые током рассечения, быстро вырабатывают тепло, поэтому вапоризируют и рассекают ткань. Недостаток тока данного типа состоит в том, что он не вполне эффективно герметизирует сосуды. Ток рассечения ведет клетки к вапоризации при точке кипения (100 °С) без повышения температуры ткани до высокого уровня, в результате чего сводится к минимуму латеральное термическое распределение.

Прерывистые формы сигнала, называемые коагуляционным током, вырабатывают меньше теплоты. Длительность импульсов уменьшается, однако увеличивается максимальное действующее напряжение. Коагуляционный ток герметизирует сосуды путем выработки коагулята, поэтому его применяют для гемостаза.
Смешанный ток — модификация коэффициента заполнения, при которой длительность импульса увеличивается, а время между импульсами тока уменьшается по сравнению с коагуляционным током. Результирующий ток можно использовать как для разрезов, так и для коагуляции, в зависимости от длительности импульсов и промежутков между импульсами тока.
Настройка мощности. Ясно, что мощность влияет на тканевые эффекты. Электрохирургическая настройка мощности обычно проводится в пределах от 10 до 60 Вт. Важно знать нормативы установки полезной мощности для выполняемой электрохирургической задачи на соответствующем оборудовании. Необходимость устанавливать значительно более высокую мощность, чем обычно, для достижения желаемого клинического эффекта может оказаться сигналом о технической неисправности. Установка высокой мощности на неисправном оборудовании может привести к травме пациентки.
Размер электрода. Уменьшение поверхности электрода приводит к более высокой концентрации тока. Соотношение между величиной электрода и устанавливаемой мощностью известно как плотность тока. Следовательно, при меньшей площади электрода можно достичь такого же тканевого эффекта при установке меньшей мощности. Это также является причиной того, что пациентка не получит ожог на месте пластины возвратного электрода, и объясняет, почему контакт электрода с металлическим ретрактором, который находится в тесном контакте с пациенткой, редко ведет к повреждению тканей.
Время. При любой установленной мощности и величине электрода при длительном контакте с электрическим током будет вырабатываться значительное количество тепла, что приведет к полному обезвоживанию ткани. Усиленное образование тепла и повышение температуры увеличивает протяженность теплового повреждения прилежащей ткани, называемого латеральным термическим распределением.
Искра в сравнении с контактом. В зависимости от способа использования электрода можно определить, произойдет вапоризация или коагуляция. Искра от электрода, несколько отодвигаемого от поверхности ткани, дает очень высокую плотность тока и выделение тепла, что идеально подходит для разреза. Введение электрода в прямое соприкосновение с тканью уменьшает плотность тока, поэтому лучше подходит для гемостаза.
Тип ткани. Плотность и электросопротивление тканей широко варьируют. Подкожная клетчатка хорошо проводит ток и быстро режется. Фиброзная ткань плохо проводит ток и режется медленно. Большинство других тканей находится в промежутке между этими двумя противоположностями. Струп, образующийся как на ткани, так и на электроде во время коагуляции, имеет очень высокое сопротивление и должен быть удален для достижения должного эффекта от электрохирургического вмешательства.
Повреждения мочевого пузыря во время установки лапароскопических портов происходят относительно редко и обычно связаны с введением основного троакара при наличии растянутого мочевого пузыря или с введением срединного надлобкового троакара у пациентки, а купол мочевого пузыря растягивается в краниальном направлении, что может быть связано с ранее перенесенной операцией.
Дренирование мочевого пузыря катетером до установки основного троакара может снизить риск повреждения пузыря троакаром. Женщинам, ранее перенесшим хирургические операции на нижней части брюшной полости, по-видимому, лучше всего осторожно установить надлобковый троакар над любым из предыдущих перпендикулярных кожных разрезов. У всех пациенток перед установкой надлобкового троакара следует попытаться лапароскопически визуализировать верхнюю границу мочевого пузыря. Если верхнюю границу мочевого пузыря не удается визуализировать, мочевой пузырь можно наполнить 300 мл стерильного изотонического раствора натрия хлорида для лучшего определения его границ.
Альтернативный подход заключается в использовании латерального порта вместо срединной надлобковой локализации, несмотря на то что снижение риска травмы мочевого пузыря может компенсироваться повышенным риском повреждения сосудов.
Операционные повреждения мочевого пузыря
Количество травм мочевого пузыря, связанных с оперативной лапароскопией, значительно увеличилось и достигло 1 на 300 наблюдений. Самой распространенной причиной повреждения мочевого пузыря бывает, по-видимому, электрохирургическая диссекция вблизи мочевого пузыря. Большинство этих повреждений происходит при лапароскопической вагинальной гистерэктомии или иммобилизации шейки пузыря, с известным риском повреждения мочевого пузыря, составляющим 2,8 и 1,9% соответственно. Резекция очагов эндометриоза, облитерирующих переднее дагласово пространство, также представляет собой фактор риска.
Диагностика повреждения мочевого пузыря
Лапароскопические травмы мочевого пузыря часто трудно распознать во время операции. Заметная утечка мочи во время повреждения маловероятна у пациенток с установленным катетером Фолея. Распространенный признак травмы мочевого пузыря — значительное кровотечение из надлобкового порта, установленного по относительно бессосудистой срединной линии. Выраженная гематурия указывает на глубокое повреждение. Редкий, но патогномоничный признак травмы мочевого пузыря во время лапароскопии — выделение углекислого газа через катетер Фолея.
Если возникло подозрение на травму мочевого пузыря при лапароскопии, можно через мочеточниковый катетер ввести раствор индигокармина для выявления незначительных утечек. Цистоскопию или (реже) целенаправленную цистотомию можно использовать для осмотра слизистой оболочки мочевого пузыря (в сомнительных случаях), определения протяженности известного повреждения или подтверждения того, что нет поражения мочеточника.
Послеоперационная диагностика повреждения мочевого пузыря может быть также затруднена. Если через несколько дней после лапароскопии у пациентки возникает выраженная симптоматика со стороны брюшной полости, нужно принимать во внимание возможность скрытого повреждения мочевого пузыря. Это осложнение необходимо учитывать при дифференциальной диагностике в случае болезненного мочеиспускания и микрогематурии. Повышение концентрации азота мочевины крови и креатинина в сыворотке крови предполагает возможность утечки мочи в брюшную полость со всасыванием ее через брюшину. Дренаж через надлобковый надрез может быть проверен путем введения раствора индигокармина в мочевой пузырь.
Если травма мочевого пузыря диагностирована в послеоперационном периоде, показана ретроградная цистография для определения протяженности повреждения. Если назначено хирургическое вмешательство ввиду симптомов раздражения брюшины неясной причины, перед лапаротомией может быть целесообразным проведение цистоскопии для определения лучшего варианта хирургического доступа.
Лечение повреждений мочевого пузыря
Для лечения небольших, неосложненных и изолированных повреждений верхней стенки мочевого пузыря бывает достаточно введения дренажного катетера. Ретроградную цистографию проводят после 10 дней непрерывного дренирования. С помощью этого исследования подтверждают самоизлечение, наступающее у 85% больных, имеющих незначительные повреждения. Оперативное восстановление может оказаться необходимым, если с помощью катетера Фолея не удается обеспечить достаточный дренаж мочевого пузыря ввиду наличия сгустков крови и в случаях постоянного просачивания крови.
Первичное хирургическое ушивание необходимо при крупных повреждениях и таких, которые касаются определенных сегментов мочевого пузыря, включая мочепузырный треугольник, особенно если присутствует риск сопутствующего повреждения уретры или мочеточника. Закрытие раны выполняют путем наложения герметичного многорядного шва с использованием рассасывающегося материала. Лапароскопическое ушивание возможно в случае небольшого повреждения при наличии адекватной хирургической ревизии и своевременного обнаружения повреждения, то есть до того как пострадали мочеточник и шейка пузыря.
Повреждения мочеточников при лапароскопии
Повреждения мочеточника происходят приблизительно во время 1% лапароскопии. Наибольший риск характерен для лапароскопической вагинальной гистерэктомии, которая становится самой распространенной лапароскопической операцией и причиной травм мочеточника, обычно связанных с электрохирургией.
Травма мочевого пузыря
Травма мочевого пузыря — это нарушение целостности стенки органа, вызванное механической травмой, воздействием химических веществ, редко – давлением мочи при некоторых заболеваниях. Проявляется болью в животе, припухлостью и синюшностью кожи над лоном, учащенными ложными позывами к мочеиспусканию, снижением или отсутствием диуреза, макрогематурией, подтеканием мочи из раневого отверстия, нарастанием симптоматики травматического шока. Диагностируется с помощью ретроградной цистографии, катетеризации, УЗИ, КТ, МРТ мочевого пузыря, общего анализа мочи, лапароскопии. В легких случаях возможно консервативное ведение с установкой катетера, при внутрибрюшинных и крупных внебрюшинных разрывах выполняется реконструктивная пластика органа.
МКБ-10
Общие сведения
Пик травматизации наблюдается в 21-50-летнем возрасте, около 75% пострадавших — мужчины. Особенностью травм является преимущественно сочетанный характер поражения (в 100% открытых ранений и в 85% тупых травм кроме мочевого пузыря повреждаются кости таза, позвоночник, другие органы). Актуальность своевременной диагностики и экстренных лечебных мероприятий обусловлена неблагоприятным прогнозом – в соответствии с оценочными шкалами 31,4% пострадавших относятся к категории тяжелых, 49,2% — крайне тяжелых больных, уровень смертности превышает 25%.
Причины
У большинства пациентов травматическое повреждение мочевого пузыря связано с воздействием на его стенку внешних механических факторов различного происхождения. В редких случаях травма обусловлена влиянием агрессивных химических веществ, инсталлированных в мочевой пузырь, или наличием заболеваний, препятствующих мочеиспусканию. Причинами травм являются:
- Дорожно-транспортные происшествия. Более чем в четверти случаев мочевой пузырь травмируется во время ДТП. Повреждение возникает при прямом ударе в проекцию органа, сильном сдавлении в транспортном средстве, ранении осколками тазовых костей, конструктивными элементами автомобиля, предметами окружающей среды.
- Ятрогенные факторы. 22-23% пациентов получают травму во время медицинских манипуляций. Стенка органа может повреждаться при его катетеризации, бужировании уретры, выполнении операций — трансуретральных вмешательств, кесарева сечения, экстирпации матки, миомэктомии, аденомэктомии, резекции толстой кишки и др.
- Бытовой и производственный травматизм. В 10% случаев повреждение происходит из-за падения с высоты на твердый предмет. При наличии предпосылок (переполнении мочой, рубцовых изменениях и др.) возможен разрыв органа из-за резкого сотрясения тела при прыжке. У 4,2% пострадавших травма возникает под действием производственных факторов.
- Насильственные действия. Целостность мочевого пузыря может нарушаться при тупых ударах в живот, ранении ножом или другими острыми предметами в драках, при криминальных абортах. В военное время в 3-4 раза увеличивается количество огнестрельных травм и открытых ранений органа осколками взрывных боеприпасов.
- Урологические заболевания. Крайне редко самопроизвольный разрыв мочевого пузыря отмечается у пациентов, которые страдают заболеваниями, нарушающими мочеиспускание, — аденомой и раком простаты, стенозом уровезикальной шейки, стриктурами уретры. Чаще урологическая патология играет роль предрасполагающего фактора, усиливая растяжение органа.
Риск возникновения наиболее тяжелых повреждений — частичных или полных разрывов — зависит не только от силы травматического воздействия, но и от места его приложения, направления, внезапности. Вероятность получения травмы существенно возрастает при алкогольном опьянении, которое способствует переполнению мочевого пузыря из-за притупления позывов к мочеиспусканию и провоцирует травмоопасное поведение. Предполагающими факторами также являются опухолевые поражения, фиброзные изменения стенки органа после перенесенных операций, лучевой терапии, воспалительных заболеваний.
Патогенез
Механизм травмы мочевого пузыря зависит от типа факторов, вызвавших повреждение. При тупом ударе в надлобковую область, противоударе о крестец, сдавлении резко повышается внутрипузырное давление, усиливается нагрузка на мочепузырную стенку. Возникновение гидродинамического эффекта способствует внутрибрюшинному разрыву органа на участке наименее развитой мускулатуры (обычно по задней стенке пузыря возле его верхушки).
Рана обычно рваная, с неровными краями. При меньшей силе механического воздействия удар вызывает закрытые повреждения (ушибы, кровоизлияния в стенку). Аналогичный патогенез характерен при наличии урологических заболеваний с нарушением пассажа мочи. Значительное смещение пузыря при механических травмах приводит к резкому натяжению поддерживающих боковых и пузырно-простатических связок с внебрюшинным разрывом мягко-эластичной стенки органа. Сильный удар способен вызвать разрыв связок, мочепузырных кровеносных сосудов, отрыв шейки.
При закрытых и открытых повреждениях везикальных оболочек острыми предметами, инструментами, осколками костей происходит поверхностное, глубокое надсечение или сквозное рассечение стенки. Рана при этом обычно линейная. Сочетание с гидродинамическим ударом при огнестрельных и оскольчатых ранениях приводит к дополнительным радиальным надрывам круглого раневого отверстия.
Классификация
Симптомы
Важная клиническая особенность данного повреждения — частое преобладание общей симптоматики над локальной. Из-за выраженного болевого синдрома и кровотечения у пострадавших нарастают признаки гемодинамических нарушений, у 20,3% наблюдается травматический шок: снижается уровень АД, ускоряется частота сердечных сокращений, кожные покровы бледнеют, покрываются липким холодным потом, возникает слабость, головокружение, оглушенность, спутанность, а затем и потеря сознания.
Из-за раздражения брюшины мочой пациенты с интраперитонеальными разрывами ощущают интенсивную боль в надлонной области, в нижней части брюшной полости, которая впоследствии распространяется на весь живот, сопровождается тошнотой, рвотой, задержкой газов и стула, напряжением брюшной мускулатуры. Специфические симптомы травмы мочепузырной стенки — боль и локальные изменения области повреждения, дизурия. При открытых ранениях на передней стенке живота, реже — в зоне промежности выявляется зияющая рана, из которой может истекать моча.
Для закрытых внебрюшинных травм характерно образование болезненной припухлости над лобком, в паху, синюшный цвет кожных покровов из-за их пропитывания кровью. Пострадавшие испытывают частые ложные позывы к мочеиспусканию со значительным уменьшением либо полным отсутствием диуреза, выделением капель крови из мочеиспускательного отверстия. При сохранении мочевыделения у пациентов с надрывами слизистой моча окрашена кровью.
Осложнения
Летальность при травматических повреждениях мочевого пузыря, особенно открытых и сочетанных, достигает 25% и более. Причинами смерти обычно являются запущенные формы перитонита, болевой, инфекционно-токсический, геморрагический шок, сепсис. Сквозные травмы стенки мочевого пузыря быстро осложняются вовлечением в процесс других органов. Анатомические особенности паравезикальной, забрюшинной клетчатки, фасциальных пространств способствуют мочевой инфильтрации, распространению затеков, образованию урогематом.
При внутрибрюшинном разрыве возникает уроасцит. Вторичное инфицирование приводит к формированию абсцессов, флегмон. У 28,3% пациентов развивается мочевой перитонит, у 8,1% — уросепсис. Восходящее распространение инфекции провоцирует начало острого пиелонефрита. В 30% случаев при сочетании травмы пузыря с повреждениями других органов наблюдается ДВС-синдром. В отдаленном периоде у больных иногда формируются мочевые свищи, наблюдается недержание мочи.
Диагностика
С учетом серьезности прогноза всем пациентам с подозрением на травму мочевого пузыря назначают комплексное обследование, позволяющее выявить разрывы мочепузырной стенки, определить их особенности и количество, обнаружить возможное повреждение смежных органов. Рекомендованными методами лабораторной и инструментальной диагностики являются:
- Общий анализ мочи. Исследование удается провести только при сохраненном мочеиспускании. Объем разовой порции зачастую уменьшен. В анализе в большом количестве присутствуют эритроциты, подтверждающие наличие кровотечения.
- УЗИ. По данным эхографии мочевого пузыря, орган обычно уменьшен в объеме, рядом с ним определяются скопления крови. Исследование дополняют УЗИ почек, при проведении которого обнаруживаются признаки постренального нарушения оттока мочи, и УЗИ брюшной полости для выявления свободной жидкости.
- Рентген. Ретроградная цистография считается «золотым стандартом» диагностики этого вида травм. Разрывы органа проявляются затеками рентгеноконтрастного вещества в пузырно-прямокишечную ямку, околопузырную клетчатку, область крыльев подвздошной кости, полость брюшины.
- Томография мочевого пузыря. С помощью КТ удаётся получить трехмерное изображение поврежденного органа, в ходе МРТ он изучается послойно. Результаты томографии позволяют точно оценить повреждения, объем урогематом, выявить сочетанные травмы.
- Диагностическая лапароскопия. Осмотр мочевого пузыря через лапароскоп дает возможность определить особенности травмированной стенки, обнаружить затеки мочи, крови. При выполнении лапароскопии визуализируются повреждения соседних органов.
Большое диагностическое значение играет катетеризация мочевого пузыря, дополненная вливанием в него жидкости (проба Зельдовича). О наличии разрывов свидетельствует отсутствие мочевыделения через катетер или поступление небольшого количества мочи с кровью. Жидкость, введенная в травмированный орган, обратно выделяется слабой струей и не в полном объеме. При интраперитонеальных разрывах возможно отхождение в 2-3 раза большего объема жидкости, что обусловлено проникновением катетера в брюшную полость и выделением ранее попавшей в нее мочи.
Экскреторную урографию назначают с осторожностью, чтобы не спровоцировать развитие контраст-индуцированной нефропатии на фоне шоковых изменений гемодинамики. Цистоскопия обычно не проводится из-за риска занесения инфекции. В общем анализе крови определяются признаки анемии — эритропения, снижение уровня гемоглобина, возможен умеренный лейкоцитоз и повышение СОЭ.
Дифференциальная диагностика проводится с повреждением заднего отдела уретры, травмами печени, селезенки, различных отделов кишечника, разрывами сосудов брыжейки. Кроме врача-уролога пациента осматривает травматолог, хирург, анестезиолог-реаниматолог, терапевт, по показаниям — проктолог, гинеколог, кардиолог, гастроэнтеролог, невропатолог, нейрохирург.
Лечение травмы мочевого пузыря
Пострадавшего срочно госпитализируют в травматологическое или урологическое отделение, переводят на строгий постельный режим. Консервативное ведение в виде катетеризации (обычно на 3-5 суток до прекращения макрогематурии) возможно только при контузии мочевого пузыря, надрывах слизистой при грубых медицинских манипуляциях, небольших экстраперитонеальных разрывах с сохраненной уровезикальной шейкой. Остальным пострадавшим показано экстренное проведение реконструктивного хирургического вмешательства с дренированием брюшной или тазовой полостей.
На этапе предоперационной подготовки назначаются гемостатические, антибактериальные, противовоспалительные, анальгезирующие препараты, средства для стабилизации гемодинамики. Объем операции зависит от особенностей повреждения. При внутрибрюшинных разрывах мочевой пузырь перед ушиванием раны экстраперитонизируют для прекращения подтекания мочи и проведения полноценной ревизии, после реконструкции поврежденного органа брюшную полость в обязательном порядке санируют.
Внебрюшинные повреждения ушивают без экстраперитонизации. Вне зависимости от типа травмы после восстановления целостности стенки мужчинам накладывают эпицистостому , женщинам устанавливают уретральный катетер. Брюшную или тазовую полость дренируют. После операции продолжают введение антибиотиков, анальгетиков, противошоковую инфузионную терапию.
Прогноз и профилактика
Нарушения целостности стенок мочевого пузыря обоснованно считаются тяжелыми, прогностически неблагоприятными травмами. Соблюдение алгоритма хирургического лечения больных обеспечивает достоверное снижение частоты осложнений даже при тяжелых повреждениях. Профилактика направлена на создание безопасных производственных условий, соблюдение правил дорожного движения, выполнение требований безопасности при занятиях травмоопасными хобби и видами спорта, отказ от злоупотребления алкоголем. Для уменьшения предпосылок к травматизму пациентам с диагностированными заболеваниями простаты, уретры, мочевого пузыря рекомендуется регулярное наблюдение и лечение у уролога.
1. Клинические рекомендации по оказанию скорой медицинской помощи при травмах мочевого пузыря/ Аль-Шукри С.Х., Боровец С.Ю., Дубинский В.Я.// Урологические ведомости. – 2014 – Т. IV, №1.
3. Травматические повреждения органов мочевыделительной системы/ Европейская ассоциация урологов. – 2011.
Частичная цистэктомия
Частичная цистэктомия – это открытая урологическая операция, в ходе которой производится удаление части стенки мочевого пузыря с последующим сшиванием лоскутов. В подавляющем большинстве случаев такое хирургическое вмешательство выполняется при наличии злокачественных новообразований в стенке органа, реже показаниями для операции могут быть осложненные или значительные по размерам дивертикулы, последствия травм. Частичная цистэктомия включает в себя получение доступа к мочевому пузырю, его мобилизацию, резекцию пораженного участка стенки и ушивание образовавшегося дефекта. В результате устраняется патологический процесс, но несколько снижается объем мочевого пузыря, также возможно нарушение целостности органа и развитие кровотечений.
Частичная цистэктомия представляет собой своеобразную «золотую середину» между резекцией непосредственно опухоли (или, при иных показаниях, дивертикулэктомии) и радикальным удалением мочевого пузыря (радикальной цистэктомией). Другое распространенное название хирургического вмешательства – открытая резекция мочевого пузыря – полноценно раскрывает суть этой операции. Частичная цистэктомия производится с использованием открытого надлобкового доступа, в ее ходе резецируют и удаляют пораженный отдел стенки мочевого пузыря. В результате этого патологический процесс (опухоль, дивертикул) устраняется, после восстановительного периода происходит выздоровление или наблюдается стойкая ремиссия злокачественного процесса.
Частичная цистэктомия не является высокотехнологичной операцией и используется в урологии довольно давно, но в настоящее время уступает по распространенности другому аналогичному хирургическому вмешательству – трансуретральной резекции мочевого пузыря. Последняя производится посредством эндоскопических технологий и не требует проведения разрезов на брюшной стенке, однако она эффективна лишь при экзофитных опухолях и полипах на ранних этапах развития. При эндофитном росте (в стенку органа) или в запущенных случаях специалисты выбирают между радикальным удалением органа и частичной цистэктомией. Этот выбор зависит от многих факторов (характера опухоли, степени ее распространения, наличия или отсутствия вовлечения в процесс окружающих органов), поэтому при планировании вмешательства требуется строго индивидуальный подход.
Показания и противопоказания
Самым частым показанием к проведению частичной цистэктомии является наличие онкологического заболевания – рака мочевого пузыря, как правило, второй стадии, когда опухолевые клетки уже проникли в другие слои стенки органа, но еще не вышли за его пределы. Именно в таком случае операция в сочетании с другими методами лечения неоплазии имеет самые лучшие перспективы для стойкой ремиссии и выздоровления. Изредка частичную цистэктомию назначают при прорастании стенки мочевого пузыря опухолями из других органов (матки, простаты), но при этом обычно используют сложные многоэтапные операции. При осложненных дивертикулах мочевого пузыря такое хирургическое вмешательство применяют как аналог дивертикулэктомии.
Специфических абсолютных противопоказаний к проведению частичной цистэктомии достаточно мало – например, острые воспалительные процессы в мочевыделительных путях, тяжелые стриктуры уретры, почечная недостаточность. Чаще препятствием для выполнения этой операции выступают общехирургические противопоказания: общее тяжелое состояние пациента, нарушения гемостаза, наличие гнойно-воспалительных поражений кожи в области операционного поля. Поскольку частичная цистэктомия производится с использованием общего наркоза, данное хирургическое вмешательство запрещается осуществлять при тяжелых заболеваниях сердечно-сосудистой системы, выраженной почечной или печеночной недостаточности.
Подготовка
Перед проведением частичной цистэктомии на начальном этапе необходимо определить наличие показаний к вмешательству, для чего используют ряд разнообразных диагностических методик. Одним из первых симптомов неопластического процесса нередко становится гематурия (наличие крови в моче), которая выявляется невооруженным глазом или в рамках общего анализа мочи. Проведению частичной цистэктомии обязательно должны предшествовать рентгеноконтрастные (урография, цистография) и эндоскопические (цистоскопия) процедуры визуализации мочевого пузыря. Они позволяют выявить как объемные образования в мочевом пузыре (опухоли, полипы), так и нарушения структуры его стенки – дивертикулы. Чтобы уточнить распространенность опухоли по слоям стенки мочевого пузыря (особенно при эндофитных формах рака), можно использовать сцинтиграфию. Оценка этой характеристики опухоли особенно важна при выборе между частичной цистэктомией и радикальным удалением мочевого пузыря.
Незадолго до операции пациент проходит общеклиническое обследование, которое включает общие анализы крови и мочи, коагулограмму, биохимический анализ крови, определение группы крови и резус фактора, флюорографию, электрокардиографию, тесты на наличие особо опасных инфекций. Это необходимо для оценки общего состояния больного и готовности его организма к проведению частичной цистэктомии. Также рекомендуется курс антибактериальной терапии для уменьшения вероятности развития инфекционных осложнений. Перед хирургическим вмешательством пациент получает консультацию анестезиолога и при необходимости – других медицинских специалистов. Непосредственно в день проведения частичной цистэктомии больному удаляют волосяной покров с лобка, устанавливают уретральный катетер для оттока мочи.
Методика проведения
Во время проведения частичной цистэктомии больной находится на спине, область таза несколько приподнята. После погружения пациента в сон хирург производит дугообразный разрез кожи в надлобковой области, послойно рассекает поверхностную фасцию, раздвигает мышцы живота и предпузырную жировую клетчатку. Через катетер мочевой пузырь наполняют стерильной водой, к стенке органа подшивают две лигатуры-держалки, после чего воду удаляют. Следующим этапом частичной цистэктомии является мобилизация мочевого пузыря – выделение его из окружающей клетчатки и брюшины для более удобного выведения органа в операционную рану.
После выделения мочевого пузыря хирург осматривает орган и сопоставляет увиденную картину с данными предоперационного обследования. Основной этап частичной цистэктомии – резекция дугообразными разрезами вокруг патологического очага в пределах здоровых тканей. После того, как опухоль или дивертикул были удалены, хирург кетгутовыми швами послойно ушивает стенку мочевого пузыря и устанавливает дренаж в предпузырную клетчатку. В том случае, если удаляемый участок стенки захватывает область прикрепления мочеточника, частичная цистэктомия несколько усложняется – необходимо сначала отсечь мочеточник, а затем реимплантировать его в мочевой пузырь. На завершающем этапе операции осуществляется послойное ушивание операционной раны.
Особенности послеоперационного периода и осложнения
После проведения частичной цистэктомии дренаж в ране оставляют на 5-7 дней, уретральный катетер удаляют через 7-10 дней при отсутствии осложнений. Необходимо продолжить курс антибиотиков для уменьшения риска развития инфекции. Нередко, если показанием к операции являлось онкологическое заболевание, в послеоперационном периоде производят консервативное противоопухолевое лечение. Сочетание химиотерапии и частичной цистэктомии намного повышает вероятность стойкой ремиссии. Через 2-3 недели после операции осуществляют контрольное бужирование, цистоскопию или урографию для оценки состоятельности швов и выявления возможных осложнений. Самой характерной жалобой пациентов в первые месяцы после частичной цистэктомии считаются частые позывы к мочеиспусканию – это нормальное явление, обусловленное снижением объема мочевого пузыря.
Наиболее частыми осложнениями частичной цистэктомии являются инфекционные поражения органов мочевыделительной системы – это может быть спровоцировано как нарушением правил асептики, так и проникновением сапрофитной микрофлоры. Кроме того, может развиваться фистула мочевого пузыря с воспалением околопузырной клетчатки из-за несостоятельности швов. Также одним из ранних осложнений частичной цистэктомии выступает кровотечение в полость мочевого пузыря или околопузырного пространства из-за повреждения кровеносного сосуда. Если в ходе операции производилась реимплантация мочеточника, то к перечню возможных осложнений присоединяется мочеточниковый свищ.
Стоимость в Москве
Цены на частичную цистэктомию в Москве во многом зависят от показаний к операции – как правило, хирургические вмешательства по поводу онкологических заболеваний существенно дороже из-за особых требований к технике и качеству работы хирурга. Одним из самых значимых факторов, влияющих на стоимость частичной цистэктомии, является необходимость реимплантации мочеточника, поскольку такая манипуляция производится с использованием дорогостоящего микрохирургического оборудования. Цены на операцию могут повышаться при необходимости сопутствующего пред- и послеоперационного консервативного лечения – особенно заметно влияет на стоимость частичной цистэктомии в Москве применение противоопухолевых препаратов.
Читайте также:
- КТ и МРТ опухоли каротидного синуса (сонной артерии)
- Закрытие межжелудочкового отверстия. Причины закрытия межжелудочкового отверстия
- Лечение тринитротолуоловой катаракты. Профилактика ТНТ-катаракты
- Показания и подготовка к субхондропластике коленного сустава
- Лучевая терапия для лечения онкологического заболевания
