Повреждения связочного аппарата позвоночника. Переломы отростков позвонков
Добавил пользователь Евгений Кузнецов Обновлено: 30.01.2026
Лучевая диагностика повреждения связки позвоночника
а) Визуализация:
1. Общие характеристики повреждения связки позвоночника:
• Наиболее значимый диагностический признак:
о Патологическое усиление Т2-сигнала или нарушение непрерывности связки
• Локализация:
о Анатомия:
- Передняя продольная связка (ППС):
Широкая связка, идущая вдоль вентральной поверхности позвоночника
Начинается от передней дуги С1 и продолжается до крестца
- Задняя продольная связка (ЗПС):
Проходит вдоль задней поверхности тел позвонков в спинномозговом канале Начинается от тела С2 и продолжается до крестца
- Желтая связка:
Парные связки, соединяющие пластинки дуг соседних позвонков
- Межостистые связки:
Тонкие связочные образования, соединяющие остистые отростки соседних позвонков
- Надостистая связка:
Фиброзный тяж, соединяющий верхушки остистых отростков от С7 до крестца
- Дугоотростчатый капсульно-связочный комплекс:
Капсула суставов и окружающая соединительная ткань
Противостоит дистракционным усилиям/формированию подвывиха дугоотростчатых (фасеточных) суставов
2. Рентгенологические данные повреждения связки позвоночника:
• Рентгенография:
о Стандартная рентгенография не позволяет визуализировать связочные структуры
о Повреждения связок определяются косвенно по изменению нормальных анатомических взаимоотношений позвонков
о Рентгенография в положении сгибания-разгибания:
- Нестабильность:
Подвывих > 3,5 мм
- Может выполняться у неврологически интактных пациентов с болью в шейном отделе позвоночника, нормальным объемом движений и при отсутствии патологии на стандартных рентгенограммах:
Изменения на стандартных рентгенограммах, ограничение объема движений (амплитуда сгибания/разгибания < 60°): боль и ограничение движений могут скомпрометировать результаты исследования
Многие авторы отмечают ограниченную информативность или бесполезность функциональной рентгенографии у пациентов, стандартная рентгенография у которых не выявляет патологии
3. КТ признаки повреждения связки позвоночника:
• Бесконтрастная КТ:
о КТ не позволяет визуализировать связочные структуры
о Повреждения связок определяются косвенно по изменению нормальных анатомических взаимоотношений позвонков
4. МРТ признаки повреждения связки позвоночника:
• Т1-ВИ:
о Интактные связки должны выглядеть как непрерывные образования, отличающиеся низкой интенсивностью сигнала
о Нарушение непрерывности связки в Т1 -режиме говорит о ее разрыве
• Т2-ВИ:
о T2FS, STIR:
- Являются предпочтительными режимами, используемыми для диагностики связочных повреждений позвоночника
- Усиление сигнала связочного образования говорит об отеке, кровоизлиянии или воспалении (тракционное повреждение, перенапряжение или частичный разрыв)
- Полное нарушение непрерывности связки в Т2-режиме говорит о ее разрыве
о МРТ в отношении повреждений связок, согласно данным различных исследований, отличается вариабельной информативностью
- Если сравнивать МРТ с непосредственной ревизией связочных образований во время операции, то различные авторы отмечают наличие хорошей, удовлетворительной или неудовлетворительной корреляции
- Такие разнящиеся результаты могут быть связаны с различными сроками проведения обследования:
Отек и кровоизлияния в течение первых 24 часов после травмы могут еще не до конца сформироваться
Отек мягких тканей разрешается через 72 часа после травмы
5. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о МРТ считается наиболее информативным методом диагностики повреждений связочного аппарата шейного отдела позвоночника
• Протокол исследования:
о Сагиттальные МР-И в режимах Т1, Т2 и STIR, аксиальные Т1 и Т2*
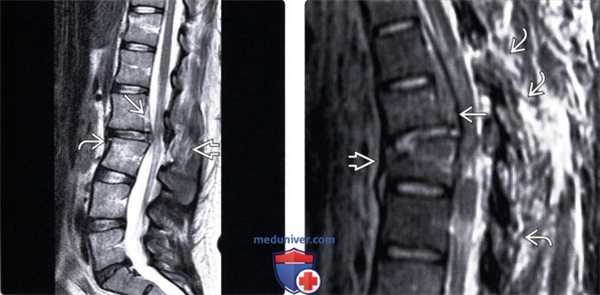
(Слева) STIR МР-И, сагиттальная проекция: флексионно-дистракционное повреждение позвоночника, признаки отека на фоне разрыва межостистой связки на уровне L2-L3. Обратите внимание на небольшой антелистез L2 позвонка и компрессию переднего отдела тела L3. Кзади от тела L2 видна небольшая эпидуральная гематома.
(Справа) STIR МР-И, сагиттальная проекция: флексионно-дистракционное повреждение позвоночника, визуализируется отек/кровоизлияние на фоне разрыва межостистой связки. ЗПС отслоена от тел ТА и Т5 позвонков, имеет место перелом Т6 с утолщением и деформацией ППС.
в) Дифференциальная диагностика повреждения связки позвоночника:
1. Кристаллическая артропатия:
• Болезнь накопления дигидрата пирофосфата кальция, накопление гидроксиапатитов
• Утолщенные связки, гетерогенность МР-сигнала
2. Абсцесс, паравертебральный:
• Сочетается с признаками спондилодисцита
• Флегмона (особенно при туберкулезе позвоночника) может занимать подсвязочное пространство на нескольких уровнях
3. Кальцифицирующий тендинит, длинная мышца шеи:
• Увеличение объема мягких тканей и гиперинтенсивность Т2-сигнала превертебральных мягких тканей на уровне шейного отдела позвоночника
• Воспалительный процесслокализуется вентральней по отношению к ППС
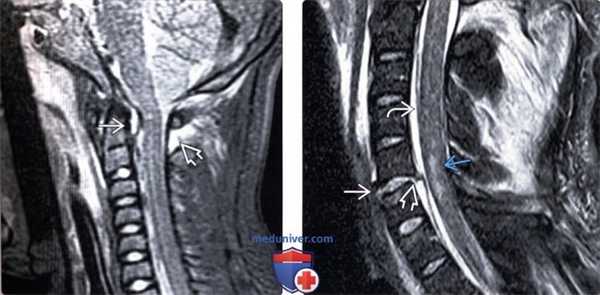
(Слева) На сагиттальном STIR МР-И отмечается усиление сигнала в области дуг С1-С2, связанное с разрывом межостистой связки, и гиперинтенсивность сигнала по дорзальной поверхности зубовидного отростка, отражающая повреждение поперечной связки.
(Справа) STIR МР-И, сагиттальная проекция: повреждение ППС и ЗПС, а также оттеснение дурального мешка кзади, связанное с эпидуральным кровоизлиянием. Также здесь имеет место контузия спинного мозга, характеризующаяся усилением интенсивности сигнала.
г) Патология:
1. Общие характеристики повреждения связки позвоночника:
• Этиология:
о Повреждения мягкотканных элементов позвоночника могут возникать при самых различных механизмах травмы
о Для каждого типа повреждений шейного и грудопоясничного отдела позвоночника характерны определенные костные изменения, которые в большинстве случаев более типичны для конкретного механизма травмы, чем мягкотканные изменения
о Краниовертебральное сочленение (С0-С2):
- Перелом Джефферсона:
Разрыв поперечной связки атланта или отрывной перелом одного из бугорков боковых масс С1
- Перелом палача:
Разрыв межпозвонкового диска и ЗПС при переломе II типа
Тип II: смещение по ширине > 3 мм и угловое > 10°
- Перелом мыщелка затылочной кости:
Отрывной перелом нижне-медиального края мыщелка затылочной кости (перелом III типа по Anderson-Montesano)
Разрыв текториальной мембраны и противоположной крыловидной связки
о Шейный отдел позвоночника:
- Гиперэкстензия-дистракция:
Разрыв ППС
Несостоятельность ЗПС при более тяжелых повреждениях, заднее смещение вышележащего соседнего позвонка
- Гиперфлексия-дистракция:
Разрыв межостистых и надостистой связок
Повреждение дугоотростчатого капсульно-связочного комплекса
Отрыв ЗПС и разной степени повреждение ППС при вывихе в дугоотростчатых суставах
- Латеральная гиперфлексия:
Несостоятельность дугоотростчатого капсульно-связочного комплекса на стороне растяжения и на стороне приложения силы
- Хлыстовая травмы:
Растяжение или разрыв желтых связок, ППС и дугоотростчатого капсульно-связочного комплекса (согласно данным аутопсии)
Перенапряжение или разрыв крыловидных связок
Связочные повреждения при хлыстовой травме зачастую не удается обнаружить при МРТ
о Грудопоясничный отдел позвоночника:
- Взрывной перелом:
Различные варианты разрывов ППС, ЗПС и/или межостистых и надостистой связок
- Флексионно-дистракционный перелом (вариант перелома Шанса):
Разрыв межостистых связок ± дугоотростчатого капсульно-связочного комплекса
- Переломовывих:
Трехколонное повреждение: разрыв ППС, ЗПС, дугоотростчатого капсульно-связочного комплекса и/или межостистых и надостистой связок
- Гиперэкстензия:
Разрыв ППС
• Сочетанные повреждения:
о Травматическая грыжа межпозвонкового диска
о Переломы позвонков
2. Макроскопические и хирургические особенности:
• Частичный или полный разрыв связочных образований
• Отек, кровоизлияния
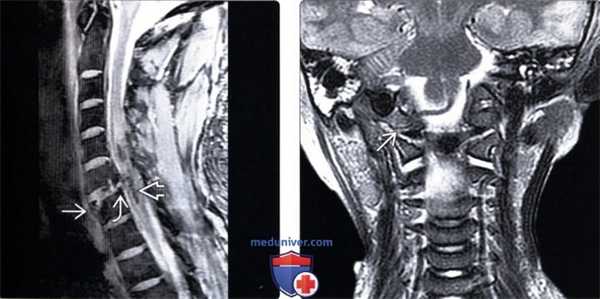
(Слева) На сагиттальном T2*GRE МР-И гиперфлексионного повреждения шейного отдела позвоночника с двусторонним вывихом позвонка отмечается разрыв ЗПС и перелом переднего края тела С7. В толще спинного мозга на уровне С5-С7 определяется очаг контузии и гематома.
(Справа) На фронтальном Т2-ВИ ребенка с переломом правого мыщелка затылочной кости (не показан) отмечается частичный отрыв правой крыловидной связки от мыщелка затылочной кости.
е) Клинические особенности. Клиническая картина повреждения связки позвоночника:
• Наиболее распространенные симптомы/признаки:
о Боль, функциональные нарушения, возникающие после травмы
о Нестабильность позвоночника является предрасполагающим фактором к прогрессированию деформации или импинджменту спинного мозга и его корешков:
- Текущая (нестабильность, возникающая непосредственно после травмы)
- Отсроченная (развивается позднее 20 дней после травмы)
о Переломы, изменение оси позвоночника на рентгенограммах, выполненных по поводу травмы
о Риск повреждения спинного мозга при различных механизмах и тяжести повреждений варьирует
• Другие симптомы/признаки:
о Закрытая травма головы, политравма
ж) Диагностическая памятка. Советы по интерпретации изображений:
• Повреждения вентральных связок шейного отдела позвоночника без сопутствующих переломов встречаются редко (< 0,7%)
Повреждения связочного аппарата позвоночника. Переломы отростков позвонков
В большинстве случаев повреждения межостистых и надостистых связок возникают при непрямой травме, а именно при форсированных движениях (гиперэкстензии и гиперфлексии), без которых нельзя обойтись в хореографии, особенно при исполнении современных видов танца. Травмированию способствуют и некоторые анатомо-физиологические особенности строения поясничного отдела позвоночного столба. При резком переразгибании происходит сближение остистых отростков и травматизация межостистых связок. Кроме того, на уровне IV и V поясничного позвонков надостистая связка отсутствует, т. с. этот отдел ослаблен. Все эти моменты и значительная нагрузка на позвоночный столб, форсированные движения создают предпосылки к повреждению над- и межостистых связок.
Знание механизма травмы и клиническая картина помогают поставить правильный диагноз и своевременно начать квалифицированное лечение. Больные после травмы предъявляют жалобы на острую боль в области остистых отростков и межостистых промежутков, отмечается напряжение мышц спины и некоторое ограничение подвижности позвоночного столба. В редких случаях при осмотре отмечается небольшое западение в месте разрыва связки.
При обычном рентгенологическом исследовании установить повреждение связочного аппарата позвоночного столба не представляется возможным. Тогда проводят исследование с контрастными веществами, вводимыми в место повреждения связки, или возникает необходимость производить функциональные рентгенограммы.
Первая помощь при травме позвоночного столба в любом отделе заключается в осторожном переносе больного на носилках, вызове скорой помощи и доставке в травматологическое отделение. Это необходимо для того, чтобы не сместить части поврежденного отдела позвоночного столба, поскольку диагноз неясен и уточняется только после рентгенологического обследования.
Выбор метода лечения повреждений связочного аппарата позвоночного столба зависит от характера травмы, сроков после повреждения и сопутствующих осложнений.
В ранние сроки после травмы применяется консервативное лечение, направленное на сннятие болевого синдрома и создание покоя поврежденному отделу. Применяются новокаиновые блокады поврежденного отдела позвоночного столба, жесткая постель, проведение курса восстановительного лечения — лечебная гимнастика в постели, массаж и физиотерапевтические процедуры.
Лечебная гимнастика (по Е. Ф. Древинг) начинается со 2-го дня и проводится 3 раза в день. Спустя 6—8 нед создается мощный мышечный собственный корсет, образуется первичное страстание как в области перелома, так и в месте поврежденной связки, затем изготовляется корсет, в котором больной выписывается на амбулаторное лечение. Корсет необходим в течение 3 мес.
Переломы отростков позвонков
При переломе поперечного отростка возникает резкая боль, усиливающаяся при движениях в противоположную сторону повреждения. Диагноз уточняется рентгенологическим исследованием, когда на прямой рентгенограмме обнаруживается перелом одного из поперечных отростков.
Лечение заключается в устранении болевого синдрома с помощью новокаиновой блокады места перелома и создания покоя до 2 нед. Переломы остистых отростков у артистов балета наблюдаются также редко. Механизм травмы чаще прямой — падение на спину или удар по ней. В момент травмы появляется локальная боль, нарастает припухлость за счет гематомы, при пальпации резкая боль и иногда можно определить подвижность сломанного остистого отростка. На рентгенограмме в боковой проекции видна линия перелома, в некоторых случаях со смещением отломков.
Лечение переломов остистых отростков проводится по вышеуказанной методике: снятие болевого синдрома новокаиновыми блокадами и покой. Трудоспособность у артистов балета с переломом остистого отростка позвонка нарушается на 5—6 нед.
Травма позвоночника
Травма позвоночника – это травматическое повреждение структур, образующих позвоночный столб (костей, связок, спинного мозга). Возникает вследствие падений с высоты, автодорожных, промышленных и природных катастроф. Проявления зависят от особенностей травмы, наиболее типичными симптомами являются боль и ограничение движений. При повреждении спинного мозга или нервных корешков выявляется неврологическая симптоматика. Диагноз уточняют, используя рентгенографию, МРТ, КТ и другие исследования. Лечение может быть как консервативным, так и оперативным.
МКБ-10
Общие сведения
Травма позвоночника – распространенное повреждение, составляющее 2-12% от общего количества травм опорно-двигательного аппарата. В молодом и среднем возрасте чаще страдают мужчины, в пожилом – женщины. У детей травмы позвоночника выявляются реже, чем у взрослых. Обычно причиной становится интенсивное травматическое воздействие, однако у пожилых людей повреждения позвоночника могут возникать даже при незначительной травме (например, при обычном падении дома или на улице).
Последствия зависят от особенностей травмы позвоночника. Значительную долю повреждений составляют тяжелые поражения. По статистике, около 50% от общего числа травм заканчивается выходом на инвалидность. При повреждениях спинного мозга прогноз еще более неблагоприятный – инвалидами становятся от 80 до 95% больных, примерно в 30% случаев наблюдается летальный исход. Лечение травм позвоночника осуществляют травматологи-ортопеды, вертебрологи и нейрохирурги.
Причины
В большинстве случаев травмы позвоночника возникают в результате интенсивных воздействий: автодорожных происшествий, падений с высоты, обрушений (например, обвалов перекрытий здания при землетрясениях, завалов в шахтах). Исключение – повреждения, которые появляются на фоне предшествующих патологических изменений позвоночника, например, остеопороза, первичной опухоли или метастазов. В подобных случаях травма позвоночника нередко образуется вследствие обычного падения, удара или даже неловкого поворота в постели.
Как правило, тип травмы позвоночника можно предсказать по характеру воздействия. Так, при дорожно-транспортных происшествиях у водителя и пассажиров нередко выявляется хлыстовая травма – повреждение шейного отдела позвоночника, обусловленное резким сгибанием или разгибанием шеи во время экстренного торможения или удара в автомобиль сзади. Кроме того, шейный отдел позвоночника страдает при травме ныряльщика – прыжке в воду вниз головой в недостаточно глубоком месте. При падении с высоты часто наблюдается сочетанная травма: перелом нижнегрудного отдела позвоночника, перелом таза и перелом пяточных костей.
Патанатомия
Позвоночный столб состоит из 31-34 позвонков. При этом 24 позвонка соединяются между собой с помощью подвижных сочленений, а остальные срастаются и образуют две кости: крестец и копчик. Каждый позвонок образован лежащим впереди массивным телом и расположенной сзади дугой. Дуги позвонков являются вместилищем для спинного мозга. У каждого позвонка, кроме I и II шейного, есть семь отростков: один остистый, два поперечных, два верхних и два нижних суставных.
Между телами позвонков расположены эластичные межпозвонковые диски, а верхние и нижние суставные отростки соседних позвонков соединены при помощи суставов. Кроме того, позвоночный столб укреплен связками: задней, передней, надостистыми, межостистыми и междужковыми (желтыми). Такая конструкция обеспечивает оптимальное сочетание стабильности и подвижности, а межпозвонковые диски амортизируют нагрузки на позвоночник. I и II шейные позвонки имеют вид колец. Второй позвонок снабжен зубовидным отростком – своеобразной осью, на которой голова вместе с первым позвонком вращается относительно туловища.
Внутри дужек позвонков находится спинной мозг, покрытый тремя оболочками: мягкой, твердой и паутинообразной. В верхнепоясничном отделе спинной мозг сужается и заканчивается терминальной нитью, окруженной пучком корешков спинномозговых нервов (конским хвостом). Кровоснабжение спинного мозга осуществляется передней и двумя задними спинномозговыми артериями. Установлено, что мелкие ветви этих артерий распределяются неравномерно (одни участки имеют богатую коллатеральную сеть, образованную несколькими ветвями артерии, другие снабжаются кровью из одной ветви), поэтому причиной повреждения некоторых участков спинного мозга могут стать не только прямые разрушительные воздействия, но и нарушения местного кровообращения вследствие разрыва или сдавления артерии небольшого диаметра.
Классификация
В зависимости от наличия или отсутствия ранения травмы позвоночника делят на закрытые и открытые. С учетом уровня повреждения выделяют травмы поясничного, грудного и шейного отдела. С учетом характера повреждения различают:
- Ушибы позвоночника.
- Дисторсии (разрывы или надрывы суставных сумок и связок без смещения позвонков).
- Переломы тел позвонков.
- Переломы дуг позвонков.
- Переломы поперечных отростков.
- Переломы остистых отростков.
- Переломовывихи позвонков.
- Вывихи и подвывихи позвонков.
- Травматический спондилолистез (смещение вышележащего позвонка по отношению к нижележащему в результате повреждения связок).
Кроме того, в клинической практике выделяют стабильные и нестабильные травмы позвоночника. Стабильные повреждения – такие, которые не представляют угрозы в плане дальнейшего усугубления травматической деформации, при нестабильных повреждениях деформация может усугубляться. Нестабильные травмы позвоночника возникают при одновременном нарушении целостности задних и передних структур позвонков, к числу подобных повреждений относят переломовывихи, подвывихи, вывихи и спондилолистез.
Важнейшее клиническое значение имеет принятое в травматологии и ортопедии разделение травм позвоночника на две большие группы: неосложненные (без повреждения спинного мозга) и осложненные (с повреждением спинного мозга). Выделяют три типа повреждений спинного мозга:
- Обратимое (сотрясение).
- Необратимое (контузия, ушиб).
- Сдавление спинного мозга (компрессионная миелопатия) - возникает из-за отека, гематомы, давления поврежденных мягких тканей или фрагментов позвонков; нередко образуется под влиянием сразу нескольких факторов.
Симптомы травм позвоночника
Ушиб позвоночника проявляется разлитой болезненностью, подкожными кровоизлияниями, припухлостью и незначительным ограничением движений. При дисторсии в анамнезе обычно выявляется резкое поднятие тяжестей. Пациент предъявляет жалобы на острую боль, движения ограничены, возможна болезненность при пальпации поперечных и остистых отростков, иногда наблюдаются явления радикулита. При переломах остистых отростков в анамнезе отмечается удар или резкое сокращение мышц, пострадавший жалуется на умеренную боль, пальпация сломанного отростка резко болезненна.
При переломах поперечных отростков возникает разлитая боль. Выявляется симптом Пайра (локальная боль в околопозвоночной области, усиливающаяся при повороте туловища в противоположную сторону) и симптом прилипшей пятки (невозможность оторвать от поверхности выпрямленную ногу на стороне поражения в положении лежа на спине). При хлыстовых травмах появляется боль в шее и голове, возможно онемение конечностей, нарушения памяти и невралгии. У молодых больных неврологическая симптоматика обычно слабо выражена и быстро исчезает, у пожилых иногда наблюдаются серьезные нарушения вплоть до параличей.
При трансдентальном вывихе атланта (переломе зуба аксиса и смещении отломка вместе с атлантом кпереди) в анамнезе обнаруживается форсированное сгибание головы или падение на голову. Пациенты с грубым смещением зуба и атланта погибают на месте из-за сдавления продолговатого мозга. В остальных случаях наблюдается фиксированное положение головы и боль в верхних отделах шеи, иррадиирующая в затылок. При лопающихся переломах атланта со значительным смещением отломков больные также гибнут на месте, при отсутствии смещения или небольшом смещении отмечается ощущение нестабильности головы, боли или потеря чувствительности в шее, теменной и затылочной области. Выраженность неврологической симптоматики может сильно варьировать.
При переломах, переломовывихах, вывихах и подвывихах шейных позвонков возникают боли и ограничение движений в шее, выявляется расширение межостистого промежутка и локальная выпуклость в области повреждения. Может определяться штыкообразное искривление линии остистых отростков. Чаще страдают нижнешейные позвонки, в 30% случаев наблюдается поражение спинного мозга. В поясничном и грудном отделе позвоночника обычно диагностируются переломы и переломовывихи, сопровождающиеся задержкой дыхания в момент травмы, болью в пораженном отделе, ограничением движений и напряжением мышц спины.
Симптомы повреждения спинного мозга определяются уровнем и характером травмы. Критический уровень – IV шейный позвонок, при повреждении выше этой области возникает паралич диафрагмы, влекущий за собой остановку дыхания и смерть пострадавшего. Двигательные нарушения, как правило, симметричны за исключением травм конского хвоста и колотых ран. Отмечаются нарушения всех видов чувствительности, возможно как ее снижение вплоть до полного исчезновения, так и парестезии. Страдают функции тазовых органов. Нарушается кровоток и лимфоотток, что способствует быстрому образованию пролежней. При полных разрывах спинного мозга часто наблюдается изъязвление желудочно-кишечного тракта, осложняющееся массивным кровотечением.
Диагностика
Диагноз выставляют с учетом анамнеза, клинической картины, данных неврологического осмотра и инструментальных исследований. При повреждении поясничного, грудного и нижнешейного отдела назначают рентгенографию позвоночника в двух проекциях. При травме верхнешейного отдела (I и II позвонков) выполняют рентгенографию через рот. Иногда дополнительно делают снимки в специальных укладках. При подозрении на повреждение спинного мозга проводят спиральную компьютерную томографию, восходящую или нисходящую миелографию, люмбальную пункцию с ликвородинамическими пробами, МРТ позвоночника и вертебральную ангиографию.
Лечение травм позвоночника
Пациентам со стабильными легкими повреждениями назначают постельный режим, тепловые процедуры и массаж. Более тяжелые травмы позвоночника являются показанием для иммобилизации (положение на щите, корсеты, специальные воротники), при необходимости перед началом иммобилизации проводят вправление. Иногда используют скелетное вытяжение. Срочные хирургические вмешательства осуществляют при нарастающей неврологической симптоматике (этот симптом свидетельствует о продолжающемся сдавлении спинного мозга). Плановые реконструктивные операции на позвоночнике с восстановлением и фиксацией поврежденных сегментов проводят при неэффективности консервативного лечения.
Реабилитация после неосложненных травм позвоночника включает в себя обязательные занятия ЛФК. В первые дни после поступления пациенты выполняют дыхательные упражнения, начиная со второй недели – движения конечностями. Комплекс упражнений постепенно дополняют и усложняют. Наряду с ЛФК применяют тепловые процедуры и массаж. При осложненных травмах позвоночника назначают электроимпульсную терапию, препараты для стимуляции метаболизма (ноотропил), улучшения кровообращения (кавинтон) и стимуляции регенерации (метилурацил). Используют стекловидное тело и тканевые гормоны.
Прогноз и профилактика
Прогноз зависит от уровня и тяжести повреждения, а также от временного промежутка с момента травмы до начала полноценного лечения. При легких стабильных травмах позвоночника обычно наступает полное выздоровление. При повреждении спинного мозга существует высокая вероятность развития осложнений. Возможны урологические проблемы, гипостатическая пневмония и обширные пролежни с переходом в сепсис. Очень высок процент выхода на инвалидность. Профилактика включает меры по снижению уровня травматизма.
4. Техника и принципы хирургического лечения заболеваний и повреждений позвоночника / Басков А.В. - 2008
Переломы позвоночника ( Переломы позвонков )
Переломы позвоночника относятся к группе тяжелых повреждений скелета и составляют 2-2,5% от общего числа переломов. Возможно сочетание переломов позвоночника с повреждением расположенных в непосредственной близости связок, мышц, межпозвонковых дисков, корешков, спинного мозга. Клиническая картина переломов позвоночника зависит от их расположения и от того, сопровождаются ли они повреждением спинного мозга. Наиболее опасны для жизни переломы в верхнем шейном отделе позвоночника, поскольку травмирование спинного мозга в этом отделе приводит к отключению регуляции витальных функций организма. Диагностика переломов позвоночника включает рентгенологическое исследование, КТ и МРТ позвоночника, электронейрографию и пр.
Переломы позвоночника относятся к группе тяжелых повреждений скелета и составляют 2-2,5% от общего числа переломов. Возможно сочетание переломов позвоночника с повреждением расположенных в непосредственной близости связок, мышц, межпозвонковых дисков, корешков, спинного мозга.
Анатомия позвоночника
Позвоночник – опора и основная часть скелета. Он состоит из отдельных костей (позвонков), которые соединяются при помощи непрерывных и прерывных соединений. Между каждыми двумя соседними позвонками расположены эластичные межпозвоночные диски, выполняющие роль амортизаторов при статических (стоянии) и динамических (ходьбе, беге, прыжках) нагрузках. Основу позвоночного столба составляют массивные тела позвонков. Сзади от каждого тела отходит дуга позвонка, имеющая форму полукольца. В пространстве между телом и дугой позвонка находится спинной мозг. На каждой дуге позвонка имеется семь отростков (четыре суставных, два поперечных и один остистый).
Суставные отростки соседних позвонков соединяются, образуя суставы. Кроме того, тела, дуги и отростки позвонков соединены связками, придающими позвоночному столбу необходимую прочность и стабильность. Между двумя соседними позвонками находятся отверстия для выхода корешков спинномозговых нервов. В позвоночнике выделяют 5 отделов. Шейный отдел состоит из 7 позвонков, грудной – из 12, поясничный – из 5, крестцовый – из 5 (в этом отделе позвонки сращены в единую кость – крестец), копчиковый – из 5 позвонков.
Чаще всего причиной перелома позвоночника становится падение с высоты (на голову, ноги или ягодицы). В возникновении переломов шейного отдела позвоночника большую роль играет инерционный механизм травмы (так называемая «хлыстовая травма»), который чаще всего возникает при автотранспортных происшествиях: машина резко останавливается, корпус человека удерживается ремнем безопасности, при этом голова по инерции продолжает двигаться вперед. В результате шея резко сгибается, и позвонки раздавливаются. Иногда подобная травма становится причиной перелома грудных позвонков. Кроме того, переломы позвоночника могут возникать при сдавлении и прямой травме (ударе по шее или спине).
Все переломы позвоночника подразделяются на переломы позвонков без повреждения спинного мозга и с его повреждением (позвоночно-спинномозговая травма). Также переломы позвоночника могут сочетаться с повреждением межпозвонковых дисков и нервных корешков. Выделяют изолированные переломы позвоночника, при которых происходит повреждение одного позвонка и множественные, при которых наблюдается перелом двух и более позвонков. При множественных переломах возможно повреждение смежных позвонков или позвонков, находящихся на различных уровнях позвоночника.
Различают стабильные и нестабильные переломы позвоночника. При нестабильных переломах наблюдается одновременное повреждение передних и задних отделов позвонка, в результате которого становится возможным смещение позвоночника. При стабильном переломе страдают либо задние, либо передние отделы позвонка, поэтому позвоночный столб сохраняет свою стабильность. По данным отечественной травматологии чаще наблюдаются компрессионные переломы позвоночника, при которых в результате сдавливания уменьшается высота тела позвонка. Реже встречаются оскольчатые переломы позвонков.
Переломы шейного отдела
Строение I и II шейных позвонков отличается от строения остальных позвонков, поэтому их переломы имеют некоторые отличительные особенности.
Переломы первого шейного позвонка
Первый шейный позвонок носит название атланта, имеет кольцевидную форму, располагается между затылочной костью и остальными позвонками. Между затылочной костью и атлантом нет межпозвонкового диска, поэтому давление с черепной коробки на I шейный позвонок передается без амортизации. В результате падения на голову затылочная кость вдавливается в кольцо атланта и возникает перелом Джефферсона («лопающийся перелом»), при котором нарушается целостность передней и задней дуги I шейного позвонка.
Больной с переломом I шейного позвонка предъявляет жалобы на боль в затылке, теменной области и верхней части шеи. В каждом втором случае перелом I шейного позвонка сопровождается повреждением спинного, реже – продолговатого мозга или переломом других позвонков. О повреждении спинного мозга свидетельствует нарушение чувствительности и двигательной функции верхних и нижних конечностей (тетраплегия или тетрапарез). Повреждение продолговатого мозга чревато нарушением важнейших жизненных функций (дыхания, сердцебиения).
Переломы второго шейного позвонка
Второй шейный позвонок (осевой позвонок или аксис) имеет форму кольца. В передней части аксиса расположен массивный костный выступ (зуб аксиса), на котором фиксирован первый шейный позвонок. Резкое сгибание шеи приводит к тому, что атлант чрезмерно смещается назад или вперед и ломает зуб аксиса. Состояние пациента зависит от степени смещения костного фрагмента зуба. При переломе второго шейного позвонка I степени смещение на рентгенограммах не выявляется. Больной предъявляет жалобы на нерезкие боли при поворотах головы.
При переломах второго шейного позвонка II степени отломок зуба смещается кпереди или кзади. Смещение фрагмента кпереди может вызывать неврологические нарушения разной степени выраженности: от локальных нарушений чувствительности до парезов и параличей. При смещении зуба кзади неврологические нарушения, как правило, менее выражены. Переломы второго шейного позвонка III степени вызывают тяжелые повреждения спинного мозга и, как правило, несовместимы с жизнью.
Травматический спондилолистез II шейного позвонка
Спондилолистезом называется смещение вышележащего позвонка по отношению к нижележащему. Позвонок может сместиться назад, вперед или вбок. Такая травма возникает при резком разгибании шеи в сочетании с ударом головы о препятствие (например, при автомобильной аварии, когда тело пассажира смещается кпереди, и он ударяется головой о лобовое стекло).
Обычно в результате такой травмы происходит перелом дуги II шейного позвонка в сочетании со смещением его тела кпереди. Пострадавшего беспокоят боли в шее и области затылка, усиливающиеся при движениях. Характерным симптомом является вынужденное положение головы: пациент как будто «несет» голову, при этом нередко поддерживая ее руками.
Переломы III-VII шейных позвонков
Как правило, такие переломы позвоночника являются результатом резкого сгибания шеи. Чаще всего возникают компрессионные переломы шейных позвонков, реже – оскольчатые. При неосложненных переломах пациент предъявляет жалобы на боль и ограничение движений в шее. Если перелом позвонка сопровождается разрывом связок, возникает угроза повреждения спинного мозга.
Диагностика переломов шейных позвонков
Для подтверждения перелома первого шейного позвонка выполняют рентгенограммы в специальных проекциях (снимки делают через рот). В некоторых случаях дополнительно проводят КТ позвоночника. При подозрении на переломы других шейных позвонков производится рентгенография в переднезадней и боковой проекциях.
Первая помощь при переломах шейного отдела позвоночника
При подозрении на такой перелом следует учитывать, что резкие движения могут вызывать смещение отломков и повреждение спинного мозга, поэтому действовать необходимо предельно бережно и аккуратно. Пациента укладывают на спину на носилки. Шею фиксируют специальным воротником. Голову пострадавшего нельзя тянуть или поворачивать.
Лечение переломов шейного отдела позвоночника
При неосложенных переломах позвоночника накладывают воротник Шанца или гипсовый корсет сроком до 4 месяцев. При угрозе смещения отломков проводят вытяжение петлей Глиссона или аппаратное вытяжение за череп сроком до 1 месяца, после чего выполняют иммобилизацию жестким воротником на срок до 4 месяцев. При тяжелых повреждениях производят фиксирующие операции с использованием пластин, ламинарных контракторов и трансартикулярных фиксаторов.
Переломы грудных и поясничных позвонков
Компрессионные переломы позвоночника
Самая распространенная разновидность переломов позвоночника. Возникает в результате сдавления позвонка (при прыжке с высоты, падении на ягодицы). Характеризуется уменьшением высоты позвонка. Чаще всего наблюдаются компрессионные переломы XI, XII грудных и I поясничного позвонка.
Риск возникновения компрессионного перелома позвоночника увеличивается при остеопорозе. Почти у половины женщин в возрасте старше 80 лет на рентгенограммах выявляются признаки старого компрессионного перелома позвонков. При этом больные травмируются во время незначительного падения и часто не обращаются к травматологу, считая боли в спине признаком возрастных изменений.
Патологические компрессионные переломы позвоночника нередко возникают при метастазировании злокачественных опухолей, когда разрушенный метастазом позвонок ломается в результате минимальной травмы.
Оскольчатые переломы позвоночника
Наблюдаются реже. Самый тяжелый вид оскольчатого перелома позвоночника – взрывной перелом, при котором происходит раскалывание тела позвонка на несколько фрагментов. Как правило, такие переломы являются следствием падения со значительной высоты, производственной или автодорожной травмы.
Симптомы переломов позвоночника
При неосложненном переломе позвоночника (без повреждения спинного мозга) больной предъявляет жалобы на боль в спине, усиливающуюся при движениях корпуса. Визуально иногда наблюдается сглаживание контуров спинной борозды, незначительный отек или некоторая выпуклость в области повреждения. Боли могут усиливаться при глубоком дыхании или кашле. Изредка при переломах позвоночника наблюдается иррадиация болей в живот, симулирующая картину «острого живота».
Пальпация остистых отростков болезненна, иногда определяется расширение или сужение промежутка между ними. Характерный симптом перелома позвоночника – боль в месте перелома при осторожном надавливании на голову больного. Самостоятельно этот признак проверять не следует, поскольку излишнее давление при нестабильном переломе позвонков может стать причиной смещения отломков.
Нарушения движений, чувствительности или функции тазовых органов свидетельствуют о повреждении спинного мозга. Причиной такого нарушения обычно становятся оскольчатые переломы позвонков и достаточно редко – тяжелые компрессионные переломы позвоночника, сопровождающиеся значительным снижением высоты позвонка.
Осложнения
Компрессионные переломы позвоночника с уменьшением высоты позвонка на 50% и более в последующем могут осложняться излишней подвижностью (сегментарной нестабильностью), которая проявляется упорными болями, быстрым развитием дегенеративных изменений и повреждением нервных структур.
У пожилых пациентов возможно возникновение «старческого горба» - характерной деформации позвоночника, которая также сопровождается хроническими болями.
Самым тяжелым осложнением является разрыв или сдавление корешков или спинного мозга. Разрывы нервных структур проявляются в момент травмы. Сдавление может возникнуть как в момент повреждения, так и в отдаленном периоде. В последнем случае неврологические нарушения чаще обусловлены сдавливанием кровеносных сосудов и последующим нарушением питания спинного мозга. Сужение позвоночного канала приводит к компрессионной миелопатии – прогрессирующим неврологическим нарушениям, остановить которые можно только при помощи операции.
Диагноз подтверждается результатами рентгенографии в переднезадней и боковой проекции. При подозрении на нестабильный перелом позвоночника проводят КТ (компьютерную томографию), которая позволяет увидеть как переломы костей, так и повреждения мягкотканных структур. Для диагностики повреждений корешков и спинного мозга используют МРТ позвоночника.
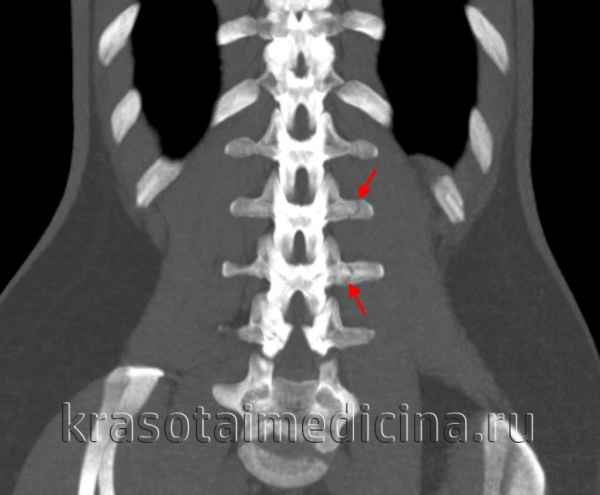
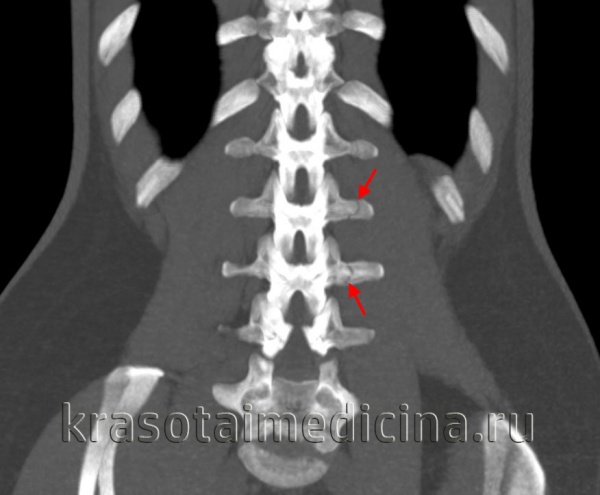
КТ грудного и поясничного отделов позвоночника. Перелом поперечного отростка 2-го и 3-го поясничного позвонка без смещения.
Лечение
При неосложненных компрессионных переломах показана консервативная терапия: обезболивание в сочетании с фиксирующими приспособлениями (корсеты, реклинаторы) и специальным режимом. Пациента укладывают на щит с валиком под областью повреждения. В течение 12-14 недель запрещают поднимать тяжести, сидеть, наклоняться вперед и резко поворачивать туловище. В отдельных случаях накладывают гипсовый корсет сроком до 6 месяцев.
Большое значение имеет лечебная физкультура. Развитые мышцы спины «берут на себя» часть нагрузки, разгружая, таким образом, позвонки и способствуя их хорошему сращению. При нестабильных переломах позвоночника, сдавлении нервных корешков и спинного мозга проводятся операции на позвоночнике. Для стабилизации позвонков используют различные фиксаторы, а при невозможности восстановления позвонков применяют имплантаты из искусственных материалов.
1. Повреждения позвоночника: методическое пособие/ Виноградов В.Г., Комогорцев И.Е., Мункожаргалов Б.Э., Лебедев В.Ф, Ангарская Е.Г. - 2011
Позвоночно-спинномозговая травма
Позвоночно-спинномозговая травма — травма, в результате которой были нарушены функции и анатомическая целостность позвоночного столба и/или спинного мозга и/или его магистральных сосудов и/или корешков спинномозговых нервов. Клинические проявления зависят от уровня и степени тяжести повреждения; они могут варьировать от преходящих парезов и расстройств чувствительности до параличей, нарушения движения, расстройства функций тазовых органов, глотания, дыхания и т. д. В диагностике травм позвоночника и спинного мозга используются спондилография, миелография, МРТ, КТ, люмбальная пункция. Лечение позвоночно-спинномозговой травмы может включать репозицию, иммобилизацию, фиксацию позвонков, декомпрессию мозга с последующей восстановительной терапией.
Позвоночно-спинномозговая травма – нарушение анатомо-физиологических взаимоотношений позвоночного столба и структур позвоночного канала (оболочек, вещества, сосудов спинного мозга, спинномозговых нервов), приводящее к частичной или полной утрате соответствующих функций. В различных странах частота позвоночно-спинномозговая травм варьирует от 30 до 50 случаев на 1 млн. населения. Среди пострадавших преобладают мужчины молодого трудоспособного возраста (20—39 лет), что обусловливает не только медицинскую, но и социальную значимость проблемы. Организацией и оказания своевременной специализированной помощи пострадавшим с позвоночно-спинномозговой травмой занимается нейрохирургия, неврология и травматология.
Причинами повреждений позвоночника и спинного мозга при позвоночно-спинномозговой травме могут быть как прямые травматические воздействия на позвоночник, так и опосредованная его травма при падении с высоты, при дорожно-транспортных происшествиях, насильственном сгибании при завалах и т. д.
Классификация спинно-мозговых травм
Позвоночно-спинномозговые травмы разделяют на изолированные, сочетанные (в сочетании с механическим повреждением других органов и тканей) и комбинированные (в комбинации повреждения с термическими, радиационными, токсическими и другими факторами). По характеру повреждения позвоночно-спинномозговые травмы разделяют следующим образом:
- закрытые (без повреждения паравертебральных тканей);
- открытые, не проникающие в позвоночный канал;
- открытые, проникающие в позвоночный канал — сквозные (поражение позвоночного канала навылет) и слепые (ранящий предмет остается в позвоночном канале) и касательные.
Открытые травмы позвоночника могут быть огнестрельными (осколочные, пулевые) или неогнестрельными (резаные, рубленые, колотые и др.).
Повреждения позвоночника при позвоночно-спинномозговой травме подразделяют на следующие нозологические формы: ушиб позвоночника, частичный или полный разрыв капсульно-связочного аппарата позвоночного двигательного сегмента, самовправившийся вывих позвонка, разрыв межпозвоночного диска, частичные и полные вывихи позвонков, переломы позвонков, переломовывихи (сочетание смещение позвонков с переломом их структур).
Повреждения двух и более смежных позвонков и/или межпозвоночных дисков называют множественными повреждениями позвоночного столба; повреждения двух и более несмежных позвонков и/или межпозвоночных дисков — многоуровневыми повреждениями позвоночного столба. Множественные переломы позвонков на нескольких уровнях называют множественными многоуровневыми повреждениями позвоночного столба.
Важно учитывать, что нестабильные повреждения могут возникать даже без переломов позвонков: при разрыве капсульно-связочного аппарата позвоночного двигательного сегмента и межпозвонкового диска, при самовправившихся вывихах позвонков.
Классификация повреждений спинного мозга и других нервно-сосудистых образований позвоночного канала
Для определения лечебной тактики при позвоночно-спинномозговой травме большое значение имеет не столько оценка функционального состояния спинного мозга, сколько нозологический диагноз. Некоторые виды травм спинного мозга (сотрясение и ушиб) лечат консервативно, другие (сдавление мозга, его магистральных сосудов и корешков, гематомиелия) — оперативно. Различают следующие виды поражений.
- Сотрясение спинного мозга.
- Ушиб спинного мозга (степень тяжести определяется ретроспективно в связи с наличием в остром периоде спинального шока, обычно приводящего к синдрому полного нарушения рефлекторной деятельности спинного мозга в среднем в течение трех недель).
- Сдавление спинного мозга (острое, ранее, позднее) с развитием компрессионной миелопатии.
- Анатомический перерыв («полное повреждение» — по номенклатуре зарубежных авторов) спинного мозга.
- Гематомиелия (кровоизлияние в спинной мозг или внутримозговая гематома).
- Кровоизлияние в межоболочечные пространства.
- Повреждение магистрального сосуда спинного мозга (травматический инфаркт спинного мозга).
- Повреждения корешков спинномозговых нервов (их делят так же: сотрясение, ушиб, сдавление, разрыв, нарушение кровообращения и кровоизлияния в корешок).
Диагностика и клиническая картина
Диагностический алгоритм при позвоночно-спинномозговой травме включает следующие этапы: опрос пострадавшего, врача или свидетеля происшествия, доставивших больших в стационар, с уточнением жалоб и их динамики; осмотр и пальпацию; неврологическое обследование; инструментальные методы исследования. К последним относятся: спондилография, люмбальная пункция с ликвородинамическими пробами, КТ и/или МРТ головного мозга, миелография, КТ-миелография, вертебральная ангиография.
При сборе анамнеза необходимо выяснить механизм и время травмы, локализацию боли, двигательных и чувствительных расстройств; расспросить о том, какие положения или движения облегчают или усиливают боль в позвоночнике; поинтересоваться, двигал ли пострадавший ногами и руками сразу после травмы. Развитие неврологических расстройств сразу после травмы свидетельствует об ушибе спинного мозга. Он может быть изолированным или сочетаться с компрессией мозга. В случае появления и нарастания неврологических расстройств (что можно выявить только в отсутствие спинального шока, характерного для ушиба мозга) следует предполагать раннюю или позднюю компрессию спинного мозга и его корешков гематомой или вторично сместившимися в позвоночный канал поврежденными костно-хрящевыми структурами.
При беседе с пациентом необходимо выяснить все жалобы, чтобы исключить повреждения других органов и систем. Если пациент не помнит обстоятельств происшествия, необходимо исключить черепно-мозговую травму. При нарушениях чувствительности может отсутствовать боль ниже области повреждения мозга, поэтому все отделы позвоночника подлежат обязательному пальпаторному и рентгенологическому обследованию. Осмотр позволяет выявить локализацию следов травмы, видимых деформаций, определить уровень обязательного рентгенологического обследования и алгоритм целенаправленного лечения других органов и тканей. Так, при наличии кровоподтеков и деформации в области грудной клетки необходимо исключить прелом ребер, разрыв легкого, гемоторакс и пневмоторакс. Деформация позвоночника в грудопоясничном отделе может сопровождаться не только травмой позвонков на этом уровне, но и повреждением почек, селезенки, печени и других внутренних органов.
При осмотре пациента с позвоночно-спинномозговой травмой определяют отсутствие или слабость в конечностях, тип дыхания, участие межреберных мышц в дыхательных движениях, напряжение брюшной стенки. Так, диафрагмальный тип дыхания в сочетании с тетраплегией свидетельствуют о травме шейного отдела спинного мозга ниже IV сегмента. Пальпаторное исследование позвоночника позволяет выявить локализацию боли, крепитацию отломков, деформацию линии остистых отростков или увеличение расстоянии между ними. Запрещено определять патологическую подвижность позвонков методом пальпации, так как это может привести к дополнительным повреждениям не только нервной ткани, но также сосудов и других тканей и органов.
Цель проведения инструментальных методов обследования при позвоночно-спинномозговой травме — максимально быстро отличить сдавление спинного мозга, его магистральных сосудов и корешков от других видов повреждений, подлежащих консервативному лечению. Спинальный шок (арефлексия и атония парализованных мышц) в остром периоде травмы, а также невозможность самостоятельного опорожнения тазовых органов — показания к активному использованию инструментальных методов исследования для дифференциальной диагностики. Раннее их использование позволяет не только распознать сдавление спинного мозга, но также определить локализацию, характер, причину компрессии и особенности повреждения позвоночника. Диагностический алгоритм инструментальных исследований в остром периоде позвоночно-спинномозговой травмы следующий.
- Спондилография в передней и боковой проекциях.
- Спондилография в косой проекции (для исследования дугоотросчатых суставов и межпозвоночных отверстий) и через открытый рот (для диагностики атлантоаксиальных сегментов).
- КТ.
- Люмбальная пункция с ликвородинамическими пробами.
- Миелография восходящая и снисходящая.
- КТ-миелография.
- ССВП.
- Вертебральная ангиография.
Решение диагностических задач при позвоночно-спинномозговой травме не всегда требует проведения всех вышеперечисленных методов диагностики. На основании результатов инструментальных методов исследования и сопоставления их с клиническими признаками диагностируют сдавление спинного мозга, его магистральных сосудов и корешков спинномозговых нервов, при которых показано хирургическое лечение.
При оценке неврологического статуса при позвоночно-спинномозговой травме используют шкалу ASIA/ISCSCI — Международный стандарт неврологический и функциональный классификации повреждений спинного мозга. Данная унифицированная шкала позволяет количественно оценить функциональное состояние спинного мозга и степень неврологических нарушений. В качестве критериев состояния спинного мозга используют оценку мышечной силы, тактильной и болевой чувствительности, рефлекторной активности в аногенитальной зоне.
Лечение позвоночно-спинномозговой травмы
Необходима иммобилизация позвоночника, осторожная и быстрая транспортировка пациента с позвоночно-спинномозговой травмой в ближайший многопрофильный стационар, в котором есть специалисты и возможности для лечения спинальных больных, либо (предпочтительнее) в специализированное нейрохирургическое отделение. Пациенту в бессознательном состоянии на месте, где он обнаружен после ДТП, падения с высоты, избиения и иных инцидентов, результатом которых может стать позвоночно-спинномозговая травма, необходимо произвести иммобилизацию позвоночника. Такого пациента следует расценивать как больного с повреждением позвоночника, пока не будет доказано обратное.
Показания к экстренному хирургическому вмешательству при позвоночно-спинномозговой травме:
- появление и/или нарастание неврологической спинальной симптоматики (наличие «светлого промежутка»), что характерно для тех видов раннего сдавления, которые не сопровождаются спинальным шоком;
- блокада ликворных путей;
- деформация позвоночного канала рентгенонегативными (гематома, травматическая межпозвоночная грыжа, поврежденная желтая связка) или рентгенопозитивными (костные обломки, структуры вывихнутых позвонков или вследствие выражено угловой деформации) компрессирующими субстратами при наличии соответствующей спинальной симптоматики;
- изолированная гематомиелия, особенно в сочетании с блокадой ликворных путей;
- клинико-ангиографические признаки сдавления магистрального сосуда спинного мозга (показано неотложное оперативное вмешательство);
- гипералгические и паралитические формы корешков спинномозговых нервов;
- нестабильные повреждения позвоночных двигательных сегментов, представляющих угрозу для вторичного или прерывистого сдавления спинного мозга.
Противопоказания к хирургическому лечению позвоночно-спинномозговой травмы:
- травматический или геморрагический шок с нестабильной гемодинамикой;
- сопутствующие повреждения внутренних органов (внутреннее кровотечение, опасность развития перитонита, ушиб сердца с признаками сердечной недостаточности, множественные повреждения ребер с гемопневмотораксом и явлениями дыхательной недостаточности);
- тяжелая черепно-мозговая травма с нарушениями уровня сознания по шкале Глазго менее 9 баллов, при подозрении на внутричерепную гематому;
- тяжелые сопутствующие заболевания, сопровождающиеся анемией (менее 85 г/л), сердечно-сосудистой, печеночной и/или почечной недостаточности;
- жировая эмболия, тромбоэмболия легочной артерии, нефиксированные переломы конечностей.
Хирургическое лечение сдавления спинного мозга необходимо проводить в оптимально короткие сроки, так как на первые 6-8 часов приходится 70% всех необратимых ишемических изменений, возникающих вследствие сдавления мозга и его сосудов. Поэтому имеющиеся противопоказания к оперативному лечению нужно устранять активно и максимально короткие сроки в палате интенсивной терапии или реанимационном отделении. Базовая терапия включает в себя регуляцию функций дыхания и сердечно-сосудистой деятельности; коррекцию биохимических показателей гомеостаза, борьбу с отеком мозга; профилактику инфекционных осложнений, гиповолемии, гипопротеинемии; регуляцию функций тазовых органов путем установки приливно-отливной системы Монро или катетеризации мочевого пузыря не реже четырех раз в сутки; коррекцию нарушений микроциркуляции; нормализацию реологических параметров крови; введение ангиопротекторов, антигипоксантов и цитопротекторов.
При атлантоокципитальной дислокации пациентам показана ранняя репозиция методом краниоцервикальной тракции или одномоментное закрытое вправление рычаговым способом Рише-Гютера. После устранения атлантоокципитальной дислокации используют иммобилизацию торакокраниальной гипсовой повязкой, головодержателем. В случаях осложненных вывихов шейных позвонков в первые 4-6 часов (до развития отека мозга) показано одномоментное закрытое вправление вывиха по методу Рише-Гютера с последующей внешней фиксацией в течение двух месяцев. Если после позвоночно-спинномозговой травмы прошло более 6 часов и у пациента выявлен синдром полного нарушения рефлекторной деятельности мозга, показано открытое вправление вывиха задним доступом в сочетании с задним или передним спондилодезом.
При оскольчатых переломах тел шейных позвонков и их компрессионных переломах с углообразной деформации более 11 градусов показана передняя декомпрессия мозга путем удаления тел сломанных позвонков с замещением их костным трансплантатом, кейджем с костной крошкой или пористым титано-никелевым имплантатом в сочетании с титановой пластиной или без нее. При повреждении более двух соседних позвонков показана передняя или задняя стабилизация. При сдавлении спинного мозга сзади фрагментами сломанной дуги позвонка показана задняя декомпрессия. Если повреждение позвоночного сегмента нестабильное, декомпрессию сочетают с задним спондилодезом, предпочтительно транспедикулярной конструкцией.
Стабильные компрессионные переломы тел грудных позвонков типа A1 и А2 с кифотической деформацией более 25 градусов, приводящие к переднему сдавлению спинного мозга по типу его распластывания и натяжения на клинке, лечат одномоментной закрытой (бескровной) реклинацией в первые 4-6 часов после травмы или открытой реклинацией и декомпрессией мозга с междужковым спондилодезом стяжками либо иными конструкциями. Переломовывихи грудных позвонков в остром периоде легко репонировать и реклинировать, поэтому используют задний доступ в позвоночный канал для декомпрессии мозга. После ламинэктомии, наружной и внутренней декомпрессии мозга, локальной гипотермии производят транспедикулярный спондилодез, позволяющий дополнительно репонировать и реклинировать позвоночник.
Учитывая большие резервные пространства поясничного отдела позвоночного канала, декомпрессию корешков конского хвоста выполняют из заднего доступа. После удаления компрессирующих субстратов, репозиции и реклинации позвонков проводят транспедикулярный спондилодез и дополнительную коррекцию позвоночного столба. Через две-три недели можно выполнить передний спондилодез аутокостью, кейджем или пористым имплантатом.
При грубой деформации позвоночного канала крупными фрагментами тел поясничных позвонков можно использовать переднебоковой забрюшинный доступ для реконструкции передней стенки позвоночного канала и замещения удаленного тела позвонка костным трансплантатом (с фиксирующей пластиной или без нее), пористым титано-никелевым имплантатом или кейджем с костной крошкой.
В период реабилитации после перенесенной позвоночно-спинномозговой травмы лечением пациента занимаются неврологи, вертебрологи и реабилитологи. Для восстановления двигательной активности применяют ЛФК и механотерапию. Наиболее эффективно сочетание лечебной физкультуры с методами физиотерапии: рефлексотерапия, массаж, электронейростимуляция, электрофорез и другие.
Прогноз при позвоночно-спинномозговой травме
Комплексная диагностика и ранние декомпрессивно-стабилизирующие операции способствуют уменьшению осложнений и послеоперационной летальности, улучшению функционального исхода. Имплантируемые в позвоночник современные системы фиксации позволяют проводить раннюю активизацию пациентов, что помогает предотвратить появление пролежней и других нежелательными последствиями позвоночно-спинномозговой травмы.
Читайте также:
- Ортезы для позвоночника при травме. Выбор
- Плевральные сращения. Значение плевральных сращений при искусственном пневмотораксе
- Лабораторная диагностика отравления алкоголем (этанолом)
- Грибковая инфекция костей и суставов - лучевая диагностика
- Признаки травмы медиальной коллатеральной связки коленного сустава
