Причины и диагностика буллезного мирингита
Добавил пользователь Алексей Ф. Обновлено: 31.01.2026
Последствия среднего отита и его прогноз
Самым распространенным осложнением нелеченного или рецидивирующего среднего отита является хронический адгезивный отит, при котором барабанная перепонка натягивается на структуры среднего уха. Основной жалобой является снижение слуха. Характерны «впалый» вид барабанной перепонки и отсутствие ее подвижности при пневматической отоскопии. При аудиометрии обычно выявляется кондуктивная тугоухость. Лечение состоит в улучшении функции слуховой трубы и установке вентиляционной трубки.
Для повышения жесткости барабанной перепонки и предотвращения рецидивов может выполняться хрящевая укрепляющая тимпанопластика, в ходе которой барабанная перепонка укрепляется фрагментом хряща.
Адгезивный средний отит и рецидивирующий острый средний отит могут вести к хроническому гнойному отиту. Хронический гнойный средний отит может привести или быть связан с перфорацией барабанной перепонки, а также хроническим инфекционным воспалением сосцевидного отростка. Перфорация барабанной перепонки может быть как бессимптомной, так и сопровождаться снижением слуха и отореей. При активном инфекционном процессе пациента может беспокоить боль.
При отоскопии должна быть видна перфорация. При остром разрыве барабанной перепонки дефект обычно закрывается самостоятельно. Хроническая перфорация сама по себе никогда не зарастет, для ее закрытия требуется оперативное лечение.
Все воспалительно-инфекционные заболевания, поражающее барабанную полость, могут распространиться на сосцевидный отросток. На компьютерной томографии височных костей, выполненной во время экссудативного среднего отита, практически всегда можно обнаружить бессимптомное затемнение клеток сосцевидного отростка. При наличии острого гнойного компонента развивается полноценный мастоидит, который обычно начинается с интенсивной боли. У маленьких детей основными признаками будет лихорадка, сопровождающаяся формированием в заушной области субпериостального абсцесса (прорыв гноя через тонкий кортикальный слой сосцевидного отростка).
Очень редко первым симптомом заболевания могут стать вторичные осложнения, например, парез или паралич лицевого нерва, головокружение как следствие фистулы лабиринта, и даже осложнения со стороны центральной нервной системы (эпидуральный абсцесс, абсцесс головного мозга). Ключом к постановке диагноза является КТ, позволяющая выявить гнойный мастоидит и признаки выраженной костной деструкции. Часто для постановки диагноза и эффективного лечения требуется хирургическая ревизия сосцевидного отростка с последующей антибактериальной терапией.
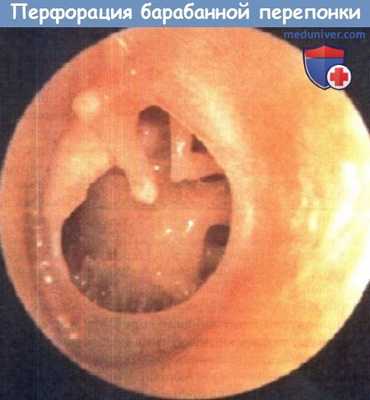
Перфорация барабанной перепонки, левое ухо.
Холестеатома представляет собой патологическое кистозное скопление слущенного кератина кожи. У холестеатомы есть множество признаков. Она может быть врожденной и приобретенной. Врожденная холестеатома возникает из-за того, что нарушается миграция остатков эпителиальной ткани барабанной полости в область наружного слухового прохода в ходе эмбриогенеза. Чаще всего врожденная холестеатома представляет собой бессимптомное болезненное образование за интактной барабанной перепонкой (при этом в анамнезе данные о каких-либо вмешательствах на ухе отсутствуют).
Приобретенная холестеатома является следствием нелеченного хронического среднего отита: либо вследствие адгезивного отита (ретракционная холестеатома), либо вследствие перфорации барабанной перепонки (перфорационная холестеатома). Также холестеатому можно классифицировать в зависимости от локализации: затрагивающую ненатянутую часть барабанной перепонки, затрагивающую натянутую часть барабанной перепонки, затрагивающую обе ее части. Холестеатома может быть кистозной, бляшечной (кожа мигрирует за барабанную перепонку и заполняет мезо- и эпитимпанум), складчатой (состоящей из свободных кератиновых масс).
При адгезивном среднем отите могут образовываться ретракционные карманы, которые представляют собой участки сильного втяжения барабанной перепонки. Нормальный поверхностный эпителий барабанной перепонки может проникать в эти карманы, формируя «кистозную» холестеатому, при которой матрикс холестеатомы окружает кератиновые массы. При наличии перфорации в барабанной перепонке формирование холестеатомы происходит за счет миграции эпителия через перфорацию. У таких холестеатом отсутствует капсула, они представляют собой скопление эпителия, заполняющее барабанную полость или, реже, сосцевидный отросток. Иногда мигрирующий эпителий может содержать кератин в незначительных количествах или не содержать его вовсе.
Наконец, холестеатомы могут быть травматическими и ятрогенными. Травматическая холестеатома может стать следствием травмы барабанной перепонки, например, при использовании ватных палочек, при падении с водных лыж, при переломе основания черепа. При переломах основания черепа может произойти непосредственное попадание кожи в клетки сосцевидного отростка. Ятрогенная холестеатома может сформироваться после любой операции на среднем ухе.
При осмотре холестеатома обычно имеет характерный белесоватый цвет. Из дополнительных методов исследования выполняют аудиограмму и КТ височных костей. При отсутствии лечения холестеатома приводит к развитию хронического инфекционного воспаления в среднем ухе, которое чаще всего проявляется безболезненными выделениями из уха и/или снижением слуха. Деструкция окружающих костных тканей может привести к постоянный кондуктивной или сенсоневраль-ной тугоухости, вертиго (вследствие формирования лабиринтной фистулы), параличу лицевого нерва. Также при отсутствии лечения холестеатома может стать причиной развития внутричерепных осложнений: эпидурального абсцесса, абсцесса головного мозга, менингита.
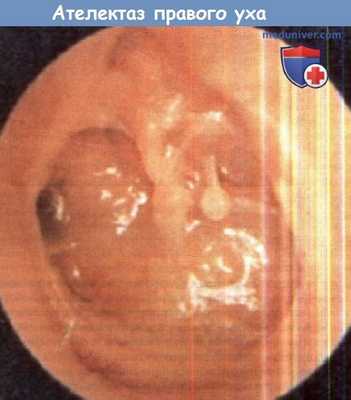
Выраженный ателектаз правого уха.
В большинстве случаев лечение при холестеатоме хирургическое. Операция преследует три основные цели:
(1) полное устранение заболевания;
(2) реконструкция барабанной перепонки и/или цепи слуховых косточек;
(3) предотвращение рецидива (или сохранения) холестеатомы.
Добиться полной эрадикации холестеатомы может быть очень сложно, потому что небольшой фрагмент ее матрикса можно достаточно легко оставить в полости среднего уха или в сосцевидном отростке. Считается, что резидуальные (оставшиеся после проведенного вмешательства) холестеатомы встречаются примерно в 25% случаев. Чаще всего их обнаруживают в среднем ухе и эпитимпануме. Чаще всего резидуальная холестеатома имеет «жемчужный» вид и возникает на месте не полностью удаленного матрикса. Диагностика резидуальной холестеатомы может представлять значительные сложности. Многие хирурги считают, что через 9-12 месяцев всем больным нужно проводить повторное оперативное вмешательство с целью обнаружения остатков холестеатомы.
В некоторых случаях помогает КТ, особенно если изначально сосцевидный отросток и среднее ухо были хорошо пневматизированы. Небольшое затемнение, которое со временем увеличивается, является верным признаком остаточной холестеатомы. В последнее время для диагностики резидуальных холестеатом все чаще применяют неэхопланарную диффузно-взвешенную магнитно-резонансную томографию (non-echo-planar diffusion weighted MRI). Согласно данным Dremmen и соавт., положительное предсказательное значение этого метода исследования может достигать 93% даже при размере холестеатомы в 2 мм.
Существует множество методик восстановления целостности барабанной перепонки и цепи слуховых косточек, обсуждение которых выходит за рамки данной главы. Основными факторами, необходимыми для проведения успешной операции являются: полное устранение очага инфекции, использование хрящевых трансплантатов барабанной перепонки, которые препятствуют формированию ретракционных карманов, детальная оценка состояния цепи слуховых косточек, необходимая для выбора нужного метода реконструкции. Предотвращение рецидива, риск которого составляет порядка 25%, заключается в использовании хряща в ходе тимпанопластики.
До сих пор нет единого мнения о том, каким образом лучше проводить операции на среднем ухе и сосцевидном отростке: «закрытым» способом, с сохранением задней стенки слухового прохода (canal wall up), или «открытым» способом, без сохранения задней стенки (canal wall down). Уши, в которых нормальная анатомия была сохранена быстрее заживают после операции, лучше протекает послеоперационный период, больным в дальнейшем не требуется уход за послеоперационной полостью, с которой могут быть связаны некоторые осложнения. Разрушение задней стенки слухового прохода улучшает доступ к сосцевидному отростку и аттику, особенно в случаях низкого расположения твердой мозговой оболочки или переднего предлежания сигмовидного синуса.
Согласно общепринятому мнению, выполнять открытую операцию лучше в том случае, если пациент вряд ли будет регулярно посещать врача и контролировать состояние своего уха, поскольку открытые операции в целом более безопасны. В противных случаях основным моментом, от которого зависит тип вмешательства, является локализация патологического процесса. Разрушение задней стенки слухового прохода не улучшает доступ к среднему уху, лицевому карману или барабанному синусу. Если патологический процесс локализуется в эпитимпануме, операцией выбора может стать трансканальная или трансмастоидальная аттикотомия. Разрушение задней стенки слухового прохода с достаточным обнажением эпитимпанума практически полностью устраняет какой-либо риск рецидива, а осмотреть послеоперационную полость для исключения остаточной холестеатомы можно и в амбулаторных условиях.
Если в ухе, на котором была выполнена модифицированная радикальная операция по Bondy, развивается адгезивный процесс, то такое ухо самопроизвольно трансформируется в «радикальное ухо по Bondy».
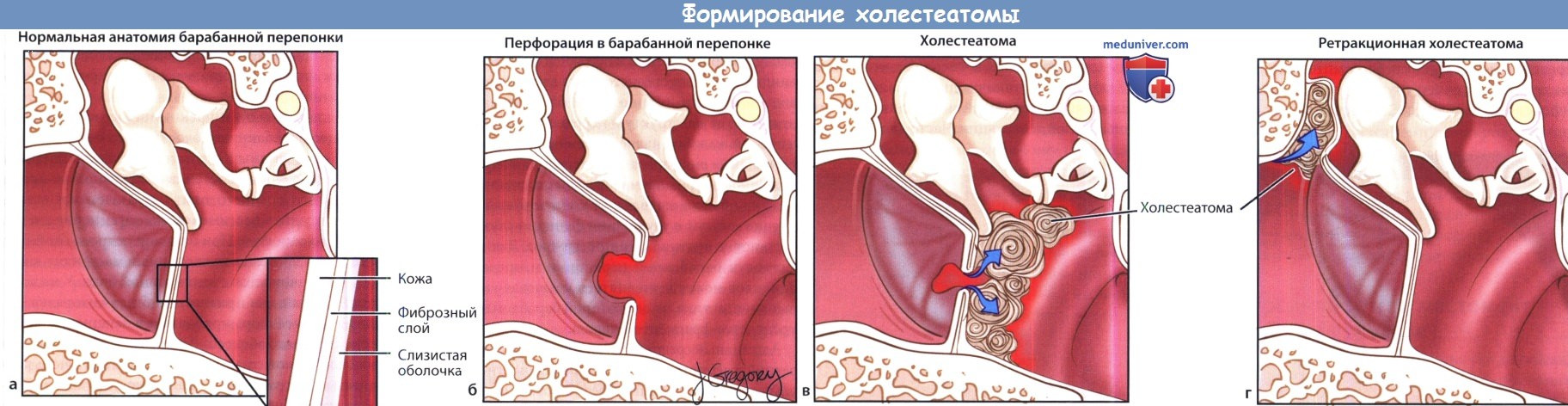
(а) Нормальная анатомия барабанной перепонки и среднего уха.
(б) Перфорация барабанной перепонки.
(в) Плоский эпителий, мигрирующий через перфорацию барабанной перепонки в полость среднего уха, формирует холестеатому.
(г) Формирование ретракционной холестеатомы в аттиковом ретракционном кармане.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Мирингит
Мирингит – это острое или хроническое воспаление барабанной перепонки бактериальной, вирусной, грибковой или травматической этиологии. Основные проявления – сильная пульсирующая или распирающая боль в ухе, не устраняемая болеутоляющими препаратами, интоксикационный синдром, снижение остроты слуха, шум в ушах, выраженный зуд, серозные, гнойные или геморрагические выделения. Диагностика основывается на анамнестических сведениях, жалобах пациента и результатах отоскопии. Терапевтическая тактика подразумевает использование антибиотиков или противовирусных препаратов, антисептических растворов, НПВС.

Общие сведения
Мирингит как самостоятельная патология встречается редко. Более чем в 70% он является осложнением других заболеваний уха, чаще всего – диффузного наружного отита. Подавляющее большинство случаев имеет бактериальную или вирусную этиологию (порядка 75-85%). Микозный мирингит наблюдается нечасто и составляет 1-3% от всех грибковых поражений уха. Перфорация барабанной перепонки как осложнение мирингита происходит в 23-27%, сенсоневральная тугоухость возникает в 7-15% случаев. Патология одинаково распространена среди мужчин и женщин разных возрастных категорий. Впервые симптомы мирингита были описаны и объединены в одно заболевание французским отоларингологом Бенжамином фон Левенбергом в 1898 году.
Причины мирингита
Как правило, заболевание становится осложнением других бактериальных, грибковых или вирусных патологий. К предрасполагающим факторам относится нерациональный прием антибиотиков или кортикостероидов, переохлаждение, частое попадание воды в слуховой проход. В роли самостоятельной нозологии мирингит встречается крайне редко. Наиболее часто в роли пусковых факторов выступают:
- Болезни наружного уха и барабанной полости. Являются основной причиной развития мирингита. Обычно его возникновение обусловлено распространением патологического процесса на барабанную перепонку при внешнем или среднем отите, тубоотите и пр.
- Вирусные, бактериальные, грибковые заболевания. Мирингит может наблюдаться на фоне гриппа, кори, пневмонии или сепсиса. Поражение барабанной перепонки вызвано гематогенным или контактным распространением возбудителя из первичного очага. Основными возбудителями являются вирусы гриппа типа А, В и С, аденовирус типа 3, β-гемолитический стрептококк группы А, гемофильная палочка, грибы рода Candida, плесневые грибы рода Aspergillus, Penicillium и Chlamydophila psittaci, Mycoplasma pneumoniae, Escherichia coli и Streptococcus pneumonia, реже – вирус простого герпеса человека.
- Травматическое повреждение. Воспалительная реакция при травме обусловлена нарушением целостности эпидермиса, покрывающего наружный слой барабанной перепонки. В роли травмирующего фактора могут выступать механические, термические или химические агенты.
Патогенез
Вне зависимости от происхождения мирингита его патогенез основывается на развитии местных воспалительных реакций и проникновении патогенной микрофлоры в ткани барабанной перепонки. При распространении патологического процесса из прилегающих структур или гематогенной диссеминации микрофлоры из отдаленных очагов на начальном этапе происходит выделение цитокинов – интерлейкинов (IL 1, 2, 4, 6, 8), интерферона γ, фактора некроза опухоли (TNF- α), гистамина, брадикинина и других. Под их воздействием кровеносные сосуды барабанной перепонки расширяются, из сосудистого русла выходит плазма и некоторые форменные элементы, в результате чего возникает отечность. Далее развивается непосредственно воспалительная реакция, что клинически проявляется повышением местной и общей температуры, гиперемией, болезненностью. Специфическая особенность хронического и геморрагического мирингита – формирование пузырьков (булл), заполненных гноем или кровью.
Классификация
С учетом длительности течения заболевания и присутствующих изменений барабанной перепонки в отоларингологии принято выделять следующие формы мирингита:
- Острый катаральный. Характеризуется яркой, быстро нарастающей клинической симптоматикой. В некоторых случаях симптомы могут быть слабовыраженными. Патология обычно имеет травматическое происхождение. При адекватном лечении быстро наступает полное выздоровление.
- Хронический. Наиболее распространенный вариант. Часто сочетается с диффузным поражением внешнего уха. Одно из проявлений – формирование пузырьков, заполненных гнойными массами. Даже на фоне полноценного лечения имеется склонность к рецидивам. В редких случаях обострения возникают с интервалом 1-2 недели.
- Геморрагический или буллезный. Наиболее тяжелый вариант мирингита. Зачастую заболевание развивается при гриппе. Специфический признак – формирование на поверхности барабанной перепонки булл, заполненных геморрагическим экссудатом.
Симптомы мирингита
Начало заболевания зачастую маскируется симптомами ведущей патологии. Специфических субъективных признаков мирингит обычно не имеет. Первым проявлением поражения барабанной перепонки становится односторонняя боль внутри уха пульсирующего или распирающего характера. Она ярко выражена, усиливается при жевании и глотании, нарушает сон и практически не снимается обезболивающими препаратами. У некоторых пациентов болевой синдром отсутствует – вместо него появляется чувство тяжести и дискомфорта в ухе. Параллельно возникает невыносимый зуд и одностороннее ухудшение слуха различной степени тяжести, отмечается шум или звон в ушах, чувство «заложенности».
Дальнейшее прогрессирование мирингита сопровождается развитием интоксикационного синдрома – повышением температуры тела свыше 38,0-39,0°C, головной болью, общей слабостью, недомоганием, бледностью и т. д. Затем появляются выделения из слухового прохода, характер которых зависит от варианта заболевания. При острой катаральной форме в большинстве случаев присутствует незначительное количество серозного экссудата. Хронический мирингит проявляется выраженным гноетечением и гнилостным запахом. Выделения из внешнего уха при буллезной форме обычно имеют кровянистый характер.
Осложнения
К наиболее распространенным осложнениям мирингита относится формирование необратимой кондуктивной или сенсоневральной тугоухости. Нарушение звукопроводящей системы обусловлено поздним или недостаточно эффективным лечением и, как результат, выраженными структурными изменениями барабанной перепонки. Обычно к данным изменениям приводит перфорация с последующим заживлением путем формирования грубого рубца. Сенсоневральная тугоухость связана с повышенной проницаемостью мембраны окна преддверия для бактериальных токсинов. Реже поражение звуковоспринимающего аппарата провоцируется кровоизлияниями во внутреннее ухо, вызванными воздействием нейротропных вирусов. Они же могут приводить к парезу лицевого нерва.
Диагностика
Из-за отсутствия специфических симптомов постановка диагноза при мирингите может быть затруднена. Ведущую роль играет объективный осмотр и дифференциация с другими нозологиями. Полная программа обследования включает в себя следующие методы диагностики:
- Сбор анамнеза и жалоб. При опросе пациента отоларинголог обращает внимание на дебют заболевания и наличие ранее диагностированных патологий. Врач уточняет динамику и последовательность развития имеющихся симптомов.
- Отоскопия. При остром катаральном варианте присутствует отечность и гиперемия перепонки, сглаженность ее структур, небольшой объем серозного экссудата в полости слухового хода. Хроническая форма характеризуется утолщением стенки, мацерацией эпидермиса, наличием грануляций, большим количеством гнойных пузырьков. При геморрагическом мирингите буллы заполнены серозно-геморрагическим экссудатом. При герпетической этиологии они имеют небольшой диаметр, а крупные гнойники возникают при гриппе или парагриппе.
- Лабораторные анализы. Общий анализ крови позволяет выявить лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение СОЭ. При вирусной этиологии мирингита на 2-4 сутки от начала заболевания уровень лейкоцитов опускается ниже нормы, возникает относительный лимфоцитоз. При необходимости проводится вирусологическое или бактериологическое исследование для идентификации возбудителя.
- Тональная пороговая аудиометрия. Используется для определения характера развившейся тугоухости и выбора дальнейшей терапевтической тактики. При кондуктивной форме тугоухости наблюдается ухудшение воздушной проводимости при сохранении костного восприятия звука. Сенсоневральная тугоухость характеризуется нарушением работы как звукопроводящей, так и звуковоспринимающих систем.
Дифференциальная диагностика проводится с внешним и гнойным средним отитом, наружным отомикозом. В пользу воспаления внешнего уха свидетельствует диффузная гиперемия кожных покровов слухового канала, отсутствие булл и выраженного нарушения слуха. Гнойный средний отит сопровождается выпячиванием барабанной перепонки или ее перфорацией с сильным гноетечением из полости среднего уха через образовавшийся дефект. При наружном отомикозе выделения из уха имеют творожистый характер, а их объем постоянно увеличивается.
Лечение мирингита
Терапевтическая тактика основывается на лечении ведущего заболевания, патогенетическом и симптоматическом воздействии. Основной метод лечения – медикаментозный, комбинация препаратов определяется отоларингологом. В терапевтическую программу могут входить:
- Антибактериальные или противовирусные средства. В зависимости от этиологического варианта мирингита, результатов бактериологического и вирусологического методов исследования назначаются антибиотики, противогрибковые или противовирусные препараты. Наиболее часто применяют цефалоспорины II-III поколения, макролиды, фторхинолоны, производные амантадина.
- НПВС. Нестероидные противовоспалительные средства угнетают воспалительный процесс в барабанной перепонке. В сочетании с антибактериальной или противовирусной терапией они способны купировать болевой синдром.
- Антисептические препараты. Растворы антисептиков используются для промывания слухового прохода. Это позволяет реализовать местное воздействие на пораженные ткани, способствует эвакуации гнойных или кровянистых масс. Обычно используется фурацилин и борная кислота.
- Дезинтоксикационная терапия. Применяется при развитии выраженного интоксикационного синдрома. Основные препараты – физиологический раствор, 5% глюкоза, низкомолекулярные плазмозаменители.
- Парацентез булл. При образовании крупных гнойников показано хирургическое удаление их геморрагического или гнойного содержимого с последующей обработкой антисептическими препаратами.
Прогноз и профилактика
Прогноз при мирингите во многом зависит от этиологии, адекватности лечения воспаления барабанной перепонки и течения основной патологии. Острые катаральные и геморрагические формы хорошо поддаются терапии и обычно заканчиваются полным выздоровлением. Обострение хронического варианта завершается ремиссией, которая в последующем под влиянием патогенных факторов может перейти в новое обострение. Профилактика мирингита заключается в предотвращении травматических повреждений уха, соблюдении правил личной гигиены, полноценном своевременном лечении заболеваний, которые потенциально могут привести к поражению барабанной перепонки.
Буллезный пемфигоид
Буллезный пемфигоид – хроническое аутоиммунное заболевание кожи, поражающее в основном лиц старшего возраста. Его симптомы сходны с таковыми при пузырчатке и сводятся к образованию напряженных пузырей на кожных покровах рук, ног, а также живота; распределение патологических очагов, как правило, симметричное. Диагностика буллезного пемфигоида производится при помощи осмотра пациента, гистологического изучения тканей кожи на пораженных участках, иммунологических исследований. Лечение заболевания включает в себя иммуносупрессивную и цитотоксическую терапию с использованием глюкокортикостероидных и цитостатических средств.
МКБ-10

Буллезный пемфигоид (парапемфигус, старческий герпетиформный дерматит) – хроническое рецидивирующее заболевание аутоиммунного характера, характеризующееся поражением субэпидермальных слоев кожи с развитием напряженных пузырей и других патологических изменений. В отличие от обыкновенной пузырчатки, при данном заболевании не происходит акантолиза, а формирование пузырей в эпидермисе является вторичным процессом. Впервые на это обратил внимание в 1953 году Левер, который и выделил буллезный пемфигоид в отдельную нозологическую единицу – до этого термином «пемфигус» объединяли все типы пузырчатой сыпи. Патологии подвержены в основном лица старше 60 лет, но в дерматологии описано около 100 случаев, когда буллезный пемфигоид развивался в детском или подростковом возрасте. Такие формы заболевания получили название инфантильного и подросткового буллезного пемфигоида соответственно.
Также имеются указания на взаимосвязь между этим буллезным дерматозом и некоторыми онкологическими заболеваниями, что позволяет рассматривать его как паранеопластический процесс. Описаны больные с этой патологией, развивающейся на фоне рака желудка, легких, мочевого пузыря. В некоторых случаях буллезный пемфигоид может быть спровоцирован приемом лекарственных средств (фуросемид, йодид калия, амоксициллин), травмой кожи. Встречаемость заболевания составляет около 1-13 случаев на 1 миллион населения, среди больных преобладают мужчины пожилого возраста. Риск развития буллезного пемфигоида очень сильно повышается с возрастом – подсчитано, что вероятность заболеть этой патологией в 90 лет более чем в 300 раз выше, нежели в 60.
Причины буллезного пемфигоида
Этиология буллезного пемфигоида в настоящий момент остается предметом научной дискуссии, исследования в этой области помогли сформировать несколько основных гипотез, объясняющих причины данного состояния. Наиболее широко распространено мнение, что это аутоиммунное заболевание развивается из-за наличия определенных мутаций, изменяющих главный комплекс гистосовместимости. Это отчасти подтверждается тем, что среди больных буллезным пемфигоидом повышено количество лиц, имеющих в качестве аллели второго класса ГКГС DQB1 0301. Однако на сегодняшний день не выявлено мутаций или других генетических нарушений, которые бы можно было однозначно связать с этим кожным заболеванием.
Патогенез буллезного пемфигоида изучен несколько лучше этиологии, что позволяет достоверно утверждать об аутоиммунной природе данного состояния. Основным объектом для атаки иммунной системой являются два белка эпидермиса – один из них, БП180, является трансмембранным протеином и ассоциируется в настоящий момент с коллагеном 17-го типа. Второй антиген, участвующий в развитии буллезного пемфигоида, БП230, располагается внутри цитоплазмы клеток эпидермиса и, предположительно, относится к группе плакинов. Эти оба белка являются связанными по своей функции – они участвуют в формировании полудесмосом и поддерживают упорядоченную структуру многослойного эпителия.
У всех больных буллезным пемфигоидом в плазме крови обнаруживаются антитела класса G, которые обладают способностью связываться аутоантигенами БП180 и БП230. Их появление связано с развитием в организме аутореактивных Т-лимфоцитов против вышеуказанных белков клеток эпителия. Т-лимфоциты отвечают за клеточный иммунный ответ, попутно активируя В-лимфоциты, производящие антитела. Связывание Т-лимфоцитов и антител с собственными белками кожи и слизистых оболочек активирует систему комплемента, что привлекает в патологический очаг другие иммунокомпетентные клетки, главным образом нейтрофилы и эозинофилы. У некоторых больных буллезным пемфигоидом выявлено значительное участие лаброцитов (тучных клеток) в патогенезе заболевания.
Первоначально поражаются полудесмосомы в базальном слое эпидермиса, между отростками клеток возникают многочисленные вакуоли. Их слияние между собой приводит к образованию субэпидермального пузыря, наполненного экссудатом, сверху он прикрывается неизмененным эпидермисом, у которого сохранены межклеточные связи. Однако затем он подвергается некрозу, а регенерация базального слоя приводит к покрытию дна пузыря слоем новообразованных клеток, и очаг становиться внутриэпидермальным. Таким образом, на этом этапе развития буллезного пемфигоида, он наиболее сильно напоминает обыкновенную пузырчатку, за тем исключением, что развитие пузырей произошло не по причине акантолиза, а разрушения межклеточных мостиков только в базальном слое с его последующей регенерацией.
Воспалительные процессы при буллезном пемфигоиде неодинаково выражены у разных больных, однако признаки хотя бы минимальной инфильтрации кожи лимфоцитами, нейтрофилами и эозинофилами присутствует всегда. Очаги могут располагаться периваскулярно в случае незначительного воспаления и заполнять всю толщу кожи при выраженных воспалительных процессах, иногда сопровождающих буллезный пемфигоид.
Симптомы буллезного пемфигоида
В большинстве случаев первые проявления заболевания возникают у лиц старше 60-ти лет. Первоначально, до образования пузырьков (предпузырьковая стадия), симптомы буллезного пемфигоида выражены слабо и довольно неспецифичны – больные жалуются на зуд различной интенсивности, локализующийся на коже рук и ног или нижней части живота. Иногда может наблюдаться покраснение кожи, незначительные эритематозные высыпания. Со временем на пораженных участках формируются напряженные пузыри, имеющие полусферическую форму и диаметр 1-3 сантиметра. Примерно в трети случаев буллезного пемфигоида формируются эрозии на слизистых оболочках полости рта и влагалища. «Крышка» пузырей, состоящая из эпидермиса, достаточно прочная, поэтому эти образования обладают определенной травмоустойчивостью. Содержимое пузырей при буллезном пемфигоиде имеет серозный характер, но в некоторых случаях может изменяться на геморрагическое или даже гнойное.
При вскрытии пузырей на поверхности кожи остаются эрозии красного цвета с нежной и влажной поверхностью. Восстановление эпидермиса над ними происходит достаточно быстро, следы после заживления малозначительны. Помимо пузырей при буллезном пемфигоиде часто развиваются уртикарные высыпания разных размеров и интенсивности. Из других симптомов, кроме кожного зуда и высыпаний, у больных могут наблюдаться лихорадка, потеря аппетита, похудание. Особенно часто такие проявления возникают у ослабленных и истощенных лиц, при этом буллезный пемфигоид может даже стать причиной летального исхода. Заболевание имеет длительное и хроническое течение, симптомы и кожные проявления могут ослабевать и снова активизироваться со временем. До разработки эффективных методов лечения буллезного пемфигоида было выяснено, что в 15-30% случаев может наступить самопроизвольное выздоровление.
Диагностика буллезного пемфигоида
Определение такого заболевания, как буллезный пемфигоид производится на основании данных осмотра врачом-дерматологом, иммунологических исследований и гистологического изучения тканей патологических очагов. При осмотре, в зависимости от этапа развития патологии, могут наблюдаться эритематозная сыпь, сформировавшиеся пузыри, расположенные симметрично, уртикарные высыпания различной интенсивности, заживающие эрозии, иногда покрытые коркой. Общий анализ крови примерно в половине случаев буллезного пемфигоида показывает умеренную эозинофилию, иногда лейкоцитоз. Также в периферической крови при помощи реакции иммунопреципитации можно обнаружить IgG, обладающие способностью связываться с антигенами БП180 и БП230.
Гистологические исследования при буллезном пемфигоиде включают в себя простую световую микроскопию и иммунофлуоресцентную микроскопию. При осмотре под микроскопом на различных стадиях формирования пузырей можно обнаружить эпидермальную щель, затем субэпидермальный пузырь, который превращается во внутриэпидермальный. Дерма под патологическим очагом резко отечна, лейкоцитарная инфильтрация, состоящая в основном из лимфоцитов, эозинофилов и нейтрофилов, может быть выражена по-разному. Иммунофлуоресцентная микроскопия выявляет скопление иммуноглобулинов класса G и фракций комплемента (чаще всего С3) вдоль базальной мембраны эпидермиса. При буллезном пемфигоиде эти молекулы преимущественно сконцентрированы с наружной стороны базальной мембраны. Дифференциальную диагностику следует проводить с обыкновенной пузырчаткой, многоформной экссудативной эритемой и буллезным эпидермолизом.
Лечение буллезного пемфигоида
Препаратами первой линии, используемыми для лечения буллезного пемфигоида, являются глюкокортикостероиды – преднизолон, метилпреднизолон и другие. Лечение длительное, терапию начинают с высоких дозировок стероидов, постепенно понижая дозу на протяжении 6-9-ти месяцев. Учитывая, что многие больные буллезным пемфигоидом представляют собой лица преклонного возраста, проводить полноценную терапию глюкокортикостероидами не представляется возможным из-за значительных побочных эффектов. Нередко в такой ситуации лечение производят сочетанием уменьшенной дозы стероидов внутрь и местным применением мазей на их основе.
Неплохие результаты имеет терапия буллезного пемфигоида иммуносупрессивными средствами – например, циклоспорином. Аналогично применяют цитостатические средства – метотрексат, циклофосфамид. Значительно ускорить выздоровление и повысить эффективность терапии при буллезном пемфигоиде может плазмаферез с двойной фильтрацией. Наружно, помимо мазей с глюкокортикостероидами, используют антисептики (например, анилиновые красители) для профилактики осложнений типа вторичной инфекции. Однако в любом случае лечение этого заболевания очень длительное и занимает не менее полутора лет, и даже при этом у 15-20% больных затем возникают рецидивы.
Прогноз и профилактика буллезного пемфигоида
Прогноз классического буллезного пемфигоида в большинстве случаев неопределенный. Это объясняется тем, что заболевание имеет хронический и труднопрогнозируемый характер, а большинство больных – пожилые лица, часто имеющие другие сопутствующие патологии. Ранние высокие оценки смертности от буллезного пемфигоида (от 10 до 40%%) ныне считаются несколько некорректными, поскольку при подсчете не учитывался возраст, наличие иных заболеваний и иные факторы. Детские и подростковые формы этой патологии в большинстве случаев успешно излечиваются. Лицам, страдающим от буллезного пемфигоида или успешно прошедшим лечение, следует избегать воздействия на кожу травмирующих факторов – УФО, высоких или низких температур, механических травм. Это может спровоцировать развитие рецидива заболевания.
Буллезная эмфизема легкого ( Альвеолярная киста , Буллезная болезнь , Буллезное легкое , Ложная киста , Синдром исчезающего легкого )
Буллезная эмфизема легкого – это локальные изменения легочной ткани, характеризующиеся деструкцией альвеолярных перегородок и формированием воздушных кист диаметром более 1 см (булл). При неосложненном течении буллезной эмфиземы легких симптомы могут отсутствовать вплоть до возникновения спонтанного пневмоторакса. Диагностическое подтверждение буллезной эмфиземы легких достигается с помощью рентгенографии, КТ высокого разрешения, сцинтиграфии, торакоскопии. При бессимптомной форме возможно динамическое наблюдение; в случае прогрессирующего или осложненного течения буллезной болезни легких проводится хирургическое лечение (буллэктомия, сегментэктомия, лобэктомия).

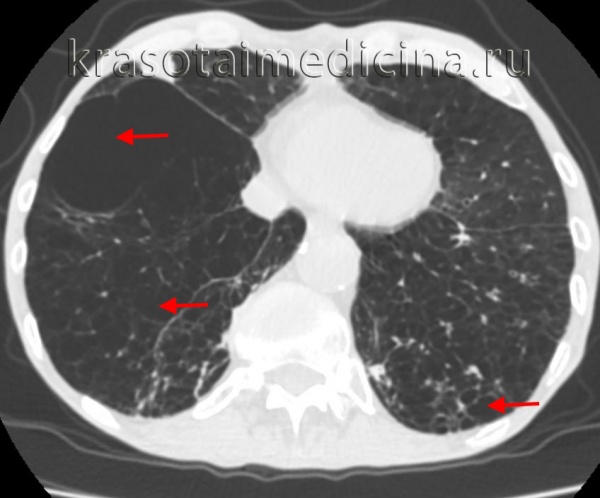
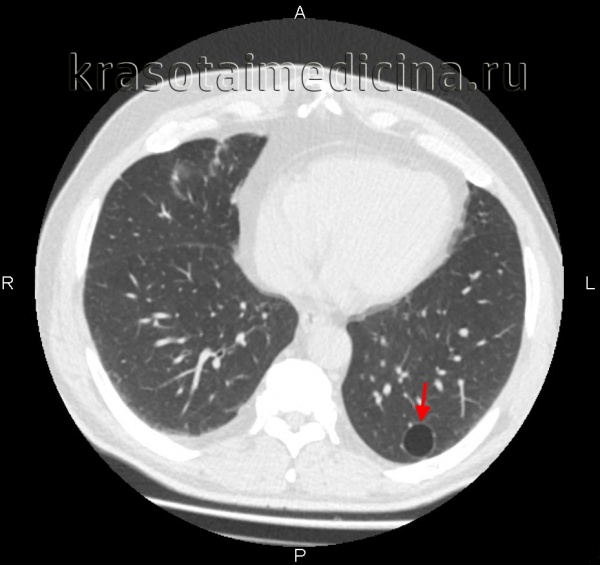
Буллезная эмфизема легкого – ограниченная эмфизема, морфологическую основу которой составляют воздушные полости (буллы) в паренхиме легкого. В зарубежной пульмонологии принято различать блебы (англ. «blebs» - пузыри) - воздушные полости размером менее 1 см, расположенные в интерстиции и субплеврально, и буллы - воздушные образования диаметром более 1 см, стенки которых выстланы альвеолярным эпителием. Точная распространенность буллезной эмфиземы легкого не определена, однако известно, что данное заболевание служит причиной спонтанного пневмоторакса в 70–80% случаев. В литературе буллезную эмфизему легких можно встретить под названиями «буллезная болезнь», «буллезное легкое», «ложная/альвеолярная киста», «синдром исчезающего легкого» и др.

Причины
На сегодняшний день существует ряд теорий, объясняющих генез буллезной болезни (механическая, сосудистая, инфекционная, обструктивная, генетическая, ферментативная). Приверженцы механической теории высказывают предположение, что горизонтальное расположение I-II ребер у части людей приводит к травматизации верхушки легкого, вызывая развитие апикальной буллезной эмфиземы. Также существует мнение, что буллы являются следствием легочной ишемии, т. е. в развитии буллезной болезни участвует сосудистый компонент.
Инфекционная теория связывает происхождение буллезной эмфиземы легких с неспецифическими воспалительными процессами, главным образом, вирусными инфекциями дыхательных путей. В этом случае локальные буллезные изменения являются прямым следствием обструктивного бронхиолита, сопровождающегося перерастяжением участков легкого. Данная концепция подтверждается тем, что часто рецидивы спонтанного пневмоторакса случаются в периоды эпидемий гриппа и аденовирусной инфекции.
Возможно возникновение локальной буллезной эмфиземы в области верхушки легкого после перенесенного туберкулеза. На основании наблюдений выдвинута теория о генетической обусловленности буллезной эмфиземы легких. Описаны семьи, в которых данное заболевание прослеживалось у представителей нескольких поколений.
Морфологические изменения в легких (буллы) могут иметь либо врожденное, либо приобретенное происхождение. Врожденные буллы формируются при дефиците ингибитора эластазы - a1-антитрипсина, следствием чего является ферментативное разрушение легочной ткани. Высокая вероятность развития буллезной эмфиземы легких отмечается при синдроме Марфана, синдроме Элерса –Данлоса и других формах соединительнотканной дисплазии.
Приобретенные буллы в большинстве случаев развиваются на фоне имеющихся эмфизематозных изменений легких и пневмосклероза. У 90% больных буллезной эмфиземой легких в анамнезе прослеживается длительный стаж курения (10-20 лет при ежедневном выкуривании более 20 сигарет). Доказано, что даже пассивное курение повышает вероятность развития буллезной болезни на 10–43%. Другими известными факторами риска выступают загрязнение воздуха аэрогенными поллютантами, дымовыми газами, летучими химическими соединениями и пр.; частые респираторные заболевания, гиперреактивность бронхов, нарушения иммунного статуса, мужской пол и пр.
Процесс формирования булл проходит две последовательные стадии. На первом этапе бронхообструкция, ограниченные рубцово-склеротические процессы и плевральные сращения создают клапанный механизм, повышающий давление в мелких бронхах и способствующий образованию воздушных пузырей с сохранением межальвеолярных перегородок.
На второй стадии происходит прогрессирующее растяжение воздушных полостей. При дефиците а1-антитрипсина повышается активность нейтрофильной эластазы, вызывающей расщепление эластических волокон и деструкцию альвеолярной ткани. Дальнейшее расширение воздушных полостей а счет механизма коллатерального дыхания ведет к экспираторному коллапсу бронхов. Площадь дыхательной поверхности сокращается, развивается дыхательная недостаточность.
По отношению к паренхиме легкого различают буллы трех типов:
- 1 – буллы расположены экстрапаренхиматозно и связаны с легким посредством узкой ножки;
- 2 - буллы расположены на поверхности легкого и связаны с ним широким основанием;
- 3 – буллы расположены интрапаренхиматозно, в толще легочной ткани.
Кроме этого, буллы могут быть солитарными и множественными, одно– и двусторонними, напряженными и ненапряженными. По распространенности в легком дифференцируют локализованную (в пределах 1-2-х сегментов) и генерализованную (с поражением более 2-х сегментов) буллезную эмфизему. В зависимости от размера буллы могут быть мелкими (диаметром до 1 см), средними (1-5 см), крупными (5-10 см) и гигантскими (10-15 см в диаметре). Буллы могут располагаться как в неизмененном легком, так и в легких, пораженных диффузной эмфиземой.
По клиническому течению классифицируют буллезную эмфизему легких:
- бессимптомную (клинические проявления отсутствуют)
- с клиническими проявлениями (одышкой, кашлем, болью в грудной клетке)
- осложненную (рецидивирующим пневмотораксом, гидропневмотораксом, гемопневмотораксом, легочно-плевральным свищом, кровохарканьем, ригидным легким, эмфиземой средостения, хронической дыхательной недостаточностью).
Симптомы
Пациенты с буллезной болезнью легких часто имеют астеническую конституцию, вегето-сосудистые нарушения, искривление позвоночника, деформацию грудной клетки, гипотрофию мышц. Клиническая картина буллезной эмфиземы легких определяется, главным образом, ее осложнениями, поэтому длительный период времени заболевание никак не проявляет себя. Несмотря на то, что буллезно измененные участки легочной ткани не участвуют в газообмене, компенсаторные возможности легких долго остаются на высоком уровне. Если буллы достигают гигантских размеров, они могут сдавливать функционирующие участки легкого, вызывая нарушение функции дыхания. Признаки дыхательной недостаточности могут определяться у больных с множественными, двусторонними буллами, а также буллезной болезнью, протекающей на фоне диффузной эмфиземы легких.
Наиболее частым осложнением буллезной болезни является рецидивирующий пневмоторакс. Механизм его возникновения чаще всего обусловлен повышением внутрилегочного давления в буллах вследствие физического напряжения, поднятия тяжестей, кашля, натуживания. Это приводит к разрыву тонкой стенки воздушной полости с выходом воздуха в плевральную полость и развитием коллапса легкого. Признаками спонтанного пневмоторакса служат резкие боли в грудной клетке с иррадиацией в шею, ключицу, руку; одышка, невозможность сделать глубокий вдох, приступообразный кашель, вынужденное положение. Объективное обследование выявляет тахипноэ, тахикардию, расширение межреберных промежутков, ограничение дыхательных экскурсий. Возможно возникновение подкожной эмфиземы с распространением на лицо, шею, туловище, мошонку.
Диагностика буллезной эмфиземы легких основывается на клинических, функциональных и рентгенологических данных. Курация больного осуществляется пульмонологом, а при развитии осложнений – торакальным хирургом. Рентгенография легких не всегда эффективна в выявлении буллезной эмфиземы легких. В то же время, возможности лучевой диагностики существенно расширяет внедрение в практику КТ высокого разрешения. На томограммах буллы определяются как тонкостенные полости с четкими и ровными контурами. При сомнительном диагнозе удостовериться в наличии булл позволяет диагностическая торакоскопия.

Вентиляционно-перфузионная сцинтиграфия легких позволяет оценить соотношение функционирующей и выключенной из вентиляции легочной ткани, что чрезвычайно важно для планирования хирургического вмешательства. С целью определения степени легочной недостаточности исследуется функция внешнего дыхания. Критерием эмфизематозных изменений служит снижение OФВ1, пробы Тиффно и ЖЁЛ; увеличение общего объема легких и ФОЕ (функциональной остаточной емкости).

Лечение буллезной эмфиземы легких
Больные с бессимптомным течением буллезной эмфиземы легких и первым эпизодом спонтанного пневмоторакса подлежат наблюдению. Им рекомендуется избегать физического напряжения, инфекционных заболеваний. Предотвратить прогрессирование буллезной эмфиземы легких позволяют методы физической реабилитации, метаболическая терапия, физиотерапия. При развившемся спонтанном пневмотораксе показано немедленное выполнение плевральной пункции или дренирования плевральной полости с целью расправления легкого.
В случае нарастания признаков дыхательной недостаточности, увеличения размеров полости (при контрольной рентгенографии или КТ легких), возникновения рецидивов пневмоторакса, неэффективности дренирующих процедур для расправления легкого, ставится вопрос об оперативном лечении буллезной эмфиземы. В зависимости от выраженности изменений, локализации и размеров булл их удалении может производиться путем буллэктомии, анатомических резекций. Различные операции по поводу буллезной болезни могут выполняться открытым способом или с использованием видеоэндоскопических технологий (торакоскопическая резекция легкого). С целью предупреждение рецидива спонтанного пневмоторакса может осуществляться плевродез (обработка плевральной полости йодированным тальком, лазерная или диатермокоагуляция) либо плеврэктомия.
Без оперативного лечения буллезная болезнь сопровождается рецидивирующами пневмотораксами, что ограничивает бытовую и профессиональную активность пациента. После перенесенного хирургического лечения все проявления заболевания обычно исчезают. Профилактика буллезной болезни в целом аналогична мероприятиям по предупреждению эмфиземы легких. Необходимо безоговорочное исключение курения (в т. ч. воздействия табачного дыма на детей и некурящих людей), контакта с вредными производственными и средовыми факторами, предупреждение респираторных инфекций. Пациентам с диагностированной буллезной эмфиземой легких следует избегать ситуаций, провоцирующий разрыв булл.
1. Хирургическая тактика при осложненной локальной буллезной эмфиземе легких/ Высоцкий А.Г.// Актуальные проблемы современной медицины: Вестник украинской медицинской стоматологической академии. – 2006.
2. Этиология и патогенез буллезной эмфиземы легких/Высоцкий А.Г, Моногарова Н.Е., Пацкань И.И., Ярошенко О.В., Гринцов Г.А.// Актуальные проблемы современной медицины: Вестник украинской медицинской стоматологической академии. – 2007.
3. Буллезная эмфизема легких, осложненная спонтанным пневмотораксом: случай из практики/ Максимова С.М., Самойленко И.Г., Бухтияров Э.В.// Здоровье ребенка. – 2013.
Острый инфекционный мирингит обычно развивается после вирусной инфекции, но возбудителем может также быть бактерия или другой микроорганизм, который способен вызвать острое инфекционное заболевание среднего уха. Изредка мирингит начинается после пневмонии. Причина хронического гранулирующего мирингита не установлена.
Патогенез (что происходит?) во время Мирингита:
Воспаление барабанной перепонки (мирингит) обычно сопровождает различные заболевания наружного и среднего уха. Как самостоятельное первичное заболевание, мирингит встречается редко, за исключением случаев травматического повреждения. Очень часто при наблюдении воспалительных изменений трудно установить, произошло ли сначала заболевание барабанной перепонки или же поражение ее является результатом распространения воспалительного процесса со стороны наружного слухового прохода или среднего уха. Барабанную перепонку нельзя рассматривать как самостоятельное образование, так как ее наружная поверхность выстлана продолжением эпидермиса наружного слухового прохода, а внутренняя ее поверхность покрыта слизистой оболочкой, выстилающей барабанную полость. Вот почему барабанная перепонка почти всегда вовлекается в процесс при заболеваниях как наружного, так и среднего уха. Тем не менее, все же не исключается возможность изолированного поражения барабанной перепонки.
Симптомы Мирингита:
Острое воспаление барабанной перепонки может развиться в результате действия на нее механических, термических или химических раздражителей. Известно также, что при целом ряде инфекционных заболеваний, как грипп, корь и различные септические процессы, может наблюдаться изолированное воспаление барабанной перепонки, без поражения наружного или среднего уха.
В начальной стадии острого мирингита на поверхности барабанной перепонки, главным образом, вокруг короткого отростка, появляются расширенные сосуды. В дальнейшем вся барабанная перепонка представляется гиперемированной, детали ее сглажены. Нередко поражение распространяется и на наружный слуховой проход. Иногда на поверхности барабанной перепонки появляются пузырьки с серозным, кровянистым и даже гнойным содержимым. Если образуется большой одиночный пузырь, то при отоскопическом исследовании он может напоминать выпяченную экссудатом среднего уха барабанную перепонку, что может послужить причиной диагностической ошибки.
Обычно указанные пузырьки вскрываются самостоятельно, и из уха появляются небольшие выделения, вследствие чего получается большое сходство с воспалением среднего уха. В случае инфицирования обнаженной от эпидермиса барабанной перепонки, экссудат приобретает гнойный характер.
Особого внимания заслуживает геморрагический мирингит, развивающийся при заболевании гриппом. Изменение барабанной перепонки обычно наступает через несколько дней от начала общего заболевания и выражается образованием одного или нескольких фликтен, выполненных геморрагическим экссудатом. Нередко наряду с этим имеется образование подобных фликтен и на стенках наружного слухового прохода.
Симптомы острого мирингита большею частью мало характерны. Субъективные жалобы больного сводятся к ощущению тяжести или небольшой боли в ухе. В некоторых случаях, однако, бывает очень острая, сверлящая боль. Лихорадочное состояние, как правило, отсутствует, но при гриппозном мирингите может иметь место значительное повышение температуры. Наряду с этим почти всегда ощущается шум в больном ухе. В некоторых случаях наблюдается выделение экссудата из слухового прохода.
Хронический мирингит встречается значительно чаще острого и вызывается обычно хронической экземой или диффузным воспалением слухового прохода. Не исключается также возможность пере хода острого мирингита в хроническое состояние. Процесс поражает всю барабанную перепонку, но может ограничиться и отдельными участками ее. Перепонка представляется утолщенной, эпидермис ее подвергается мацерации. Отмечается образование гнойного отделяемого с неприятным запахом.
Если освободить барабанную перепонку от покрывающего ее гноя и чешуек слущивающегося эпидермиса, то поверхность ее представляется шероховатой, грязновато-серой и влажной. Нередко на обнаженных от эпидермиса участках барабанной перепонки появляются грануляции. Если грануляционная ткань покрывает всю барабанную перепонку, то при отоскопическом исследовании получается картина хронического гнойного воспаления среднего уха с полным разрушением барабанной перепонки. Одновременно с хроническим воспалением барабанной перепонки нередко имеет место и поражение наружного слухового прохода. По своему течению хронический мирингит представляется продолжительным и упорным заболеванием, которое очень медленно поддается лечению. Симптомы хронического мирингита могут ограничиться сильным, иногда нестерпимым зудом в ухе, ощущением тяжести и не резко выраженным притуплением слуха. Нередко больной обращается к врачу лишь тогда, когда обнаружит выделение из уха зловонного гноя. При одновременном поражении наружного уха симптоматология представляется более сложной.
Диагностика Мирингита:
Диагноз устанавливается на основании анамнеза и физикального обследования. Лабораторные исследования и тесты на чувствительность позволяют выявить возбудителя заболевания.
Диагноз острого мирингита, как уже указывалось выше, иногда представляет значительные трудности. На основании одной отоскопической картины не всегда легко исключить наличие среднего отита. В пользу изолированного поражения барабанной перепонки говорит нормальная проходимость Евстахиевой трубы, что определяется продуванием ее, сохранение или очень незначительное понижение слуха и, наконец, все течение воспалительного процесса.
Диагноз хронического мирингита иногда очень труден, ибо необходимо исключить наличие хронического отита. В пользу мирингита говорит отсутствие перфорационного шума при продувании, сохранение подвижности барабанной перепонки и незначительное понижение слуха.
Лечение Мирингита:
Лечение острого мирингита, прежде всего, сводится к устранению причины заболевания. Местно применяется вливание теплого раствора карболового глицерина (2-3%). В случае образования пузырьков на поверхности перепонки (Myringitis bullosa) рекомендуется вскрытие их парацентезной иглой. При этом необходимо действовать очень осторожно, дабы не поранить барабанную перепонку или не разрезать всю ее толщу. При наличии отделяемого вкладывают в слуховой проход полоску стерильной марли. Выздоровление обычно наступает через несколько дней. При гриппозном мирингите, кроме указанных мероприятий, назначается лечение основного заболевания.
Лечение хронического мирингита заключается в удалении масс мацерированного эпидермиса и вливании в слуховой проход 2-3% раствора резорцина, 1-2% ляписа или борного спирта. Покрывающие барабанную перепонку грануляции прижигаются 5-10% раствором ляписа. Чрезвычайно благоприятный эффект дает вдувание порошка борной кислоты. При обильном выделении целесообразно вводить в слуховой проход полоску стерильной марли. При настойчивом и систематическом лечении во всех случаях хронического мирингита можно добиться полного излечения.
Профилактика Мирингита:
Лучшая защита от мирингита – это своевременное лечение. Принимайте необходимые меры при первых же симптомах инфекции среднего уха (например, при чихании, кашле, повышении температуры и резкой пульсирующей глубокосидящей боли).
К каким докторам следует обращаться если у Вас Мирингит:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Мирингита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:
- Механизм развития недостаточности кровообращения. Патогенез недостаточности кровообращения
- Психопатологическая продукция при алкоголизме и наркомании. Отрицание болезни и деменция
- Лечение пузырчатки. Рекомендации
- Послеабортная септицемия. Изменения органов при послеабортной септицемии
- Остеоартроз большеберцово-таранного сустава: атлас фотографий
