Принципы операций на сухожилиях кисти
Добавил пользователь Владимир З. Обновлено: 28.01.2026
Классификация сухожильных швов. Основные виды сухожильных швов.
Сухожилие состоит из волокон, составляющих первичные пучки, между которыми лежат сухожильные клетки. Каждый пучок окружен соединительной тканью (эндотеноном), все сухожилие окружает более плотная оболочка (перитенон).
Тонкий слой рыхлой клетчатки, в котором располагается сухожилие с оболочками, называется паратеноном. Во всех этих образованиях отмечается густая кровеносная сеть, особенно в области перитенона. В последнем проходят сосудистые стволики, которые при операциях на сухожилиях необходимо щадить.
В области пальцев кисти и стопы, где сухожилия заключены в синовиальные влагалища, основные его сосуды проходят в складках влагалища, называющегося сухожильной брыжейкой (мезотеноном), которое располагается на внутренней поверхности сухожилий. Повреждение сухожильной брыжейки может привести к некрозу сухожилия.
Учитывая такое строение сухожилий, техника наложения сухожильных швов представляет собой большие трудности. Так, наложенные на концы сухожилия лигатуры нередко прорезаются, разволокняя их. При захвате в шов большого количества сухожильных волокон нарушается их кровоснабжение, а расположение узлов на поверхности сухожилия нарушает их скольжение.
Требования к швам сухожилий:
а) шов должен быть простым и технически легко выполнимым,
б) шов не должен существенно нарушать кровоснабжение сухожилия;
в) при наложении шва необходимо обеспечивать сохранение гладкой, скользящей поверхности сухожилия и ограничиться применением минимального количества нитей;
г) шов должен крепко удерживать концы сухожилий в течение длительного времени и не допускать их разволокнения.
По времени наложения различают:
первичные швы — накладывают в первые 24 часа после нарушения целости сухожилия при отсутствии признаков воспаления раны;
вторичные ранние швы — накладывают из первые 4—6 недель после повреждения тогда, когда кожная рана зажила;
вторичные поздние швы — накладывают через 6—8 недель после повреждения. В более поздние сроки прибегают к пластике сухожилия.
По способу наложения различают: швы с нитями и узлами на поверхности сухожилия: внутриствольные швы с узлами, погруженными между концами сухожилий; внутриствольные швы с узлами и нитями на поверхности сухожилий; комбинированные швы.
По месту наложения различают: швы сухожилий, расположенные вне синовиальных влагалищ: швы сухожилий, расположенные в синовиальных влагалищах.
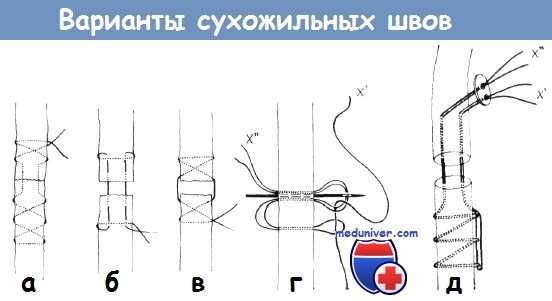
Сравнительное изображение различных способов сухожильного шва:
а) шов Буннелла с одной нитью,
б) способ Кирхмейера,
в) способ Изелена;
г и д) удаляемый шов Коша
Соединение сухожилий, расположенных вне синовиальных влагалищ. Концы разорванного сухожилия захватывают пинцетами, экономно отсекают до появления нормальной волокнистой структуры.
Способ Брауна. Подтянутые концы сухожилия заводят один за другой и сшивают боковыми П-образными швами.
Способ Литтманна. Если центральный отрезок сухожилия более толстый, чем периферический, и последний не слишком натянут, то центральный отрезок сухожилия рассекают пополам, между двумя его половинами помещается периферический конец. Накладывают отдельные сквозные П-образные швы, а свободные концы центрального отрезка подшивают к периферическому от резку сухожилия отдельными узловыми швами.
Способ Пульвертафта — применяют только в тех случаях, когда концы сухожилий не натянуты и могут быть сопоставлены на протяжении 3—4 см.
Через боковой разрез, произведенный на одном из концов сухожилия под углом 90°, проводят другой конец сухожилия, который затем через такой же разрез выводят на другую сторону. В местах разреза сухожилия фиксируются одно к другому отдельными узловыми швами. Метод чаще применяют при пересадках сухожилий.
Шов сухожилий, расположенных в синовиальных влагалищах:
Шов Ланге — накладывают одной длинной лигатурой, которой вначале прошивают лериферический конец сухожилия в поперечном направлении. В местах выхода лигатуры сухожилие прошивают продольно так. чтобы нити вышли в торце периферического конца. Затем лигатуры проводят продольно с торца центрального конца сухожилия и выводят на боковую поверх ность. Когда концы сухожилий адаптированы, нити завязывают на поверхности сухожилия. Этот шов хорошо адаптирует концы сухожилий, однако узел размещается на поверхности сухожилия, что мешает его скольжению.
Шов Кюнео — накладывают шов двумя прямыми иглами, надетыми на концы одной лигатуры. Отступив на 2—2,5 см от конца сухожилия, его прошивают одной иглой в поперечном направлении. Затем последовательно с двух сторон сухожилие прошивают в косом направлении так, чтобы стежки перекрещивались друг с другом. Место последнего выкалывания иглы должно находиться на краю плоскости, сечения сухожилия. Таким же образом накладывают шов на другой конец сухожилия, после чего нити завязывают.
Шов Баннелла — съемный внутриствольный шов с разгрузкой проксимального отрезка сухожилия. В качестве шовного материала используют тонкую хром-молибденовую или танталовую проволоку. Отступив 2—2.5 см от края проксимального отрезка, сухожилие прошивают в поперечном направлении. Под этот шов подводят вторую проволоку, за которую поперечный шов может быть извлечен из сухожилия после того, как прочно срастутся его концы. С помощью двух прямых игл проксимальный отрезок прошивают проволокой крест-накрест и выводят ее концы у края среза сухожилия. Этой же проволокой в продольном направлении (со стороны среза прошивают длинный отрезок сухожилия. Концы проволоки выводят из сухожилия под острым углом и проводят через кожу. Натянув концы проволоки до полной адаптации срезов сухожилия, их проводят через отверстие в пуговице и связывают на ней. Проволоку, с помощью которой будет удалена после сращения сухожилия фиксирующая его проволока, также выводят на кожу и закрепляют на другой пуговице. Для снятия шва отсекают фиксирующую сухожилие проволоку под пуговицей и вытягивают ее.
Сухожильные швы Блоха—Бонне и Розова малотравматичны и прочны. Они отличаются тем, что при первом из них нить после поперечного прошивания сухожилия проводят на плоскости его сечения крестообразно, а при втором — продольно.
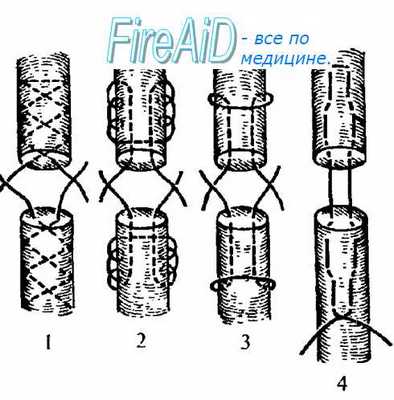
Виды внутриствольных адаптирующих швов сухожилия:
1 — по Кюнео;
2 — по Казакову;
3 — по Блоху—Бонне—Розову;
4 — по Ланге.
Повреждение сухожилий кисти
Повреждения сухожилий кисти – распространенная травма, обычно возникающая в результате открытого повреждения (резаной раны, попадания кисти и пальцев в движущиеся механизмы и т. д.). Гораздо реже повреждение сухожилий кисти (разгибателей) возникает в результате закрытой травмы. При любом повреждении сухожилий кисти основной задачей врача становится полное и адекватное восстановление функции пальцев. Чистая рана и ранее обращение пациента к травматологу (до 24ч с момента травы) позволяют наложить на сухожилие первичный шов. Позднее обращение, множественные повреждения тканей кисти и значительное загрязнение раны требуют выполнения отсроченного шва сухожилия.
МКБ-10
Общие сведения
Повреждения сухожилий кисти – распространенная травма, обычно возникающая в результате открытого повреждения (резаной раны, попадания кисти и пальцев в движущиеся механизмы и т. д.). Гораздо реже повреждение сухожилий кисти (разгибателей) возникает в результате закрытой травмы. При любом повреждении сухожилий кисти основной задачей врача становится полное и адекватное восстановление функции пальцев.
Анатомия
Сухожилия – плотная неэластичная часть мышцы, посредством которой мышца прикрепляется к кости. При сокращении мышцы сухожилие «тянет» за собой кость, и обеспечивает движение. Нарушение целостности сухожилия приводит к выпадению той или иной двигательной функции (сгибания или разгибания сегмента конечности).
Движения пальцев кисти обеспечиваются двумя группами сухожилий: сгибателями, расположенными по ладонной поверхности и разгибателями, которые находятся на тыле пальцев. Повреждение сухожилий сгибателей встречается чаще и труднее поддается лечению. Сгибание каждого пальца осуществляется двумя сгибателями (поверхностным и глубоким). Глубокий сгибатель крепится к ногтевой фаланге и отвечает за ее сгибание. Поверхностный сгибатель прикрепляется к средней фаланге, образуя две ножки, между которыми проходит сухожилие глубокого сгибателя.
Сухожилия сгибателей находятся в состоянии значительного натяжения. При нарушении целостности сгибателя его проксимальный (расположенный ближе к центру) конец подтягивается мышцей, и может обнаруживаться на значительном удалении от места повреждения. Трудности при поиске проксимального конца сухожилия и натяжение поврежденных концов сгибателя обуславливает сложность оперативного вмешательства и возможную несостоятельность сухожилий сгибателей в послеоперационном периоде. Сухожилие разгибателя при разрыве смещается мало, и его проксимальный конец, как правило, обнаруживается вблизи от места повреждения.
Симптомы и лечение
Клинические проявления и тактика лечения при повреждении сухожилий кисти зависят от локализации раны, ее загрязненности и степени повреждения мягких тканей. При чистой, ровной (обычно – резаной) ране и хорошем питании мягких тканей кисти (отсутствии сопутствующего повреждения артерий) выполняют первичный шов сухожилия. Чем раньше проведена операция, тем выше шансы на хорошее заживление раны и восстановление функции сухожилия. Оптимальное время для операции – в течение первых 6 часов после травмы. Крайний срок, в течение которого возможен первичный шов сухожилия – 24 часа с момента повреждения.
В травматологии восстановление функции пальцев при повреждении сухожилий кисти – сложное хирургическое вмешательство, которое нередко требует применения микрохирургических техник. Операцию выполняют под жгутом, с минимальной травматизацией тканей, под местной или проводниковой анестезией (чтобы пациент мог по команде сгибать пальцы во время проверки восстановления сухожилий). В послеоперационном периоде руку обязательно фиксируют гипсовой повязкой.
При обширных повреждениях мягких тканей (рваные раны, разможжение и т. д.), значительном загрязнении раны и позднем обращении к травматологу при повреждении сухожилий кисти выполняют отсроченный вторичный шов сухожилия. Операцию проводят в как можно более ранние сроки после полного заживления раны.
Изолированное повреждение сухожилия глубокого сгибателя. Возникает только при ранении в области ногтевой фаланги. Пациент не может согнуть сустав, расположенный между ногтевой и средней фалангами. Если в ходе операции удается обнаружить проксимальный конец глубокого сгибателя, сухожилие сшивают. В случае, когда проксимальный конец найти не удается, периферический конец сгибателя подшивают к кости средней фаланги.
Изолированное повреждение сухожилия поверхностного сгибателя. Возможно при ранении пальцев (за исключением ногтевой фаланги), повреждении ладонной поверхности кисти на любом уровне и ранении нижней трети предплечья. Больной не может согнуть сустав, расположенный между средней и основной фалангами. В ходе операции находят проксимальный конец сухожилия. При необходимости делают дополнительный разрез на ладони, через который центральный конец сухожилия с помощью проводника выводят в периферическую рану.
Если концы сухожилия разможжены или разволокнены, их иссекают. Для того, чтобы предотвратить послеоперационную сгибательную контрактуру, выполняют операции по удлинению сухожилия в сухожильно-мышечной части или его Z-образному удлинению проксимальнее области повреждения. При ранах в области средней и основной фаланг пальцев, а, особенно часто – при ране в области ладони наблюдается одновременное повреждение глубокого и поверхностного сгибателей.
Повреждение сухожилий обеих сгибателей. Отсутствует сгибание в проксимальном и дистальном межфаланговом суставе. Восстанавливают только сухожилия глубокого сгибателя. Концы сухожилий поверхностных сгибателей иссекают. При ранениях нижней трети предплечья повреждение сухожилий сгибателей нередко сочетается с нарушением целостности вен, локтевого и срединного нервов, локтевой и лучевой артерии, сухожилий лучевого и локтевого сгибателей кисти.
Повреждение сухожилий разгибателей. Если нарушение целостности сухожилия разгибателей наступило в результате открытой травмы (ранения), концы сухожилия сшивают. При подкожном разрыве разгибателя в течение первых трех недель после травмы оперативное вмешательство не требуется. Палец выводят в положение переразгибания и фиксируют гипсовой лонгетой на 6 недель.
Принципы операций на сухожилиях кисти
Техника наложения первичного сухожильного шва
Операция сухожильного шва производится в операционной при соблюдении правил асептики, в следующем порядке:
1. Больному с повреждением сухожилий при поступлении в стационар сразу же вводится пенициллин и стрептомицин.
2. Очистка кожи от видимых на глаз загрязнений, бритье волос, мышье окружности раны (при закрытии последней) производится в предоперационной.
Только после этого больной может переводиться в операционную, где кожа кисти промывается раствором стерогенола или гексахлорофена. (Применение йода при операции сухожильного шва ни в коем случае не является целесообразным.)
3. Производится обезболивание, как правило, блокада плечевого сплетения.
4. При наступлении анестезии рука обескровливается.
5. После иссечения краев раны следует сменить перчатки и инструменты.
6. Наиболее важный момент операции: проходящие рядом с сухожилием сосуды и нервы отстраняются крючками.
Поврежденные тонкие ладонные и пальцевые нервы после наложения сухожильного шва также сшиваются. Культи сухожилий и нервов перед наложением шва иссекаются бритвой. Поврежденное сухожилие удерживается при помощи москитных пеанов, при этом захватываются только концы сухожилия.
Для растягивания краев раны применяются тонкие крючки, пинцетами пользоваться при этом не рекомендуется, для защиты тканей от высыхания рана опрыскивается физиологическим раствором.
Расхождение концов разорванного сухожилия затрудняет наложение сухожильного шва. При перерезке сухожилия сгибателей в ране, как правило, обнаруживается только один конец перерезанного сухожилия: дистальный — если травма произошла при выпрямленном положении пальца, проксимальный - если палец находился в согнутом положении. Дистальный конец выводится в рану при сильном сгибании пальца, а проксимальный - при оказании давления на мускулатуру с одновременным сгибанием кисти.
Способ Ленгенхагера для отыскания проксимального конца сухожилия основывается на законе «reciprocal innervation» (Шеррингтон), из которого следует, что если палец, находящийся в положении сгибания, активно разгибается, то перерезанное сухожилие вследствие расслабления сгибателя может появиться в ране. Если приведенные способы не увенчаются успехом, то проводится новый разрез на ладони или в области запястья для отыскания центрального конца сухожилия.
С вариантами сухожильных швов на кисти вы можете ознакомиться в статьях:
Иммобилизация кисти после наложения сухожильного шва
Фиксация кисти после наложения шва на сухожилие разгибателей производится в выпрямленном, а после шва сухожилий сгибателей — в согнутом положении. В случае перерезки сухожилий разгибателей следует фиксировать и неповрежденные трехчленные пальцы, так как сухожилия разгибателей пальцев связаны друг с другом с помощью juncturae tendinum.
Иммобилизация пальцев при повреждении сухожилий сгибателей является более трудной задачей, так как мышечная сила сгибателей в 6—7 раз больше, чем сила разгибателей.
Функциональное лечение. Мезон и Буннелл считают, что продолжительная иммобилизация уменьшает возможность возникновения сращений. Поэтому функциональное лечение рекомендуется только после трехнедельной иммобилизации. Часть авторов для профилактики образования спаек предлагают ранние движения, а отдельные (Нерви, Майер-Глейс) начинают движения кистью непосредственно после операции. Мы придерживаемся указания Сайлера: при первичном заживлении кожной раны снимаем швы на 12-й день, начинаем осторожные активные движения при сохранении иммобилизации до 21 дня.
Функциональное лечение в полной мере начинается через 3 недели после операции. В случае вторичного заживления раны иммобилизация продолжается до окончания инфекционного процесса. Гимнастика пальцев до 28 дня проводится под контролем хирурга. Болезненные и вредные пассивные упражнения, — соответственно учению Павлова, -исключаются. Движения свободных от повязки суставов (например плечевой сустав) разрешаются с первого дня.
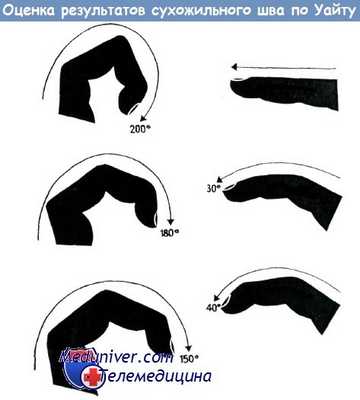
Результаты сухожильного шва, согласно У. Уайту, оцениваются нами следующим образом:
Отлично: способность полного разгибания пальца. Выполнение сочетанного сгибания до 200°. И, наконец, расстояние кончика пальца от дистальной ладонной борозды 1,3 см.
Хорошо: разгибание пальца на 30° меньше, чем полное выпрямление. Сочетанное сгибание 180°. Кончик пальца не доходит до дистальной ладонной борозды на 2,5 см.
Удовлетворительно: разгибание пальца на 40° меньше, чем при полном выпрямлении. Сочетанное сгибание 150°. Расстояние между кончиком пальца и дистальной ладонной бороздой 3,75 см.
Плохо: если амплитуда движений пальца меньше, чем при удовлетворительном результате.
Эта оценка основана на данных сочетанного сгибания пальцев, разгибания их, кроме того, на измерении расстояния между кончиком пальца и дистальной ладонной бороздой, обусловленного недостаточностью сгибания и разгибания.
Движение большого пальца не может быть оценено этими критериями. Вместо этого сгибание его сравнивается с данными сгибания нормального пальца в межфаланговых суставах и результаты выражаются в процентах. Результат отличный, если движение в 70% или больше, хороший — до 60—70%, удовлетворительный — 40—60% и плохой — при наличии движения в 40%.
Видео техники наложения сухожильного шва по Кюнео
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Операции на сухожилиях кисти составляют специальную область хирургии. Л. Бёлер цитирует учебники по хирургии, в которых пишется, что на каждое поврежденное сухожилие любой хирург, а в случае надобности даже общепрактикующий врач, непосредственно после травмы должен наложить шов. Такая точка зрения является чрезвычайно вредной.
Наложение шва, особенно на сухожилия сгибателей, далеко не так просто, как оно представлено в руководствах. Результаты первичного шва сухожилий, особенно сгибателей, по признанию многих авторов, были весьма неудовлетворительными. Раны часто инфицировались, и в лучшем случае удавалось лишь спасти жизнь больного. Кроме того, осложнения заключались в спаянии сухожилия с окружающими тканями, или же концы сухожилия расходились, что также не приводило к восстановлению функции.
Разрезы, проведенные с целью отыскания концов сухожилия, приводили к деформациям пальцев, и поэтому «только немногие хирурги получили удовлетворение, выполняя операции восстановления сухожилия, хотя, видя их повреждёнными, они были вынуждены делать это» (Мезон). Особенно плохие результаты дают операции при наличии повреждений сухожилий сгибателей в пределах так называемой «критической зоны», то есть между сгибательной бороздой среднего сустава пальца и дистальной ладонной бороздой.
В этой области, соответствующей пространству, имеющемуся между прикреплением сухожилия поверхностного сгибателя и началом сухожильного влагалища, сухожилия двух сгибателей проходят в чрезвычайно узком канале. Вследствие гиперемии, набухания и частых некрозов, наступающих по ходу заживления, в пределах этой области сухожилия срастаются друг с другом и со стенкой влагалища, таким образом содержимое канала вместе с окружающими тканями образует плотный рубцовый тяж. Эта область названа Буннеллом «no man's land», ввиду того, что результаты операций, проведенных в ее пределах, во всем мире являются плохими.
Кроме уровня повреждения сухожилия очень важным является, при каком положении пальцев произошло ранение. Ход сухожилия глубокого сгибания на ладони, — во влагалище, — составляет приблизительно 4 см, а на предплечье 7 см (Л. Бёлер).
Если сухожилие повреждено при согнутом положении, ближе к проксимальному краю влагалища сухожилия па пальце, то сшитый отдел его располагается у края влагалища, и прохождение сухожилия в канал сухожильного влагалища затруднено. Однако если повреждение произошло при разогнутом положении пальца, то сухожильное влагалище не может препятствовать скольжению сшитого отрезка сухожилия.
Согласно классификации Розова, мы различаем:
1. первичный шов сухожилия,
2. ранний вторичный шов сухожилия и
3. поздний вторичный шов сухожилия, или тендопластику.
Условия, необходимые для наложения первичного шва на сухожилия сгибателей:
а) соответствующий специалист и ассистенты,
б) соответствующая операционная и инструментарий,
в) соответствующее состояние раны,
г) специальные материалы для швов и способы наложения шва,
д) специальная техника.
а) Кто может производить наложение первичного шва сухожилия? В литературе все чаще можно найти высказывания о том, что первичную обработку сухожилия следует проводить всегда в условиях стационара, причем ее должен выполнять хирург, имеющий опыт в этой области (Ф. Смис). Нижеследующие слова Буннелла относятся в первую очередь к сухожилиям сгибателей: «Если хирург не имеет опыта в этой области или же нет соответствующих стационарных условий, то операция должна быть отложена». Ввиду того, что часто наступают неожиданные технические затруднения (уход культи сухожилия из операционного поля, необходимость наложения шва на нерв), необходимо предостеречь неопытного врача от наложения сухожильного шва, особенно в пределах влагалища.
М. Ф. Гауг на основании изучения 724 повреждений сухожилий сгибателей у 500 больных пришел к выводу о том, что в общехирургических отделениях следует отказаться от наложения первичного шва сухожилия в пределах «критической зоны», так как это приводит к чрезвычайно плохим результатам. На остальные отделы сухожилия сгибателей и па сухожилия разгибателей первичный шов может быть наложен и хирургом общего профиля. Наложение вторичного сухожильного шва является задачей хирурга, имеющего опыт в хирургии кисти.
б) Каковы необходимые условия в операционной для наложения первичного шва на сухожилия сгибателей? Проведение операции первичного шва сухожилия рекомендуется только в случае, если имеются квалифицированные ассистенты, хорошая операционная со стерильным бельем, халатами, перчатками и т. д., то есть те же условия, что и при лапарстомии. Оценка результатов сухожильного шва у наших больных показала, что они значительно хуже у больных, оперированных в амбулаторных условиях, чем у больных, оперированных в стационарной операционной и леченных до заживления раны в стационаре.
Стационарное лечение является чрезвычайно важным ввиду необходимости постоянного врачебного контроля, введения антибиотиков и исключения вредных внешних влияний (например произведение нецелесообразных движений). Для проведения операции необходимо иметь специальный инструментарий и материал для шва.
в) Соответствующее состояние раны. По мнению Беффа, первичный шов сухожилия может быть наложен при наличии следующих условий:
1. если рапа вызвана острым предметом, края раны ровные, не размозжённые, и края кожи сближаются без натяжения;
2. если рана макроскопически не загрязнена, срок, прошедший после травмы, не является слишком продолжительным, и наличие инфекции маловероятно.
Шестичасовой срок после травмы при введении антибиотиков может быть увеличен до 24-х часов, но не более. По истечении 12 часов после травмы целесообразным является приготовление мазка из отделяемого раны. Сухожильный шов может быть наложен только при отсутствии кокковой инфекции и иейтрофильных лейкоцитов.
Следует задуматься над мнением Мея, Литтер, Гро, И. Бёлера и других авторов, согласно которому наложение первичного шва сухожилия при наличии малейшей неуверенности хирурга в первичном заживлении является серьезной ошибкой. В таких случаях лучше всего иссечь рану, закрыть ее при помощи нескольких тонких швов, а шов сухожилия провести после заживления раны (при отсутствии инфекции — через 3 недели). Вышеупомянутые авторы никогда не накладывают первичный шов при внутривлагалищном повреждении сухожилия.
Ушибленные раны, сопровождающиеся открытыми переломами или дефектами кожи, а также раны, при которых имеется вероятность загрязнения вирулентными бактериями (укушенные раны, травмы на бойнях), не удовлетворяют требованиям наложения первичного шва сухожилия. При этом характере повреждений первичный шов на сухожилия не накладывается.
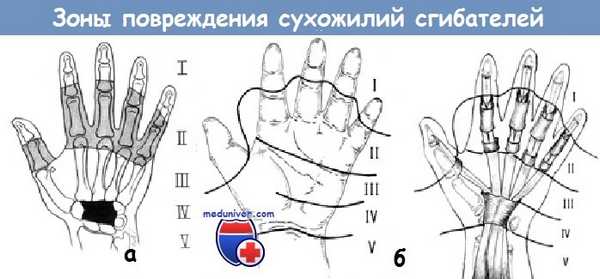
а - схема зон повреждения сгибателей по IFSSH
б - схема зон повреждения сгибателей по СПбГПМА
Подробно на зонах повреждения сухожилий сгибателей мы останавливаемся в нашей статье на сайте.
Учебное видео анатомия синовиальных влагалищ сухожилий кисти
Повреждение сухожилий
Повреждение сухожилий – нарушение целостности сухожилий в результате открытой или закрытой травмы. При открытых травмах чаще страдают сухожилия кисти и пальцев, при закрытых – сухожилия четырехглавой мышцы бедра и двуглавой мышцы плеча, собственная связка надколенника, ахиллово сухожилие и дистальная часть сухожилий разгибателей пальцев. Повреждение проявляется нарушением функции, при открытых травмах в ране могут быть видны перерезанные или разорванные концы сухожилий. Диагноз устанавливается на основании клинических симптомов. Лечение обычно оперативное.
Повреждение сухожилий – часто встречающаяся травма, при которой наблюдается нарушение целостности сухожилий в результате разреза или разрыва. Наибольшее клиническое значение в силу своей широкой распространенности имеют открытые повреждения сухожилий кисти и пальцев. Отличительной особенностью таких травм является отсутствие самостоятельного сращения, обусловленное сокращением мышц и образованием значительного диастаза между разъединенными фрагментами сухожилия. Без лечения исходом становится выпадение функции соответствующих мышц, нарушение движений и, как следствие, – ограничение или утрата трудоспособности.
Повреждения сухожилий могут быть одиночными или множественными. Возможны сочетания с другими травмами той же анатомической зоны: обширными ранами с дефектом мягких тканей, переломами костей кисти и пальцев и т. д. Реже наблюдается сопутствующее повреждение других органов и анатомических сегментов, в том числе – переломы костей конечностей и туловища, повреждения грудной клетки, ЧМТ, тупая травма живота. Лечением повреждений сухожилий занимаются травматологи.
Повреждения сухожилий кисти и пальцев
Причины
Возникают при ранах и открытых переломах, часто являются результатом производственной травмы и наблюдаются у рабочих слесарных и столярных специальностей. В связи с широким распространением бытовых деревообрабатывающих станков в последние годы увеличилось количество таких травм в быту (например, во время обработки древесины на даче). Реже причиной повреждения сухожилий становятся ножевые раны, полученные при обработке продуктов питания либо в ходе криминальных инцидентов.
Отличительной особенностью повреждения сухожилий, нанесенного ножом или другим режущим инструментом, является ровная поверхность разреза. При машинных повреждениях возникают рвано-ушибленные раны, нередко – с дефектом мягких тканей. Возможны открытые переломы. Поверхность разрыва сухожилия неровная, с бахромчатым краем, иногда наблюдается разволокнение ткани сухожилия на значительном протяжении.
В клинической практике в травматологии наблюдаются как повреждения сухожилий сгибателей, так и повреждения разгибателей, однако повреждения сгибателей встречаются чаще, поскольку они расположены на «рабочей» ладонной поверхности кисти. Все повреждения сухожилий могут быть полными (тотальными) или неполными (парциальными). Самые тяжелые нарушения функции кисти вследствие стойкой утраты способности к захвату предметов возникают при полных разрывах сухожилий сгибателей.
Основным клиническим симптомом полного повреждения сухожилия является выпадение разгибательной или сгибательной функции пальца. На коже пальца или кисти есть открытая рана, в которой в первые часы после травмы могут быть видны перерезанные или разорванные концы сухожилия. В последующем эти концы «расходятся», и единственным признаком остается нарушение функции. При неполном разрыве функция сохранена, надрыв или надрез на сухожилии обычно обнаруживается в ходе ревизии раны.
Лечение
Лечение повреждений сухожилий пальцев и кисти осуществляется в условиях стационара. Врач выполняет ПХО раны и накладывает первичный сухожильный шов. Существует множество различных методов наложения сухожильного шва, выбор методики осуществляется индивидуально с учетом характера и давности повреждения. Обычно используют тонкую нейлоновую, капроновую или металлическую нить. В ходе операции тщательно восстанавливают сухожильное ложе, чтобы предотвратить образование грубых рубцов и обеспечить благоприятные условия для скольжения сухожилия. Затем осуществляют кратковременную иммобилизацию конечности гипсовой повязкой, назначают антибиотики, обезболивающие, ЛФК и физиотерапию.
Наложение первичного сухожильного шва производят только в течение первых 6-10 часов после травмы. При сильно загрязненных и рвано-ушибленных ранах первичный шов при поступлении не накладывают вне зависимости от давности травмы. При подобных повреждениях и травмах давностью более 6-10 часов выполняют обычное ПХО, дожидаются полного заживления раны, а в последующем осуществляют плановое вмешательство для наложения вторичного шва или иссекают сухожилие и замещают его сухожильным трансплантатом. Важнейшую роль при восстановлении функций кисти при первичном и вторичном шве сухожилия играет лечебная гимнастика, которая проводится в течение всего срока лечения, до полного восстановления движений.
Единственным случаем, требующим консервативного лечения, является отрыв сухожилия разгибателя в области его прикрепления к ногтевой фаланге. Причиной отрыва является закрытая травма – насильственное сгибание пальца при напряжении разгибателя. Повреждение проявляется сгибанием ногтевой фаланги, активное разгибание невозможно. Лечение – иммобилизация в положении переразгибания ногтевой фаланги в течение 6 недель. При отсутствии сращения и застарелых повреждениях пациентов направляют на плановое хирургическое лечение.
Повреждение ахиллова сухожилия
Может быть закрытым или открытым. Открытое повреждение сухожилия, как правило, возникает в результате несчастных случаев на производстве – ранения стеклом, металлической стружкой и т. д. Причиной закрытой травмы является чрезмерное напряжение икроножной мышцы или удар по задней поверхности нижней трети голени. Как правило, закрытые повреждения сухожилия возникают на фоне предшествующих дегенеративных изменений и чаще выявляются у спортсменов.
Разрыв ахиллова сухожилия бывает полным и частичным. Обычно сухожилие разрывается у места прикрепления или чуть выше, при этом проксимальный фрагмент сильно смещается к центру.
Симптомы
Пациентов беспокоит боль в области разрыва или по ходу ахиллова сухожилия. Они также жалуются на слабость ноги и нарушение опоры на передние отделы стопы. При полном разрыве стопа отвисает, активное сгибание становится невозможным. Визуально на задней поверхности голеностопного сустава определяется отек и впадина в области разрыва. Пальпация болезненна.
Диагностика и лечение
Диагноз повреждения ахиллова сухожилия выставляется на основании клинических данных, при необходимости может использоваться МРТ. В первые двое суток при незначительном расхождении концов сухожилия возможно консервативное лечение. На конечность накладывают гипс в положении максимального подошвенного сгибания сроком на 6 недель. При застарелых повреждениях и неудаче консервативной терапии показана операция.
Хирургическое вмешательство осуществляют в стационарных условиях. Концы сухожилия соединяют при помощи матрацного (петлеобразного) шва или шва по Кюнео. Иногда при застарелых повреждениях сухожилия приходится прибегать к пластике ахиллова сухожилия трансплантатом, который формируют из широкой фасции бедра. Затем восстанавливают целостность сухожильного влагалища, рану послойно ушивают и дренируют. На согнутую ногу накладывают гипс на 2-3 недели. В послеоперационном периоде назначают обезболивающие, анальгетики и физиотерапию. В последующем используют ЛФК, массаж и теплые ножные ванны. Полную нагрузку разрешают не ранее, чем через 2-2,5 мес.
Повреждение собственной связки надколенника
Разрыв связки может быть полным или частичным, иногда связка отрывается от бугристости большеберцовой кости вместе с небольшой костной пластинкой. Причиной травмы является насильственное сгибание колена при напряженной четырехглавой мышце. Предполагается, что повреждение возникает на фоне предшествующих дегенеративных изменений.
Основным признаком разрыва является отсутствие либо ослабление разгибания коленного сустава. Надколенник смещен кверху, область бугристости отечна, иногда над бугристостью определяется западение на месте разрыва связки. Возможен гемартроз.
Для уточнения диагноза используется сравнительная рентгенография коленных суставов (надколенник с больной стороны смещен кверху), МРТ коленного сустава и УЗИ сустава. Лечение оперативное, осуществляется в стационарных условиях. Колено разгибают, концы связки сближают и соединяют при помощи матрацных швов. При отрыве костной пластинки накладывают трансоссальные швы. Иммобилизацию продолжают 2-3 недели. После операции назначают антибиотики и анальгетики, в последующем – ЛФК, ультразвук, диадинамические токи, парафин и массаж.
Повреждение сухожилия двуглавой мышцы плеча
Обычно бывает закрытым, встречается достаточно редко, развивается при форсированном движении плеча или резком поднятии тяжестей. Вероятность повреждения сухожилия увеличивается при наличии заболеваний, влекущих за собой дистрофические изменения в мышечной ткани. Пациент жалуется на боль и слабость поврежденной руки. На передненаружной поверхности плеча выявляется овальная или шаровидная припухлость, более заметная при сгибании предплечья.
Диагноз обычно устанавливают на основании типичных клинических признаков, в отдельных случаях пациентов направляют на УЗИ и МРТ. Лечение хирургическое, осуществляется в плановом порядке в условиях стационара. Сухожилие сшивают матрацными швами, рану ушивают послойно и дренируют. Руку фиксируют при помощи клиновидной подушки на 2-3 недели. Затем назначают тепловые процедуры, массаж и ЛФК.

Повреждение сухожилия четырехглавой мышцы бедра
Является достаточно редкой травмой. Как правило, возникает при занятиях спортом, реже – при падениях в быту. В качестве предрасполагающих факторов специалисты отмечают интенсивные нагрузки без предшествующего разогрева мышц, дегенеративные изменения в ткани сухожилия и прием стероидных препаратов. Разрыв обычно поперечный, располагается сразу над надколенником или чуть выше. Пациент жалуется на боль, разгибание голени невозможно или затруднено.
Диагноз уточняют при помощи УЗИ или МРТ. При неполных разрывах накладывают гипс на 3-6 недель, затем назначают ЛФК. При полных разрывах сухожилие сшивают в условиях стационара. При свежих повреждениях применяют матрацные швы, при застарелых разрывах производят удлинение сухожилия с использованием лоскута из четырехглавой мышцы. Послеоперационную иммобилизацию осуществляют в течение 6 недель, в реабилитационном периоде назначают озокерит, парафин, ультразвук, массаж и ЛФК.
2. Повреждения и заболевания мышц, сухожилий и связок/ Гиршин С.Г., Лазишвили Г.Д., Дубров В.Э. - 2013
Читайте также:
- Клиника и диагностика респираторного дистресс-синдрома
- Дегенеративные заболевания межпозвоночных дисков: дегенерация, пролабирование, грыжа диска
- ВПЧ-обусловленный плоскоклеточный рак ротоглотки - лучевая диагностика
- Подход к лечению паразитарных инфекций
- Методика операции эндолимфатической декомпрессии при болезни Меньера
