Признаки гастроптоза. Повышенный тонус (гипертония) желудка
Добавил пользователь Алексей Ф. Обновлено: 09.01.2026
Признаки гастроптоза. Повышенный тонус (гипертония) желудка
Атонию желудка следует отличать от так называемого гастроптоза. Под гастроптозом понимают опущение или очень низкое положение желудка, при котором большая кривизна его синуса располагается значительно ниже гребешковой линии таза, а также имеют место соответствующие субъективные и объективные клинические симптомы. Если такое опущение не сопровождается клиническими проявлениями, то обычно рассматривается как своеобразный вариант анатомического строения (удлиненный желудок).
Гастроптозы чаще обнаруживаются у астеников при общем спланхноптозе (конституциональные гастроптозы). Они могут быть и приобретенными (после родов или в результате резкого похудания при патологических процессах). Различают компенсированные, субкомпенсированные и де-компенсированные гастроптозы.
Рентгенологически обнаруживают низкое положение желудка, увеличение его размеров, пониженный тонус, ослабленную перистальтику и замедленную эвакуацию. Выраженность этих нарушений соответствует степени компенсации гастроптоза. Опущение желудка, устанавливаемое при рентгенологическом исследовании, по В. Ю. Арунгазыеву (1949) может быть изолированным (гастроптоз без пилородуоденоптоза) или сочетаться с опущением привратника и двенадцатиперстной кишки (гастроптоз с пилородуоденоптозом).
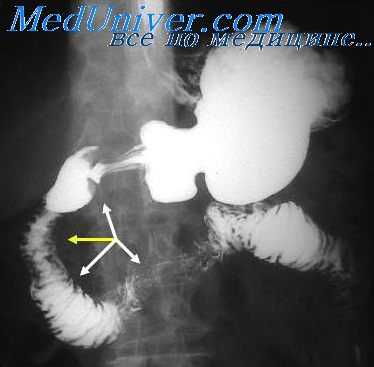
Последний вид клинически протекает значительно легче, чем гастроптоз без пилородуоденоптоза. Кроме того, наблюдается фиксированный гастроптоз в результате сращения желудка с нижней частью брюшной стенки, что подтверждается отсутствием смещаемости и деформацией желудка во время рентгенологического исследования в вертикальном и горизонтальном положении больного.
Проводят дифференциальную диагностику атонии желудка и патологических изменений, возникающих в нем при склеродермии, а также после ваготомии.
Повышенный тонус (гипертония) желудка. При гипертонии тонус желудка повышен, размеры уменьшены, перистола усилена, газовый пузырь короткий и широкий, имеет вид сегмента шара. Бариевая взвесь длительное время задерживается в верхних отделах желудка. Туго заполненный желудок по форме напоминает рог, так как нижняя его часть остается непропорционально уже верхней. Обычно отчетливо выражена и симметричная фестончатость большой кривизны из-за равномерного утолщения складок, обусловленного сокращением мускулатуры.
При этом в антральном отделе нередко появляются поперечные складки, несвойственные нормотоническому желудку. Привратник чаще спазмирован, иногда зияет. Форма и размеры желудка в процессе исследования меняются, особенно под влиянием фармакологических препаратов, понижающих тонус гладкой мускулатуры.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Спазм желудка. Признаки и диагностика спазма желудка
Предупредить возникновение спазма у таких лиц иногда удается, информируя их о характере предстоящего рентгенологического исследования вообще и действий (методических приемов), предпринимаемых по ходу самого исследования, в частности (например, при переводе больного из вертикального положения в горизонтальное и т. п.).
В зависимости от локализации спазм может иметь различный вид (втяжение, циркулярное сужение). Так, ограниченный или регионарный спазм в области тела желудка любой этиологии — это прежде всего втяжение стенки, располагающееся обычно по большой кривизне и имеющее плавный переход на соседние участки. Спазм антрального отдела вследствие преимущественного сокращения циркулярных мышц сопровождается конической деформацией его. Часто сопутствует препилорической язве. При п и-лороспазме чаще наблюдаются усиление перистальтической деятельности желудка и задержка его опорожнения.
Обусловленная спазмом деформация участка желудка обычно имеет ряд особенностей (плавный переход, четкие контуры, нормальный рельеф слизистой оболочки, неизмененные или частично нарушенные эластичность и сократительная деятельность, непостоянство формы и размеров). Только в далеко зашедших случаях, когда к воспалению присоединяются рубцовые или спаечные (перигастрит) процессы, характер деформации (втяжения) меняется: наряду с функциональными имеют место органические признаки. Однако и в этих случаях вид и размеры деформации (втяжения) меняются (хотя и в меньших пределах) в зависимости от степени заполнения его бариевой взвесью, дозированной компрессии, положения больного в момент исследования, прохождения перистальтических волн и других воздействий.
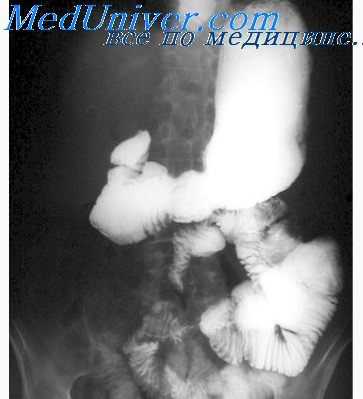
Решающее значение для установления функциональной природы деформации желудка при спазмах различной локализации имеет фармакорадиография. Исчезновение деформаций (спазмы) под влиянием медикаментозных средств (1 мл 0,1% раствора атропина подкожно или внутривенно, 1 мл 2% раствора дибазола подкожно, 3—6 мл 0,1% раствора метацина подкожно или внутримышечно и т. п.), а также появление перистальтики после инъекции морфина или прозерина позволяет с уверенностью исключить органическую природу указанной деформации желудка или сужения привратника.
Опорожнение желудка от бариевой взвеси происходит ритмично благодаря рефлекторному открыванию и закрыванию привратника. Оно зависит от многих факторов, в частности от нервно-психического состояния и положения тела исследуемого, перистальтики и тонуса желудка, функции привратника и т. п.
Стандартная порция взвеси сульфата бария эвакуируется из желудка в среднем в течение 1,5—2 ч. Повышение тонуса желудка обычно ускоряет его опорожнение, а понижение замедляет. В то же время при спазме привратника опорожнение желудка замедлено, а при его зиянии ускорено. Повышенная кислотность желудочного сока замедляет эвакуацию содержимого желудка, пониженная, наоборот, ускоряет. Во всех случаях нарушения эвакуаторной функции желудка, особенно с задержкой в нем взвеси бария более 4 ч, важно исключить органический стеноз привратника или луковицы двенадцатиперстной кишки опухолевой или неопухолевой природы.
Слизистая желудка при воспалении. Деструкция стенки желудка
Характер изменений рельефа слизистой оболочки желудка и нарушений его функции зависит главным образом от вида воспалительного процесса и стадии его развития. При этом они могут быть ограниченными (чаще в привратниковой части) или распространяться на весь желудок (диффузный процесс). Следует также иметь в виду, что одновременно в различных отделах желудка гиперпластические процессы могут сочетаться с атрофическими. Местами сохраняется нормальный рельеф слизистой оболочки.
Чтобы правильно судить о том, какой процесс преобладает в каждом конкретном случае, важно не ограничиваться исследованием слизистой оболочки только выходной части желудка, а тщательно изучать рельеф и в вышележащих его отделах. Сочетание гиперпластических процессов с атрофическими в слизистой оболочке желудка придает рентгенологической картине при воспалении полиморфный вид (в отличие от изоморфной картины рельефа у здорового человека).
Эти морфологические признаки воспалительного процесса постоянны и выявляются у одного и того же больного в различные фазы рентгенологического исследования, а также при повторных (через 24 ч) наблюдениях.
Особые трудности возникают при дифференциальной диагностике ограниченных форм воспаления и злокачественных опухолей, а также избыточного разрастания слизистой оболочки («гигантизм складок») врожденного или приобретенного характера. Лишь оценка морфологических данных в динамике и особенно функционального состояния пораженного участка (эластичность стенки, сократительная ее способность и др.) нередко играет решающую роль в распознавании болезни.
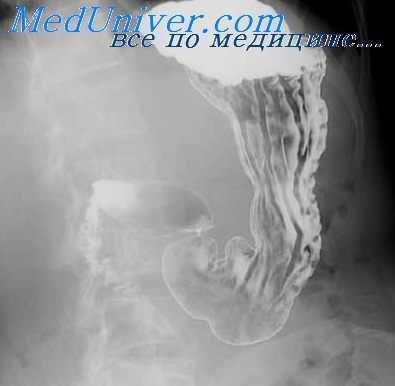
Для этого в процессе рентгенологического исследования необходимо выполнять серии прицельных снимков при различной степени компрессии и заполнения желудка бариевой взвесью, а также применять фармакологические препараты, влияющие на функцию желудка (дибазол, морфин, прозерин и др.). В неясных случаях показана гастроскопия с гастробиопсией.
При деструкции стенки желудка, обусловленной эрозивным или язвенным процессом, основное диагностическое значение приобретает выявление прямого рентгенологического симптома — депо бария, или ниши. Обычно язвенная ниша имеет геометрически правильную форму, четкие контуры и инфильтративный (воспалительный) вал у основания. В краеобразующем положении она выступает за пределы контура желудка. При дозированной компрессии форма и размеры ниши не меняются.
Динамика ее размеров может быть связана прежде всего с изменчивостью воспалительного вала, так как размеры последнего зависят от величины отека слизистой оболочки у основания язвенного кратера и степени спастических сокращений мышц стенки желудка. При уменьшении отека и устранении спастических сокращений мышц резко уменьшается глубина ниши. Наблюдается и обратная зависимость: увеличение отека и усиление спазма приводят к соответствующему «углублению» ниши вплоть до образования «язвенного краевого дефекта наполнения» при слипании резко отечных краев вала, закрывающего вход в язвенный дефект. После стихания воспалительных явлений язвенная ниша вновь приобретает типичную картину.
Важным рентгенологическим признаком хронического воспалительно-деструктивного процесса является конвергенция складок слизистой оболочки по направлению к нише. При этом складки в отличие от конвергенции, наблюдаемой нередко при малом (начальном) раке, частично переходят на инфильтративный вал, не достигая, однако, язвенного кратера.
Гастрокардиальный синдром ( Синдром Ремхельда )
Гастрокардиальный синдром – это совокупность изменений рефлекторного характера в работе сердечно-сосудистой системы, возникающих при возбуждении рецепторов пищевода и желудка, чувствительных к механическим и химическим воздействиям. Причиной развития приступов является раздражение блуждающего нерва при переполнении желудка или повышении давления в брюшной полости. Основное проявление - развитие симптомов, напоминающих сердечный приступ. Диагностика основана на исключении заболеваний сердца и выявлении патологии ЖКТ, которая может быть причиной синдрома Ремхельда. Лечение включает психотерапию, применение спазмолитиков, седативных средств.
Общие сведения
Гастрокардиальный синдром (синдром Ремхельда) – патология, рассматриваемая в современной гастроэнтерологии как функциональные изменения со стороны сердечно-сосудистой системы, причиной которых является избыточное возбуждение блуждающего нерва. Заболевание имеет второе название по имени впервые описавшего ее специалиста – синдром Ремхельда. Зачастую развивается на фоне имеющихся вегето-сосудистых нарушений.
Ряд гастроэнтерологов связывают гастрокардиальный синдром с атеросклеротическими изменениями коронарных сосудов, объясняя его симптомы «обкрадыванием» коронарного кровообращения при переполнении желудка пищевыми массами: уже нарушенное кровообращение в сердце уменьшается по причине перераспределения крови в результате ее притока к перегруженному желудку. Гастрокардиальный синдром характеризуется развитием симптомов, напоминающих сердечный приступ. Данное состояние чаще возникает у людей с гиперстеническим телосложением и наличием абдоминального ожирения.
Причины
Причиной развития характерных признаков гастрокардиального синдрома является возбуждение блуждающего нерва, возникающее при повышении восприимчивости к раздражению механорецепторов (чувствительны к растяжению) и хеморецепторов (чувствительны к действию химических веществ), которые расположены в нижних отделах пищевода, желудке и начальных отделах кишечника. Обычно симптомы возникают при переполнении желудка пищей, аэрофагии (заглатывании большого количества воздуха). Причиной может быть и повышенное внутрибрюшное давление вследствие выраженного метеоризма, когда блуждающий нерв раздражается высоко стоящей диафрагмой.
К развитию патологии склонны люди с легко возбудимой нервной системой (истероидного типа). Гастрокардиальный синдром может развиваться на фоне грыжи пищеводного отверстия диафрагмы, язвенной болезни желудка, опухолей пищевода и кардиального отдела желудка.
Симптомы гастрокардиального синдрома
Основные жалобы пациентов связаны с нарушением деятельности сердечно-сосудистой системы. Характерный приступ обычно развивается после приема пищи. Чаще всего возникают нарушения ритма, частоты сокращений сердца (тахикардия, брадикардия и экстрасистолия), боли в области сердца. Боль может иметь различный характер – от давящей, ноющей до жгучей и интенсивной, напоминающей приступ стенокардии и вызывающей страх смерти. Болевой синдром может быть кратковременным или длиться несколько часов. Пациенты четко описывают локализацию болезненных ощущений – за грудиной слева, в области расположения сердца.
Приступ сопровождается некоторым повышением артериального давления, головокружением, бледностью, холодным потом. Характерным признаком гастрокардиального синдрома является прекращение симптомов после самостоятельно спровоцированной пациентом рвоты или продолжительной отрыжки воздухом.
Диагностика
Поскольку симптомы гастрокардиального синдрома обычно возникают со стороны сердечно-сосудистой системы, пациенты чаще обращаются к кардиологу. При выявлении патологии со стороны ЖКТ показано обследование у гастроэнтеролога. Диагностика гастрокардиального синдрома основана на исключении патологии сердца (ишемической болезни, нарушений ритма), других заболеваний органов средостения (медиастинитов, аневризмы грудной части аорты), а также выявлении патологии желудочно-кишечного тракта, которая может быть причиной приступов (грыжа пищеводного отверстия диафрагмы, язвенная болезнь желудка, опухоли желудка, пищевода).
С целью исключения заболеваний сердца пациентам с подозрением на гастрокардиальный синдром проводится электрокардиография. При этом на кардиограмме не выявляется характерных для ИБС признаков ишемии миокарда. В момент приступа возможна регистрация брадикардии или тахикардии. С целью диагностики грыжи пищеводного отверстия диафрагмы выполняется контрастная рентгенография. УЗИ органов брюшной полости позволяет исключить патологию печени, поджелудочной железы. С целью подтверждения или исключения язвенной болезни желудка проводятся специфические тесты, позволяющие выявить хеликобактерии (дыхательный уреазный тест).
При диагностике гастрокардиального синдрома категорически противопоказано проведение эндоскопических методов исследования (эзофагогастродуоденоскопия) до лечения: психологический стресс и раздражение рецепторных зон пищевода и желудка могут привести к чрезмерному возбуждению блуждающего нерва и остановке сердца.
Лечение гастрокардиального синдрома
В лечении данной патологии обязательно принимают участие гастроэнтеролог, психотерапевт, при необходимости – хирург. Независимо от причины лечение гастрокардиального синдрома включает диетотерапию, основой которой является предупреждение перееданий. Пациент должен питаться дробно, маленькими порциями. Необходимо ограничить химически грубую пищу, а также продукты, провоцирующие избыточное газообразование. При наличии ожирения обязательно проводится комплекс мероприятий по нормализации веса.
Для профилактики развития приступов за полчаса до планируемого приема пищи используются спазмолитики (папаверин, дротаверин). Если гастрокардиальный синдром не имеет органической причины, необходимо проведение психотерапии. Данное лечение обладает высокой эффективностью и существенно улучшает качество жизни пациентов. Медикаментозное лечение заключается в использовании седативных, успокаивающих препаратов.
При наличии фоновой органической патологии желудочно-кишечного тракта, в первую очередь требуется лечение основного заболевания. При язвенной болезни желудка назначается специфическая терапия, направленная на эрадикацию Helicobacter pylori, включающая антибактериальные средства, ингибиторы протонной помпы и препараты висмута. При грыжах пищеводного отверстия диафрагмы возможна консервативная терапия, целью которой служит снижение желудочно-пищеводного рефлюкса, предупреждение повышения давления в брюшной полости и профилактика гастрокардиального синдрома.
При неэффективности медикаментозного лечения, в том числе частом возникновении приступов, а также при наличии осложнений проводится хирургическое лечение. Операция направлена на ушивание грыжевых ворот, укрепление пищеводно-диафрагмальной связки (круропластика), фиксацию желудка.
Прогноз и профилактика
Прогноз гастрокардиального синдрома благоприятный. Заболевание хорошо поддается коррекции, при устранении органической причины наступает полное выздоровление. Если гастрокардиальный синдром не имеет первичной причины и развивается на фоне вегетативной дисфункции, хороший эффект оказывает психотерапевтическое лечение. Профилактика заключается в нормализации образа жизни и питания, предупреждении перееданий, приеме пищи 5-6 раз в сутки, достаточном уровне физической активности, поддержании нормального веса.
Гастроптоз
Гастроптоз – это опущение желудка, сопровождающееся его удлинением и гипотонией. На ранних стадиях может никак не проявляться, а на более поздних пациента начинают беспокоить боли после еды (особенно в вертикальном положении), при физических нагрузках и беге. Гастроптоз часто сопровождается опущением других внутренних органов, тогда присоединяется соответствующая симптоматика. Основной метод диагностики – гастрография с введением контрастного вещества, позволяющая выявить и определить степень опущения желудка. В терапии основное место занимают лечебная физкультура и физиотерапия, медикаментозные препараты назначаются только в качестве симптоматического лечения.
МКБ-10
Гастроптоз – врождённое или приобретённое опущение малой кривизны и пилорического отдела желудка, реже - всего органа. Заболевание это достаточно редкое, поражает в основном молодых женщин. Эпидемиологические данные свидетельствуют, что большая часть заболевших находится в возрастной группе 15-45 лет, но гастроптоз может возникать и в старшем возрасте. Высокая заболеваемость среди женского пола связана с частым соблюдением диет, излишней худобой, родами и сопутствующим растяжением мышц брюшной стенки и связочного аппарата. У мужчин гастроптоз часто бывает связан с неправильным распределением нагрузок, поднятием тяжестей при плохой физической подготовке. Заболевание поддаётся коррекции консервативными методами, лечебной гимнастикой и сеансами массажа.
Причины гастроптоза
Причинами возникновения врожденной патологии являются особенности строения организма – астенический тип телосложения, высокий рост, врождённая слабость связочного аппарата. Зачастую опущение дистальных отделов желудка обусловлено удлинением брыжейки толстого кишечника, объединённой со связочным аппаратом желудка. Из-за слишком длинной брыжейки кишечник опускается вниз и тянет за собой желудок. Обычно врождённый гастроптоз сопровождается рядом внешних особенностей: высокий рост, длинные конечности и пальцы, узкая грудная клетка, дефицит веса.
Приобретённый гастроптоз может возникать по разным причинам: при быстрой и значительной потере веса, удалении больших опухолей брюшной полости, устранении длительно существовавшего асцита. Гастроптоз часто выявляется у женщин в послеродовом периоде – во время беременности мышцы живота и связки внутренних органов растягиваются и уже не могут удерживать органы на положенных местах. При тяжёлых заболеваниях, сопровождающихся кахексией, опускаются все внутренние органы, в том числе и желудок.
Большое значение для развития гастроптоза имеет состояние диафрагмы. При поражении легких (большие опухоли, массивный плеврит) диафрагма опускается вниз, давление в брюшной полости повышается. Эти факторы влияют на положение желудка, провоцируя гастроптоз.
Симптомы гастроптоза
Клиническая картина гастроптоза зависит от степени опущения органа: при 1-й степени дно желудка находится на два-три сантиметра выше линии, соединяющей верхние точки подвздошных костей; при 2-й степени дно желудка совпадает с этой линией; при 3-й степени желудок опускается ниже гребешковой линии.
Чаще всего на начальных стадиях гастроптоза пациента ничего не беспокоит. Яркая клиника возникает при значительном опущении желудка. Больной предъявляет жалобы на боли в животе, возникающие после еды, при физических нагрузках, особенно при беге и прыжках. Болезненность связана с растяжением желудка, нарушением продвижения пищевых масс по ЖКТ. Боль тупая, ноющая, может иррадиировать в область сердца. Патогномоничным симптомом является исчезновение болезненности в горизонтальном положении, при подтягивании живота вверх.
Клиника заболевания обусловлена не только гастроптозом, но и сопутствующим поражением других органов. При значительном опущении желудка возникает перегиб 12-перстной кишки, продвижение пищи из желудка в кишечник затрудняется. В связи с этим возникают тошнота, отрыжка, запоры. Гастроптоз может сочетаться с опущением других органов брюшной полости (энтероптозом, гепатоптозом), тогда присоединяется клиника поражения этих органов.
В ходе консультации гастроэнтеролога можно гастроптоз по ряду внешних признаков. При осмотре обращает на себя внимание недостаток веса, дряблость передней брюшной стенки, провисание живота. Пациенты с гастроптозом обычно астеничны, жалуются на усталость и утомляемость. При пальпации живота можно выявить смещение границ желудка вниз, иногда дно желудка определяется в малом тазу.
Эзофагогастродуоденоскопия определяет расширение полости желудка, снижение перистальтики. При гастроптозе желудок удлиняется, занимает вертикальное положение (в норме этот орган имеет форму рыболовного крючка). Обзорная рентгенография органов брюшной полости может не выявить гастроптоз, но рентгенография желудка с контрастированием дает возможность установить точный диагноз. При этом обследовании фиксируется расширение и удлинение желудка, изменение его нормального положения, снижение моторики.
Введенный контраст не задерживается стенками желудка, как бы проваливается в нижнюю его часть и скапливается там. Эвакуация содержимого желудка значительно замедлена, моторика снижена. Подтвердить гипотонию желудка позволяет электрогастрография (ЭГГ) – в этом случае регистрируется снижение электрической активности желудка. УЗИ органов брюшной полости информативно только при наличии патологических изменений со стороны других органов брюшной полости.
Лечение гастроптоза
Специалисты в области клинической гастроэнтерологии пока не располагает эффективными оперативными методиками лечения заболевания. Связано это с тем, что при операции не устраняется причина развития гастроптоза, а без соблюдения специальной диеты и умеренных физических нагрузок рецидив наступает практически всегда. В то же время, правильный режим питания, поддержание хорошей физической формы и занятия лечебной физкультурой позволяют добиться восстановления размеров, положения и моторики желудка без операции.
Питаться при гастроптозе следует часто, маленькими порциями, исключив перерастяжение желудка. После еды рекомендуется сохранять горизонтальное положение в течение часа-полутора. Диетолог должен подобрать оптимальное лечебное питание для пациента. Целью диетотерапии является восстановление нормальной массы тела, обеспечение организма достаточным количеством питательных веществ, витаминов и микроэлементов. Для профилактики рецидивов заболевания пациенту нужно выработать правильные пищевые привычки – следовать им необходимо всю оставшуюся жизнь.
Для больных гастроптозом постельный режим и недостаточная активность противопоказаны, они провоцируют прогрессирование заболевания. Для улучшения состояния рекомендуется лечебная физкультура под началом грамотного методиста. Упражнения делают лёжа, с приподнятыми ногами – в такой позе желудок занимает физиологичное положение. Гимнастика должна быть направлена на укрепление брюшного пресса и стабилизирующих мышц туловища. Под руководством врача ЛФК пациент изучает все необходимые упражнения для последующего выполнения их в домашних условиях. Гимнастике требуется уделять достаточно времени ежедневно, ведь только в этом случае восстановится положение всех внутренних органов. При гастроптозе запрещены повышенные нагрузки, поднятие тяжестей.
Большое значение для выздоровления имеет и массаж – в начале лечения он должен выполняться специалистом, по мере выздоровления можно переходить на самомассаж. После завершения комплекса упражнений необходимо аккуратно массировать живот круговыми движениями в течение нескольких минут. Больным с выраженным гастроптозом рекомендуется ношение бандажа – надевается он в положении лёжа, его верхний край не должен быть выше самой выступающей точки живота.
Симптоматическое лечение при гастроптозе направлено на восстановление нормального функционирования пищеварительного тракта. При запорах назначают слабительные средства, в диету включают большое количество клетчатки. Сниженный аппетит можно восстановить с помощью траволечения. Хороший эффект оказывают физиотерапевтические процедуры, санаторно-курортное лечение (минеральные ванны, лечебные души, плавание).
Прогноз при гастроптозе благоприятный. Профилактика заболевания заключается в раннем приучении детей к умеренным физическим нагрузкам: гимнастике, плаванию, групповым видам спорта. В подготовку к беременности следует обязательно включить укрепление мышц брюшного пресса; а во время беременности носить специальный бандаж. Необходимо исключить выраженные физические нагрузки. Если работа пациента связана с поднятием тяжестей, следует решить вопрос о переводе на более лёгкий труд.
Читайте также:
