Профилактика повтороного субарахноидального кровоизлияния (САК). Осложнения
Добавил пользователь Cypher Обновлено: 09.01.2026
Субарахноидальное кровоизлияние (САК) с точки зрения анестезиолога. Клиника и диагностика
Первичное субарахноидальное кровоизлияние составляет около 5% инсультов. Даже при современных методах лечения смертность у пациентов группы с низкой выраженностью симптомов составляет примерно 8%. В лечении этих пациентов можно в целом выделить три направления: предупреждение повторного кровоизлияния, профилактика и лечение соматических осложнений и профилактика и лечение неврологических осложнений.
Наиболее частая причина субарахноидального кровоизлияния (САК) — травма.
Оценочная частота субарахноидального кровоизлияния (САК) примерно 10 на 100000 населения в год. Чаще они случаются у пациентов старите 40 лет, хотя возможны случаи в любом возрасте. Причины спонтанных спонтанных субарахноидальных кровоизлияний (САК) следующие:
• Разрыв аневризмы мозга (85%):
- Передней (бассейн сонной артерии) (80-90%)
- Задней (бассейн базилярной артерии) (10-20%)
• Неизвестные причины (перимезэнцефалические) (10%)
• Другие (5%):
- Артериовенозные мальформации
- Васкулиты, опухоли, диссекции.
Прогноз при субарахноидальном кровоизлиянии
Значительное количество пациентов погибает до или вскоре после оказания медицинской помощи.
• Выживаемость пациентов с хорошими показателями более 90%.
• Из первично выживших 25-30% в в течение года умирают или становятся инвалидами.
• Прогноз сильно зависит от тяжести кровоизлияния и объема крови, видимой по КТ.
Патофизиология субарахнодиального кровоизлияния
Существует множество взаимодействующих факторов внешней среды, образа жизни и наследственности, способствующих формированию аневризм артерий основания черепа.
Доказанными факторами риска являются:
• Курение
• Гипертензия
• Употребление алкоголя от умеренного до сильного.
Аневризмы малого размера менее вероятно приведут к разрыву, чем большие (5-10 мм в диаметре) (закон Лапласа). Могуг возникать неразорвавшиеся, так называемые гигантские аневризмы, формируя значительный масс-эффект.
Во время разрыва возникает связь между СМЖ и артериальным руслом и ВЧД начинает приближаться к САД. Это является возможной причиной начальной головной боли и/или потери сознания.
• Кровь может остаться в субарахноидальном пространстве.
• Кровь может быть причиной формирования внутримозговой или внутри-желудочковой гематомы.
• Кровь вне сосудов может вызывать местный эффект массы, раздражение мозговых оболочек, вазоспазм, нарушение ликвороциркуляции и абсорбции ликвора.
• Нарушается мозговой метаболизм и ауторегуляция мозгового кровотока.
• Внечеренные осложнения могут также оказывать воздействие на внутричерепное заболевание, ухудшая исход.
Клиническая картина субарахнодиального кровоизлияния
Классическое проявление субарахнодиального кровоизлияния (САК) — внезапная сильная головная боль в области затылка, которая может быть связана с кратковременной или долговременной потерей сознания.
• Могут возникать менингизм (ригидность мышц шеи, светобоязнь), судороги, очаговая неврологическая симптоматика, парезы черепных нервов.
• У небольшого числа пациентов аневризма клинически проявляется масс-эффектом (вызывая парезы черепных нервов) или выявляется случайно, когда при обследовании обнаруживают внутричерепную аневризму.
Классификация субарахноидального кровоизлияния (САК)
Для стандартизации клинической оценки и прогноза предложено несколько классификаций. Наиболее широко используется классификация, предложенная всемирной федерацией нейрохирургов (VVFNS). Шкалы Ханта-Хесса (Hunt-Hess) и Фишера (Fisher) в настоящее время не столь широко используются и представляют скорее исторический интерес.
При подозрении на субарахноидальное кровоизлияние (САК) необходимо провести исследование с тремя взаимодополняющими задачами:
• Подтвердить диагноз
• Выявить риски осложнения
• Определить причину САК.
Подтверждение диагноза субарахноидального кровоизлияния (САК)
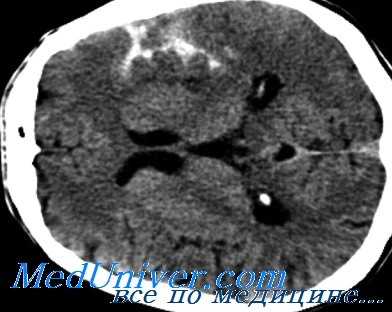
Для пациентов с классическими клиническими признаками методом выбора является КТ:
• Многие клиники сейчас проводят КТ с контрастом с последующей реконструктивной КТ-ангиографисй во всех случаях подозрения на САК.
• Необходимо выполнять КТ в раннем периоде, так как через 12 и 24 часа примерно 2% и 7% САК соответственно не выявляются даже при современных технологиях.
• Пациентам с отсутствием признаков САК на КТ, но явной клинической картиной можно выполнить люмбальную пункцию, которая покажет либо окрашенный кровью ликвор, либо в более поздних стадиях — ксантохромию ликвора.
Местные протоколы могут варьировать, но основными видами исследований при субарахноидальном кровоизлиянии (САК) являются:
• Общеклинический анализ крови: анемия может присутствовать изначально и может нарушить доставку кислорода к мозгу.
• Коагулограмма: нарушения коагуляции вследствие субарахноидального кровоизлияния (САК).
• Мочевина и электролиты крови: после субарахноидального кровоизлияния (САК) относительно часто встречается гипонатриемия.
• Глюкоза крови: вследствие физиологической стрессорной реакции часто возникает гинергликемия.
• Магний: гипомагниемия часто встречается и связана с неблагоприятным исходом.
• ЭКГ: наиболее часто наблюдаются изменения зубца Т, зубец U, удлинение интервала QT и депрессия сегмента ST.
• Рентгенография органов грудной клетки: выявление аспирации или отека легких.
Определение причины субарахноидального кровоизлияния (САК):
• КТ-ангиография обладает высокой специфичностью и чувствительностью для выявления аневризм. Может выполняться для принятия решения о внутрисосудистой или открытой операции.
• Ангиография четырех сосудов все еще является «золотым стандартом» для определения их точной анатомии.
• У некоторых пациентов возможно наличие нескольких аневризм, и может быть трудно определить, разрыв которой из них произошел.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Профилактика повтороного субарахноидального кровоизлияния (САК). Осложнения
Повторное кровоизлияние значительно ухудшает исход после субарахноидального кровоизлияния (САК). У 2-4% пациентов возникают повторные кровоизлияния в первые 24 часа и еще 15-20% в течение первых двух недель. Исход заболевания пациентов с САК IV-V степенью по WFNS в основном зависит от первичного кровотечения. Есть два варианта тактики лечения:
• Эндоваскулярная облитерация аневризматического мешка со съемными металлическими спиралями.
• Хирургическое закрытие шейки аневризмы с использованием металлических клипс (клипирование) (см. «Внутричерепные аневризмы»)
Выбор метода лечения для каждого пациента зависит от различных факторов.
• Данных исследований, руководств.
• Заключения специалистов и консилиума.
• Состояния пациента: тяжесть клинических проявлений и сопутствующие заболевания.
Исследование ISAT, проведенное на 2143 пациентах, показало 24% летальность или инвалидность в течение одного года у пациентов со спиральной эмболизацией при сравнении с 31% при клипировании. Хотя эти результаты и показывают преимущество внутрисосудистых вмешательств, в пользу клипирования свидетельствует следующее:
• Только 22% пациентов были выбраны случайным образом.
• Высокий риск был лишь в немногих случаях
• 95% излеченных аневризм были небольшого размера и располагались в бассейне сонной артерии.
• Неполная окклюзия аневризмы чаще выявлялась у пациентов со спиральной эмболизацией.
• Отсутствуют долгосрочные данные о повторных кровотечениях.
Со времени публикации результатов ISAT исследования возможности лучевой навигации значительно улучшились. Многие центры теперь рассматривают спиральную эмболизацию в качестве варианта выбора. Хирургическое клипирование все еще остается методом выбора в ряде случаев:
• При невозможности анатомического доступа для спиральной эмболизации.
• Пациентам требуется краниотомия для эвакуации гематомы
- Установка наружного вентрикулярного катетера не делает спиральную эмболизацию средством выбора.
Предупреждение и лечение соматических осложнений
Субарахноидальные кровоизлияния (САК) могут сочетаться с острой выраженной системной и легочной гипертензией, аритмиями, нарушениями ЭКГ, временной или постоянной дисфункцией миокарда и отеком легких. Причиной считается избыточная стимуляция симпатической нервной системы, приводящая к вазоконстрикции и перегрузке миокарда кальцием.
• 25-100% пациентов могут иметь нарушения на ЭКГ.
• У 20% пациентов обнаруживается повышение уровня тропонина, а у ~35% высокий уровень сердечной фракции креатинкиназы.
• Дисфункция левого желудочка наблюдается у 25% пациентов.
• Степень нарушений функций сердца коррелирует больше с тяжестью неврологической картины, чем с нарушениями на ЭКГ.
Единого мнения о лечении связанного с САК повреждения/дисфункции миокарда нет. Прямая взаимосвязь с исходом не прослеживается, обычно явление носит временный характер. Однако по степени повреждения миокарда можно прогнозировать сердечно-сосудистую нестабильность.
• Отек легких возникает примерно у 10% пациентов.
• Отек легких хорошо отвечает на непрерывное положительное давление в дыхательных путях и вентиляцию с положительным давлением и относительно быстро проходит.
После субарахноидального кровоизлияния (САК) пациенты обычно малоподвижны, поэтому риск тромбоза глубоких вен/ТЭЛА повышен.
• После хирургического вмешательства при аневризме, необходимо назначить медикаментозную профилактику тромбоза глубоких вен в дополнение к механическим способам профилактики.
Легочные осложнения субарахноидального кровоизлияния (САК). Аспирация, произошедшая в начале клинических проявлений или связанная с нарушением сознания, встречается часто. Послс хирургического лечения аневризмы, можно проводить активную физиотерапию легких.
Почечные осложнения субарахноидального кровоизлияния (САК). После субарахноидального кровоизлияния (САК) часто возникают нарушения электролитного баланса. Гипонатриемия, гипокалиемия, гипокальциемия и гиномагниемия должны быть выявлены и скорректированы. Маннитол, диуретики и внутривенная инфузионная терапия могут усугубить эти проблемы.
Гипонатриемия возникает примерно у 30% пациентов после субарахноидального кровоизлияния (САК). Помимо причин ятрогенного характера возможно развитие церебрального синдрома потери соли и и синдром неадекватной секреции АДГ.
Неврологические осложнения субарахноидального кровоизлияния (САК). Профилактика и лечение
При ангиографии сужение артерий мозга наблюдается у 70% пациентов. В 30% случаев отмечаются клинически выраженные проявления (поздние ишемические нарушения). Обычно они возникают на 3-2 день после первого кровотечения и могут сохраняться до двух недель.
Точные механизмы возникновения повреждения, связанного с вазоспазмом, неясны и, по всей вероятности, многофакторны. Существуют следующие теории:
• Изменения режима сокращения/расслабления гладких мышц артерий (биохимические или структурные).
• Сосудосуживающее действие крови и продуктов ее распада.
• Иммуноопосредованная вазоконстрикция.
• Вызванная САК нейрогоксичность.
Вазоспазм может также привести к повышению ВЧД вследствие компенсаторной вазодилатации резистивных сосудов дистальнее участка спазма.
Вазоспазм можно выявить по клиническим данным или по данным (полу) непрерывного мониторинга или лучевой визуализации:
• Клинически: появление новых неврологических нарушений можно расценить как симптом вазоспазма, если для этого нет другой причины. Дефицит может быть незначительным и возникать не в зоне кровоснабжения питающей артерии.
• Ангиография: могут определяться признаки сужения сосудов. Исследование сопряжено пусть с небольшим, но реальным риском неврологических нарушений, поэтому не является рутинным методом мониторинга.
• Мультимодальный мониторинг: для прогнозирования вазоспазма применяются различные методики:
- Транскраниальная допплерография скорости кровотока, абсолютная (>120 см/с) или относительная (3-6 скоростей кровотока в сонной артерии).
- Микродиализ показывает нарушения до проявления других признаков ишемии; теоретически это позволяет рано начать лечение.
- Церебральная оксигенация, определяемая путем взятия тканевых проб или непрямое определение насыщения крови кислородом в луковице яремной вены (SjV02) может служить маркером ишемии.
Нимодипин при субарахноидальном кровоизлиянии (САК). Исход субарахноидального кровоизлияния (САК) улучшается при использовании нимодипина. В соответствии с последними рекомендациями все пациенты должны получать по 60 мг нимодипина каждые 4 часа перорально или через назогастральный зонд. Можно использовать и внутривенную инфузию, но она чаще приводит к гипотензии (инфузию проводят через центральный катетер, начиная с 0,5 мг/час и доводя до 2 мг/час если АД остается стабильным). Положительный эффект заключается больше в нейропротективном действии, чем в вазодилатации.
Баллонная ангиопластика и внутриартериальное ввеление папаверина при субарахноидальном кровоизлиянии (САК). У пациентов с новой неврологической симптоматикой, не отвечающих на медикаментозную терапию, при очевидном вазоспазме может быть выполнена баллонная ангиопластика соответствующего сосуда. Пациентов с заболеваниями периферических сосудов можно лечить внутриартсриальным введением папаверина. Но при этом улучшение по данным лучевой визуализаци не всегда коррелирует с клиническим улучшением.
Гидроцефалия при субарахноидальном кровоизлиянии (САК). Внутричерепная гипертензии возникает из-за обструкции тока ликвора либо между желудочками или на уровне пахионовых грануляций.
• Внезапное угнетение сознания при САК обычно возникает вследствие повторного кровоизлияния, судорог или высокого ВЧД. Необходимо выполнить КТ.
• Временной мерой лечения является наружный вентрикулярный дренаж, который затем можно заменить вентрикулоиеритонеальным шунтом.
Судороги при субарахноидальном кровоизлиянии (САК). Судороги после субарахноидального кровоизлияния (САК) возникают довольно редко (
Советы при ведении пациента с субарахноидальным кровоизлиянием (САК):
• В этих случаях нельзя пренебрегать мелочами. Очень важно внимательно отнестись к предупреждению осложнений.
• Операции под контролем визуализации менее травматична чем краниотомия, но пациенты с САК входят в группу повышенного риска.
• Внезапное угнетение сознания после САК может возникнуть в результате повторного кровоизлияния, судорог или гидроцефалии. Необходимо срочное обследование, обычно повторная КТ.
Геморрагический инсульт
Геморрагический инсульт — спонтанное (нетравматическое) кровоизлияние в полость черепа. Термин «геморрагический инсульт» используют, как правило, для обозначения внутримозгового кровоизлияния, произошедшего в результате какого-либо сосудистого заболевания головного мозга: атеросклероза, гипертонической болезни и амилоидной ангиопатии. Наиболее часто геморрагический инсульт возникает на фоне повышенного артериального давления. Клиническая картина характеризуется острым началом и быстрым развитием симптомов, которые напрямую зависят от локализации сосудистой катастрофы. Геморрагический инсульт требует неотложной гемостатической, антигипертензионной и противоотечной терапии. По показаниям проводится хирургическое лечение.
МКБ-10
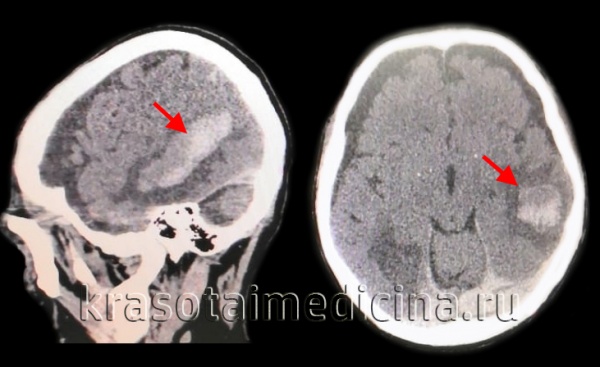
Этиология и патогенез
Причинами развития геморрагического инсульта могут быть различные патологические состояния и заболевания: аневризма, артериальная гипертензия различного генеза, артериовенозная мальформация головного мозга, васкулит, системные заболевания соединительной ткани. Кроме того, кровоизлияние может происходить при лечении фибринолитическими средствами и антикоагулянтами, а также в результате злоупотребления таких препаратов как кокаин, амфетамин.
Чаще всего гемморагический инсульт случается при амилоидной ангиопатии и гипертонической болезни, когда происходят патологические изменения артерий и артериол паренхимы мозга. Поэтому результатом геморрагического инсульта при этих заболеваниях чаще всего становятся внутримозговые кровоизлияния.
Классификация геморрагического инсульта
Внутричерепные кровоизлияния классифицируют в зависимости от локализации излившейся крови. Различают следующие виды кровоизлияний:
- внутримозговые (паренхиматозные)
- субарахноидальные
- вентрикулярные
- смешанные (субарахноидально-паренхиматозно-вентрикулярные, паренхиматозно-вентрикулярные и др.)
Клиническая картина
Для геморрагического инсульта характерно острое начало, чаще всего на фоне высокого артериального давления. Кровоизлияние сопровождается острой головной болью, головокружением, тошнотой, рвотой, быстрым развитием очаговых симптомов, после чего следует прогрессирующее снижение уровня бодрствования — от умеренного оглушения до развития коматозного состояния. Начало субкортикальных кровоизлияний может сопровождаться эпилептиформным припадком.
Характер очаговых неврологических симптомов зависит от локализации гематомы. Среди наиболее частых симптомов следует отметить гемипарезы, лобный синдром (в виде нарушения памяти, поведения, критики), нарушения чувствительности и речи.
Большую роль в состоянии пациента сразу после кровоизлияния, а также в последующие дни играет выраженность общемозговых и дислокационных симптомов, обусловленных объемом внутримозговой гематомы и ее локализацией. В случае обширного кровоизлияния и кровоизлияния глубинной локализации в клинической картине весьма быстро проявляется вторичная стволовая симптоматика (как следствие дислокации мозга). При кровоизлиянии в ствол мозга и обширных гематомах мозжечка наблюдается быстрое нарушение витальных функций и сознания. Тяжелее других протекают кровоизлияния с прорывом в желудочковую систему, когда проявляются менингеальные симптомы, гипертермии, горметонические судороги, быстрое угнетение сознания, развитие стволовых симптомов.
Первые 2,5-3 недели после кровоизлияния — наиболее тяжелый период заболевания, так как на данном этапе тяжесть состояния пациента обусловлена прогрессирующим отеком мозга, что проявляется в развитии и нарастании дислокационных и общемозговых симптомов. Более того, дислокация мозга и его отек — основная причина смерти в остром периоде заболевания, когда к вышеуказанным симптомам присоединяются или декомпенсируются имевшиеся ранее соматические осложнения (нарушение функции почек и печени, пневмония, диабет и др.). К началу четвертой недели заболевания у выживших пациентов начинается регресс общемозговых симптомов и на первый план клинической картины выходят последствия очагового поражения мозга, которые в дальнейшем определят степень инвалидизации пациента.
Постановка диагноза
Основные методы диагностики геморрагического инсульта:
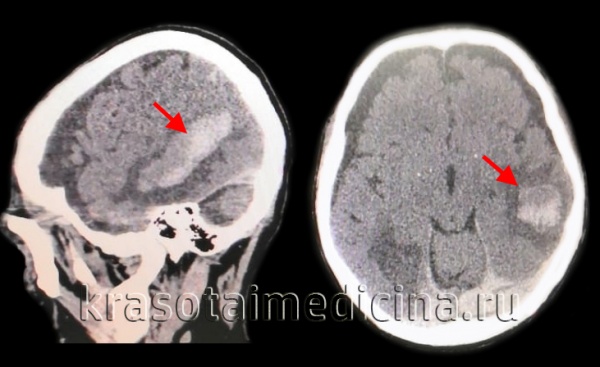
КТ головного мозга. Геморрагический инсульт, обширная интрапаренхиматозная гематома в левой гемисфере
Они позволяют определить объем и локализацию внутримозговой гематомы, степень дислокации мозга и сопутствующего отека, наличие и область распространения кровоизлияния. Желательно проведение повторных КТ-исследований, чтобы проследить эволюцию гематомы и состояние мозговой ткани в динамике.
Дифференциальный диагноз
Прежде всего, геморрагический инсульт необходимо дифференцировать от ишемического инсульта, который случается наиболее часто (до 85% от общего числа инсультов). Сделать это по одним только клиническим данным не представляется возможным, поэтому рекомендуется госпитализировать пациента в стационар с предварительным диагнозом «инсульт». При этом в распоряжении стационара должно быть МРТ- и КТ-оборудование, чтобы как можно раньше провести обследование. Среди характерных признаков ишемического инсульта следует обратить внимание на отсутствие менингеальных симптомов, медленное нарастание общемозговых симптомов. При ишемическом инсульте ликвор, исследуемый с помощью люмбальной пункции, имеет нормальный состав, при геморрагическом — в нем возможно содержание крови.
Необходима дифференциация внутримозговых гематом гипертонического генеза от гематом другой этиологии, кровоизлияний в очаг ишемии и опухоли. При этом большое значение имеют возраст пациента, локализация гематомы в веществе мозга, анамнез заболевания. Локализация гематомы в медиобазальных отделах лобной доли типична для аневризм мозговой/передней соединительной артерии. При аневризмах внутренней сонной или средней мозговой артерии гематома локализована, как правило, в базальных отделах лобной и височной долей, прилежащих к сильвиевой щели. С помощью МРТ можно увидеть саму аневризму, а также патологические сосуды артериовенозной мальформации. В случае подозрения на разрыв аневризмы или артериовенозной мальформации необходимо проведение ангиографического обследования.
Лечение геморрагического инсульта
Лечение геморрагического инсульта может быть консервативным или хирургическим. Выбор в пользу того или иного способа лечения должен быть основан на результатах клинико-инструментальной оценки пациента и консультации нейрохирурга.
Медикаментозная терапия проводится неврологом. Основы консервативного лечения геморрагического инсульта соответствует общим принципам лечения пациентов с любым видом инсульта. При подозрении на геморрагический инсульт необходимо как можно раньше приступить к проведению лечебных мероприятий (на догоспитальном этапе). В это время основной задачей врача является оценка адекватности внешнего дыхания и сердечно-сосудистой деятельности. Для коррекции дыхательной недостаточности проводят интубацию с подключением ИВЛ. Нарушения сердечно-сосудистой системы заключаются, как правило, в выраженной артериальной гипертензии, поэтому артериальное давление необходимо нормализовать как можно скорее. Одно из важнейших мероприятий, которые следует проводить по прибытии пациента в стационар — проведение терапии, направленной на уменьшение отека мозга. Для этого применяют гемостатические препараты и препараты, уменьшающие проницаемость сосудистой стенки.
Корректируя артериальное давление при геморрагическом инсульте необходимо избегать резкого его снижения, так как такие значительные изменения могут вызвать снижение перфузионного давления, особенно при внутричерепной гематоме. Рекомендованный уровень АД — 130 мм рт.ст. Для снижения внутричерепного давления применяют салуретики в сочетании с осмодиуретиками. При этом необходимо контролировать уровень электролитов в крови не реже двух раз в сутки. Кроме вышеуказанных групп препаратов, в этих же целях применяют внутривенное введение коллоидных растворов, барбитураты. Проведению медикаментозной терапии геморрагического инсульта должен сопутствовать мониторинг основных показателей, которые характеризуют состояние цереброваскулярной системы и иных жизненноважных функций.
Хирургическое лечение. Решение о хирургическом вмешательстве должно основываться на нескольких факторах — локализация гематомы, объем излившейся крови, общее состояние пациента. Многочисленные исследования не смогли дать однозначного ответа о целесообразности хирургического лечения геморрагического инсульта. Согласно некоторым исследованиям в определенных группах больных и при определенных исследованиях положительный эффект операции возможен. При этом основной целью оперативного вмешательства является возможность спасти жизнь пациента, поэтому в большинстве случаев операции проводят в самые ближайшие сроки после кровоизлияния. Отсрочить операцию можно только в том случае, если ее цель — удаление гематомы для более эффективного удаления очаговых неврологических нарушений.
При выборе метода операции следует основываться на локализации и размерах гематомы. Так, прямым транскраниальным способом удаляют лобарные и латеральные гематомы, а стереотаксическим, как более щадящим — в случае смешанного или медиального инсульта. Однако после стереотаксического удаления гематомы рецидивы кровотечения возникают чаще, так как во время такой операции тщательный гемостаз невозможен. В некоторых случаях геморрагического инсульта кроме удаления гематомы возникает необходимость в дренировании желудочков (наружные вентрикулярные дренажи), например, в случае массивного вентрикулярного кровоизлияния или окклюзионной водянки (при гематоме мозжечка).
Прогноз при геморрагическом инсульте
В целом прогноз при геморрагическом инсульте неблагоприятен. Общий процент летальных исходов достигает семидесяти, в 50% смерть наступает после удаления внутримозговых гематом. Основная причина летальных исходов — прогрессирующий отек и дислокация мозга, второй по частоте причиной является рецидив кровоизлияния. Около двух третей пациентов, перенесших геморрагический инсульт, остаются инвалидами. Основные факторы, определяющие течение и исход заболевания — объем гематомы, ее локализация в стволе мозга, прорыв крови в желудочки, нарушения сердечно-сосудистой системы, предшествующие геморрагическому инсульту, а также пожилой возраст пациента.
Профилактика
Основными профилактическими мерами, способными предотвратить развитие геморрагического инсульта являются своевременное и адекватное медикаментозное лечение гипертонической болезни, а также ликвидация факторов риска ее развития (гиперхолестеринемия, сахарный диабет, алкоголизм, курение).
Субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние — состояние, обусловленное мозговым кровотечением, при котором кровь скапливается в подпаутинном пространстве церебральных оболочек. Характеризуется интенсивной и резкой головной болью, кратковременной потерей сознания и его спутанностью в сочетании с гипертермией и менингеальным симптомокомплексом. Диагностируется по данным КТ и ангиографии головного мозга; при их недоступности — по наличию крови в цереброспинальной жидкости. Основу лечения составляет базисная терапия, купирование ангиоспазма и хирургическое выключение церебральной аневризмы из кровотока.
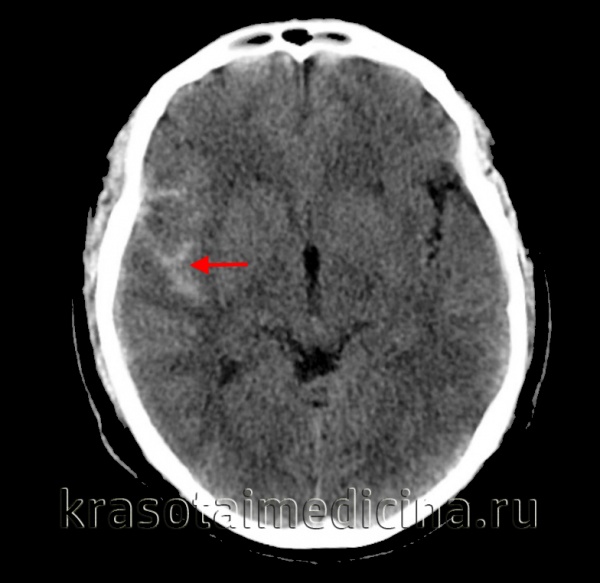
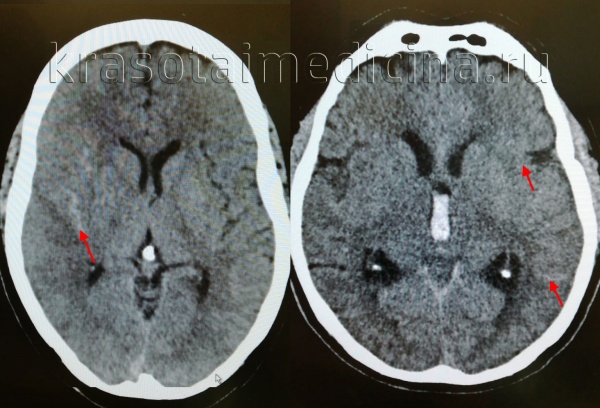
Общие сведения
Субарахноидальное кровоизлияние (САК) представляет собой отдельный вид геморрагического инсульта, при котором излитие крови происходит в субарахноидальное (подпаутинное) пространство. Последнее располагается между арахноидальной (паутинной) и мягкой церебральными оболочками, содержит цереброспинальную жидкость. Кровь, излившаяся в подпаутинное пространство, увеличивает объем находящейся в нем жидкости, что приводит к повышению внутричерепного давления. Происходит раздражение мягкой церебральной оболочки с развитием асептического менингита.
Спазм сосудов, возникающий в ответ на кровотечение, может стать причиной ишемии отдельных участков головного мозга с возникновением ишемического инсульта или ТИА. Субарахноидальное кровоизлияние составляет около 10% всех ОНМК. Частота его встречаемости за год варьирует от 6 до 20 случаев на 100 тыс. населения. Как правило, САК диагностируется у лиц старше 20 лет, наиболее часто (до 80% случаев) в возрастном промежутке от 40 до 65 лет.
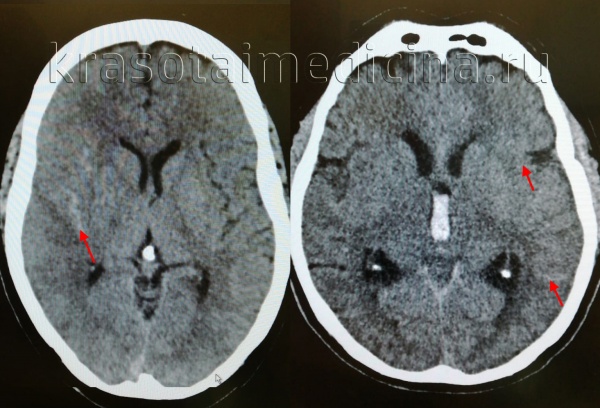
Причины
Наиболее часто субарахноидальное кровотечение выступает осложнением цереброваскулярных заболеваний и травм головы.
- Разрыв сосудистой аневризмы. Является причиной субарахноидального кровоизлияния в 70-85% случаев. При наличии аневризмы сосудов головного мозга вероятность ее разрыва составляет от 1% до 5% в год и от 10% до 30% в течение всей жизни. К заболеваниям, часто сопровождающимся наличием церебральной аневризмы, относятся: синдром Элерса — Данлоса, факоматозы, синдром Марфана, аномалии виллизиева круга, коарктация аорты, врожденная геморрагическая телеангиэктазия, поликистоз почек и др. врожденные заболевания. Церебральные АВМ обычно приводят к кровоизлиянию в желудочки мозга или паренхиматозно-субарахноидальному кровотечению и редко бывают этиофактором изолированного САК.
- Травмы головы. Субарахноидальное кровоизлияние травматического генеза происходит при ЧМТ и обусловлено ранением сосудов при переломе черепа, ушибе головного мозга или его сдавлении. Примером подобного САК может служить субарахноидальное кровоизлияние, обусловленное родовой травмой новорожденного. Факторами риска САК новорожденного являются узкий таз у роженицы, стремительные роды, переношенная беременность, внутриутробные инфекции, крупный плод, аномалии развития плода, недоношенность.
- Патология эктракраниальных артерий. Субарахноидальное кровоизлияние может возникать вследствие расслоения позвоночной или сонной артерии. В подавляющем большинстве случаев речь идет о расслоении экстракраниальных отделов позвоночной артерий, распространяющемся в ее интрадуральный участок.
- Редкие факторы. В отдельных случаях причиной САК выступают миксома сердца, церебральная опухоль, васкулит, ангиопатия при амилоидозе, серповидно-клеточная анемия, различные коагулопатии, антикоагулянтное лечение.
Факторы риска
Наряду с непосредственными причинами возникновения САК выделяют способствующие факторы: артериальную гипертензию, алкоголизм, атеросклероз и гиперхолестеринемию, курение. В 15-20% САК установить причину кровоизлияния не удается. В таких случаях говорят о криптогенном характере САК. К таким вариантам относится неаневризматическое перимезэнцефалическое доброкачественное субарахноидальное кровоизлияние, при котором кровотечение происходит в цистерны, окружающие средний мозг.
Классификация
В соответствии с этиофактором субарахноидальное кровоизлияние классифицируется на посттравматическое и спонтанное. С первым вариантом зачастую сталкиваются травматологи, со вторым — специалисты в области неврологии. В зависимости от зоны кровоизлияния различают изолированное и сочетанное САК. Последнее, в свою очередь, подразделяется на субарахноидально-вентрикулярное, субарахноидально-паренхиматозное и субарахноидально-паренхиматозно-вентрикулярное.
В мировой медицине широко применяется классификация Фишера, основанная на распространенности САК по результатам КТ головного мозга. В соответствии с ней выделяют:
- класс 1 — кровь отсутствует
- класс 2 — САК толщиной менее 1мм без сгустков
- класс 3 — САК толщиной более 1 мм или с наличием сгустков
- класс 4 — преимущественно паренхиматозное или желудочковое кровоизлияние.

Симптомы субарахноидального кровоизлияния
Догеморрагический период
Предвестники САК наблюдаются у 10-15% больных. Они обусловлены наличием аневризмы с истонченными стенками, через которые просачивается жидкая часть крови. Время возникновения предвестников варьирует от суток до 2 недель перед САК. Некоторые авторы выделяют его как догеморрагический период. В это время пациенты отмечают преходящие цефалгии, головокружения, тошноту, транзиторную очаговую симптоматику (поражение тройничного нерва, глазодвигательные расстройства, парезы, нарушения зрения, афазию и пр.). При наличии гигантской аневризмы клиника догеморрагического периода имеет опухолеподобный характер в виде прогрессирующей общемозговой и очаговой симптоматики.
Острый период
Субарахноидальное кровоизлияние манифестирует остро возникающей интенсивной головной болью и расстройствами сознания. При аневризматическом САК наблюдается необычайно сильная, молниеносно нарастающая цефалгия. При расслоении артерий головная боль носит двухфазный характер. Типична краткосрочная потеря сознания и сохраняющаяся до 5-10 суток спутанность сознания. Возможно психомоторное возбуждение. Продолжительная потеря сознания и развитие его тяжелых нарушений (комы) свидетельствуют в пользу тяжелого кровотечения с излитием крови в церебральные желудочки.
Патогномоничным признаком САК выступает менингеальный симптомокомплекс: рвота, ригидность мышц затылка, гиперестезия, светобоязнь, оболочечные симптомы Кернига и Брудзинского. Он появляется и прогрессирует в первые сутки кровоизлияния, может иметь различную выраженность и сохраняться от нескольких дней до месяца. Присоединение очаговой неврологической симптоматики в первые сутки говорит в пользу сочетанного паренхиматозно-субарахноидального кровоизлияния. Более позднее появление очаговых симптомов может являться следствием вторичного ишемического поражения мозговых тканей, что наблюдается в 25% САК.
Обычно субарахноидальное кровоизлияние протекает с подъемом температуры до фебрилитета и висцеро-вегетативными расстройствами: брадикардией, артериальной гипертензией, в тяжелых случаях — расстройством дыхания и сердечной деятельности. Гипертермия может иметь отсроченный характер и возникает как следствие химического действия продуктов распада крови на церебральные оболочки и терморегуляторный центр. В 10% случаев возникают эпиприступы.
Атипичные формы САК
У трети пациентов субарахноидальное кровоизлияние имеет атипичное течение, маскирующееся под пароксизм мигрени, острый психоз, менингит, гипертонический криз, шейный радикулит.
- Мигренозная форма. Протекает с внезапным появлением цефалгии без потери сознания. Менингеальный симптомокомплекс проявляется спустя 3-7 дней на фоне ухудшения состояния больного.
- Ложногипертоническая форма. Зачастую расценивается как гипертонический криз. Поскольку проявляется цефалгией на фоне высоких цифр АД. Субарахноидальное кровоизлияние диагностируется на дообследовании пациента при ухудшении состояния или повторном кровотечении.
- Ложновоспалительная форма имитирует менингит. Отмечается цефалгия, фебрилитет, выраженные менингеальные симптомы.
- Ложнопсихотическая форма характеризуется преобладанием психосимптоматики: дезориентации, делирия, выраженного психомоторного возбуждения. Наблюдается при разрыве аневризмы передней мозговой артерии, кровоснабжающей лобные доли.
Осложнения САК
Анализ результатов транскраниальной допплерографии показал, что субарахноидальное кровоизлияние практически всегда осложняется спазмом церебральных сосудов. Однако клинически значимый спазм отмечается, по различным данным, у 30-60% пациентов. Церебральный ангиоспазм обычно развивается на 3-5 сут. САК и достигает максимума на 7-14 сутки. Его степень прямо коррелирует с объемом излившейся крови. В 20% случаев первичное субарахноидальное кровоизлияние осложняется ишемическим инсультом. При повторном САК частота церебрального инфаркта в 2 раза выше. К осложнениям САК также относят сопутствующее кровоизлияние в паренхиму головного мозга, прорыв крови в желудочки.
Примерно в 18 % случаев субарахноидальное кровоизлияние осложняется острой гидроцефалией, возникающей при блокаде оттока цереброспинальной жидкости образовавшимися кровяными сгустками. В свою очередь, гидроцефалия может привести к отеку мозга и дислокации его структур. Среди соматических осложнений возможны обезвоживание, гипонатриемия, нейрогенный отек легких, аспирационная или застойная пневмония, аритмия, инфаркт миокарда, декомпенсация имеющейся сердечной недостаточности, ТЭЛА, цистит, пиелонефрит, стрессовая язва, ЖК-кровотечение.
Диагностика
Заподозрить субарахноидальное кровоизлияние неврологу позволяет типичная клиническая картина. В случае атипичных форм ранняя диагностика САК представляется весьма затруднительной. Всем пациентам с подозрением на субарахноидальное кровоизлияние показана КТ головного мозга. Метод позволяет достоверно установить диагноз в 95% САК; выявить гидроцефалию, кровотечение в желудочки, очаги церебральной ишемии, отек мозга.
- Визуализирующие методики. Обнаружение крови под паутинной оболочкой является показанием к церебральной ангиографии с целью установления источника кровотечения. Проводится современная неинвазивная КТ или МРТ-ангиография. У пациентов с наиболее тяжелой степенью САК ангиография осуществляется после стабилизации их состояния. Если источник кровотечения не удается определить, то рекомендуется повторная ангиография через 3-4 нед.

- Люмбальная пункция. При подозрении на субарахноидальное кровоизлияние производится при отсутствии КТ и в случаях, когда при наличии классической клиники САК оно не диагностируется в ходе КТ. Выявление в цереброспинальной жидкости крови или ксантохромии служит показанием к ангиографии. При отсутствии подобных изменений ликвора следует искать иную причину состояния пациента.
- УЗ-методы. Транскраниальная УЗДГ и УЗДС церебральных сосудов позволяют выявить ангиоспазм в ранние сроки САК и вести наблюдение за состоянием мозгового кровообращения в динамике.
В ходе диагностики субарахноидальное кровоизлияние следует дифференцировать с прочими формами ОНМК (геморрагическим инсультом, ТИА), менингитом, менингоэнцефалитом, окклюзионной гидроцефалией, черепно-мозговой травмой, мигренозным пароксизмом, феохромоцитомой.
Лечение субарахноидального кровоизлияния
Базисная и специфическая терапия
Базисная терапия САК представляет собой мероприятия по нормализации сердечно-сосудистой и дыхательной функций, коррекции основных биохимических констант. С целью уменьшения гидроцефалии при ее нарастании и купирования церебрального отека назначается мочегонная терапия (глицерол или маннитол). При неэффективности консервативной терапии и прогрессировании отека мозга с угрозой дислокационного синдрома показана декомпрессивная трепанация черепа, наружное вентрикулярное дренирование.
В базовую терапию также входит симптоматическое лечение. Если субарахноидальное кровоизлияние сопровождается судорогами, включают антиконвульсанты (лоразепам, диазепам, вальпроевую к-ту); при психомоторном возбуждении — седативные средства (диазепам, дроперидол, тиопентал натрия); при многократной рвоте — метоклопрамид, домперидон, перфеназин. Параллельно осуществляют терапию и профилактику соматических осложнений.
Пока субарахноидальное кровоизлияние не имеет эффективных консервативных способов специфического лечения, позволяющих добиться остановки кровотечения или ограничения количества излившейся крови. В соответствии с патогенезом специфическая терапия САК направлена на минимизацию ангиоспазма, предупреждение и терапию церебральной ишемии. Стандартом терапии является применение нимодипина и ЗН-терапия. Последняя позволяет поддерживать гиперволемию, управляемую гипертензию и гемодилюцию, в результате чего оптимизируются реологические свойства крови и микроциркуляция.
Хирургическое лечение
Оперативное лечение САК оптимально в первые 72 ч. Оно проводится нейрохирургом и направлено на исключение разорвавшейся аневризмы из кровотока. Операция может состоять в клипировании шейки аневризмы или эндоваскулярном введении заполняющего ее полость баллон-катетера. Эндоваскулярная окклюзия предпочтительней при нестабильном состоянии пациента, высоком риске осложнений открытой операции, раннем ангиоспазме. При декомпенсации церебрального ангиоспазма возможно стентирование или ангиопластика спазмированного сосуда.
Прогноз и профилактика
В 15% субарахноидальное кровоизлияние заканчивается смертельным исходом еще до оказания медпомощи. Летальность в первый месяц у больных САК достигает 30%. При коме смертность составляет около 80%, при повторных САК — 70%. У выживших пациентов зачастую сохраняется остаточный неврологический дефицит. Наиболее благоприятен прогноз в случаях, когда при ангиографии не удается установить источник кровотечения. По всей видимости, в подобных случаях происходит самостоятельное закрытие сосудистого дефекта вследствие его малой величины.
Вероятность повторного кровоизлияния каждый день первого месяца держится на уровне 1-2%. Субарахноидальное кровоизлияние аневризматического генеза повторяется в 17-26% случаев, при АВМ — в 5% случаев, при САК другой этиологии — намного реже. Профилактика САК подразумевает терапию цереброваскулярных патологий, ЧМТ и устранение факторов риска.
Читайте также:
