Профилактика тромбоэмболии легочной артерии.
Добавил пользователь Валентин П. Обновлено: 27.01.2026
Профилактика венозных тромбозов и тромбоэмболии легочной артерии (ТЭЛА) основана на определении степени риска их возникновения для каждого конкретного больного и отнесение его к одной из трёх категорий риска: низкой, умеренной или высокой.
Категория риска возникновения венозных тромбозов определяется в зависимости от наличия у каждого больного факторов риска развития венозных тромбозов, к которым относят: злокачественные новообразования, сердечная недостаточность, инфаркт миокарда, сепсис, ДКМП, мерцательная аритмия, инсульт, бронхообструктивные болезни, эритремия, воспалительные заболевания кишечника, ожирение, нефротический синдром, операции, травмы, возраст старше 40 лет, прием эстрогенов, длительная неподвижность, беременность, варикозное расширение вен нижних конечностей, венозные тромбозы в анамнезе, постельный режим более 4 суток, тромбофилии.
При хирургических вмешательствах степень риска возникновения венозной тромбоэмболии определяется оценкой тяжести хирургической операции и состоянием больного. Основой профилактики венозных тромбозов у этой категории больных является их ранняя активизация, эластическая компрессия нижних конечностей и гепаринотерапия.
Эластическая компрессия нижних конечностей, влияет на стаз крови и гемодинамический фактор тромбоза являясь методом неспецифической профилактики и включает в себя следующие методы.
Эластичные компрессионные гольфы и чулки в отличие от бинтов создают компрессию, необходимую для нормализации венозного оттока и обеспечивают физиологически распределенное давление по всей длине конечности.
Для профилактики тромбоза глубоких вен и тромбоэмболических осложнений применяют специальный вид медицинского компрессионного трикотажа, получивший название «противоэмболический» или «госпитальный» трикотаж. В своей практике мы используем госпитальный трикотаж компании Tyco Healthcare/Kendall. При этом максимальное давление создается на уровне лодыжек и измеряется в мм рт ст, соответствующее для каждого класса компрессии, с последующим его постепенным снижением в проксимальном направлении, что исключает угрозу (как в случае с эластическими бинтами) ятрогенного венозного застоя.
Эти изделия длительно сохраняют компрессионные свойства, подвергаются обработке, легко надеваются и снимаются, что позволяет экономить время медицинского персонала. Применение противоэмболического трикотажа в 3 - 4 раза повышает эффективность специфической антикоагулянтной профилактики ТЭЛА. У компрессионного белья «Ластошир» («Lastosheer») есть 3 класса компрессии и широкий спектр современных расцветок (телесный, бронзовый, синий, серый, черный, коричневый).
К противопоказаниям для использования компрессионного трикотажа относят следующие случаи:
- Прогрессирующий атеросклероз сосудов нижних конечностей (степень ишемии выше IIА ст.);
- Окружность щиколотки более 35 см;
- После операции по аутодермопластике, пластике ротационным лоскутом или на свободной питающей ножке с целью закрытия варикозных язв;
- Сильная деформация ног.
Размер компрессионного трикотажа подбирается строго индивидуально, с учетом морфометрических данных пациента. При использовании компрессионных гольфов проводится измерение четырех параметров - длина стопы, окружность щиколотки, максимальная окружность голени, длина голени (рис. 1).
При выборе размера чулок следует проводить шесть измерений: длина стопы, окружность щиколотки, максимальная окружность голени, максимальная окружность бедра, длина бедра.
Следует отметить, что данный вид медицинских изделий практически не вызывает контактной реакции кожных покровов, что очень важно для большинства пациентов, поскольку не содержит латекс.
Новая генерация госпитального трикотажа - антиэмболические чулки Т.Е.D. - обладают более надежной фиксацией на ноге благодаря наличию гибкого силиконового эластомера по краю изделия. Силиконовое покрытие комфортно для кожи и прекрасно удерживает чулки. Длительное время антиэмболические изделия поддерживают постоянную градуированную компрессию на ноге.

Рис. 1. Дифференцированное распределение давления в компрессионном белье TED (Tyco Healthcare / Kendall)
Это позволяет увеличить ток крови на 138%. Мозаичная круговая вязка, направленная в одну сторону, правильно распределяет давление по ноге, а отсутствие давления в области подколенной вены обеспечивает свободный ток крови через этот критический участок. Эргономичность создает также прерывающий бандаж и двухслойная V-образная вставка в фиксирующей резинке чулка, предотвращающая эффект жгута на бедренной вене. Выпускаются 3 вида компрессионного трикотажа Т.Е.D.: гольфы, чулки, чулки с поясом, а 27 возможных размеров позволяют подобрать трикотаж большинству пациентов. Высокоточные производственные технологии и строгий контроль качества гарантируют правильное распределение давления и отсутствие дефекта.
Преимущества госпитального трикотажа, перед «классическим бинтованием ног» очевидно. Практически все клиники осознают, что дозированную вертикальную (стопа-голень-бедро) и горизонтальную (передняя поверхность голени – задняя поверхность голени, подколенная ямка) создать с помощью эластичных бинтов невозможно. Однако, знания не повсеместно переросли в убеждения, и тем более в клиническую практику, что послужило причиной достаточно подробного написания данного раздела.
Прерывистая пневматическая компрессия проводится с помощью специального компрессора и манжет, разделенных на несколько камер. Последовательное раздувание камер создает эффект "бегущей волны", что особенно полезно при отсутствии собственных активных мышечных сокращений. В результате даже у обездвиженных пациентов существенно увеличивается скорость венозного кровотока, т.е. устраняется один из ключевых факторов тромбогенеза. Прерывистая пневмокомпрессия наиболее эффективна при использовании устройств с микропроцессорным управлением и электронным хронометражем (например, пневмокомпрессионное устройство пятого поколения SCD, рис. 2), позволяющих индивидуально устанавливать время заполнения манжет и поддерживать разный уровень давления на отдельные венозные сегменты.

Рис. 2. Прибор регулируемой пневмокомпрессии SCD Response (Tyco Healthcare / Kendall)
При наличии цифрового дисплея и специальных приспособлений для фиксации прибора к кровати, проведение прерывистой пневмокомпрессии становится относительно простым, безопасным и высокоэффективным способом профилактики венозного тромбоза, который можно использовать во время оперативного вмешательства, в послеоперационном периоде, а также в отделении реанимации у больных, находящихся в критическом состоянии. В тех случаях, когда из-за высокого риска кровотечений или по другим причинам использование прямых антикоагулянтов (операции на головном и спинном мозге, органах зрения и слуха, острый геморрагический инсульт и пр.) противопоказано, прерывистая пневматическая компрессия в современном варианте ее проведения является методом выбора.
Специфическая профилактика включает в себя периоперационное применение фармакологических препаратов различных групп.
Для тромбопрофилактики у хирургических больных все чаще используются низкомолекулярные гепарины (НМГ) (ардепарин, дальтепарин, надропарин, парнапарин, ревипарин, сандопарин, тинзапарин, цертопарин, эноксапарин и др.), из которых наибольшее распространение в настоящее время получили надропарин кальциевая соль (фраксиларин), эноксапарин натриевая соль (клексан, ловенокс) и дальтепарин натриевая соль (фрагмин). В сравнении с НФГ, эти препараты имеют высокую биодоступность (более 90%), более длительный период полувыведения (40 - 90 мин. у НФГ и 1 90 - 270 мин. - у НМГ) и антитромботическое действие (8 - 12 ч и 17 - 24 ч), в меньшей степени связываются с белками острой фазы, т.е. сохраняют свой эффект на фоне эндогенной интоксикации, обладают более предсказуемым дозозависимым антикоагулянтным эффектом, не стимулируют, а ослабляют агрегацию тромбоцитов, реже (менее 0,5%) вызывают тромбоцитопению и не требуют лабораторного мониторинга.
Эти свойства НМГ обусловлены химическим составом препаратов. Молекулы гепарина, состоящие на 25 - 50% из менее, чем 18 сахаридов (с молекулярной массой менее 5400 Да), не способны связывать одновременно ATIII и тромбин, поэтому не могут ускорять инактивацию последнего, но сохраняют способность катализировать процесс ингибирования фактора Ха. В результате соотношение анти-Ха и анти-IIa активности у коммерческих НМГ составляет не 1:1-2, как у НФГ,аЗ-4:1, они обладают меньшей, чем НФГ антикоагулянтной активностью, но имеют более выраженные антитромботические свойства. Поскольку состав каждого из коммерческих НМГ различен, они отличаются, как ранее отмечалось нами, друг от друга по физико-химическим, биологическим и фармакокинетическим свойствам, не являются взаимозаменяемыми и имеют разную клиническую эффективность и безопасность.
Надропарин кальций (Фраксипарин) - представляет собой официнальный раствор в предварительно наполненных шприцах, объемом - 0,3 - 0,6 -0,8 - 1,0 мл с содержанием 2850 - 5700 - 7600 - 9500 МЕанти-Ха активности соответственно. После однократного подкожного введения анти-Ха факторная активность достигает максимума примерно через 4 - б ч. Активность в отношении Па меняется незначительно и максимальна через 3 ч после введения препарата.
Основными показаниями к применению являются: профилактика тромбоэм-болических осложнений в общей хирургии, ортопедии, гинекологии, а также у других хирургических и нехирургических больных, имеющих высокой риск венозных тромбозов на фоне острой дыхательной или сердечной недостаточности; пациентов, находящихся на лечении в отделении интенсивной терапии; больных с хирургической инфекцией. Препарат также применяется при лечении больных с острым коронарным синдромом, лечении тромбоэмболических осложнений и для профилактики свертывания крови при гемодиализе.
Профилактическое использование надропарина предусматривает ежедневное введение препарата в дозе 0,3 мл 1 раз/сут. до и после оперативного вмешательства в виде курса продолжительностью не менее 7 дней или до полного восстановления двигательной активности пациента. При плановых операциях первую дозу вводят за 2 - 4 ч до операции, в неотложной хирургии введение начинают через 1 2 ч после окончания оперативного вмешательства.
Для профилактики венозных тромбозов и тромбоэмболии больным хирургического профиля эноксапарич начинают вводить до операции: при умеренном риске 20 мг (0,2 мл) за 2 ч до операции, при высоком 40 мг (0,4 мл) за 1 2 ч до оперативного вмешательства и продолжают в послеоперационном периоде в течение 7-10 дней по одной инъекции в сутки в тех же дозах. Использование более высоких доз эноксапарина для профилактики тромбозов у хирургических больных нецелесообразно, так как увеличение дозы сопровождается статистически значимым повышением и анти-Ха активности, и анти-lla, что достоверно увеличивает частоту геморрагии. Поэтому бо¬лее высокие дозы эноксапарина применяют только при лечении тромбозов глубоких вен, а также для профилактики тромбозов во время проведения операций экс-тракорпоральной гемокоррекции и гемодиализа. При лечении тромбоэмболических осложнений лучшее соотношение безопасности/активности эноксапарина достигается при дозе 1 мг/кг, которую вводят подкожно два раза в сутки через 1 2 ча¬сов. При гемодиализе эноксапарин вводят первоначально в дозе 1 мг/кг для 4- часовой процедуры. Для больных с высоким риском кровотечения дозу уменьшают до 0,5 - 0,75 мг/кг. При признаках отложения фибрина и угрозе тромбоза системы, при более длительной процедуре можно вводить дополнительно 0,5 - 1 мг/кг.
В дозах, используемых для профилактики венозных тромбозов, эноксапарин практически не влияет на время кровотечения, время свертывания крови, АПТВ, не оказывает влияние на агрегацию тромбоцитов. В первые дни лечения эноксапарином может появиться умеренная транзиторная асимптоматическая тромбоцитопения. Возможно асимптоматическое и обратимое увеличение числа тромбоцитов, повышение уровня печеночных трансаминаз. При снижении количества тромбоцитов на 30 - 50% от исходной величины лечение эноксапарином следует прекратить.
Эноксапарин должен назначаться с осторожностью больным с потенциальным риском развития кровотечений, гипокоагуляции, больным с тяжелыми заболеваниями печени.
Препараты других фармакологических групп применяемых с целью коррекции периоперационных изменений системы гемостаза
Сулодексид - (Вессел Дуэ Ф), относится к группе гепарин-сульфатов и представляет собой смесь двух гликозамингликанов, состоящую из средненизко-молекулярной гепариноподобной фракции (80%) и дерматан сульфата (20%). Сулодексид оказывает антитромботическое, профибринолитическое, антикоагу-лянтное и вазопротективное действия, что связано с его способностью подавлять активность Ха, Па, усиливать синтез и секрецию проста цикл и на, снижать уровень фибриногена и ингибитора тканевого активатора плазминогена в плазме и повышать уровень тканевого активатора плазминогена. Как самостоятельное средство для профилактики тромбозов у хирургических пациентов сулодексид не применяется, однако его можно использовать для продолжения антикоагулянтной терапии вслед за НМГ (в послеоперационном периоде) у больных с высоким риском венозных тромбозов или при развитии гепарининдуцированной тромбоцитопении.
Антиагрегантные препараты - препятствуют адгезии и агрегации тромбоцитов. В основном эти препараты применяют для профилактики и купирования тромбозов в артериальном и в микроциркуляторном русле. В хирургической практике их применение ограничено. К этой группе относятся аспирин и другие нестероидные противовоспалительные средства, клопидогрель (плавике), интегрилин, абциксимаб (Рео-Про), декстраны и др.
Выбор методов профилактики тромбоэмболических осложнений
Современная стратегия профилактики послеоперационных венозных тромбоэмболических осложнений выработана комиссией под руководством академика В.С.Савельева и принята на IX Всероссийском съезде хирургов. Необходимо определить степень риска с учетом общего состояния больного (индивидуальных особенностей, общего состояния, анамнеза, наследственности) и объема предстоящей операции, затем выбрать соответствующие профилактические мероприятия.
В первую очередь необходимо максимально сократить длительность постельного режима после различных хирургических вмешательств. С этих позиций анестезиологическое обеспечение операций (использование препаратов с контролируемой длительностью действия, регионарная анестезия, эффективное послеоперационное обезболивание) и характер самого вмешательства (широкое применение менее инвазивных технологий, видеоэндохирургическая техника и др.) должны предусматривать возможность активизации пациента уже через несколько часов после его завершения. При лапароскопических операциях необходимо учитывать специфические особенности: к факторам, повышающим риск тромбоэмболических осложнений, относятся длительное пребывание больного в положении Фовлера, длительный (более 2 часов) карбоксиперитонеум и высокое инсуфляционное давление (более 12 мм рт. ст.).
Больным с низким риском следует назначать малозатратные профилактические меры. У этой категории пациентов может быть целесообразно применение эластической компрессии нижних конечностей.
У всех больных с умеренным риском необходимо профилактическое примене¬ние прямых антикоагулянтов. В настоящее время в международной клинической практике предпочтение отдается НМГ, так как многочисленные исследования показали, что они оказывают хороший профилактический эффект, применять их удобнее, а число геморрагических осложнений ниже.
Альтернативной рекомендацией у больных умеренного риска может быть перемежающаяся пневматическая компрессия, которую нужно начинать на операционном столе и продолжать постоянно до исчезновения необходимости постельного режима.
В настоящее время появляется все больше доказательств того, что сочетание фармакологической профилактики и эластической компрессии все больше снижает частоту венозного тромбоза у больных в этой группе риска. Эта комбинация особенно целесообразна у пациентов с варикозных расширением вен нижних конечностей.
Всем больным с высоким риском в обязательном порядке должна проводиться профилактика. При этом дозировку антикоагулянтов следует увеличить. Рекомендуемые дозы НФГ - не менее 5000 ED 3 раза в сутки или дозы, подобранные под контролем АЧТВ, причем этот показатель должен повышаться в 1,5 - 2 раза. Бесконтрольное увеличение доз НФГ существенно увеличивает частоту геморрагических осложнений. Дозы НМГ также требуют увеличения, но при этом контроля АЧТВ не требуется.
Профилактическое назначение антикоагулянтов у этой категории больных следует сочетать с механическими мерами ускорения кровотока в нижних конечностях (например, перемежающейся пневмокомпрессией).
Профилактику следует начинать до операции во всех группах риска, так как примерно в половине случаев тромбоз вен начинает формироваться уже на операционном столе.
Профилактически антикоагулянты после операции следует назначать в течение не менее 7-10 дней, их введение необходимо вплоть до полной мобилизации пациента.

Когда вы пишете письмо, знайте:
оно попадает мне на мою личную электронную почту .
На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие. Каждый день я по нескольку часов отвечаю на ваши письма. Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы. Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии.
Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи. Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами.
В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.
ГБУЗ ВО МГБ №3
Тромбоэмболия легочной артерии (ТЭЛА) — внезапная закупорка ветвей или ствола легочной артерии тромбом (эмболом), образовавшимся в правом желудочке или предсердии сердца, венозном русле большого круга кровообращения и принесенным с током крови. В результате ТЭЛА прекращается кровоснабжение легочной ткани. Развитие ТЭЛА происходит часто стремительно и может привести к гибели больного.
Точно предсказать, возникает или нет ТЭЛА у конкретного больного, невозможно. Однако следует помнить о состояниях, которые увеличивают риск легочной эмболии.
Наиболее частыми причинами развития ТЭЛА служат:
· тромбоз глубоких вен (ТГВ) голени (в 70 – 90% случаев), часто сопровождающийся тромбофлебитом . Может иметь место тромбоз одновременно глубоких и поверхностных вен голени
· тромбоз нижней полой вены и ее притоков
· сердечно-сосудистые заболевания, предрасполагающие к появлению тромбов и эмболий в легочной артерии: ИБС, активная фаза ревматизма с наличием митрального стеноза и мерцательной аритмии , гипертоническая болезнь , инфекционный эндокардит , кардиомиопатии и неревматические миокардиты .
· септический генерализованный процесс
· онкологические заболевания (чаще рак поджелудочной железы , желудка , легких )
· тромбофилия (повышенное внутрисосудистое тромбообразование при нарушении системы регуляции гемостаза)
· антифосфолипидный синдром — образование антител к фосфолипидам тромбоцитов, клеток эндотелия и нервной ткани (аутоиммунные реакции); проявляется повышенной склонностью к тромбозам различных локализаций.
Факторы риска тромбозов вен и ТЭЛА - это:
· длительное состояние обездвиженности (постельный режим, частые и продолжительные авиаперелеты, поездки, парез конечностей), хроническая сердечно-сосудистая и дыхательная недостаточность , сопровождаются замедлением тока крови и венозным застоем.
· прием большого количества диуретиков (массовая потеря воды приводит к дегидратации, повышению гематокрита и вязкости крови);
· злокачественные новообразования - некоторые виды гемобластозов , истинная полицитемия (большое содержание в крови эритроцитов и тромбоцитов приводит к их гиперагрегации и образованию тромбов);
· длительный прием некоторых лекарственных препаратов (оральные контрацептивы, заместительная гормональная терапия) повышает свертываемость крови;
· варикозная болезнь (при варикозном расширении вен нижних конечностей создаются условия для застоя венозной крови и образования тромбов);
· нарушения обмена веществ, гемостаза (гиперлипидпротеинемия, ожирение , сахарный диабет , тромбофилия);
· хирургические операции и внутрисосудистые инвазивные процедуры (например, центральный катетер в крупной вене);
· артериальная гипертензия , застойная сердечная недостаточность, инсульты, инфаркты ;
· травмы спинного мозга , переломы крупных костей;
· беременность, роды, послеродовый период;
· курение, пожилой возраст и др.
Прогноз и профилактика
При раннем оказании полного объема помощи пациентам прогноз для жизни благоприятный. Половина рецидивов ТЭЛА развивается у пациентов, не получавших антикоагулянты. Своевременная, правильно проведенная антикоагулянтная терапия вдвое снижает риск рецидивов ТЭЛА. Для предупреждения тромбоэмболии необходимы: борьба с факторами риска, ранняя диагностика и лечение тромбофлебита, назначение непрямых антикоагулянтов пациентам из групп риска, соблюдение комплексной профилактики тромбозов и эмболий.
Комплексная профилактика послеоперационных тромбозов и эмболий .
До операции:
- При высоком риске развития ТЭЛА необходимо сокращать длительность предоперационного периода (при плановой хирургии): проводить амбулаторное обследование больного, широко применять лечебную физкультуру, массаж, физиотерапевтические процедуры стимулирующего действия (в отсутствие противопоказаний).
- Немаловажную роль играет предотвращение переедания больными, попавшими в необычные условия, лишенными возможности рационально использовать свободное время. По-видимому, это обстоятельство усугубляет опасность тромбоза до операции.
- Ношение эластичных чулок или, при их отсутствии, эластическое бинтование, а также пневмокомпрессия нижних конечностей могут осуществляться постоянно в периоперационном периоде.
- Смело можно отнести к мерам противотромботической профилактики осуществление седативной терапии с помощью рационального применения транквилизаторов, внедрения элементов психотерапии (осуществляемых лечащим врачом, анестезиологом), соблюдения лечебно-охранительного режима в стационаре.
- В плановой хирургии больной не должен подвергаться операции, если у него есть выраженные нарушения вводно-солевого баланса, изменения в системе коагуляционного гемостаза. К моменту начала операции у пациента должен быть нормальный или несколько больший ОЦК – на случай интраоперационной кровопотери, запускающей каскад гиперкоагуляции.
Гематокрит должен быть нормальным, при необходимости, для его снижения можно провести ауторезервирование крови. Эти подходы определяются сейчас как кровесберегающие технологии и являются отличной профилактикой тромботических осложнений.
- Нарушения в системе гемостаза гиперкоагуляционного характера корригируют с использованием гепаринов (НФГ, НМГ), СЗП, антиагрегантов или реокорректоров.
Во время операции:
- Адекватная анестезия.
- Корректная ИВЛ.
- Профилактика циркуляторной и тканевой гипоксии – нормальная макро- и микроциркуляция.
- Бережное обращение с магистральными сосудами, особенно при манипуляциях в малом тазу, тщательная обработка культей крупных вен — это очевидные, но не всегда выполняемые условия профилактики развития тромбозов и эмболии.
После операции
- Нормоволемическая гемодилюция, улучшающая реологические свойства крови и повышающая скорость кровотока. Оптимальная величина гематокрита – 30%-35%.
- Внимательное отношение к назначению заместительных трансфузий. - Своевременная коррекция расстройств волемии и кислотно-основного состояния.
- Профилактика гипоксии, гиперкапнии – своевременная и адекватная терапия дыхательной недостаточности, воздержание от использования в качестве анальгетиков наркотических препаратов.
- Ранее энтеральное питание. Парентеральное питание, особенно с использованием жировых эмульсий должно проводиться только в случае невозможности проведения достаточного энтерального питания.
- Назначение НПВП - анальгетиков сразу после операции каждые 8 часов. Они уменьшают тромбоцитарную активность, стабилизируют сосудистый эндотелий и ингибируют продукты воспаления, которые могут стимулировать гиперкоагуляцию.
Следует помнить и том, что профилактику тромбоза глубоких вен и ТЭЛА антикоагулянтами следует проводить достаточно долго – не менее 3-х недель после операции, а у онкологических больных - в течении 2-3 месяцев, а иногда пожизненно. В этих случаях повышается риск кровотечений, однако длительность жизни достоверно увеличивается.
Профилактика тромбоэмболии легочной артерии.
Тромбоэмболия легочной артерии (ТЭЛА) — внезапная закупорка ветвей или ствола легочной артерии тромбом (эмболом), образовавшимся в правом желудочке или предсердии сердца, венозном русле большого круга кровообращения и принесенным с током крови. В результате ТЭЛА прекращается кровоснабжение легочной ткани. Развитие ТЭЛА происходит часто стремительно и может привести к гибели больного.
Точно предсказать, возникает или нет ТЭЛА у конкретного больного, невозможно. Однако следует помнить о состояниях, которые увеличивают риск легочной эмболии.
Наиболее частыми причинами развития ТЭЛА служат:
· тромбоз глубоких вен (ТГВ) голени (в 70 – 90% случаев), часто сопровождающийся тромбофлебитом . Может иметь место тромбоз одновременно глубоких и поверхностных вен голени
· тромбоз нижней полой вены и ее притоков
· сердечно-сосудистые заболевания, предрасполагающие к появлению тромбов и эмболий в легочной артерии: ИБС, активная фаза ревматизма с наличием митрального стеноза и мерцательной аритмии , гипертоническая болезнь , инфекционный эндокардит , кардиомиопатии и неревматические миокардиты .
· септический генерализованный процесс
· онкологические заболевания (чаще рак поджелудочной железы , желудка , легких )
· тромбофилия (повышенное внутрисосудистое тромбообразование при нарушении системы регуляции гемостаза)
· антифосфолипидный синдром — образование антител к фосфолипидам тромбоцитов, клеток эндотелия и нервной ткани (аутоиммунные реакции); проявляется повышенной склонностью к тромбозам различных локализаций.
Факторы риска тромбозов вен и ТЭЛА - это:
· длительное состояние обездвиженности (постельный режим, частые и продолжительные авиаперелеты, поездки, парез конечностей), хроническая сердечно-сосудистая и дыхательная недостаточность , сопровождаются замедлением тока крови и венозным застоем.
· прием большого количества диуретиков (массовая потеря воды приводит к дегидратации, повышению гематокрита и вязкости крови);
· злокачественные новообразования - некоторые виды гемобластозов , истинная полицитемия (большое содержание в крови эритроцитов и тромбоцитов приводит к их гиперагрегации и образованию тромбов);
· длительный прием некоторых лекарственных препаратов (оральные контрацептивы, заместительная гормональная терапия) повышает свертываемость крови;
· варикозная болезнь (при варикозном расширении вен нижних конечностей создаются условия для застоя венозной крови и образования тромбов);
· нарушения обмена веществ, гемостаза (гиперлипидпротеинемия, ожирение , сахарный диабет , тромбофилия);
· хирургические операции и внутрисосудистые инвазивные процедуры (например, центральный катетер в крупной вене);
· артериальная гипертензия , застойная сердечная недостаточность, инсульты, инфаркты ;
· травмы спинного мозга , переломы крупных костей;
· беременность, роды, послеродовый период;
· курение, пожилой возраст и др.
Прогноз и профилактика
При раннем оказании полного объема помощи пациентам прогноз для жизни благоприятный. Половина рецидивов ТЭЛА развивается у пациентов, не получавших антикоагулянты. Своевременная, правильно проведенная антикоагулянтная терапия вдвое снижает риск рецидивов ТЭЛА. Для предупреждения тромбоэмболии необходимы: борьба с факторами риска, ранняя диагностика и лечение тромбофлебита, назначение непрямых антикоагулянтов пациентам из групп риска, соблюдение комплексной профилактики тромбозов и эмболий.
Комплексная профилактика послеоперационных тромбозов и эмболий.
До операции:
- При высоком риске развития ТЭЛА необходимо сокращать длительность предоперационного периода (при плановой хирургии): проводить амбулаторное обследование больного, широко применять лечебную физкультуру, массаж, физиотерапевтические процедуры стимулирующего действия (в отсутствие противопоказаний).
- Немаловажную роль играет предотвращение переедания больными, попавшими в необычные условия, лишенными возможности рационально использовать свободное время. По-видимому, это обстоятельство усугубляет опасность тромбоза до операции.
- Ношение эластичных чулок или, при их отсутствии, эластическое бинтование, а также пневмокомпрессия нижних конечностей могут осуществляться постоянно в периоперационном периоде.
- Смело можно отнести к мерам противотромботической профилактики осуществление седативной терапии с помощью рационального применения транквилизаторов, внедрения элементов психотерапии (осуществляемых лечащим врачом, анестезиологом), соблюдения лечебно-охранительного режима в стационаре.
- В плановой хирургии больной не должен подвергаться операции, если у него есть выраженные нарушения вводно-солевого баланса, изменения в системе коагуляционного гемостаза. К моменту начала операции у пациента должен быть нормальный или несколько больший ОЦК – на случай интраоперационной кровопотери, запускающей каскад гиперкоагуляции.
Гематокрит должен быть нормальным, при необходимости, для его снижения можно провести ауторезервирование крови. Эти подходы определяются сейчас как кровесберегающие технологии и являются отличной профилактикой тромботических осложнений.
- Нарушения в системе гемостаза гиперкоагуляционного характера корригируют с использованием гепаринов (НФГ, НМГ), СЗП, антиагрегантов или реокорректоров.
Во время операции:
- Адекватная анестезия.
- Корректная ИВЛ.
- Профилактика циркуляторной и тканевой гипоксии – нормальная макро- и микроциркуляция.
- Бережное обращение с магистральными сосудами, особенно при манипуляциях в малом тазу, тщательная обработка культей крупных вен — это очевидные, но не всегда выполняемые условия профилактики развития тромбозов и эмболии.
После операции
- Нормоволемическая гемодилюция, улучшающая реологические свойства крови и повышающая скорость кровотока. Оптимальная величина гематокрита – 30%-35%.
- Внимательное отношение к назначению заместительных трансфузий. - Своевременная коррекция расстройств волемии и кислотно-основного состояния.
- Профилактика гипоксии, гиперкапнии – своевременная и адекватная терапия дыхательной недостаточности, воздержание от использования в качестве анальгетиков наркотических препаратов.
- Ранее энтеральное питание. Парентеральное питание, особенно с использованием жировых эмульсий должно проводиться только в случае невозможности проведения достаточного энтерального питания.
- Назначение НПВП - анальгетиков сразу после операции каждые 8 часов. Они уменьшают тромбоцитарную активность, стабилизируют сосудистый эндотелий и ингибируют продукты воспаления, которые могут стимулировать гиперкоагуляцию.
Следует помнить и том, что профилактику тромбоза глубоких вен и ТЭЛА антикоагулянтами следует проводить достаточно долго – не менее 3-х недель после операции, а у онкологических больных - в течении 2-3 месяцев, а иногда пожизненно. В этих случаях повышается риск кровотечений, однако длительность жизни достоверно увеличивается.
Профилактика тромбоэмболии легочной артерии.
Тромбоэмболия легочной артерии (ТЭЛА) по праву считается одним из тяжелейших и катастрофически протекающих острых сосудистых заболеваний, сопровождающихся высокой летальностью, большим количеством осложнений. С ТЭЛА неизбежно сталкиваются представители как хирургических, так и терапевтических специальностей, поскольку она может возникнуть в самых различных клинических ситуациях. Смертность от ТЭЛА в общей популяции колеблется от 2,1 до 6,2% [3]. ТЭЛА прочно удерживает 2-3-е место в структуре летальности в стационарах хирургического профиля [6].
В большинстве наблюдений причиной развития ТЭЛА является тромбоз в системе нижней полой вены (HПB). Чаще всего он локализуется в глубоких венах нижних конечностей и магистральных венах таза. По данным разных авторов, до 85% наблюдений ТЭЛА обусловлена острым венозным тромбозом в системе НПВ [4].
Тромбоз глубоких вен - распространенное заболевание, ежегодная частота его возникновения составляет 100 на 100 000 населения. По мнению J. Helt [9], тромбоз глубоких вен нижних конечностей ежегодно возникает у 160 человек на 100 000 населения.
Тромбоз глубоких вен нижних конечностей может протекать бессимптомно. Иногда первое и единственное его проявление - массивная ТЭЛА [2].
По данным некоторых авторов, приблизительно 80% всех наблюдений тромбоза глубоких вен протекают бессимптомно и главным его проявлением может быть только ТЭЛА [10].
Анализ большого патологоанатомического материала показал, что у половины как оперированных, так и неоперированных хирургических больных ТЭЛА не была диагностирована при жизни [1], основным источником эмболии был тромбоз в системе НПВ, при этом у большинства больных тромб локализовался в бедренной, подвздошной и нижней полой венах [5]. При тромбозе подвздошно-бедренного сегмента риск ТЭЛА составляет 40-50%, при тромбозе вен голеней - 1-5% [13].
Риск развития ТЭЛА остается часто недооцененным клиницистами в связи с бессимптомным течением заболевания [7]. Только у 20% умерших от ТЭЛА больных симптомы заболевания могут быть замечены до летального исхода [6].
Правильная профилактика, ранний диагноз и правильное лечение тромбоза глубоких вен - это эффективное предотвращение ТЭЛА [12, 14].
В связи с недостаточным использованием имеющихся эффективных профилактических методов частота ТЭЛА в течение последних 20 лет остается практически неизменной [2, 6].
Основные задачи лечения при флотирующем тромбе магистральных вен инфраингвинальной зоны предусматривают предотвращение распространения тромбоза и развития ТЭЛА. В качестве базовых терапевтических средств в подобных ситуациях используют прямые антикоагулянты [3, 8].
При наличии противопоказаний к проведению антикоагулянтной терапии, а также тромба в просвете бедренной и подколенной вен с вероятностью фрагментации антикоагулянтная терапия может быть неэффективной и высок риск развития ТЭЛА.
При таких обстоятельствах, когда медикаментозное лечение неэффективно, альтернативой антикоагулянтной терапии, предотвращающей ТЭЛА, остаются хирургические методы.
Цель настоящей работы - определить хирургические методы профилактики ТЭЛА и оценить их эффективность у больных с флотирующими тромбами глубоких вен инфраингвинальной зоны.
Материал и методы
В работе использованы результаты хирургического лечения и обследования 25 больных с флотирующими тромбами глубоких вен инфраингвинальной зоны (в работу не были включены пациенты, получавшие консервативное лечение), находившихся на лечении в отделении хирургии сосудов РНЦХ им. акад. Б.В. Петровского с 2006 по 2010 г. Среди них были 12 (48%) мужчин и 13 (52%) женщин. Средний возраст составил 57±4,6 года. Правая нижняя конечность была поражена у 14 (56%), левая - у 11 (44%) больных.
Все пациенты при поступлении проходили общеклиническое обследование, которое включало обязательное ультразвуковое дуплексное сканирование сосудов бассейна НПВ, при котором оценивали состояние подкожных, глубоких и перфорантных вен обеих нижних конечностей, определяли протяженность тромботического процесса и степень фиксации тромбов к венозной стенке. Ультразвуковое дуплексное сканирование вен нижних конечностей проводили на аппарате Logic 7 фирмы «General Electric» (США) линейным датчиком с частотой 7-14 МГц.
По данным дуплексного сканирования локализация тромбов была следующая: в общей бедренной вене (ОБВ) - у 11 (44%), в поверхностной бедренной вене (ПБВ) - у 5 (20%) и в подколенной вене - у 9 (36%) больных.
У 22 (88%) больных флотирующий тромб был 4 см и более и у 3 (12%) пациентов имелся пристеночный тромб. Показанием к хирургическому лечению больных с пристеночным тромбом явился прогрессирующий рост тромба на фоне антикоагулянтной терапии (у 2) и наличие рецидивирующей ТЭЛА (у 1).
Во всех наблюдениях после постановки диагноза в целях профилактики тромбоэмболических осложнений применяли активную хирургическую тактику. Показанием к операции считали следующие состояния:
- наличие флотирующего тромба размером 4 см и более в бедренной и подколенной венах, а также пристеночных тромбов в этих сосудах с эпизодами ТЭЛА;
- прогрессирующий рост флотирующего тромба до 4 см в берцовых венах в проксимальном направлении на фоне адекватного консервативного лечения;
- тромбоз глубоких вен с непрерывно-рецидивирующей ТЭЛА независимо от эмбологенности тромба бедренной, подколенной или берцовых вен;
- противопоказания к антикоагулянтной терапии или невозможность ее проведения.

Оперативное вмешательство выполняли под спинальной анестезией, внутривенным наркозом или местной анестезией. Характер оперативных вмешательств в соответствии с локализацией тромбоза представлен в табл. 1.
У 11 (44%) больных тромб локализовался выше устья глубокой вены бедра, т.е. в ОБВ, что потребовало проведения тромбэктомии флотирующей головки из ОБВ с последующей перевязкой или пликацией ПБВ. Тромбэктомию производили на высоте пробы Вальсальвы.
Результаты и обсуждение
В ближайшем послеоперационном периоде все пациенты отмечали положительную динамику. Осложнений после операции не наблюдалось, распространения тромбоза выше уровня перевязки или пликации не было ни у одного больного. Летальных исходов не отмечено.
Всем больным в послеоперационном периоде проводилась антикоагулянтная терапия: подкожно фраксипарин по 0,3 мл 2 раза в день или клексан по 0,4 мл 1 раз в день на протяжении 5-7 дней с дальнейшим переходом на дезагреганты (аспирин кардио, тромбо АСС) в течение 1 мес и осуществлялась адекватная эластическая компрессия конечности.
После операции у 6 (24%) больных отмечалось незначительное увеличение отека нижней конечности в пределах 1 см, который регрессировал у большинства больных на фоне консервативного лечения.
У большинства пациентов (21, или 84%) на момент выписки из стационара симптомы венозного стаза регрессировали с небольшими остаточными явлениями, характеризующимися невыраженным отеком, усиливающимся в конце дня или после физической нагрузки.
Усиления симптомов нарушения венозного оттока и стойкого сохранения симптомов венозного стаза у пациентов данной группы не было.
У 4 (16%) пациентов в ближайшем послеоперационном периоде наблюдалось стойкое сохранение симптомов венозного стаза, у них глубокая вена бедра была небольшого диаметра, что, возможно, и повлияло на сохранение симптомов заболевания.
У 1 (4%) пациента имела место лимфорея и у 2 (8%) - гематома.
У 1 (4%) пациента наблюдались эпизоды ТЭЛА. Источником эмболии явились пристеночные тромбы глубоких вен.

Ближайшие результаты лечения больных представлены в табл. 2. Срок госпитализации больных составил в среднем 9±3,2 дня.
Полученные нами данные свидетельствуют о том, что больных с клинической картиной тромбоза магистральных вен или подозрением на него следует тщательно обследовать с использованием ультразвукового дуплексного сканирования для верификации диагноза и определения оценки эмбологенности.
Хирургические методы лечения больных с флотирующими тромбами глубоких вен инфраингвинальной зоны эффективны в плане предупреждения и профилактики рецидивов ТЭЛА.
При эмболоопасных тромбах глубоких вен инфраингвинальной зоны использование хирургического метода для профилактики ТЭЛА является эффективным, малотравматичным и сравнительно безопасным.
Таким образом, проведение ультразвукового дуплексного сканирования достаточно для диагностики и определения лечебной тактики у больных с тромбозом глубоких вен инфраингвинальной зоны. Хирургические методы лечения больных с флотирующими тромбами глубоких вен инфраингвинальной зоны являются основополагающими в профилактике ТЭЛА.
Тромбоэмболия легочной артерии
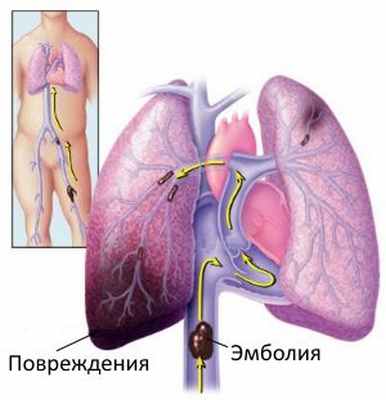
Эмболия легочных сосудов - это блокада (закупорка) одной или более артерий в легких. В большинстве случаев эмболия легочных сосудов вызывается кровяными сгустками (тромбами), которые перемещаются из других частей тела, чаще всего из нижних конечностей.
Тромбоэмболия легочной артерии (ТЭЛА) преимущественно является осложнением тромбоза глубоких вен.
ТЭЛА может возникнуть у относительно здоровых людей. Общие симптомы включают в себя внезапную и необъяснимую одышку, боли в груди и кашель, который может сопровождаться отделением кровянистой мокроты.
ТЭЛА может быть жизнеугрожающим состоянием, но незамедлительное лечение противотромботическими препаратами может снизить смертельный риск до минимального уровня. Принятие мер по предотвращению тромбообразования в нижних конечностях может также защитить Вас от тромбоэмболии.
Симптомы
Симптомы тромбоэмболии могут варьироваться в зависимости от количества вовлеченных в процесс артерий, размера тромба и общего состояния здоровья.
- Одышка. Этот симптом обычно возникает внезапно, не завися от физической активности.
- Боль в груди, похожа на сердечный приступ. Боли усиливаются при глубоком дыхании, кашле, наклонах или приеме пищи. Боли усугубляются при напряжении и не проходят при расслаблении.
- Кашель. Кашель может сопровождаться кровавой мокротой.
Другие симптомы, которые могут сопровождать ТЭЛА
- хрипы;
- отеки нижних конечностей, как правило, одной нижней конечности;
- синюшность кожи;
- потливость;
- быстрое и нерегулярное сердцебиение;
- слабый пульс;
- головокружение или обморок.
Причины
Тромбоэмболия возникает при закупорки легочной артерии кровяным сгустком (тромбом). Эти кровяные сгустки образуются, как правило, в глубоких венах нижних конечностей, хотя возможны случаи эмболии из других частей тела. Это состояние называется тромбозом глубоких вен (ТГВ). Однако не все ТГВ завершаются тромбоэмболией легочной артерии.
Иногда эмболия легочных сосудов происходит за счет:
- жировой ткани, при переломах кости;
- пузырьков воздуха;
- частей распадающейся опухоли.
Поражение редко бывает одиночным, как правило, закупорка происходит несколькими тромбами одновременно. Легочная ткань, кровоснабжаемая закупоренной артерией лишается питательных веществ, что может привести к ее гибели. Это, в свою очередь, создает трудности снабжения кислородом других частей тела.
Факторы риска
Тромбоз, приводящий к ТЭЛА, может развиться у любого человека, но некоторые факторы повышают риск этого заболевания.
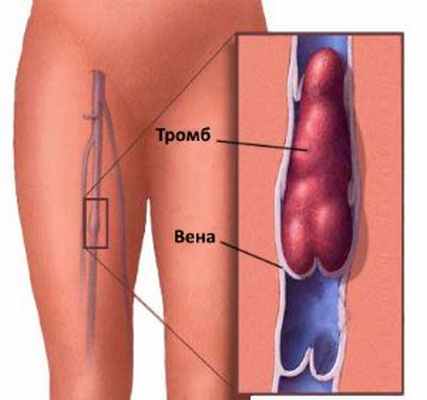
Длительная иммобилизация. Кровяные сгустки чаще формируются в нижних конечностях в периоды бездействия, такие как:
- Длительный постельный режим. Будучи прикованным к постели в течение длительного периода после операции, инфаркта, перелома ноги или любого другого серьезного заболевания, Вы становитесь более подверженным тромбообразованию в нижних конечностях.
- Длительные путешествия. Сидя в тесном положении во время длительных перелетов или поездок на автомобиле, замедляется ток крови в венах, это способствует тромбообразованию в сосудах нижних конечностей.
Возраст. Пожилые люди более склоны к образованию кровяных сгустков.
Варикозная болезнь. Тонкие клапаны, расположенные внутри крупных вен способствуют кровотоку в правильном направлении. Однако, эти клапаны склонны к разрушению с возрастом. При нарушении их работы кровь застаивается в ногах, что приводит к тромбозам.
Дегидратация. У пожилых людей выше риск обезвоживания, что повышает риск тромбоза.
Другие заболевания. Также пожилые люди склонны к другим сопутствующим заболеваниям, которые могут повышать риск тромбообразования - такие как протезирование суставов, опухоли или заболевание сердца.
Наследственность. Высокий риск тромбоза, если Вы или Ваши ближайшие родственники сталкивались с этим заболеванием в прошлом. Так могут проявляться наследуемые нарушения свертывающей системы крови, которые могут быть выявлены в специальных лабораториях. Обязательно сообщите своему врачу о наличии заболеваний у членов Вашей семьи, для проведения определенных тестов.
Хирургическое лечение. Хирургическая операция - это одна из наиболее важных причин тромбообразования, особенно протезирование коленного или тазобедренного суставов. Во время подготовки костей к искусственным суставам, окружающие ткани повреждаются и могут проникнуть в кровоток и стимулировать тромбообразование. Длительная иммобилизация после любой операции может способствовать тромбозу. Также риск повышается в зависимости от длительности наркоза.
Риск тромбообразования выше при:
- Заболеваниях сердца. Высокое артериальное давление и другие сердечно-сосудистые заболевания способствуют тромбозам.
- Беременность. Вес ребенка, сдавливающий вены таза, может замедлить кровоток в венах нижних конечностей, это повышает риск тромбоза.
- Опухоль. Некоторые опухоли, в частности рак поджелудочной железы, яичников и легких повышает концентрации в крови субстанций, стимулирующих тромбоз, что также усугубляется последующей химиотерапией.
- Повторные случаи тромбоза. Если Вы однажды перенесли тромбоз глубоких вен в прошлом, то вы находитесь в группе повышенного риска тромбообразования.
Образ жизни
Риск тромбоза повышают:
- Курение. Курение табака предрасполагает к повышенной свертываемости крови, а это в свою очередь может привести к тромбозу.
- Избыточная масса тела. Избыточный вес повышает риск тромбоза - особенно у курящих женщин, страдающих артериальной гипертензией.
- Препараты эстрогена. Эстроген, содержащийся в оральных контрацептивах и в лекарствах заместительной терапии повышают риск тромбоза, особенно если вы курите или страдаете ожирением.
Методы диагностики
ТЭЛА бывает трудно диагностировать, особенно у пациентов, страдающих заболеванием сердца или легких. Для этого могут понадобиться такие исследования как:
Рентгенография органов грудной клетки. Это неинвазивное исследование позволяет оценить состояние легких и сердца на снимке. Несмотря на то, что по рентгенограмме нельзя поставить диагноз ТЭЛА и снимок даже может выглядеть нормально при ее наличии, рентгенография необходима для исключения заболеваний, имитирующих эмболию.
Спиральная компьютерная томография. Обычная компьютерная томография регистрирует рентгеновские лучи с разных углов, после чего сопоставляет их в двухмерный снимок внутренних органов. При проведении спиральной КТ сканнер вращается вокруг вашего тела для создания трехмерного изображения. Этот тип КТ может зафиксировать патологические образования с гораздо большей точностью и скоростью, чем обычная КТ. При подозрении на ТЭЛА, обычно проводят внутривенную инъекцию контрастного вещества и незамедлительно снимают спиральную компьютерную томограмму.
Ангиография легочных артерий. Во время этого исследования мягкая трубочка (катетер) вводится в крупную вену - обычно в паховой области - и проводится через правое предсердие и желудочек в легочные артерии. Затем в катетер вводится специальный краситель, перемещения которого фиксируются на рентгеновских снимках. Во время ангиографии легочных артерий возможно измерение давления в правых отделах сердца, где, в случае ТЭЛА, оно будет повышено. Этот тест требует высокой квалификации специалиста и несет потенциальные риски, так что его обычно проводят, когда другие методы исследования не предоставили необходимой информации.
Анализ крови на Д-димер. Это исследование определяет белок, синтезируемый при отрыве тромба из любого участка тела. Негативный результат - хороший маркер того, что тромб не свежий. Положительный результат предполагает свежую эмболию, но для окончательного диагноза необходимы дополнительные исследования.
Ультразвуковое исследование. Этот неинвазивный тест, известный как дуплексное сканирование вен, использует высокочастотные звуковые волны для определения тромбов в венах. Во время этого исследования врач использует устройство, называемое трансдьюсером, испускающее звуковые волны, для визуализации вен. Эти волны отражаются и транслируются в движущуюся картинку с помощью компьютера.
Магнитно-резонансная томография (МРТ). МРТ использует радиоволны и мощное магнитное поле для формирования детальных изображений внутренних органов. МР-исследование показано беременным женщин с целью минимизации облучения плода и пациентам с почечной недостаточностью.
Лечение
Незамедлительное лечение эмболии легочной артерии необходимо для предотвращения серьезных осложнений и даже смерти.
Лекарственные препараты
Препараты для лечения ТЭЛА включают:
Антикоагулянты. Гепарин срабатывает быстро при внутривенном введении. Варфарин и ривароксабан выпускаются в таблетированной форме. Эти препараты предотвращают образование новых тромбов, но им требуется несколько дней, прежде, чем они начнут действовать.
Тромболитики. В то время, как тромбы обычно рассасываются самостоятельно, существуют препараты, ускоряющие этот процесс. Так как эти препараты могут вызывать внезапные и тяжелые кровотечения, они используются только в жизнеугрожающих ситуациях.
Хирургические и другие процедуры
В некоторых случаях доктор может принять решение для проведения одной из следующих процедур:
Удаление тромба. Если у вас имеется крупный тромб в легочной артерии, врач может провести тонкую трубочку (катетер) через кровеносные сосуды и аспирировать (извлечь) тромб. Бывает затруднительно удалить тромб, таким образом, и эта процедура не всегда успешна.
Установка фильтра в нижней полой вене. Катетер также может быть использован для установки фильтра в главную вену - нижнюю полую вену - несущую кровь от нижних конечностей к правым отделам сердца. Этот фильтр отлавливает тромбы, с током крови, направляющиеся к легким.
Хирургическое лечение. Если у вас шок и тромболитическая терапия не приносит результатов, может понадобиться экстренная операция. Целью операции является удаление максимально большого числа тромбов, особенно при наличии крупного тромба в главной легочной артерии.
Профилактика
Профилактика ТЭЛА включает в себя предотвращение образования тромбоз в глубоких вен.
Тактика предотвращения тромбоза в больнице включает:
Антикоагулянтную терапию. Антикоагулянт, такой как гепарин, назначают всем с риском тромбобразования после операции, также как и людям с некоторыми заболеваниями сердца, инфарктом, осложнениями опухолей или ожогов. Вам могут назначить прием варфарина внутрь на несколько дней перед крупной операцией для снижения риска тромбообразования.
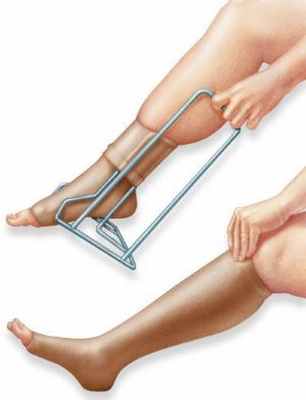
Компрессионный трикотаж. Компрессионные чулки постоянно сдавливают ноги, помогая венам и мышцам двигать кровь более эффективно. Это безопасный, простой и недорогой способ предотвратить застой крови.
Пневматические компрессии. Этот способ лечения включает бедренные манжеты или манжеты для голени, которые автоматически надуваются каждые несколько минут, массажируя и сжимая вены нижних конечностей, что улучшает кровоток.
Физическая активность. Ранняя активизация после хирургического вмешательства способствует предотвращению ТЭЛА и ускоряет общее восстановление. Это одна из главных причин, по которой медицинская сестра поднимает Вас на прогулку, как только это возможно после операции.
Профилактика во время путешествий. Длительное сидение во время перелета или автомобильной поездки повышает риск развития тромбоза вен нижних конечностей. Для предотвращения этого:
Совершите прогулку. Прохаживайтесь вдоль самолета один раз в час. Если вы за рулем, то совершайте остановки с такой же периодичностью. Совершите несколько глубоких приседаний.
Упражнения сидя. Сгибайте, разгибайте и вращайте стопу в голеностопном суставе, нажмите ногами на сиденье напротив вас, поднимайте и опускайте ноги на пальцах стопы. Не сидите длительное время со скрещенными ногами.
Антикоагулянты, по рекомендации врача. Если у вас в анамнезе есть тромбоз глубоких вен, обсудите со своим врачом возможности длительных путешествий, для которых вы можете самостоятельно ввести себе длительно действующий гепарин накануне поездки. Также обсудите с врачом необходимость введения гепарина на обратном пути.
Пейте больше воды. Вода - лучшая жидкость, предотвращающая обезвоживание, которое способствует тромбообразованию. Избегайте приема алкоголя и кофеина, приводящих к потере жидкости.
Читайте также:
