Промывание аттика. Оперативное лечение хронического эпитимпанита
Добавил пользователь Владимир З. Обновлено: 16.01.2026
Операция Штакке при хроническом эпитимпаните. Местная анестезия при операции на ухе
Большинство отечественных хирургов придерживается при выполнении обычной радикальной (или общеполостной) операции методики Шварце и Цауфаль-Левина; метод же Штакке применяется в тех случаях, когда особые анатомические условия не позволяют произвести операцию Цауфаль-Левина; например, резкое предлежание сигмовидного синуса. Только те отохирурги, которые предпочитают оперировать эндоаурально, осуществляют подход к пространствам среднего уха по способу Штакке. Операцию у взрослых, как правило, делают под местной инфильтрационно-проводниковой анестезией; у детей — под эфирно-кислородным общим наркозом.
При наличии фистулы в лабиринтной капсуле некоторые авторы рекомендуют общий наркоз. Подготовка к операции такая же, как при простой трепанации сосцевидного отростка.
Инфильтрационную анестезию 0,5% раствором новокаина позади ушной раковины производят, как при обычной мастоидоантротомии; затем приступают к проводниковой анестезии в ramus auriculotemporalis: впереди козелка на уровне нижней стенки слухового прохода при раскрытом рте производят укол на глубину 1—1,5 см и вводят 1,5—2 мл новокаина; второй укол производят в область ramus auricularis n. vagi: иглу вводят в нижний отдел заушной складки у верхушки сосцевидного отростка по его передней стенке и продвигают по направлению к sutura mastoideotympanica и впрыскивают такое же количество новокаина.
Из того же укола вдоль нижней стенки кожного слухового прохода делают третий укол (укол Эйкена). На верхней стенке костного слухового прохода, несколько отступя кнутри от стыка костного и кожного отделов слухового прохода, инъецируют 2—2,5 мл новокаина для анестезии stria malleolaris (укол Неймана). Так как медиальная стенка барабанной полости иннервируется plexus lympanicus, в образовании которого принимает участие ряд чувствительных нервов (trigeminus, glossopharyngeus. vagus, sympaiicus). то для его обезболивания через перфорацию к promontorium прикладывают ватный комочек, смоченный жидкостью Бонена.
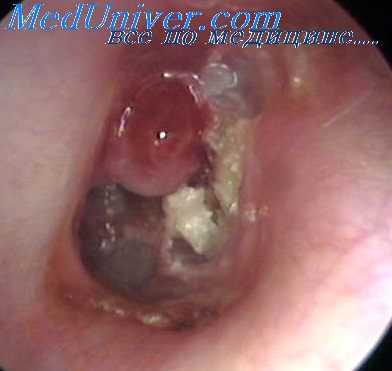
Вышеописанная местная анестезия, проводимая в нашей клинике в продолжение ряда лет дает практическое обезболивание, разрешающее провести радикальную операцию совершенно безболезненно.
Позадиушный разрез через мягкие ткани делается параллельно заушной складке, отступя на 0.5 см от нее. Сверху разрез начинают на высоте прикрепления ушной раковины и ведут вниз до верхушки сосцевидного отростка. Мягкие ткани разрезают в верхней части послойно, чтобы не разрезать височную мышцу, иногда спускающуюся глубоко книзу на сосцевидный отросток. Эту мышцу следует пощадить, ибо, если ее разрезать, в послеоперационном периоде может наступить нарушение симметрии ушных раковин. Обычно достаточно разрезать фасцию, а самую мышцу отсепаровать кверху.
После остановки кровотечения зажимами мягкие части вместе с надкостницей отодвигают кпереди и кзади при помощи распатора и тампона, обнажают наружную поверхность сосцевидного отростка кпереди до хорошей обозримости костной части слухового прохода совместно со spina suprameatum. Отсепаровывать сухожилие m. sternocleidomastoideus мы считаем нецелесообразным, по мере надобности оно удаляется при долблении с соответствующими осколками сосцевидного отростка. Мягкие ткани раздвигают при помощи ранодержателя типа лиры. Затем тонким распатором отсепаровывают на всем протяжении кожу слухового прохода, который в глубине вследствие его тонкости надрывается. После отодвигания кожи задней стенки слухового прохода кпереди видны глубокие его отделы и барабанная полость. Последующим долблением преследуется возможно широкое обнажение и удаление гнойного очага в височной кости. Однако следует учитывать, что большие трепанационные полости трудно эпидермизируются в послеоперационном периоде. Поэтому при трепанации следует удалять лишь те участки кости, которые безусловно вовлечены в болезненный очаг.
Ввиду того что во многих случаях имеется предлежание синуса, следует начинать вскрытие сосцевидного отростка непосредственно вблизи задней стенки костной части слухового прохода пли еще лучше, как. это предлагает Л.Т. Левин, одновременно удалять заднюю стенку слухового прохода, начиная с верхушки и переходя иа верхнюю стенку слухового прохода для одновременного вскрытия антрума и снесения латеральной стенки аттика.
Долото при этом следует направлять снизу и сзади кпереди и кверху. Этим избегается повреждение даже предлежащего синуса и сравнительно легко удается обнаружить даже уменьшенный в объеме антрум. После расширения антрума из последнего осторожно удаляют грануляции и холестеатомные массы ушным корнцангом, элеватором, ложечками.
Мы также, как и Брок (Вrоск), считаем, что участки матрикса холестеатомы, гладко прилегающие к кости, не всегда нужно удалять, а, после того как все патологически измененное вокруг широко раскрытого антрума тщательно удалено, приступают к снесению более глубоких отделов задней костной стенки слухового прохода и одновременному сдалбливанию так назьгоаемого мостика. Эта часть операции является самой трудной и ответственной.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Промывание аттика. Оперативное лечение хронического эпитимпанита
Промыванием аттика, проведенным систематически в течение нескольких недель, в значительном проценте случаев удается устранить нагноительный процесс на некоторое время. Достигнуть консервативными мероприятиями длительного излечения и стойкого излечения при эпитпмпаните с холестеатомой удается весьма редко.
Необходимо поэтому с самого начала поставить больного в известность, что он должен постоянно находиться под контролем специалиста, даже если гной месяцами отсутствует. Прекращение нагноения не является критерием излечения; кроме того, выделение иногда бывает настолько незначительным, что может ускользнуть от внимания больного.
Именно вследствие кажущегося излечения необходимо настаивать, чтобы подобные больные находились под систематическим контролем, показываясь врачу не реже чем раз в два месяца. Если оказывается, что больной манкирует этой необходимостью, тогда в интересах больных следует прекратить дальнейшее консервативное лечение и ставить вопрос об оперативном вмешательстве.
Если же не удается систематическим промыванием надбарабанного пространства добиться прекращения запаха выделяемого из уха, то это является доказательством, что терапия недостаточна и что промыванием нельзя полностью удалить продукты распада. В этом случае необходимо оперативное вмешательство.
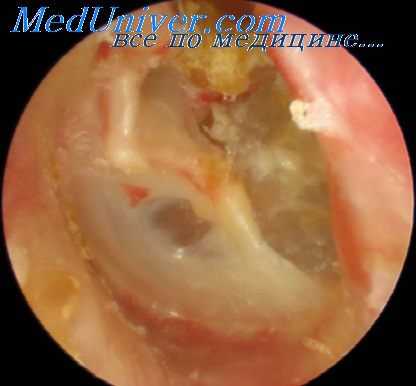
Прежде чем приступить к радикальной операции, иногда можно еще попытаться небольшой операцией создать более благоприятные условия для консервативного лечения, удалить остатки кариозных слуховых косточек, молоточек и наковальню или при перфорации шрапнеллевой мембраны удалить костную латеральную стенку аттика и тем самым создать более благоприятные условия для тщательного промывания надбарабанного пространства.
Попытка удаления остатков слуховых косточек и последующим консервативным лечением добиться успеха особенно оправдывается, если нет основания ожидать ухудшения слуховой функции, так как уже имеется нарушение связи длинного отростка наковальни с головкой стремечка; или если больной не соглашается на радикальную операцию, либо таковая противопоказана по каким-либо другим причинам.
Экстракция молоточка и наковальни у детей должна производиться под общим наркозом, у взрослых — под местной анестезией. При этом наряду с инфильтрационной анестезией следует применить проводниковую области п. auriculo-temporalis; при раскрытом рте укол производится на высоте нижней стенки слухового прохода впереди козелка на глубине 1,5 см, в ramus auricularis — n. vagi; уколом по Эйкеиу (Eiken), в пезадиушной складке по направлению к fissura mastoideo-tympanica и по stria malleolaris; по Нейману (Neumann) — укол в верхнезаднюю стенку костного слухового прохода, несколько отступя вглубь от перепончато-хрящевого слухового прохода, причем анестезирующая жидкость несколько приподнимает тонкий кожный покров до барабанной перепонки.
Если барабанная перепонка большей своей частью сохранена, то рукоятку молоточка парацентезным ножичком обрезают, если рукоятка молоточка приросла к мысу, то ее мобилизуют, затем тенотомом разрезают сухожилие m. tensor tympani. Для этого тенотом режущей поверхностью кверху продвигают кпереди от короткого отростка молоточка в надбарабанное пространство.
Как только кверху ощущается сопротивление, тенотом по своей длинной оси поворачивают кпереди так, чтобы режущая поверхность находилась горизонтально и прикасалась к сухожилию tensor; сильным движением книзу сухожилие перерезают; на освобожденный таким образом молоточек (сочленение с наковальней и прикрепление к стенкам аттика весьма рыхлы) снизу вверх продвигают петлю до короткого отростка; петлю затягивают и качательными движениями в надбарабанном пространстве головку освобождают и экстрагируют.
Послеоперационное лечение хронического эпитимпанита. Бестампонное ведение раны уха
Для достижения успеха радикальной операции, т. е. полного прекращения гноетечения, необходимо тщательное послеоперационное лечение, которое играет почти такую же роль, как и сама операция. Послеоперационное лечение требует терпения, искусства и опыта и должно выполняться одним и тем же врачом.
При перевязке требуется соблюдение всех правил асептики, чтобы избежать вторичной инфекции надхрящницы и последующих хондро-перихондритов. Первая перевязка производится через 8 дней после операции, если нет особых оснований к более ранней смене (боль в ухе, повышение температуры).
К этому времени обычно заушный разрез заживает per primam, и швы могут быть сняты.
Удаление тампонов из операционной рапы должно производиться осторожно, чтобы не причинить больному излишней боли, не повредить целости образующихся грануляций и не сместить пластических лоскутов со своего ложа. Кровяные сгустки, раиевое отделяемое осторожно удаляют протиранием. Часто уже после первой перевязки принимают решение о характере дальнейшего лечения; при этом применяется либо метод тампонирования, либо бестампошюе послеоперационное лечение.
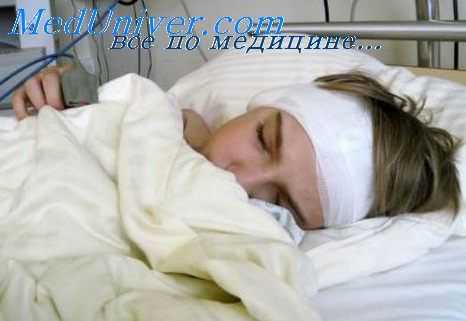
Решение, какой из методов следует применить, зависит в каждом конкретном случае от течения заболевания, от находок во время операции, от общей и местной реактивности организма. Безусловно, обоими методами можно достигнуть поставленной цели: полной хорошей эпидермизации операционной полости. По возможности обходиться без тампонирования следует во всех случаях, при которых имеются какие-либо лабиринтные симптомы, в частности при ограниченных лабиринтитах с фистулой. Любая тампонада, даже очень рыхлая, как только отдельные тампоны пропитываются раневым секретом, ведет к застою последнего в ране. Это, однако, при полной целости лабиринтной капсулы обычно не таит в себе опасностей; при наличии нарушения целости лабиринтной стенки может повести к инфицированию лабиринта или способствовать последнему.
Бестамлонное лечение следует также предпочесть в тех случаях, когда по роду операции оставляется на большем или меньшем протяжении холе-стеатомная оболочка. Большое преимущество бестампонного послеоперационного лечения следует усматривать в том, что больного удается избавить от болевых ощущении, связанных с применением тампонады, что особенно важно в детской практике.
Бестампонное лечение проводится так: после тщательного и осторожного очищения раны вытиранием или промыванием, например теплым раствором фурацнлппа 1 : 5000, и последлющего осушения в операционную полость гшсуффлятором вводят тройной порошок сульфаниламидов и наружный слуховой проход закрывают рыхло марлевым тампончиком. В первое время в связи с довольно обильным раневым секретом следует очистку раны производить ежедневно; в последующем, когда образуется равномерный хороший слой грануляций и раневого отделяемого становится мало, ежедневные перевязки не обязательны.
Какие бы хорошие результаты ни были достигнуты бестампонным лечением, не следует, однако, в каждом конкретном случае принципиально придерживаться этого метода в течение всего послеоперационного периода, ибо этому методу присущ и ряд нежелательных моментов. В особенности при неравномерном образовании грануляционного слоя имеется опасность возникновения ниш и перемычек в раневой полости. Поэтому при каждой перевязке необходимо тщательно контролировать операционную полость.
При бестампонном лечении часто наблюдается общее уменьшение послеоперационной полости; этот факт способствует более быстрой эпидермнзации полости. К сожалению, уменьшение послеоперационной полости в большинстве случаев не остается стационарным; в дальнейшем вследствие рубцового сморщивания грануляционного слоя полость опять становится несколько больших размеров.
Эпитимпанит ( Хронический эпитимпано-антральный гнойный средний отит )
Эпитимпанит – это злокачественная форма хронического гнойного среднего отита (ХГСО), характеризующаяся поражением слизистых оболочек и костных тканей в надбарабанном пространстве среднего уха. Клиническая симптоматика включает выделения гнойного характера, которые сопровождаются резким неприятным запахом, и кондуктивную тугоухость. При развитии кариеса стенок барабанной полости возникает локальная и головная боль, чувство тяжести, головокружение. Диагностика основывается на анамнезе заболевания, результатах отоскопии, оценки функции слуховых труб, лабораторных исследований, рентгенографии или КТ. Основное лечение – хирургическое, дополняемое фармакотерапией.
МКБ-10
Общие сведения
Эпитимпанит, или хронический эпитимпано-антральный гнойный средний отит – относительно распространенная ЛОР-патология. Она составляет более 26% всех заболеваний уха. Согласно статистическим данным ВОЗ, хроническое гнойное поражение среднего уха наблюдается у 70-330 млн. людей по всему миру. Общая распространенность ХГСО колеблется в пределах от 9 до 40 человек на 1 000 населения. Болезнь ежегодно является причиной от 4 до 8% госпитализаций в отоларингологические стационары и свыше 38% обращений в сурдологические отделения. Отогенные осложнения встречаются относительно редко – примерно у 2,5-3,3% больных, при этом показатель летальности составляет более 16,4%.
Причины эпитимпанита
Заболевание возникает в результате некорректного или отсутствующего лечения острого среднего отита либо мезотимпанита и вторичного присоединения патогенной микрофлоры. Зачастую оно провоцируется несколькими возбудителями одновременно. Чаще всего встречаются аэробы Staphylococcus epidermidis, Streptococcus pyogenes, Klebsiella pneumoniae, Proteus mirabilis, Pseudomonas aeruginosa в комбинации с бактериями родов Peptostreptococcus и Bacteriodes. Определенную роль в развитии болезни могут играть патогенные грибы. К другим провоцирующим факторам относятся:
- Хронические поражения прилегающих структур. Развитию воспаления способствует нарушение дренажа барабанной полости, обусловленное дисфункцией слуховой трубы или закупоркой ее глоточного отверстия. Эти состояния встречаются при тубоотите, разрастании аденоидных вегетаций, аденоидитах, полипах, искривлении носовой перегородки. Вторичному инфицированию способствуют хронические риниты, синуситы, назофарингиты, тонзиллиты, наружные отиты.
- Иммунодефицитные состояния. При снижении неспецифических и специфических защитных сил организма возникают благоприятные условия для роста и размножения патогенных бактерий. К нарушениям иммунитета проводят авитаминозы, сахарный диабет, гипотиреоз, хронические инфекционные заболевания, в том числе ВИЧ-инфекция, онкогематологические патологии.
- Профессиональные вредности. Неблагоприятные внешние условия, такие как высокая или низкая температура окружающей среды, чрезмерная сухость воздуха, постоянный контакт с водой и резкие перепады атмосферного давления способствуют развитию эпитимпанита. В эту группу также включают работу с летучими химикатами и вредными веществами.
- Анатомические особенности. Диплоэтический (губчатый) и смешанный тип строения сосцевидного отростка, который характеризуется небольшим количеством пневматических ячеек, ограниченных трабекулами, создает благоприятные условия для перехода острого воспалительного процесса в хронический. Роль способствующего обстоятельства играют ранее перенесенные травматические повреждения этой области.
- Несоблюдение правил личной гигиены. Нерегулярное удаление содержимого наружного слухового канала – причина избыточного скопления ушной серы или гнойных масс при гнойных средних отитах. Это, в свою очередь, приводит к вторичному проникновению патогенных бактерий к очагу инфекции в барабанной полости.
Патогенез
Эпитимпанит является осложнением острого бактериального или грибкового воспаления верхнего надбарабанного пространства. Для него характерно образование дефекта барабанной перепонки в ее ненатянутой части, реже – костной фистулы. В отличие от мезотимпанита при этом варианте ХГСО происходит поражение не только слизистых оболочек, но и региональных костных структур. В зависимости от преобладания тех или иных морфологических изменений выделяют 2 формы заболевания: гнойно-некротическую и холестеатомную.
В первом случае формируется выраженный кариес аттика, адитуса, пещеры, ячеистых структур сосцевидного отростка и слуховых косточек. Второй вариант сопровождается образованием холестеатомы. Это опухолевидная структура, состоящая из скопления холестериновых кристаллов, кератина, отшелушившегося рогового эпителия и продуктов распада перечисленных субстанций (в т. ч. пуринов – скатола, индола). Снаружи она окружена матриксом – капсулой из соединительной ткани.
Симптомы эпитимпанита
В период ремиссии для эпитимпанита характерно бессимптомное течение. Первые признаки обострения заболевания – умеренное гноетечение из уха, сопровождающееся резким, неприятным, «зловонным» запахом. Выделяющиеся гнойные массы имеют зеленоватый оттенок, часто содержат костные микросеквестры, чешуйки серебристого или перламутрового цвета. Последние являются характерным признаком холестеатомы.
На ранних этапах развития болевой синдром, как правило, отсутствует, системная интоксикация мало выражена. Параллельно возникает ухудшение работы слухового анализатора по типу кондуктивной тугоухости, что проявляется снижением остроты слуха, низкочастотным шумом в ушах, усиленным восприятием собственного голоса.
Далее развивается деструкция региональной костной ткани. Клинически этот процесс сопровождается периодическими нарастающими болями, чувством тяжести в пораженном ухе. Болевые ощущения быстро приобретают постоянный распирающий характер, к ним присоединяется давящая головная боль с эпицентром в теменной и височной области.
При распространении патологического процесса на структуры внутреннего уха появляется головокружение, нистагм, шаткость ходьбы, которые усиливаются при наклонах головы. Нарастает интенсивность интоксикационного синдрома – повышается температура тела, возникает озноб, общая слабость, недомогание. При отсутствии медицинского вмешательства на этом этапе быстро развиваются интракраниальные осложнения.
Осложнения
Осложнения эпитимпанита связаны с распространением гнойного процесса в региональные анатомические структуры. Разрушение канала лицевого нерва – причина его воспаления и пареза. Поражение внутреннего уха может проводить к лабиринтиту, повреждению звуковоспринимающего аппарата и сенсоневральной тугоухости. При деструкции верхней стенки среднеушной полости патогенные микроорганизмы и гнойные массы проникают внутрь черепа. Это становится причиной ограниченных пахименингитов, тромбосинусита сигмовидного венозного синуса, абсцесса головного мозга, менингоэнцефалита. При попадании инфекционных агентов в системный кровоток развивается сепсис, далее – инфекционно-токсический шок.
Диагностика
Постановка диагноза базируется на анамнестических данных, результатах физикального, лабораторного и инструментального обследования, дифференциальной диагностике с другими формами ХГСО. При опросе пациента врач-отоларинголог выясняет потенциальные этиологические и предрасполагающие факторы: ранее перенесенные или имеющиеся ЛОР-заболевания, их лечение, условия труда, сопутствующие патологии. Врач устанавливает динамику клинических проявлений, характеристику болевого синдрома. Дальнейшая диагностическая программа включает в себя следующие мероприятия:
- Отомикроскопия. При объективном осмотре просвета слухового канала определяется небольшой объем гнойных масс, краевой дефект в расслабленной части, ретракция барабанной перепонки, признаки ее воспаления. На медиальной стенке визуализируются изменения слизистой оболочки в виде ее гиперплазии или полипоза.
- Определение проходимости слуховых труб. С этой целью используются пробы Вальсальвы и Тойнби, продувание по Политцеру или при помощи катетера. Обычно при эпитимпаните присутствует дисфункция евстахиевой трубы и умеренное количество гнойных масс в ее просвете.
- Лабораторные тесты. В общем анализе крови обнаруживается лейкоцитоз, смещение лейкоцитарной формулы влево, повышение СОЭ. Выделяемое из слухового прохода гнойное содержимое используется для бактериологического исследования. Его проведение позволяет идентифицировать патогенную микрофлору и выполнить тест на ее антибиотикочувствительность.
- Тональная пороговая аудиометрия. Эта процедура дает возможность дифференцировать характер, степень тяжести имеющейся у пациента тугоухости, косвенно судить о развитии осложнений. Ухудшение воздушной проводимости при нормальном костном восприятии указывает на типичное для эпитимпанита кондуктивное нарушение слуха. Сопутствующее нарушение звуковоспринимающего аппарата свидетельствует о поражении структур внутреннего уха.
- Рентгенография, КТ височных костей. С целью оценки распространенности деструкции костных тканей и проведения дифференциальной диагностики назначается рентгенография височной области по Шюллеру и Майеру. При низкой информативности полученных рентгенограмм показана компьютерная томография височных костей в аксиальных и коронарных проекциях с шагом в 1-2 мм.
Дифференциальная диагностика
Дифференциальная диагностика эпитимпанита проводится с мирингитом, холестеатомой наружного слухового прохода и хемодектомой. При изолированном воспалении барабанной перепонки визуализируется ее гиперемия и утолщение без перфоративных отверстий. При холестеатоме наружного уха отсутствует нарушение слуха, а на КТ определяется деструкция нижней стенки слухового канала. При гломусной опухоли отличительным клиническим симптомом является восприятие пациентом пульсирующего шума при отсутствии объективных признаков поражений среднего или наружного уха.
Лечение эпитимпанита
Лечение заболевания комплексное, предполагает устранение имеющихся этиологических факторов, местную и системную медикаментозную терапию, оперативные вмешательства. Первым этапом является туалет наружного уха – механическое удаление гнойных масс с помощью ушного зонда, ваты и антисептических растворов. Дальнейшая программа лечения может включать:
- Санирующие операции. Используются для ликвидации гнойного очага, предотвращения интракраниальных осложнений. Представляют собой радикальные (полостные) вмешательства, при которых проводится объединение барабанной полости, слухового канала и ячеек сосцевидного отростка в одну общую полость. В ходе операции также удаляются имеющиеся грануляции или полипы.
- Тимпанопластика. Этот вариант хирургического лечения, относящийся к слухулучшающим операциям, нацелен на восстановление функции звукопроводящей системы. В отоларингологической практике применяется одна из 5 методик тимпанопластики по Вульштейну.
- Системная фармакотерапия. На начальном этапе представлена антибактериальными или противогрибковыми средствами широкого спектра действия. В дальнейшем выбор препаратов корректируется в соответствии с результатами теста на чувствительность флоры к антибиотикам. Также показано назначение кальцийсодержащих и противоаллергических средств, адаптогенов, биостимуляторов, витаминных комплексов.
- Региональное лечение. Для местной обработки пораженной полости среднего уха используются дезинфицирующие и антисептические растворы, протеолитические ферменты, эмульсии из антибактериальных или противогрибковых препаратов, вяжущие средства. После первичного туалета уха можно вдувать (инсульфировать) порошковые формы антибиотиков, сульфаниламидов, борной кислоты.
- Физиотерапия. Применяется электрофорез и ионофорез антисептиков и антибиотиков в сочетании с кортикостероидами, УВЧ, ЛУЧ-2, грязевые аппликации на сосцевидный отросток. При эпитимпаните грибковой этиологии эффективно назначение внутриушного гелий-неонового лазера и коротковолнового ультрафиолетового облучения (КУФ).
Прогноз и профилактика
Прогноз для жизни и здоровья пациента при условии постоянного наблюдения специалиста и раннего проведения соответствующего оперативного лечения – благоприятный. Примерно у 93% больных удается достичь полной клинической ремиссии и восстановления слуха к исходному уровню. При развитии внутричерепных осложнений и генерализации инфекции прогноз сомнительный.
Профилактические мероприятия в отношении эпитимпанита включают полноценное лечение острых средних отитов, других заболеваний уха и носоглотки, коррекцию иммунодефицитных состояний, использование средств индивидуальной защиты в условиях производства.
Мезотимпанит
Мезотимпанит – это вариант хронического гнойного воспаления полости среднего уха, который сопровождается перфорацией барабанной перепонки в центральном отделе. Основные симптомы заболевания – снижение остроты слуха, оторея, интоксикационный синдром, чувство «заложенности» уха, шум различного характера. Клиническая картина изредка дополняется вестибулярными нарушениями и болевыми ощущениями. Диагностика заключается в сборе анамнеза и жалоб, проведении отоскопии, отоэндоскопии, камертональных проб, аудиометрии, лабораторных тестов, компьютерной или магнитно-резонансной томографии. Лечение основывается на антибиотикотерапии, тимпанопластике и симптоматических мероприятиях.
Мезотимпанит составляет более 50% от всех форм хронического гнойного среднего отита (ХГСО). Общая распространенность заболевания – от 2 до 35% населения Земли. На территории России эта патология встречается с частотой от 8,2 до 40,1 на 1 000 человек. От 6 до 8% больных, которым требуется госпитализация и лечение в условиях стационара, страдают от ХГСО. Мезотимпанит считается относительно благоприятной формой заболевания, так как не сопровождается выраженной деструкцией костных структур. Однако при длительном течении болезни более чем у 55% пациентов развивается кариес слуховых косточек, а у 20-23% – лизис стенок барабанной полости. Летальность при возникновении осложнений колеблется в пределах 15-25%.
Причины мезотимпанита
Основная причина развития мезотимпанита – переход острого экссудативного среднего отита в хроническую форму. При этом состав бактериальной микрофлоры по сравнению с острым процессом несколько изменяется, часто определяется наличие несколько возбудителей одновременно. В основном это аэробы Pseudomonas aeruginosa и Staphylococcus aureus, которые обнаруживаются у 50-85% больных. Реже выявляется анаэробная флора, представленная грамположительными кокками (Peptococcus и Peptostreptococcus), Bacteroides или грамотрицательными Klebsiella и Proteus. Грибы рода Aspergillus и Candida определяются у 2-15% больных.
Выделяют факторы, которые способствуют хронизации воспаления барабанной полости и развитию мезотимпанита. К ним относятся:
- Заболевания носовой полости и носоглотки. В эту группу патологий включают опухоли, разрастания аденоидных вегетаций, деформации носовой перегородки и другие состояния, которые ухудшают дренажную функцию слуховой трубы, препятствуя оттоку гнойных масс из барабанной полости.
- Аномалии строения челюстно-лицевой области. В список входит атрезия хоан, синдром Дауна, заячья губа, и другие пороки, которые деформируют или перекрывают просвет евстахиевой трубы.
- Сопутствующие патологии. В первую очередь это касается сахарного диабета, который снижает местную резистентность тканей, способствует высокой активности патогенной микрофлоры.
- Иммунодефицитные состояния. Отсутствие системного иммунного ответа обеспечивает бесконтрольное размножение флоры, быстрое формирование осложнений, генерализацию инфекции. К таким состояниям относятся последние стадии развития раковых заболеваний, онкогематологические патологии, СПИД.
- Неадекватное лечение острого отита. Неправильно подобранные антибактериальные препараты, несоблюдение дозы или неполный курс антибиотикотерапии способствует не только переходу острого заболевания в ХГСО, но и резистентности микрофлоры к препаратам.
Развитие мезотимпанита основывается на первичном остром воспалении слизистых оболочек структур среднего уха. В дальнейшем из-за нарушения функции слухового канала, неоправданного использования антибиотиков, местного и системного иммунодефицита или присоединения анаэробной микрофлоры возникает мукозит. Последний представляет собой вариант поражения среднего уха, сопровождающийся сочетанием гиперплазии собственной пластинки слизистой оболочки и гиперсекреции покровного эпителия барабанной перепонки. Такие патологические изменения в сочетании с высокой активностью патогенной микрофлоры и токсичным воздействием продуктов ее жизнедеятельности приводят к гнойному расплавлению натянутой части барабанной перепонки. Параллельно происходит выделение литических ферментов, лимфокинов, цитокинов и факторов роста. Это становится причиной пролиферации, дифференцировки и миграции кератиноцитов в холестеатомном матриксе, провоцирует формирование холестеатомы, деструкции других костных структур.
Симптомы мезотимпанита
Обострение заболевания обычно происходит на фоне перенесенной острой вирусной инфекции, переохлаждения или попадания воды в ушной канал. Первичным симптомом у большинства пациентов является постепенное одностороннее ухудшение слуха со стороны поражения. У некоторых больных с каждым повторным эпизодом мезотимпанита острота слуха прогрессивно снижается. На обострение хронического отита также указывает возникновение синдрома интоксикации – повышение температуры тела до 39,0° C, озноб, сонливость, слабость, недомогание, общая ноющая головная боль.
При дальнейшем развитии заболевания появляются выделения из уха, которые могут иметь разный характер – от небольшого количества слизистых до обильных гнойных с ихорозным запахом. Оторея часто дополняется чувством «заложенности» в ухе, слабовыраженной болью или дискомфортом на фоне усиленного восприятия собственного голоса. Большинство больных слышит шум, характер которого зависит от имеющихся патологических изменений. При наличии большого дефекта барабанной перепонки шум низкочастотный, напоминает гул. В случае поражения внутреннего уха возникает высокочастотный звон, писк или свист.
Примерно у 10% пациентов, страдающих мезотимпанитом, формируется фистула лабиринта, вызывающая кохлеовестибулярные нарушения. К таковым относится головокружение вращательного характера и нарушение устойчивости различной степени выраженности. Симптомы обычно возникают при умеренной физической активности, поворотах или наклонах головы, реже – в состоянии покоя. Редко встречается тупая головная боль отогенного генеза, которая может локализироваться в височной, теменной или параорбитальной области.
Все осложнения, возникающие на фоне мезотимпанита, принято делить на две основные группы: внутричерепные и внечерепные. К первым относятся менингиты, энцефалиты, абсцессы головного мозга и пр. Их развитие обусловлено деструкцией верхней стенки барабанной полости с последующим распространением бактериальной флоры и гнойных масс непосредственно к мозговым оболочкам. В группу экстракраниальных осложнений входит субпериостальный абсцесс, мастоидит, лабиринтит, парез лицевого нерва. Механизм их развития также основывается на гнойном расплавлении стенок среднего уха, но с вовлечением в патологический процесс орбиты, сосцевидного отростка, структур, формирующих канал лицевого нерва или лабиринта. В последнем случае зачастую параллельно возникает глубокая нейросенсорная тугоухость. На фоне иммунодефицитных состояний существует высокий риск генерализации инфекции и развития отогенного сепсиса.
Постановка диагноза мезотимпанит, как правило, не представляет трудностей. Этому способствует характерная клиническая картина заболевания и наличие специфических изменений, которые определяются рутинными методами диагностики в отоларингологии. Полное обследование больного включает в себя:
- Анализ жалоб и анамнеза. Помимо признаков кондуктивной тугоухости и отореи в анамнезе у больного почти всегда присутствует ранее перенесенный острый гнойный средний отит или обострения мезотимпанита. Также отоларинголог уточняет наличие предрасполагающих факторов или заболеваний.
- Отоскопия. Отоскопическая картина при этом варианте ХГСО характеризуется наличием сквозного отверстия в натянутой области барабанной перепонки, из которого происходит выделение патологических масс. Определяется общая гиперемия, отечность краев перфоративного отверстия, реже – грануляционные разрастания.
- Отомикроскопия или отоэндоскопия. Исследование позволяет визуализировать наличие тимпаносклеротических очагов или петрификатов, тимпанофиброза, ретракционных карманов, мукозита, полипозных изменений слизистых оболочек, определить кариес или гнойное расплавление слуховых косточек, деструкцию аттика и адитуса, развитие холестеатомы.
- Камертональное исследование. Во время теста Ринне пациент с мезотимпанитом громче воспринимает звучание камертона при размещении его ножки на сосцевидном отростке. По результатам пробы Вебера звук, издаваемый камертоном, лучше слышно со стороны пораженного уха. Изменение результатов тестов указывает на сопутствующее поражение звуковоспринимающего аппарата.
- Тональная пороговая аудиометрия. При изолированном поражении барабанной перепонки и/или цепи слуховых косточек на аудиограмме наблюдается прогрессивная депрессия кривой воздушной проводимости. При распространении патологического процесса в лабиринт возникает поражение звуковоспринимающей системы, что отображается параллельным ухудшением костного восприятия звука.
- Лабораторные анализы. В общем анализе крови при мезотимпаните определяется повышение уровня лейкоцитов свыше 10×10 9 /л со сдвигом лейкоцитарной формулы влево, увеличение СОЭ. Проводится бактериальный посев выделяемых из уха патологических масс, определение чувствительности высеянной флоры к антибиотикам.
- Лучевые методы исследования. Обычно используется КТ височных костей, позволяющее визуализировать поражение слизистых оболочек среднего уха, формирование рубцов возле слуховых косточек, расплавление длинной ножки или тела наковальни, суперструктур стремени. При развитии осложнений происходит деформация и деструкция стенок крыши барабанной полости или пещеры, канала лицевого нерва и формирование фистул лабиринта. Реже применяется МРТ височных костей для детальной диагностики холестеатомного процесса и его дифференциации с другими патологическими изменениями.
Лечение мезотимпанита
Целью терапии является достижение стойкой ремиссии путем санации среднего уха, предотвращение внутричерепных и внечерепных осложнений. Основной метод лечения при мезотимпаните – хирургический. Операции обязательно дополняются назначением медикаментозных средств. Терапевтическая программа включает следующие мероприятия:
- Оперативное вмешательство. Хирургическая тактика зависит от конкретной клинической ситуации. В большинстве случаев выполняется тимпанопластика по Вульштейну, при необходимости – с протезированием слуховых косточек. При высоком риске развития осложнений проводится санирующая операция открытого типа или аттикоантромастоидотомия с дренированием пещеры.
- Антибиотикотерапия. Применяются как системные, так и топические антибактериальные препараты. Фармакологические средства подбираются с учетом чувствительности патогенной микрофлоры. Основные медикаменты – цефалоспорины II-III поколения, фторхинолоны II поколения, полусинтетические пенициллины. С учетом одновременного наличия нескольких возбудителей используются комбинации из 2-3 антибактериальных средств.
- Симптоматическое лечение. Включает использование топических кортикостероидов, промывание уха антисептическими препаратами, назначение иммуномодуляторов и витаминных средств. При дисфункции слуховой трубы осуществляется ее продувание по Политцеру. При необходимости выполняется септопластика, аденоидэктомия и другие операции, направленные на восстановление дренажа среднего уха.
Прогноз при мезотимпаните относительно благоприятный. При своевременно начатой терапии удается восстановить слух до изначального уровня, избежать развития септических осложнений и нейросенсорной тугоухости. При внутричерепном распространении гнойных масс исход зависит от результатов лечения осложнений. Профилактика мезотимпанита подразумевает полноценное рациональное лечение острой формы гнойного среднего отита, укрепление общих защитных сил организма, своевременную нормализацию работы евстахиевой трубы, удаление аденоидных вегетаций, коррекцию других предрасполагающих факторов.
Читайте также:
