Раздувание затрат в медицине. Вариации медицинских затрат
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
Планирование бюджета медицинской организации — важная составляющая бюджетного процесса в целом, который предполагает заблаговременную и серьезную работу экономического отдела больницы.
Учреждения здравоохранения представлены тремя видами: автономные, бюджетные и казенные. Что касается составления бюджета: автономные и бюджетные учреждения составляют государственное задание и план финансово-хозяйственной деятельности (ПФХД), казенные — бюджетную смету.
Требования к составления плана финансово-хозяйственной деятельности организации утверждены Приказом Минфина России от 31.08.2018 № 186н (в ред. от 11.12.2019; далее — Требования к составлению ПФХД)[1].
Таким образом, требования к составлению ПФХД едины для всех медучреждений — муниципальных и государственных.
Планирование доходов медицинской организации
Планирование бюджета медицинские организации начинают с составления государственного задания (по нормативам Минздрава России). Государственное задание составляется на каждый вид медицинской помощи отдельно.
Рассмотрим планирование бюджета на примере государственного учреждения здравоохранения — участковой больницы Ульяновской области.
Cогласно утвержденным объемам в рамках государственного задания на 2020 г. (вы можете скачать его на «Сервисе форм») определяем потребность в денежных средствах (табл. 1).
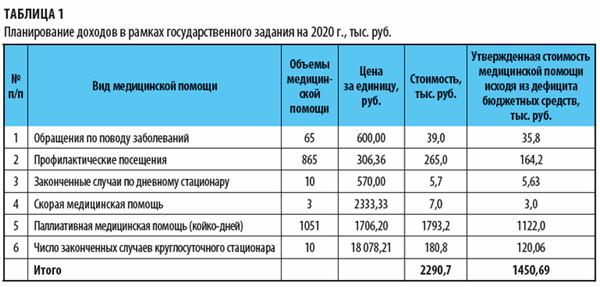
Как видим, в учреждении дефицит денежных средств — обеспеченность бюджетными средствами составляет лишь 63,3 % от реальной потребности медицинской организации. Рассчитывали мы этот процент так: утвержденную сумму стоимости медицинской помощи исходя из дефицита бюджетных средств делили на общую стоимость государственного задания:
1450,69 / 2290,7 × 100 % = 63,3 %.
Соответственно доходам формируем и расходы учреждения.
Планирование расходов учреждения
Расходы планируем в разрезе статей экономической классификации.
При расчетах учитываем[2]:
• произведенные на начало финансового года авансы по договорам (контрактам, соглашениям);
• суммы излишне уплаченных или излишне взысканных налогов, пеней, штрафов;
• принятых и не исполненных на начало финансового года обязательств.
Если учреждение не собирается осуществлять отдельные расходы, оставлять пустые таблицы-обоснования по ним не нужно[3].
Детализация расходов и правила расчета сумм приведены в п. 24–43 Требований к составлению ПФХД.
Из этих норм следует, что таблиц-обоснований должно быть много: только основных групп расходов насчитывается семь (оплата труда с начислениями, компенсационные выплаты персоналу, не предусмотренные фондом оплаты труда, уплата налогов и пр.), а одна из них (расходы на закупки) включает в себя еще десять видов расходов. При этом орган-учредитель может обязать учреждение отражать расходы в разбивке по источникам финансирования.
Как и в случае с доходами, по каждой группе расходов нужно составить общую таблицу-обоснование, а детали расчетов отражать в отдельных таблицах.
Свод расчетов по расходам в рамках государственного задания на 2020 г. представлен в табл. 2.
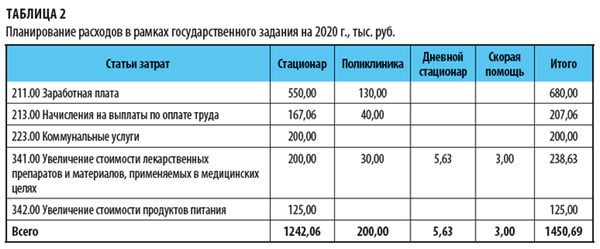
Анализируя данные табл. 2, мы видим, что план по расходам соответствует плану по доходам.
Налоги во внебюджетные государственные фонды (пенсионный, фонд страхования, в фонд социального страхования) — 30,2 % от фонда заработной платы, что составит:
680,00 тыс. руб. × 30,2 % = 207,06 тыс. руб.
238,63 / 1450,69 × 100 % = 16,4 %,
на оплату коммунальных услуг:
200,00 / 1450,69 × 100 % = 13,8 %;
на увеличение стоимости продуктов питания — только 8,2 % (125,00 / 1450,69 × 100 %).
Планирование фонда заработной платы
Планирование расходов бюджета на 2020 г. начнем с определения фонда заработной платы работников медицинской организации.
Для этого просчитаем нормативную потребность персонала в зависимости от доведенных объемов медицинской помощи на плановый год по порядкам оказания медицинской помощи.
При планировании фонда оплаты труда на первом этапе определим число должностей медицинского персонала в соответствии со штатными нормативами (сейчас они являются рекомендательными) и исходя из объема работы медицинской организации и ее подразделений.
[1] Приказ применяется при формировании плана финансово-хозяйственной деятельности государственного (муниципального) учреждения начиная с плана финансово-хозяйственной деятельности государственного (муниципального) учреждения на 2020 год (на 2020 год и плановый период 2021 и 2022 годов). Ранее применялся Приказ Минфина России от 28.07.2010 № 81-н.
[2] Абзац 2 п. 17 Требований к составлению ПФХД.
[3] Пункт 45 Требований к составлению ПФХД.
М. В. Красникова,
экономист
Материал публикуется частично. Полностью его можно прочитать в журнале «Справочник экономиста» № 2, 2020.
Раздувание затрат в медицине. Вариации медицинских затрат
Вариации затрат психиатрических больниц. Сокращение числа больничных коек
Второй пример изучения вариаций затрат в ряде отношений отличается от первого; так, он концентрирует внимание на учреждениях, а не на пользователях, опирается главным образом на ретроспективные (а не на проспективно собранные) данные и на анализ административной информации в большей степени, чем исследовательских данных. Кроме того, здесь не используется рандомизированное контролируемое исследование. (Этот анализ был описан в работе: Knapp & Beecham, 1990.)
Одним из аспектов нынешней тенденции к акцентированию внимания на сокращении количества больничных коек, вызывающим особенно много споров, является порядок, в соответствии с которым деньги переводятся (или не переводятся) из больниц на обеспечение помощи по месту жительства. Перевод средств должен был способствовать развертыванию сети внебольничной помощи, с тем чтобы выписанные из больниц пациенты могли перейти в систему служб поддержки, которая была бы, по меньшей мере, не хуже больничной.
Размер подобных переводов из больничных бюджетов (так называемого «приданого») увязывается с неуклонным сокращением числа коек в стационаре и обычно базируется на определенной доле от средних текущих издержек больниц. Представители администрации больниц и психиатры-консультанты наряду с некоторыми другими деятелями утверждали, что деньги переводятся из больничных бюджетов быстрее, чем накапливается экономия от ликвидации больничных коек, поскольку, между прочим, есть еще и накладные расходы, которые не уменьшаются при сокращении количества мест, если только не закрывается целое отделение или вообще не упраздняется все учреждение полностью.
Эту проблему можно исследовать, оценивая функцию больничных затрат.

В середине 80-х была предпринята попытка оценить (после некоторых известных расчетов методом дифференциального исчисления) маржинальные издержки на стационарную больничную помощь, применив функцию средних затрат, построенную на базе данных по каждой психиатрической больнице в десяти из четырнадцати бывших окружных управлений здравоохранения Англии за каждый год из трехлетнего охваченного периода.
Данные были взяты из рутинных (административных) подборок и в силу этого во многом ограниченны (в частности, отсутствовали сведения о профиле контингента пациентов и информация о сочетанных диагнозах), но все же они давали возможность сделать некоторые выводы о средних темпах снижения больничных затрат по мере сокращения количества стационарных больных.
Проводившиеся до того британские исследования затрат на оказание психиатрической больничной помощи вообще не позволили бы провести сравнение с получением результатов, описанных далее (Stern & Stern, 1963; Mercer, 1975; McKechnie et al., 1982). Единственным исключением является неопубликованная докторская диссертация Казмаса (Casmas, 1976), чьи выводы, касающиеся средних и маржинальных издержек, в целом (с учетом масштабов) сходны с заключениями, сделанными в итоге данного исследования.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Разумеется, типовая политика по организации внебольничной помощи не ограничивается переселением в сообщество из больниц в первую очередь наиболее «легких», или наименее зависимых, пациентов, а стремится охватить и людей со степенью зависимости, превышающей средний уровень среди пользователей в сообществе. (На диаграмме это могло бы быть проиллюстрировано перемещением неких индивидуумов с уровнем зависимости Dc и Dh из больницы в сообщество.) В результате этого процесса оба показателя — и средний уровень зависимости, и средние затраты — будут повышаться в обеих системах оказания помощи (как в больничной, так и во внебольничной).
Наблюдая это раздувание затрат на оказание и больничной, и внебольничной помощи, деятели, определяющие политику в данной сфере, могут всерьез встревожиться, если они первоначально поддерживали лозунг перенесения психиатрической помощи в сообщество именно из соображений экономии средств. (Например, стоимость койко-недели в английских больницах — за исключением базовых клиник медвузов — в фактических ценах в 1984/85 г. были почти втрое выше, чем за 20 лет до того; при этом фактическая инфляция за последние пять лет этого периода составляла 32%. Не весь объем увеличения затрат может быть приписан «зависимости» пациентов — да и сами изменения уровня зависимости отчасти обусловлены не политикой выписки из больниц, а старением «больничной популяции», — но все же этот фактор, несомненно, оказывает значительное воздействие.)
Однако рассматриваемая политика смещения центра тяжести в балансе предоставления обслуживания со стационарного лечения к внебольничной поддержке фактически является экономичной, поскольку общие расходы снижаются.
Используя их, мы, следовательно, можем прогнозировать затраты для гипотетической ситуации: если бы лица, получающие обычное лечение в больнице (обслуживание контрольной группы), вместо этого были обеспечены поддержкой бригады ППВ в сообществе (или наоборот).
Линия внебольничных затрат — поддержку, оказываемую бригадой ППВ по месту жительства, то нам требуется использовать эти два уравнения прогнозирования, чтобы сравнить ACh с АСт (два альтернативных варианта — соответственно обычное лечение и поддержка ППВ — для контрольной группы), а АСс — с АСп (два альтернативных варианта для группы ППВ).

Числа в первой строке прографки показывают затраты по двум альтернативным вариантам лечения для членов группы ППВ: 231 ф. ст. — это наблюдаемые средние еженедельные затраты на ППВ для людей, которые действительно по распределению были направлены в эту программу, а 397 ф. ст. — прогнозируемые затраты для той же группы в том случае, если бы ее члены получали обычное лечение в стационаре. Разница статистически значима (р = 0,001), что подтверждает данные, приведенные в подразд. 4.3. Если провести сравнение не по горизонтали, а по вертикали, то числа в первой колонке покажут прогнозный размер затрат на получение ППВ для каждой из двух групп.
Сравнение по вертикали отражает различия в групповых характеристиках, которые, как можно видеть, не являются статистически значимыми: выборки практически не различаются между собой, чего и следовало ожидать при рандомизированном распределении.
Разница между средними затратами по каждой паре групп / форм оказания помощи может быть подвергнута декомпозиции на два компонента, один из которых — форма оказания помощи (лечения), другой — характеристики пациентов.
Так, при декомпозиции прямого затратного преимущества ППВ перед обычным лечением в стационаре, составляющего 98 ф. ст. (ACh - АСс = 329 ф. ст. - 231 ф. ст.; по ценам 1993/94 г.), получается, что на эффект характеристик пациента приходится только 23 ф. ст. в неделю (АСт - АСс = 254 ф. ст. - 231 ф. ст.; р = 0,175), а на эффект лечения — 75 ф. ст. (ACh - ACm = 329 ф. ст. - 254 ф. ст.; р = 0,096). Если же мы используем функцию традиционного стационарного лечения в качестве базы для стандартизированного сравнения, то окажется, что на эффект характеристик пациента приходится 68 ф. ст. (р = 0,297), а эффект лечения (при сравнении подобного с подобным) демонстрирует преимущество ППВ с точки зрения затрат, составляющее 166 ф. ст. (р = 0,001).
Таким образом, исследование вариаций затрат внутри каждой из двух рассматриваемых выборок выявило ряд представляющих интерес связей между характеристиками пациентов и затратами, а также дало нам базу для сравнения этих групп. Параллельно мы проиллюстрировали, как может выполняться сравнение подобного с подобным, хотя в этом случае проект РКИ уже обеспечил возможность проведения валидного сравнения.
Цели, методы и порядок распределения расходов
Каждого хозяйствующего субъекта волнует эффективность различных направлений его деятельности. Эта проблема решается путем классификации, упорядочения и разнесения расходов с помощью бухгалтерского и управленческого учета. Автономные учреждения, получающие финансирование из нескольких источников и предоставляющие широкий спектр услуг, тоже нуждаются в адекватной системе распределения расходов.
Основные цели распределения затрат
Распределением затрат называют их разнесение по объектам калькулирования (подразделениям, видам услуг, источникам финансирования и т. п.). Основная цель такого распределения – получение достоверных данных о себестоимости услуг, что, в свою очередь, используется для экономического анализа эффективности деятельности, налогообложения, ценообразования, разработки мероприятий по снижению затрат, выработки ассортиментной политики и принятия иных управленческих решений.
Способ калькулирования себестоимости единицы продукции (объема работы, услуги) и база распределения накладных расходов между объектами калькулирования выбираются самим учреждением либо органом, осуществляющим функции и полномочия учредителя, таким образом, чтобы оптимизировать степень полезности учетных данных для целей управления при допустимом уровне трудоемкости учетных процедур (п. 134 Инструкции № 157н).
В качестве образца нормативного акта, изданного учредителем для унифицированного подхода к формированию себестоимости, в статье будут использоваться Методические рекомендации по распределению затрат медицинских организаций в условиях преимущественно одноканального финансирования через систему обязательного медицинского страхования, утвержденные совместным Приказом минздрава Свердловской области и ТФОМС Свердловской области от 29.03.2018 № 462-п/115 (далее – Методические рекомендации).
Они разработаны в целях экономического анализа деятельности медицинской организации в целом и ее отдельных подразделений, оптимизации затрат и анализа эффективности использования ресурсов. В Методических рекомендациях детально описан механизм распределения (отнесения) затрат по разным подразделениям, направлениям использования, источникам финансирования, видам оказываемых услуг в условиях финансирования медицинских организаций из различных источников.
Финансовая структура учреждения
На основании Методических рекомендаций учет затрат организуется в разрезе центров финансовой ответственности (ЦФО). Сделаем небольшое отступление и напомним, что такое финансовая структура организации.
В системе бюджетирования распределение доходов и расходов производится с помощью финансовой структуры, представляющей собой специальную иерархическую систему ЦФО. Разработка финансовой структуры подразумевает выявление видов (статей) затрат и доходов, на которые оказывают влияние те или иные подразделения, присвоение подразделению категории ЦФО (например, центр доходов или центр затрат), установление финансовых связей между ЦФО. В целях организации учета можно объединить функционально, технологически и организационно связанные подразделения в один ЦФО.
В Методических рекомендациях выделены два вида ЦФО: затратные и доходные. В первую группу включены вспомогательные и общеучрежденческие подразделения. Вспомогательными являются отделения и службы, деятельность которых носит медицинский характер и обеспечивает лечебно-диагностический процесс. К общеучрежденческим относятся структурные подразделения, обеспечивающие деятельность медицинской организации в целом, но не участвующие непосредственно в медико-технологическом процессе. Доходные центры – это структурные подразделения, непосредственно оказывающие медицинскую помощь и реализующие тарифицированные медицинские услуги в рамках программы ОМС («зарабатывающие» подразделения). Доходные центры одновременно являются и затратными центрами.
Таким образом, финансовая структура медицинского учреждения согласно Методическим рекомендациям имеет следующий вид:
Способы классификации затрат
В силу п. 134 Инструкции № 157н учреждение организует учет затрат по экономическим элементам и статьям калькуляции (в зависимости от отраслевых особенностей), способу включения в себестоимость (прямые и накладные), а также по связи с технико-экономическими факторами (условно-постоянные и условно-переменные (накладные) с целью нормирования, лимитирования и т. д.).
Пунктом 138 Инструкции № 157н предусматриваются следующие виды расходов в разрезе групп затрат:
прямые, напрямую относимые на себестоимость готовой продукции, работ, услуг;
накладные расходы производства готовой продукции, работ, услуг;
В то же время в Положении о формировании государственного задания на оказание государственных услуг (выполнение работ) в отношении федеральных государственных учреждений и финансовом обеспечении выполнения государственного задания, утвержденном Постановлением Правительства РФ от 26.06.2015 № 640, деление происходит на две группы:
затраты, непосредственно связанные с оказанием государственной услуги;
затраты на общехозяйственные нужды на оказание государственной услуги.
Согласно Методическим рекомендациям полные затраты формируются путем суммирования прямых и косвенных расходов. Конкретные виды затрат, предусмотренные данным документом, приведены в таблице.
Классификация затрат медицинских учреждений
Классификация затрат
Порядок исчисления и статьи затрат
Затраты доходных центров и вспомогательных подразделений, участвующих в оказании медицинских услуг, по статьям:
1) зарплата работников доходных центров, начисленная по всем основаниям;
2) зарплата основного персонала вспомогательных подразделений, начисленная по всем основаниям;
3) начисления на оплату труда;
4) стоимость материальных ресурсов, полностью или частично потребляемых в процессе оказания медицинских услуг (медикаменты и лекарства, перевязочные средства, реактивы и химикаты, изделия медицинского назначения, медицинский инструментарий, продукты питания, прочие материальные запасы);
5) работы и услуги – в части оплаты стоимости лабораторных и инструментальных исследований, проводимых в других организациях (при отсутствии в медицинском учреждении лаборатории и диагностического оборудования), организации питания при отсутствии пищеблока;
6) доля износа мягкого инвентаря в процессе оказания медицинских услуг;
7) доля износа оборудования, используемого в процессе оказания медицинских услуг
1) расходы общеучрежденческих подразделений по всем статьям;
2) расходы вспомогательных подразделений, не вошедшие в структуру прямых затрат, отнесенных на прямые затраты доходных центров;
3) прочие выплаты работникам доходных центров;
4) социальное обеспечение работников;
5) затраты медицинской организации в целом:
на услуги связи;
на транспортные услуги;
на коммунальные услуги;
на содержание объектов недвижимого имущества;
на содержание объектов движимого имущества;
на амортизацию оборудования, не используемого при оказании медпомощи, и прочих основных средств;
на общехозяйственные расходы;
на прочие услуги и работы;
Сумма прямых затрат и доли косвенных затрат, приходящихся на доходный центр согласно принятым методам распределения
Критерий (база) распределения
Для распределения расходов требуется количественная основа, которую принято называть базой (критерием) распределения. Согласно п. 134 Инструкции № 157н распределение накладных расходов производится одним из способов:
пропорционально прямым затратам по оплате труда, материальным затратам, иным прямым затратам;
пропорционально объему выручки от реализации продукции (работ, услуг);
пропорционально иному показателю, характеризующему результаты деятельности учреждения.
В Методических рекомендациях в качестве базы для распределения косвенных затрат предложено использовать объемные показатели деятельности структурных подразделений, численность сотрудников, фонд оплаты труда, площади структурных подразделений, прямые затраты, объемы финансирования и т. п.
Очевидно, что чем больше расходов может быть отнесено напрямую, тем точнее будет показатель себестоимости. Однако в целом экономическая ситуация такова, что прямые расходы имеют тенденцию «мигрировать» в косвенные. Например, если повара и уборщицы больничного отделения числятся в штате, их зарплата относится на прямые затраты этого отделения. Если же приготовление еды и уборка передаются на аутсорсинг, затраты надо будет разнести, например, пропорционально количеству больничных коек.
Когда невозможно отнести расходы напрямую, стараются обнаружить причинно-следственные связи. Выбирают наиболее подходящий критерий и на его основе проводят разделение. Недостаток этого метода заключается в том, что используется только один критерий, хотя затраты могут зависеть от нескольких. Например, для распределения затрат на клининговые услуги было бы логично учитывать не только количество коек, но и площадь помещения.
Наконец, если невозможно отнести расходы прямо или исходя из логических связей, разделение производят условно. В этом случае в качестве базы чаще всего фигурирует показатель «выручка». Полученные в результате такого разнесения данные не отличаются высокой точностью. Тем не менее на такой шаг можно пойти, поскольку базой разнесения выступает легко проверяемый показатель. Если же учреждение стремится к установлению наиболее достоверной себестоимости, следует постараться заменить условный подход причинно-следственным. Кстати, дополнительную ценность Методическим рекомендациям придает то, что в них максимально (насколько это возможно) использован причинно-следственный подход.
Этапы и последовательность распределения затрат
Чтобы описать технологию распределения затрат, вновь обратимся к Методическим рекомендациям. Прямые затраты определяются по каждому затратному центру, являющемуся одновременно доходным центром или вспомогательным подразделением, как сумма затрат по указанным статьям. Далее прямые затраты вспомогательных подразделений распределяются между доходными центрами, то есть переносятся на прямые затраты доходных центров. Распределение затрат вспомогательных подразделений между доходными центрами производится пропорционально объемам работ, услуг (количеству исследований, анализов, процедур, условных единиц трудоемкости, койко-дней, хирургических операций, переведенных пациентов и т. п.), выполняемым вспомогательными отделениями для конкретных подразделений доходных центров.
Косвенные затраты распределяются между доходными центрами пропорционально показателю, выбранному в качестве базы для отнесения, и (или) методом прямого счета.
Доля конкретных отделений внутри подразделения, осуществляющих деятельность на одной площади, может быть определена:
для стационара – пропорционально количеству коек;
для амбулаторно-поликлинической службы – пропорционально количеству должностей врачей;
для дневного стационара – пропорционально числу мест в нем.
Схематично технологию разнесения затрат можно представить следующим образом:
Этапы и последовательность распределения затрат
Распределение затрат по источникам финансирования
Пункт 31 Требований к составлению и утверждению плана финансово-хозяйственной деятельности государственного (муниципального) учреждения, утвержденных Приказом Минфина РФ от 31.08.2018 № 186н, предусматривает раздельный учет при планировании расходов по источникам их финансового обеспечения в случае принятия органом-учредителем соответствующего решения. В связи с этим рассмотрим, как в Методических рекомендациях решается вопрос разнесения затрат доходных центров по источникам финансирования.
Распределение прямых затрат осуществляется по данным учета о фактических затратах на медпомощь, оказанную в рамках:
1) выполнения государственных заданий;
2) реализации программы ОМС;
3) предпринимательской деятельности.
При этом затраты по каждой статье (оплата труда основного персонала (с начислениями), стоимость потребленных материальных запасов и т. д.) распределяются по источникам финансирования пропорционально объемам выполненных услуг (койко-дней, посещений, пациенто-дней, вызовов бригад скорой медицинской помощи в общем объеме оказанной медпомощи) или методом прямого счета.
Косвенные затраты, отнесенные на доходный центр, распределяются по источникам финансирования пропорционально объемам помощи, выполненным в рамках:
исполнения заданий на оказание государственных услуг;
реализации программы ОМС;
предпринимательской деятельности (в соответствии с удельным весом койко-дней, посещений, пациенто-дней, вызовов бригад скорой медпомощи в общем объеме оказанной медпомощи).
Заключение
Поскольку полные затраты рассчитываются исходя из предположений о связи расходов с объектом учета (услугой, структурным подразделением, источником финансирования), себестоимость является показателем, исчисленным лишь с определенной степенью достоверности. На уровне учреждения в целом можно говорить об абсолютной точности данных, но разнесенные по объектам учета расходы становятся относительно точными.
Исчисленная в результате таких искажений себестоимость может привести к ошибкам, последствием которых станет закрытие прибыльных направлений и, наоборот, сохранение убыточных. Именно для того, чтобы не допустить неверных управленческих решений, и решается задача корректного распределения затрат.
Калькуляция платных стоматологических услуг: ортопедический прием
Стоимость платных медицинских услуг рассчитывают на основе экономически обоснованных материальных норм и трудовых затрат. При этом экономисту надо выполнить одновременно калькуляцию широкого перечня услуг, которые оказывает медицинское учреждение. Универсальное решение как для коммерческих, так и бюджетных учреждений — Excel.
ПЕРЕЧЕНЬ УСЛУГ И НОРМЫ ВРЕМЕНИ
Экономист начинает расчеты с проработки перечня медицинских услуг (прайс-листа). Согласно письму Минздрава России от 04.07.2018 № 17-2/10/2-4323 при формировании списка медицинских услуг медицинская организация должна основываться на Положении о лицензировании[1] и Номенклатуре медицинских услуг[2].
Объекты расчета стоимости — медицинская помощь, которая может быть представлена:
• перечнем простых медицинских услуг (отдельные исследования, манипуляции, процедуры, оперативные вмешательства);
• перечнем сложных медицинских услуг (койко-дни в профильных отделениях стационаров);
• перечнем комплексных медицинских услуг по законченным случаям поликлинического и стационарного лечения (медико-экономические стандарты).
Остановимся подробнее на калькуляции стоматологических услуг, а именно ортопедическом приеме. Расчет выполним поэтапно.
Сначала собираем информацию о перечне услуг медучреждения, изучаем систему обслуживания пациентов, рабочие и технологические процессы в учреждении по конкретной медицинской услуге. Затем разбиваем медицинские услуги на отдельные процедуры (манипуляции) и собираем информацию о конкретной процедуре (манипуляции), показатели общеклинических расходов медицинского учреждения, расходы подразделений и другую вспомогательную информацию.
Сформированный перечень медицинских услуг, стоимость которых необходимо рассчитать в данной статье, представлен на рис. 1.
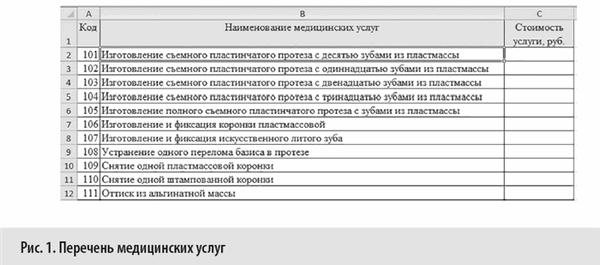
Перечень услуг, их стоимость, нормы УЕТ и другие показатели, приведенные в данной статье, являются условными и предназначены для демонстрации методики калькулирования себестоимости в Excel-модели.
Чтобы упростить расчеты, исключить ошибки и рутину по многократному внесению одних и тех же данных, а также больше управленческого внимания сконцентрировать на нормативной части, автоматизируем расчеты в Excel с помощью функции ВПР.
С помощью функции ВПР можно выполнить поиск в первом столбце диапазона ячеек (две или более ячеек листа, ячейки диапазона могут быть как смежными, так и несмежными), а затем вернуть значение из любой ячейки в той же строке диапазона. Чтобы использовать ВПР, коды услуг должны иметь простую последовательную нумерацию (см. рис. 1).
Тарифы на каждую платную медицинскую услугу из перечня должны быть обоснованы экономическими расчетами:
• плановой калькуляцией платной медицинской услуги с расшифровками статей затрат (cтатьи затрат зависят от специфики оказываемых услуг);
• норм расхода основных и вспомогательных материалов, утвержденных в установленном порядке;
• технических характеристик работ на каждую позицию прейскуранта;
• справками об уровне косвенных расходов.
Согласно Инструкции по расчету стоимости медицинских услуг (временная)[3] калькулируют стоимость услуг на основе фактических расходов учреждения.
В первую очередь проработаем прямые расходы.
К прямым расходам относятся затраты, непосредственно связанные с медицинской услугой и потребляемые в процессе ее оказания:
• оплата труда основного персонала;
• начисления на оплату труда основного персонала;
• материальные затраты, потребляемые в процессе оказания медицинской услуги полностью (медикаменты, перевязочные средства, продукты питания, одноразовые медицинские принадлежности и др.);
• износ мягкого инвентаря по основным подразделениям;
• износ медицинского и прочего оборудования, используемого непосредственно в лечебно-диагностическом процессе.
Калькулируем затраты на оплату труда основного персонала
К основному персоналу лечебного учреждения относится врачебный и средний медицинский персонал, непосредственно оказывающий медицинские услуги, к вспомогательному — персонал общеучрежденческих служб, которые обеспечивают работу лечебно-диагностических подразделений (администрация, отдел кадров, бухгалтерия, кабинет медицинской статистики, регистратура, аптека, стерилизационная, хозяйственные службы).
Чтобы рассчитать фонд оплаты труда основного медперсонала, нам необходимы нормативы затрат рабочего времени на выполнение каждой медицинской услуги. Заработную плату врачам стоматологам-ортопедам и техникам зубным традиционно начисляют за выполненные УЕТ (условные единицы труда)[4].
Интенсификации работы учреждений по принципу УЕТ предусматривает следующие возможности:
• снижение числа посещений больного на оказание ему стоматологической помощи;
• оказание больному большего объема помощи в одно посещение;
• экономию рабочего времени врача за счет сокращения времени, затрачиваемого на непроизводительные элементы трудового процесса — вызов больного, подготовка рабочего места, подготовка операционного поля, работа с документацией и пр.;
• сокращение числа выполнения таких вспомогательных элементов трудового процесса, как подбор инструментария, необходимого для выполнения работ, его стерилизация (сокращение числа направлений инструментария на стерилизацию с 2–5 раз (соответственно числу посещений) до 1).
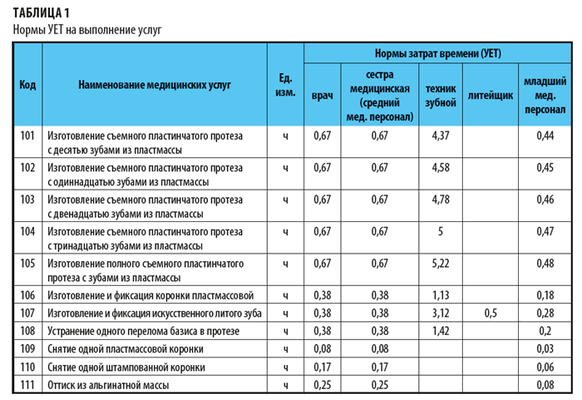
Нормы времени, которые включаем в калькуляцию медуслуг, представлены в табл. 1. Чтобы исключить ошибки, наименование услуг выводим в табл. 1 из перечня (см. рис. 1) с помощью формулые:
Законодательно утвержденных нормативов работы врачей-стоматологов нет. В соответствии со ст. 159 Трудового кодекса РФ (далее — ТК РФ) систему нормирования труда определяет работодатель с учетом мнения представительного органа работников или она устанавливается коллективным договором. Учреждения могут самостоятельно разрабатывать соответствующие нормы труда с учетом рекомендаций организации, осуществляющей функции и полномочия учредителя, либо с привлечением соответствующих специалистов[5].
При расчете затрат в конкретном медучреждении важно указать в примечаниях к расчетам, какими именно нормативами руководствовались.
Согласно табл. 1 норма времени врача на выполнение услуги 105 «Изготовление полного съемного пластинчатого протеза с зубами из пластмассы» — 0,67 ч, а техника зубного — 5 ч. Кроме того, согласно штатному нормативу по учреждению (пример условный) на одного врача полагается одна сестра медицинская, норма времени по среднему персоналу — 0,67 ч.
Одна ставка младшего медицинского персонала положена на трех врачей и/или 20 техников (пример условный), поэтому норма времени на младший персонал зависит от нормативов врача и техника. В таблице 1 заложена формула:
Норму времени литейщика рассчитаем на основе Единых ведомственных норм времени и расценок на зуботехнические работы[6], а также актов хронометража по учреждению. Обратите внимание, в отдельных услугах техник зубной и литейщик не участвуют, трудозатраты в этом случае не определяем.
Чтобы упростить расчеты, примем, что 1 УЕТ = 1 ч, а также что на ортопедическом приеме за 1 УЕТ принимается объем работы врача, необходимый для изготовления одной металлической коронки (штампованной).
[1] Положение о лицензировании медицинской деятельности, утвержденное Постановлением Правительства РФ от 16.04.2012 № 291 (в ред. от 08.12.2016).
[2] Утверждена в соответствии с п. 5 ч. 2 ст. 14 Федерального закона от 21.11.2011 № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» (в ред. от 29.05.2019).
[3] Утверждена 10.11.1999 Минздравом России № 01-23/4-10 и Российской академией медицинских наук № 01-02/41.
[4] Переход на систему учета труда врачей в условных единицах трудоемкости (УЕТ) определил Приказ Минздрава СССР от 25.01.1988 № 50 (далее — Приказ № 50).
[5] Пункт 16 Методических рекомендаций, утвержденных Приказом Минтруда России от 30.09.2013 № 504 (далее — Приказ № 504).
[6][6] Утверждены Приказом Минздрава СССР от 28.10.1987 № 1156.
В. Волкова,
эксперт
Материал публикуется частично. Полностью его можно прочитать в журнале «Справочник экономиста» № 1, 2020.
Читайте также:
