Разрезы матки. Рациональные разрезы на матке.
Добавил пользователь Владимир З. Обновлено: 29.01.2026
Кесарево сечение - хирургическая операция, предназначенная для извлечения плода и последа через разрез брюшной стенки (лапаротомия) и матки (гистеротомия), когда роды через естественные родовые пути по каким-либо причинам невозможны или сопровождаются различными осложнениями для матери и плода.
Частота этой операции в акушерской практике в настоящее время составляет 13 - 15 %. За последние 10 лет частота операции возросла примерно в 3 раза (3,3 % в 1985 г.) и продолжает расти. Риск материнской смертности при проведении кесарева сечения в 10 - 12 раз выше, а риск развития других осложнений в 10-26 раз выше, чем при родах через естественные родовые пути; перинатальная смертность при оперативном родоразрешении снижается.
Причинами роста числа операций: уменьшение паритета родов (снижение рождаемости); увеличение числа возрастных (пожилых) первородящих; усовершенствование пренатальной диагностики состояния плода; кесарево сечение в анамнезе; стремление расширить показания к кесареву сечению в интересах плода; усовершенствование техники КС.
Абсолютные показания для кесарева сечения:
1. Анатомически узкий таз III и VI степени сужения.
2. Клиническое несоответствие таза матери и головки плода.
3. Полное предлежание плаценты.
4. Неполное предлежание плаценты с выраженным кровотечением при неподготовленных родовых путях.
5. Преждевременная отслойка нормально расположенной плаценты с выраженным кровотечением при неподготовленных родовых путях.
6. Угрожающий или начавшийся разрыв матки.
7. Опухоли органов малого таза, препятствующие рождению ребенка.
8. Неполноценный рубец на матке после оперативных вмешательств.
9. Состояние после операций по восстановлению мочеполовых и кишечно-половых свищей.
10. Незажившие разрывы шейки матки III степени, грубые рубцовые изменения шейки матки и влагалища.
11. Тяжелый гестоз беременных при неподготовленности родовых путей.
12. Резко выраженное варикозное расширение вен в области влагалища и вульвы.
13. Экстрагенитальный рак и рак шейки матки.
14. Экстрагенитальные заболевания: миопия высокой степени, отслойка сетчатки, заболевания головного мозга, заболевания ССС с признаками декомпенсации, сахарный диабет, заболевания нервной системы и др.
P.S. Для проведения операции КС достаточно 1 абсолютного показания.
Относительные показания для кесарева сечения:
1. Аномалии родовой деятельности, не поддающиеся консервативной терапии.
2. Неправильные положения плода.
3. Тазовое предлежание плода.
4. Неправильное вставление и предлежание головки.
5. Предлежание и выпадение петель пуповины.
6. Пороки развития матки и влагалища.
7. Возрастные первородящие (старше 30 лет).
8. Хроническая фетоплацентарная недостаточность.
9. Переношенная беременность.
10. Многоплодная беременность.
11. Длительное бесплодие в анамнезе.
P.S. Для проведения операции КС необходимо 2 и более относительных показаний, операция в данном случае выполняется по сочетанным (комбинированным) показаниям, они являются совокупностью нескольких осложнений беременности и родов, каждое из которых в отдельности не служит показанием к КС, но вместе они создают реальную угрозу для жизни плода в случае родоразрешения через естественные родовые пути.
Показания к операции кесарева сечения в родах:
1. Клинически узкий таз.
2. Преждевременное излитие околоплодных вод и отсутствие эффекта от родовозбуждения.
3. Аномалии родовой деятельности, не поддающиеся медикаментозной терапии.
4. Острая гипоксия плода.
5. Отслойка нормально или низко расположенной плаценты.
6. Угрожающий или начинающийся разрыв матки.
7. Предлежание или выпадение петель пуповины при неподготовленных родовых путях.
8. Неправильные вставления и предлежания головки плода.
9. Состояние агонии или внезапная смерть роженицы при живом плоде.
Противопоказания для кесарева сечения:
1. Внутриутробная гибель плода (за исключение случаев, когда операция производится по жизненным показаниям со стороны женщины).
2. Врожденные пороки развития плода, несовместимые с жизнью.
3. Глубокая недоношенность.
4. Гипоксия плода, если нет уверенности в рождении живого (единичные сердцебиения) и жизнеспособного ребенка и нет неотложных показаний со стороны матери.
5. Все иммунодефицитные состояния.
6. Продолжительность родов более 12 часов.
7. Длительность безводного промежутка более 6 часов.
8. Частые мануальные и инструментальные влагалищные манипуляции.
9. Неблагоприятная эпидемиологическая обстановка в акушерском стационаре.
10. Острые и обострение хронических заболеваний у беременных.
Противопоказания теряют силу, если возникает угроза для жизни женщины (кровотечение вследствие отслойки плаценты, предлежания плаценты и др.), т.е. являются относительными.
При высоком риске развития инфекции в послеоперационном периоде производят кесарево сечение с временной изоляцией брюшной полости, экстраперитонеальное кесарево сечение, которое можно выполнять при длительности безводного периода более 12 часов.
Условия для выполнения кесарева сечения;
1. Наличие живого и жизнеспособного плода (не всегда выполнимо при абсолютных показаниях).
2. У беременной нет признаков инфицирования (отсутствие потенциальной и клинически выраженной инфекции).
3. Согласие матери на операцию, что отражается в истории (если нет жизненных показаний).
4. Общехирургические условия: хирург, владеющий операцией; квалифицированные анестезиолог и неонатолог; наличие оборудования.
Виды кесарева сечения:
1. По срочности: плановое, с началом родовой деятельности (запланированное), экстренное.
P.S. Плановое КС должно составлять 60-70% по отношению к экстренному, так как
именно оно способствует снижению перинатальной смертности, снижается гипоксия
плода в 3-4 раза, осложнения у женщин в 3 раза, травматизм в 2 раза.
2. По технике выполнения:
а) абдоминальное (через переднюю брюшную стенку). Абдоминальное кесарево сечение с целью прерывания беременности называется малое кесарево сечение, оно проводится в сроке 16 - 22 недель беременности, в тех случаях, когда продолжение ее опасно для жизни женщины (гестоз, не поддающийся терапии, сердечно-сосудистая патология в стадии декомпенсации, тяжелые болезни крови и др.) - выполняется обычно по типу корпорального кесарева сечения.
б) влагалищное (через передний свод влагалища).
3. По отношению к брюшине:
а) интраперитонеальное (трансперитонеальное) - со вскрытием брюшной полости: корпоральное (классическое); в нижнем сегменте матки поперечным разрезом; истмико-корпоральное кесарево сечение с продольным разрезом матки - выполняют при недоношенной беременности, когда не развернут нижний сегмент матки.
б) экстраперитонеальное - внебрюшинное (по методике Е.Н. Морозова).
в) КС в нижнем сегменте с временной изоляцией брюшной полости.
В настоящее время наиболее распространенным методом является интраперитонеальное кесарево сечение в нижнем сегменте матки.
Осложнения при кесаревом сечении:
1. Интраоперационные: кровотечения; ранение соседних органов; трудности выведения головки; трудности извлечения ребенка; осложнения наркоза.
2. Послеоперационные: кровотечения внутренние и наружные; тромбоз глубоких вен; тромбоэмболия; ателектаз легкого; осложнения анестезии; гематомы различной локализации; гнойно-септические осложнения: эндометрит, сальпингит, инфицирование раны, акушерский перитонит, сепсис; непроходимость кишечника; мочеполовые и кишечно-половые свищи.
Этапы операции кесарева сечения: 1. Лапаротомия; 2. Разрез матки; 3. Извлечение плода; 4. Ушивание матки; 5. Ушивание передней брюшной стенки.
1. Лапаротомия. Методы:
а) нижнесрединная - разрез выполняется по белой линии живота на 4 см ниже пупочного кольца и заканчивается на 4 см выше лонного сочленения.
б) поперечная надлобковая лапаротомия по Пфанненштилю - разрез дугообразной формы проводится по надлобковой складке, длиной 15-16 см.
в) поперечная лапаротомия по Джоэл-Кохен - поверхностный прямолинейный разрез кожи на 2,5 см ниже линии, соединяющей передневерхние ости подвздошных костей; затем скальпелем производят углубление разреза по средней линии в подкожной жировой клетчатке; одновременно надсекают апоневроз, который осторожно рассекают в стороны концами прямых ножниц; затем хирург и ассистент одновременно разводят подкожную жировую клетчатку и прямые мышцы живота путем бережной билатеральной тракции по линии разреза кожи; брюшину вскрывают в поперечном направлении указательным пальцем, чтобы не травмировать мочевой пузырь; затем рассекают пузырно-маточную складку.
2. Разрез на матке.
1) Классический разрез (на теле матки):
а) продольный разрез передней стенки матки по её средней линии (по Сангеру);
б) лонный (от одного трубного угла к другому) - по Фритчу.
2) Разрез в нижнем сегменте:
а) поперечный в нижнем сегменте длиной до 10 см (по Русакову Л.А.);
б) полулунный разрез без дополнительного расслаивания мышц (по Doerfler);
в) продольный (вертикальный) разрез в нижнем сегменте с продолжением на тело матки (по Сельхайму).
3. Извлечение плода производят после разреза матки и вскрытия плодных оболочек рукой, введенной в полость матки (ладонь); плод извлекают в зависимости от вида и позиции. При тазовом предлежании плод извлекают за паховый сгиб или за ножку, в случаях поперечного положения плода его извлекают за ножку; головку из полости матки выводят приемом, идентичным приему Морисо-Левре. После извлечения плода пуповину пересекают между двумя зажимами, послед удаляют рукой.
Если нет уверенности в проходимости цервикального канала, необходимо пройти его расширителями Гегара или пальцем (после чего сменить перчатку).
4. Ушивание матки. Методы:
1) Двухрядный шов:
а) оба ряда отдельными швами (по В.И. Ельцову-Стрелкову) - первый ряд с обязательным захватом эндометрия (слизисто-мышечный), второй ряд мышечно-мышечный с погружением швов первого ряда.
б) первый ряд - непрерывный обвивной или скорняжный шов с захватом эндометрия и 1/3 миометрия без захлеста; второй ряд - П- или Z-образными отдельными швами с захватом 2/3 миометрия, обеспечивающим надежный гемостаз.
в) оба ряда - непрерывными швами. Первый ряд непрерывный обвивной с захватом слизистой и 1/3 миометрия без захлеста; второй также непрерывный мышечно-мышечный с захватом 2/3 миометрия и захлестом по Ревердену.
2) Однорядный шов:
а) однорядный мышечно-мышечный шов отдельными швами (Л.С. Логутова, 1996) - разрез на матке ушивается через всю толщу миометрия отдельными швами без захвата слизистой оболочки с интервалом 1-1,5 см.
б) однорядный непрерывный шов с одномоментной перитонизацией.
в) непрерывный обвивной однорядный шов синтетическими нитями с прокалыванием слизистой и последующей перитонизацией пузырно-маточной складкой.
г) непрерывный шов с запирающим захлестом по Ревердену.
После ушивания матки производится перитонизация раны с помощью пузырно-маточной складки брюшины непрерывным рассасывающимся швом.
5. Ушивание передней брюшной стенки производится послойно: на апоневроз накладывают или отдельные шелковые, дексоновые, викриловые швы или ушивают непрерывным швом. В отношении ушивания подкожной жировой клетчатки единого мнения нет. Кожу ушивают отдельными швами, металлическими скобками или непрерывным (косметическим) швом.
В последние годы отмечается увеличение числа беременных с рубцами на матке.
Причины появления рубцов на матке:
а) травматические повреждения
б) операции: в нижнем сегменте - кесарево сечение, в дне и теле матки - повреждение (перфорации) во время аборта; после удаления и иссечения узлов миомы; после пластических операций при дефектах развития матки.
В одних случаях наступает полная регенерация разреза с развитием мышечной ткани, в других - преобладает соединительная ткань с вросшими в нее элементами мышечной ткани. По мере увеличения промежутка времени от момента оперативного вмешательства в зоне рубца и даже в отдалении от него начинают развиваться выраженные дистрофические процессы, вторичное фиброзирование значительной части миометрия, в результате чего нарушается его сократительная функция и увеличивается риск разрыва. Морфологические признаки несостоятельности рубца становятся более выраженными через 5 и более лет после операции. Морфологическая и функциональная состоятельность рубца также зависит от характера заживления: инфицирование тканей матки препятствует процессу заживления и способствует формированию неполноценного рубца.
Течение беременности.
Осложнения: неправильные положения и тазовые предлежания плода, разрыв матки.
Клиническая картина. Разрыв матки по рубцу имеет атипическую клиническую картину, так как не имеет выраженных симптомов угрожающего разрыва матки. Длительное время общее состояние беременной остается удовлетворительным. Разрыв матки наступает медленно, по типу несостоятельности рубца. Особенно трудно определить признаки несостоятельности рубца задней стенки матки.
Беременную могут беспокоить боли в любом отделе живота или области рубца. Боли могут быть в виде неприятных ощущений, покалывания, ползания «мурашек»; иногда они возникают при шевелении плода, изменении положения тела, при физической нагрузке, мочеиспускании, дефекации. Болевые ощущения могут быть приняты за угрожающий выкидыш или преждевременные роды. В связи с нарушением маточно-плацентарного кровообращения при «расползании» рубца появляются симптомы внутриматочной гипоксии плода. Если плацента располагается на передней стенке матки и перекрывает зону бывшего разреза, то симптомы угрожающего разрыва матки менее заметны.
У некоторых женщин разрыв матки может наступить внезапно, быстро и сопровождаться бурной клинической картиной. Чаще всего это относится к разрывам по рубцу после корпорального кесарева сечения или удаления большого узла миомы со вскрытием полости матки. Неполноценность рубцов после таких операций может выявляться задолго до родов. В этих случаях стремительно развиваются симптомы травматического и геморрагического шока. Погибает плод.
Ведение беременности.
Для выяснения вопросов о пролонгировании или прерывании беременности, тактики ведения беременности и родов, возможных исходов для матери и плода необходимо определить степень состоятельности рубца.
Дигностика состоятельности рубца.
1. Анамнез. Необходимо установить причину появления рубца на матке, показания к предыдущему оперативному лечению, характер возможных осложнений послеоперационного периода: особенности заживления раны, наличие температуры, субинволюции матки, эндометрита, характер лечения: введение антибиотиков, инфузионная терапия.
2. УЗИ. Для эхографической характеристики состояния зоны предшествующего разрыва используют следующие критерии: форма нижнего сегмента, его толщина, непрерывность контура, наличие в нем дефектов, особенности эхо-структуры. Нижний сегмент считают полноценным, если толщина его стенок более 3-4 мм, а мышечные компоненты преобладают над соединительными. Истончение зоны бывшего разреза на матке до 3 мм и менее, гетерогенное строение миометрия со множеством уплотнений или резкое локальное истончение, прерывистость контура являются признаками неполноценного нижнего сегмента.
При появлении малейших жалоб или изменений состояния нижнего сегмента (по результатам УЗИ) показана срочная госпитализация в акушерский стационар. Плановая госпитализация в дородовое отделение производится в 36-37 нед. беременности, где беременная остается до родоразрешения. После тщательного обследования выбирают метод и срок родоразрешения.
Разрезы матки. Рациональные разрезы на матке.
Разрезы матки. Рациональные разрезы на матке.
Как известно, кровоснабжение области перешейка значительно хуже, чем тела матки; артериальные ветви (преимущественно за счет продолжающихся вверх маточных артерий после отхождения от них влагалищных артерий) в этой области располагаются перпендикулярно к продольной оси матки. Поэтому в целях сохранения архитектоники артериальной сети разрезы в области перешейка целесообразно проводить в поперечном направлении, т. е. параллельно ходу сосудов. Кроме того, именно в этой области чаще всего располагается малососудистая зона.
При выполнении высокой надвлагалищной ампутации матки наиболее рациональным следует считать дугообразный (выпуклостью кверху) разрез (С. Н. Давыдов). Условия кровоснабжения культи матки при выполнении надвлагалищной ампутации выше или ниже малососудистой зоны представляют определенный практический интерес.
Разрез матки выше малососудистон зоны
Перевязка маточной артерии ниже (дистальнее) отхождения влагалищной артерии или в самом месте отхождения существенно ослабляет кровоснабжение культи матки, так как питание культи будет осуществляться в основном только за счет ветвей влагалищной артерии, скудно анастомозирующих в области малососудистой зоны с вышележащими отделами.
При перевязке маточной артерии выше отхождения влагалищной артерии и сохранении, таким образом, «развилки» кровоснабжение культи будет осуществляться ретроградно за счет анастомозов с влагалищными ветвями.
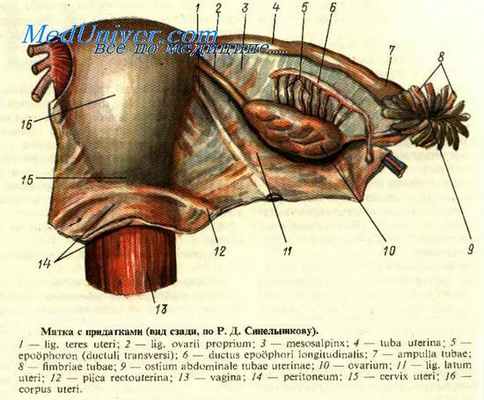
Разрез матки ниже малососудистой зоны или через нее
Перевязка маточной артерии до отхождения влагалищной артерии ведет к ослаблению кровоснабжения в культе, которое будет поддерживаться главным образом за счет анастомозов с артериальной системой влагалища. Перевязка маточной артерии ниже (днстальнее) отхождения влагалищной обеспечивает сохранение кровоснабжения культи шейки матки полностью, однако в том случае, если разрез делается не слишком низко.
Для выполнения операций энуклеации фибромиом матки, учитывая основное направление сосудов, наиболее рациональными разрезами (по С. Н. Давыдову) следует считать следующие.
Горизонтальный разрез по выпуклости опухоли или два горизонтальных разреза, обтекающих опухоль с обеих сторон, — при интерстициальной фибромиоме, расположенной в области дна и рогов матки; два горизонтальных обтекающих разреза — при иссечении ножки субсерозной фибромиомы. Косые (снизу вверх и к середине) разрезы — при расположении фибромиомы в области тела матки. При этом следует иметь в виду, что чем выше от перешейка и ближе к «ребру» матки располагается опухоль, тем круче должен быть разрез, т. е. по направлению приближаться к диагонали (по отношению к противоположному рогу матки) и, наоборот, по мере приближения узла к перешейку или средней линии разрез должен быть ближе к горизонтальному.
Поперечные или слегка дугообразные разрезы выбираются при расположении опухолевых узлов в области перешейка.
Косые (сверху вниз и к середине) разрезы, радиарные по отношению к каналу шейки матки, — при шеечных фибромиомах.
Несколько дугообразный (выпуклостью кверху) разрез матки является наиболее рациональным при операции дефундации матки.
- Вернуться в оглавление раздела "Гинекология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Кесарево сечение
Современная техника кесарева сечения состоит в том, что разрез кожи и подкожной клетчатки производят по нижней складке живота в поперечном направлении (по Пфанненштилю) длиной до 15 см, либо производят поперечный разрез (по Джоэл-Кохану) на 2-3 см ниже середины расстояния между лоном и пупком длиною 10-12 см. Это удобный и достаточно быстрый оперативный доступ при кесаревом сечении. Такой разрез имеет свои преимущества: обладает хорошим косметическим эффектом, что и объясняет широкое распространение этого вида вмешательства, ведь оба этих разреза создают благоприятные условия для наложения внутрикожного шва. Примечательным является то, что при повторном кесаревом сечении разрез на коже делается на месте предыдущего рубца с иссечением последнего. Такой разрез передней брюшной стенки позволяет более активно вести послеоперационный период по сравнению с продольным (нижнесрединным) разрезом. Родильнице разрешается вставать с постели в течение первых суток после операции, что является профилактикой субинволюции матки, пареза кишечника, образования спаечного процесса и снижает риск тромбоза в послеоперационном периоде.
За последние 10 лет техника кесарева сечения прогрессивно менялась. Предпосылкой к этому послужили работы, доказывающие, что незашитая висцеральная и париетальная брюшина не влечет за собой никаких дополнительных послеоперационных осложнений и даже существенно снижает вероятность образования спаек в брюшной полости. Другой предпосылкой явилось широкое применение в хирургической практике синтетического (викрил, полигликолид) рассасывающегося шовного материала, в связи с чем, при зашивании разреза на матке более часто используется однорядный непрерывный шов. У пациенток с однорядным швом на матке (по данным УЗИ) отек в области послеоперационного шва наблюдается в 4 раза реже, чем при наложении двухрядного шва. Шов на матке и апоневрозе обрабатывают с помощью аргоноплазменной коагуляции (АПК). Особенностью АПК является то, что активный электрод обдувается аргоном, ионизируется, между электродом и тканью образуется факел. В среде инертного газа аргона при температуре 120°С происходит коагуляция тканей на глубину не более 3 мм. При этом отсутствует эффект карбонизации–обугливания, так как нет прямого горения ткани, а также происходит прямое термическое воздействие на микробный агент. За счет АПК происходит активизация процессов заживления – в результате глубокого прогрева тканей: миометрий в области шва (на глубину 10–15 мм) и сокращение коллагеновых волокон за счет термообработки ткани. Применение АПК при кесаревом сечении позволяет уменьшить кровопотерю во время операции, улучшить качество жизни в послеоперационном периоде за счет снижения болевого синдрома и сокращения срока пребывания в стационаре. Прямое антибактериальное воздействие позволяет отказаться от превентивной курсовой антибактериальной терапии, способствует заживлению операционной раны, снижает риск возникновения гнойно-воспалительных заболеваний в послеоперационном периоде. Кроме того, достигается состоятельность рубца на матке, что позволяет увеличить процент последующих самопроизвольных родов.
Сочетание нескольких известных приемов и исключение ряда необязательных этапов позволяют говорить о кесаревом сечении по Штарку как о новой модификации, имеющей целый ряд преимуществ по сравнению с обычными методиками. К ним относятся быстрое извлечение плода; значительное сокращение продолжительности операции; уменьшение кровопотери; снижение потребности в послеоперационном применении обезболивающих средств; снижение частоты развития пареза кишечника и других послеоперационных осложнений; более ранняя выписка на 3-4 сутки после родов.
Продолжительность традиционного хирургического вмешательства составляет в среднем 40 минут, а в модификации Штарка – 22 минуты. Благодаря указанным преимуществам, а также простоте самого метода, эта операция быстро завоевывает популярность. Дети, извлеченные после кесарева сечения по Штарку, имеют более устойчивую адаптацию, что позволяет в течение первых минут жизни приложить их к груди.

В нашем Родильном доме применяется новая техника «медленного» кесарево сечения. Уникальный бережный способ родоразрешения «медленное» кесарево сечение в 29 роддоме! Метод «натурального» или «медленного» кесарева сечения, для пациенток с противопоказанием для естественных родов, был разработан английскими специалистами в элитных клиниках Лондона. Его суть состоит в следующем: роженица находится в сознании, как при обычном кесарево, врач делает небольшой разрез и извлекает наружу головку ребенка. В отличие от стандартного кесарева сечения, когда малыша быстро достают, не давая возможности адаптироваться к условиям окружающей среде, при «медленном» кесарево сечении ребенку дают возможность выбраться из матки наружу самостоятельно. В процесс родоразрешения активно вовлечена мама, она может смотреть, как малыш появляется на свет. Данная методика оперативного родоразрешения является безопасной для мамы и малыша, она находит все больше сторонников среди женщин за рубежом, особенно в Великобритании. Роддом при ГКБ №29 — это единственный государственный роддом в Москве, где применяют эту уникальную методику.
Беременность после кесарева сечения

Число женщин, перенесших операцию кесарева сечения и другие операции, оставляющие рубцы на матке, растет с каждым годом. Рубец на матке повышает риск осложнения беременности и родов. Поэтому ведение беременности у женщин с рубцом на матке имеет свои особенности. Это относится и к перечню обследований и к определению сроков родов.
Течение текущей беременности и роды у женщин с кесаревым сечением зависит от того, каким образом проходило восстановление организма после операции. После кесарева сечения или других операций заживление послеоперационного рубца на матке идет по-разному, на качество заживления влияет целый ряд факторов:
Состояние организма беременной накануне родов и наличие осложнений во время родов;
Длительность безводного периода;
Локализация разреза на матке и примененная техника ушивания разреза;
Качество материала для шва;
Длительность операции, объем кровопотери;
Характер течения и ведения послеоперационного периода.
Особенно распространены осложнения для первого кесарева сечения.
К неполноценному восстановлению рассеченной стенки матки чаще всего приводят тяжелый гестоз, предлежание или преждевременная отслойка нормально расположенной плаценты, ожирение, анемия, хронические инфекционные заболевания.
Особенности течения беременности после кесарева сечения
Женщин после кесарева сечения ставят на учет по беременности как можно раньше для тщательного обследования и планирования беременности.
Если вы относитесь к этой группе риска, то на первом приеме врач поставит Вас в известность о всех возможных осложнениях во время беременности и в родах.
При беременности у женщин с рубцом на матке возможны следующие осложнения:
аномальное расположение плаценты
неправильное положение плода.
частые клинические признаки угрозы прерывания беременности.
риск разрыва матки на границе рубцовой и мышечной ткани. озникает так как рубцовая ткань менее эластичная, признаками такой угрозы может быть болезненность рубца.
К признакам несостоятельности рубца на матке относятся:
Сохраняющаяся на фоне лечения угрозы прерывания беременности или периодически возникающая болезненность в области рубца, особенно при пальпации и шевелении плода;
Истончение в области рубца, которое определяется пальпаторно и с помощью УЗИ;
Факторы риска несостоятельности рубца (разрыва ткани на границе рубца и мышц).
К таким факторам относятся:
воспалительные осложнения после предыдущего кесарева сечения
аборты, выполненные в промежутке после кесарева сечения до наступления настоящей беременности, также ухудшают ее прогноз, т.к травмируется стенка матки и риск несостоятельности рубца при этом увеличивается.
Женщине после кесарева сечения следует очень внимательно следить за состоянием своего организма.
Необходимо экстренно обратиться к врачу, если есть боли внизу живота, в пояснице, по всему животу, в области рубца, боли при физической нагрузке, которые не снимаются после приема болеутоляющих средств.
В комплексе мероприятий по подготовке к предстоящей беременности важную роль имеет оценка состояния рубца на матке. Наиболее распространенным методом диагностики является гистеросальпингография. Исследование проводят не ранее, чем через 6 месяцев после операции. Но данный метод не позволяет абсолютно достоверно оценить состояние рубца.
Семейная клиника «Жемчужина» предлагает современный и достоверный метод исследования - гистероскопию.
Прогноз следующей после кесарева сечения беременности зависит от следующих факторов:
Характера течения и ведения предыдущей беременности;
Показаний к выполнению кесарева сечения;
Техники выполнения операции и качества шовного материала;
Течения и ведения послеоперационного периода.
Чтобы предотвратить формирование несостоятельного рубца важно применение рациональной контрацепции. В течение первых 6 – 8 месяцев после операции рекомендовано применение барьерных методов. При отсутствии лактации и других противопоказаний возможно применение гормональных контрацептивов. В дальнейшем, но не ранее, чем через 6 месяцев возможно введение внутриматочной системы.
Перед родами
Перед родами, ближе к прогнозируемому сроку, необходимо следить за состоянием организма еще внимательней. Схваткообразные или ноющие боли внизу живота, длительностью до суток - повод незамедлительно обратиться к врачу с предположением угрозы разрыва матки. К признакам этого состояния относятся так же: изменение сердцебиения плода, тошнота, рвота, головокружения, обморочное состояние, боли в эпигастральной области (в воображаемом треугольнике, который «рисуется», если провести линию, касающуюся нижнего края ребер и выделить область выше неё, ограниченную сверху самими ребрами).
При наличии перечисленных признаков врач чаще всего делает УЗИ диагностику состояния рубца. Поэтому для беременных после кесарева сечения женщин на сроке от 28 -37 недель назначают дополнительное ультразвуковое обследование.
Плановая госпитализация и роды
Так как риск разрыва матки при повторных родах после кесарева сечения велик, беременные женщины с рубцом на матке госпитализируются на сроке 37-38 недель.
При госпитализации надо иметь при себе выписку из амбулаторной карты о предыдущей операции, данных обследования вне беременности, характере течения данной беременности и данных обследований во время настоящей беременности. Чаще всего роды для женщин с рубцом на матке проводят повторным кесаревым сечением. При этом стараются максимально приблизить дату операции к срокам родов.
Планирование беременности после кесарева сечения
Запланированная последующая беременность может быть рекомендована через 2 – 3 месяца после отмены гормональных контрацептивов или внутриматочной спирали, но не ранее, чем через 2 года после кесарева сечения.
Кесарево сечение у коров
Показания. Кесарево сечение — одна из довольно широко применяемых абдоминальных операций. Экономически она выгодна. Насколько часто приходится проводить данную операцию, свидетельствуют следующие :данные. Так, Л. Т. Андрияш (1967) в хозяйствах обслуживаемого района провел 224 таких операции. У более чем 95% животных сохранена способность к плодоношению. По данным П. П. Герцена (1983), после кесарева сечения выздоровело 90% оперированных коров.
В клинике Ленинградского ветеринарного института за последние 15 лет было оперировано более 150 коров, из которых выздоровело 80—90% животных. Довольно низкий процент выздоровления объясняется тем, что животные поступали, как правило, после оказания родовспоможения. У некоторых коров после грубого вмешательства отмечались разрывы матки (чаще у шейки), травмы влагалища. Поступали животные спустя 2—3 суток от начала родов, и в связи с этим часто развивалась эмфизема плода.
У ветеринарных специалистов нет единого мнения о показаниях к кесареву сечению. Однако при таких видах патологии, как относительно большой плод, скручивание матки, нераскрытие шейки матки, узость родовых путей, наиболее рациональный способ оказания помощи животному — хирургическое вмешательство. А. А. Веллер, П. И. Панкрев, А. И. Федоров считают также показанием для кесарева сечения эмфизему плода и разрывы матки. Как указывает А. А. Веллер с соавт., хорошие результаты при мертвом плоде получают, если операцию проводят в ранние сроки от начала родов. При этом предупреждается возможное повреждение родовых путей при фетотомии. Кесарево сечение показано и при внематочной беременности (П. П. Герцен, 1983). Кроме перечисленных видов патологии, кесарево сечение применяют при мацерации, мумификации плода и др.
Однако операции, проводимые по поводу мацерации или мумификации плода, приходится делать в стоячем положении, так как у лежачего животного трудно выводить беременный рог в разрез. Если же оперативное вмешательство предполагается в лежачем положении, то оперативный доступ к матке осуществляется через вентролатеральный разрез (слева или справа) или через разрез вентральной брюшной стенки.
При операции через разрез брюшной стенки (как при боковом, так и при вентролатеральном доступе) обезболивание осуществляют по Б. А. Башкирову или инфильтрационную анестезию проводят по линии предстоящего разреза. Перед операцией делают подпленральную новокаиновую блокаду чревных нервов по В. В. Мосину. Дополнительно или отдельно (без проводниковой анестезии) может быть применен внутримышечно ромпун в дозе 0,4—0,8 мл/100 кг массы животного, внутривенно ромитар 1,0—1,5 мл/100 кг. Для снятия сокращений матки и более свободного последующего ее выведения из брюшной полости (если не вводили ромпун, домоседан, ромитар) делают эпидуральную сакральную анестезию. Место укола иглы — углубление между первым и вторым хвостовыми позвонками. Иглу сначала вводят перпендикулярно к коже, а затем после ее прокола продвигают вглубь под углом 45°. Если игла упирается в позвонок, то ее несколько оттягивают назад. Глубина укола иглы у крупного рогатого скота 2—4 см. При правильном положении иглы раствор свободно поступает в эпидуральное пространство при легком нажатии на поршень шприца.
Различают низкую (или заднюю) и высокую (переднюю) сакральную анестезию. При низкой вводят 15— 20 мл 1,5—2%-ного раствора новокаина (тримекаина), подогретого до температуры тела (операция в стоячем положении), при высокой—100—150 мл 1,5—2%-ного раствора анестетика. Полностью снимаются потуги и сокращения матки, наступает парез тазовых конечностей, причем частично обезболивается и брюшная стенка. При кесаревом сечении, проводимом на лежащем животном, применяют высокую сакральную анестезию в дозе 40—60 мл 1,5—2%-ного раствора новокаина (тримекаина). Для снятия сокращения матки можно ввести внутримышечно 8—10 мл ханегифа.
Техника проведения операции в лежачем положении животного (вентролатеральный разрез). Корову фиксируют в правом боковом положении на операционном столе, тюках сена или соломы, покрытых брезентом, в крайнем случае на полу коровника или другого помещения.
Операционное поле готовят по правилам, принятым в хирургии. Брюшную стенку разрезают горизонтально между подкожной брюшной (молочной) веной и коленной складкой, непосредственно спереди от молочной железы (рис. 7). Задний конец разреза отстоит от молочной железы на 10—15 см, передний — на 5—6 см. Длина разреза 25—30 см, при необходимости его увеличивают в процессе операции. Послойно рассекают кожу с подкожной клетчаткой, поверхностную фасцию, наружный листок апоневротического влагалища прямой мышцы живота, прямую мышцу (разъединяют тупым концом скальпеля по ходу мышечных волокон), внутренний листок апоневротического влагалища прямой мышцы живота. К краям разреза кожи прикрепляют стерильные клеенки.
В отдельных случаях матку не удается вывести из брюшной полости. Наблюдается это при большом или. эмфизематозном плоде, когда матка резко увеличена и почти не смещается. Тогда ее подтягивают к операционной ране, изолируют стерильной простыней или полотенцем, вскрывают (небольшой разрез), края раны помощник плотно прижимает в брюшной стенке. В матку вводят руку и последовательно находят конечности плода. По мере его извлечения постепенно удлиняют разрез матки.
В некоторых случаях (плод небольших размеров) П. И. Панкрев (1975) добивался хороших результатов при рассечении беременного рога по большой кривизне в поперечном направлении.
Послед чаще всего отделяется с плодом и полностью. При плотном соединении последа с маткой его отделяют только в окружности разреза и отсекают свисающие части. Оставленный послед выходит обычно на 2е сутки после операции. В полость матки вводят экзутер, фуразолидоновые палочки и т. д.
Разрез зашивают кетгутом двухэтажным непрерывным швом, травмированные и надорванные края иссекают. Первый шов накладывают «елочкой», а при отслоении слизистой оболочки и значительном ее набухании накладывают шов Шмидена, который погружают вторым швом по Садовскому—Плахотину (рис. 8).
Выведенную часть беременного рога после наложения швов орошают теплым раствором с антибиотиками, вправляют в брюшную полость, проверяют ее положение и сдвигают к операционной ране сальник.
Зашивание раны брюшной стенки. Многолетняя практика проведения этой операции показала, что брюшную стенку следует зашивать послойно, захватывая предыдущие слои. Внутренний листок апоневротического влагалища прямой мышцы живота зашивают непрерывным обвивным швом по Ревердену кетгутом (рис. 9). При сильном напряжении брюшной стенки (часто наблюдается при инфильтрационной анестезии) в момент наложения шва наружный листок может рваться. В этом случае накладывают узловатые швы, захватывая и наружный листок.
Учитывая ненадежность внутреннего шва, состояние и анатомическое строение внутреннего листка (весьма тонкий, создается угроза расхождения этого шва), наружный листок апоневротического влагалища прямой мышцы живота соединяют прерывистыми швами шелком № 8. Края кожной раны соединяют вертикальными петлевидными швами, обязательно захватывая подкожную клетчатку, а в отдельных местах наружный листок прямой мышцы. Марлевые валики на рану не накладывают, так как при лежании животного они часто пропитываются мочой, загрязняются фекалиями. Кожные швы Снимают на 10—12-й день после операции. Для проведения операции корову можно фиксировать и на левом боку. В этом положении брюшную стенку разрезают над правой молочной веной. Создается более свободный доступ к правому, обычно беременному рогу матки, но в разрез легко выпадают петли кишечника.
Можно делать кесарево сечение и на стоячей корове. В этом случае применяют только местное обезболивание, которое дополняют низкой сакральной анестезией.
Лапаротомию проводят в левом или правом подвздохе вертикально или в косом направлении. Вертикальный разрез начинают в нижнем углу голодной ямки, отступя на ширину ладони сзади от последнего ребра и ведут вниз до уровня нижней трети живота. Косой разрез начинают на ширину ладони от маклока и продолжают по ходу волокон внутренней косой мышцы. При вертикальном разрезе все слои брюшной стенки рассекают в том же направлении, как и кожу. При косом разрезе внутреннюю косую мышцу живота разъединяют тупым концом скальпеля по ходу волокон, а поперечную мышцу и ее апоневроз — вертикально в середине операционной раны.
Операцию на стоячей корове проводить легче, проще организовать в любых производственных условиях, удобно оперировать. Но при большом, а тем более эмфизематозном плоде, при уродствах плода, при скоплении в матке жидкости, газов, дряблости ее стенок выведение беременного рога и извлечение плода связаны с определенными трудностями. Поэтому операцию в стоячем положении следует считать показанной в свежих, а также в неотложных случаях при мацерации и мумификации плода.
Лечение. В послеоперационном периоде применяют надплевральную блокаду по В. В. Мосину, интраартерильное введение антибиотиков (в течение 10—12 дней) по Липовцеву или внутриаортальное по И. И. Воронину и симптоматическое. Большое значение имеет профилактика и лечение послеоперационного эндометрита. Для повышения тонуса матки и усиления ее сокращения применяют питуитрин (10—20 ЕД), окситоцин (40— 60 ЕД) и другие маточные средства внутримышечно или внутриартерильно с антибиотиками, делают массаж матки, назначают проводки животного. В полость матки вводят антибиотики широкого спектра действия, сульфаниламидные препараты. Экссудат, скопившийся в большом количестве в матке, откачивают. Для профилактики и лечения эндометрита в полость матки с антибиотиками вводят протеолитические ферменты (терралитин, иммозим).
Читайте также:
