Разрыв ахиллова сухожилия
Добавил пользователь Валентин П. Обновлено: 29.01.2026
Повреждение ахиллова сухожилия – одна из наиболее распространенных закрытых травм мягких тканей голени. Представляет собой полный или частичный разрыв места соединения головок трехглавой мышцы голени и перехода ее к пяточной кости.Чаще наблюдается у лиц в возрасте от 30 до 50 лет, нередко ведущих активный образ жизни или в прошлом занимавшихся спортом.
В отличие от травм большинства других сухожилий, повреждение ахиллова сухожилия практически всегда бывает полным.
К симптомам разрыва ахиллова сухожилия относятся: резкая боль, отечность, ограничение движений в стопе, пальпаторное выявление "провала" в области ахиллова сухожилия. Диагностика осуществляется в основном по результатам осмотра травматологом. Дополнительно может проводиться МРТ или УЗИ. Лечение - оперативное или чрескожное сшивание сухожилия с иммобилизацией стопы на 1 месяц.
Причины
Существует два вида травм, при которых возможен разрыв: прямая и непрямая травма.
Прямая травма. Она подразумевает под собой направленный удар по натянутой мышце, например, при занятиях спортом, в частности футболом. Возможно повреждение острым предметом или умышленное нанесение увечья. В этом случае разрыв относится к разряду открытых повреждений, все остальные – закрытые случаи (подкожные).
Непрямая травма. При неудачном падении с высоты на носок стопы или прыжке.
Помимо этого, причины разрушения или ослабления сухожилия могут таиться в наследственной предрасположенности.
Симптомы
Внешние проявления разрыва сухожилия, а оно обычно бывает резким и полным, у всех пациентов практически схожи. Они характерны резкой болью, как будто кто-то позади нанес по мышце удар тупым предметом или полоснул бритвой. При этом подвижность ноги полностью исчезает, трехглавая мышца больше не может подтягивать стопу из-за разорванного сухожилия. Появляется синюшный отек, начинающийся от места повреждения, и заканчивающийся кончиками пальцев. Наступить на ногу почти невозможно, появляется хромота, подвижность самой стопы парализована.
В некоторых случаях можно прощупать на икроножной мышце углубление, говорящее о полном разрыве сухожилия. В удачном случае, полученная травма, может представлять собой лишь растяжение, лечение которого происходит гораздо быстрее и проще.
Диагностика
Рентгенография при разрыве ахиллова сухожилия не дает практически никаких результатов. Дело в том, что ткань сухожилий не задерживает рентгеновские лучи. Однако в некоторых случаях рентген может косвенно указывать на травму этого сухожилия, к примеру, при выявлении перелома кости голени.
Для диагностики разрыва ахиллова сухожилия используется ультразвуковое исследование и/или магнитно-резонансная томография. МРТ также поможет при диагностике растяжения ахиллова сухожилия.
Лечение
Консервативный способ. Суть данного метода заключается в иммобилизации (обездвиживании) голени с помощью гипсовой лангеты при вытянутом носке стопы на 6-8 недель. Вытянутый носок позволяет подвести разорванные концы сухожилия друг к другу, обеспечивая их постепенное срастание.
Проведение консервативного лечения возможно только в первые часы после возникновения травмы. В дальнейшем сопоставить концы сухожилия будет просто невозможно.
Хирургическое лечение при разрыве ахиллова сухожилия гораздо эффективнее консервативного.
При открытом повреждении сухожилие сшивается конец в конец (если нет дефекта и разволокнения концов). Концы сухожилия соединяются и прошиваются узловым и П-образным лавсановыми швами или хромированным кетгутом. Иногда используется проволока, которая удаляется спустя 6 недель.
При наличии дефекта сухожилия первым делом производится пластическая коррекция.
При закрытых повреждениях сначала делают рассечение кожных покровов, потом оба конца сухожилия подводят друг к другу, после чего производят прошивание. Возможно проведение пластического восстановления. Для этого применяются лоскуты проксимального и дистального конца сухожилия.
После проведения хирургического лечения ногу иммобилизируют гипсовой или полимерной повязкой, которая через 3 недели меняется на «сапожок». Стопу устанавливают в положение сгибания под небольшим углом (5-10 градусов). К гипсовой повязке присоединяется каблук, что позволяет полностью нагрузить ногу. Еще через 3 недели повязку снимают вовсе.
После прекращения иммобилизации голень фиксируется эластическим бинтом, назначается лечебная гимнастика, массаж, плавание и т.д. В течение месяца после снятия гипса необходимо носить обувь с каблуком не менее 2.5 см.
© 2001-2022 Профилактическая медицина
Разрыв ахиллова сухожилия
Ахиллово сухожилие самое большое в опорно-двигательном аппарате. Оно состоит из мышечных волокон, которые проходят сзади голеностопного сустава, и плоских сухожилий — апоневрозов. Называется также пяточным сухожилием, прикрепленным к бугру пяточной кости.
При разрыве ахиллова сухожилия происходит частичное или полное нарушение целостности правого или левого сухожилия камбаловидной и икроножной мышц, которое расположено по задней стенке голеностопа и нижней трети голени. Это одна из наиболее распространенных закрытых травм мягких тканей голени, особенно у людей, которые ведут активный образ жизни или в прошлом занимались спортом. Бывают открытыми и закрытыми (подкожными), которым предшествует тендиноз.
Симптомы разрыва ахиллова сухожилия
При данном повреждении появляется острая боль, которая схожа с болевыми ощущениями при порезах или ударах. Пациенты утверждают, что слышат треск или щелчок. Поврежденная зона отекает, появляется кровоподтек, в процессе прощупывания задней поверхности голени чувствуется "провал", который располагается на 4-5 см выше того места, где ахилл прикрепляется к пяточной кости.
При разрыве ахиллова сухожилия:
- невозможно распрямить стопу;
- не получается встать на мысок больной ноги;
- человек начинает хромать.
Если повреждение застарелое, симптоматика дополняется атрофией мышц голени. Видно, уменьшение больной голени в объеме.
Диагностика разрыва ахиллова сухожилия
Данное повреждение диагностируется посредством осмотра пациента. Важным критерием оценки будет угол, который принимает расслабленная стопа при сгибании в колене до 90 градусов по сравнению со здоровой ногой. При отсутствии травмы он равен 15-25 градусам и на обеих конечностях одинаковый.
Нередко дефект обнаруживается при пальпации. Для постановки точного диагноза проводятся тесты с нагрузкой:
- игольчатый тест;
- способ сжатия голени;
- тест сгибания колена;
- применение сфигмоманометра.
Все тесты врач не проводит, достаточно выполнить один из них. Инструментальные методы необходимы при слабо выраженной клинической картине, застарелых травмах, подозрении на повреждение соседних мягких тканей. Диагностические тесты и клинический осмотр помогают поставить точный диагноз в 70 % случаев.
Также врач может назначить ультразвуковую диагностику (сонографию) и МРТ. УЗИ – это точный, быстрый, малоинвазивный и доступный диагностический метод, который позволяет выявить разрыв ахиллова сухожилия.
Лечение разрывов ахиллова сухожилия
Для устранения травмы связок используют хирургические и консервативные методики. Способ лечения зависит от тяжести повреждения, наличия сопутствующих патологий и дегенеративных процессов, из-за которых могут повторно разорваться волокна сухожилия.
При безоперационной методике лечения разрывов показано полное ограничение физической нагрузки на поврежденную ногу. С этой целью врач накладывает иммобилизационную повязку, которую нужно носить 6-8 недель. Так разорванные концы волокон будут постепенно сближаться и срастаться. Более комфортным приспособлением для иммобилизации ноги является ортез или пластиковый гипс.
При нетяжелых разрывах и отсутствии осложнений конечность фиксируется частично, а к повязке приделывается небольшой каблук для возможности опоры на поврежденную ногу.
Несмотря на то что качественное консервативное лечение показывает хорошие результаты, оно подразумевает более длительную реабилитацию и восстановление подвижности голеностопа. Вследствие этого наиболее эффективным считается оперативное лечение, которое проводится в клинике в отделении травматологии и ортопедии.
При свежих разрывах ахиллова сухожилия, когда травме не более 2 недель, сухожилие могут сшить техникой закрытого чрескожного шва, после чего накладывают на 1 месяц гипс. Когда срок истекает, швы снимают, затем снова накладывают гипс еще на 1 месяц. После снятия гипса нужно делать упражнения по растяжению мышц.
Если повреждение устаревшее и есть сопутствующие патологии (тенденоз, тендинит), повреждение ушивается открытым методом. Чтобы достигнуть оптимальных результатов выполняется пластика сухожилия. Если разрыв ахиллова сухожилия случился у человека, который занимается интенсивными физическими нагрузками на ноги, возможно укрепить ахилл полоской собственной фасции бедра.
Оперативные методы лечения помогают сократить количество повторных разрывов, быстрее восстанавливают силу и выносливость стопы.
Осложнения разрыва ахиллова сухожилия
Сама частая опасность – это увеличение риска повторного разрыва и сращение с удлинением, которое приводит к слабости подошвенного толчка. Грамотная и своевременная консервативная терапия поможет избежать негативных последствий.
Из-за обездвиживания конечности в течение длительного срока есть риск возникновения тромбов в кровеносных сосудах, которые могут оторваться, после чего попасть в легкие, что вызовет эмболию.
К осложнениям оперативного вмешательства относится риск присоединения инфекции, который обусловлен скудным кровоснабжением в зоне операции. Чем меньше доступ и травматизация тканей, тем меньше риск.
Разрыв ахиллова сухожилия: какой метод лечения выбрать?
Современная популяризация спорта и активного долголетия, кроме очевидных положительных моментов, способствует увеличению числа случаев разрывов ахиллова сухожилия. В группе риска – люди 35-55 лет, которые ведут активный образ жизни, но не имеют времени для построения правильного тренировочного процесса, необходимой периодичности тренировок, и часто пренебрегают разминкой.
Причины разрыва ахиллова сухожилия
Во время тренировки увеличение мышечной силы икроножной мышцы происходит быстрее, чем адаптационная перестройка ахиллова сухожилия под новый уровень нагрузки. Таким образом при резком старте, прыжке или нескоординированном движении происходит разрыв самого крупного сухожильного органа.
Игровые виды спорта по выходным – лидеры по уровню травматизма и не только в данной области. Провоцирует спонтанный разрыв ахиллова сухожилия и такие факторы, как: наличие статических деформаций стоп (плоскостопия, полой стопы), хроническая микротравматизация, введение глюкокортикостеройдных гормонов и применение антибиотиков фторхинолонового ряда.
Симптомы разрыва ахиллова сухожилия
Для разрыва ахиллова сухожилия характерно «чувство удара» по задней поверхности голени, невозможность встать на носочки, позже появляется отек и гематома.
Как лечить разрыв ахиллова сухожилия в первые часы после травмы
Оптимальная первая помощь в данной ситуации: холод, покой, разгрузка травмированной конечности, эластичное бинтование, возвышенное положение, прием обезболивающих препаратов. Нельзя применять мази с разогревающим эффектом или содержащие гепарин. Они увеличат отек, гематому и, как следствие, приведут к усилению болевого синдрома.
Разрыв ахиллова сухожилия: лечение консервативной терапией
При консервативном лечении (без операции) выполняется иммобилизация травмированной конечности с целью удержания стопы в положении максимального подошвенного сгибания (эквинус) сроком на 8 недель и сгибания в коленном суставе на первые 3-4 недели. Именно такое положение снижает тягу икроножный мышцы и позволяет сблизить концы разорванного сухожилия. Иммобилизация на 12 недель нецелесообразна и ведет к образованию стойкой контрактуры голеностопного сустава, существенному удлинению сроков лечения.
Иммобилизация может быть выполнена классическим гипсом, полимерным бинтом на основе эпоксидной смолы («пластиковый гипс») и термопластика (Турбокаст, Ориф и аналоги). Разница между этими материалами обусловлена весом повязки и ощущениями, которые пациент испытывает в процессе лечения (хотя эффект плацебо есть и у перевязочного материала). При выборе иммобилизации важно учитывать, что использование костылей увеличивает нагрузку на поясничный отдел позвоночника, особенно у пациентов с патологией в данном отделе. Техника выполнения повязки имеет даже большее значение, чем выбранный материал.
Основной недостаток консервативного лечения – это большая вероятность ререптуры (вероятность повторного разрыва при консервативном лечении составляет 17.7% против 2% при оперативном), удлинение сроков лечения и снижение силы икроножной мышцы из-за элонгации сухожилия (удлинения в процессе сращивания).
Консервативное лечение показано для пациентов с невысокими двигательными запросами, наличием общих противопоказаний к оперативному лечению и осознанным желанием пациента воздержаться от операции. При таком выборе лечения от врача и пациента требуется больше времени и усилий на этапе восстановления.
При разрыве ахиллова сухожилия в пожилом возрасте, когда пациент не может ходить на костылях, показано симптоматическое лечение, ранняя активизация, обучение ходьбе с дополнительной опорой, формирование нового стереотипа походки.
Преимущества оперативного лечения разрыва ахиллова сухожилия
В результате сравнительных исследований оперативного и консервативного лечения было выявлено снижение силы трехглавой мышцы голени: при консервативном лечении на 38 % (при оперативном на 12%), снижение выносливости на 36% (при оперативном на 9 %). Это связано с уменьшением натяжения волокон трехглавой мышцы голени.
Целью оперативного лечения при разрыве ахиллова сухожилия является восстановление физиологического натяжения трехглавой мышцы с минимальной хирургической агрессией. По сути, необходимо сохранить расстояние между местом крепления ахиллова сухожилия к пяточной кости и местом перехода икроножной мышцы в сухожильную часть на 6 недель. За этот период паратенон (оболочка ахиллова сухожилия) синтезирует новое ахиллово сухожилие. На этапе реабилитации правильное увеличение нагрузки позволяет коллагеновым волокнам восстановить сложную внутреннюю архитектуру, разумеется, не забывая об остальном опорно-двигательном аппарате.
Оперативное лечение разрыва ахиллова сухожилия в Медицинском центре «XXI Век»
В Медицинском центре «XXI Век» широко используется малоинвазивный шов ахиллова сухожилия через разрез кожи длинною около 2 см и 6 проколов кожи. Операция выполняется под проводниковой анестезией (блок седалищного нерва анестетиком длительного действия Наропином) и медикаментозным сном. Данный вид анестезии максимально комфортен и безопасен для пациента, исключает боль в раннем послеоперационном периоде, позволяет хорошо расслабить икроножную мышцу, что особенно важно при «несвежих» разрывах. В зависимости от медицинских показаний и желания пациента возможно выполнение операции под местной анестезией или другими видами анестезиологического пособия.
В большинстве случаев через 2 часа после операции пациент может покинуть клинику. Предоперационная подготовка – стандартная, как и для всех оперативных вмешательств.
Послеоперационный период включает перевязки, снятие швов на 12-14 сутки, симптоматическое лечение, направленное на снижение боли, отека, профилактику возможных осложнений.
После операции выполняется классическая гипсовая иммобилизация, которую после снятия швов на 14 сутки можно поменять на полимерную. Коленный сустав не фиксируется.
С 4 недели используется шарнирный брейс, позволяющий за 2 недели вывести стопу в положение сгибания. Через 6 недель после операции разрешается дозированная нагрузка на конечность.
В раннем реабилитационном периоде используется механотерапия на аппарате артромот, нейромиостимуляция, УВТ. Через 8 недель основным методом является физическая терапия (ЛФК, кинезиотерапия).
При достижении полного объема движений от костылей можно отказаться. Далее реабилитационная программа зависит от собственных двигательных запросов и спортивных целей пациента.
Средний срок возврата к игровым видам спорта составляет 6-8 месяцев, но для каждого это будет индивидуальное решение на основе объективного тестирования врачом по физической реабилитации.
Повреждение ахиллового сухожилия
Разрыв ахиллова сухожилия.
Ахиллово сухожилие – это самое большое сухожилие человека. Оно образуется в результате слияния сухожилий икроножной и камбаловидной мышц, и крепится к бугру пяточной кости.
Когда мышцы сокращаются, они тянут ахиллово сухожилие, и в результате этого происходит подошвенное сгибание в голеностопном суставе – т.е. мы можем встать на носок стопы или подпрыгнуть, оттолкнувшись стопами.
Между поверхностью пяточной кости и сухожилием имеется слизистая сумка, которая снижает трение между костью и сухожилием. Кроме того, само сухожилие расположено в специальном канале, внутри которого также есть немного жидкости, уменьшающей трение.
- при прямом ударе по натянутому ахиллову сухожилию. Чаще такой механизм травмы возникает при занятиях спортом, например, при игре в футбол;
- при непрямой травме: в результате резкого сокращения мышц голени при разогнутой ноге, примеры:
- при попытке подпрыгнуть в баскетболе или в волейболе;
- при неожиданном резком тыльном сгибании стопы – например, при подскакивании со ступеньки лестницы;
- при падении с высоты на ногу с вытянутым носком.
- Открытый разрыв - при ранении острым предметом (например, ножом или косой).
1. Дегенеративная теория
По большей части сухожилие состоит из особого белка – коллагена, который практически не растягивается. Этот белок образует волокна сухожилия. В некоторых случаях, в том числе и ввиду наследственных причин, коллаген становится менее прочным (происходят дегенеративные изменения) и может произойти разрыв.
Иногда коллаген становится настолько слабым, что разрыв может произойти вообще без какой-либо травмы – в таком случае говорят о спонтанном разрыве.
Способствовать дегенерации могут такие лекарственные препараты, как кортикостероиды (дипроспан, гидрокортизон) и антибиотики фторхинолонового ряда (ципрофлоксацин). Важно отметить, что кортикостероиды увеличивают риск разрыва сухожилия не только при местном введении (например, при уколах для лечения тенопатий, воспаления слизистых сумок и др.), но и при пероральном (в виде таблеток) или системном (внутривенном, внутримышечном) введении при лечении различных заболеваний.
Еще одна причина дегенерации – хроническое воспаление сухожилия, так называемые тенопатии, тендиниты и пр.
2. Механическая теория.
Разрыв может происходить и без дегенеративных изменений. В основе этой теории лежит мнение, что любое здоровое сухожилие может разорваться, если к нему будет приложена сила, превышающая его прочность.
В частности, разрыв может произойти при некоординированной работе трехглавой мышцы голени (например, когда наружная головка икроножной мышцы начинает тянуть сухожилие, а внутренняя запаздывает на доли секунды). Такое возможно в том случае, если человек начинает заниматься спортом после длительного перерыва или если дает слишком большую нагрузку без разминки.
Поэтому разрыв часто возникает у так называемых «спортсменов выходного дня» 30-50 летнего возраста, которые занимаются спортом нерегулярно, от случая к случаю, пренебрегают разминкой и переоценивают свои физические возможности.
Кроме того, к дегенерации могут привести и микротравмы, когда в результате многократных растяжений происходят микроразрывы сухожилия, и оно становится слабее.
3. Гипертермическая теория.
Сухожилие не является абсолютно нерастяжимой структурой, ему свойственна эластичность (за счет особого белка эластана). По крайней мере, около 10% энергии, возникающей при эластичном удлинении сухожилия, трансформируется в тепловую энергию.
Например, после бега трусцой в течение 7 минут сухожилие может нагреваться до 45 градусов по Цельсию, при этом может происходить разрушение клеток сухожилия – теноцитов. Таким образом, гипертермия, возникающая при движении, также может вносить вклад в дегенеративные процессы. Хорошее кровоснабжение позволяет охлаждать сухожилие, и если кровоснабжение снижено, то сухожилие перегревается.
Ученые считают, что 30-50 летний возраст находится в зоне риска разрыва ахиллова сухожилия еще и потому, что с возрастом в сухожилии накапливаются дегенеративные изменения, а возраст все еще предрасполагает к тому, чтобы человек считал себя абсолютно здоровым в спортивном плане, что может привести к переоценке своих возможностей и травме.
Обычно при разрыве человек чувствует внезапную боль, как будто кто-то ударил сзади по ноге палкой. Иногда в момент разрыва человек может услышать звук самого разрыва, похожий на сухой треск или хруст.
После этого резко снижается сила трехглавой мышцы голени – ведь икроножная и камбаловидные мышцы теперь не связаны с пяткой посредством ахиллова сухожилия и не могут разгибать стопу. После этого возникает отек и может появиться синяк, который за несколько дней постепенно увеличивается в размере и может спускаться вниз, до кончиков пальцев.
Если человек не полный, то по ходу ахиллова сухожилия в месте его разрыва можно увидеть или прощупать западение, ямку.
Как правило, после разрыва ахиллова сухожилия человек не может разогнуть стопу. Походка нарушается, появляется сильная хромота, а иногда из-за боли человек вообще не может наступить на ногу.
В чем минусы консервативного лечения?
Вместе с разрывом сухожилия происходит разрыв кровеносных сосудов, и в месте разрыва скапливается кровь (гематома), которая мешает сближению концов разорванного сухожилия.
В результате сухожилие срастается с удлинением, и его сила значительно снижается. Кроме того, за счет этой гематомы сухожилие срастается рубцом, а не сухожильной тканью. В результате оно становится менее крепким и высок риск того, что в последующем произойдет повторный разрыв.
Крупные научные исследования показывают, что риск повторного разрыва после консервативного лечения в три раза больше, чем после оперативного лечения (хирургического сшивания разорванного сухожилия).
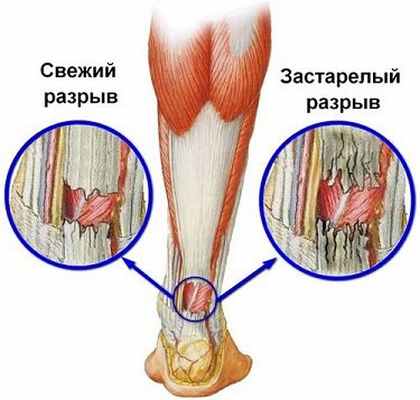
Если разрыв сухожилия произошёл на фоне дегенеративных изменений в самом сухожилии, концы сухожилия разволокнены, похожи на растрепанную мочалку. При консервативном лечении такие когцы никак не могут срастись крепко.
Консервативное лечение возможно в том случае, если его начать в течение нескольких часов после разрыва (пока концы сухожилия еще можно сопоставить), если пациент не имеет функциональных запросов, не собирается не только заниматься спортом, но и вести сколь-нибудь активный образ жизни (например, пожилые люди, которые передвигаются только по квартире), а также, если эта первая травма ахиллова сухожилия.
В остальных случаях мы считаем более оправданной операцию, которая позволяет точно и крепко сшить разорванное сухожилие (или же выполнить пластику, если шов невозможен), получить более надежный и быстрый результат.
Разрыв ахиллова сухожилия
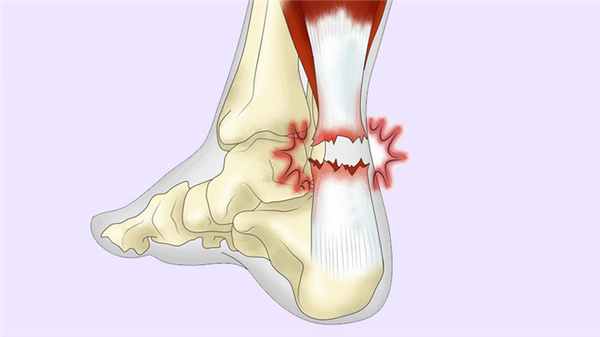
Разрыв ахиллова сухожилия - это разрыв сухожильных волокон, вызывающий боль и потерю функции. Разрыв сухожилия лечится оперативно.
Разрыв ахиллова сухожилия часто встречается у начинающих спортсменов, пытающихся слишком усердно играть / тренироваться, и менее распространен у хорошо подготовленных профессиональных спортсменов. Травма чаще встречается у мужчин, чем у женщин, и частота разрыва увеличивается с возрастом 30 лет.
Признаки и симптомы
При разрыве ахиллова сухожилия может быть слышен щелкающий звук. Человек может чувствовать, что его ударили по задней части голени. Это сопровождается внезапным появлением острой боли в сухожилие и потерей силы и функции. Если произошел полный разрыв, может оказаться невозможным оторвать пятку от земли или действовать пальцами ног. Часто степень испытываемой боли или ее отсутствие могут быть обратно пропорциональны степени повреждения, то есть частичный разрыв может быть более болезненным, чем полный разрыв.
Причины
Ахиллово сухожилие - это мощный пучок волокнистой соединительной ткани, которая прикрепляет икроножную мышцу к пяточной кости. Когда мышца сокращается, сухожилие тянет пятку, вызывая движение ноги.
Разрыв ахиллова сухожилия происходит если нагрузка, приложенная к нему, больше, чем способность сухожилия выдерживать эту нагрузку. Обычно это происходит в результате внезапного, быстрого движения, когда происходит сильное растяжение сухожилия или сокращения мышц, например, прыжки, бег на короткие дистанции или отталкивание. Чаще всего это происходит в спорте, который требует много резких стартов и остановок (ускорение-замедление), таких как теннис, баскетбол.
Ахиллово сухожилие в среднем 15 см в длину. Большинство разрывов происходит на 3-6 см выше, где сухожилие прикрепляется к пяточной кости. Это самая узкая часть ахиллова сухожилия.
Разрыв ахиллова сухожилия наиболее распространен, когда мышцы и сухожилия не были должным образом растянуты и разогреты до тренировки или когда мышцы устали. У ахиллова сухожилия плохое кровоснабжение, что делает его восприимчивым к травмам и медленно заживает после травм. Во время упражнений количество крови, которая может попасть в сухожилие, уменьшается, что еще больше увеличивает риск разрыва.
Большинство экспертов сходятся во мнении, что нет никаких предупреждающих признаков надвигающегося разрыва. Однако частые эпизоды ахиллова сухожилия (воспаление сухожилий) могут ослабить сухожилие и сделать его более подверженным разрыву.
Другие факторы, которые могут увеличить риск разрыва ахиллова сухожилия, включают в себя:
- Быть среднего возраста и мужчиной
- Плотные икроножные мышцы и / или ахиллово сухожилие
- Изменение беговой поверхности, например: с травы на бетон
- Неправильная или плохая обувь
- Смена обуви, например: с каблука на плоскую обувь.
Считается, что некоторые медицинские состояния, такие как подагра, туберкулез и системная красная волчанка, могут увеличить риск разрыва ахиллова сухожилия.
Диагностика
Если есть подозрение на разрыв ахиллова сухожилия, важно немедленно обратиться к врачу, чтобы поставить точный диагноз и рекомендовать соответствующее лечение. До консультации с врачом важно, чтобы нога свисала, а пальцы ног были направлены к земле. Это предотвращает растяжение концов разорванного сухожилия.
Врач осмотрит всю историю болезни, включая все предыдущие травмы ахиллова сухожилия и какие действия предпринимались в то время, когда произошла настоящая травма.
Врач также проведет медицинский осмотр и проверит наличие отеков, чувствительности и диапазона движений в голени и стопе. Заметный разрыв может ощущаться в сухожилии на месте полного разрыва. Это наиболее очевидно сразу после того, как произошел разрыв, и отек в конечном итоге затруднит ощущение этого разрыва.
Одним из тестов, обычно используемых для подтверждения разрыва ахиллова сухожилия, является тест Томсона. Для этого теста пациент ложится на диагностический стол лицом вниз. Доктор затем сжимает икроножные мышцы; действие, которое обычно заставляет вытягивать стопу как балерина (подошвенное сгибание). Когда произошел частичный разрыв, способность ноги указывать может быть снижена. Когда произошел полный разрыв, стопа может вообще не реагировать.
Ультразвуковое сканирование и МРТ (магнитно-резонансная томография) ахиллова сухожилия также могут быть рекомендованы для определения степени разрыва.
Лечение
После подтверждения диагноза разрыва ахиллова сухожилия рекомендуется направление к специалисту-ортопеду для лечения.
Лечение может быть нехирургическим (консервативным) или хирургическим. Такие факторы, как место и степень разрыва, время, прошедшее с момента разрыва, и предпочтения специалиста и пациента будут учитываться при принятии решения о том, какое лечение будет предпринято. В некоторых случаях разрыва, который плохо реагирует на нехирургическое лечение, может потребоваться операция на более позднем этапе.
Многие исследования были проведены в отношении эффективности каждого лечения. Хирургическое лечение в прошлом было наиболее предпочтительной формой лечения разрыва ахиллова сухожилия и наиболее часто использовалось в случаях полного разрыва. Недавние исследования, однако, показывают, что хирургическое лечение не обязательно приводит к более эффективному результату, чем нехирургическое лечение.
Оба вида лечения имеют свои преимущества и недостатки. Например, вероятность повторного разрыва может быть ниже при хирургическом лечении, в то время как нехирургическое лечение позволяет избежать рисков, связанных с хирургическим вмешательством, которые включают инфекцию раны, повреждение нерва и риски, связанные с использованием общего анестетика. Поэтому важно обсудить преимущества и недостатки каждого варианта лечения со специалистом и получить четкое объяснение того, почему было рекомендовано конкретное лечение.
Восстановление
Пока используется иммобилизация, важно не наступать на ногу и держать ее в возвышенном положении во время отдыха. Это поможет уменьшить отек и способствовать заживлению. Нужно использовать костыли или трость.
После снятия иммобилизации начинается индивидуальный план реабилитации, включающий физиотерапию и специальные упражнения. Целью реабилитации является восстановление силы ахиллова сухожилия и икроножных мышц и объема движений голеностопного сустава. Можно порекомендовать избегать плоских туфель и / или поднимать каблук в обуви. Это помогает уменьшить нагрузку на ахиллово сухожилие.
Может пройти от шести месяцев до года, чтобы ахиллово сухожилие вернулось к полной силе. В течение этого времени очень важно следовать инструкциям специалиста и физиотерапевта, чтобы предотвратить дальнейшее повреждение ахиллова сухожилия.
Недавние исследования показывают, что более ранняя и более интенсивная реабилитация после операции приводит к большей удовлетворенности пациентов и улучшению физической функции без увеличения риска повторного разрыва.
Профилактика
Следующее может значительно снизить риск разрыва ахиллова сухожилия:
Читайте также:
