Развитие поджелудочной железы. Аденомы поджелудочной железы.
Добавил пользователь Дмитрий К. Обновлено: 20.01.2026
Лучевая диагностика серозной цистаденомы поджелудочной железы
а) Терминология:
1. Сокращения:
• Серозная цистаденома (serous cystadenoma - SCA)
2. Синонимы:
• Серозная кистозная опухоль поджелудочной железы, богатая гликогеном цистаденома, микрокистозная аденома поджелудочной железы
3. Определения:
• Доброкачественное эпителиальное новообразование, развивающееся из центроацинарных клеток экзокринного компонента поджелудочной железы и состоящее из мелких кист с богатым белком содержимым, разделенных фиброваскулярными соединительнотканными перегородками
б) Визуализация:
1. Общая характеристика:
• Основные диагностические признаки:
о Солитарное губкоподобное или типа пчелиных сот образование с центральным рубцом, от которого расходятся отростки
• Локализация:
о Обычно в теле и хвосте, 30% в головке железы
• Размеры:
о Размеры вариабельны, в среднем 4,9 см
о Гигантская серозная цистаденома (> 10 см) встречается редко
• Морфология:
о Дольчатое, четко отграниченное кистозное образование
о Подклассификация ВОЗ выделяет два морфологических типа:
- Серозные микрокистозные аденомы: типа пчелиных сот (20—40% случаев) или поликистозные
- Серозная олигокистозная аденома/макрокистозный вариант (2 см)
2. УЗИ при серозной цистаденоме поджелудочной железы:
• УЗИ в черно-белом режиме:
о Четко отграниченное дольчатое гетерогенное образование, создающее эффект заднего акустического усиления
о Как правило → картина солидного эхогенного образования, обусловленная наложением сигналов от мелких кист:
- Слабо эхогенное выглядящее солидным образование (множественное наложение сигналов многочисленных мелких кист)
- Мультикистозное образование, имеющее перегородки и выглядящий солидным компонент:
Анэхогенные кистозные зоны, обычно локализующиеся на периферии
Эхогенная зона в центре = центральный рубец (имеется в 30% случаев); ± кальциноз
- Макрокистозный вариант: анэхогенная киста ± несколько перегородок
о Расширение общего желчного протока и протока поджелудочной железы не характерно
• Цветовая допплерография:
о Повышенная васкуляризация септ
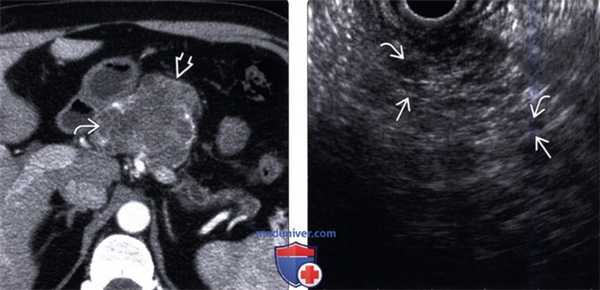
(Левый) При КТ с контрастным усилением на аксиальной томограмме определяется четко отграниченное дольчатое образование поджелудочной железы, содержащее скопления мелких кист, что создает характерную для серозной цистаденомы картину пчелиных сот.
(Правый) У этого же пациента при эндоскопическом ультразвуковом исследовании визуализируется преимущественно эхогенное объемное образование; такая картина обусловлена наложением многочисленных акустических сигналов от бессчетного количества мелких кист и разделяющей их фиброзной стромы. После хирургической резекции подтвержден диагноз серозной цистаденомы поджелудочной железы.
3. КТ при серозной цистаденоме поджелудочной железы:
• Микрокистозная форма: классическая картина пчелиных сот:
о Тонкая стенка с контрастными септами, ограничивающими мелкие кисты:
- Скопление > 6 кист; каждая обычно - Соединяясь, септы могут формировать характерный центральный звездчатый рубец ± кальциноз
- При мелких размерах кистозных полостей и преобладании контрастных перегородок может симулировать солидное образование
о Поликистозный тип: множественные кисты • Макрокистозная серозная цистаденома: обычно однокамерная:
о Одна/несколько полостей; тонкая неконтрастная стенка
5. Другие методы исследования:
• Эндоскопическое УЗИ:
о Более высокое пространственное разрешение, чем при традиционном УЗИ брюшной полости, благодаря чему часто позволяет диагностировать микрокистозные формы опухоли:
- Четко отграниченное образование типа пчелиных сот с центральным звездчатым рубцом (микрокистозный тип)
- Слабо развитая стенка кисты
- Тонкая внутренняя перегородка; при допплерографии выявляется развитая сосудистая сеть
о Может использоваться как метод контроля при выполнении тонкоигольной аспирации содержимого кисты в диагностически неясных случаях, например, при макрокистозном варианте кисты:
- Низкая вязкость, низкие уровни амилазы и ракового эмбрионального антигена (
6. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о МРТ или КТ с контрастным усилением
о Эндоскопическое УЗИ: обеспечивает более высокую детализацию морфологического строения новообразования, может использоваться как метод контроля при аспирации кисты/биопсии:
- Инвазивная методика
- Предположительный диагноз основывается на характерной картине микрокистозного образования
- В случае неспецифической картины при эндоскопическом УЗИ выполняется тонкоигольная аспирация под контролем эндоскопического УЗИ
• Рекомендации по методике проведения исследования
о У пациентов худощавого телосложения с помощью высокочастотного датчика при стандартном УЗИ брюшной полости удается выявить мелкие кисты в ткани опухоли
о Тщательное исследование на предмет плохо различимых кальцинатов поджелудочной железы
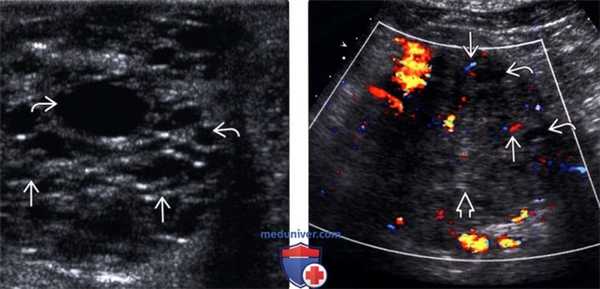
(Левый) При интраоперационном УЗИ образования поджелудочной железы на поперечном УЗ срезе определяются многочисленные мелкие кисты, разделенные линейными перегородками.
(Правый) При цветовой ультразвуковой допплерографии образования поджелудочной железы определяются центральная эхогенная зона и лежащие на периферии мелкие кисты; в разделяющих их перегородках регистрируется кровоток.
в) Дифференциальная диагностика серозной цистаденомы поджелудочной железы:
1. Псевдокиста поджелудочной железы:
• Наиболее часто встречающееся кистозное образование поджелудочной железы
• Скопление секрета поджелудочной железы, окруженное фиброзной капсулой
• Определяется четко отграниченная капсула, в отличие от не визуализирующейся стенки серозной цистаденомы
• Обычно однокамерная; перегородки, солидный компонент или центральный кальциноз отсутствуют
• Панкреатит- в настоящий момент или в прошлом
2. Муцинозная цистаденома поджелудочной железы:
• Многокамерное кистозное образование с эхогенными внутренними перегородками
• По результатам лучевых исследований может быть неотличима от макрокистозной серозной цистаденомы
• Чаще всего локализуется в хвосте поджелудочной железы
• Более толстая стенка с кальцинатами, для которых характерно периферическое положение
• Внутренний солидный компонент указывает на злокачественную опухоль
3. Внутрипротоковая сосочковая муцинозная опухоль:
• Низкозлокачественная опухоль, развивающаяся из главного протока поджелудочной железы или его боковой ветви
• Опухоль боковой ветви протока поджелудочной железы из-за расширения мелких ветвей протока напоминает серозную микрокистозную аденому
о Скопление мелких кист по типу виноградной грозди
о Сообщается с главным протоком поджелудочной железы
о Может быть множественной
• Может наблюдаться расширение протока поджелудочной железы
4. Кистозная нейроэндокринная опухоль:
• Солидное образование, не сопровождающееся расширением протоков поджелудочной железы
• Может содержать кистозные компоненты, содержащие геморрагический детрит и возникающие вследствие дегенерации или центрального некроза
• При серозной цистаденоме кровоизлияния наблюдаются редко
5. Карцинома протока поджелудочной железы:
• По сравнению с серозной цистаденомой встречается чаще
• Изредка наблюдается некроз или из-за развития фиброза формируется картина кистозной опухоли
• Отсутствие кальциноза
• Наблюдается расширение протока поджелудочной железы и/или общего желчного протока; окружение опухолью сосудов ± регионарные/отдаленные метастазы
6. Солидная псевдопапиллярная опухоль:
• Редкая опухоль, содержащая солидный и кистозный компоненты, с толстой капсулой и зонами некроза и кровоизлияния
• При серозной цистаденоме кровоизлияния в ткань опухоли наблюдаются редко
• Обычно развивается у молодых женщин
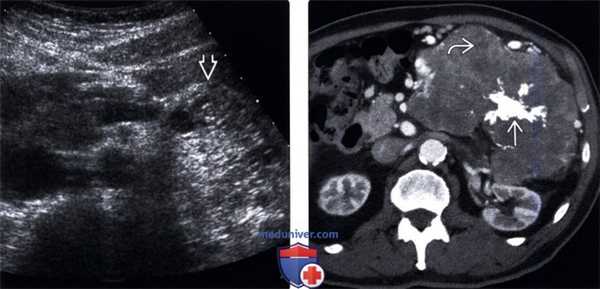
(Левый) На поперечном УЗ срезе брюшной полости в хвосте поджелудочной железы определяется гетерогенное гиперэхогенное образование с нечеткими контурами, являющееся источником интенсивных отраженных накладывающихся друг на друга акустических сигналов от множества мелких трудноразличимых кист.
(Правый) При КТ с контрастным усилением на аксиальной томограмме в теле и хвосте поджелудочной железы визуализируется крупная дольчатая серозная цистаденома с низким коэффициентом ослабления, состоящая из мелких кистозных пространств и содержащая плотный звездчатой формы кальцинат центрального рубца.
г) Патология:
1. Общая характеристика:
• Сопутствующая патология:
о Болезнь Гиппеля-Линдау: могут развиваться множественные серозные цистаденомы
• Как правило, не озлокачествляются
2. Макроскопические и хирургические особенности:
• Четко отграниченное округлое/овоидное кистозное образование с бугристой из-за выбухающих кист поверхностью
• Макроскопически на срезе:
о Губчатая структура, обусловленная наличием множества мелких кист (1-20 мм)
о Жидкость в кистах обычно прозрачная без слизистых сгустков:
- Редко-геморрагическое содержимое
о Расходящиеся от центрального рубца тонкие перегородки ± дистрофический кальциноз
3. Микроскопия:
• Кисты выстланы мелкими кубическими эпителиальными клетками с прозрачной цитоплазмой и минимальным количеством муцина:
о Богаты гликогеном; не отмечается ни клеточной атипии, ни фигур митоза
• Положительное окрашивание на эпителиальный мембранный антиген и высоко- и низкомолекулярный цитокератины
• Фиброваскулярные перегородки
• Прилегающая ткань поджелудочной железы: не изменена или очаговая атрофия
д) Клинические особенности:
1. Проявления серозной цистаденомы поджелудочной железы:
• Наиболее частые жалобы/симптомы:
о Обычно не вызывает жалоб или сопровождается неопределенными болями в животе
о Может сопровождаться тошнотой, рвотой, потерей веса, появлением пальпируемого образования, желтухой
о Другие жалобы/симптомы со стороны соседних органов (желудок, кишечник), связанные с наличием объемного образования
2. Демография:
• Возраст:
о Пациенты средней и пожилой возрастных групп (чаще всего)
о Средний возраст 61,5 лет
• Пол:
о М:Ж= 1:4
3. Эпидемиология:
о Кистозные новообразования поджелудочной железы встречаются редко
о Составляет 20% всех кистозных новообразований поджелудочной железы; лишь 1% от всех новообразований поджелудочной железы
4. Течение и прогноз:
• Клиническое течение-доброкачественное медленно растущее новообразование:
о Остаются стационарными в течение многих лет, рост очень медленный (около 0,12 см/год), осложнения отсутствуют
• В редких случаях опухоль становится агрессивной и вызывает развитие симптоматики (обычно крупные новообразования, локализующиеся в головке поджелудочной железы):
о Опухоли >4 см растут быстрее (около 2 см/год)
о Потенциальные осложнения: обструкция общего желчного протока или хронический обструктивный панкреатит, обструкция кишки; инвазия в окружающие структуры или сосуды
о Отдаленные метастазы или метастазы в регионарных лимфоузлах наблюдаются очень редко
• Прогноз:
о Прекрасный: традиционно считается, что опухоль не обладает потенциалом козлокачествлению
о Однако изредка встречаются местно-агрессивные или злокачественные подтипы опухоли (0,8%)
о В случаях агрессивного поведения опухоли или развития симптоматики после полного иссечения хирургическим путем при отсутствии опухолевых клеток в краях макропрепарата прогноз хороший
о После неполной резекции может рецидивировать
5. Лечение серозной цистаденомы поджелудочной железы:
• При бессимптомном течении, небольших размерах опухоли и уверенности в диагнозе возможна консервативная тактика лечения:
о Контроль каждые 6-12 месяцев, пока в течение двух лет новообразование не будет оставаться стабильным
• При развитии симптоматики и больших размерах опухоли → полное хирургическое иссечение:
о При отсутствии опухолевых клеток в краях макропрепарата выполнения контрольных лучевых исследований не требуется
е) Диагностическая памятка:
1. Следует учесть:
• Необходимо дифференцировать от других кистозных новообразований поджелудочной железы, таких, как псевдокисты или кистозные опухоли, способных малигнизироваться
2. Советы по интерпретации изображений:
• Четко отграниченное дольчатое кистозное новообразование, состоящее из многочисленных мелких кист (1-20 мм), разделенных тонкими богато васкуляризованными перегородками
ж) Список использованной литературы:
1. But DY et al: То fine needle aspiration or not? An endosonographer's approach to pancreatic cystic lesions. Endosc Ultrasound. 3(2):82-90, 2014
2. Dewhurst CE et al: Cystic tumors of the pancreas: imaging and management. Radiol Clin North Am. 50(3):467-86, 2012
3. Kucera JN et al: Cystic lesions of the pancreas: radiologic-endosonographic correlation. Radiographics. 32(7):E283-301,2012
4. Choi JY et al: Typical and atypical manifestations of serous cystadenoma of the pancreas: imaging findings with pathologic correlation. AJR Am J Roentgenol. 193(1):136-42, 2009
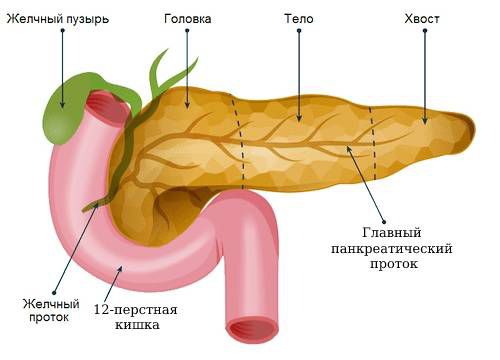
Аденома поджелудочной железы
Согласно медицинской статистике доброкачественные опухоли поджелудочной железы развиваются не чаще, чем в 0,001 – 0,003% случаев и, как правило, это аденоматозные узлы, образующиеся из эпителиального слоя головки, тела или хвоста самого органа. Данному заболеванию одинаково подвержены женщины и мужчины, наиболее часто аденома диагностируется у лиц зрелого и пожилого возраста.
Особенности и причины возникновения
Доброкачественная аденома в зависимости от структуры строения и локализации, подразделяется на два основных типа: ацинарную и протоковую. В первом случае опухоль имеет схожее строение с концевыми отделами экзокринных желез, может быть представлена кистозным эпителиальным образованием, а во втором – располагается в протоковых железах поджелудочной и может носить нейроэндокринный характер.
Размер аденом может сильно варьироваться от нескольких миллиметров до 20 см. Отличительными чертами являются экзофитный рост и четкое отграничение узла от самого органа. Во время исследования заболевания было доказано, что клетки опухоли, которые имеют очень разнообразный вид (полипоидная, папиллярная, тубулярная, кистозная), способны продуцировать панкреатические ферменты, и отрицательны к нейроэндокринным маркерам.
Механизм развития аденом окончательно не изучен, но к группе риска врачи относят людей, у которых:
- диагностирован диабет 2 типа;
- повышенный индекс массы тела;
- имеется алкогольная зависимость, а также вредные привычки (курение, переедание);
- есть пристрастие к фаст-фуду.
Не последнюю роль в данном вопросе играет наследственный фактор, поскольку в медицинской практике часто встречается так называемый семейный аденоматоз. Пусковым механизмом к развитию патологии могут стать также длительно текущие хронические заболевания органов желудочно-кишечного тракта.
Симптомы
Аденоме поджелудочной железы характерно совершенно бессимптомное течение даже при внушительных размерах новообразования. Нередко болезнь диагностируется случайным образом при общем обследовании пациента, в том числе с целью выявления совершенно других, не связанных с работой поджелудочной железы, нарушений.
Клиническая картина во многом зависит от локализации опухоли и ее функциональной активности. Гормонально-активная аденома вырабатывает соответствующий гормон, который приводит к различным эндокринным нарушениям – тогда врачами осуществляется поиск основной причины, начиная с щитовидной железы. Если же опухоль сдавливает протоки поджелудочной, механически препятствует нормальной работе органа, могут появиться симптомы:
- панкреатита;
- холангита;
- желтухи.
Нередко больные обращаются к врачу с жалобами на спазматические боли в области живота, расстройства пищеварения, неудовлетворительное состояние здоровья в целом (поскольку большие опухоли могут сдавливать нервы и сосуды, вызывая нарушение кровообращения вплоть до проблем с сердцем).
Методы диагностики
Большие аденоматозные узлы могут визуализироваться или легко пальпироваться через брюшную стенку при первичном осмотре. В случае, если речь идет о маленькой опухоли, выявить ее возможно только с помощью современных инструментальных методик, к которым относятся:
- гастрография;
- дуоденография;
- МРТ;
- томография поджелудочной железы и желчевыводящих путей;
- лапароскопия с проведением биопсии;
- ретроградная холангиопанкреатография.
Конечно, кроме вышеперечисленных способов исследования также проводится биохимических анализ крови, УЗИ и гастроскопия. Точность постановки диагноза во многом зависит от опыта лечащего врача и выбранных им диагностических методик.
Лечение
При благоприятном прогнозе (например, при нейроэндокринной опухоли) возможно осуществление лечения комбинацией Н2-блокаторов гистаминовых рецепторов, ингибиторов и холинолитиков. В остальных случаях единственным адекватным лечением является хирургическая операция, поскольку на сегодняшний день нет действенных консервативных методов избавления от аденом. Так, в зависимости от степени поражения органа, размеров опухоли и ее активности могут осуществляться следующие виды хирургических вмешательств:
- дистальная резекция;
- резекция (в том числе панкреатодуоденальная) головки железы;
- энуклеация аденомы.
После операции врачи проводят биопсию полученного образца видоизмененной ткани, просчитывают вероятность рецидива и малигнизации мутировавших клеток в будущем. В случае неудовлетворительного прогноза может подниматься вопрос о полном удалении поджелудочной железы. При благоприятном прогнозе в 90% случаев удается добиться полного излечения.
Опасные осложнения
Самым опасным осложнением аденомы является ее озлокачествление в будущем, а также системные нарушения работы организма в результате дисфункции жизненно важных органов. Такой исход возможен при несвоевременном обращении к врачу или при неправильно выставленном диагнозе (и, как следствие, неверно подобранном лечении). Однако, учитывая возможности современных инструментальных методик, второй вариант наименее вероятен.
Россия, Краснодарский край,
г. Сочи, ул. Старонасыпная, 22.
Размещенная на сайте информация и прейскурант не являются публичной офертой.
Развитие поджелудочной железы. Аденомы поджелудочной железы.
Развитие хирургии поджелудочной железы со значительным увеличением количества радикальных операций при опухолевых и неопухолевых поражениях органов панкреатодуоденальной зоны позволило морфологам более детально изучить характер наблюдаемых при этом иатологичеких процессов. Вырезка операционного или секционного материала, правильная интерпретация обнаруженных изменений должны основываться на данных эмбриогенеза и топографических взаимоотношений этих органов. Это касается не только процессов неопухолевого или доброкачественного опухолевого характера, но и злокачественных новообразований.
Поджелудочная железа является ведущей составной частью органов панкреатодуоденальной зоны, которые тесно связаны между собой как топографически, так и эмбриологически. Положение поджелудочной железы и топография ее выводных протоков объясняются се эмбриогенезом. Источником развития железы являются три закладки: одна дорсальная и две вентральные панкреатические почки, представляющие собой выросты энтодермы первичной кишки. Дорсальная закладка врастает в ту часть mesogastrium dorsale. которая составляет при образовании сальниковой сумки заднюю ее стенку, сращенную с париетальной брюшиной. Обе вентральных закладки образуются в качестве лево- и правостороннего выпячиваний общего желчного протока непосредственно перед его впадением в двенадцатиперстную кишку; эти закладки увеличиваются путем образования вторичных выростов. Левосторонняя вентральная закладка поджелудочной железы очень рано теряет связь с общим желчным протоком, срастается с правосторонней вентральной и образует с ней железистую массу, растущую в дорсальном направлении.
В результате вращения кишечной стенки зачатки сближаются (эмбрион длиной 8 мм) и сливаются (эмбрион длиной 12 мм). Ко времени рождения из них образуется единый непарный орган, не связанный со стенками двенадцатиперстной кишки, основная масса поджелудочной железы образована из дорсальной закладки; исключение составляет головка органа, большая часть которой развивается из вентрального зачатка. Главный, или вирсунгов, проток поджелудочной железы открывается вместе с общим желчным протоком в просвет большого сосочка двенадцатиперстной кишки. Часто встречающийся добавочный, или санториниев, проток впадает самостоятельно в двенадцатиперстную кишку в области малого дуоденального сосочка. Основываясь на данных литературы и результатах собственных исследований, мы считаем, что топографические взаимоотношения головки поджелудочной железы и двенадцатиперстной кишки могут выражаться в следующих вариантах строения головки поджелудочной железы.
Первый вариант ткань головки поджелудочной железы четко отделена от двенадцатиперстной кишки собственной капсулой, а в части случаев и дополнительным тонким слоем жировой ткани. Второй вариант ткань головки полжелулочной железы пронизывает наружный и частично мышечный слои стенки двенадцатиперстной кишки, представлена всеми ее элементами. Третий вариант ткань головки поджелулочной железы «инфильтрирует» все слои стенки двенадцатиперстной кишки, представлена всеми ее элементами или только кистовидно расширенными протоками. Этот вариант клинически и макроскопически может симулировать рак. Малый дуоденальный сосочек располагается чуть выше и медиальнее большого сосочка двенадцатиперстной кишки в среднем на 2 см. Он может быть представлен как всеми составными элементами паренхимы. Так и в отдельных наблюдениях только протоками. Через паренхиму головки поджелудочной железы проходит дистальный отдел общего желчного протока, формируя интрапанкреагичеекую и интрадуоденальную его части. •
Возможность интрадуоденального о расположения части головки поджелудочной железы, a также наличия ее цементов (чаще протоков) с формированием очагов аленомиоза в стенках двенадцатиперстной кишки, общею желчною протока и большою сосочка двенадцатиперстной кишки важно учитывать при определении исючника возникновения опухолевого процесса, его характера, а также в плане проведения дифференциального диагноза.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Киста поджелудочной железы - симптомы и лечение
Что такое киста поджелудочной железы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лядова Владимира Константиновича, хирурга со стажем в 15 лет.
Над статьей доктора Лядова Владимира Константиновича работали литературный редактор Юлия Липовская , научный редактор Елена Максимова и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Киста поджелудочной железы (pancreatic cyst) — это ограниченное скопление жидкости или содержащее жидкость образование в поджелудочной железе.
Часто они развиваются бессимптомно, поэтому выявляются обычно случайно, когда человек обследуется по поводу других патологий. Это стало возможным благодаря бурному развитию диагностических методик (УЗИ, КТ и МРТ) и повышению их доступности. По статистике, при выполнении КТ или МРТ органов брюшной полости кисты в поджелудочной железе могут обнаружиться у 3–14 % обследованных [1] .
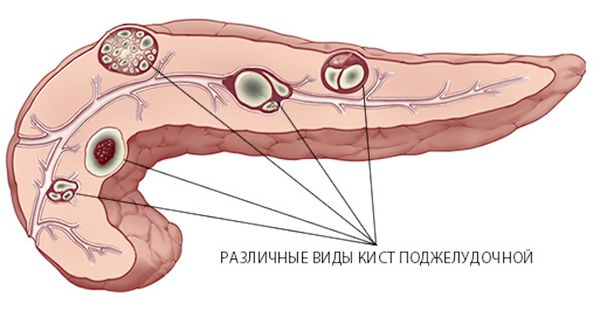
Киста поджелудочной железы — это собирательное понятие, которое объединяет совершенно разные заболевания:
- кистозные образования поджелудочной железы воспалительной природы;
- кисты поджелудочной железы неопухолевой природы;
- кистозные опухоли (или неоплазии) поджелудочной железы.
Иногда кисты поджелудочной железы являются просто особенностью развития человека и не требуют лечения или специального интенсивного наблюдения, но, чтобы это подтвердить или опровергнуть, обычно требуется квалифицированное обследование.
Также нужно знать, что некоторые кисты поджелудочной железы могут стать злокачественными, поэтому при их обнаружении важно обратиться к грамотным специалистам, которые смогут понять, нужна ли операция или достаточно индивидуальной программы наблюдения. Чаще операция не требуется.
Причины развития кист поджелудочной железы
Основные причины — острый панкреатит (воспаление поджелудочной железы), опухолевые изменения в протоковой системе или самой ткани железы, а также врождённые факторы, например передающаяся по наследству болезнь Гиппеля — Линдау. При этом заболевании в достаточно молодом возрасте образуются опухоли почек, головного мозга и надпочечников. В 35–70 % случаев развиваются кисты поджелудочной железы. Болезнь встречается у одного из 36 тысяч человек [3] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы кисты поджелудочной железы
Часто киста поджелудочной железы не вызывает никаких симптомов. Жалобы, связанные с кистозным образованием в этом органе, встречаются примерно у каждого пятого пациента или даже реже [2] . Например, при крупной кисте в поджелудочной железе может возникать тяжесть или боль в верхних отделах живота.
В редких случаях пациенты сами могут заметить плотное, обычно почти безболезненное выпячивание в левом подреберье или по средней линии живота выше пупка. Иногда в этой области может возникать боль. Если появились такие симптомы, стоит обратиться к врачу.
Патогенез кисты поджелудочной железы
Поджелудочная железа — крупный орган, расположенный позади желудка. Справа от неё находится двенадцатиперстная кишка, слева — селезёнка.
Механизм развития кист различается в зависимости от вида:
- Кистозные образования поджелудочной железы воспалительной природы развиваются п ри остром панкреатите, когда в ткани или рядом с поджелудочной железой скапливается жидкость.
- Кисты поджелудочной железы неопухолевой природы могут быть связаны с генетическими заболеваниями, которые передаются по наследству или возникают из-за случайных мутаций генов. Например, киста может образоваться, если есть мутация в гене VHL, который подавляет бесконтрольное деление клеток [3] .
- Кистозные опухоли появляются, когда протоки поджелудочной железы закупориваются и расширяются из-за появления в стенке протоков клеток, производящих слизь (муцин).
У поджелудочной железы две основные функции: выработка богатого ферментами сока, который необходим для пищеварения, и производство ряда гормонов. Сок поджелудочной железы по системе протоков попадает в двенадцатиперстную кишку, где помогает переварить пищу. Если киста блокирует отток сока, её главный проток расширяется и может развиться острый панкреатит.
Основными гормонами поджелудочной железы являются инсулин и глюкагон. Они поддерживают уровень глюкозы (сахара) в крови. Поэтому ранним симптомом некоторых опухолевых заболеваний поджелудочной железы является сахарный диабет (повышение уровня сахара в крови), однако при кистах железы такое случается очень редко.
Классификация и стадии развития кисты поджелудочной железы
I. Кистозные образования поджелудочной железы воспалительной природы. Они возникают после перенесённого острого панкреатита. Чаще всего в мировой практике используется модифицированная в 2012 году Атлантская классификация острого панкреатита [4] . В этой классификации выделено 4 типа кистозных образований:
- Скопление жидкости без некроза (омертвения) тканей поджелудочной железы:
- Острое перипанкреатическое жидкостное скопление — появляется в ткани поджелудочной железы и жировой клетчатке вокруг неё в первые 4 недели от начала заболевания. Оно не ограниченно капсулой и часто самостоятельно рассасывается.
- «Ложная», или псевдокиста, — появляется позднее 4 недель, когда у жидкостного скопления образуется видимая на момент диагностики капсула.
- Скопление жидкости, связанное с некрозом тканей поджелудочной железы:
- Острое некротическое скопление — появляется в первые 4 недели от начала заболевания. Такое образование не ограничено капсулой и содержит омертвевшие участки ткани поджелудочной железы и жировой клетчатки вокруг неё.
- Отграниченный некроз — появляется позднее 4 недель. Скопление жидкости ограничено капсулой.
II. Кисты поджелудочной железы неопухолевой природы. Включают так называемые «истинные» кисты»: лимфоэпителиальные и ретенционные. «Истинная» киста представляют собой пузырёк с жидкостью, который окружён клетками эпителия. В норме эпителий выстилает слизистые оболочки, в том числе оболочку протоков поджелудочной железы. У «ложных» кист и кистозных опухолей нет такой эпителиальной выстилки.
III. Кистозные опухоли поджелудочной железы (или неоплазии). Это наиболее важная с точки зрения онкологии группа, так как некоторые такие опухоли могут стать злокачественными. В этой группе выделяют серозные цистаденомы, муцинозные кистозные неоплазии, внутрипротоковые папиллярно-муцинозные опухоли (ВПМО), солидные псевдопапиллярные опухоли и кистозные нейроэндокринные опухоли [5] .
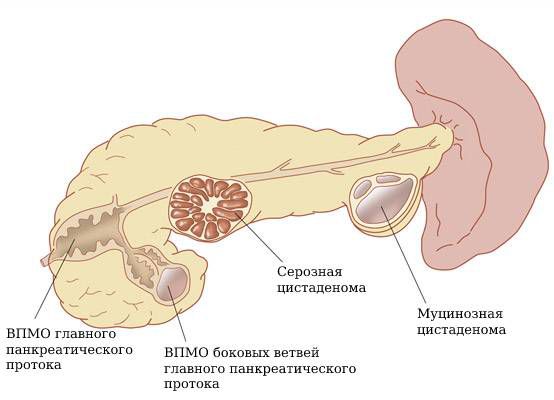
Классификация внутрипротоковых папиллярно-муцинозных опухолей:
- ВПМО главного панкреатического протока. Такие образования обычно удаляются, так как у них высокий риск стать злокачественными.
- ВПМО боковых ветвей главного панкреатического протока. Это самая распространённая форма кист поджелудочной железы, нередко является множественной и у большинства пациентов не приводит к развитию рака.
- Смешанный тип [6] .
Осложнения кисты поджелудочной железы
Острый панкреатит. Может развиться, если киста блокирует отток поджелудочного сока в двенадцатиперстную кишку. Состояние сопровождается интенсивной, опоясывающей болью в верхних отделах живота, появлением тошноты и рвоты и повышением в крови уровня пищеварительных ферментов (амилазы, липазы и др.).
Механическая желтуха. Возникает, если образование в правых отделах (головке) поджелудочной железы сдавливает желчный проток. В этом случае желчь всасывается в кровь и начинает выделяться с мочой. Поэтому у пациента с механической желтухой моча тёмно-коричневого цвета, обесцвеченный кал (вплоть до белой окраски), желтушные белки глаз и кожа.
![Желтуха [13]](/pimg3/razvitie-podzheludochnoy-zhelezi-77B1E32.jpeg)
Рак поджелудочной железы. Это наиболее тяжёлое осложнение кистозных опухолей поджелудочной железы. Процесс связан с накоплением мутаций в эпителии кист. Чаще всего это наблюдается в муцинозных (продуцирующих слизь) опухолях: ВПМО и муцинозных кистозных опухолях.
Клетки с признаками выраженных предраковых изменений выявляются в 38–68 % удалённых ВПМО главного панкреатического протока. При муцинозных кистозных опухолях частота озлокачествления ниже и составляет, по последним данным, около 10 %. Этот показатель возрастает по мере увеличения размеров таких образований [7] [8] .
Диагностика кисты поджелудочной железы
У большинства пациентов кисты поджелудочной железы выявляются случайно, поэтому осмотр и сбор жалоб не имеют большого значения.
Сбор анамнеза
При изучении истории болезни врач может уточнить:
- Болел ли пациент недавно острым панкреатитом. Если да, то, скорее всего, киста связана с воспалением. Однако иногда сама по себе киста поджелудочной железы может привести к развитию панкреатита. Особенно важно помнить об этом в тех ситуациях, когда панкреатит развился не на фоне употребления алкоголя или желчнокаменной болезни.
- Есть ли у кого-либо из родственников опухоли и кисты почек, головного мозга или надпочечников. Если да, врач заподозрит болезнь Гиппеля — Линдау и порекомендует проконсультироваться с медицинским генетиком.
Инструментальная диагностика
Основой диагностики кист поджелудочной железы являются инструментальные методы обследования.
УЗИ или КТ с внутривенным контрастированием. Позволяют обнаружить образования в поджелудочной железе. Однако точность этих методов обычно недостаточна, чтобы установить природу кисты и, соответственно, определить тактику лечения.
МРТ. Наиболее важный метод при кистах поджелудочной железы, так как с его помощью можно установить, связана ли киста с протоковой системой железы. Также МРТ с внутривенным контрастированием помогает выявить утолщения стенки кист, а это важнейший признак развития предраковых изменений. Использование так называемого режима DWI (диффузионно-взвешенные изображения) позволяют врачу судить о вероятности развития злокачественной опухоли на фоне кисты. Кроме этого, МРТ не сопровождается лучевой нагрузкой, не требует специальной подготовки и является нетравматичным, безопасным методом. Это особенно важно, поскольку большинству пациентов после выявления кисты нужно наблюдаться не менее нескольких лет [9] .
Эндосонография, или эндоУЗИ. В последние годы приобретает всё большее значение. Суть методики в том, что врач исследует поджелудочную железу через стенку желудка с помощью эндоскопа с закреплённым на конце ультразвуковым датчиком. Это позволяет изучить все детали новообразования или кисты с максимально возможным разрешением (около 1 мм). Исследование проводится строго натощак.
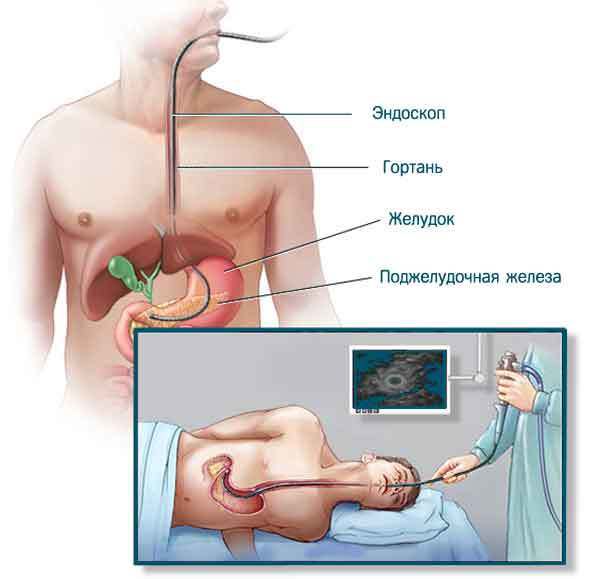
Огромным преимуществом эндоУЗИ является возможность провести биопсию. Специальная игла проводится через канал эндоскопа и позволяет взять на анализ содержимое кисты, а также ткань из стенки образования для микроскопического исследования.
Поскольку прибор имеет довольно большой диаметр, а само исследование обычно длится около часа, оно проводится под внутривенным наркозом и часто требует госпитализации в стационар. В нашей стране эндоУЗИ не применяется широко из-за дефицита самих приборов и высокой стоимости игл для биопсии под контролем эндоУЗИ [10] .
Лабораторная диагностика
Микроскопическое исследование содержимого кисты на амилазу, опухолевые маркеры CEA и СA19-9, а также муцин. Позволяет точно определить природу кисты и вероятность её злокачественной трансформации. Если в полученной жидкости повышен уровень амилазы (фермента поджелудочной железы), то можно говорить о «ложной» кисте и планировать соответствующее лечение.
Тест на мутацию в гене VHL. Выполняется при подозрении на синдром Гиппеля — Линдау. Анализ позволяет подтвердить или опровергнуть диагноз. На основании результатов врач выберет схему наблюдения не только для самого пациента, но и его ближайших родственников.
Дифференциальная диагностика
Особенности некоторых типов кистозных опухолей, которые позволяют различить их между собой:
- Серозные цистаденомы имеют характерные признаки на КТ- или МРТ-изображениях: множественные перегородки (вид «губки» или «пчелиных сот»), центральный рубец с кальцинатами. Такие образования не склонны к озлокачествлению.
- Муцинозные кистозные неоплазии чаще представлены единичной полостью.
- Особенностью ВПМО является связь с протоковой системой поджелудочной железы.
Дифференциальная диагностика этих и более редких образований часто требует провести биопсию под контролем эндоУЗИ.
Киста поджелудочной железы может быть похожа по некоторым признакам на другие образования:
- некоторые варианты протокового или нейроэндокринного рака поджелудочной железы — они могут иметь полость внутри опухоли, напоминающую кисту поджелудочной железы;
- образования рядом расположенных органов: двенадцатиперстной и тощей кишки, почки и надпочечника.
В большинстве случаев применение МРТ и/или эндоУЗИ позволяет отличить эти образования от кист поджелудочной железы.
Лечение кисты поджелудочной железы
Тактика лечения кист поджелудочной железы полностью определяется их природой.
«Ложные» кисты
«Ложные» кисты могут рассасываться самостоятельно. Лечение обычно проводится, если киста крупная и вызывает симптомы. Обычно эффективным является дренирование кисты в просвет желудка. Процедура проводится с помощью эндоУЗИ в специализированных учреждениях. Некоторым пациентам требуется операция, при которой формируется шов между стенками кисты и участком тонкой кишки, чтобы содержимое кисты оттекало в кишечник.
Кисты поджелудочной железы неопухолевой природы
Такие кисты, в том числе при наследственных генетических синдромах, обычно не требуют специального лечения.
Кистозные опухоли поджелудочной железы
Наиболее сложной является тактика ведения пациента при кистозных опухолях поджелудочной железы:
- При серозных цистаденомах вероятность злокачественной трансформации очень низкая, поэтому они редко требуют операции.
- ВПМО боковых ветвей главного панкреатического протока нужно оперировать, если есть факторы риска:
- появление в стенке узелков размером > 5 мм, которые накапливают контрастный препарат;
- быстрое увеличении образования: на несколько миллиметров в течение 6–12 месяцев;
- большой размер (> 4 см).
- ВПМО главного панкреатического протока и смешанного типа являются показанием к удалению, как и солидные псевдопапиллярные опухоли.
- Муцинозные кистозные неоплазии< 3 см очень редко становятся злокачественными, поэтому, если они не растут в течение нескольких лет, некоторые руководства рекомендуют не проводить хирургическое лечение, хотя этот вопрос ещё обсуждается. Тактика в таких случаях определяется индивидуально с учётом предпочтений пациента. То же самое касается кистозных нейроэндокринных опухолей небольшого размера [11] .
Методы лечения
Лекарственное лечение (химиотерапия) применяется только в том случае, когда при исследовании опухоли после операции выясняется, что она была злокачественной.
Хирургическое лечение является единственным способом лечения кист поджелудочной железы, однако такие операции часто приводят к развитию осложнений или даже летальному исходу. Именно поэтому в мире разработаны детальные показания к операциям при кистах поджелудочной железы, основанные на риске их злокачественного перерождения.
Наиболее опасной операцией является панкреато-дуоденальная резекция — удаление правой половины поджелудочной железы (её головки) и двенадцатиперстной кишки. У этих структур единое кровоснабжение, поэтому они удаляются вместе. Такая операция должна выполняться только в специализированных центрах и отделениях, где вероятность смерти пациента на фоне потенциальных осложнений не превышает 5 %. Те или иные осложнения развиваются примерно у половины перенёсших эту операцию пациентов.
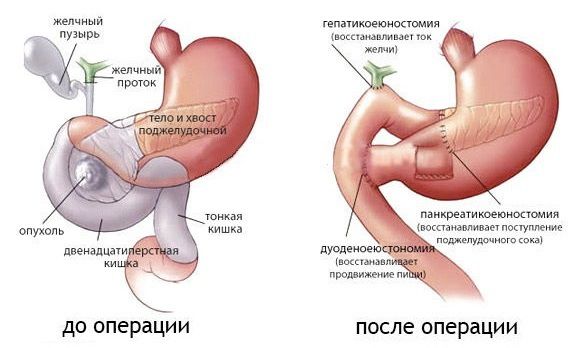
Операции на левой половине поджелудочной железы очень редко приводят к летальному исходу. Однако они часто сопровождаются осложнениями: сок поджелудочной железы разъедает окружающие ткани, что приводит к воспалению и формированию свища. Поэтому у таких пациентов в течение нескольких недель сохраняется трубка, по которой сок поджелудочной железы оттекает из брюшной полости [12] .
Важно помнить, что, несмотря на возможные осложнения, эти операции необходимы из-за крайне неблагоприятного прогноза рака поджелудочной железы. Правильно определить показания и выполнить такое вмешательство может лишь хирург-онколог, постоянно сталкивающийся в своей практике с подобными образованиями.
Реабилитация после таких операций может быть достаточно длительной и обычно занимает от нескольких недель до нескольких месяцев.
Прогноз. Профилактика
Прогноз при кистах поджелудочной железы определяется их видом. Кисты после панкреатита и образования неопухолевой природы обычно не оказывают влияния на продолжительность жизни пациентов.
При кистозных опухолях прогноз зависит от того, успела ли образоваться злокачественная опухоль. Рак поджелудочной железы плохо поддаётся лечению: даже при I–II стадии полное излечение возможно не более, чем у 20 – 30 % пациентов после обширной операции и комплексного химиотерапевтического лечения. Поэтому удаление кистозных опухолей поджелудочной железы является профилактикой неблагоприятного течения болезни.
Важно при этом помнить, что у большинства кист и кистозных опухолей очень низкий риск стать злокачественными, в то время как риски операции довольно существенны. Поэтому решение об операции должна принимать целая команда специалистов, среди которых должен быть врач лучевой диагностики, эндоскопист, хирург и онколог [1] [2] [11] .
Профилактика кист поджелудочной железы
Все меры по профилактике развития острого панкреатита (отказ от злоупотребления алкоголем, чрезмерного количества жирной пищи и т. п.) снижают и вероятность образования «ложных» кист поджелудочной железы.
Рак поджелудочной железы - симптомы и лечение
Что такое рак поджелудочной железы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кучина Дениса Михайловича, хирурга со стажем в 15 лет.
Над статьей доктора Кучина Дениса Михайловича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов
Рак поджелудочной железы — это злокачественная опухоль, развивающаяся из измененных клеток поджелудочной железы.
Заболеваемость раком поджелудочной железы
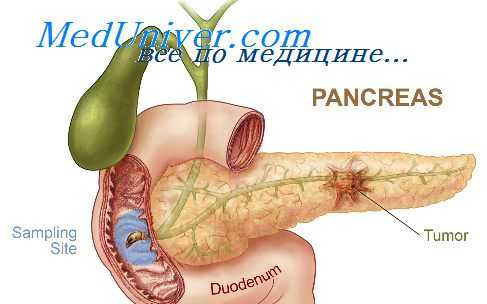
Рак поджелудочной железы находится на шестом месте среди остальных злокачественных образований по частоте возникновения. [1] С 1987 г. уровень заболеваемости раком поджелудочной железы в нашей стране вырос на 30 %, заболеваемость среди женщин составляет 7,6, среди мужчин — 9,5 на 100 тыс. чел. [2] Специалисты отмечают, что распространенность заболевания во всём мире будет расти. [3] Согласно прогнозам, число больных раком поджелудочной железы в 2020 году по сравнению с показателями последних двадацати лет будет выше на 32 % в развитых странах, а в развивающихся — на 83%, достигнув 168453 и 162401 случаев соответственно. [4] В 75 % случаев заболевание поражает головку поджелудочной железы.
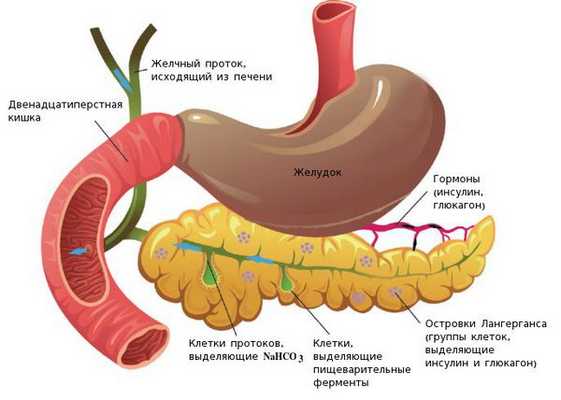
Анатомия и физиология поджелудочной железы:
Факторы риска
Основными факторами риска развития рака поджелудочной железы считается:
- табакокурение (у 1-2 % курильщиков развивается рак поджелудочной железы);
- сахарный диабет (риск развития заболевания у диабетиков выше на 60 %);
- хронический панкреатит (рак поджелудочной железы развивается в 20 раз чаще);
- возраст (риск развития рака поджелудочной железы увеличивается с возрастом. Более 80 % случаев заболевания развивается в возрасте от 60 до 80 лет);
- расовая принадлежность (исследования в США показали, что рак поджелудочной железы чаще встречается у афроамериканцев, чем у белых. Возможно, это частично объясняется социально-экономическими причинами и курением сигарет);
- пол (заболевание чаще встречается у мужчин, чем у женщин);
- ожирение (значительно увеличивает риск развития рака поджелудочной железы: 8% случаев связано именно с ним);
- диета (диеты с обилием мяса, высоким содержанием холестерина, жареной пищи способны увеличить риск развития заболевания);
- генетика (ряд унаследованных онкологических синдромов увеличивает риск развития заболевания, например, рак молочной железы, семейный атипичный синдром множественной меланомы, наследственный синдром колоректального рака).
Симптомы рака поджелудочной железы
Ранние симптомы
Зачастую на начальных стадиях признаки рака поджелудочной железы не выражены, и заподозрить его наличие позволяют субъективные ощущения.
Первыми симптомами рака поджелудочной железы могут быть:
- тяжесть или дискомфорт в верхних отделах живота;
- появление признаков сахарного диабета (жажда, повышение уровня сахара в крови и т. д.);
- частый, жидкий стул.
К первым симптомам рака поджелудочной также относят потерю аппетита и быструю утомляемость.
Поздние симптомы
При прогрессировании заболевания могут появиться другие симптомы рака поджелудочной железы:
- боли при раке поджелудочной железы возникают в верхних отделах живота с иррадиацией в спину;
- желтушность кожных покровов и белков глаз (обусловленная нарушенным оттоком желчи из печени в кишечник);
- тошнота и рвота (в результате сдавливания опухолью двенадцатиперстной кишки);
- интоксикация — рак поджелудочной железы может также препятствовать выработке пищеварительных ферментов в поджелудочной железе и нарушать расщепление пищи, что вызывает вздутие живота, газы и зловонную диарею.
- потеря массы тела.
Однако все эти симптомы рака поджелудочной железы неспецифические, и при их появлении необходимо проведение комплекса диагностических процедур. [5]
Классификация и стадии развития рака поджелудочной железы
В зависимости от локализации опухоли:
- рак головки поджелудочной железы;
- рак перешейка поджелудочной железы;
- рак тела поджелудочной железы;
- рак хвоста поджелудочной железы.
Также выделяют тотальное поражение поджелудочной железы.
В зависимости от гистологической формы заболевания (определяется по результатам гистологического исследования опухоли):
- протоковая аденокарцинома (встречается в 80-90 % случаев);
- нейроэндокринные опухоли (инсулинома, гастринома, глюкагонома и т.д.);
- кистозные злокачественные опухоли (муцинозная, серозная);
- другие редкие гистологические формы.
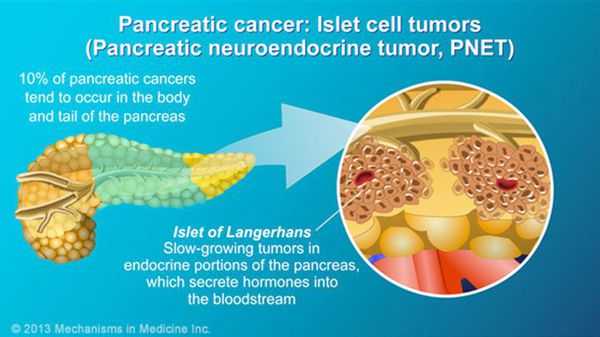
Степени рака поджелудочной железы
Описание развития онкологии по системе TNM:
Т (tumor — опухоль) — размер опухоли; N (nodus — узел) — состояние лимфатических узлов; М (metastasis — метастазы) — наличие метастазов [6] .
Рак поджелудочной железы с метастазами в другие органы:
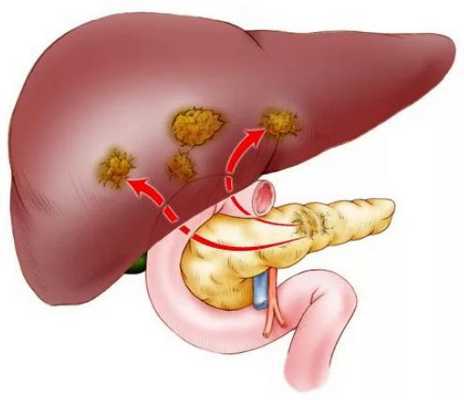
Метастазы в поджелудочной железе
Примерно 2 % случаев рака поджелудочной железы — это метастазы из других органов. Наиболее распространённые первичные очаги рака, приводящие к появлению метастазов в поджелудочной железе:
Осложнения рака поджелудочной железы
Если образование располагается в теле или хвосте поджелудочной железы, то развитие осложнений зачастую происходит при 4-ой стадии заболевания, и связаны они прежде всего с раковой интоксикацией.
При расположении опухоли в головке поджелудочной железы могут развиться следующие осложнения:
Проявления: пожелтение белков глаз, кожных покровов, потемнение мочи, кал становится светлым. Первым признаком развивающейся механической желтухи может быть кожный зуд. Развитие этого осложнения связано с прорастанием опухоли в протоки, обеспечивающие доставку желчи из печени в двенадцатитиперстную кишку. Чаще всего, прежде чем приступить к радикальному оперативному лечению, необходимо купировать признаки желтухи (наиболее приемлемой методикой является миниинвазивное дренирование желчных протоков под ультразвуковым сканированием).
Проявления: тошнота, рвота, чувство тяжести и переполнения желудка. Развивается это осложнение в связи с тем, что опухоль из головки поджелудочной железы распространяется в двенадцатитиперстную кишку, в результате чего перекрывается просвет кишки, и пища не может выйти из желудка в нижележащие отделы тонкой кишки.
Проявляется рвотой темного цвета («кофейная гуща») или появлением кала черного цвета. Это связанно с распадом опухоли, и, как следствие, возникновением кровотечения.
Рак поджелудочной железы повышает свёртываемость крови, что может привести к венозной и артериальной тромбоэмболии [9] .
Диагностика рака поджелудочной железы
Основные инструментальные методы диагностики:
- УЗИ органов брюшной полости (в том числе эндоскопическое);
- рентгеновская компьютерная томография (РКТ);
- МРТ;
- эзофагогастродуоденоскопия (ЭГДС).
Диагностика с помощью анализа крови и ультразвукового резонансного метода
Современные ультразвуковые аппараты позволяют уточнить локализацию опухоли, ее размеры и взаимоотношение с крупными сосудами брюшной полости. Однако, более точное расположение опухоли, наличие отдаленных метастазов, вовлечение в опухолевый процесс сосудов брюшной полости позволяет оценить компьютерная томография органов брюшной полости с внутривенным контрастированием.
Практическое значение имеют определения онкологических маркеров сыворотки крови: СА 19.9 и РЭА (раково-эмбриональный антиген), повышение которых может косвенно говорить о наличии раковой опухоли у пациента. К сожалению, эти анализы не специфичны, и показатели могут быть повышены и при других заболеваниях, таких как рак толстой кишки, желудка и др.
Магнитно-резонансная томография
Вместо компьютерной томографии возможно проведение магнитно-резонансной томографии, но обязательным условием является применение внутривенного контрастирования.
Позитронно-эмиссионная томография
Существуют более дорогие диагностические методики, например, позитронно-эмиссионная томография, но выполнение её как первого метода исследования нецелесообразно в связи с высокой стоимостью.
Пункционная биопсия опухоли
При необходимости врач может рекомендовать выполнение пункционной биопсии опухоли. Это может быть необходимо для определения гистологического типа опухоли и подбора индивидуального лечения.
Лечение рака поджелудочной железы
Лечение рака поджелудочной железы предполагает применение хирургических и химиотерапевтических методов.
Особенности лечения на разных стадиях
Когда нужна операция при раке поджелудочной железы — зависит от гистологической формы заболевания и её стадии.
При аденокарциноме поджелудочной железы радикальное оперативное лечение (полное удаление опухоли) возможной только при I и II стадиях, затем выполняют курсы химиотерапии. При III стадии заболевания сначала проводят химиотерапию, а затем при наличии положительной динамики выполняют радикальное оперативное лечение. При IV стадии проводят только курсы химиотерапии, а оперативное лечение направленно на устранение осложнений заболевания.
При нейроэндокринных опухолях поджелудочной железы выполнять оперативное лечение возможно при любой стадии заболевания, с дальнейшим проведением курсов химиотерапии. Объем операции при данных опухолях определяется индивидуально и зависит от распространенности заболевания и опыта операционной бригады.
При других гистологических формах рака поджелудочной железы тактика идентична тактике лечения при аденокарциноме.
Хирургическое лечение
Операция Уиппла при раке поджелудочной железы (панкреатодуоденэктомия). Если опухоль локализуется в головке поджелудочной железы, то выполняют гастропанкреатодуоденальную резекцию (операция Уиппла), во время которой удаляют головку поджелудочной железы, 12-ти перстную кишку, часть желудка, проксимальный отдел тонкого кишечника, желчный пузырь, желчные протоки. Впоследствии выполняют соустья между оставшейся частью поджелудочной железы и пищеварительным трактом, желчными протоками и кишечником, желудком и кишечником.
Дистальная панкреатэктомия. При локализации опухоли в теле поджелудочной железы выполняют дистальную резекцию поджелудочной железы или изолированную резекцию тела поджелудочной железы, с формированием соустья между хвостом поджелудочной железы и желудочно-кишечным трактом.
Если злокачественное образование располагается в хвосте поджелудочной железы, выполняют удаление хвоста железы с удалением или сохранением селезенки.
Тотальная панкреатэктомия. При тотальном поражении поджелудочной железы единственным возможным оперативным вмешательством является полное удаление железы. В последнее время в связи с наличием хорошей заместительной терапии (инсулинотерапия и коррекция ферментативной недостаточности) данная операция целесообразна лишь в некоторых случаях.
Нано-нож в лечении рака поджелудочной железы. Эффективность применения нано-ножа для лечения рака поджелудочной железы в настоящий момент не доказана.
Все операции на поджелудочной железе связаны с большим количеством осложнений. Единственным фактором, который достоверно может снизить частоту осложнений, является опыт хирурга, выполняющего это оперативное лечение. Было доказано, что при выполнении более 20 гастропанкреатодуоденальных резекций в год частота летальных исходов составляет менее 2%, если же выполняется 5-15 таких операций, летальность составляет 15-20%.
Таким образом, единственным радикальным методом лечения рака поджелудочной железы является оперативное лечение с последующими курсами химиотерапии. [7]
Лучевая терапия при раке поджелудочной железы
При III стадии заболевания, отсутствии эффекта от химиотерапевтического лечения и невозможности оперативного вмешательства показано проведение стереотаксической лучевой терапии.
Стереотаксическая лучевая терапия (СЛТ) — современный метод радиотерапии, при котором в область мишени подводятся высокие дозы ионизирующего излучения за небольшое количество фракций.
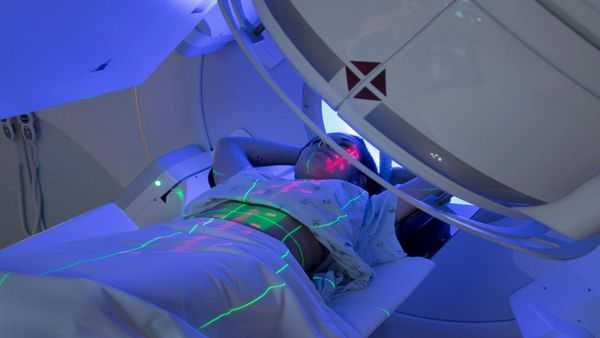
Лечение злокачественных опухолей поджелудочной железы с метастазами в печень
При нейроэндокринных опухолях поджелудочной железы оперативное лечение можно выполнять даже при наличии метастатических очагов. При других гистологических формах рака поджелудочной железы с метастатическим поражением печени показано только химиотерапевтическое лечение.
Обезболивание при раке поджелудочной железы
Приём обезболивающих препаратов при раке поджелудочной железы необходим только при появлении болевого синдрома. Сначала пациенту назначают ненаркотические анальгетики, при их неэффективности — наркотические препараты.
Питание при раке поджелудочной железы
Специальной диеты при раке поджелудочной железы не существует. Диету необходимо соблюдать после операции на поджелудочной железе (Стол № 5А или стол № 9, если у пациента есть сахарный диабет).
Прогноз по сроку жизни
Прогноз при раке головки поджелудочной железы зависит от гистологической формы заболевания:
- При аденокарциноме поджелудочной железы после радикального оперативного лечения и проведения курсов системной химиотерапии более 5 лет живут 20-40 % пациентов. К сожалению, эта самая частая и самая агрессивная опухоль поджелудочной железы с высокой вероятностью рецидива и склонная к раннему метастазированию.
- При нейроэндокринных опухолях прогнозы гораздо лучше, даже при IV стадии заболевания. До 60-70 % пациентов живут более 5 лет даже при отсутствии радикального оперативного лечения. Многие такие опухоли растут очень медленно, и на фоне правильно подобранного лечения может наступить полное выздоровление. [8]
Вероятность рецидива
Рецидивы в течение года после операции происходят в 50–60 % случаев при аденокарциноме поджелудочной железы и в 14 % — при нейроэндокринных опухолях [11] [12] .
Можно ли предотвратить рак поджелудочной железы
Профилактикой заболевания является ведение здорового образа жизни: отказ от табакокурения как фактора риска, исключение алкоголя, который является основным фактором возникновения хронического панкреатита. Ведение активного образа жизни и правильное питание снижают риск развития сахарного диабета и тем самым — риск возникновения рака поджелудочной железы.
Читайте также:
