Рентгенограмма, КТ, МРТ костей при гиперпаратиреозе
Добавил пользователь Алексей Ф. Обновлено: 30.01.2026
Гиперпаратиреоз – эндокринопатия, в основе которой лежит избыточная продукция паратгормона паращитовидными железами. Гиперпаратиреоз ведет к повышению уровня кальция в крови и патологическим изменениям, происходящим, в первую очередь, в костной ткани и почках. Заболеваемость гиперпаратиреозом среди женщин отмечается в 2 – 3 раза чаще, чем у мужчин. Гиперпаратиреозу подвержены в большей степени женщины от 25 до 50 лет. Гиперпаратиреоз может иметь субклиническое течение, костную, висцеропатическую, смешанную форму, а также острое течение в виде гиперкальциемического криза. Диагностика включает определение Ca, P и паратгормона в крови, рентгенологическое исследование и денситометрию.
Общие сведения
Гиперпаратиреоз – эндокринопатия, в основе которой лежит избыточная продукция паратгормона паращитовидными железами. Гиперпаратиреоз ведет к повышению уровня кальция в крови и патологическим изменениям, происходящим, в первую очередь, в костной ткани и почках. Заболеваемость гиперпаратиреозом среди женщин отмечается в 2 – 3 раза чаще, чем у мужчин. Гиперпаратиреозу подвержены в большей степени женщины от 25 до 50 лет.
Классификация и причины гиперпаратиреоза
Гиперпаратиреоз бывает первичным, вторичным и третичным. Клинические формы первичного гиперпаратиреоза могут быть разнообразными.
Первичный гиперпаратиреоз
Первичный гиперпаратиреоз подразделяют на три вида:
I. Субклинический первичный гиперпаратиреоз.
- биохимическая стадия;
- бессимптомная стадия ("немая" форма).
II. Клинический первичный гиперпаратиреоз. В зависимости от характера наиболее выраженных симптомов выделяют:
- костную форму (паратиреоидная остеодистрофия, или болезнь Рекглингхаузена). Проявляется деформацией конечностей, приводящей к последующей инвалидности. Переломы появляются «сами по себе», без травмы, заживают долго и трудно, уменьшение плотности костной ткани ведет к развитию остеопороза.
- висцеропатическую форму:
- почечную - с преобладанием мочекаменной болезни тяжелого течения, с частыми приступами почечной колики, развитием почечной недостаточности;
- желудочно-кишечную форму - с проявлениями язвы желудка и двенадцатиперстной кишки, холецистита, панкреатита;
- смешанную форму.
III. Острый первичный гиперпаратиреоз (или гиперкальциемический криз).
Первичный гиперпаратиреоз развивается при наличии в паращитовидных железах:
- одной или нескольких аденом (доброкачественных опухолевидных образований);
- диффузной гиперплазии (увеличения размеров железы);
- гормонально – активной раковой опухоли (редко, в 1-1,5% случаев).
У 10% пациентов гиперпаратиреоз сочетается с различными гормональными опухолями (опухоли гипофиза, рак щитовидной железы, феохромоцитома). К первичному гиперпаратиреозу также относят наследственный гиперпаратиреоз, который сопровождается другими наследственными эндокринопатиями.
Вторичный гиперпаратиреоз
Вторичный гиперпаратиреоз служит компенсаторной реакцией на длительно имеющийся в крови низкий уровень Ca. В этом случае усиленный синтез паратгормона связан с нарушением кальциево-фосфорного обмена при хронической почечной недостаточности, дефиците витамина D, синдроме мальабсорбции (нарушением всасывания Ca в тонком кишечнике). Третичный гиперпаратиреоз развивется в случае нелеченого длительно протекающего вторичного гиперапартиреоза и связан с развитием автономно функционирующей паратиреоаденомы.
Псевдогиперпаратиреоз (или эктопированный гиперпаратиреоз) возникает при различных по локализации злокачественных опухолях (раке молочной железы, бронхогенном раке), способных продуцировать паратгормоноподобное вещество, при множественных эндокринных аденоматозах I и II типа.
Гиперпаратиреоз проявляется избытком паратгормона, который способствует выведению из костной ткани кальция и фосфора. Кости становятся непрочными, размягчаются, могут искривляться, повышается риск возникновения переломов. Гиперкальциемия (избыточный уровень Ca в крови) приводит к развитию мышечной слабости, выделению избытка Ca с мочой. Усиливается мочеиспускание, появляется постоянная жажда, развивается почечнокаменная болезнь (нефролитиаз), отложение солей кальция в паренхиме почек (нефрокальциноз). Артериальная гипертензия при гиперпаратиреозе обусловлена действием избытка Ca на тонус кровеносных сосудов.
Симптомы гиперпаратиреоза
Гиперпаратиреоз может протекать бессимптомно и диагностироваться случайно, при обследовании. При гиперпаратиреозе у пациента одновременно развиваются симптомы поражения различных органов и систем – язва желудка, остеопороз, мочекаменная, желчнокаменная болезни и др.
К ранним проявлениям гиперпаратиреоза относятся быстрая утомляемость при нагрузке, мышечная слабость, головная боль, возникновение трудностей при ходьбе (особенно при подъеме, преодолении больших расстояний), характерна переваливающаяся походка. Большинство пациентов отмечают ухудшение памяти, эмоциональную неуравновешенность, тревожность, депрессию. У пожилых людей могут проявляться тяжелые психические расстройства. При длительном гиперпаратиреозе кожа становится землисто-серого цвета.
На поздней стадии костного гиперпаратиреоза происходит размягчение, искривления, патологические переломы (при обычных движениях, в постели) костей, возникают рассеянные боли в костях рук и ног, позвоночнике. В результате остеопороза челюстей расшатываются и выпадают здоровые зубы. Из-за деформации скелета больной может стать ниже ростом. Патологические переломы малоболезненны, но заживают очень медленно, часто с деформациями конечностей и образованием ложных суставов. На руках и ногах обнаруживаются периартикулярные кальцинаты. На шее в области паращитовидных желез можно пальпировать большую аденому.
Висцеропатический гиперпаратиреоз характеризуется неспецифической симптоматикой и постепенным началом. При развитии гиперпаратиреоза возникает тошнота, желудочные боли, рвота, метеоризм, нарушается аппетит, резко снижается вес. У пациентов обнаруживаются пептические язвы с кровотечениями различной локализации, склонные к частым обострениям, рецидивам, а также признаки поражения желчного пузыря и поджелудочной железы. Развивается полиурия, плотность мочи уменьшается, появляется неутолимая жажда. На поздних стадиях выявляется нефрокальциноз, разиваются симптомы почечной недостаточности, прогрессирующей со временем, уремия.
Гиперкальциурия и гиперкальциемия, развитие кальциноза и склероза сосудов, приводит к нарушению питания тканей и органов. Высокая концентрация Ca в крови способствует поражению сосудов сердца и повышению артериального давления, возникновению приступов стенокардии. При кальцификации конъюнктивы и роговицы глаз наблюдается синдром красного глаза.
Осложнения
Гиперкальциемический криз относится к тяжелым осложнениям гиперпаратиреоза, угрожающим жизни пациента. Факторами риска являются длительный постельный режим, бесконтрольный прием препаратов Ca и витамина D, тиазидных диуретиков (снижают экскрецию Ca с мочой). Криз возникает внезапно при острой гиперкальциемии (Ca в крови 3,5 – 5 ммоль/л, при норме 2,15 – 2,50 ммоль/л) и проявляется резким обострением всех клинических симптомов. Для этого состояния характерны: высокая (до 39 – 40°С) температура тела, острые боли в эпигастрии, рвота, сонливость, нарушение сознания, коматозное состояние. Резко усиливается слабость, возникает обезвоживание организма, особо тяжелое осложнение – развитие миопатии (атрофии мышц) межреберных мышц и диафрагмы, проксимальных отделов туловища. Также могут возникнуть отек легких, тромбозы, кровотечения, перфорации пептических язв.
Диагностика
Первичный гиперпаратиреоз не обладает специфическими проявлениями, поэтому поставить диагноз по клинической картине довольно сложно. Необходима консультация эндокринолога, обследование пациента и трактовка полученных результатов:
Моча приобретает щелочную реакцию, определяется экскреция кальция с мочой (гиперкальциурия) и повышение содержания в ней P (гиперфосфатурия). Относительная плотность понижается до 1000, часто бывает белок в моче (протеинурия). В осадке обнаруживаются зернистые и гиалиновые цилиндры.
- биохимического анализа крови (кальций, фосфор, паратгормон)
Повышается концентрация общего и ионизированного Ca в плазме крови, содержание P ниже нормы, активность щелочной фосфатазы повышена. Более показательным при гиперпаратиреозе является определение концентрации паратгормона в крови (5—8 нг/мл и выше при норме 0,15—1 нг/мл).
УЗИ щитовидной железы информативно только при расположении паратиреоаденом в типичных местах - в области щитовидной железы.
Рентгенография позволяет обнаружить остеопороз, кистозные изменения костей, патологические переломы. Для оценки плотности костной ткани проводится денситометрия. При помощи рентгенологического исследования с контрастным веществом диагностируют возникающие при гиперпаратиреозе пептические язвы в желудочно-кишечном тракте. КТ почек и мочевыводящих путей выявляет камни. Рентгенотомография загрудинного пространства с пищеводным контрастированием бариевой взвесью позволяет выявить паратиреоаденому и ее местоположнение. Магнитно–резонансная томография по информативности превосходит КТ и УЗИ, визуализирует любую локализацию околощитовидных желез.
Позволяет выявить локализацию обычно и аномально расположенных желез. В случае вторичного гиперпаратиреоза проводят диагностику определяющего заболевания.
Лечение гиперпаратиреоза
Комплексное лечение гиперпаратиреоза сочетает операционную хирургию и консервативную терапию медикаментозными препаратами. Основным способом лечения первичного гиперпаратиреоза служит хирургическая операция, заключающаяся в удалении паратиреоаденомы или гиперплазированных паращитовидных желез. На сегодняшний день хирургическая эндокринология располагает малоинвазивными методиками хирургических вмешательств, проводимых при гиперпаратиреозе, в том числе и с применением эндоскопического оборудования.
Если у пациента был диагностирован гиперкальциемический криз, необходимо проведение операции по экстренным показаниям. До операции обязательно назначение консервативного лечения, направленного на снижение Ca в крови: обильное питье, внутривенно - изотонический раствор NaCl, при отсутствии почечной недостаточности - фуросемид с KCl и 5% глюкозой, экстракт щитовидных желез скота (под контролем уровня Ca в крови), бифосфонаты (памидроновая к-та и этидронат натрия), глюкокортикоиды.
После оперативного вмешательства по поводу злокачественных опухолей паращитовидных желез проводится лучевая терапия, также применяют противоопухолевый антибиотик – пликамицин. После хирургического лечения у большинства пациентов снижается количеств Ca в крови, поэтому им назначают препараты витамина D (в более тяжелых случаях - соли Ca внутривенно).
Прогноз и профилактика гиперпаратиреоза
Прогноз гиперпаратиреоза благоприятен только в случае раннего диагностирования и своевременного проведения хирургического лечения. Восстановление нормальной трудоспособности пациента после оперативного лечения костного гиперпаратиреоза зависит от степени поражения костной ткани. При легком течении заболевания работоспособность восстанавливается после хирургического лечения примерно в течение 3 - 4 месяцев, в тяжелых случаях – в течение первых 2 лет. В запущенных случаях могут остаться ограничивающие трудоспособность деформации костей.
При почечной форме гиперпаратиреоза прогноз на выздоровление менее благоприятный и зависит от выраженности поражения почек на дооперационном этапе. Без хирургического вмешательства пациенты, обычно, становятся инвалидами и умирают от прогрессирующей кахексии и хронической почечной недостаточности. При развитии гиперкальциемического криза прогноз определяется своевременностью и адекватностью проводимого лечения, летальность при этом осложнении гиперпаратиреоза составляет 32 %.
При имеющейся хронической почечной недостаточности имеет значение медикаментозная профилактика вторичного гиперпаратиреоза.
Рентгенограмма, КТ, МРТ костей при гиперпаратиреозе
а) Терминология:
1. Аббревиатура:
• Гиперпаратиреоз (ГПТ)
2. Синонимы:
• Прогрессирующие изменения костей:
о Болезнь фон Реклингаузена
о Паратиреоидная остеодистрофия
• Бурая опухоль: остеокластома
3. Определение:
• Заболевание, вызванное ↑ уровня паратгормона
б) Визуализация:
1. Общая характеристика:
• Лучший диагностические критерий:
о Резорбция кости - важнейший диагностический признак:
- Поднадкостничная резорбция по лучевой поверхности средней фаланги среднего и указательного пальцев считается патогномоничной
• Локализация:
о Резорбция: поднадкостничная, эндостальная, субхондральная, интракортикальная, подсухожильная, подсвязочная, по ходу трабекул
2. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенография - метод выбора визуализации костных изменений
• Рекомендации по исследованию:
о Рентгенография кистей высокого разрешения - наиболее чувствительный метод выявления поражения костей
(Слева) При рентгенографии в прямой проекции с наклоном книзу для детализации строения зубов определяется поднадкостничная резорбция твердой пластинки зуба, которая в норме выглядит как белая линия, окружающая корень зуба.
(Справа) На аксиальной обзорной томограмме кости при ГПТ визуализируются изменения в крестцово-подвздошных суставах с субхондральной резорбцией, преимущественно на подвздошных поверхностях суставов. Трансплантат почки в левом нижнем квадранте четко указывает на причину этих изменений (вторичный ГПТ вследствие почечной остеодистрофии). (Слева) На аксиальной томограмме кости визуализируются нечеткие трабекулы, характерные для ГПТ, а также резорбция подвздошных поверхностей крестцово-подвздошных суставов. Кроме этого имеется кальцификация мягких тканей. Все данные указывают на ГПТ.
(Справа) На аксиальной томограмме у этого же пациента определяется более нетипичная кальцификация мягких тканей, а также кистозно-литический очаг в лобковой ветви, соответствующий бурой опухоли при ГПТ. В некоторых случаях имеется лишь один признак, указывающий на диагноз ГПТ, однако обычно их несколько. (Слева) Рентгенография в ПЗ проекции: у пациента с первичным ГПТ определяется кальцификация сосудов, выраженная кальцификация мягких тканей и сочетание остеопении с утолщением трабекул. Имеется патологический перелом бедренной кости.
(Справа) Рентгенография в ПЗ проекции: определяются выраженные изменения, обусловленные ГПТ. Имеются типичные изменения пластинки роста. В лопатке имеются характерная поднадкостничная резорбция компактного вещества медиальной поверхности проксимального отдела плечевой кости и крупная бурая опухоль.
3. Рентгенография костей при гиперпаратиреозе:
• Основные критерии:
о Остеопороз
о Резорбция костей: обычно двусторонняя и симметричная:
- Субпериостальная резорбция: Компактное вещество лучевой поверхности средних фаланг кисти, особенно указательных и средних пальцев
Компактное вещество медиальной поверхности проксимальных отделов плечевой, бедренной, большеберцовой костей
- Субхондральная резорбция (часто сопровождается коллапсом, имитируя эрозию):
Акромиально-ключичные (АК) суставы, особенно дистальный конец ключицы
Грудино-ключичные (ГК) суставы
Субхондральные концы костей запястья, пястных костей и фаланг
Дископозвонковые контакты
Крестцово-подвздошные (КП) суставы, особенно на подвздошной кости
Лобковый симфиз
- Подсухожильная/подсвязочная резорбция:
Прикрепления клювовидно-ключичных связок к ключице
Прикрепление вращательных мышц к бугоркам плечевой кости
Прикрепление сухожилия трехглавой мышцы к локтевому отростку
Седалищные бугры
Большой вертел
Прикрепление подошвенной фасции к пяточной кости
- Резорбция пластинки роста, особенно в метафизах, приводит к расширению и неровности контуров (имитирует рахит)
- Резорбция эндостальная/интракортикальная/по ходу трабекул:
Интракортикальное туннелирование в пястных костях (кружевоподобное)
Акроостеолиз (особенно, полосовидный)
- Твердая пластинка зубов
о Бурая опухоль:
- Чаще встречается при первичном, чем при вторичном ГПТ
- В целом, чаще наблюдается при вторичном ГПТ вследствие его большей распространенности по сравнению с первичным ГПТ
- В нижней челюсти, ключице, ребрах, костях таза, бедренной кости
- Одиночная или множественные
- Черты неагрессивной опухоли при визуализации: экспансивный остеолиз, географические несклерозированные края; отсутствие разрушения компактного вещества, периостита, опухоли или очага мягких тканей
- Чаще всего метафизарная; может распространяться на эпифиз или развиваться в диафизе
о Изменения мягких тканей:
- Метастатическая кальцификация мягких тканей:
Чаще всего при вторичном ГПТ
Преимущественно околосуставные очаги: бедренные, плечевые
Артерии среднего диаметра, легкие, сердце, печень
- Ослабление связок и сухожилий, возможен их разрыв или гипермобильность сустава
о Остеосклероз:
- Чаще всего развивается на фоне лечения (гипероссифи-кация)
- Механизм неизвестен
- Чаще всего наблюдается в осевом скелете, а также в черепе, метафизах
- Первичный ГПТ: чаще всего очаговый, редко генерализованный, наблюдается вместе с разрешающимися бурыми опухолями
- Вторичный ГПТ: может быть генерализованным; непостоянный признак ГПТ
о Периостит:
- Чаще встречается при вторичном ГПТ; особенно в фазу разрешения
• Дополнительные критерии:
о Хондрокальциноз:
- Мениски, треугольный фиброзно-хрящевой комплекс, лобковый симфиз
- Чаще всего при первичном ГПТ
о Почечные конкременты и нефрокальциноз
о Картина «соли и перца» или «перечницы» в костях черепа вследствие генерализованной резорбции кости и локализованных кистозных очагов резорбции ± очаговый склероз
о Позвоночник: узлы Шморля, расширенные межпозвонковые пространства и компрессии замыкательных пластинок
о Угловые деформации, возникающие в результате остеомаляции
о Патологические переломы
о Изменения, напоминающие эрозии при артрите:
- Субхондральная эрозия и коллапс суставных поверхностей имитируют эрозии: КП, АК, ГК суставы, лобковый симфиз, дископозвонковые контакты:
Особенно при вторичном ГПТ
- Поднадкостничная резорбция на суставных поверхностях имитирует эрозивный артрит; поражение кистей, запястья, стоп; КП, АК, ГК суставов, лобкового симфиза
о Паратиреоидная остеодистрофия:
- Замещение костного мозга соединительной и сосудистой тканью
- Структурное ослабление кости приводит к ее деформации
4. МРТ костей при гиперпаратиреозе:
• Чувствительный метод диагностики аденомы паращитовидной железы
• Не играет значимой роли в выявлении поражения костей
• Неспецифические изменения: гемопоэтический костный мозг, расширение пространств губчатого вещества, истончение компактного вещества
• Бурая опухоль:
о Сигнал смешанной интенсивности: зависит от степени разрастания фиброзной ткани, наличия геморрагий или кист
5. Радионуклидная диагностика:
• Сцинтиграфия костей:
о Superscan: интенсивное поглощение [радиофармпрепарата] костной тканью, визуализация пальцев кистей и стоп, отсутствие поглощения в почках
о Возможно поглощение мягкими тканями в очагах отложения кальция, особенно в легких, печени, сердце
о Бурые опухоли: интенсивное очаговое поглощение
• Визуализация паращитовидной железы ( 99 Тс-сестамиби [технетрил])
о Усиленное поглощение аденомой паращитовидной железы
6. Другие методы:
• ДЭРА и количественная КТ позволяют диагностировать остеопороз
(Слева) Рентгенография в ЗП проекции: у молодого взрослого определяется диффузная остеопения и утолщение трабекул. Заметна субхондральная резорбция в полулунной кости, также имеются плотные аморфные околосуставные кальцинаты. Все эти признаки указывают на ГПТ.
(Справа) При рентгенографии в ПЗ проекции определяется выраженный нефрокальциноз. Хотя сам по себе он неспецифический, наличие сопутствующих изменений костей позволяет сузить диагностический поиск до ГПТ. (Слева) Рентгенография в боковой проекции: определяется выраженный кальциноз сосудов на фоне ГПТ. Обычно поражаются сосуды среднею диаметра, тогда как при атеросклерозе происходит поражение крупных сосудов, а при диабете - мелких. Обратите внимание на нарушение плотности костей и нечетко выраженные трабекулы.
(Справа) Рентгенография нижней конечности в ПЗ проекции: определяются неспецифические изменения при ГПТ: тяжелая остеопения, не связанная с возрастом или полом + диффузная кальцификация мягких тканей. (Слева) Рентгенография в ЗП проекции: определяются изменения пластинки роста. Обе пластинки роста расширены, их края имеют неровные контуры (особенно в области метафизов), имитируя рахитические изменения. Имеется туннелирование компактного вещества. Трабекулы утолщены.
(Справа) При рентгенографии в ПЗ проекции визуализируется типичная бурая опухоль с литическими очагами, географическими краями и без признаков злокачественности. Она напоминает другие фиброзно-костные поражения. Плотность кости значительно изменена; у молодого пациента следует заподозрить ГПТ с бурой опухолью.
в) Дифференциальная диагностика изменений костей при гиперпаратиреозе:
1. Бурая опухоль:
• Гигантоклеточная опухоль, фиброзная дисплазия, метастазы, множественная миелома
• Дифференциальный диагноз на основании кальциемии, других рентгенографических признаков ГПТ
2. Анкилозирующий спондилоартрит:
• Поражения КП сустава и лобкового симфиза при ГПТ могут имитировать анкилозирующий спондилоартрит
3. Ревматоидный артрит:
• Артритоподобные изменения при ГПТ, особенно в кисти, могут имитировать РА
г) Патология:
1. Общая характеристика:
• Этиология:
о Первичный ГПТ:
- Аденома паращитовидной железы: 75-85%:
Множественная эндокринная неоплазия встречается редко
- Гиперплазия паращитовидной железы: 10-20%
- Рак паращитовидной железы: 1-5%
о Вторичный ГПТ:
- Чаще всего при хронической болезни почек
- Дефицит кальция, нарушения метаболизма витамина D, нарушение фосфатного обмена
о Третичный ГПТ:
- Гиперплазия паращитовидных желез, не реагирующих на уровень кальция (автономно функционирующие железы)
- Исход многолетнего ГПТ
о Бурая опухоль: реактивный, а не неопластический процесс:
- Развивается в результате резорбции костной ткани остеокластами с последующим замещением фиброзной тканью; кровоизлияние и некроз приводят к образованию кисты
• Сопутствующие нарушения:
о Сывороточные маркеры первичного ГПТ:
- Кальций крови: повышенный
- Фосфаты крови: в норме или снижены
о Сывороточные маркеры вторичного ГПТ:
- Кальций крови: в норме или снижен
- Фосфаты крови: повышены
- Кальций-фосфорный комплекс: повышен
- Витамин D: низкий (при паренхиматозной болезни почек)
2. Микроскопия:
• Общие:
о Губчатое вещество: уменьшение числа костных трабекул, увеличение сосудистых пространств, разрастание фиброваскулярной ткани
о Компактное вещество: разрастание сосудов
о Повышение числа остеокластов
о Остеобласты по ходу трабекул
(Слева) Рентгенография в ПЗ проекции: визуализируется типичная бурая опухоль-литическая опухоль с умеренным распространением и несклеротическими географическими краями. Признаки малигнизации отсутствуют. Эта опухоль может локализоваться в любом участке кости, включая диафиз, что видно на этом снимке.
(Справа) На аксиальной томограмме с контрастированием через середину большеберцовой кости, визуализируется литический очаг с умеренным распространением и множественными границами раздела жидкость-жидкость в результате кровоизлияния и некроза, сопровождающегося формированием кист. Невыраженные изменения компактного вещества обусловлены поднадкостничной резорбцией. (Слева) Рентгенография в ПЗ проекции: визуализируются смешанные распространенные литические и склеротические очаги. Такая смешанная картина встречается при нескольких заболеваниях. Тем не менее для бурых опухолей характерны литические очаги с умеренным распространением и четкими контурами, этот случай показывает широкую вариабельность таких опухолей.
(Справа) Рентгенография в ЗП проекции: визуализируется бурая опухоль в дистальной фаланге. По-прежнему виден экспансивный рост опухоли. На фоне лечения, ранее литическое поражение перешло в склеротическое, что указывает на разрешение процесса. (Слева) На аксиальной томограмме визуализируется многокамерное образование в нижней челюсти. Верхняя и нижняя челюсти - типичные места образования бурых опухолей: к ним также относятся ребра, ключицы, кости таза и бедренная кость.
(Справа) На фронтальном STIR МР-срезе большеберцовой кости визуализируются два очага с различными характеристиками. Проксимальный очаг с выраженной минерализацией, а более дистальный имеет неспецифический сигнал ↑ интенсивности. Бурые опухоли имеют различную интенсивность сигнала в зависимости от степени минерализации, наличия кровоизлияния, кист и фиброза.
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Обычно бессимптомное течение: симптомы чаще всего обусловлены нефролитиазом
• Другие симптомы:
о Конкременты, поражение костей, боли в животе, психические нарушения
о Неспецифические костные, суставные, мышечные боли и слабость
о Панкреатит, язвенная болезнь
о Тошнота, запор, рвота, анорексия
2. Демография:
• Возраст:
о Первичный ГПТ: чаще всего встречается у людей среднего и пожилого возраста, редко-у детей
о Вторичный ГПТ: большинство пациентов старше 40 лет
• Эпидемиология:
о Первичный ГПТ: 42:100000 человек
о Вторичный ГПТ: развивается у большинства диализных пациентов
3. Течение и прогноз:
• Первичный и вторичный ГПТ-обратимые заболевания:
о При отсутствии лечения прогрессирует до третичного, резистентного к терапии
4. Лечение:
• Первичный ГПТ:
о Нормальный/немного ↑ кальций крови: наблюдение в динамике
о Повышенный кальций крови: удаление аденомы
• Вторичный ГПТ:
о Лечение направлено на повышение уровня кальция в крови
о Трансплантация почки
е) Диагностическая памятка. Советы по интерпретации изображений:
• Резорбтивные изменения по лучевой поверхности средней фаланги указательного пальца считаются патогномоничными
Гиперпаратиреоз - симптомы и лечение
Что такое гиперпаратиреоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Курашова О. Н., эндокринолога со стажем в 28 лет.
Над статьей доктора Курашова О. Н. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Гиперпаратиреоз — это эндокринное заболевание, развивающееся при чрезмерном количестве паратиреоидного гормона (паратгормона) в организме, который выделяется околощитовидными железами.
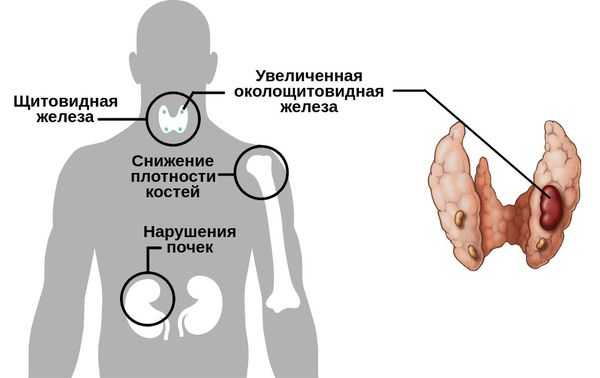
Существуют разные формы данного нарушения.
Первичный гиперпаратиреоз помимо нарушения околощитовидных желёз и избыточного выделения паратиреоидного гормона сопровождается верхне-нормальным или повышенным содержанием кальция в крови. Среди эндокринных заболеваний он встречается довольно часто: по распространённости эта форма гиперпаратиреоза находится на третьем месте после сахарного диабета и патологий щитовидной железы.
Ежегодная заболеваемость первичной формой составляет около 0,4–18,8% случаев на 10000 человек, а после 55 лет — до 2% случаев. [6] [12] У женщин эта патология возникает чаще, чем у мужчин — примерно 3:1. Преобладающее число случаев первичного гиперпаратиреоза у женщин приходится на первое десятилетия после менопаузы.
Первичный гиперпаратиреоз может быть как самостоятельным заболеванием, так и сочетаться с другими наследственными болезнями эндокринной системы. [1] [12] Он проявляется многосимптомным поражением различных органов и систем, что приводит к значительному снижению качества жизни с последующей инвалидизацией, а также к риску преждевременной смерти.
Причины возникновения связаны с развитием в одной или нескольких околощитовидных железах таких патологий, как:
- солитарная аденома — до 80-85% случаев;
- гиперплазия (диффузное увеличение желёз) — до 10-15 % случаев;
- рак — до 1-5% случаев;
- спорадические заболевания — до 90-95% случаев.
В 5% случаев на возникновение первичного гиперпаратиреоза влияет наследственность.
При вторичном гиперпаратиреозе кроме общих клинических признаков заболевания отличается снижением кальция и повышением фосфора в крови. Эта форма болезни обычно развивается как реакция компенсации и сочетает в себе усиленный синтез паратгормона и изменения в паращитовидных железах. Как правило, обнаруживается при синдроме недостаточного всасывания кальция в тонком кишечнике, дефиците витамина D и хронической почечной недостаточности.
Третичный гиперпаратиреоз развивается в случае аденомы околощитовидной железы и повышенном выделении паратгормона в условиях длительного вторичного гиперпаратиреоза.
Псевдогиперпаратиреоз развиваться п ри других злокачественных опухолях, которые способны продуцировать вещество, похожее на паратгормон.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Гиперпаратиреоз протекает длительно и бессимптомно и может быть выявлен случайно во время обследования по поводу другого заболевания.
У пациентов с гиперпарат иреозом одновременно возникают симптомы поражения различных органов и систем: язва желудка, остеопорозные проявления, мочекаменная и желчнокаменная болезни и другие. При пальпации шеи в зоне паращитовидных желёз можно нащупать достаточно большую "аденому".
Развивается быстрая утомляемость при физической повседневной нагрузке, мышечная слабость, ноющая головная боль, затруднение при ходьбе (особенно во время подъёма по лестнице или при преодолении больших расстояний), формируется как бы переваливающаяся походка.
У большинства людей с гиперпаратиреозом нарушено восприятие и память, они эмоционально неуравновешенны, тревожны, депрессивны.
При опросе пациенты с подозрением на нарушение функции околощитовидных желёз обычно жалуются на:
- длительно существующие боли в костях рук и ног, неровности и деформирующие изменения, возникающие при надавливании, частые судороги в ногах;
- эмоциональную неустойчивость, беспокойство и нарушение концентрации внимания, возникающее при нахождении в обществе;
- частое желание пить жидкость — вплоть до жажды с учащённым мочеиспусканием (не связанное с сахарным или несахарным диабетом);
- прерывистое нарушение сна и значительную утомляемость при выполнении любой работы;
- неуверенность и шаткость при ходьбе;
- повышенную потливость всего тела и конечностей;
- периодические сердцебиения днём и ночью;
- искривления и переломы (в основном трубчатых костей) при непредсказуемых обстоятельствах (даже при движениях лёжа в постели) — возникает в позднем периоде заболевания, сопровождается ноющими болями в позвоночнике.
Если патологический процесс в костях продолжает развиваться, это может стать причиной расшатывания и выпадения здоровых зубов, а также деформации костей скелета, в связи с которой пациенты становятся ниже ростом. Возникающие переломы очень медленно восстанавливаются, часто с деформациями р ук и ног и образованием непрочных суставов. На конечностях появляются кальцинаты — результат отложения солей.
У женщин с повышенной функцией щитовидной железы в менопаузе риск костных осложнений возрастает.
В большинстве случаев первые проявления гиперпаратиреоза сопровождаются:
- давно диагностированными нарушениями опорно-двигательного аппарата;
- хроническими заболеваниями почек (мочекаменная болезнь, отложение солей кальция в почках);
- нарушениями желудочно-кишечного тракта (панкреатит и кальцинат поджелудочной железы);
- выраженными, ранее нелеченными нейрокогнитивными и психическими расстройствами; в сочетании с гипертрофией миокарда левого желудочка (утолщением стенок сердца), а также нарушением проводимости и ритма сердца — зависят от уровня паратгормона.
При развитии поражения сосудов в виде кальциноза и склероза нарушается питание тканей и органов, а повышенный уровень кальция в крови способствует развитию и ухудшению ишемической болезни сердца.
Гиперпаратиреоз с нехарактерными симптомами и постепенным началом часто сопровождается:
- тошнотой, периодическими желудочными болями, рвотой, метеоризмом, снижением аппетита, резким падением веса;
- возникновением пептических язв с кровотечениями;
- поражением поджелудочной железы и желчного пузыря;
- на поздних стадиях — нефрокальцинозом, признаками прогрессирующей почечной недостаточности с последующей уремией (крайне опасным отравлением организма).
Патогенез гиперпаратиреоза
Кальций является важным компонентом, который влияет на прочность костей и обменные процессы в организме. В норме уровень кальция, а также фосфора поддерживает паратгормон, выделяемый околощитовидными железами.
При аденоме или ином нарушении этих желёз взаимосвязь кальция и паратгормона нарушается: если раньше повышенное содержания кальция сдерживало уровень паратгормона, то теперь развивается дефект рецепторов, чувствительных к кальцию, которые расположены на поверхности главных клеток паращитовидных желёз.
В связи с этим в организме происходит ряд нарушений:
- активируются остеобласты (молодые клетки костей) и увеличивается количество остеокластов (клеток, уничтожающих старые костные ткани), что приводит к ускорению естественного разрушения (растворения) костей и костеобразования — если уровень паратгормона повышен довольно длительно, то процессы разрушения начинают преобладать;
- снижается почечный порог обратного всасывания фосфатов (проявляется гипофосфатемией и гиперфосфатурией);
- в кишечнике всасывается дополнительное количество кальция; [2][7][9]
- в случае гиперплазии (увеличения количества клеток паращитовидных желёз) происходит нерегулируемая гиперпродукция паратгормона. [17]
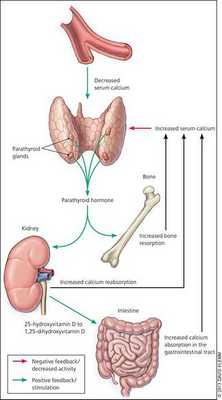
При избытке паратгормона усиливается выведение из костной ткани кальция и фосфора. Клинически это проявляется изменениями в костях: их искривлением и размягчением, возникновением переломов. При этом уровень кальция в костях снижается, а его уровень в крови заметно увеличивается, т. е. возникает гиперкальциемия. Она проявляется мышечной слабостью, избыточным выделением минералов с мочой при усиленном мочеиспускании и постоянной жаждой, что приводит к почечнокаменной болезни и нефрокальцинозу — накоплению и отложению солей кальция в главной ткани почек. Также избыток кальция в крови становится причиной нарушения тонуса сосудов и возникновения артериальной гипертензии. [1] [12]
У пациентов с первичным гиперпаратиреозом часто наблюдается острая нехватка витамина D, а после оперативного лечения заболевания повышается вероятность развития синдрома голодных костей — последствия гиперкальциемии. [15]
Классификация и стадии развития гиперпаратиреоза
Как уже говорилось, бывает первичный, вторичный и третичный гиперпаратиреоз. При этом первичную форму заболевания разделяют на три вида:
- субклинический — заболевание развивается без явных проявлений, можно заподозрить только по результатам биохимии крови;
- клинический — возникают выраженные симптомы болезни (нарушения опорно-двигательного аппарата, почек и ЖКТ);
- острый первичный — возникновение гиперкальциемического криза.
Согласно МКБ 10, выделяют четыре формы заболевания:
- первичный гиперпаратиреоз;
- вторичный гиперпаратиреоз;
- иные формы гиперпаратиреоза;
- неуточнённый гиперпаратиреоз.
Другая классификация гиперпаратиреоза, опубликованная в 2014 году, по степени выраженности симптомов разделяет заболевание на три формы:
- нормокальциемическую — определяется неизменными показателями общего и ионизированного кальция (с поправкой на альбумин), а также паратгормона за весь период наблюдения (двукратное определение этих показателей с интервалом в 3-6 месяцев);
- мягкую — можно установить при появлении жалоб (низкотравматичных переломов) и лабораторном подтверждении умеренно повышенного уровня кальция и паратгормона в крови;
- манифестную — возникает впервые, причём остро, сопровождается нарушениями костной ткани или внутренних органов, возникает риск развития гиперкальциемического криза.
В зависимости от того, какие именно органы или системы поражены, выделяют:
- костный гиперпаратиреоз — де формация конечностей, внезапные переломы, возникающие как бы сами по себе, остеопороз с возможными кистозными образованиями, болезнь Реклингхаузена;
- висцеральный гиперпаратиреоз — поражением внутренних органов:
- почечный — отличается тяжёлым течением, возникают частые приступы почечной колики, возможно развитие почечной недостаточности;
- желудочно-кишечный — холецистит, панкреатит, язвенная болезнь желудка и двенадцатиперстной кишки;
- смешанный гиперпаратиреоз — одновременное возникновение костных и висцеральных нарушений.
Осложнения гиперпаратиреоза
Длительное течение заболевания сказывается на формировании костей. Так, н а поздних стадиях вовремя не диагностированного гиперпаратиреоза наблюдаются:
- разрушение дистальных или концевых фаланг конечностей;
- сужение дистального отдела ключиц;
- очаги разрушения костей черепа;
- бурые опухоли длинных костей.
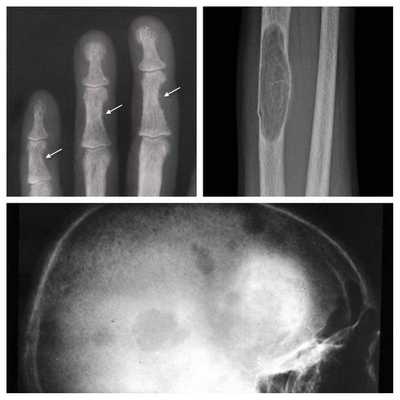
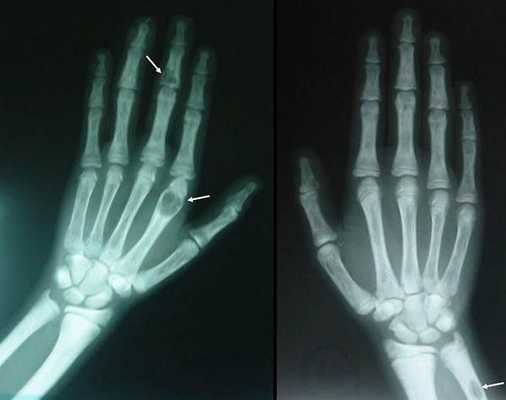
Самое тяжёлое осложнение гиперпаратиреоза — гиперкальциемический криз. Он возникает внезапно после резкого повышения уровня кальция в крови до 3,5-5 ммоль/л (в норме этот показатель составляет 2,15-2,50 ммоль/л). [17] Проявляется резким обострением всех симптомов гиперпаратиреоза.
Пусковые механизмы осложнения — острые инфекционные заболевания (чаще всего ОРВИ), внезапный перелом, длительный постельный режим, беременность, бесконтрольный приём препаратов, содержащих кальций и витамин D, а также тиазидных мочегонных средств.
Риск возникновения криза зависит от того, насколько повышен уровень кальция в крови. [17]
Кости при гиперпаратиреозе - лучевая оценка
а) Визуализация:
• Резорбция - важнейший рентгенографический признак:
о Поднадкостничная, эндостальная, субхондральная, интракортикальная, подсухожильная, подсвязочная, по ходу трабекул
• Резорбция пластинки роста, особенно в метафизах, приводит к ее расширению и неровности контуров
• Генерализованная остеопения в результате остеопороза
• Метастатическая кальцификация мягких тканей, хондрокальциноз
• Бурая опухоль: распространенное литическое поражение с «географическими» несклеротическими контурами
• Картина «соли и перца» или «перечницы» в костях черепа
• Ослабленные сухожилия и связки, возможен их разрыв или гипермобильность суставов
• Угловые деформации, возникающие на фоне остеомаляции
• Патологические переломы
• Изменения, напоминающие эрозии при артрите
• При сцинтиграфии - внешний вид по типу Superscan (относительно равномерная диффузная интенсивная локализация радиоизотопа в центральном скелете при полном отсутствии активности в почках и мягких тканях)
• Сигнал смешанной интенсивности: зависит от степени разрастания фиброзной ткани, наличия кровоизлияний или кист
(Слева) Рентгенография в ЗП проекции: определяются резорбтивные изменения при гиперпаратиреозе (ГПТ). Компактное вещество на лучевой и локтевой поверхностях средних фаланг имеет кружевоподобный вид вследствие поднадкостничной резорбции и интракортикальной туннелизации. Резорбция головок II и V дистальных фаланг.
(Справа) Рентгенография в ЗП проекции: определятся субхондральная резорбция краев ДМФ суставов. Коллапс прилежащих суставных поверхностей имитирует эрозии. При прошлом исследовании определялась поднадкостничная резорбция, в настоящее время разрешившаяся. (Слева) Рентгенография в боковой проекции: картина «соли и перца» в костях черепа в результате генерализованной, но неравномерной резорбции костной ткани в сочетании с очагами склероза, имеющими неровные контуры. Обратите внимание на потерю дифференцировки наружной и внутренней пластинок черепа.
(Справа) На аксиальной томограмме кости определяются выраженные изменения, включающие нечеткую дифференцировку на -ружной и внутренней пластинок, а также множественные склеротические очаги с нечеткими контурами в губчатом веществе. Такая КТ-картина эквивалентна признаку «соли и перца».
б) Дифференциальная диагностика изменений костей при гиперпаратиреозе:
• Бурая опухоль может имитировать гигантоклеточную опухоль, фиброзную дисплазию, метастатическую болезнь, множественную миелому
• Изменения крестцово-подвздошных суставов и симфиза имитируют анкилозирующий спондилоартрит
• Субхондральная резорбция и коллапс костей кисти, стоп, коленных суставов имитируют ревматоидный артрит
в) Патология:
• Первичный ГПТ: аденома паращитовидной железы (75-85%)
• Вторичный ГПТ: чаще всего - хроническая болезнь почек
г) Диагностическая памятка:
• Резорбтивные изменения по лучевой поверхности средней фаланги указательного пальца считаются патогномоничными
Диагностика гиперпаратиреоза на снимках МРТ и КТ костей
Вторичный гиперпаратиреоз (алиментарный гиперпаратиреоз,):
- длительная гипокальциемия при дефиците витамина D3 в связи с хронической почечной недостаточностью или нарушением его всасывания в кишечнике
- гиперплазия паращитовидной железы.
- развитие автономной аденомы околощитовидной железы при длительно существующем вторичном гиперпаратиреозе.
Какой метод диагностики гиперпаратиреоза выбрать: МРТ, КТ, рентген
Метод выбора диагностики гиперпаратиреоза
- рентгенологическое исследование (особенно кистей).
Патогномоничные признаки
- Типичные изменения в кистях: участки поднадкостничной резорбции в лучевой части кисти
- Туннелирование кортикального слоя
- Опухоли Брауна.
Что покажет рентген костей ног и рук при гиперпаратиреоза
- Признаки увеличения ломкости кости в сочетании с остеопорозом:
Поднадкостничная резорбция:
- неравномерные поверхностные дефекты кортикального слоя
- предрасположенность к возникновению в лучевой части фаланг, а также шейке бедренной кости, проксимальном отделе плечевой кости, проксимальном отделе большеберцовой кости, ребрах, участках по краю суставных поверхностей (акромиально-ключичный сустав, грудино-ключичный сустав, крестцово-подвздошное сочленение, лобковый симфиз).
Резорбция внутри кортикального слоя:
- туннелирование/изнашивание кортикального слоя фаланг
- подсухожильная резорбция в местах, подверженных механическому стрессу (например, надколенник, пяточная кость).
Субхондральная резорбция:
- истончение субхондральной замыкательной пластинки в области сустава.
Опухоли Брауна:
- ограниченные участки лизиса кости (особенно кости лица, кости таза, ребра и бедро).
Хондрокальциноз: склеротические рентгеноплотные полосы возле замыкательной пластинки позвонка.
- Резорбция обратима на фоне проведения лечения - опухоли Брауна кальцинируются и в течение нескольких лет замещаются пластинчатой костью.
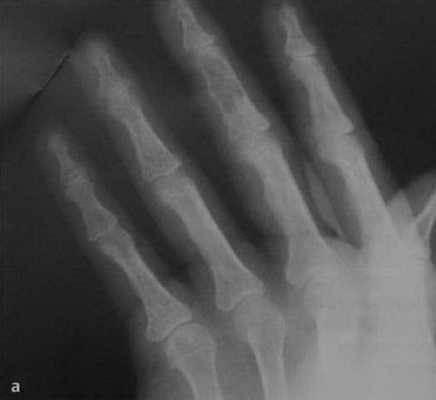
а, b Первичный гиперпаратиреоз у женщины 28 лет.
a) Рентгенологическое исследование кисти. Резорбционная остеопения в кортикальном слое (туннелирование кортикального слоя) и участки поднадкостничной резорбции, преимущественно поражающая проксимальные и средние фаланги третьего и четвертого пальцев. Опухоль Брауна в средней фаланге третьего пальца.
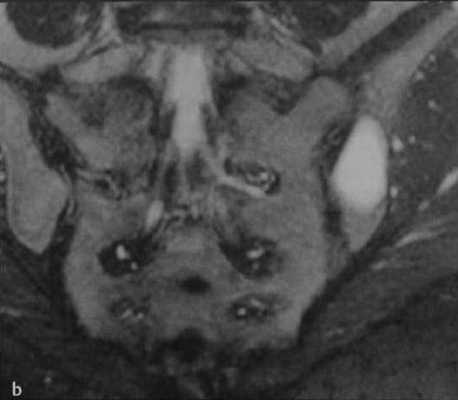
b) Приближенная к фронтальной МРТ с подавлением МР- сигнала от жировой ткани крестца. В левой подвздошной кости визуализируется опухоль Брауна с типичной для кисты интенсивностью сигнала.
Что покажут снимки МРТ костей при гиперпаратиреозе
- Опухоли Брауна: определяются на Т2-взвешенном изображении с подавлением МР-сигнала жировой ткани как очаговые структуры, изоинтенсивные по отношению к жидкости
- Могут быть уровни жидкость- жидкость в связи с кровоизлиянием.
Клинические проявления
- Легко запомнить: камни (камни в почках), кости (нарушение окостенения) и стоны (язва желудка) основные симптомы гиперпаратиреоза определяющие лечение заболевания
Методы лечения
- Первичный гиперпаратиреоз: резекция
- Вторичный гиперпаратиреоз: терапия витамином D.
Течение и прогноз
Что хотел бы знать лечащий врач
- Типичные признаки гиперпаратиреоза
- Дифференциальная диагностика с ревматоидным артритом.
Какие заболевания имеют симптомы, схожие с гиперпаратиреозом
Ревматоидный артрит
- Поражает преимущественно проксимальные межфаланговые и плюснефаланговые суставы
- Сужение суставной щели
- Синовит (определяется при МРТ)
Анкилозирующий спондилит
- Смешанное изображение (эрозирование, склероз) в крестцово-подвздошном сочленении
- Синдесмофиты в позвоночном столбе
Остеопороз
- Отсутствие таких специфических признаков, как участки поднадкостничной резорбции
Читайте также:
