Рентгенограмма, КТ, МРТ при аплазии, гипоплазии зубовидного отростка
Добавил пользователь Евгений Кузнецов Обновлено: 29.01.2026
а) Терминология:
1. Синоним:
• Os (кость)
2. Определение:
• Овальная или округлая кость с кортикальной пластинкой на вершине зубовидного отростка
• Два типа в зависимости от положения:
о Ортотопическое: нормальное положение относительно вершины зубовидного отростка о Дистопическое: любое другое положение:
- Преимущественно возле большого затылочного отверстия; может сливаться со скатом (птичья кость, os aws) или передней дугой С1
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Кость на вершине диспластического зубовидного отростка + увеличение передней дуги С1
• Локализация:
о КВС, возле вершины зубовидного отростка
• Размер:
о Варьирует; зубовидный отросток обычно меньше, чем в норме
• Морфология:
о Округлая или овальная кость с ровной и однородной кортикальной пластинкой:
- Отделена от тела С2 и зубовидного отростка
- Край зубовидной кости непосредственно не соотносится с телом осевого позвонка
о ± гипертрофия передней дуги атланта
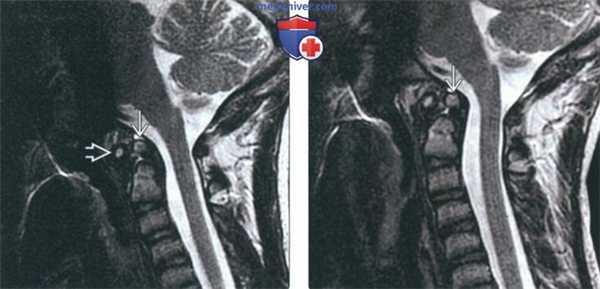
(Слева) На сагиттальной МРТ (Т2 ВИ) в положении сгибания определяется переднее положение дистопической зубовидной костив относительно С2. Расстояние между передней дугой С1 и зубовидной костью сохранено; определяется нарушение положения зубовидной кош относительно С2 по сравнению с изображениями в нейтральном положении и при разгибании (атланто-аксиальная нестабильность).
(Справа) На сагиттальной MPT (Т2 ВИ) в положении разгибания у этого же пациента положение зубовидной кости обычное. На сагиттальной МРТ (Т2 ВИ) в положении сгибания определялось переднее смещение зубовидной кости, свидетельствующее об атланто-аксиальной нестабильности.
2. Рентгенография при зубовидной кости:
• Рентгенологические признаки:
о Хорошо отграниченная кость на вершине зубовидного отростка + увеличение передней дуги С1
о ± атланто-аксиальная нестабильность при сгибании/разги-бании
3. КТ при зубовидной кости:
• КТ в костном окне:
о Хорошо отграниченная кость на вершине зубовидного отростка + увеличение передней дуги С1
о Возможно слияние зубовидной кости со скатом или передней дугой С1
4. МРТ при зубовидной кости:
• Т1 ВИ:
о Хорошо отграниченная кость на вершине зубовидного отростка + увеличение передней дуги С1
о Обычный сигнал в губчатом веществе зубовидной кости, передней дуги С1
• Т2 ВИ:
о Картина аналогична Т1 ВИ:
о ± контузия спинного мозга, миеломаляция при краниоцервикальной нестабильности
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о Мультипланарная КТ в костном окне для оценки анатомии костей
о Мультипланарная МРТ для исследования спинного мозга, мягких тканей
• Выбор протокола:
о Аксиальная КТ в костном окне с реформатированием в сагиттальной и корональной плоскости
о Наиболее применима МРТ (Т2 ВИ) в сагиттальной, аксиальной, корональной плоскости:
- Может выполняться в положении сгибания и разгибания для оценки стабильности, воздействия на спинной мозг
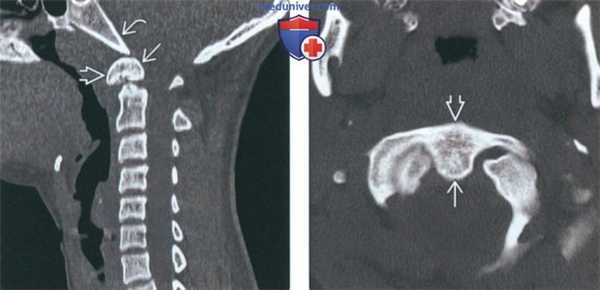
(Слева) На сагиттальной КТ шейного отдела позвоночника в костном окне определяется врожденное слияние передней дуги С1 и крупной зубовидной кости. Соотношение зубовидной кости со скатом не нарушено. Шейный отдел позвоночника ниже осевого позвонка в остальном не изменен, нарушения сегментации других позвонков не выявлены.
(Справа) На аксиальной КТ в костном окне определяется врожденное слияние орто-топической зубовидной кости с передней дугой С1 по средней линии. Задняя дуга С1 не имеет дефектов (на этом срезе не видна).
в) Дифференциальная диагностика зубовидной кости:
1. Терминальная кость:
• Вариант нарушения оссификации → случайно обнаруживаемая «вырезка» на вершине зубовидного отростка с прилежащей к ней округлой костью
• Терминальная кость обычно намного меньше, чем зубовидная; лежит на уровне дуги С1 над поперечной связкой атланта
• Редко сочетается с нестабильностью
2. Перелом зубовидного отростка С2 (тип II):
• Перелом зубовидного отростка без консолидации
• Зубовидный отросток обычной формы и размера
• Узкая щель между телом осевого позвонка и зубовидным отростком
• Передняя дуга С1 обычного размера
г) Патология:
1. Общая характеристика:
• Этиология:
о Спорная, активно обсуждаются несколько теорий:
- «Врожденная» теория:
Нарушение эмбриогенеза затылочного склеротома, проатланта, ресегментированногоскперотома С1
Избыточная подвижность хрящевого зубовидного отростка во время оссификации -» врожденное нарушение слияния зубовидного отростка с телом осевого позвонка
Объясняет обнаружение зубовидной кости у маленьких детей
- «Травматическая» теория:
Следствие перелома зубовидного синхондроза до закрытия (в возрасте 5-6 лет) — постепенное формирование зубовидной кости
По мере роста крыловидные связки оттягивают фрагмент зубовидного отростка от основания осевого позвонка
Краниальная часть фрагмента зубовидного отростка продолжает кровоснабжаться апикальными сосудами
Бессосудистая каудальная часть подвергается резорбции → типичная кость округлой формы
Объясняет обнаружение зубовидной кости у пациентов без изменений на предыдущих рентгенограммах шеи
• Сопутствующие нарушения:
о ↑ частоты при синдроме Моркио, множественной эпифизеальной дисплазии, синдроме Клиппеля-Фейля, синдроме Дауна
• Эмбриогенез цервикокраниума (затылочного - СЗ склеротомов) при формировании зубовидной кости:
о Четвертый затылочный скперотом (проатлант) в норме в эмбриогенезе делится на вентральную ростральную и дорзальную каудальную части:
- Вентральный компонент протатланта — передний край большого затылочного отверстия, затылочные мыщелки:
Часть вентрального отдела проатланта обосабливаеется, сливаясь с плевроцентром атланта → зубовидный отросток:
Ядро центра проатланта — апикальная связка зубовидного отростка
- Атлант и поперечная связка атланта (ПСА) развиваются из проатланта:
Зубовидный отросток представляет центр атланта после отделения от кольца С1 на 6-7 неделе гестации, слияния с телом зубовидного отростка
о Костные элементы формируются при энхондральной оссификации:
- Основание зубовидного отростка окостеневает сразу же перед рождением
- Тело осевого позвонка сливается с зубовидным отростком - в 4 года
- Вершина зубовидного отростка сливается с остальными его отделами - в 12 лет
2. Стадирование, градации, классификация зубовидной кости:
• Ортотопическое положение: анатомическое
• Дистопическое положение: любое неортотопическое:
о Преимущественно возле затылочного отверстия, возможно слияние со скатом или передним кольцом С1
о Стабильность ниже, чем при ортотопическом положении
• Измерения на рентгенограммах:
о Переднее атланто-дентальное расстояние (ПАДР):
- Используется для оценки нестабильности С1 /С2
- Внимание: зубовидная кость часто смещается вместе с атлантом даже при значительной нестабильности С1 /С2
о Заднее атланто-дентальное расстояние (ЗАДР):
- Между задним краем зубовидного отростка и передним краем задней дуги С1
- Косвенно отражает доступное для спинного мозга пространство (ДСМП):
Пролиферация мягких тканей (синовиальная киста, паннус) ↓ ДСМП, но не видны на рентгенограммах
- КТ и МРТ позволяют измерить пространство, непосредственно доступное для спинного мозга:
Оценка сдавления спинного мозга на МРТ позволяет точнее предположить симптоматику
- ПАДР < 13 мм: прогрессирующий неврологический дефицит
о Индекс нестабильности ПАДР:
- Изменения ДСМП при сгибании и разгибании
о Непосредственное измерение подвижности С1 относительно тела С2:
- Расстояние между верхним передним краем тела С2 и задним нижним краем передней дуги С1
- >3 мм: патология
3. Макроскопические и хирургические особенности:
• Зубовидная кость потенциально нестабильна:
о ПСА в норме окружает базальный сегмент зубовидного отростка
о Может прикрепляться к зубовидной кости (не норма):
- Несостоятельность ПСА → нестабильность С1/С2
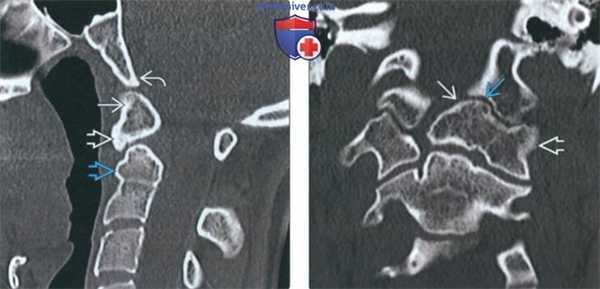
(Слева) На сагиттальной КТ в костном окне определяется слияние дистопической зубовидной кости с передней дугой С1. Вершина ската минимально ремоделирована (уплощена). Определяется дисплазия короткого и округлого зубовидного отростка.
(Справа) На корональной КТ в костном окне определяется эксцентрическое слияние дистопической зубовидной кости с передней дугой и боковой массой С1 слева. Обратите также внимание на патологический псевдосустав между зубовидной костью и левым затылочным мыщелком.
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Часто отсутствуют:
- Зубовидная кость случайно обнаруживается при исследованиях, выполненных подругой причине (например, по поводу травмы)
о Симптомы: локальная механическая боль в шее, кривошея, головная боль:
- Зубовидная кость часто не приводит к появлению симптоматики, вследствие чего возможны затруднения в оценке связи с имеющимися симптомами
• Другие признаки/симптомы:
о Преходящий или персистирующий квадрипарез после травмы
о Прогрессирующая миелопатия
о Слабость
о Атаксия
о Нижняя краниальная нейропатия
о Сдавление позвоночной артерии — ишемия спинного мозга, мозгового ствола
о Внезапная смерть (редко)
2. Демография:
• Возраст:
о Варьирует
• Эпидемиология:
о Точная распространенность, частота неизвестна
3. Течение и прогноз:
• Варьирует: большей частью зависит от стабильности связок КВС
• ПАДР и ЗАДР: прогностические критерии стабильности
4. Лечение:
• В большинстве случаев при случайно обнаруженной зубовидной кости рекомендуется консервативное лечение:
о В отсутствие симптоматики, рентгеновских признаков значительной нестабильности → наблюдение
о При наличии механической симптоматики → медикаментозная терапия:
- Вытяжение шейного отдела позвоночника, физиотерапия, жесткий воротник, ограничение активности, противовоспалительные средства
• Хирургическая стабилизация при нестабильности позвоночника, неврологическом дефиците, некупируемой боли
е) Диагностическая памятка. Следует учесть:
• При обнаружении зубовидной кости оцените динамическую стабильность КВС на рентгенограммах в положении сгибания/разгибания
• Дистопическая зубовидная кость вероятнее является нестабильной, чем ортотопическая
Рентгенограмма, КТ, МРТ при аплазии, гипоплазии зубовидного отростка
а) Определение:
• Врожденное уменьшение или отсутствие зубовидного отростка
1. Общая характеристика:
• Лучший диагностический критерий:
о Маленький и усеченный зубовидный отросток ± увеличение передней дуги С1
• Локализация:
о Краниовертебральное сочленение (КВС)
• Размер:
о Варьирует; отсутствие-почти нормальный размер
• Морфология:
о Зубовидный отросток короче и часто толще, чем в норме
о Гипоплазия» аплазия
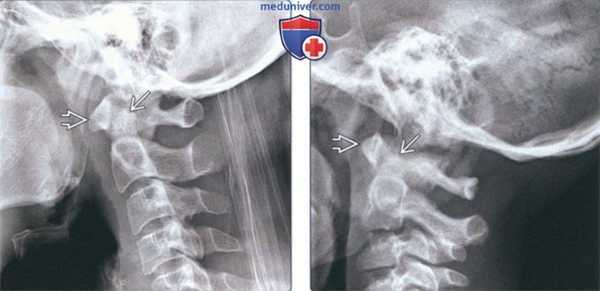
(Слева) На рентгенограмме шейного отдела позвоночника в боковой проекции определяется врожденная гипоплазия зубовидного отростка без нарушения соотношения С1/С2. Передняя дуга С1 слегка увеличена, скорее всею, за счет компенсаторной гипертрофии. Другие аномалии шейного отдела позвоночника отсутствуют.
(Справа) На рентгенограмме шейного отдела позвоночника в боковой проекции определяется легкая гипоплазия зубовидного отростка с компенсаторным увеличением передней дуги С1. Соотношения в краниовертебральном переходе не изменены, другие аномалии отсутствуют.
2. Рентгенография при аплазии, гипоплазии зубовидного отростка:
• Рентгенологические признаки:
о Маленький зубовидный отросток
о Лучше виден в боковой проекции или через открытый рот
3. КТ при аплазии, гипоплазии зубовидного отростка:
• КТ в костном окне:
о Картина аналогична таковой на рентгенограммах
о Позволяет лучше оценить аномалии С1 и другие аномалии КВС
4. МРТ при аплазии, гипоплазии зубовидного отростка:
• Т1 ВИ:
о Уменьшение размера зубовидного отростка
о Нормальный сигнал в губчатом веществе
• Т2 ВИ:
о Картина аналогична Т1 ВИ
о ± миеломаляция спинного мозга, сирингомиелия
о Наилучшая оценка поддерживающих связок
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о Мультипланарная КТ в костном окне или МРТ
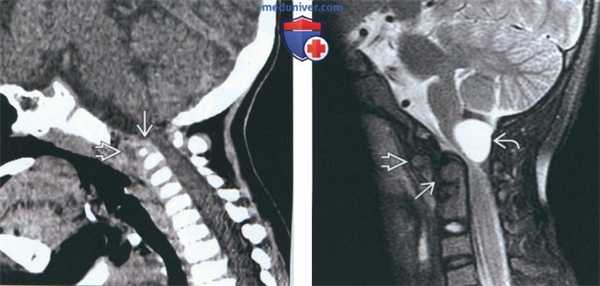
(Слева) На сагиттальной КТ с КУ (спондилометафизарная дисплазия) определяется гипоплазия зубовидного отростка и С1, приводящая к стенозу позвоночного канала. Передняя дуга атланта образована хрящом вследствие патологической задержки окостенения.
(Справа) На сагиттальной MPT (Т2 ВИ) (нейроэнтерическая киста) определяются врожденные аномалии костей краниовертебрального сочленения, в т.ч. укорочение и дисплазия зубовидною отростка. Смещение передней дуги С1 кпереди отражает атланто-аксиальную нестабильность.
в) Дифференциальная диагностика аплазии, гипоплазии зубовидного отростка:
1. Зубовидная кость:
• Округлая кость, расположенная рострально к резидуальному зубовидному отростку
• Передняя дуга С1 часто увеличена
2. Перелом зубовидного отростка С2:
• Костный фрагмент с четким нижний краем без кортикальной пластинки, расположенный рострально к отломку зубовидного отростка
• Травма в анамнезе
3. Резекция зубовидного отростка:
• Обычно выполняется для снижения выраженности вентральной компрессии спинного мозга и мозгового ствола
• Операция в анамнезе, ровный край резекции, лучевые признаки хирургического вмешательства или наличие металлоконструкций
2. Макроскопические и хирургические особенности:
• Состояние поперечной связки атланта (ПСА), других стабилизирующих связок варьирует:
о Зависит от размеров зубовидного отростка, наличия других аномалий костей
3. Микроскопия:
• Кость гистологически не изменена
1. Проявления:
• Типичные признаки/симптомы:
о Отсутствуют
• Другие признаки/симптомы:
о Боль в шее
о Миелопатия
2. Течение и прогноз:
• Варьирует в зависимости от тяжести, наличия динамической нестабильности, других сопутствующих нарушений
3. Лечение:
• Отсутствие симптоматики: возможна выжидательная тактика (наблюдение)
• Наличие симптоматики, нестабильность: может потребоваться хирургическое лечение(слияние)
е) Диагностическая памятка. Следует учесть:
• Гипо-/аплазия чаще встречается при скелетной дисплазии, трисомии 21, мукополисахаридозе
• Стабильность КВС определяется выраженностью гипо-/аплазии, состоянием ПСА, сопутствующими аномалиями
ж) Список использованной литературы:
1. Jain N et al: CT and MR imaging of odontoid abnormalities: a pictorial review. Indian J Radiol Imaging. 26(1):108—19, 2016
2. Mysliwiec Aet al: Atlanto-axial instability in people with Down's syndrome and its Impact on the ability to perform sports activities-a review. J Hum Kinet. 48:17-24, 2015
3. Souza PV et al: Basilar invagination in headache associated with physical exertion and recurrent torticollis. Arq Neuropsiquiatr. 72(1 1):902—3, 2014
4. Zygourakis CCet al: Delayed development of os odontoideum after traumatic cervical injury: support for a vascular etiology. J Neurosurg Pediatr. 7(2):201 —4, 2011
5. Stevens CA et al: Familial odontoid hypoplasia. Am J Med Genet A. 149A(6): 1290-2, 2009
6. Menezes AH: Craniocervical developmental anatomy and its implications. Childs NervSyst. 24(10)4109-22, 2008
7. Ali FE et al: Cervical spine abnormalities associated with Down syndrome. Int Or-thop. 30(4):284-9,2006
8. Westermeyer RR: Odontoid hypoplasia presenting as torticollis: a discussion of its significance. J Emerg Med. 24(1): 15-8, 2003
Рентгенограмма, КТ, МРТ при птичьей кости
а) Определение:
• Вариант зубовидной кости:
о Дистопия зубовидной кости со слиянием со скатом
1. Общая характеристика:
• Лучший диагностический критерий:
о Дистопия зубовидной кости со слиянием со скатом
• Локализация:
о Краниовертебральное сочленение (КВС), вершина ската
• Размер:
о Варьирует
о Обычно меньше, чем зубовидный отросток в норме
• Морфология:
о Округлая или овальная кость с ровной и однородной кортикальной пластинкой:
- Кость слита со скатом
- Часто наблюдается дисплазия ската; может быть легкой
о ± гипертрофия или ремоделирование передней дуги атланта
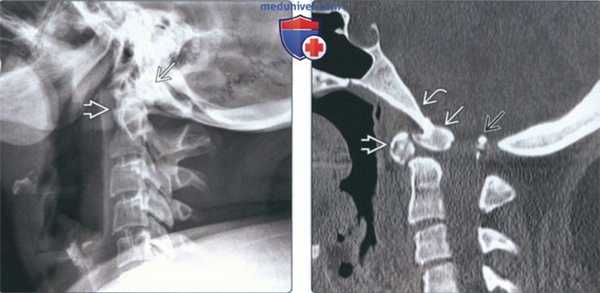
(Слева) На рентгенограмме шейного отдела позвоночника в боковой проекции (нейтральное положение) визуализируется дистопическая зубовидная кость, слившаяся со скатом. Также определяется гипоплазия зубовидного отростка.
(Справа) На сагиттальной КТ в костном окне визуализируется зубовидная кость, слившаяся в единое целое со скатом. Определяется ремоделирование передней дуги С1 и зубовидной кости наряду с гипоплазией задней дуги С1, находящейся в позвоночном канале сразу же под большим затылочным отверстием.
2. Рентгенография при птичьей кости:
• Рентгенологические признаки:
о Четко очерченная кость, слившаяся со скатом:
- Зубовидный отросток обычно короче, чем в норме
- ± увеличение передней дуги С1
3. КТ при птичьей кости:
• КТ в костном окне:
о Картина аналогична таковой на рентгенограммах
о Часто наблюдается дисплазия ската
4. МРТ при птичьей кости:
• Т1 ВИ:
о Четко очерченная кость, слившаяся со скатом о Нормальный для губчатого вещества сигнал в зубовидной кости, скате
• Т2 ВИ:
о Картина аналогична Т1 ВИ
о ± контузия спинного мозга, миеломаляция при краниоцервикальной нестабильности
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ в костном окне с мультипланарным реформатированием
• Выбор протокола:
о Тонкие (3 мм) аксиальные срезы с реформатированием в сагиттальной и корональной плоскости
о С включением ската и верхних шейных позвонков
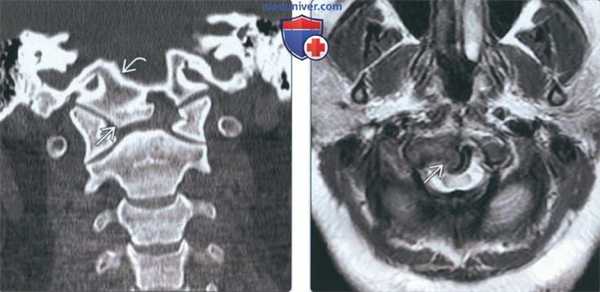
(Слева) На корональной КТ в коаном окне определяется слияние дистопической зубовидной кости со скатом (эксцентрически смещенным вправо).
(Справа) На аксиальной MPT (Т2) определяется патологический сигнал высокой интенсивности в шейном отделе спинного мозга на уровне С1, отражающий его повреждение, обусловленное атланто-аксиальной нестабильностью и легкой гипоплазией С1 в сочетании с эксцентрической птичьей костью.
в) Дифференциальная диагностика птичьей кости:
1. Зубовидная кость:
• Обычно не слита со скатом или передней дугой С1
о Птичья кость - редкий вариант зубовидной кости
2. Перелом зубовидного отростка (тип II):
• Четкая линия перелома в основании зубовидного отростка, отсутствие краевых кортикальных пластинок
• Вершина зубовидного отростка не слита со скатом
• Травматический анамнез
3. Перелом ската:
• Острый перелом ската, отсутствие краевых кортикальных пластинок
• Отек, гематома в месте перелома
• Травматический анамнез
г) Патология. Общая характеристика:
• Этиология:
о Спорная; до конца не изучена:
- Травматическая или врожденная
1. Проявления:
• Типичные признаки/симптомы:
о Часто отсутствуют:
- Птичья кость обнаруживается случайно на изображениях, полученных по другому поводу (напр., при травме)
о Симптомы: локальная механическая боль в шее, кривошея, головная боль, неврологический дефицит
• Другие признаки/симптомы:
о Преходящий или стойкий парез после травмы
о Прогрессирующая миелопатия
о Сдавление позвоночной артерии — ишемия спинного мозга, мозгового ствола
о Внезапная смерть (редко)
2. Демография:
• Возраст:
о Варьирует
• Эпидемиология:
о Распространенность, частота точно неизвестны
3. Течение и прогноз:
• Варьирует, большей частью зависит от стабильности КВС, обеспечиваемой связками:
о Птичья кость рассматривается как состояние повышенного риска неврологического дефицита
о ПАДР и ЗАДР: прогностические индикаторы стабильности
4. Лечение:
• В отсутствие симптоматики, рентгеновских признаков значительной нестабильности — наблюдение
• При наличии механической симптоматики в случае стабильности КВС - медикаментозная терапия в первую очередь
• При нестабильности позвоночника, неврологическом ухудшении или некупируемой боли - хирургическая стабилизация
е) Диагностическая памятка. Следует учесть:
• При обнаружении птичьей кости оцените динамическую стабильность КВС
Краниовертебральные аномалии ( аномалии краниовертебрального перехода )
Краниовертебральные аномалии — отклонения в анатомическом взаиморасположении и строении структур области соприкосновения черепной коробки и позвоночника. Зачастую не имеют клинических проявлений. В клинически значимых случаях манифестируют синдромами внутричерепной гипертензии, поражения позвоночной артерии, сдавления корешка, спинного мозга или ствола; у маленьких детей возможны расстройства дыхания. Диагностируются краниовертебральные аномалии при помощи краниографии, МРТ или КТ краниовертебральной области. Необходимо наблюдение невролога, по показаниям — нейрохирургическое лечение.
МКБ-10
Общие сведения
Краниовертебральный переход включает образованное затылочной костью основание черепа и первые 2 шейных позвонка (атлант и аксис). Это зона соединения неподвижной черепной коробки и мобильного позвоночника. Нарушения правильного анатомического строения и положения костных образований, лежащие в основе краниовертебральных аномалий (КВА), зачастую отражаются на расположенных в этой области структурах головного и спинного мозга, что влечет появление соответствующей неврологической симптоматики. Последняя носит довольно вариативный характер, связана в основном с компрессией верхнешейных сегментов спинного мозга и спинальных корешков, ствола мозга, мозжечка, IX-XII черепно-мозговых нервов, позвоночных артерий; нарушением циркуляции цереброспинальной жидкости. Краниовертебральные аномалии легкой степени выраженности протекают субклинически, однако их выявление имеет важное значение в клинической неврологии, особенно, когда речь идет о проведении мануальной терапии.
Причины краниовертебральных аномалий
Врожденные аномалии краниовертебрального перехода возникают как результат нарушения эмбриогенеза при воздействии на плод вариабельных негативных факторов. К последним относят повышенный радиоактивный фон, внутриутробные инфекции, интоксикации при дисметаболических заболеваниях, профессиональных вредностях или зависимостях (наркомании, курении, алкоголизме) беременной. В ряде семей прослеживается значительно более высокая частота аномалий, чем в общем по популяции, что говорит в пользу наследственной передачи КВА, имеющей, вероятно, мультифакторный характер.
Приобретенные краниовертебральные аномалии могут формироваться в результате травм позвоночника в шейном отделе или черепно-мозговых травм, в том числе и родовых травм новорожденного. Кроме того, травмы часто служат триггером, провоцирующим клинические проявления ранее бессимптомно протекающей аномалии. Деформации краниовертебральной зоны возможны вследствие остеопороза, причиной которого могут выступать рахит, гиперпаратиреоз, деформирующий остеит, остеомаляция. Приобретенные краниовертебральные аномалии могут возникать в связи с разрушением костных структур краниовертебрального перехода при остеомиелите, опухолях костей, туберкулезе, актиномикозе, сифилисе.
Признаки краниовертебральных аномалий
Клиническая картина аномалий краниовертебрального перехода весьма вариабельна: от субклинического течения до возникновения грубых неврологических расстройств. Она обусловлена видом и степенью имеющихся костных дефектов. Визуальные признаки, характеризующие краниовертебральные аномалии, включают: низкий рост волос на затылке, укороченную шею, ограничение подвижности головы, увеличенный шейный лордоз, кривошею, измененную посадку головы. Манифестация клиники зависит от тяжести аномалии. При грубых деформация она, как правило, происходит в раннем детском возрасте, при умеренных и легких — возможна в любой возрастной период, но обычно является отсроченной.
Клиническая симптоматика бывает представлена синдромом позвоночной артерии и хронической ишемией головного мозга, обмороками, гидроцефалией и внутричерепной гипертензией, в тяжелых случаях — синдромом вклинения ствола и миндалин мозжечка в затылочное отверстие. У детей раннего возраста краниовертебральные аномалии могут быть причиной синдрома сонных апноэ, стридора и пр. дыхательных нарушений.
Виды краниовертебральных аномалий
Проатлант — рудиментарный костный элемент в области затылочной кости. Врожденная патология, связанная с нарушением редуцирования соединительнотканного тяжа, образующегося с вентральной стороны позвонков в ходе онтогенеза. При отсутствии сращений рудиментарного элемента с окружающими костными структурами говорят о свободном проатланте. При его слиянии с передним краем большого затылочного отверстия употребляют термин «третий мыщелок», при срастании с задним краем — термин «околозатылочный отросток».
Гипоплазия и аплазия задней дуги атланта. В первом случае клинические проявления отсутствуют, порок диагностируется рентгенологически. Аномалия встречается у 5-9% населения. Во втором случае в детском возрасте или пубертате возникает сдавление дистальной части ствола и верхних отделов спинного мозга. Характерно быстрое усугубление симптоматики. Встречаемость порока составляет 0,5-1%.
Ассимиляция атланта — сращение 1-го шейного позвонка и затылочной кости. Может быть полным и неполным, одно- и двусторонним. Частота аномалии не превышает 2%. Ассимиляция атланта манифестирует клинически после 20-летнего возраста головными болями с вегетативной симптоматикой. Возможен ликворно-гипертензионный синдром, легкие диссоциированные сенсорные нарушения, расстройства функции нижних черепно-мозговых нервов.
Аномалии зубовидного отростка по различным данным встречаются у 0,5-9% населения. Включают гипо- и аплазию, а также гипертрофию отростка, которые протекают без клинических проявлений. Неврологическая симптоматика возникает в случаях, когда зубовидный отросток не сращен с аксисом, а формирует отдельную зубовидную кость. В таких условиях отмечается хронический атланто-аксиальный подвывих, возможна компрессия проксимальных отделов спинного мозга.
Платибазия — уплощение основания черепной коробки. Клинически платибазия проявляется только при III степени уплощения, сопровождающейся существенным уменьшением размеров задней черепной ямки, влекущим за собой внутричерепную гипертензию, сдавление мозжечка и IX-XII пар черепных нервов.
Базилярная импрессия — вдавление основания черепа в его полость. В популяции встречается с частотой 1-2%. При базилярной импрессии симптомы, обусловленные уменьшением задней черепной ямки, сочетаются с признаками сдавления спинальных корешков первых шейных сегментов. В этих сегментах возможно возникновение компрессионной миелопатии с центральным тетрапарезом. Крайняя выраженность аномалии (вворачивание основания внутрь полости черепа) носит название конвексобазия.
Аномалия Киммерли связана с наличием дополнительной дужки атланта, ограничивающей позвоночную артерию. Аномалия Киммерли бывает полная и неполная, одно- и двусторонняя. Клинически значима лишь у четверти носителей порока. Проявляется синдромом позвоночной артерии, обмороками, ТИА, в тяжелых случаях вероятен ишемический инсульт.
Аномалия Киари — врожденный порок развития, при котором часть структур задней черепной ямки пролабирует в затылочное отверстие. У 80% пациентов имеется сирингомиелия. Выделяют 4 типа аномалии Киари, которые отличаются возрастом дебюта и клинической симптоматикой.
Синдром Клиппеля-Фейля — редкая врожденная аномалия (частота 0,2-0,8%) в виде уменьшения числа шейных позвонков и/или их сращении. Может иметь наследственный или спорадический характер. Синдром Клиппеля-Фейля часто сочетается с др. пороками развития (расщеплением позвоночника, полидактилией, волчьей пастью, аномалиями зубов, врожденными пороками сердца и т. п.). Характерна возникающая еще в раннем детстве мышечная слабость с исходом в парезы. В ряде случаев наблюдаются врожденная гидроцефалия и олигофрения.
Диагностика краниовертебральных аномалий
Наряду с клиническим обследованием важное значение в диагностике имеет выполнение рентгенографии черепа и рентгенографии шейного отдела позвоночника. С целью визуализации мягкотканных структур краниовертебрального перехода назначают МРТ головного мозга и МРТ позвоночника в шейном отделе. Исследование выполняется в режимах Т1 и Т2, в сагитальной и аксиальной проекциях. По показаниям проводят МРТ сосудов головного мозга. При невозможности МРТ-обследования, а также для более точной визуализации костных образований краниовертебральной зоны, выполняют КТ позвоночника и КТ головного мозга.
Дополнительно проводят консультацию офтальмолога с офтальмоскопией (осмотром глазного дна), консультацию отоневролога с аудиометрией, непрямой отолитометрией. При необходимости исследуют стволовые вызванные потенциалы. Наличие синдрома позвоночной артерии является показанием к сосудистым исследованиям — РЭГ с функциональными пробами, УЗДГ экстракраниальных сосудов. Для выявления наследственной патологии проводится консультация генетика и генеалогический анализ.
Лечение краниовертебральных аномалий
Пациенты с аномалиями краниовертебрального перехода должны соблюдать ряд предосторожностей, чтобы не спровоцировать и не усугубить клинические проявления аномалии. Не желательны резкие наклоны и повороты головы, стойки на голове, кувырки, занятия травматичным спортом и форсированные нагрузки. Наблюдение субклинических форм КВА и базисная терапия при умеренных проявлениях осуществляется неврологом. Традиционно основу базисного лечения составляют ноотропные, нейротрофические и вазоактивные фармпрепараты, хотя их эффективность при краниовертебральных аномалиях не доказана.
При выраженных клинических проявлениях решается вопрос о возможности нейрохирургической коррекции порока. Показаниями к хирургическому лечению являются симптомы компрессии ствола, мозжечка или спинного мозга, нарушение церебрального кровообращения. При базилярной импрессии и аномалии Киари проводится краниовертебральная декомпрессия, при аномалии Киммерли — резекция дополнительной дужки атланта, при ассимиляции атланта — ламинэктомия для декомпрессии спинного мозга и стабилизация позвоночника при помощи спондилодеза, при синдроме Клиппеля-Фейля — операция цервикализации.
Аномалия Арнольда-Киари, платибазия, аномалия развития
Аномалии развития краниовертебральной области – это врожденные или приобретенные дефекты различных структур, располагающихся в зоне черепно-позвоночной границы, что приводит к сужению костных пространств и возникающих вследствие этого раздражению и сдавлению заключенных в них нижних отделов головного мозга и шейного отдела спинного мозга. Очень часто такие аномалии сочетаются с аномалиями развития черепа, позвоночника, головного и спинного мозга.
Отличительной особенностью аномалий развития краниовертебрального перехода является длительное бессимптомное течение с манифестацией клинических проявлений в поздние сроки на стадии декомпенсации заболевания. При этом клинические проявления у разных людей могут существенно отличаться, а симптоматика то появляться, то исчезать. Предположить наличие таких аномалий развития можно при возникновении мозжечковой симптоматики, окклюзионных кризов, нарушений кровообращения в вертебробазилярном бассейне, синдрома вклинения стволовых структур или миндалин мозжечка в больше затылочное отверстие, другой неврологической симптоматики. Выраженность клинической симптоматики при этом может варьировать в довольно широких пределах: от полного отсутствия каких-либо проявлений (диагноз устанавливается «случайно» при проведении рентгенографии, компьютерной томографии или МРТ) до выраженной неврологической симптоматики.
К аномалиям развития краниовертебрального перехода относятся:
- Аномалия Арнольда-Киари: смещение структур задней черепной ямки (миндалины мозжечка, ствол мозга, IV желудочек) ниже уровня большого затылочного отверстия.
- Платибазия: уплощение основания черепа.
- Аномалия Клиппеля-Фейля: синостоз (сращение) шейных позвонков, которые образуют единый конгломерат, при этом уменьшаются в размере межпозвонковые отверстия.
- Ассимиляция атланта (окципитализация): сращение первого шейного позвонка с черепом в области большого затылочного отверстия, при этом сужается позвоночный канал с уменьшением его передне-заднего размера.
- Базилярная импрессия: вдавление основания черепа в полость задней черепной ямки со смещением зубовидного отростка аксиса (второго шейного позвонка) в область большого затылочного отверстия.
- Аномалия Киммерле: патологическое изменение первого шейного позвонка с развитием аномального костного кольца вокруг позвоночной артерии в районе задней дуги атланта.
- Аномалии развития зубовидного отростка: аплазия, гипоплазия, гипертрофия зубовидного отростка аксиса или его расположение в сагиттальной плоскости.
- Атланто-аксиальная дислокация: смещение первого шейного позвонка (атланта) по отношению ко второму (аксису).
- Аплазия или гипоплазия задней дуги атланта: отсутствие или недоразвитие задней дуги атланта.
- Шилоподъязычный синдром (синдром удлиненных шиловидных отростков): удлинение шиловидных отростков височной кости.
- Феномен манифестации основной части затылочной кости: наличие в области затылочной кости рудиментарных элементов костной ткани (т.н. «затылочный позвонок»), которые проникают в большое затылочное отверстие.
Как показывает опыт работы специалистов нашего отделения, различные аномалии развития краниовертебральной области очень часто могут сочетаться. В клинической практике нам обычно приходится сталкиваться с аномалией Арнольда-Киари и платибазией.
Аномалия Арнольда-Киари
Синдром Арнольда-Киари является врожденной патологией развития ромбовидного мозга, характеризующейся несоответствием размеров задней черепной ямки и находящихся в ней мозговых структур. Это приводит к смещению (опущению) ствола мозга и миндалин мозжечка в область большого затылочного отверстия и их ущемлению (сдавлению) на этом уровне.
Причины возникновения аномалии Арнольда-Киари до конца не установлены, к механизмам ее развития относят врожденные остеоневропатии наследственного характера, травматические повреждения (родовая травма) клиновидно-решетчатой и клиновидно-затылочной частей ската черепа, а также гидродинамический удар ликвора по стенкам центрального канала спинного мозга.
Выделяют четыре типа аномалии Арнольда-Киари:
- Опущение структур задней черепной ямки в позвоночный канал ниже условной границы, проходящей по плоскости большого затылочного отверстия.
- Каудальная дислокация нижних отделов червя, продолговатого мозга и IV желудочка.
- Грубое каудальное смещение всех структур задней черепной ямки.
- Гипоплазия мозжечка без его смещения вниз.
В большинстве случаев синдром Арнольда-Киари сочетается с сирингомиелией (образование в спинном мозге кист, приводящих к прогрессирующей миелопатии). Эта патология также может привести к развитию гидроцефалии.
К клиническим проявлениям аномалии Арнольда-Киари относятся боль в области затылка и шеи, усиливающаяся при кашле и чихании, обмороки, головокружения, снижение остроты зрения, снижение мышечной силы, болевой и температурной чувствительности в руках, спастичность в руках и ногах. В тяжелых случаях могут возникать эпизоды апноэ (кратковременная остановка дыхания), ослабление глоточного рефлекса, быстрые движения глаз, параличи.
Платибазия
Платибазия – аномалия строения черепа, приводящая к уплощению его основания, в результате чего уменьшается передняя и задняя черепные ямки на уровне турецкого седла. При платибазии угол между передней черепной ямкой и скатом черепа увеличивается до 140° и более (в норме он составляет 135-140°).
Причинами развития платибазии чаще всего являются внутриутробные нарушения формирования костей черепа, реже – дефицит кальция и витамина D (в т.ч. и при рахите).
Диагноз обычно устанавливается при проведении рентгенографии, КТ или МРТ.
Чаще всего платибазия не проявляется никакой неврологической симптоматикой и лишь при выраженном уплощении основания черепа или при его сочетании с краниовертебральными аномалиями возникают клинические проявления данной патологии. Иногда платибазия сочетается с базилярной импрессией, мальформацией Арнольда-Киари, стенозом водопровода, недоразвитием зубовидного отростка аксиса. Все это может привести к недостаточности кровообращения в вертебробазилярном бассейне и возникновению вследствие этого головных болей, шаткости походки, нарушения координации движений, нистагма, нарушения движения глазных яблок, слабости в руках и ногах.
В случаях, когда единственным проявлением аномалии Арнольда-Киари является слабо выраженный болевой синдром, мы используем методы консервативной терапии – нестероидные противовоспалительные средства, миорелаксанты и т.п. Если эффекта от консервативного лечения нет или нарастает неврологическая симптоматика, мы рекомендуем проведение хирургического вмешательства, направленного на устранение сдавления нервных структур и нормализацию оттока ликвора. В отделении обычно используют операции, способствующие декомпрессии мозговых структур. В случае, если это заболевание осложняется гидроцефалией, мы также проводим шунтирующие операции.
Если при платибазии клиническая симптоматика отсутствует или выражена незначительно, мы, как правило, не рекомендуем проводить хирургическое лечение. При сочетанной патологии и выраженных клинических проявлениях в нашем отделении проводится оперативное вмешательство, целью которого является удаление костных фрагментов, что приводит к уменьшению давления в задней черепной ямке.
Нейрохихургическая консультация
прием ведет Некрасов Михаил Алексеевич, к.м.н., врач высшей категории
По будням с 10:00 до 18:00 без обеда On-line запись
г.Москва , Ленинский пр-т, дом 10 (27-е нейрохирургическое отделение)
Карта сайта
Читайте также:
