Реваскуляризация в связи с острым коронарным синдромом
Добавил пользователь Morpheus Обновлено: 30.01.2026
Чрескожное коронарное вмешательство Чрескожные коронарные вмешательства (ЧКВ) Чрескожные коронарные вмешательства (ЧКВ) включают чрескожную транслюминальную коронарную ангиопластику (ЧТКА) с или без постановки стента. Основными показаниями является лечение таких состояний. Прочитайте дополнительные сведенияПодходы к лечению острого коронарного синдрома
* Морфин следует использовать с осторожностью (например, в том случае, если нитроглицерин противопоказан или у пациента остаются симптомы, несмотря на терапию с использованием нитроглицерина ). Новые данные свидетельствуют о том, что морфин ослабляет активность некоторых ингибиторов рецепторов P2Y12 и может способствовать ухудшению результатов лечения пациентов.
† Осложненный означает, что стационарное лечение было осложнено рецидивом стенокардии или инфарктом, сердечной недостаточностью или продолжающимися рецидивирующими желудочковыми аритмиями. Отсутствие любого из этих событий позволяет считать течение неосложненным.
‡ Хотя некоторые недавние исследования вызывают вопросы, АКШ в общем предпочтительнее ЧКВ у пациентов с:
Поражением главного ствола левой коронарной артерии или его эквивалента
Дисфункцией левого желудочка
Кроме того, протяженные повреждения или находящиеся вблизи точек бифуркации часто не поддаются ЧКВ.
АКШ = аортокоронарное шунтирование; ГП = гликопротеин; ЛПНП = липопротеиды низкой плотности; ИМбST = инфаркт миокарда без подъема сегмента ST; ИМ= инфаркт миокарда; ЧКВ = чрескожное коронарное вмешательство; ИМпST = инфаркт миокарда с подъемом сегмента ST.
Нестабильная стенокардия и ИМбST
Достижение немедленной реперфузии в инфаркт-связанной артерии не является неотложной задачей у пациентов с неосложненным течением инфаркта миокарда без подъема сегмента ST (ИМбST) (у данной категории пациентов развитие полной окклюзии инфаркт-связанной коронарной артерии встречается редко) или у пациентов с нестабильной стенокардией, у которых прослеживается положительный ответ на медикаментозную терапию. Данная категория пациентов обычно нуждается в выполнении коронарографии в ближайшие 24–48 часа для уточнения морфологии изменений коронарного русла и планирования тактики лечения: ЧКВ Чрескожные коронарные вмешательства (ЧКВ) Чрескожные коронарные вмешательства (ЧКВ) включают чрескожную транслюминальную коронарную ангиопластику (ЧТКА) с или без постановки стента. Основными показаниями является лечение таких состояний. Прочитайте дополнительные сведения .
Неинвазивный подход и подбор медикаментозного лечения используют для пациентов, у которых по данным ангиографии:
В зоне риска находится лишь небольшой участок миокарда
Морфология поражений не позволяет выполнить ЧКВ
Обнаружено анатомически незначимое заболевание ( < 50% – стеноз коронарной артерии)
Существенный стеноз ствола левой коронарной артерии у пациентов-кандидатов на АКШ
Кроме того, выполнение ангиографии и ЧКВ должно быть отложено в пользу медикаментозного лечения у больных с высоким риском периоперационных осложнений и смертности.
Напротив, пациенты с сохраняющимся болевым синдромом в грудной клетке, несмотря на максимальную медикаментозную терапию или развитие осложнений (выраженное увеличение уровня сердечных маркеров, наличие кардиогенного шока, острая митральная недостаточность, дефект межжелудочковой перегородки, нестабильные аритмии), должны быть доставлены непосредственно в катетеризационную лабораторию в срочном порядке для идентификации повреждений миокарда и выбора тактики реваскуляризации: ЧКВ или АКШ.
Как и у пациентов со стабильной стенокардией Стенокардия Стенокардия – это клинический синдром, характеризующийся дискомфортом или сдавлением в прекордиальной области, что обусловлено транзиторной ишемией миокарда без развития инфаркта. В большинстве. Прочитайте дополнительные сведения , АКШ исторически было предпочтительнее по сравнению с ЧКВ у пациентов с поражением левой главной коронарной артерии (хотя данные в поддержку этой практики менялись) или эквивалентным заболеванием, а также у пациентов с дисфункцией ЛЖ или сахарным диабетом. Также следует рассмотреть возможность операции АКШ при неуспешной попытке ЧКВ, невозможности ее выполнения (поражения большой протяженности, бифуркационные поражения) или развитии острой диссекции коронарной артерии.
Фибринолитики не рекомендованы к применению у пациентов с нестабильной стенокардией и ИМбST. Риск осложнений в такой ситуации перевешивает возможную пользу.
Инфаркт миокарда с подъемом сегмента ST
Экстренное ЧКВ является наиболее предпочтительным методом лечения инфаркта миокарда с подъемом сегмента ST (ИМсST) в случае его доступности в необходимый временной интервал (время от поступления в стационар до реканализации инфаркт-связанной артерии менее < 90 минут) и выполнения опытным оператором. Показаниями для выполнения ЧКВ в более поздние сроки с момента развития заболевания включают нестабильность гемодинамики, злокачественные нарушения ритма, требующие установки временного кардиостимулятора или выполнения повторных ЭИТ, а также возраст старше 75 лет. При невозможности выполнения ЧКВ, исходя из анатомии поражения коронарного русла, возможно выполнение экстренной операции АКШ, однако смертность в данной ситуации составляет 4–12%, у от 20 до 43% пациентов отмечаются осложнения ИМ и перенесенной операции.
В случае невозможности выполнения ЧКВ в ближайшее время, для пациентов с ИМпST необходимо проведение тромболизиса по показаниям (см. таблицу Фибринолитическая терапия при ИМпST [Fibrinolytic Therapy for STEMI] Фибринолитическая терапия ИМсST ). Наибольшая эффективность реперфузионной терапии с использованием тромболитических средств достигается в первые минуты и часы с момента развития инфаркта миокарда. Чем раньше начата терапия тромболитиком, тем лучше для больного. Целевым показателем считается время от 30 до 60 минут с момента поступления больного в стационар. Наибольшая эффективность тромболитической терапии достигается в первые 3 часа, однако положительные эффекты лечения прослеживаются в течение первых 12 часов. При комбинированном использовании с аспирином тромболитические препараты способны снизить госпитальную летальность на 30–50% и улучшить функцию ЛЖ. Догоспитальное введение фибринолитических средств, выполняемое квалифицированными врачами неотложной помощи, способно значительно уменьшить время до начала лечения и должно рассматриваться в ситуациях, когда выполнение ЧКВ в течение 90 минут невозможно, особенно если с момента появления первых симптомов прошло не более 3 часов.
В любом случае у большинства пациентов после тромболитической терапии неизбежно возникает необходимость перевода в лечебное учреждение, в котором выполняются ЧКВ, для проведения плановой ангиографии и ЧКВ при необходимости перед выпиской. Выполнение ЧКВ должно быть рассмотрено в случае сохранения ангинозного синдрома и элевации ST через ≥ 60 минут с момента начала фибринолиза либо в случае развития повторной элевации ST и болей в грудной клетке, но только если ЧКВ может быть начато через < 90 минут после начала рецидива. При невозможности проведения ЧКВ можно повторить прием фибринолитиков.
Результаты коронарного шунтирования, выполненного в ранние сроки острого коронарного синдрома без подъема сегмента st
Цель. Вопрос выбора оптимальной стратегии реваскуляризации для пациентов с острым коронарным синдромом без подъема сегмента ST (ОКСбпST) и многососудистым поражением (МП) коронарного русла остается открытым. Целью работы явилась оценка результатов реваскуляризации методом коронарного шунтирования (КШ), выполненного в ранние сроки ОКСбпST.
Материал и методы. В исследование за период с 2016 по 2018гг было включено 87 последовательных пациентов с ОКСбпST и МП коронарного русла, которым было выполнено КШ. В зависимости от сроков выполнения реваскуляризации пациенты были разделены на 4 группы: первые 24 ч, 24-72 ч, 72 ч — 7 сут., >7 сут. — в течение госпитального периода. Конечными точками исследования стали неблагоприятные кардиоваскулярные события: смерть, инфаркт миокарда (ИМ), острое нарушение мозгового кровообращения/транзиторная ишемическая атака, повторная реваскуляризация, кровотечение по шкале BARC (Bleeding Academic Research Consortium). Конечные точки оценивались в госпитальный период времени.
Результаты. Пациенты исследуемой выборки характеризовались тяжелым клиническим и ангиографическим статусом. Средний показатель SYNTAX Score составил 36 (33;38) баллов, GRACE — 136 (123;144) баллов. Гемодинамически значимое поражение ствола левой коронарной артерии выявили у 40% пациентов. В 44% случаев имело место течение ИМ, 48% пациентов страдали сахарным диабетом. В 8% случаев пациентов получили реваскуляризацию в течение 24 ч от момента поступления в клинику, в 9% — в интервал времени от 24 до 72 ч, в оставшихся случаях в течение госпитального периода. Девяносто четыре процента операций выполнялось в условиях искусственного кровообращения. Остаточное после КШ значение SYNTAX Score в группе не превысило 5 (3; 7) баллов. Средний объем кровопотери был на уровне 550±150 мл. Общее количество летальных исходов составило 4,6%.
Заключение. Высокая потребность в КШ, как обоснованной стратегии реваскуляризации для пациентов с ОКСбпST и МП и удовлетворительные результаты операции демонстрируют необходимость в доступности КШ в режиме 24/7, по аналогии с чрескожным коронарным вмешательством.
Российский кардиологический журнал. 2019;24(8):22–28
Ключевые слова: острый коронарный синдром без подъема сегмента ST, многососудистое поражение, коронарное шунтирование, стратегии реваскуляризации.
Конфликт интересов: не заявлен.
Авторы
ФГБНУ Научно-исследовательский институт комплексных проблем сердечно-сосудистых заболеваний, Кемерово, Россия.
Неверова Ю. Н.* — врач сердечно-сосудистый хирург кардиохирургического отделения, ORCID: 0000-0001-7016-0518, Тарасов Р. С. — д. м.н., зав. лабораторией реконструктивной хирургии мультифокального атеросклероза, зав. кардиохирургическим отделением, ORCID: 0000-0003-3882-709X, Иванов С. В. — д. м.н., в. н.с. лаборатории реконструктивной хирургии мультифокального атеросклероза, врач сердечно-сосудистый хирург кардиохирургического отделения, ORCID: 0000-0003-3706-641X, Нишонов А. Б. — ординатор сердечно-сосудистый хирург, кафедры сердечно-сосудистой хирургии и кардиологии, ORCID: 0000-0002-9732-8218, Барбараш Л. С. — академик РАН, профессор, д. м.н., г. н.с., ORCID: 0000-0001-6981-9661.
Процедура реваскуляризации миокарда
Сердечно-сосудистая патология занимает первое место в структуре смертности от неинфекционных заболеваний. Наибольшее распространение получила ишемическая болезнь сердца, которая связана с нарушением адекватной поставки кислорода к мышечным волокнам сердца. Во время развития острой ишемии или некроза ткани при инфаркте миокарда используют фармакологические и хирургические методы. Однако золотым стандартом лечения ишемической болезни сердца с повреждением проходимости коронарных сосудов считаются кардиохирургические методы реваскуляризации миокарда.
Что такое реваскуляризация миокарда: описание и способы
Коронарная реваскуляризация («re» – восстановить, повторить; «vas» – сосуд) – метод возобновления кровотока в пораженном участке миокарда, при котором восстанавливают проходимость венечных сосудов или обходных вариантов для кровоснабжения.
Чаще всего развитие инфаркта миокарда связано с закупоркой просвета венечной артерии атеросклеротической бляшкой, образующейся в течение нескольких лет у людей с нарушенным жировым обменом. Повреждение стенки сосуда с накоплением свободных и связанных липидов, активация воспаления и запуск свертывающей системы крови способствуют нарушению проходимости артерий.
Появление характерных симптомов (боли за грудиной, одышки) развивается при уменьшении просвета сосуда на 90%.
В современной кардиологической практике используют два основных варианта восстановления кровотока:
- фармакологический с использованием препаратов для тромболизиса («Метализе», «Актелизе»);
- хирургическая реваскуляризация миокарда.

Проведение фармакологического тромболизиса (расщепления кровяного сгустка) имеет существенные ограничения в применении: необходимость выполнения в первые два часа после регистрации нарушений на электрокардиограмме и наличие таких противопоказаний:
- применение антикоагулянтов;
- кровотечения в последние шесть месяцев;
- большие оперативные вмешательства в предыдущие полгода;
- перенесенный геморрагический инсульт;
- беременность;
- хроническая болезнь почек, печени и другие.
Хирургические методы реваскуляризации не подразумевают узкого терапевтического окна (их проводят и экстренно, и в плановом порядке), разрешены при приеме антикоагулянтов.
Кроме того, способ позволяет провести локальное воздействие на очаг поражения без развития системных нежелательных последствий. Возможно проведение повторного вмешательства через короткий промежуток, что запрещается после тромболизиса. Поэтому хирургические способы реваскуляризации считаются методом выбора при нарушении кровотока в венечных сосудах
Показания
Восстанавливающие вмешательства на сосудах сердца – сложные хирургические процедуры, которые проводят по определенным показаниям:
- стенокардия напряжения I-IV функционального класса при дефекте одной стволовой или двух и больше коронарных артерий, доказанной области ишемии более 10% массы миокарда;
- нестабильная стенокардия – острое состояние с нарушением кровообращения в одном из участков миокарда без развития некроза (инфаркта);
- ранняя фаза инфаркта миокарда (с элевацией сегмента ST – неотложное показание, без элевации – после оценки по шкале GRACE);
- выраженный стеноз единственно оставшейся коронарной артерии (более 50%);
- низкая толерантность к физической нагрузке с развитием одышки на фоне снижения просвета одной из артерий на более чем 50%.
В зависимости от клинической картины и особенностей течения заболевания у каждого конкретного больного необходимость проведения реваскуляризации определяет лечащий врач.
Основные техники восстановления кровообращения в сердце
Существует два варианта методик хирургической реваскуляризации миокарда. Первый подразумевает мини-инвазивное чрескожное коронарное вмешательство (ЧКВ), направленное на устранение основной причины нарушенного кровотока. Второй способ нацелен на создание дополнительных сосудистых соединений (шунтов) в обход пораженной зоны.
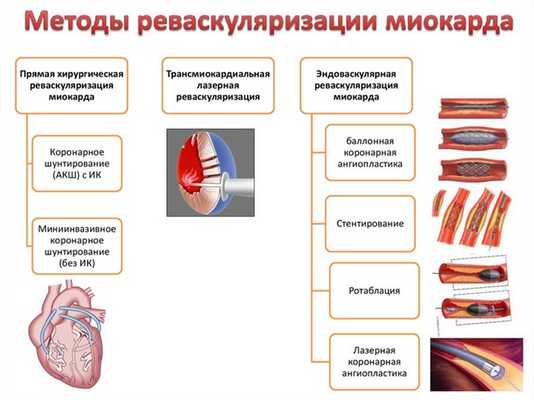
В случае с ЧКВ выполняют доступ непосредственно к венечным сосудам через введение тонкого катетера с проводником (диаметр до 6 мм) в бедренную или лучевую артерию. Контролируют перемещение провода с помощью рентгеновского метода визуализации с контрастным веществом.
- Коронарная реваскуляризация миокарда с применением ангиопластики. При попадании в область стенозированного просвета тонкий катетер проводят через толщу атеросклеротической бляшки. В этот момент на конце электрода надувается специальный баллон под давлением до 20 атмосфер. Применение высокой силы расширяет просвет сосуда, после чего с баллона выпускается воздух, а катетер выводят.
- Стентирование подразумевает повторение предыдущей методики с одним отличием – на раздувающемся баллоне расположена цилиндрическая сетка – «стент» из специальных металлических сплавов, что препятствует тромбообразованию. После проведения баллонной ангиопластики развиваются рецидивы, частота которых снижается при использовании стентов.
Менее распространенные варианты внутрисосудистого вмешательства: лазерное выжигание или срезание атеросклеротической бляшки специальными инструментами.
Второй вариант реваскуляризации подразумевает проведение открытой операции на сердце с применением аппарата искусственного кровообращения. В зависимости от используемого сосуда для создания «обходного» пути кровоснабжения различают такие варианты методики:
- аортокоронарное шунтирование (АКШ) – кровеносное русло пораженной венечной артерии соединяют с просветом аорты через дополнительный сосуд (чаще всего используют большую или малую подкожную вену нижней конечности);
- маммарокоронарное шунтирование – как источник кровоснабжения используют внутреннюю грудную артерию.
Выводы
Широкое распространение ишемической болезни сердца и высокий риск развития осложнений и смерти пациентов способствует применению радикальных методов лечения. Методы реваскуляризации венечных сосудов разрешают восстановить нормальное кровоснабжение миокарда. «Золотой стандарт» оказания помощи при остром коронарном синдроме с ишемией сердечной мышцы – постановка стента в просвет пораженного участка. Все вмешательства проводят исключительно кардиохирурги с учетом показаний и противопоказаний со стороны пациента.
Для подготовки материала использовались следующие источники информации.
Реваскуляризация в связи с острым коронарным синдромом
Оценка ранних результатов реваскуляризации у больных с острым коронарным синдромом без подъема сегмента ST с поражением проксимальной трети передней нисходящей артерии, включая изолированные и мультисосудистые стенозы
Цель исследования: оценить и сравнить непосредственные результаты чрескожного коронарного вмешательства (ЧКВ) и аорто-коронарного шунтирования (АКШ) у пациентов с острым коронарным синдромом без подъема сегмента ST (ОКСбпST), имеющих поражение проксимального отдела передней нисходящей артерии (ПНА).
Материал и методы: в исследование на проспективной основе включено 103 больных с ОКСбпST и поражением ПНА, которым проводилось инвазивное лечение: 63 человека (61,2%) — с АКШ и 40 человек (38,8%) — с ЧКВ, разделенные на 2 группы. Реваскуляризация проводилась на базе КОГБУЗ КОКБ г. Кирова. Перед инвазивным/оперативным лечением оценивались: клиническое течение заболевания, коморбидность, суммарный кардиоваскулярный риск до ОКСбпST, показатели по шкалам: Euroscore II, SYNTAX, показатели эхокардиоскопии. Конечными точками исследования стали смерть, инфаркт миокарда, ассоциированный с АКШ/ЧКВ, острое нарушение мозгового кровообращения / транзиторная ишемическая атака, послеоперационные осложнения. Конечные точки оценивались в период от госпитализации в региональный сосудистый центр до окончания периода долечивания в центре реабилитации.
Результаты исследования: различий между группами по полу и возрасту не было. Статистически значимые различия отмечались по шкале SYNTAX (p<0,05), срокам оперативного лечения (p<0,01). Статистически значимых различий между группами по конечным точкам не было (p>0,05). У пациентов с изолированными стенозами проксимального отдела ПНА от 50 до 80% при технической возможности выполнения предпочтение отдавалось ЧКВ. При стенозах от 90% и более решение принималось исходя из клинического состояния пациента (неоднократное рецидивирование болевого синдрома, нестабильность показателей гемодинамики).
Выводы: у пациентов с устьевым поражением ПНА, гемодинамически значимыми мультисосудистыми стенозами, поражением ствола левой коронарной артерии более 50%, протяженными стенозами ПНА предпочтительнее проводить АКШ (p<0,01). Выбор метода реваскуляризации у данной категории пациентов должен определяться кардиокомандой на основании применения стратификационных шкал в совокупности, а также комплексного подхода.
Ключевые слова: ишемическая болезнь сердца, атеросклероз, коронарные артерии, стентирование, аорто-коронарное шунтирование, передняя нисходящая артерия, сердечно-сосудистые заболевания.
Для цитирования: Колупаев А.Н., Мальчикова С.В. Оценка ранних результатов реваскуляризации у больных с острым коронарным синдромом без подъема сегмента ST с поражением проксимальной трети передней нисходящей артерии, включая изолированные и мультисосудистые стенозы. РМЖ. 2018;6(I):19-24.
Evaluation of early results of revascularization in patients with non-ST elevation acute coronary syndrome with proximal left anterior descending coronary artery disease, including isolated and multivessel stenoses
Kolupaev A.N., Malchikova S.V.
Kirov State Medical University
Aim: to evaluate and compare the immediate results of percutaneous coronary intervention (PCI) and aortic coronary artery bypass graft (CABG) in patients with non-ST elevation acute coronary syndrome (NSTE-ACS) with proximal left anterior descending (LAD) coronary artery disease.
Patients and Methods: 103 patients with NSTE-ACS with proximal LAD coronary artery disease were included in the study on a prospective basis. The patients received the invasive treatment: coronary artery bypass grafting (CABG) — 63 patients (61.2%) and percutaneous coronary intervention (PCI) — 40 patients (38.8%). They were divided into two groups, respectively. Revascularization was carried out on the basis of the Kirov Regional Clinical Hospital. Prior to invasive / operative treatment, the clinical course of the disease, comorbidity, total cardiovascular risk before NSTE-ACS, scores on scales Euroscore II, SYNTAX, and echocaridioscopic parameters were evaluated. The endpoints of the study were death, myocardial infarction associated with СABG/PCI, acute cerebrovascular accident / transient ischemic attack, postoperative complications. Endpoints were evaluated during the period from hospitalization to the regional vascular center until the end of the period of treatment in the rehabilitation center.
Results: there was no difference between the groups by sex and age. Statistically significant differences were in the SYNTAX scale (p <0.05), the time of surgical treatment (p <0.01). There were no statistically significant differences between the groups by end points (p>0.05). When it was technically possible, in patients with isolated stenoses of the proximal LAD coronary artery disease of 50–80%, PCI was preferred. With stenoses from 90% or more, the decision was made based on the clinical condition of the patient — repeated recurrence of pain syndrome, unstable hemodynamic parameters.
Conclusions: CABG (р <0.01) is prefferable in patients with proximal LAD disease with ostial lesion of LAD, hemodynamically significant multivessels defeat, stenosis of trunk of left coronary artery of more than 50%, extended stenosis of LAD.
The choice of the revascularization method in this category of patients should be determined by a cardio team based on the application of stratification scales in the aggregate, and integrated approach.
Key words: coronary heart disease, atherosclerosis, coronary arteries, stenting, aortic coronary artery bypass graft, anterior descending artery, cardiovascular diseases.
For citation: Kolupaev A.N., Malchikova S.V. Evaluation of early results of revascularization in patients with non-ST elevation acute coronary syndrome with proximal left anterior descending coronary artery disease, including isolated and multivessel stenoses // RMJ. 2018. № 6(I). P. 19–24.
В статье представлены результаты исследования по оценке ранних результатов реваскуляризации у больных с острым коронарным синдромом без подъема сегмента ST с поражением проксимальной трети передней нисходящей артерии, включая изолированные и мультисосудистые стенозы. Показано, что выбор метода реваскуляризации у данной категории пациентов должен определяться кардиокомандой на основании применения стратификационных шкал в совокупности, а также комплексного подхода.
Введение
В подавляющем большинстве случаев в основе течения такого заболевания, как ишемическая болезнь сердца (ИБС) лежит морфологический субстрат — стенозирующий атеросклероз коронарных артерий (КА). У значительной части больных консервативная терапия не приводит к необходимому результату, что заставляет прибегать к интервенционному/оперативному лечению, которое механически восстанавливает кровоток [1]. Восстановление нормальной проходимости коронарных сосудов на сегодняшний день является основным патогенетическим методом лечения ИБС, позволяющим улучшить качество жизни и благоприятно повлиять на отдаленный прогноз у данной категории больных. Эндоваскулярные методы реваскуляризации наряду с оперативным лечением благодаря патогенетическому характеру вмешательства получили широкое распространение в современной кардиологической практике. Формирование лучшего варианта реваскуляризации для конкретного пациента нередко требует сотрудничества кардиологов, кардиохирургов и других консультирующих специалистов при необходимости [2].
По мере улучшения технического оснащения отделений и накопления опыта данные методы заняли лидирующие позиции в терапии ИБС [3]. Особенно это касается нестабильных сердечно-сосудистых катастроф. Долгое время считалось, что острый коронарный синдром (ОКС) — это самостоятельный синдром, занимающий промежуточное положение в иерархии клинических проявлений ИБС между стабильной стенокардией и инфарктом миокарда (ИМ). Однако в основе этого синдрома лежат те же патофизиологические механизмы, что и при ИМ: надрыв нестабильной атеросклеротической бляшки с последующим тромбозом и различной степенью выраженности клинического течения заболевания [4]. Наиболее частая форма манифестации ОКС — ОКС без подъема сегмента ST (ОКСбпST), заболеваемость и смертность при котором также сохраняются на высоком уровне и сопоставимы с таковыми при ОКС с подъемом сегмента ST (ОКСпST). Эта категория пациентов представляет собой одну из наиболее сложных для выбора оптимальной тактики лечения.
Пациенты с ОКСбпST с такими осложнениями, как гемодинамическая нестабильность или кардиогенный шок, рецидивирующая или продолжающаяся боль в грудной клетке, резистентная к терапии, жизнеугрожающие аритмии или остановка сердца, механические осложнения ОКС, острая сердечная недостаточность с рефрактерной стенокардией или отклонением сегмента ST, повторные динамические изменения сегмента ST или зубца Т, особенно с преходящей элевацией сегмента ST, представляют собой группу очень высокого риска. Им необходимо проведение экстренной коронароангиографии (КАГ) — в период менее 2 ч от появления симптомов [5]. Несомненно, сроки ранней КАГ и, при необходимости, реваскуляризации должны зависеть от стратификации риска на основе шкалы GRACE или определяться исходя из наличия критериев высокого риска для инвазивного лечения. Преимущества инвазивной стратегии в течение 24 ч у пациентов высокого риска очевидны. Исследование TIMACS показало на 38% меньшую частоту смерти, ИМ и инсульта в течение 6 мес. у такой категории пациентов [6, 7]. Поражение передней нисходящей артерии является наиболее частой причиной симптом-зависимого стеноза (как при ОКСпST, так и при ОКСбпST) — около 40% пациентов [7–12].
На сегодняшний день нет четких рекомендаций и остается много вопросов относительно выбора стратегии прямой реваскуляризации миокарда у больных с ОКСбпST, имеющих одно- или мультисосудистое (МС) поражение КА: чрескожное коронарное вмешательство (ЧКВ) со стентированием симптом-связанной артерии, стентирование нескольких артерий при МС поражении, выполнение коронарного шунтирования (КШ), гибридная реваскуляризация, сроки инвазивного лечения. У трети пациентов с ОКСбпST выявляются изолированные стенозы, коррекция которых происходит одномоментно, примерно у половины пациентов — МС поражения. Соотношение пациентов, которым подходило инвазивное лечение — операция КШ и ЧКВ, при МС поражениях составляло 20% и 80% соответственно [13]. Решение кардиокоманды должно быть принято как можно быстрее, с учетом клинического состояния пациентов и анатомии коронарных сосудов [14].
Цель исследования: оценить и сравнить непосредственные результаты реваскуляризации миокарда (ЧКВ/КШ) у пациентов, перенесших ОКСбпST, у которых по данным КАГ выявлен стеноз проксимальной трети передней нисходящей артерии (п/3 ПНА) как изолированное поражение или часть МС поражения.
Материал и методы
С января по декабрь 2016 г. было отобрано 103 пациента с ОКСбпST, которым впоследствии было проведено инвазивное/оперативное лечение, средний возраст пациентов составил 61,0±8,5 года (68,93% мужчин и 31,07% женщин). Критерии включения: поражение п/3 ПНА как изолированное или часть МС поражения по данным КАГ. Критерии исключения: пациенты, которым ранее была проведена оперативная реваскуляризация (КШ, гибридная реваскуляризация) п/3 ПНА.
Больные наблюдались в 2 группах в соответствии с выбранным методом реваскуляризации. Одной группе выполнялась операция КШ, другой — ЧКВ. Эндоваскулярное лечение и оперативное вмешательство проводились на базе регионального сосудистого центра (РСЦ) КОГБУЗ КОКБ г. Кирова. Конечными точками исследования стали смерть, ИМ, ассоциированный с АКШ/ЧКВ, острое нарушение мозгового кровообращения / транзиторная ишемическая атака (ОНМК/ТИА), послеоперационные осложнения. Конечные точки оценивались в период от госпитализации в РСЦ по поводу ОКСбпST до окончания госпитального периода долечивания в центре реабилитации.
Инвазивная КАГ выполнена на современных ангиографических комплексах Philips Allura 2000 и GE Innova 3100 IQ опытными рентгенхирургами КОКБ. Ежегодно в отделении выполняется до 2500 диагностических процедур
и до 500 высокотехнологичных лечебных интервенций. Эхокардиоскопия выполнена с помощью ультразвукового сканера Vivid E9 GE Healthcare с допплером.
Каждая из групп пациентов оценивалась по риску неблагоприятного исхода и определения показаний к активной инвазивной тактике при ОКС, на основании шкалы ангиографической характеристики коронарного русла SYNTAX. Шкала была разработана для оценки анатомически сложных поражений КА у больных со стенозом ствола левой КА и МС поражением КА. Подсчет баллов проводился в несколько этапов. Первый этап — это определение типа коронарного кровоснабжения. Второй этап — оценка сегментарного поражения КА, которое напрямую влияет на суммарный балл, а каждому сегменту КА назначается весовой коэффициент в зависимости от его расположения — от 0,5 (за дистальные сегменты) до 6 (за стеноз ствола ЛКА при левом типе). Третий этап — оценка диаметра стеноза, а в случае окклюзии — баллы за ее особенности. Следующие этапы: оценка три- и бифуркационных стенозов; аорто-остиальное поражение КА; наличие сильных извитостей КА; определение длины стеноза, кальцификации и наличия тромбоза. Завершающий этап — определение наличия диффузно пораженных и суженных сегментов дистальнее стеноза, т. е. не менее 75% длины артерии дистальнее стеноза имеет диаметр < 2 мм.
Группа пациентов, которым было проведено КШ, также оценивалась на основании шкалы EuroScore 2. Это шкала для оценки риска неблагоприятного (летального) исхода в периоперационном периоде КШ на сердце. Она основана на следующих показателях: пол, возраст, клиренс креатинина, экстракардиальная артериопатия (хромота, каротидная окклюзия или стеноз > 50%, ампутация, предыдущее или запланированное вмешательство на брюшной аорте, артериях конечностей или сонных артериях), тяжелое ухудшение подвижности (дисфункция опорно-двигательного аппарата или неврологическая дисфункция), хроническая болезнь легких (долгосрочное использование бронходилататоров или стероидов для лечения заболеваний легких), активный эндокардит (пациент все еще на лечении антибиотиками при эндокардите во время операции), желудочковая тахикардия или фибрилляция желудочков, предоперационный сердечный массаж, предоперационная вентиляция легких перед анестезией, предоперационные инотропы, предоперационная острая почечная недостаточность (анурия или олигурия Статистическая обработка полученных данных проводилась в программе STATISTICA 10.0. Для оценки характера распределения в совокупности по выборочным данным использовали тест Колмогорова — Смирнова. Результаты представлены как среднее и стандартное отклонение (М±SD). Количественные данные из совокупностей с нормальным распределением сравнивались с помощью t-критерия Стьюдента для независимых выборок. Сравнение количественных данных из совокупностей с распределением, отличающимся от нормального, проводилось с применением критерия Манна — Уитни. Сравнение качественных величин проводилось с использованием критерия χ 2 с поправкой Йетса. Статистически значимыми считали различия при p
Результаты
Выводы
В настоящее время решение о способе прямой реваскуляризации миокарда у исследуемой категории пациентов должно приниматься на основании применения шкал стратификации рисков и при комплексном подходе кардиокоманды. Анатомическая классификация по SYNTAX наиболее важна для выбора стратегии реваскуляризации. В нашей работе выявлено увеличение сроков ранних инвазивных вмешательств, что связано с территориальным фактором, а также с поздним обращением пациентов за медицинской помощью.
Группы пациентов КШ и ЧКВ не отличались по клиническим показателям, показателям Эхо-КС и по предшествующей ОКС базисной терапии ИБС. В плане коморбидной патологии статистически значимые различия были лишь в наличии значимого атеросклероза периферических артерий (р <0,05).
Результаты исследования у больных со значимыми МС стенозами и поражениями ствола ЛКА более 50%, протяженными стенозами ПНА, устьевыми поражениями ПНА свидетельствуют о целесообразности проведения оперативного лечения — операции АКШ, что и было показано в исследовании.
В случае изолированных стенозов п/3 ПНА от 50% до 80% при технической возможности выполнения предпочтение отдавалось ЧКВ. При стенозах п/3 ПНА 90% и более ЧКВ ad hoc выполнялось исходя из клинического состояния пациента (неоднократного рецидивирования болевого синдрома, нестабильности показателей гемодинамики).
В шкалах для выявления ангиографического статуса не учитываются имеющиеся у больных значимые перетоки между бассейнами ЛКА и ПКА.
КШ обладает большим риском осложнений.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Читайте также:
- Деформации челюсти при утомлении организма. Носовое дыхание и деформации челюсти
- Синдром Дауна. Что мы знаем об этой патологии?
- Клиника и диагностика органических психических расстройств
- Дифференциация внежелудочной патологии. Локализация патологии вне желудка
- Восстановление миокарда. Стволовые клетки в лечении сердечной недостаточности
