Седалищно-прямокишечные парапроктиты. Диагностика седалищно-прямокишечных парапроктитов.
Добавил пользователь Владимир З. Обновлено: 27.01.2026
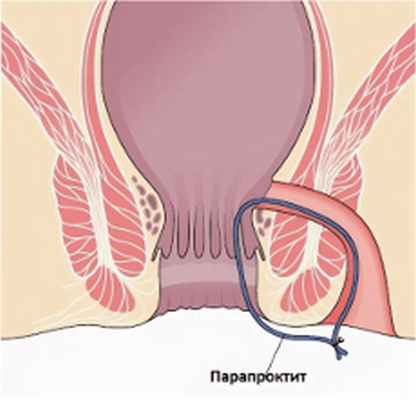
Парапроктит – это воспаление ткани (жировой клетчатки), окружающей прямую кишку.
Парапроктит – одно из тех заболеваний, которые не поддаются лечению в домашних условиях. Можно снять остроту симптомов парапроктита, но проблемы останутся (в виде хронического парапроктита или его осложнений). Лечение парапроктита, как и других проктологических заболеваний, порою откладывают, стесняясь обращаться к врачу. Этого делать не следует. Своевременная врачебная помощь позволит Вам вернуть утраченное качество жизни.
Оставьте телефон –
и мы Вам перезвоним
Причины парапроктита
В большинстве случаев воспаление вызывают условно-патогенные бактерии и грибы, которые в норме присутствуют в кишечнике человека; однако, если им удаётся преодолеть слизистую оболочку и попасть в ткань, окружающую прямую кишку, в условиях отсутствия кислорода они начинают стремительно размножаться и вызывают острый воспалительный процесс. Как правило, парапроктит вызывается сразу комплексом возбудителей, в число которых может входить стрептококки, стафилококки, кишечная палочка.
Спусковым механизмом развития парапроктита может быть любое повреждение слизистой прямой кишки. Поэтому в число факторов риска парапроктита входят:
- ;
- проктит (воспаление слизистой оболочки прямой кишки);
- запоры (плотные каловые массы могут травмировать слизистую);
- диарея (длительное расстройство стула приводит к повреждению слизистой оболочки); (лопнувшие геморроидальные узлы образуют открытые ранки).
Часто инфекция проникает через анальные железы. Данные железы предназначены для выделения ферментов, способствующих перевариванию пищи, и слизи, облегчающей прохождение каловых масс. Анальные железы выходят в прямую кишку в криптах – тканевых карманах, открытых навстречу движения каловых масс. В случае нарушения процесса опорожнения прямой кишки или при травме крипты (даже незначительной), крипта может закупориться. В результате в железе развивается воспалительный процесс, и инфекция по её протоку попадает в клетчаточные пространства.
Иногда инфекция может попасть в околопрямокишечные ткани с током крови. В этом случае источником инфекции могут быть воспалительные процессы в других органах.
Виды парапроктита
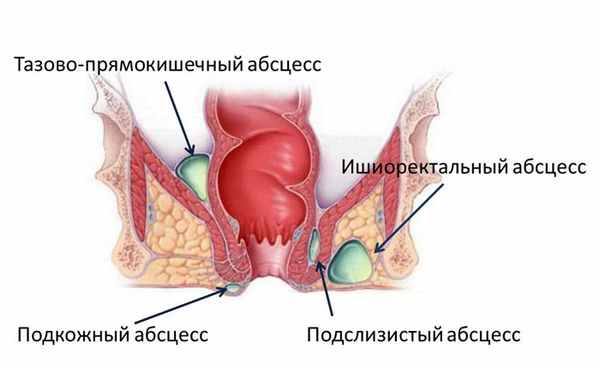
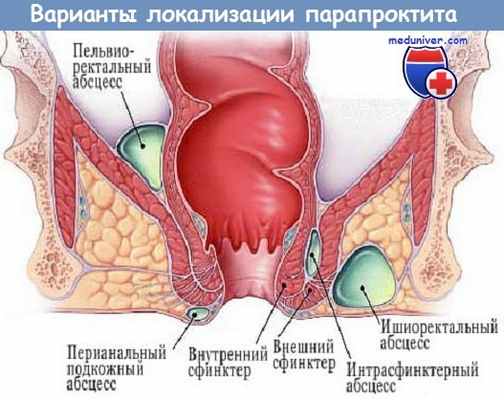
В области прямой кишки выделяют несколько клетчаточных пространств. Воспаление клетчатки, как правило, развивается изолированно в каком-либо одном пространстве, в зависимости от этого различают следующие виды парапроктита:
- подкожный (параректальный абсцесс);
- седалищно-прямокишечный (ишиоректальный абсцесс);
- тазово-прямокишечный (пельвиоректальный);
- подслизистый.
Подкожный парапроктит наиболее просто диагностируется и сравнительно легко лечится. Самой опасной формой является пельвиоректальный парапроктит (заболевание встречается редко) – его симптомы неспецифичны, а очаг воспаления располагается глубоко в области малого таза.
В зависимости от характера течения заболевания парапроктит может быть острым и хроническим.
Симптомы парапроктита
Начало воспалительного процесса может отмечаться незначительным повышением температуры (до 37°C). При переходе воспаления в клетчаточное пространство, т.е. развитии собственно острого парапроктита, одномоментно проявляется комплекс симптомов. В первую очередь, это:
- до 38°C (и выше);
- озноб;
- боль в области прямой кишки, не связанная с дефекацией.
Подкожный парапроктит свои ярко выраженные симптомы: область воспаления, находящаяся рядом с анальным отверстием выделяется покраснением, отеком и уплотнением тканей. При ощупывании испытывается резкая боль.
При других видах парапроктита могут наблюдаться расстройство мочеиспускания, задержка стула, ложные позывы к дефекации.
Воспаление приводит к расплавлению клетчаточной ткани и накоплению гноя. При отсутствии своевременного лечения возникший гнойник прорывается и образуется свищевое отверстие – или наружу (в области промежности, на передней брюшной стенке или бедре), или в просвет кишки. У женщин гнойник может вскрываться, образовав свищевое отверстие во влагалище. Самый опасный вариант – открытие свищевого отверстия в брюшную полость.
После образования свища основная масса гноя выходит, и острота симптомов снижается. Однако гнойные процессы продолжаются, болезнь переходит в хроническую форму.
При хроническом парапроктите боль и дискомфорт ощущаются лишь в том случае, если выход гноя через свищ по какой-либо из причин затруднён. Обычно боли наблюдаются только при внутреннем свище. Боль усиливается во время дефекации, а потом затихает, поскольку растяжение кишечника во время прохождения каловых масс способствует выходу гноя. Гной или сукровица выделяются постоянно. При прямокишечном свище, имеющем наружное отверстие в области промежности, выделения раздражают кожу, вызывая зуд.
Для хронического парапроктита характерно волнообразное течение болезни. Свищевой канал время от времени перекрывается грануляциями, забивается отмершими тканями, в результате в очаге воспаления опять начинает накапливаться гной и возвращаются симптомы острого парапроктита. Потом гнойник снова прорывается и острота симптомов исчезает.
Методы лечения парапроктита
Единственный метод лечения парапроктита – операция.
Квалифицированные хирурги-проктологи «Семейного доктора» имеют богатый опыт лечения парапроктита любой степени сложности и иссечения параректальных свищей различной локализации. Операции проводятся в операционном блоке на базе комфортабельного стационара под местной или общей анестезией.
При остром парапроктите обнаруживается и вскрывается скопление гноя.
При хроническом парапроктите также вскрываются зона образования гноя, обеспечивается тщательный его отток и очищение раны. После чего осуществляется иссечение свища.
Очень важно, чтобы операцию проводил опытный и квалифицированный хирург, поскольку анальные свищи при хроническом парапроктите могут давать рецидивы, то есть возникать повторно. Это бывает, если воспалительный процесс полностью прекратить не удалось, например, по причине некачественного дренажа области воспаления.
При обнаружении свища не следует откладывать визит к врачу, поскольку в любой момент может случиться рецидив воспаления и нагноения с возвращением остроты симптомов. Самостоятельно свищ зажить не может.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Диагностика парапроктита
Болезненность в области анального отверстия может указывать на разные заболевания прямой кишки и близлежащих тканей. Чаще всего речь идет о воспалительном процессе, затрагивающим внутреннюю оболочку кишечника и клетчатку в области заднего прохода. Пациенты, страдающие от такого недуга, жалуются на боли во время дефекации, повышение температуры тела и затрудненное мочеиспускание. При гнойном процессе возможно развитие структурных патологий, при которых больному потребуется оперативное вмешательство.
Парапроктит является распространенным заболеванием прямой кишки и окружающих тканей. Согласно эпидемиологическим данным, такая патология чаще обнаруживается у мужчин. Различные негативные факторы, вроде хронического воспаления кишечника и геморроя, способствуют формированию гнойного процесса в клетчатке заднего прохода. Своевременная диагностика парапроктита очень важна, поскольку хирургическое лечение позволяет предотвратить развитие опасных осложнений, в том числе формирование свища или проникновение болезнетворных микроорганизмов в кровоток.
Прием (осмотр, консультация) врача-колопроктолога, к.м.н. первичный
Прием (осмотр, консультация) врача-колопроктолога, к.м.н. повторный
Прием (осмотр, консультация) врача-колопроктолога первичный
Прием (осмотр, консультация) врача-колопроктолога повторный
Подробнее о болезни
Парапроктит представляет собой воспалительный процесс в тканях, окружающих прямую кишку. В большинстве случаев болезнь возникает вследствие проникновения болезнетворных агентов в параректальную область из желез слизистой оболочки прямой кишки. Подкожная клетчатка в области заднего прохода является отличной средой для размножения бактерий, в результате чего у пациентов с парапроктиктом часто возникает острая гнойная инфекция. На ранних этапах заболевание проявляется болью и жжением в области анального отверстия, лихорадкой и ректальным кровотечением.
У многих пациентов абсцесс параректальной области возникает на фоне хронического воспаления слизистой оболочки прямой кишки (проктита). Как уже было сказано, бактерии легко проникают в глубокие ткани заднего прохода через железы внутренней оболочки кишечника, поэтому подобное осложнение может возникнуть в любой момент. Пациенты часто долго не обращаются к врачу при слабой и непостоянной боли, в результате чего воспалительный процесс приводит к образованию свищей. Также острая инфекция может осложниться сепсисом.
Причины возникновения
Существует несколько вариантов этиологии парапроктита. В первую очередь это воспалительные заболевания кишечника, бактериальные инфекции и патологии отдаленных органов. Кроме того, у многих пациентов выявляется идиопатический парапроктит, не связанный с известными причинами воспаления. Определение источника инфекции во время диагностики важно для проведения хирургического лечения и профилактики рецидива.
В медицинской литературе можно встретить упоминание инфекционного и неинфекционного парапроктита. Причины возникновения болезни разнообразны, однако в большинстве случаев источником воспаления является болезнетворная бактерия.
Факторы риска
Поскольку диагностика парапроктита не всегда выявляет конкретные заболевания, необходимо учитывать различные формы предрасположенности к такой патологии. Это могут быть особенности образа жизни пациента, принимаемые лекарства или болезни отдаленных органов.
Возможные факторы риска:
- Использование антибиотиков. Длительный прием противомикробных препаратов осложняется смертью полезных бактерий и активным размножением болезнетворного микроорганизма Clostridium difficile.
- Радиационная терапия онкологического заболевания. Так, при раке предстательной железы облучение тканей в области заднего прохода может стать причиной воспалительного процесса.
- Особенности диеты. В рационе человека могут присутствовать продукты, раздражающие слизистую оболочку кишечника.
- Эозинофильный проктит у детей до двух лет. Скопление эозинофильных лейкоцитов в слизистой оболочке прямой кишки приводит к воспалению тканей.
- Анальный секс, сопровождающийся травмированием слизистой оболочки прямой кишки.
- Нарушение работы иммунитета, предрасполагающее к распространению инфекции из кишечника в параректальную область.
- Нарушение дефекации: длительная задержка стула или диарея.
- Сидячий образ жизни, недостаточная физическая активность.
Перечисленные негативные факторы могут быть учтены при профилактике воспалительных заболеваний ректальной области.
Патогенез
Механизм возникновения воспалительного процесса в кишечнике и параректальных тканях до конца не изучен. Врачи учитывают влияние ранее перенесенных операций и терапевтических процедур на состояние прямой кишки, однако парапроктит может возникать и у полностью здоровых мужчин и женщин, никогда не страдавших от воспалительных заболеваний желудочно-кишечного тракта. Наличие сахарного диабета и сосудистых патологий в анамнезе увеличивает риск распространения ректальной инфекции в соседние ткани. Также не исключена роль аутоиммунных процессов в развитии парапроктита.
Важным аспектом этиологии является путь проникновения болезнетворных микроорганизмов в слизистую оболочку прямой кишки. Врачи считают, что патогены могут мигрировать в эту область из отдаленных органов через кровоток и лимфатическую систему. Согласно такому предположению, любой очаг хронической инфекции в организме может стать причиной парапроктита, однако значимая роль отводится заболеваниям вышележащих отделов кишечника, предстательной железы и внутренних половых органов.
Распространение инфекции
Пути распространения микроорганизмов в параректальную клетчатку объясняют возникновение парапроктита. Согласно исследованиям бактерии мигрируют в ткани, окружающие кишку, через железы слизистой оболочки. Повреждения внутренней оболочки органа реже становятся входными воротами инфекции.
- Воспаление пазухи заднего прохода с формированием свища.
- Миграция микроорганизмов во внутренние слои стенки кишки через протоки анальных желез.
- Дальнейшее распространение бактерий вглубь через трещины, кровеносные и лимфатические сосуды.
- Проникновение гноя в клетчатку, окружающую кишку.
- Формирование локализованного или распространенного воспалительного процесса.
В зависимости от вида возбудителя болезни парапроктит может оставаться хроническим воспалением, не затрагивающим соседние структуры, или осложняться абсцессом.
Классификация
В медицинской литературе можно найти классификацию заболевания по локализации и характеру течения воспаления.
Классификация по месту воспаления:
- Подкожный абсцесс в анальной области, характеризующийся гнойным расплавлением клетчатки. Такая форма парапроктита лучше всего поддается лечению.
- Воспаление тканей в области сфинктера прямой кишки.
- Инфекция седалищно-прямокишечной ямки.
Подкожная форма парапроктита отличается наиболее благоприятным прогнозом.
Классификация течения болезни:
- Острая форма – заболевание, возникающее у пациента впервые. Воспаление уже в первые дни проявляется высокой температурой тела, сильной болью и слабостью. Основная опасность острой инфекции заключается в возможности быстрого распространения инфекции.
- Хроническая форма – длительный воспалительный процесс после острого парапроктита. Симптоматическая картина может быть стертой: боли возникают периодически, отсутствует лихорадка.
Разные классификации упрощают подбор метода хирургического лечения болезни после проведения диагностики.
Симптомы и признаки
Воспаление клетчатки в области заднего прохода в первую очередь проявляется повышением температуры тела. Болевые ощущения, возникающие непосредственно в области анального отверстия, усиливаются во время дефекации, мочеиспускания и при сидячем положении.
- Жжение кожи анального отверстия.
- Ректальные кровотечения и появление следов крови в стуле.
- Болезненность в нижней части живота.
- Диарея.
- Отек и покраснение кожи заднего прохода.
- Головокружение и слабость.
- Выделение гноя в области кожи анального отверстия.
При длительной лихорадке и сильной боли следует сразу же обратиться к врачу. Гнойное расплавление тканей при острой инфекции осложняется интоксикацией организма и опасным поражением анатомических структур параректальной области.
Диагностика
Для прохождения обследования необходимо записаться на прием к проктологу. Врач расспросит пациента о жалобах и соберет анамнестическую информацию. Первичный осмотр заднего прохода позволяет сразу выявить симптомы парапроктита, вроде отека тканей, выделения гноя и появление уплотнения. Дальнейшая диагностика проводится с помощью инструментальных и лабораторных исследований. Задачей врача является уточнение локализации воспалительного процесса для подбора метода лечения недуга.
Инструментальная диагностика
Существует несколько основных методов диагностики патологии:
- Ректороманоскопия – визуальный осмотр прямой кишки, позволяющий обнаружить свищевые ходы и области нагноения.
- Рентгенографическая визуализация свищей с применением контраста (фистулография). Специалисту важно определить места распространения гноя.
- Ультразвуковое исследование органов. С помощью УЗИ можно безопасно и безболезненно осмотреть мягкие ткани.
- Компьютерная томография – высокоточный метод визуальной диагностики, позволяющий получать объемные и детальные изображения анатомических областей. КТ может потребоваться до и после операции.
Результаты проведенных обследований служат основой для дальнейшего лечения.
Лабораторная диагностика
Анализы дают врачу возможность оценить состояние организма в целом и подготовить пациента к операции. Также различные тесты помогают определить источник инфекции.
Необходимые лабораторные исследования:
- Анализ крови для выявления признаков распространения инфекции с кровотоком и оценки тяжести состояния пациента. Повышенное количество лейкоцитов также указывает на гнойное воспаление тканей.
- Анализ кала – исследование, позволяющее определить первопричину заболевания. В материале могут быть обнаружены патогенные микроорганизмы и компоненты крови.
Диагностика в клинике, специализирующейся на лечении проктологических заболеваний, может быть проведена быстро и точно. Кроме того, в первый день после госпитализации пациенту проведут операцию для предотвращения дальнейшего распространения инфекции.
Дифференциальная диагностика
В ходе обследования врачу необходимо исключить наличие у пациента других патологий, симптоматика которых напоминает признаки парапроктита. Болезни, которые необходимо исключить:
- Воспаление тератомы параректальной области.
- Злокачественные и доброкачественные новообразования прямой кишки и кожи заднего прохода.
- Гнойный очаг в маточно-прямокишечном углублении.
- Осложненный геморрой.
Применение визуальных методик и анализов сразу позволяет уточнить причину негативной симптоматики у больного.
Лечение
Основным методом лечения болезни является оперативное вмешательство. Врачу необходимо вскрыть область нагноения и провести тщательное дренирование очага. В зависимости от локализации гнойника пациенту может потребоваться сакральная анестезия или общий наркоз.
- Использование противомикробных препаратов.
- Обезболивающие медикаменты для облегчения боли.
- Дополнительная операция для устранения свищевых ходов в кишечнике, способствующих развитию рецидива хронического парапроктита.
- Лечебная диета для уменьшения нагрузки на желудочно-кишечный тракт.
Таким образом, парапроктит является осложнением воспалительного процесса в прямой кишке. Такое заболевание может возникнуть у пациента любого возраста. При ранее перенесенной патологии прямой кишки и заднего прохода рекомендуется регулярно проходить обследования у проктолога, поскольку недиагностированные свищи могут распространять бактерии в ткани параректальной области.
Седалищно-прямокишечные парапроктиты. Диагностика седалищно-прямокишечных парапроктитов.
Седалищно-прямокишечные парапроктиты. Диагностика седалищно-прямокишечных парапроктитов.
У некоторых больных седалищно-прямокишечные парапроктиты начинаются остро, с быстрым подъемом температуры до высоких цифр и с нарастающим ухудшением общего состояния больного. Но заболевание может развиваться и медленно.
Больной жалуется на боли в глубине тазовой области, обычно усиливающиеся при дефекации. При локализации воспалительного процесса в передней полуокружности прямой кишки могут наблюдаться более или менее резко выраженные дизурические расстройства вследствие того, что воспалительный инфильтрат охватывает перепончатую часть мочеиспускательного канала. По мере расширения воспалительного процесса нарастают болевые ощущения.
Они особенно усиливаются, когда в воспалительный инфильтрат вовлекается стенка прямой кишки и наружный сфинктер.
Пока процесс локализуется в седалищно-прямокишечной ямке, больной может ходить, несмотря на тяжесть его состояния. С переходом гнойного воспаления на подкожную клетчатку появляются затруднения при ходьбе, которые характерны для поверхностного, подкожного парапроктита.
Гной при седалищно-прямокишечных парапроктитах, предоставленных естественному течению, чаще всего находит выход через подкожную клетчатку и кожу. Реже он распространяется через позадипрямокишечное клетчаточное пространство на другую седалищно-прямокишечную ямку (опоясывающие парапроктиты) или, прободая мышцу, поднимающую задний проход, переходит в подбрюшинное, тазово-прямокишечное клетчаточное пространство.
Передние опоясывающие флегмоны наблюдаются очень редко, так как спереди от прямой кишки седалищно-прямокишечные ямки не сообщаются и только расплавление гноем передней фасциальной перегородки может дать такую диффузную переднюю подковообразную параректальную флегмону промежности.
При осмотре области заднего прохода в первые дни могут отсутствовать какие-либо местные признаки воспаления. Позднее появляется припухлость внутренней поверхности ягодичной области на стороне воспаления. Кожа становится напряженной. Пальпаторное исследование инфильтрата резко болезненно. Кожные складки сглаживаются. Еще позднее появляется гиперемия кожи и может быть определена флюктуация при распространении гноя из ишиоректальной ямки в подкожную клетчатку.
Исследование пальцем прямой кишки с первых же дней дает ценные диагностические сведения. Стенка прямой кишки на стороне воспаления инфильтрирована, резко болезненна и вначале мало выпячивается в просвет прямой кишки. Границы инфильтрата удается обойти пальцем. Позднее может быть обнаружено отчетливое выпячивание инфильтрата в просвет прямой кишки, туго-эластическая, консистенция его с размягчением в центре.
Если предстательная железа или мочеиспускательный канал находятся в зоне воспалительного инфильтрата, то при пальпации их больной ощущает боль и настоятельные, болезненные позывы на мочеиспускание.
При ишиоректальном парапроктите, предоставленном самостоятельному течению, перфорация гнойника через кожу или в просвет прямой кишки происходит не ранее конца 2-й недели, а чаще значительно позднее. В течение всего этого времени у большого нарастают как местные симптомы, так и общие септические явления.
Хирургическое вмешательство обычно бывает показано, как только после обращения больного к врачу будет установлен правильный диагноз.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Острый парапроктит
Парапроктит — воспаление жировой клетчатки , окружающей прямую кишку . Заболевание сопровождается острыми мучительными болями, стойкими затруднениями акта дефекации и опорожнения мочевого пузыря. При отсутствии своевременной терапии острый парапроктит с вероятностью выше 90% переходит в хроническую форму. При повторных обострениях существует риск формирования свищей, которые при неблагоприятном развитии событий могут открываться не только наружу, но и в брюшную полость.
Общие сведения![]()
В проктологии под острым парапроктитом понимают воспалительный процесс , возникший в околопрямокишечных тканях впервые. Болезнь представляет собой инфекционную патологию, сопровождающуюся формированием в клетчатке полости, наполненной гноем, позже открывающейся в параректальную область . Внешне это может выглядеть как крупный абсцесс рядом с анусом, очень редко — на ягодице или внутренней поверхности бедра.
Хронические формы парапроктита возникают при некачественном лечении или отсутствии такового. После их самостоятельного вскрытия проток рубцуется, наружное отверстие затягивается, но гнойный очаг сохраняется. До момента его наполнения экссудатом симптомы стихают, а после накопления гноя процесс повторяется.
При хроническом парапроктите формируются свищи — незаживающие протоки, один конец которых открывается в прямую кишку, а точнее в донце крипты (углубления рядом с прямокишечным сфинктером, где синтезируется слизь для облегчения дефекации), а второй — в ампулу прямой кишки, перианальную область, на поверхность бедра или ягодицу, в расположенные рядом полые органы (кишечник, мочевой пузырь, матку, простату).
Единственный способ устранить парапроктит независимо от его формы и стадии — хирургическое вскрытие абсцесса с последующим дренажем гнойной полости, ушиванием протоков.
Причины парапроктита
Причиной возникновения острого парапроктита становится воспаление морганиевой крипты — железы , расположенной в углублениях по краю анального сфинктера, синтезирующей слизь. Источником проблем становится патогенная флора — стафилококки или стрептококки, кишечная или синегнойная палочка, клостридии, туберкулезная палочка и т. д. Из крипты инфекция распространяется на ткани, расположенные между внешним и внутренним сфинктером прямой кишки, а затем в околопрямокишечную клетчатку.
Инфекционный парапроктит часто возникает на фоне снижения иммунитета или других заболеваний:
- инфекций пищеварительного тракта;
- хронических нарушений стула;
- общего истощения организма;
- употребления в пищу агрессивных веществ или продуктов, содержащих частички, которые не перевариваются.
Спровоцировать начало патологии могут другие проктологические заболевания:
- проктит, или воспаление слизистой оболочки прямой кишки;
- хронический геморрой ;
- острая или хроническая анальная трещина;
- криптит, или воспаление крипты;
- папиллит, или воспаление анальных сосочков.
В этом случае патология обусловлена распространением воспалительного процесса на более глубокие ткани.
Классификация
Официальная классификация делит парапроктит на острый и хронический. К первому варианту относят воспаление, возникшее впервые. Ко второму — рецидивирующий, то есть повторяющийся патологический процесс. Острый и хронический парапроктит делится на типы по локализации гнойного очага:
- подкожный — абсцесс располагается в перианальной области под тонким слоем наружных тканей, легко вскрывается, редко образует глубокие затеки и многочисленные протоки;
- интрасфинктерный — абсцесс расположен между слоями мышц внешнего и внутреннего сфинктеров, при отсутствии терапии способен нарушить их функции, приводя к недержанию кала;
- ишиоректальный — абсцесс располагается в седалищно-прямокишечной ямке глубоко над мышцами анального сфинктера;
- пельвиоректальный — гнойный очаг при таком типе заболевания локализуется в глубине малого таза, а наружных протоков и абсцессов на коже перианальной области может вовсе не быть. Именно пельвиоректальная форма парапроктита наиболее опасна осложнениями.
По стадии развития парапроктит делится на закрытый и открытый. Первый сопровождается острым воспалением без вскрытия гнойника наружу. Второй характерен для поздней стадии заболевания, когда протоки самостоятельно вскрываются на поверхность кожного покрова или в прямую кишку.
Симптомы парапроктита
Клиническая картина при остром и хроническом парапроктите схожа за исключением деталей. При остром воспалении симптомы выражены ярко, возникают и нарастают быстро, сопровождаются признаками общей интоксикации организма. При хронической проявления воспаления усиливаются и стихают волнообразно.
Основные признаки, по которым можно распознать острый и хронический парапроктит :
- тупые боли в перианальной области, отдающие в прямую кишку, промежность, иногда в поясницу;
- локальные покраснения кожи в перианальной области, иногда с вовлечением анальных складок;
- отечность анальных складок;
- наличие выраженного подкожного абсцесса в промежности рядом с анусом, на ягодице или внутренней поверхности бедра;
- выделение гноя из ануса при дефекации или натуживании.
На фоне описанных симптомов пациентов беспокоит лихорадка, повышение температуры тела, утомляемость.
Перешедший в хроническую стадию парапроктит сопровождается менее интенсивными симптомами, так как содержимое абсцесса периодически вытекает. Это приводит к облегчению симптомов, однако не исключает их повторного появления. При такой форме болезни формируются постоянные протоки, соединяющие гнойный очаг с поверхностью тела или внутренними органами, — свищи. После излития гноя устье затягивается и вскрывается вновь только после повторного накопления экссудата.
Осложнения
Острый и хронический парапроктит чреваты опасными для жизни осложнениями:
- гнойным расплавлением кишечной стенки и клетчатки, в результате чего содержимое ЖКТ изливается в пространство брюшины, вызывая инфицирование органов и сепсис;
- перитонитом;
- разрывом абсцесса в прямую кишку, влагалище с их инфицированием;
- формированием ректально-вагинальных свищей.
Наиболее сложные последствия провоцирует хронический парапроктит . При его многолетнем существовании существует риск рубцовых изменения ампулы прямой кишки, а также обоих анальных сфинктеров (внутреннего и наружного). В результате этого возникают:
- постоянные проблемы с опорожнением кишечника;
- инконтиненция (недержание кала и газов);
- неполное смыкание ануса;
- злокачественные изменения поврежденных тканей.
Чтобы избежать этого, не стоит игнорировать симптомы болезни или пытаться лечить его самостоятельно. Помните, что парапроктит не поддается устранению консервативными методами! Даже самый «легкий» вариант требует хирургического вмешательства и наблюдения у проктолога.
Диагностика
Диагностика любых видов воспаления параректальной клетчатки включает подтверждение диагноза на основании имеющихся симптомов, а также дифференцирование патологии от других проктологических аномалий:
- тератомы околопрямокишечной клетчатки;
- абсцесса Дугласова пространства;
- кисты прямокишечной клетчатки;
- остеомиелита нижних отделов позвоночника;
- эпителиального копчикового хода;
- туберкулезных свищей и свищей на фоне болезни Крона.
Для подтверждения парапроктита, помимо сбора анамнеза и жалоб, используют:
- лабораторное исследование крови (на гнойный процесс указывает повышение лейкоцитов, нейтрофилов и СОЭ);
- физикальное обследование прямой кишки и перианальной области (пальцевый осмотр);
- аноскопию и ректороманоскопию (эти виды исследований не применяют при остром воспалении ввиду их болезненности и риска спазма сфинктеров);
- зондирование канала или фистулографию (рентгеноконтрастное исследование);
- рентгенографию органов малого таза с контрастированием или без него.
Данные диагностики помогают обнаружить гнойный очаг и все его протоки, чтобы правильно выбрать тактику лечения.
Лечение парапроктита
Единственный способ устранить патологию без последствий для общего здоровья и функционирования сфинктера прямой кишки — провести хирургическое вмешательство. В ходе операции врач вскроет абсцесс, проведет дренаж его полости и протоков, удалит источник воспаления — крипту. Тактика проведения операции при остром и хроническом процессе различается незначительно.
Если в ходе диагностики выявлен острый парапроктит , проводят вскрытие и дренирование абсцесса под общим наркозом. Процедура проходит в несколько этапов:
- Ориентируясь на внешние признаки или рентгеновские снимки, врач вскрывает абсцесс, очищает его от гнойного содержимого.
- Промывает полость абсцесса, обрабатывает ее антисептиками и противомикробными препаратами.
- Иссекает некротические ткани.
- Находит источник воспаления (инфицированную крипту) и иссекает ее.
- Ушивает ранки, при необходимости оставляет дренирующие трубки для оттока экссудата.
После вмешательства назначают курс противовоспалительных препаратов и антибиотики. До полного заживления послеоперационных ран рекомендуется щадящая диета, исключающая запоры, а также ежедневная обработка перианальной области антисептиками.
При хронических формах заболевания целью хирургического вмешательства является ликвидация основного очага воспаления и свищей. Проводят его в подострый период, когда абсцесс уже вскрылся, но еще не произошло эпителизации устья. При обострении сначала проводят антибактериальную терапию, вскрывают и дренируют свищи, после этого приступают к их иссечению. Для этого используют:
- классическое иссечение с помощью скальпеля в просвет прямой кишки — простое вмешательство, подходящее для удаления фистул, расположенных в подслизистой прямой кишки;
- иссечение свища с последующим ушиванием фистулы наглухо и пластикой — отличается от других методов отделением слизисто-мышечного лоскута и перемещении его на устье фистулы, чтобы исключить риск повторного воспаления;
- лигатурное лечение фистулы — метод, который применяется для ликвидации высоко расположенных фистул, подразумевающий введение в проток лигатуры с выведением и фиксацией ее концов наружу;
- операция Габриэля — иссечение свища по зонду с последующим вычищением полости и установкой дренажа до полного устранения признаков воспаления.
В современной проктологии для ликвидации свищевых ходов и гнойного очага широко применяют лазер и радионожи. Они позволяют снизить вероятность инфицирования послеоперационных ран и рецидива воспаления. При их использовании риск образования рубцовых тканей ниже, что делает прогнозы более благоприятными, уменьшает риски осложнений в виде дисфункции сфинктера и прямой кишки.
Прогноз и профилактика
При своевременном лечении прогнозы на выздоровление хорошие. При отсутствии врачебной помощи острые формы парапроктита всегда переходят в хроническую стадию, а они осложняются распространением инфекции, гнойным расплавлением и некрозом органов малого таза, сепсисом.
Для профилактики парапроктита рекомендуется тщательное соблюдение гигиены перианальной области, соблюдение норм ПП для поддержания нормального стула, а также своевременное лечение проктологических заболеваний.
Парапроктит: лечение в Калининграде
В проктологическом отделении клиники «Надежда» в Калининграде используются передовые хирургические и терапевтические технологии. Мы применяем методы, которые помогают эффективно устранить гнойный очаг и свищи. В нашем арсенале – лазер и радионожи, качественные импортные и отечественные препараты, хирургические расходники. Операции проводятся опытными проктологами под общей анестезией. Мы делаем все возможное для создания комфорта для наших пациентов.
Парапроктит

Парапроктит – это гнойно-воспалительный процесс в жировой клетчатке вокруг прямой кишки. Среди проктологических заболеваний парапроктит занимает второе место по распространенности (после геморроя) и первое в практике неотложной хирургической помощи.
Заболевание имеет инфекционную природу и в большинстве случаев возникает в результате проникновения патогенных микроорганизмов из слизистой оболочки толстой кишки на параректальную область. Основные симптомы заболевания: болезненность и жжение в районе ануса, а также повышение температуры тела.
Парапроктит требует обязательного осмотра врача-проктолога. Без своевременной медицинской помощи болезнь может перейти в хроническую форму, тогда на месте воспаления образуются свищи, а через определенное время может развиться сепсис.
Виды парапроктита
Парапроктит делится на два основных вида: острый и хронический.
Острая форма парапроктита является первичной и отличается ярко выраженной клинической картиной. В зависимости от локализации воспаления острый парапроктит может быть:
- Параректальный (подкожный). Данная форма распространяется на зону подкожной клетчатки ануса. Это наиболее распространенный и хорошо поддающийся лечению вид парапроктита.
- Ишиоректальный (седалищно-прямокишечный). При данной форме воспаление располагается на подвздошно-прямокишечной ямке.
- Пельвиоральный (тазово-прямокишечный). Данный вид подразумевает воспаление внутри полости малого таза.
- Интрасфинктерный. В данном случае очаг воспаления локализуется в тканях и мышцах анального сфинктера.
Хронический парапроктит имеет длительное течение. Чаще всего эта патология возникает при неправильном лечении острой формы парапроктита (или его отсутствии). Хроническое воспаление обычно локализуется в области морганиевых крипт (углубления в стенке заднепроходного канала), переходя на клетчатку около толстого кишечника.
В результате хронического парапроктита в прямой кишке развиваются свищи – долго незаживающие каналы, соединяющие толстую кишку с поверхностью кожи или другими органами. Являются источником и одновременно входными воротами для инфекции.
Симптомы парапроктита
На ранних симптомах заболевание может иметь стертую симптоматику. Незначительно повышается температура тела (до 37-37.5° C), возникает зуд в области ануса. В этот период люди нередко путают проявления парапроктита с признаками геморроя и других проктологических заболеваний.
На более поздних стадиях больной сталкивается со следующей симптоматикой:
- повышением температуры тела свыше 38°C, ознобом;
- острой болью в районе анального отверстия;
- общим ухудшением состояния.
Параректальный (подкожный) парапроктит имеет яркую клинику. Он проявляется покраснением и отечностью тканей вокруг анального кольца, а также сильной болью при ощупывании места воспаления.
Проявления других форм парапроктита могут отличаться в зависимости от места поражения. У больного могут дополнительно развиваться нарушения акта дефекации, ложные позывы, запоры и др.
При хроническом течении заболевания начинают формироваться свищи. Их отверстия открываются возле ануса или ближе к ягодицам. Боль при этом стихает, а из отверстий начинают вытекать гнойные выделения неприятного запаха. При отсутствии лечения свищи способны зарастать и снова прорываться. Самостоятельное излечение хронической формы парапроктита невозможно.
Причины парапроктита
Парапроктит является инфекционным заболеванием и возникает из-за болезнетворных микроорганизмов, проникающих в мягкие ткани около прямой кишки. Активно размножаясь, бактерии провоцируют воспаление. Чаще всего парапроктит провоцируется стрептококками, стафилококками и кишечной палочкой.
В норме бактерии не способны проникнуть в мягкие ткани человека из-за наличия барьера. Однако при повреждении кожного покрова и слизистых оболочек патогенная микрофлора проникает сквозь слизистую и попадает в жировую клетчатку.
К данной ситуации может привести ряд факторов:
- анальные трещины;
- запоры;
- диарея;
- наличие воспаления слизистой прямой кишки (проктит);
- нарушение функции пищеварения (повреждения тканей кишечника из-за твердых плохо переваренных частиц пищи);
- геморрой.
Под воздействием этих факторов целостность тканей нарушается, и инфекционные возбудители из прямой кишки практически беспрепятственно проникают в мягкие ткани. В результате этого и возникает гнойник.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:

Почему «СМ-Клиника»?
Диагностика парапроктита
Предварительный диагноз устанавливается на основе жалоб пациента (больной жалуется на дискомфорт и боль в области прямой кишки и анального отверстия), данных осмотра проктолога и пальцевого ректального исследования.
Из методов лабораторной диагностики пациенту необходимо пройти общий и биохимический анализ крови, тестирование на глюкозу, общий анализ мочи. При наличии гнойных выделений, небольшой образец отправляется на бактериологическое исследование для выявления возбудителя и оценки его чувствительности к антибиотикам.
Для подтверждения диагноза пациент проходит инструментальные исследования:
- перианальной области; (исследование слизистой кишечника); - и колоноскопия (оценка состояния толстого кишечника);
- фистулография (рентгенография свищевого хода с применением контрастного вещества); и МРТ.
По результатам проведенных исследований проктолог оценивает стадию развития заболевания и особенности его течения. От поставленного диагноза будет зависеть метод лечения патологии.
Мнение эксперта
Парапроктит является одной из самых коварных болезней, имеющих стертую клинику на ранних стадиях и приводящих к тяжелым последствиям при запущенном состоянии.
Пусковой механизм парапроктита – инфекция, попавшая в каналы анальных желез, выполняющих функцию увлажнения анальной зоны. Именно там и развивается гнойное воспаление. К этому могут предрасполагать разнообразные причины. Чаще всего – это травмы зоны вокруг ануса, которые возникают при частых запорах или диарее. Спутниками парапроктита нередко являются такие воспалительные заболевания, как колит или болезнь Крона (данные заболевания сопровождаются нарушениями стула). Помимо этого возникновению болезни способствуют снижение иммунитета, чрезмерные физические нагрузки, употребление жирной и острой пищи, а также прием алкоголя.
Парапроктит имеет стремительное течение. Вначале у больного возникает гиперемия кожи вокруг ануса, отечность, болезненность возле анального отверстия, усиливающаяся при акте дефекации. Именно из-за последнего симптома люди довольно часто путают заболевание с обостренным геморроем. Занимаясь самолечением (пытаясь устранить проявления «геморроя» кремами и свечами) люди только усугубляют свое положение. Результатами подобного «лечения» становятся: переход парапроктита в хроническую форму, формирование свищей, возникновение перитонита, рубцевание толстой кишки и ануса, воспаление органов мочеполовой системы. Поэтому так важно своевременно обращаться к проктологу.
Читайте также: