Секвестрация и секвестры кости на рентгенограмме. Периоститы на рентгенограмме
Добавил пользователь Владимир З. Обновлено: 29.01.2026
Учебное пособие подготовлено кафедрами рентгенологии (зав. кафедрой — проф. М. К. Михайлов) и рентгенологии-радиологии (зав кафедрой — проф. Г. И. Володина) Казанского государственного института усовершенствования врачей.
Термин остеомиелит был впервые применен Рейно в 1881 г. и в буквальном переводе означает воспаление костного мозга. В настоящее время этот термин применяется для обозначения гнойного поражения всех элементов кости: костного мозга, губчатого, компактного вещества и надкостницы.
Л. В. Прокопова и А. Р. Татур (1979), пытаются объединить существующие теории патогенеза. По их мнению, возникающая в результате неблагоприятных факторов реакция антиген — антитело в сенсибилизированном организме вызывает ряд микроциркуляторных расстройств, а также нарушение самих сосудов, нарушение коагуляции крови, изменение скорости кровотока, повреждение эндотелия в стенках микрососудов. Эти обстоятельства усугубляются в ригидной костной трубке, вызывают внесосудистое сдавление и внутрисосудистую окклюзию сосудов кости, способствуют клеточной деструкции — конечному результату нарушения микроциркуляции и развитию воспалительного процесса при остром остеомиелите.
Неспецифический остеомиелит может возникнуть тремя путями: гематогенным, при переходе процесса с мягких тканей на кость и при открытых повреждениях костей.
Гематогенный остеомиелит встречается наиболее часто, и представляет наибольшие трудности при рентгенодиагностике. Гематогенный остеомиелит по клиническому течению разделяют на острый, хронический — как переход из острой фазы болезни и первично хронический.
Острый и хронический гематогенный остеомиелит
Острый остеомиелит может протекать или как тяжелое общее инфекционное заболевание с преобладанием общих симптомов болезни или в виде легкой формы с преобладанием местных симптомов. В зависимости от преобладания общей или местной реакции на инфекцию и тяжести течения различают следующие клинические формы заболевания:
1. Токсическая форма — при которой наблюдается молниеносное развитие процесса, преобладают общие симптомы (высокая температура, рвота, судороги). Местные явления не успевают развиваться. При этой форме остеомиелита велика летальность.
2. Септикопиемическая форма — при которой гнойное поражение одной или нескольких костей может сочетаться с гнойными метастазами в легкие и другие органы.
3. Местная или легкая форма — без выраженной общей реакции с локализацией процесса в одной кости.
Местная, или легкая форм встречается наиболее часто. Изменения со стороны периферической крови проявляются в ускорении СОЭ, лейкоцитоз достигает 11—20 тыс., отмечается сдвиг в формуле влево, анемия. Заболевание начинается остро, иногда в течение 1—2 дней может отмечаться недомогание, боли в костях и суставах. На второй-третий день наступает подъем температуры до 39—40°, усиливаются боли в пораженной конечности. При осмотре обращает внимание припухлость, отечность, гиперемия кожи. При пальпации отмечается болезненность, местная гипертермия, пастозность мягких тканей.
Гематогенный остеомиелит чаще развивается у детей и подростков, но возможен в любом возрасте. Лица мужского пола болеют в 2—3 раза чаще, чем женского. Процесс при гематогенном остеомиелите может локализоваться в любом отделе скелета, но чаще поражаются длинные трубчатые кости (в 84% случаев). Наиболее часто поражается бедренная и большеберцовая кости, затем плечевая, малоберцовая, реже — короткие трубчатые кости. В длинных трубчатых костях процесс обычно начинается в метафизе.
Рентгенологическая диагностика гематогенного остеомиелита запаздывает, т. к. объем рентгенологических изменений всегда меньше истинного деструктивного процесса.
Первые признаки острого гематогенного остеомиелита удается выявить на 8—15 сутки от начала заболевания.
На рентгенограммах определяется увеличение объема мягких тканей, повышение их интенсивности, деформация межмышечных прослоек и нечеткая их дифференцировка. Наиболее характерны изменения подкожной жировой клетчатки. В норме на рентгенограммах подкожная жировая клетчатка представляется однородным гомогенным просветлением. При гематогенном остеомиелите в результате отека подкожной жировой клетчатки исчезает четкость границы между ней и мышечным массивом, снижается ее прозрачность.
Рентгенологические изменения чаще выявляются в метафизе, и проявляются в виде размытого рисунка костных трабекул. Контуры коркового слоя становятся нечеткими, местами исчезают.
На 8—10 день от начала заболевания может появляться периостальная реакция по отслоенному или бахромчатому типу.
Деструкция костной ткани является не очень ранним, но наиболее явным симптомом гематогенного остеомиелита. Очаги деструкции костной ткани локализуются в толще кортикального слоя и в губчатом веществе метафиза. Они множественные, мелкие, неправильно-округлой или вытянутой формы, с нечеткими контурами. Сливающиеся между собой очаги деструкции создают картину пятнистых просветлений. Кость становится прозрачной. Кортикальный слой представляется неравномерно истонченным.
При гематогенном остеомиелите процесс может распространяться в сторону диафиза, занимая значительный участок длинной трубчатой кости.
При своевременно начатом лечении в ряде случаев удается купировать процесс с рассасыванием очагов поражения. Но чаще заболевание принимает хроническое течение.
Переход острой формы остеомиелита в хроническую форму проявляется в нарастании пролиферативных изменений. Кортикальный слой уплотняется, кость утолщается, развивается воспалительный гиперостоз. Очаги деструкции окружены участками склероза, кость принимает грубоячеистый вид. Чем более хронически протекает случай остеомиелита, тем больше на рентгенограммах преобладает остеосклероз. В 70— 80% случаев при гематогенном остеомиелите на фоне очагов деструкции выявляются секвестры. Секвестр — это отторгшийся и уплотненный участок кости, расположенный в секвестральной полости и окруженный секвестральной капсулой. Гной и грануляционные разрастания отделяют секвестр от здоровой ткани, создают демаркационный вал. На рентгенограммах секвестр дает более плотную тень, чем окружающая костная ткань. Демаркационный вал представляется в виде полоски, лишенной костной структуры, окружающей секвестр. Различают тотальные секвестры (которые могут занимать весь диафиз) и частичные секвестры.
Частичные секвестры бывают трех видов корковые, центральные и проникающие. Корковый секвестр образуется из наружных пластинок компактного вещества, имеет форму удлиненного сегмента, наружный контур его ровный и четкий, внутренний изъеденный. Центральный секвестр встречается довольно редко. Образуется из внутренних пластинок компактного вещества. Наружный контур его изъеденный, внутренний контур ровный и четкий. Проникающий секвестр захватывает часть окружности цилиндрической кости, имеет лентовидную форму, заостренные концы, длина его достигает 5— 8 см.
Острый и хронический гематогенный остеомиелит могут осложняться патологическим переломом, который встречается не часто и только в длинных трубчатых костях.
Дифференциальный диагноз гематогенного остеомиелита приходится проводить с поражением костной ткани при позднем врожденном сифилисе и опухолью Юинга.
Изменения костей при позднем врожденном сифилисе выявляются в возрасте от 4 и до 16—18 лет. Наряду с костными изменениями может определяться паренхиматозный кератит и изменения зубов. При сифилитическом поражении костей не наблюдается острых клинических проявлений, а также температурной реакции и местных воспалительных изменений в виде гиперемии кожи, отечности мягких тканей. Изменения в костях носят системный характер.
При рентгенологическом исследовании процесс локализуется преимущественно в диафизе, имеет большую протяженность. Кость умеренно расширена в поперечнике за счет гиперостоза, наружный контур оссифицированного периоста четкий, но может быть неровным, волнистым. Отмечается массивный склероз в проекции кортикального слоя, костномозгового канала и в губчатом веществе метафиза. Преимущественно в области диафиза в проекции костно-мозгового канала и кортикального слоя отмечаются единичные или множественные округлой формы, с четкими контурами участки деструкции костной ткани с ободком реактивного склероза. Секвестрация не типична. Для уточнения специфической сифилитической природы процесса приходится использовать серологические реакции. Однако при костно-суставной форме сифилиса реакция Вассермана бывает положительной только в 60—65% случаев. Рекомендуется исследование спинномозговой жидкости, что в большем проценте случаев дает положительную реакцию.
Опухоль Юинга — опухоль из ретикулоэндотелиальной ткани. Встречается преимущественно в детском и молодом возрасте. Клинические проявления (боли, отечность, гиперемия кожи, увеличение в объеме пораженного сегмента скелета) могут симулировать воспалительный процесс. Иногда может отмечаться подъем температуры тела. Однако по сравнению с гематогенным остеомиелитом клинические проявления нарастают медленно. При исследовании периферической крови может наблюдаться незначительное ускорение СОЭ и умеренный лейкоцитоз. При опухоли Юинга процесс локализуется преимущественно в области метадиафиза и диафиза длинной трубчатой кости. Очаги деструкции при опухоли Юинга множественные, полиморфные, вытянутой формы вдоль длинника кости с нечеткими контурами. Располагаются в проекции костно-мозгового канала и вызывают его вздутие. Характерно продольное разволокнение кортикального слоя за счет мелких интракортикально расположенных очагов деструкции костной ткани, что не типично для остеомиелита. Очаги деструкции костной ткани сочетаются с участками склероза. Реакция надкостницы по слоистому и отслоенному типу может наблюдаться как при опухоли Юинга, так и при остеомиелите. Однако для последнего более типична реакция надкостницы по бахромчатому и отслоенному типу. При опухоли Юинга не бывает грубо-ячеистой структуры костной ткани, что характерно для хронического остеомиелита. Доводом в пользу хронического остеомиелита являются секвестры, которые никогда не наблюдаются при опухоли Юинга. Следует отметить, что опухоль Юинга — процесс солитарный, а при гематогенном остеомиелите могут поражаться несколько костей. Особые сложности для распознавания представляют случаи метафизарной локализации опухоли Юинга, и для уточнения диагноза приходится прибегать к пункционной биопсии.
Первично-хронический гематогенный остеомиелит
Заболевание с самого начала принимает хроническое течение. Общее состояние удовлетворительное. Отмечается умеренно-выраженная локальная болезненность, может быть отек мягких тканей и незначительная гиперемия кожи. В некоторых случаях отмечается умеренный лейкоцитоз, ускоренная СОЭ.
Первично - хронический остеомиелит встречается преимущественно у детей и молодых людей, но может быть в любом возрасте. Поражается обычно одна кость, чаще длинная трубчатая. Излюбленной локализацией является метафизарный ее отдел.
При рентгенологическом исследовании в типичном месте, чаще в метафизе длинной трубчатой кости, выявляются один или несколько очагов деструкции костной ткани с достаточно ровными и четкими контурами, ограниченные полоской склероза. При суб - или интракортикальной локализации очагов деструкции может отмечаться на ограниченном участке нежная периостальная реакция.
Дифференциальную диагностику приходится проводить с эозинофильной гранулемой и фиброзной дисплазией.
Эозинофильная гранулема вызывает умеренно-выраженные боли, однако гиперемии кожи и припухлости при локализации процесса длинных трубчатых костях, как правило, не наблюдаются.
При рентгенологическом исследовании чаще выявляется одиночный очаг деструкции костной ткани, который может локализоваться в любом отделе длинной трубчатой кости, чаще суб - и интракортикально. Очаг деструкции имеет неправильно округлую или вытянутую вдоль длинника кости форму. Преимущественно контуры его неровные, но четкие. Иногда на фоне очага деструкции прослеживаются костные перемычки.
Фиброзная дисплазия наблюдается чаще в детском и молодом возрасте. Больной может предъявлять жалобы на небольшие боли и деформацию костей. Следует отметить, что при фиброзной дисплазии процесс может носить полиоссальный характер. Изменений со стороны периферической крови не отмечается.
Рентгенологически выявляется умеренно выраженная деформация длинной трубчатой кости, ее расширение в поперечнике. В метадиафизе или диафизе чаще суб - или интракортикально выявляется несколько очагов деструкции костной ткани вытянутой формы с нечеткими контурами, с симптомом «матового стекла», сочетающиеся с неправильно расположенными, нечетко очерченными участками остеосклероза. Отмечается неравномерность внутренней поверхности кортикального слоя. Периостальная реакция отсутствует.
К этой же группе первично-хронических воспалительных процессов относятся костный абсцесс Броди, склерозирующий остеомиелит Гарре, альбуминозный остеомиелит Олье.
Костный абсцесс Броди
Встречается преимущественно у лиц мужского пола в возрасте 20—30 лет. В клинике — умеренная боль, усиливающаяся по ночам и после физической нагрузки. Общее состояние не страдает. Поражается метафизарный отдел длинной трубчатой кости вблизи сустава. Наиболее частой локализацией является проксимальный метафиз большеберцовой кости, затем дистальный метафиз бедренной кости. Решающее значение в установлении диагноза имеет рентгенологический метод исследования.
Рентгенологическая картина. В типичном месте, в губчатом веществе метафиза выявляется одиночный очаг деструкции костной ткани 2 - 3 см. в диаметре, округлой или несколько вытянутой формы с относительно четкими и ровными контурами, с зоной склероза в прилежащих отделах костной ткани.
Дифференциальный диагноз приходится проводить с остеоидной остеомой, эозинофильной гранулемой и туберкулезным оститом.
Остеоидная — остеома наблюдается преимущественно в детском и молодом возрасте. Лица мужского пола болеют в 2 раза чаще. Больные жалуются на боли, которые постепенно нарастают в течение 1 - 1,5 лет, усиливаются по ночам, могут приводить к нарушению сна. Боли снимаются после приема аспирина. Опухоль локализуется преимущественно в метадиафизарном отделе длинной трубчатой кости, чаще большеберцовой и бедренной, реже в других костях.
При туберкулезном остите — характерно постепенное нарастание явлений туберкулезной интоксикации. Отмечается перемежающая хромота, умеренные проходящие боли, атрофия мышц, симптом Александрова.
Рентгенологическая картина. Очаг деструкции с неровными, нечеткими контурами может содержать множественные мелкие губчатые секвестры, обмечается остеопороз окружающей костной ткани.
При дифференциальной диагностике с эозинофильной гранулемой необходимо учитывать, что для абсцесса Броди характерна локализация процесса в губчатом веществе метафиза, а при эозинофильной гранулеме очаг деструкции локализуется в любом отделе длинной трубчатой кости, чаще интра - и субкортикально. При абсцессе Броди характерно наличие зоны реактивного склероза вокруг очага деструкции и относительно ровные контуры очага деструкции. При эозинофильной гранулеме чаще наблюдаются неровные картообразные контуры очага деструкции, иногда с ободком склероза.
Склерозирующий остеомиелит Гарре.
Заболевают преимущественно мужчины в возрасте 20—30 лет. Клиника заболевания разнообразна, нарастает постепенно. Чаще больные жалуются на умеренные боли в области пораженной кости. При осмотре отмечается утолщение пораженного отдела конечности. При пальпации выявляется болезненное утолщение пораженной кости.
Рентгенологическая картина. Выявляется поражение одной кости, как правило, метафизарного отдела ее или диафизарного. Кость представляется деформированной, веретенообразно утолщенной с четкими ровными наружными контурами. Кортикальный слой резко утолщен, склерозирован, состоит из гомогенной плотной костной массы. Костномозговой канал совершенно заполнен склеротическими массами, или же концентрически сужен. На рентгенограммах очаги деструкции в костной ткани, как правило, не выявляются. Они могут быть выявлены лишь при томографическом исследовании. Свищи и секвестры образуются крайне редко. Л. С. Рабинович (1969) предлагает выделять кортикальный и внутримозговой вариант остеомиелита Гарре. Дифференциальную диагностику остеомиелита Гарре приходится проводить с остеогенной остеопластической саркомой, поражением костей при позднем врожденном или третичном преобретенном сифилисе.
При дифференциальной диагностике с остеогенной остеопластической саркомой следует учитывать, что это заболевание встречается, как правило, в детском и молодом возрасте. Для остеогенной остеопластической саркомы характерно быстрое нарастание клиники, выраженные боли. Кроме того характерна эпиметафизарная локализация опухолевого процесса у взрослых и метафизарная у детей. Отмечаются опухолевые разрастания костной плотности, распространяющиеся на костно-мозговой канал и не имеющие четких границ. Может наблюдаться разрушение кортикального слоя и выход в мягкие ткани облаковидной костной плотности тени. Наблюдается периостоз по игольчатому или смешанному типу.
При дифференциальной диагностике с сифилитическим поражением костей необходимо учитывать анамнестические данные и наличие специфического поражения других органов и тканей. При сифилитическом поражении костей процесс часто носит полиоссальный характер. Деформация не имеет такой правильной веретеновидной формы как при остеомиелите Гарре. Пораженные кости имеют крупно или мелковолнистые или реже зубчатые наружные контуры (при гребневидном или кружевидном периостите). Для сифилитического поражения костей, так же, как и для остеомиелита Гарре характерны гиперостоз и склероз костной ткани. При сифилисе на фоне склероза, как правило, отмечаются четко очерченные, округлой формы, различных размеров, окруженные ободком склероза очаги деструкции костной ткани за счет гумм. В ряде случаев может оказать помощь серологическая диагностика.
Альбуминозный остеомиелит Олье
Это редкое заболевание. А. Г. Садыхов (1975) собрал в мировой литературе около 70 случаев и описал 18 наблюдений.
Заболевание встречается в детском и подростковом возрасте. Постепенно нарастают боли, усиливающиеся при нагрузке, появляется припухлость, конечность увеличивается в размере. Может быть инфильтрация мягких тканей, гиперемия кожных покровов.
Рентгенологические изменения чаще выявляются в бедренной кости, в метадиафизарном отделе ее. Появляются утолщение кортикального слоя, один или несколько нечетко очерченных очагов деструкции костной ткани, расположенных суб - или интракортикально, пышная периостальная реакция по бахромчатому типу. Описанные изменения имеют небольшую протяженность. При пункции удается добыть в ряде случаев до 600 мл жидкого экссудата с большим содержанием белка.
Дифференциальную диагностику в ряде случаев приходится проводить с опухолью Юинга, для которой характерна большая протяженность процесса, отсутствие выраженных склеротических и гиперостатических изменений. В затруднительных случаях показана диагностическая пункция.
Секвестрация и секвестры кости на рентгенограмме. Периоститы на рентгенограмме
Дегенеративно-дистрофическая деструкция кости. Деструкция кости от вытеснения и остеолиз
Дегенеративно-дистрофическая деструкция. При ней замещающим субстратом является фиброзная, неполноценная остеоидная ткань с участками кровоизлияний и некроза, окрашенными в темно-коричневый цвет (бурая опухоль). К этой группе деструкции относятся: киста, гиганто-клеточная опухоль (остеобластокластома) и множественные кисты при болезни Реклингаузена. Рентгенологическая картина при этих процессах проявляется наличием деструктивного симптомокомплекса.
При солитарной кисте выявляется единичный круглый очаг или фокус деструкции округлой формы, окаймленный со всех сторон склеротизированной костной каемкой, иногда имеющей крупноячеистый рисунок из-за наличия внутренних перекладин.
Отличие болезни Реклингаузена от солитарной кисты только в том, что первая имеет множественность поражений и в деструктивных очагах чаще не бывает перекладин, т. е. полости большей частью с однородным рисунком.
При гигантоклеточной опухоли (остеобластокластоме) будет выявляться одиночный крупный фокус деструкции в метаэпифизарном отделе кости с множественными крупными ячейками (в виде мыльных пузырей) — ячеистая форма; или в виде краевого деструктивного дефекта с четко ограниченными контурами — литическая форма остеобластокластом.
Деструкция от вытеснения. При ксантоматозе, главным образом в плоских костях, особено в черепе, будут выявляться множественные очаги деструкции в виде сплошных дефектов с изъязвленными контурами различной формы и величины без признаков периостальной реакции.
Остеолиз - лизирование костной ткани без ее разрушения и вытеснения. В этом отличие остеолиза от деструкции.
Остеолиз возникает при заболеваниях центральной нервной системы (табес, сирингомиелия), при повреждениях периферических нервов, при отморожениях, эндартериите и т. д.
Рентгенологическая картина остеолиза такая же, как и при деструкции, она проявляется просветлениями различной формы и величины. Характерная особенность остеолиза в его локализации, т. к. остеолизу подвергаются самые периферические и свободные участки скелета: ногтевые отростки, суставные концы костей, а деструкция располагается в любом отделе кости. При остеолизе рассасывается вся кость: корковый слой, губчатая кость и субхондральная пластина.
Патоморфологической основой остеонекроза является гибель костных клеток при сохранении плотного промежуточного вещества, в связи с чем плотные элементы в некротическом участке преобладают, и на единицу веса мертвой кости минерального остатка приходится больше, чем живой. Некроз участка кости наступает в результате недостаточного или полного прекращения кровоснабжения, а живая костная ткань, окружающая омертвевший участок, обычно гиперемирована и процессы всасывания в ней усилены по сравнению с нормой.
Различают септический и асептический остеонекрозы. Асептические некрозы наблюдаются при остеохондропатиях или деформирующих артрозах, при тромбозах и эмболиях, возникающих у работников определенных профессий (кессонщиков, водолазов, высотников).
Секвестрация и секвестры. Это процесс отторжения омертвевшего участка кости. Секвестром называется некротизированный костный фрагмент, отторгшийся от живой материнской кости и находящийся в специальной полости (секвестральной коробке), содержащий гной или грануляционную ткань. Секвестрация — это последующая фаза септического инфекционного остеонекроза.
Рентгенологическая оценка секвестра складывается из двух признаков: свободно лежащей интенсивной тени кусочка костной ткани; полосы просветления (демаркационный вал), окружающей это затенение со всех сторон.
В зависимости от костной структуры, секвестры делятся на губчатые и компактные (кортикальные). Губчатые секвестры — это чаще эпифизарные фрагменты туберкулезного происхождения, а компактные, возникающие при поражении диафиза, имеют остеомиелитическое происхождение.
Кортикальные секвестры в свою очередь подразделяются на две группы — циркулярные и сегментарные.
Циркулярный секвестр — это омертвевший участок кости во всю толщину на протяжении всего цилиндра длинной трубчатой кости. Сегментарным секвестром называют участки некроза кости только на протяжении какого-то сегмента, а не всего цилиндра кости.
Как циркулярные, так и сегментарные секвестры бывают периферическими и центральными. Если омертвевают слои кости, расположенные ближе к надкостнице, то образуются периферические (наружные) секвестры. При омертвении участков кости, расположенных ближе к костномозговому каналу, образуются внутренние (центральные) секвестры.
В зависимости от расположения по отношению к секвестральной коробке различают секвестры: располагающиеся внутри полости ; располагающиеся вне полости (в мягких тканях) ; проникающие (пенетрирующие), т. е. один конец секвестра находится в мягких тканях, а другая часть располагается в секвестральнои полости.
Оссифицирующий периостит. Надкостница в норме и при мягкотканном утолщении (серозный, гнойный, альбуминозный, фиброзный периоститы и др.) при рентгенологическом исследовании не образует тени и не выявляется. Она становится видимой только при обызвествлении утолщенной надкостницы. Сроки начала обызвествления периостита у детей на 7—8, у взрослых на 12—14 день от начала заболевания (первых клинических проявлений).
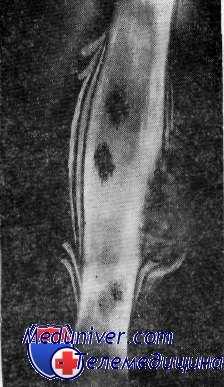
Прицельная рентгенограмма правого бедра в прямой проекции. На протяжении сего диафиза — гиперостаз с очагами деструкции; слоистый луковичный периостит; по наружной поверхности в проксимальном и дистальном отделах типичный симптом периостального «козырька». В нижнем отделе с внутренней стороны также выявляется симптом «козырька» с игольчатым периоститом. Опухоль Юинга
Различают следующие оссифицирующие периоститы: линейные; слоистые или луковичные; бахромчатые или разорванные; кружевные или гребневидные; игольчатые или спикулообразные; и особую форму периостита в виде так называемого приподнятого (злокачественного) козырька.
Линейный периостит. На рентгенограммах параллельно тени коркового слоя кости и несколько кнаружи выявляется тонкая полоска затемнения (линейная тень), отделенная от тела кости светлым промежутком.
Линейный периостит свидетельствует о начале воспалительного процесса, чаще всего о гематогенном остеомиелите или об обострении хронического воспаления.
Слоистый, луковичный периостит. На рентгенограммах вдоль кости будут выявляться несколько чередующихся между собой светлых и темных полос, исходящих как будто из одной точки и расположенных слоями друг над другом. В основе этого явления лежит волнообразный, толчкообразный характер развития процесса, что чаще наблюдается при опухоли Юинга и реже при воспалительных заболеваниях (рис. 18).
Первое проявление заболевания сопровождается периоститом, потом наступает пауза в росте, за время которой образуется оссификация надкостницы. Повторное прогрессирование процесса ведет к образованию новых слоев оссифицирующего периостита, что и создает картину луковичного многослойного обызвествления надкостницы.
Разорванный, бахромчатый периостит — последующая фаза линейного периостита, когда скопившийся под утолщенной надкостницей гной, прорывающийся в мягкие ткани и множественные нарушения целостности надкостницы формируют разорванную, бахромчатую форму.
Кружевной или зобневидный периостит является типичным для третичного сифилиса. Его рисунок на рентгенограмме является отображением множественных периостальных и субпериостальных гумм, расположенных в области диафиза длинных трубчатых костей (чаще большеберцовой). Гуммы на рентгенограммах проявляются в виде множественных не очень четких продолговатых просветлений на фоне выраженного склероза, слившегося с корковым слоем периостальных наслоений.
Игольчатый, спикулообразный периостит — довольно демонстративная форма периостальной реакции, проявляющаяся образованием многочисленных тонких отростков (spiculae), растущих перпендикулярно к диафизу. Эти иглы представляют собой окостенение новообразованной ткани вдоль кровеносных сосудов. Эта форма периостита раньше считалась патогномоничной для остеогенной саркомы. В настоящее время уже известно, что такой лучистый рисунок с поперечной исчерченностыо может наблюдаться при медленно текущем остеомиелите и сифилитическом поражении кости.
Оссифицирующий периостит в виде приподнятого козырька. Сущностью его является то, что опухолевый процесс из середины кости, прорастая кортикальный слой, отодвигает надкостницу, в которой возникают реактивные изменения в виде оссифицирующего периостита. В последующем возникает разрыв надкостницы и возникает характерная картина в виде приподнятой, отслоенной и прорванной на границе опухолевой массы и нормальной неизмененной кости. Наличие этого симптома свидетельствует об относительно медленном росте опухоли.
При быстром ее росте периостальная реакция бывает маловыраженной или отсутствует вообще и этот симптом не успевает оформиться.
Описание изменений на рентгенограмме костей. Характеристика патологии по рентгенограмме
По локализации поражения — изменения в костях принято разделять на местные, регионарные, распространенные и системные. Так обычно классифицируют остеопорозы, остеосклерозы в костях.
Местные поражения — изменения необходимо детализировать в зависимости от того, в какой части кости располагается процесс: в эпифизе, метафизе или диафизе. Определение местоположения процесса в кости имеет часто решающее диагностическое значение: туберкулезные заболевания костей преимущественно располагаются в эпифизе, опухоли — в ме-тадиафизе, остеомиелиты чаще локализуются в диа-физах ближе к метафизам.
Регионарными процессами считаются такие, когда поражение захватывает целую анатомическую область (сустав); если процесс занимает всю конечность, то это считается распространенным поражением; если весь скелет, то это называют системным процессом. Имеется целая группа системных заболеваний, к которым относят различные виды рахита, детскую цингу, несовершенное окостенение, мраморную болезнь. Последняя в отличие от предыдущих характеризуется системным остеосклерозом.
Характеристика по числу поражений. В костях могут быть процессы монооссальные (с одиночным очагом или фокусом, как например, остеогенные саркомы). Туберкулезные заболевания суставов, как правило, бывают в обеих костях, составляющих сустав. Множественные поражения в костях наблюдаются при метастазах злокачественных заболеваний, миеломной болезни, остеохондрозах и др.
По форме поражения в костях чаще бывают круглые, округлые (очаги туберкулеза, миелома, метастазы) и неправильной формы. Иногда поражения в костях имеют своеобразную форму типа географической карты (ксантоматоз).
По размерам поражения в костях удобнее подразделять на очаговые и фокусы.

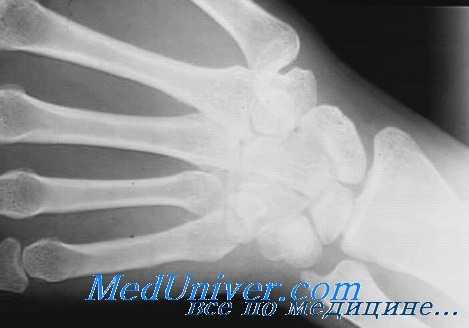
Прямая рентгенограмма правой кисти. Кости пястья и фаланг пальцев неравномерно вздуты с выраженным увеличением объема с наличием множественных, различных размеров и формы, участков просветления, четко отграниченных от неизмененной костной ткани. Множественные остеохондромы.
Мелкоочаговые поражения в костях (в диаметре до 4,3 см) выявляются при лейкозах и ретикулозах. Очаговые тени средние (5 мм) и крупные (до 1 см) являются рентгенологическим отображением таких костных процессов, как метастатические опухоли, миелома, туберкулезные поражения и др. Фокусы поражения — крупнее 1 см, как деструктивные просветления, являются характерными для многих опухолей как доброкачественных (хондромы, остеохондромы), так и злокачественных (остеолитические саркомы, метастазы в костях), а также для фиброзных остеодистрофий, дегенеративно-дистрофических деструкции) костная киста, гиперпаратиреоидная остеодистрофия, гигантоклеточная опухоль, болезнь Педжета — деформирующий остит) и др. заболеваний, в основе которых лежат морфологические изменения в размерах больше 1 см.
Интенсивность теней и просветлений в костях. По интенсивности затенения удобнее подразделить на 3 вида: 1 — тень слабой интенсивности, когда имеется уплотнение кости, но сохраняется ясная костная структура; 2 — затенение средней интенсивности, когда уплотнение проявляется перестройкой костной структуры в сторону превращения в картину компактной кости, но с сохранением костномозгового канала, если процесс локализуется в длинной трубчатой кости; 3 — тень большой интенсивности, если костная структура затенения представляется в виде выраженной картины компактной кости с полным закрытием костномозгового канала — эбурниация — слоновость кости).
Просветления в костях. Под понятием просветления в кости подразумевается участок, где отсутствует костная структура. В этом отличие просветления от разреженной костной структуры при остеопорозе, где нормальные элементы картины костной ткани сохраняются. Просветления следует также дифференцировать от дефекта кости. Дефекты кости хотя также рентгенологически проявляются участками отсутствия костной структуры, но анатомо-морфологически здесь нет замены костной ткани какой-либо другой патологической тканью или же мягкотканным компонентом кости, что является основой формирования симптомокомплекса деструктивного просветления. Просветления подразделяются на неинтенсивные и выраженные.
Неинтенсивные просветления, как правило, небольших размеров и на рентгенограммах они нерезко выделяются на фоне нормальной структуры, окружающей кости. Выраженные просветления характеризуются большими размерами и четкостью контуров, что позволяет сразу их обнаружить на снимке.
Контуры кости и контуры теней в костях. В норме контуры кости бывают гладкими и четкими, за исключением некоторых естественных неровностей, какими являются бугристости, куда прикрепляются мышцы. При заболеваниях контуры становятся смазанными: волнистыми, бугристыми и зазубренными. Контуры теней и просветлений в костях бывают также четкими и расплывчатыми. Часто только по анализу этого скиалогического показателя удается отличить доброкачественный процесс от злокачественного, определить длительность заболевания и т. д.
Динамика рентгенологических изменений во времени. Эта скиалогическая особенность порой имеет в остеологии решающее значение для выявления первых объективных признаков заболевания вообще (линия перелома, в некоторых случаях, становится видимой только при повторных рентгенологических исследованиях). Доброкачественные опухоли костей отличаются от злокачественных стабильностью повторных рентгенологических данных, полученных через различные промежутки времени.
Остеомиелит
Остеомиелит – воспаление костного мозга, при котором обычно поражаются все элементы кости (надкостница, губчатое и компактное вещество). В зависимости от этиологии остеомиелита он подразделяется на неспецифический и специфический (туберкулезный, сифилитический, бруцеллезный и т. п.); посттравматический, гематогеный, послеоперационный, контактный. Клиническая картина зависит от вида остеомиелита и его формы (острая или хроническая). Основу лечения острого остеомиелита составляет вскрытие и санация всех гнойников, при хроническом остеомиелите - удаление полостей, свищей и секвестров.
МКБ-10
Общие сведения
Остеомиелит (от лат. osteon кость + myelos костный мозг + itis воспаление) – воспаление костного мозга, при котором обычно поражаются все элементы кости (надкостница, губчатое и компактное вещество). По статистике, остеомиелит после травм и операций составляет 6,5% всех болезней опорно-двигательного аппарата. Чаще поражает бедренную и плечевую кость, кости голени, позвонки, нижнечелюстные суставы и верхнюю челюсть. После открытых переломов диафиза трубчатых костей посттравматический остеомиелит возникает в 16,3% случаев. Мужчины болеют остеомиелитом чаще женщин, дети и пожилые – чаще людей молодого и среднего возраста.
Классификация
Выделяют неспецифический и специфический остеомиелит. Неспецифический остеомиелит вызывают гноеродные бактерии: золотистый стафилококк (90% случаев), стрептококк, кишечная палочка, реже – грибки. Специфический остеомиелит возникает при туберкулезе костей и суставов, бруцеллезе, сифилисе и т. д.
В зависимости от пути, которым микробы проникают в кость, различают эндогенный (гематогенный) и экзогенный остеомиелит. При гематогенном остеомиелите возбудители гнойной инфекции заносятся через кровь из удаленного очага (фурункул, панариций, абсцесс, флегмона, инфицированная рана или ссадина, тонзиллит, синусит, кариозные зубы и пр.). При экзогенном остеомиелите инфекция проникает в кость при ранении, операции или распространяется с окружающих органов и мягких тканей.
В начальных стадиях экзогенный и эндогенный остеомиелит различаются не только по происхождению, но и по проявлениям. Затем отличия сглаживаются и обе формы болезни протекают одинаково. Выделяют следующие формы экзогенного остеомиелита:
- посттравматический (после открытых переломов);
- огнестрельный (после огнестрельных переломов);
- послеоперационный (после проведения спиц или операций на костях);
- контактный (при переходе воспаления с окружающих тканей).
Как правило, остеомиелит вначале протекает остро. В благоприятных случаях заканчивается выздоровлением, в неблагоприятных – переходит в хронический. При атипичных формах остеомиелита (абсцессе Броди, альбуминозном остеомиелите Оллье, склерозирующем остеомиелите Гарре) и некоторых инфекционных болезнях (сифилисе, туберкулезе и др.) острая фаза воспаления отсутствует, процесс носит первично-хронический характер.
Острый остеомиелит
Проявления острого остеомиелита зависят от пути проникновения инфекции, общего состояния организма, обширности травматического поражения кости и окружающих мягких тканей. На рентгенограммах изменения видны спустя 2-3 недели с начала заболевания.
Гематогенный остеомиелит
Как правило, развивается в детском возрасте, причем треть пациентов заболевает в возрасте до 1 года. Достаточно редкие случаи развития гематогенного остеомиелита у взрослых на самом деле являются рецидивами болезни, перенесенной в детском возрасте. Чаще поражает большеберцовую и бедренную кости. Возможно множественное поражение костей.
Из удаленного очага воспаления (абсцесс мягких тканей, флегмона, инфицированная рана) микробы с кровью разносятся по организму. В длинных трубчатых костях, особенно – в их средней части хорошо развита широкая сеть сосудов, в которой скорость кровотока замедляется. Возбудители инфекции оседают в губчатом веществе кости. При неблагоприятных условиях (переохлаждение, снижение иммунитета) микробы начинают усиленно размножаться, развивается гематогенный остеомиелит. Выделяют три формы заболевания:
Септико-пиемическая форма. Характерно острое начало и выраженная интоксикация. Температура тела поднимается до 39—40°, сопровождается ознобом, головной болью и повторной рвотой. Возможны потеря сознания, бред, судороги, гемолитическая желтуха. Лицо больного бледное, губы и слизистые оболочки синюшны, кожа сухая. Пульс учащенный, давление снижено. Селезенка и печень увеличиваются, иногда развивается бронхопневмония.
На 1-2 сутки болезни появляется точно локализованная, резкая, сверлящая, распирающая или рвущая, усиливающаяся при малейших движениях боль в области поражения. Мягкие ткани конечности отечны, кожа горячая, красная, напряженная. При распространении на близлежащие суставы развивается гнойный артрит.
Через 1-2 недели в центре поражения формируется очаг флюктуации (жидкость в мягких тканях). Гной проникает в мышцы, образуется межмышечная флегмона. Если флегмону не вскрыть, она может вскрыться самостоятельно с образованием свища или прогрессировать, приводя к развитию параартикулярной флегмоны, вторичного гнойного артрита или сепсиса.
Местная форма. Общее состояние страдает меньше, иногда остается удовлетворительным. Преобладают признаки местного воспаления кости и мягких тканей.
Адинамическая (токсическая) форма. Встречается редко. Характеризуется молниеносным началом. Преобладают симптомы острого сепсиса: резкое повышение температуры, тяжелый токсикоз, судороги, потеря сознания, выраженное снижение артериального давления, острая сердечно-сосудистая недостаточность. Признаки костного воспаления слабые, появляются поздно, что затрудняет постановку диагноза и проведение лечения.
Посттравматический остеомиелит
Возникает при открытых переломах костей. Развитию болезни способствует загрязнение раны в момент травмы. Риск развития остеомиелита увеличивается при оскольчатых переломах, обширных повреждениях мягких тканей, тяжелых сопутствующих повреждениях, сосудистой недостаточности, снижении иммунитета.
Посттравматический остеомиелит поражает все отделы кости. При линейных переломах зона воспаления обычно ограничена местом перелома, при оскольчатых переломах гнойный процесс склонен к распространению. Сопровождается гектической лихорадкой, выраженной интоксикацией (слабость, разбитость, головная боль и т. д.), анемией, лейкоцитозом, повышением СОЭ. Ткани в области перелома отечны, гиперемированы, резко болезненны. Из раны выделяется большое количество гноя.

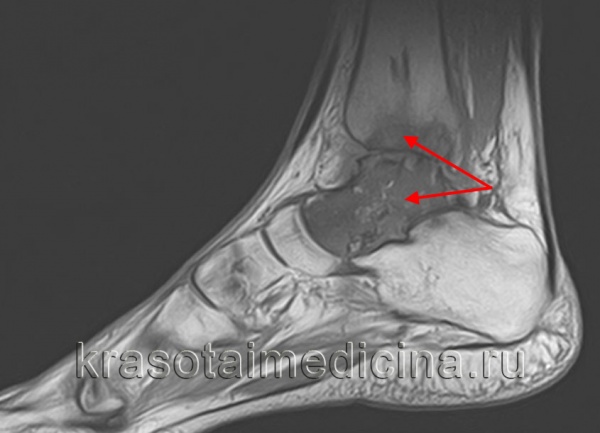
МРТ стопы. Остеомиелит таранной и большеберцовой кости с наличием обширной зоны деструкции костной ткани.
Огнестрельный остеомиелит
Чаще возникает при обширных поражениях костей и мягких тканей. Развитию остеомиелита способствует психологический стресс, снижение сопротивляемости организма и недостаточная обработка раны.
Общие симптомы сходны с посттравматическим остеомиелитом. Местная симптоматика при остром огнестрельном остеомиелите нередко выражена слабо. Отек конечности умеренный, обильное гнойное отделяемое отсутствует. О развитии остеомиелита свидетельствует изменение раневой поверхности, которая становится тусклой и покрывается серым налетом. В последующем воспаление распространяется на все слои кости.
Несмотря на наличие очага инфекции, при огнестрельном остеомиелите обычно наступает сращение кости (исключение – значительная раздробленность кости, большое смещение отломков). При этом гнойные очаги оказываются в костной мозоли.
Послеоперационный остеомиелит
Является разновидностью посттравматического остеомиелита. Возникает после операций по остеосинтезу закрытых переломов, ортопедических операций, проведения спиц при наложении компрессионно-дистракционных аппаратов или наложении скелетного вытяжения (спицевой остеомиелит). Как правило, развитие остеомиелита вызвано несоблюдением правил асептики или большой травматичностью операции.
Контактный остеомиелит
Возникает при гнойных процессах окружающих кость мягких тканей. Особенно часто инфекция распространяется с мягких тканей на кость при панариции, абсцессах и флегмонах кисти, обширных ранах волосистой части головы. Сопровождается увеличением отека, усилением болей в области повреждения и образованием свищей.
Лечение
Только в стационаре в отделении травматологии. Выполняют иммобилизацию конечности. Проводят массивную антибиотикотерапию с учетом чувствительности микроорганизмов. Для уменьшения интоксикации, восполнения объема крови и улучшения местного кровообращения переливают плазму, гемодез, 10% раствор альбумина. При сепсисе применяют методы экстракорпоральной гемокоррекции: гемосорбцию и лимфосорбцию.
Обязательным условием успешного лечения острого остеомиелита является дренирование гнойного очага. На ранних стадиях в кости делают трепанационные отверстия с последующим промыванием растворами антибиотиков и протеолитических ферментов. При гнойных артритах выполняют повторные пункции сустава для удаления гноя и введения антибиотиков, в некоторых случаях показана артротомия. При распространении процесса на мягкие ткани образовавшиеся гнойники вскрывают с последующим открытым промыванием.
Хронический остеомиелит
При небольших очагах воспаления, комплексном и своевременном лечении, преимущественно у молодых пациентов восстановление костной ткани преобладает над ее разрушением. Очаги некроза полностью замещаются вновь образованной костью, наступает выздоровление. Если этого не произошло (примерно в 30% случаев), острый остеомиелит переходит в хроническую форму.
Примерно к 4 неделе при всех формах острого остеомиелита происходит секвестрация – образование омертвевшего участка кости, окруженного измененной костной тканью. На 2-3 месяц заболевания секвестры окончательно отделяются, на месте разрушения кости формируется полость и процесс становится хроническим.
Симптомы
При переходе острого остеомиелита в хронический состояние пациента улучшается. Боли уменьшаются, становятся ноющими. Формируются свищевые ходы, которые могут выглядеть, как сложная система каналов и выходить на поверхность кожи далеко от места повреждения. Из свищей выделяется умеренное количество гнойного отделяемого.
В период ремиссии состояние пациента удовлетворительное. Боли исчезают, отделяемое из свищей становится скудным. Иногда свищи закрываются. Продолжительность ремиссии при остеомиелите колеблется от нескольких недель до нескольких десятков лет, зависит от общего состояния и возраста больного, локализации очага и т. д.
Развитию рецидива способствуют сопутствующие заболевания, снижение иммунитета и закрытие свища, приводящее к скоплению гноя в образовавшейся костной полости. Рецидив болезни напоминает стертую картину острого остеомиелита, сопровождается гипертермией, общей интоксикацией, лейкоцитозом, повышением СОЭ. Конечность становится болезненной, горячей, краснеет и отекает. Состояние пациента улучшается после открытия свища или вскрытия гнойника.

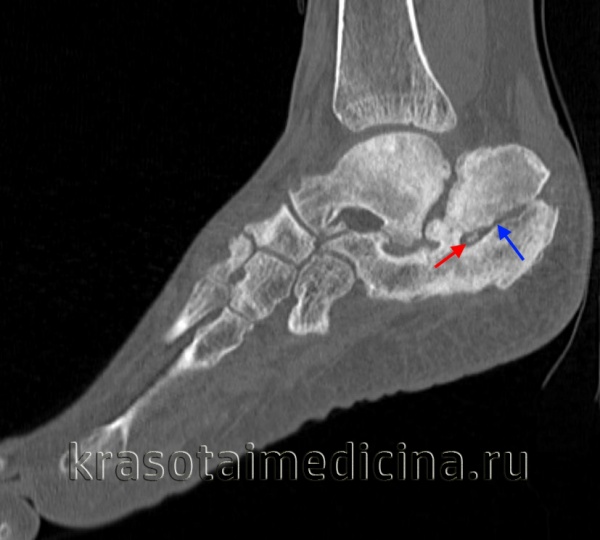
КТ стопы. Посттравматический хронический остеомиелит пяточной кости с наличием секвестра (красная стрелка) и свищевого хода (синяя стрелка).
Осложнения
Хронический остеомиелит часто осложняется переломами, образованием ложных суставов, деформацией кости, контрактурами, гнойным артритом, малигнизацией (злокачественным перерождением тканей). Постоянно существующий очаг инфекции влияет на весь организм, вызывая амилоидоз почек и изменения внутренних органов. В период рецидива и при ослаблении организма возможен сепсис.
Диагностика
Постановка диагноза при хроническом остеомиелите в большинстве случаев не вызывает затруднений. Для подтверждения проводят МРТ, КТ или рентгенографию. Для выявления свищевых ходов и их связи с остеомиелитическим очагом выполняют фистулографию.
Операция показана при наличии остеомиелитических полостей и язв, гнойных свищей, секвестров, ложных суставах, частых рецидивах с интоксикацией, выраженной болью и нарушением функции конечности, малигнизации, нарушении деятельности других органов и систем вследствие хронической гнойной инфекции.
Выполняют некрэктомию (секвестрэктомию) – удаление секвестров, грануляций, остеомиелитических полостей вместе с внутренними стенками и иссечение свищей с последующим промывным дренированием. После санации полостей проводят костную пластику.
4. Острый остеомиелит: клинический протокол/ Экспертная комиссия по вопросам развития здравоохранения - 2013
Читайте также:
