Сердце при тиреотоксикозе. Гипертрофия миокарда и ЭКГ при тиреотоксикозе
Добавил пользователь Владимир З. Обновлено: 27.01.2026
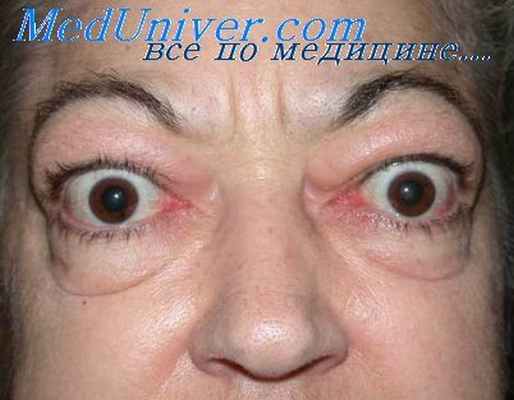
Известно, что многие патологии в организме могут протекать одновременно, маскировать или усугублять клинические симптомы друг друга. Иногда болезни сердца могут быть следствием развития тех или иных эндокринных патологий. Также эндокринные патологии могут приводить к заболеваниям сердца либо имитировать их. Рассмотрим в данной статье причины, патогенез и подходы к лечению в ситуациях, когда такие заболевания, как гипертиреоз и гипертрофическая кардиомиопатия у кошек протекают одновременно и влияют друг на друга.
Системное влияние гормонов щитовидной железы
Гормоны щитовидной железы оказывают важное метаболическое воздействие на организм в целом и на сердечно-сосудистую систему в частности. Важно отметить, что гормоны щитовидной железы изменяют сердечно-сосудистую функцию непосредственно, через воздействие на сердце, и опосредованно, через воздействие на периферическую сосудистую систему. Прямое воздействие тиреоидных гормонов на сердце заключается в том, что они способствуют повышению сократительной активности миокарда и увеличению ударного объема. При воздействии тиреоидных гормонов происходит увеличение количества β-адренергических рецепторов, что, в свою очередь, приводит к повышению активности симпатической нервной системы, увеличению скорости спонтанной деполяризации клеток синоатриального узла и к снижению влияния парасимпатической нервной системы. Это означает, что увеличение уровня тиреоидных гормонов в крови способствует положительному инотропному эффекту. В дополнение к непосредственному воздействию на сердечную функцию гормоны щитовидной железы индуцируют важные изменения в периферическом кровообращении. Известно, что Т3 вызывает расслабление гладкомышечных клеток сосудов, что приводит к снижению системного сосудистого сопротивления. Гормоны щитовидной железы стимулируют секрецию оксида азота эндотелиальными клетками, что в свою очередь способствует развитию повышенной артериолярной вазодилатации при гипертиреозе у кошек. К вазодилатации приводит еще и усиленное потребление кислорода периферическими тканями, стимулирующее повышение метаболической активности организма в целом.
Далее происходит активация ренин-ангиотензин-альдостероновой системы (РААС) в ответ на снижение сосудистого сопротивления, следовательно, увеличивается объем плазмы за счет удержания натрия, что приводит к повышению системного артериального давления. Системная артериальная гипертензия может вызывать гипертрофию свободной стенки левого желудочка и/или межжелудочковой перегородки. Тиреоидные гормоны также стимулируют выработку эритропоэтина, вызывающую увеличение массы эритроцитов и гемоконцентрацию. В связи с этим увеличивается преднагрузка и уменьшается постнагрузка на сердце, что является причиной увеличения ударного объема и сердечного выброса. Данные патофизиологические механизмы приводят к развитию системной артериальной гипертензии и концентрической гипертрофии миокарда (рис. 1), к нарушениям сердечного ритма и сердечной проводимости.
По данным некоторых исследований, гипертрофическая кардиомиопатия (ГКМП) развивается у большинства гипертиреоидных кошек, что у некоторых особей приводит к возникновению застойной сердечной недостаточности. Гистологически при нарушениях сердца выявляются крупные гиперхроматические ядра, интерстициальный фиброз, эндокардиальная фиброплазия, фиброз атриовентрикулярного узла и выраженная дезорганизация клеток сердечной мышцы 2 .
Клинические признаки и диагностика
Помимо общеизвестных клинических признаков гипертиреоза, со стороны сердечно-сосудистой системы, как правило, наблюдается ряд симптомов. При аускультации сердечные шумы или звуки галопа выслушиваются у 35–50% больных кошек, при этом тахикардия встречается гораздо чаще. Тахипноэ может проявляться в случае развития застоя в малом круге кровообращения. Однако ввиду того, что кошки ведут малоактивный образ жизни, данный симптом не всегда будет очевидным. На рентгене кардиомегалию обнаруживают примерно в 26–40% случаев у кошек с гипертиреозом. Что касается нарушений сердечного ритма, то синусовая тахикардия встречается у 34% кошек с гипертиреозом, другие электрокардиографические нарушения включают увеличение амплитуды зубца R в соответствии с увеличением левого желудочка, а также блокады левой передней и правой ножек пучка Гиса. Гораздо реже можно встретить предсердные и желудочковые экстрасистолы, атриовентрикулярные блокады. Фибрилляция предсердий случается крайне редко у больных гипертиреозом кошек.
У кошек с первичной ГКМП и ГКМП, вызванной гипертиреозом, наблюдается значительное совпадение эхокардиографических показателей. Однако установлено, что асимметричная гипертрофия и переднесистолическое движение створки митрального клапана наиболее характерны для пациентов с первичной ГКМП. Поскольку избыточный уровень гормонов щитовидной железы оказывает системный равномерный эффект на все органы и ткани, гипертрофия миокарда, как правило, формируется симметрично.
Вполне вероятны ситуации, когда к первичной ГКМП присоединяется гипертиреоз и наступает декомпенсация субклинического течения ГКМП.
Лечение
Если у кошки при нормальных эхокардиографических показателях диагностирован гипертиреоз, становится очевидной необходимость проводить лечение только гипертиреоза.
В случае, когда гипертиреоз сочетается с ГКМП без артериальной гипертензии, выраженного ремоделирования миокарда и признаков застоя в малом круге кровообращения, необходимо лечить только гипертиреоз.
Если гипертиреоз сочетается с ГКМП и системной артериальной гипертензией, то необходимо применять блокаторы кальциевых каналов, например амлодипин в дозе 0,125–0,25 мг/кг 1–2 раза в день. Также следует исключить сопутствующую хроническую болезнь почек, поскольку почечная недостаточность является наиболее частой причиной развития системной гипертензии у кошек. По данным одного из исследований, среди 30 кошек с системной гипертензией только у семи был выявлен гипертиреоз 2 . Если гипертиреоз не сопровождается почечной недостаточностью, степень гипертензии, связанной только с гипертиреозом, как правило, незначительная. Амлодипин (благодаря его способности вызывать расширение периферических артериол) является блокатором кальциевых каналов с антигипертензивным эффектом. Развитие гипертензии, возникающей из-за гипертиреоза, провоцируется положительным инотропным эффектом, а не сужением артериол.
Пока до конца не ясно, есть ли необходимость в дополнительном использовании гипотензивной терапии с целью контроля за состоянием кошек с гипертиреозом в случаях, не сопровождающихся почечной недостаточностью.
Если к гипертиреозу, ГКМП и гипертензии присоединяется тахикардия, то β-адреноблокаторы, например атенолол, будут являться препаратами выбора в дозе от 0,2 до 2 мг/кг 2 раза в день. Начинать терапию необходимо с минимальной дозы.
Известно, что гипертензия сохраняется по крайней мере в течение первых четырех недель лечения метимазолом, несмотря на нормализацию концентраций тиреоидных гормонов у некоторых кошек 2 .
Возможна и обратная ситуация, когда у кошек с нормальным артериальным давлением до начала лечения гипертиреоза развивается гипертоническая болезнь при достижении нормального уровня общего тироксина в крови. Это может быть связано с тем, что гипертиреоз сначала маскирует хроническую болезнь почек (ХБП) 3 , а при достижении эутиреоза ХБП и, как следствие, артериальная гипертензия становятся очевидными.
В целом заболевание сердца часто встречается у кошек с гипертиреозом, и его развитие может являться или не являться следствием гипертиреоза. Как и в других случаях с заболеваниями, имеющимися одновременно, первоначально необходимо скорректировать гипертиреоз, а затем, как только кошка станет эутиреоидной, сосредоточиться на заболевании сердца. Коррекция тиреотоксикоза и системной гипертензии может улучшить течение заболевания сердца у некоторых кошек. На протяжении нескольких месяцев после успешного устранения гипертиреоидного состояния могут наблюдаться эхокардиографические улучшения. Рекомендуется проводить эхокардиографию кошкам с гипертиреозом до начала терапии и при достижении эутиреоидного состояния.
Прогноз
Прогноз для гипертиреоидных кошек с застойной сердечной недостаточностью, у которых отсутствует первичное заболевание миокарда, вероятнее всего, будет благоприятным. Однако некоторые кошки с гипертиреозом и застойной сердечной недостаточностью плохо поддаются лечению. Если же у больных гипертиреозом кошек имеется сопутствующее первичное заболевание миокарда, усугубленное гипертиреозом, прогноз, соответственно, будет хуже (от осторожного до неблагоприятного).
Известно, что сопутствующие аритмии усугубляют течение и прогноз заболевания, а также увеличивают риск смерти. Следовательно, не стоит пренебрегать проведением электрокардиографического исследования у таких пациентов.
Сердце при тиреотоксикозе. Гипертрофия миокарда и ЭКГ при тиреотоксикозе
Сердце при тиреотоксикозе. Гипертрофия миокарда и ЭКГ при тиреотоксикозе
При рентгеноскопии конфигурация сердца иногда напоминает митральную с несколько сглаженной талией, могут наблюдаться начальные признаки гипертрофии левого желудочка, возбужденная пульсация левого желудочка. При рентгенокимографическом исследовании, по данным Ю. И. Кардакова, Г. С. Айзен и М. Т. Сальцевой (1963), обнаруживаются увеличение числа зубцов левого желудочка и их амплитуды, что свидетельствует о возбужденной и повышенной функции этого отдела сердца.
Исследовав рентгенокимографически 31 больного с тиреотоксикозом, И. С. Шницер и И. Б. Гуревич (1952) нашли копьевидную форму зубцов; в тяжелых случаях при поражении миокарда зубцы сглаживались. Под влиянием эффективного лечения тиреотоксикоза эти изменения исчезли, что свидетельствовало о их связи с основным заболеванием.
Значительные изменения со стороны мышцы сердца были обнаружены при баллистокардиографическом (БКГ) исследовании больных тиреотоксикозом. Согласно наблюдениям М. Т. Сальцевой и Г. С. Айзен (1965) были установлены не только небольшие изменения БКГ (I степени у 23 из 97 больных), но также и выраженные изменения III и даже IV степени у 37 больных из 97 обследованных.
О наличии дистрофических изменений в миокарде, несомненно, свидетельствуют также и данные ЭКГ. В нашей клинике Г. И. Залевская в 1957 г. описала электрокардиологические изменения у 206 больных тиреотоксикозом и пришла к заключению, что в большинстве случаев у больных, помимо тахикардии, наблюдается и ряд других изменений. В 25% случаев наблюдалось небольшое отклонение электрической оси сердца влево и в 14% случаев отклонение вправо. При сопоставлении с данными рентгеноскопии выяснилось, что отклонение электрической оси сердца влево в большинстве случаев зависело от изменения положения сердца, а не от его гипертрофии. Такие же данные получены И. С. Шницер (1956).
В 12% случаев наблюдалось повышение вольтажа Р и Т — так называемая «возбужденная форма» ЭКГ. Значительно чаще (в 43% случаев) наблюдались изменения конечной части желудочкового комплекса, понижение или двухфазность и даже наличие отрицательного зубца Т, смещение сегмента S — Т ниже изоэлектрической линии — так называемая «утомленная форма» по Хольцману (Holzman).
Все эти изменения были нестойкими и проходили под влиянием антитиреоидной терапии. Более выраженные ЭКГ-изменения в виде нарушений ритма и поражений миокарда, приведших к развитию у больных сердечной недостаточности, наблюдались гораздо чаще (почти в 2 раза) у лиц пожилого возраста (старше 40 лет), нежели у таких же больных моложе 40 лет.
По данным Ю. И. Кардакова и Г. С. Айзен (1963), изменения ЭКГ наблюдаются в 80% случаев у больных тиреотоксикозом. Изменения касаются увеличения вольтажа Р и Т в начальных стадиях снижения липни S — Т и изменений конфигурации зубца Т у более тяжелых больных пожилого возраста.
Большинство авторов, изучавших изменения ЭКГ при тиреотоксикозе, отмечают повышение вольтажа зубцов, в особенности Р и Т, которые при прогрессировании заболевания постепенно снижаются (Л. И. Фогельсон, 1957; Е. И. Васильева и И. Д. Кучерова, 1960; М. В. Спиридонова, 1963; М. Юлес и Холлон, 1963). Многие указывают также и на увеличение электрической систолы и систолического показателя. В единичных случаях описывают удлинение интервала Р—Q и даже атриовентрикулярную блокаду I ст. (М. В. Спиридонова).
В подавляющем большинстве случаев все ЭКГ-изменения нормализуются после антитиреоидной терапии.
Трактовка патогенеза изменений со стороны ЭКГ может быть разной. Одни авторы (И. Э. Софиева, 1962) связывают эти изменения с токсическим влиянием тироксина на сердечную мышцу. Другие (Р. Г. Межебовский, 1959; Л. И. Фогельсон, 1957) считают их следствием изменений электролитного обмена. Этому представлению соответствуют данные Б. Д. Кравчинского, А. С. Франк (1964), Hegglin (1952), которые находили понижение уровня калия в крови при выраженном тиреотоксикозе, а Г. С. Чудновский отмечает увеличение обменноспособного натрия и понижение калия у больных тиреотоксикозом без проявлений сердечной недостаточности.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Фибрилляция предсердий при субклинической форме гипертиреоза (патогенез, клиника, лечение, прогноз)
Выполнен анализ данных литературы, посвященных особенностям проявления сердечно-сосудистой патологии при субклинических нарушениях функции щитовидной железы. Описаны распространенность и факторы риска развития гипо- или гипертиреоза, приведены современные представления о патогенезе нарушений в сердечно-сосудистой системе при тиреоидной патологии, особенно при ее субклинических формах. Влияние гормонов щитовидной железы на сердце приводит к положительному инотропному, хронотропному, дромотропному и батмотропному эффектам, что, в свою очередь, проявляется повышением частоты сердечных сокращений, а также улучшению проведения возбуждения по миокарду, повышению возбудимости сердечной мышцы и уменьшению системного периферического сопротивления. Скрытое течение тиреоидной патологии рассматривается в качестве независимого фактора риска в отношении развития фибрилляции предсердий на фоне кардиоваскулярной патологии. Установлено, что тиреоидные гормоны реализуют как кратковременные, так и долговременные кардиотропные эффекты. Краткосрочные эффекты являются результатом влияния тиреоидных гормонов на сердечно-сосудистую систему и манифестируют тахикардией, предсердной экстрасистолией, фибрилляцией предсердий. Долговременные эффекты обусловлены увеличением нагрузки на сердце с вовлечением левого желудочка, что проявляется нарушением характеристик диастолы и систолы, особенно при физической нагрузке. Клинические проявления субклинического гипотиреоза зависят от индивидуальной чувствительности к избытку тиреоидных гормонов. Полагают, что скрытое течение гипертиреоза служит независимым фактором риска в отношении развития фибрилляции предсердий на фоне ряда болезней сердечно-сосудистой системы, в частности ишемической болезни сердца, артериальной гипертензии и пороков сердца. Сделан вывод, что кроме лабораторного контроля функции щитовидной железы для уточнения диагноза при отсутствии клинических признаков следует выполнять ультразвуковое исследование железы, оценку сердечного ритма, при необходимости – радиоизотопное сканирование. Рассмотрены современные подходы к лечению субклинической тиреодиной патологии, в частности необходимость применения тиреостатиков при субклиническом гипертиреозе в тех случаях, когда наблюдаются эпизоды фибрилляции предсердий. При кардиальных нарушениях в комплекс лечения включают β-адреноблокаторы (предпочтительнее неселективные). В ряде ситуаций показано хирургическое лечение, в частности при наличии признаков субклинического гипертиреоза на фоне большого узлового зоба. Рассмотрены подходы к прогнозированию заболевания на основании оценки уровня антител. Имеющиеся рекомендации в отношении комплекса лечебно-диагностических мероприятий при бессимптомном течении патологии щитовидной железы противоречивы по ряду пунктов. Большинство специалистов считают оправданным целенаправленный скрининг популяций, подверженных влиянию факторов риска нарушения тиреоидной функции. Сделано заключение о необходимости совершенствования системы диспансерно-динамического наблюдения данной категории пациентов (регулярные осмотры у эндокринолога и кардиолога, определение концентрации тиреотропного гормона).
Бокерия О.Л., Волковская И.В. Фибрилляция предсердий при субклинической форме гипертиреоза (патогенез, клиника, лечение, прогноз). Анналы аритмологии. 2013. Т. 10. № 4. С. 201-209. DOI:10.15275/annaritmol.2013.4.4.
Сердце при тиреотоксикозе. Гипертрофия миокарда и ЭКГ при тиреотоксикозе
Шумы в сердце у взрослых
Иногда при выслушивании (аускультации) сердца врачи говорят о присутствии каких-то «шумов». Что это за звуки? Опасны ли они для здоровья? Являются ли признаками болезни сердца? Давайте попробуем разобраться.
Статья опубликована в новом номере журнала Центра высоких медицинских технологий.
Работа сердца всегда сопровождается звуками. В подавляющем большинстве случаев их два. Они называются первый и второй тоны сердца, потому что следуют друг за другом и составляют вместе сердечный цикл. Тоны связаны с колебаниями различных структур сердца, а также мышцами и стенками сосудов при движении крови. Сердечный цикл состоит из двух больших фаз. Первая фаза, которая начинается с первого тона - систола, когда кровь силой сокращения мышцы изгоняется из сердца в крупные сосуды (аорту и легочную артерию). Поэтому первый тон сердца еще называют систолическим. Вторая фаза начинается со второго тона и называется диастола. В это время мышца сердца расслабляется, и камеры сердца наполняются новой порцией крови. Другое название второго тона – диастолический. Тоны сердца имеют определенные признаки, характеризующие их продолжительность, звучность, время возникновения.
Все остальные звуки, возникающие во время выслушивания сердца, принято называть «шумами». Характеристики шума зависят от общего состояния человека, его конституции, частоты ритма и многих других факторов. Важно понимать, что любой звук, выходящий за рамки нормального сердечного цикла с двумя тонами, требует обязательной всесторонней оценки и внимания.
Шумы разделяют на две большие группы: органические и функциональные.
Первая группа - органические шумы – возникают при различных структурных изменениях сердца. Это означает, что они имеют в своей основе пороки сердца – врожденные или приобретенные. Шум может свидетельствовать, например, о поражении клапанов сердца – стеноза клапанов, клапанной недостаточности или их одновременного сочетания. Органический шум появляется и при кардиомиопатии (расширении полости сердечных камер или гипертрофии (утолщении) миокарда), эндокардите (воспалении внутренней оболочки сердца (эндокарда), остром перикардите (воспалении листков перикарда, выстилающего сердце снаружи). Все перечисленные патологии являются очень серьезными и жизнеугрожающими состояниями, требующими срочного врачебного вмешательства. Поэтому наличие «шума» в сердце - важный сигнал для проведения дополнительной диагностики и выявления заболевания.
Вторая группа шумов, так называемые функциональные шумы, либо не связана с сердцем, либо имеет в своей основе аномалии, не влияющие на его работу. Причины возникновения функциональных шумов различны. Они могут возникать вследствие вегето-сосудистой дистонии, а также в период быстрого роста у детей и подростков. Также иногда они свидетельствуют о некоторых особенностях строения сердца у человека, возникших в период внутриутробного развития. В таком случае систолический шум может сопровождать человека всю жизнь. Кроме того, функциональные шумы могут быть обусловлены анатомическими особенностями крупных бронхов, располагающимися рядом с аортой и легочной артерией, которые попросту «сдавливают» эти сосуды с ускорением кровотока через их клапаны. Появлению шумов может способствовать длительное перенапряжение, как психическое и умственное, так и физическое. Одной из частых причин звуковых феноменов является беременность, во время которой происходит увеличение объема циркулирующей крови в организме матери для оптимального кровоснабжения организма плода. В связи с этим при беременности также происходят изменения внутрисердечного кровотока с выслушиванием систолического шума. В некоторых случаях функциональные шумы, хоть и не связаны с проблемами в самом сердце, но часто указывают на другие, иногда серьезные заболевания. Функциональные шумы также могут появиться на фоне обменных нарушений. Например, при анемии (снижении гемоглобина в крови), тиреотоксикозе (избытке гормонов щитовидной железы) или при лихорадке.
Очень часто пациент даже не подозревает о наличии шумов в сердце и уж тем более, о виде и причине их возникновения. Шум в сердце может диагностировать врач при его прослушивании. Вам необходимо обратиться к доктору, если у вас есть следующие симптомы:
Симптомы наличия шумов в сердце:
- Учащенное сердцебиение в состоянии покоя и небольших нагрузках.
- Затрудненное дыхание. Со вниманием отнеситесь к своему здоровью, если даже пешая прогулка вызывает у вас одышку.
- Боль в груди, которая усиливается после физических нагрузок.
- Посинение губ и кончиков пальцев, возникающее после быстрой ходьбы или бега.
- Отеки конечностей.
Наличие одного или нескольких вышеперечисленных симптомов – повод обратиться к врачу. И помните - не всегда сердечный шум обусловлен серьезным заболеванием. Но все равно следует вовремя пройти обследование, чтобы исключить такое заболевание или, в случае его обнаружения, своевременно начать лечение.
Тахикардия
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Тахикардия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Тахикардия – состояние, при котором частота сердечных сокращений составляет более 100 ударов в минуту. Тахикардия не является самостоятельным заболеванием, а представляет собой симптом (проявление) некоторых заболеваний. Кроме учащенного сердцебиения это состояние характеризуется одышкой, слабостью, болью в груди, иногда потерей сознания.
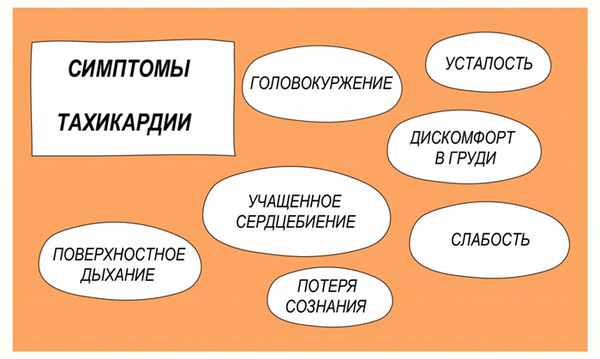
Разновидности тахикардии
Одна из классификаций разделяет тахикардию на физиологическую и патологическую.
Для физиологической тахикардии характерно отсутствие поражения сердечной мышцы и проводящих путей сердца. Такой вид тахикардии можно назвать компенсаторным, так как развиваются она в ответ на повышение потребности организма в кислороде, например, во время занятий спортом, психоэмоционального напряжения, нахождения на высокогорье и т.д.
Для физиологической тахикардии характерны следующие проявления:
- изменения частоты сердечных сокращений носят преходящий характер (не являются постоянными);
- присутствует очевидная связь с провоцирующим фактором (стрессом, сильным волнением, физическими нагрузками);
- по завершении действия провоцирующего фактора частота сердечных сокращений постепенно приходит в норму;
- отсутствуют патологии со стороны сердечно-сосудистой системы (например, врожденные пороки сердца, перенесенные инфаркты, поражения клапанного аппарата сердца и прочих нарушений ритма сердца).
- Гиперфункция щитовидной железы (гипертиреоз, тиреотоксикоз, диффузный токсический зоб).
- Заболеваний надпочечников с их гиперфункцией и, как следствие, повышенным выбросом адреналина в кровь.
- Поражения проводящих путей сердца вследствие перенесенного инфаркта, врожденной патологии клапанного аппарата сердца.
- Наличие анемии (снижения уровня гемоглобина крови).
- Поражения сердечной мышцы (например, миокардит, перикардит).
- Гормональная перестройка организма (беременность, климактерический период).
Дисфункция коры надпочечников, или болезнь Аддисона, при которой надпочечники не могут вырабатывать достаточное количество гормонов. Их дефицит приводит к тому, что почки начинают быстро выводить с мочой натрий и воду, возникает обезвоживание организма, нарушается водно-электролитный баланс, загущается кровь, замедляется циркуляция и кровоснабжение периферических тканей. На фоне этих изменений происходят патологические изменения сердечно-сосудистой системы.
При анемии увеличение числа сердечных сокращений обусловлено необходимостью поддерживать необходимый уровень кислорода в крови в условиях дефицита гемоглобина.
При снижении уровня гемоглобина увеличение частоты сердечных сокращений позволяет «прогонять» кровь с кислородом к тканям быстрее, что дает возможность частично поддерживать необходимый уровень оксигенации. Выделяют несколько видов анемий, в том числе связанных с патологией костного мозга (например, апластические анемии, лейкозы), с недостатком микроэлементов (железодефицитная, В12- и фолиеводефицитная анемии), анемии вследствие кровопотери (хронической и острой).
При подозрении на развитие анемии вследствие острой кровопотери необходимо незамедлительно обратиться за медицинской помощью.
Тахикардии беременных обусловлены как увеличением потребности организма матери и плода в кислороде, так и ростом потребления сывороточного железа, фолатов, цианокобаламина.
Тахикардия может развиться на фоне приема некоторых лекарственных препаратов, употребления кофе и кофеинсодержащих продуктов, энергетических напитков, содержащих таурин, табакокурения.
К каким врачам обращаться
При подозрении на патологию щитовидной железы или надпочечников нужно обратиться к эндокринологу. Для лечения состояний, связанных с нарушением работы сердца, – к кардиологу. При наличии анемии - к терапевту или гематологу. Беременные женщины наблюдаются в женской консультации, где врач – акушер-гинеколог может своевременно выявить патологию и назначить лечение.
Диагностика и обследования при тахикардии
При обращении пациента с симптомами, характерными для тахикардии, необходимо выяснить, является ли тахикардия первопричиной ухудшения самочувствия, побудившей пациента обратиться к врачу, или она вторична и имеется основное заболевание.
При наличии подозрений на патологию щитовидной железы определяют в крови уровень гормонов щитовидной железы (Т3 – трийодтиронин, Т4 – тироксин и их свободные фракции) и уровень тиреотропного гормона.
Синонимы: Свободный трийодтиронин. Free T3. Краткое описание исследуемого вещества Трийодтиронин свободный Трийодтиронин свободный (Т3св.) относится к тиреоидным .
Читайте также:
