Сетчатка при сахарном диабете (диабетическая ретинопатия)
Добавил пользователь Евгений Кузнецов Обновлено: 27.01.2026
Диабетическая ретинопатия – это позднее осложнение СД, проявляющееся различными изменениями со стороны сетчатки, при отсутствии своевременного лечения диабетическая ретинопатия приводит к снижению и даже потере зрения.
У больных СД 2 типа заболевание проявляется на 5-7 году заболевания. Однако в ряде случаев именно жалобы на зрение являются первым проявлением СД.
У больных СД 1 типа в большинстве случаев заболевание возникает к 10-15 годам болезни, а при ее длительности 20 лет выявляется уже у всех пациентов.
Различают пролиферативную, препролиферативную и непролиферативную диабетическую ретинопатию. На наш взгляд принципиальным является деление на пролиферативную и непролиферативную стадии заболевания. Основным признаком отличия является наличие новообразованных сосудов на глазном дне. При пролиферативной ретинопатии они есть, наличие этой стадии заболевания говорит о тяжелом течении сахарного диабета. Пациент с таким диагнозом должен быть очень насторожен в отношении возможных осложнений сахарного диабета, таких как: инфаркт миокарда, инсульт, диабетическая стопа, диабетическая нефропатия.
Основными причинами снижения зрения при диабетической ретинопатии являются:
- Диабетический макулярный отек – специфичные изменения центральных отделов сетчатки, проявляющиеся скоплением жидкости и жировых отложений в слоях центральных отделов сетчатки. Это состояние приводит к снижению остроты зрения вдаль и вблизи, невозможностью читать текст (пляшут, плывут, искажаются буквы, невозможно полностью прочесть слово с большим количеством букв), появлением «размазанности, тумана и пелены в поле зрения», которые не позволяют рассмотреть детали изображения в мониторах компьютера и телевизора, детали лица окружающих людей.
- Пролиферативные процессы: кровоизлияния в полость глаза из новообразованных сосудов, проявляются резким появлением плавающих хлопьев в поле зрения, вуали, паутины или полного ощущения темноты перед глазом. Развитие отслойки сетчатки сопровождается выпадением поля зрения и ощущается пациентами, как чувство «шторки» или «целлофана», которое приходит с края поля зрения. Иногда разрастание соединительной ткани приводит к отслойке центральных отделов сетчатки при этом пациент отмечает резкое ухудшение зрения и появление темного непрозрачного пятна в центре поля зрения. Рост новообразованных сосудов в переднем отделе глаза приводит к развитию вторичной глаукомы, которая сопровождается туманом, снижением зрения, покраснением глазного яблока и даже тупым ноющим болям в области глаза.
Как часто и когда обращаться к офтальмологу:
Очень важно понимать, что когда пациент замечает вышеописанные симптомы, то это говорит уже о тяжелых малообратимых процессах в глазах, связанных с поражением сетчатки на фоне СД. Поэтому очень важно начинать лечение еще до появления жалоб на ухудшение зрения.
Пациент, которому подтвержден диагноз СД должен быть обязательно осмотрен офтальмологом, для выявления ДР. Если глазной врач не выявил ни каких признаков ДР, то такой пациент с СД должен осматриваться глазным врачом не реже 1 раза в год.
Если установлен диагноз непролиферативной ДР пациенту необходимо повторять осмотр офтальмолога раз в 6-8 месяцев.
При наличии препролиферативной ДР осмотр проводится раз в 4 мес, после выполнения лазерного лечения сетчатки
При наличии пролиферативной ДР осмотр 1 раз в 3 месяца, после выполнения лазерного лечения
При выявлении диабетического макулярного отека осмотр так же проводится 1 раз в 3 месяца, после выполнения лазерного лечения.
Пациенты без ДР, но с высоким уровнем АД (выше 160/90 мм.рт.ст.) и с некомпенсированными показателями глюкозы крови и гликированным гемоглобином более 9% осматриваются офтальмологом 1 раз в 6 мес.
Осмотр офтальмолога проводится во всех случаях при переводе на инсулинотерапию и через 3-4 месяца после этого.
Во время беременности осмотр офтальмолога необходим в каждом триместре беременности (каждые 3 мес). Если по каким-либо причинам беременность была прервана, то осмотр проводится ежемесячно.
Методы обследования у офтальмолога
На осмотре у офтальмолога обязательно не только проверять остроту зрения (читать таблицу на стене), обязательно проводить осмотр глазного дна с широким зрачком (осмотр в «темной комнате»). Пациентам, у которых острота зрения снижена и не корректируется очками необходимо обращаться в специализированные глазные клиники для прохождения углубленного исследования состояния органа зрения.
Важным очень информативным диагностическим исследованием является оптическая когерентная томография, это исследование, позволяющее с высокой разрешающей способностью (до 5 мкм) изучить состояние центральных отделов сетчатки. Только с помощью этого исследования можно выявить еще не ощущаемые пациентом изменения (еще не приводят к снижению остроты зрения), но которые уже требуют специального лечения. Пациентам с диагнозом – макулярный отек обязательно выполнение этого исследования не реже 3-4 раз в год.
Менее важным, но в некоторых случаях необходимым исследованием для пациентов с диабетической ретинопатией является флюоресцентная ангиография. Исследование позволяет оценить кровоток и проходимость нормальных сосудов сетчатки, а также выявить патологические изменения сосудов, оценить степень их проницаемости и выявить наличие новообразованных сосудов.
Методы профилактики диабетической ретинопатии
Основным способом профилактики развития диабетической ретинопатии является компенсация уровня глюкозы крови. Многочисленными исследования показали, что при уровне гликозилированного гемоглобина крови менее 7% заболевание развивается крайне медленно, а может и вовсе не возникнуть.
Очень важным моментом является нормализация уровня артериального давления и показателей липидного обмена, прежде всего холестерина.
Необходимо следить за функцией почек, так как у пациентов с нарушенной функцией почек диабетическая ретинопатия протекает тяжелее.
Многоцентровые исследования показали, что длительный прием препаратов из группы фенофибратов (ТРАЙКОР) способствуют стабилизации уже имеющейся ретинопатии, а при ее отсутствии уменьшают вероятность ее возникновения. Поэтому при отсутствии противопоказаний пациентам с сахарным диабетом 2 типа назначается прием препаратов из группы фенофибратов. Прием этих лекарств снижает вероятность развития инфарктов, инсультов и риск ампутации нижних конечностей у больных сахарным диабетом 2 типа.
Лечение диабетической ретинопатии и макулярного отека
«Золотым стандартом» лечения диабетической ретинопатии более 25 лет является лазерная коагуляция сетчатки. Ее основная цель предотвратить тяжелые осложнения диабетической ретинопатии и сохранить зрение пациентов.
Существует несколько основных видов лазерных операций для лечения диабетической ретинопатии: панретинальная лазеркоагуляция, фокальная и по типу «решетки».
Для лечения наиболее тяжелой – пролиферативной стадии диабетической ретинопатии применяют панретинальную лазеркоагуляцию. При панретинальной ЛКС лазерными ожогами необходимо покрыть всю поверхность сетчатки, что выполняется за 2-5 повторяющихся сеанса. Промежутки между сеансами в зависимости от ситуации могут составлять от 2 недель до 3 месяцев.
Фокальная лазеркоагуляция сетчатки нужна для локального воздействия на патологические зоны сетчатки. Необходима для лечения непролиферотивной диабетической ретинопатии и фокального макулярного отека.
Лазеркоагуляция по типу решетки необходима для лечения макулярного отека, фокального и диффузного.
Важно знать, что лазерное лечение всегда является этапным и может выполняться не один раз.
После лечения осмотры проводятся с различными интервалами в зависимости от тяжести заболевания и включают в себя не только осмотр врача, но и специальные методы обследования, такие как исследование полей зрения, оптическая когерентная томография, в ряде случаев флюоресцентная ангиография.
В лечении диффузного макулярного отека лазерная коагуляция сетчатки отходит на второй план. На первую позицию выходят препараты, блокирующие рост и проницаемость сосудов (ЛУЦЕНТИС), стероидные противоспалительные препараты (ОЗУРДЕКС, ДИПРОСПАН, КЕНАЛОГ). Эти препараты вводятся в полость глаза в условиях операционной, кратность введения от 1 до 3 и более в зависимости от тяжести макулярного отека. После того, как высота и объём отека уменьшен с помощью этих лекарственных средств нужна лазерная коагуляция сетчатки, многочисленные исследования в мире и собственный опыт показывают высокую эффективность и долговременный эффект сочетанного лазерного и медикаментозного лечения.
После лазерной коагуляции сетчатки многие пациенты в первые дни отмечают некоторое ухудшение зрения и усиление тумана перед глазами, это связано с реакцией глаза на операцию и носит временный характер, через 7-10 дней зрение как правило улучшается. Часть пациентов после лазерного лечения в темноте видят мерцающие огоньки перед глазами, так ощущаются лазерные ожоги после панретинальной лазеркоагуляции, эти явления так же носят временный характер.
После лечения пациентам назначают противоспалительные и увлажняющие капли для глаз. Длительность и кратность их применения врач определяет индивидуально.
Диабетическая ретинопатия
Поговорим еще об хирургическом лечение еще одного заболевания, имя которому Пролиферативная Диабетическая ретинопатия.
Как уже понятно из названия эта глазная патология развивается только у больных сахарным диабетом.
К сожалению, распространённость диабета растет во всем мире и Россия в этом не исключение. На сегодняшний день вылечить совсем диабет практически невозможно, поэтому в какой-то степени диабет — это образ жизни.
Конечно, необходимо наблюдаться у эндокринолога и добивается компенсации, стабилизации диабета, но тем не менее часто через 10-15 лет, это заболевание может давать осложнение на глаза и может приводить к полной потере зрения.
Давайте попробуем разобрать что же происходить со зрением, как развивается Пролиферативная Диабетическая ретинопатия . Для понимания процесса нам опять надо вернуться к схематическому строению глаза. Как мы знаем глаз в какой-то степени похож на фотоаппарат, состоящий из объектива и фотопленки.
Сетчатка это и есть фотопленка или матрица, НА КОТОРУЮ ФОКУСИРУЕТСЯ изображение. Известно что глаз имеет округлую форму герметичной полости и внутри он заполонен жидкостью (стекловидное тело).
Так как, диабет — это еще и болезнь сосудов , то и проблемы возникает в сетчатке, так как именно она относится к нервной ткани и очень хорошо кровоснабжается.
Первые признаки диабетической ретинопатии
Начало заболевания проявляются из-за микрокровоизлияний из сосудов сетчатки. Этому могут способствовать перепады сахаров в крови или повышения артериального давления. Эти в маленькие капельки крови сразу попадают в стекловидное тело, которое заполняет практически весь глаз.
В норме стекловидное тело прозрачно, именно через него проходит свет, создающий изображение на сетчатке. Но как только в него попадают капельки крови , их становится сразу видно как скопление маленьких клякс или шариков в поле зрения. Эти кляксы достаточно быстро начинают расплываться по всему глазу превращаясь в туман.
В начальных стадиях болезни эти капельки крови как правило, небольшие и исчезают (рассасываются) через 1-2 недели.
При дальнейшем развитии болезни, состояние сосудистых стенок ухудшается и кровоизлияния становятся чаще и обильнее, дольше рассасываются, а если крови в полость глаза попадает много, то она уже не может рассосаться и человек почти перестает видеть этим глазом. Так как кровь, как красные густые чернила почти не пропускает свет.
Сосуды сетчатки в таком случае напоминают магистральный трубопровод с нефтью, в который сделали много незаконных “врезок”, они все без кранов и из них все время сочится. Кроме того, на этих ответвлениях, из элементов стекловидного тела часто развивается соединительная ткань с сосудами. Эта ткань похожа на засыхающий клей на поверхности сетчатки. Из нее могут так же происходить кровоизлияния, но основная проблема этой ткани в том, что она плотно прикрепляется к сетчатке в разных местах и при этом постоянно сокращается как шагреневая кожа.
За счет этого в местах прикрепления сетчатка растягивается, (иногда это проявляется в том что изображение которое видит глаз начинает сильно искривляется). В дальнейшем натяжение, сморщивание, сетчатки может приводить к ее разрывам, а это практически стразу приводит к отслоению сетчатки.
Когда уже развивается отслойка сетчатки от своего места, зрение сильно ухудшается буквально до светоощущения, а если не принять срочных мер, может уйти и оно.
КАК СОХРАНИТЬ ЗРЕНИЕ?
Так как диабет заболевание общее, то и Пролиферативная Диабетическая ретинопатия развивается на двух глазах. Но, к счастью, это как правило не одномоментно, в каком то глазу процесс идет быстрее, в каком то медленнее, разница в степени процесса может сильно разлучатся.
При всей серьезности описанной картины, нужно отметить, что при своевременном и адекватном лечении в подавляющем большинстве случаев, удается сохранить зрение и не допустить развитие столь тяжелых последствий.
Так как же лечится Пролиферативная Диабетическая ретинопатия, при том, что диабет современная медицина вылечить полностью не может и состояние сосудов сильно зависит от общего состояния пациента. Конечно, очень важно стабилизировать общее состояние, но а за зрение нужно бороться.
На начальных этапах, когда кровоизлияния еще не начались или единичные наиболее эффективным классическим лечением является лазеркоагуляция сетчатки. Лазером производятся прижигание в области новообразованных сосудов, улучшается кровоснабжение сетчатки и как правило развитие болезни существенно затормаживается.

Следующим, важнейшим на сегодняшний день, методом лечения стала инъекционная терапия. Лекарства с общим названием анти-VEGF, вводимые в полость глаза, тормозят и даже могут в какой-то степени обратить вспять, развитие новообразованных сосудов. Кроме того, эти препараты так же лечат отек сетчатки, препятствуют кровоизлияниям из сосудов сетчатки. Это направление медицины, постоянно развивается и совершенствуется. Пока эти препараты по показаниям вводятся внутрь глаза путем периодических инъекций.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
В случаях когда все-таки развились разрастания соединительной ткани с новообразованными сосудами на сетчатки, консервативное лечение уже не помогает. В таких случаях, для предотвращения стягивания сетчатки и развития ее отслойки, или даже когда это уже случилось, применяется оперативное лечение.
Во время такой операции сначала убирается уже излившиеся кровь, затем все “врезки” из магистральных сосудов. Сетчатка полностью очищается от стягивающей ее ткани со всех сторон, расправляется и если надо укладывается на свое рабочее место.
В дальнейшем возможно заполнение глаза силиконовым маслом, которое прижимает сетчатку на время (около 1-2 месяцев) пока она не фиксируется к своему месту с помощью лазеркоагулятов и места “врезок” не зарастут. В большинстве случаев силикон удаляется из глаза во время 2 операции (около 1-2 месяцев).
После такой операции, иногда нужно поддерживающее лечение, с которым как правило наступает длительная стабилизация, годы и десятилетия. При том что диабет как таковой мы не вылечиваем, после операции новообразованные сосуды снова практически не развиваются, и соединительная ткань, стягивающая сетчатку исчезает.
Нельзя забывать, что новую искусственную сетчатку по сути (часть мозга) никто сегодня сделать не может. Мы можем только ту вашу которая еще жива и работает, очистить, улучшить, поставить на место создать все возможные условия для функционирования.
Мы говорим, что помочь можно в случаях, когда человек еще видит свет, а лучше движение руки. Но чем во более ранней стадии, человек обращается за помощью, тем больше шансов, значительно улучшить ситуацию и получить более высокие функции после лечения.
Диабетическая ретинопатия

Диабетическая ретинопатия - это серьезное заболевание сетчатки глаза, при отсутствии лечения может привести к полной слепоте. Больные сахарным диабетом должны с особым вниманием относиться к здоровью своих глаз, потому что именно у них часто развивается ретинопатия. Пройти диагностику глаз и лечение на качественном современном оборудовании можно в клинике лазерной микрохирургии глаза в Красноярске.
Причины диабетической ретинопатии
При диабетической ретинопатии разрушается сетчатка - чувствительная оболочка глаза, которая трансформирует свет в нервные импульсы, передающиеся в мозг и создающие изображение.Если уровень глюкозы в крови повышен в течение долгого времени, стенки сосудов, питающих сетчатку, повреждаются. Они ослабевают, в результате чего кровь просачивается и попадает на сетчатку.
С прогрессированием заболевания ослабевает все больше сосудов, появляется рубцовая ткань. Рубцы стягивают сетчатку до такой степени, что может произойти ее отслоение и, как следствие, наступает слепота.
Симптомы диабетической ретинопатии
В первое время вы ничего не заметите. Симптомы появятся только на серьезной стадии заболевания:
- ухудшение центрального зрения,
- нарушение цветовосприятия,
- нечеткость зрения,
- темные пятна перед глазами.
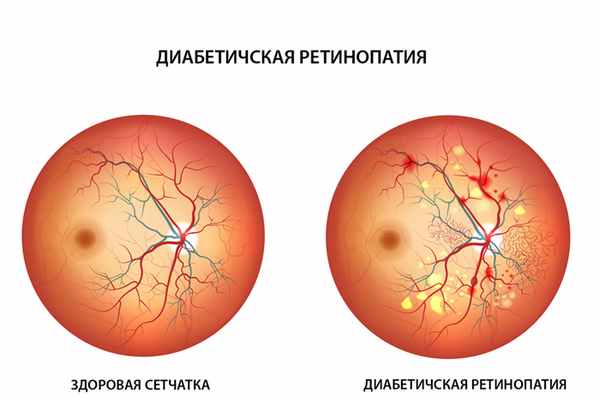
Нормальное глазное дно Диабетическая ретинопатия
Лечение диабетической ретинопатии
Терапия диабетической ретинопатии позволяет остановить или замедлить потерю зрения, которая необратимо происходит при поражении сетчатки. Полностью вылечиться от заболевания нельзя, поэтому не исключено, что через несколько лет вам понадобится еще одна операция. Для лечения зрения при диабете применяют лазерную коагуляцию или витрэктомию.
Лазеркоагуляция - это процедура, во время которой лазер уничтожает поврежденные кровеносные сосуды в сетчатке.
Если кровь из поврежденных сосудов просочилась на сетчатку или стекловидное тело, делают витрэктомию - удаление стекловидного тела. Во время процедуры врач удаляет кровь, и зрение восстанавливается.
Лазерная коррекция и витрэктомия позволяют предотвратить потерю зрения, если сетчатка разрушена не полностью. В некоторых случаях также помогают инъекции препаратов, которые приводят к рассасыванию кровоизлияний.
Как проходит лазерное лечение диабетической ретинопатии
Лазер воздействует на ткани глаза узконаправленными пучками света. Они создают на поверхности сетчатки микроскопические ожоги, благодаря которым увеличивается поступление кислорода и происходит коагуляция (запаивание) слабых кровеносных сосудов. Эту процедуру мы проводим на лазерном оборудовании производства Германии: используем лазер Visulas 532 компании Zeiss.
Лазерная коагуляция проводится за 4-6 сеансов, между которыми должно пройти не меньше месяца. Длительность одного сеанса - 10-40 минут. Во время операции вы увидите лишь вспышки света и услышите слабые щелчки, издаваемые лазером. Процедура не требует длительного восстановления: уже через час после нее можно идти домой.
Результат лазерной коагуляции
Лазерная коагуляция укрепляет сосуды и сетчатку глаза. Эта операция не улучшает зрение, а останавливает его ухудшение. Если патологические изменения стенок кровеносных сосудов появились однажды, они могут проявляться снова и снова. Терапия способна лишь замедлить этот процесс.
Лазерное лечение диабетической ретинопатии не всегда приводит к стабилизации диабетической ретинопатии. Как правило, это связано с плохой компенсацией сахарного диабета и/или высокими цифрами артериального давления. Эти неблагоприятные факторы продолжают оказывать отрицательное воздействие на сетчатку. Поэтому нужно тщательнее контролировать уровень сахара крови и уровень артериального давления.
После операции возможна незначительная потеря зрения из-за того, что лазер разрушает нервные окончания сетчатки, отвечающие за получение и передачу визуальных сигналов. Тем не менее, такая потеря зрения минимальна по сравнению со слепотой, которая может наступить, если заболевание не лечить. Кроме этого пациент может испытывать повышенную светочувствительность или отдающую боль в правом или левом глазу.
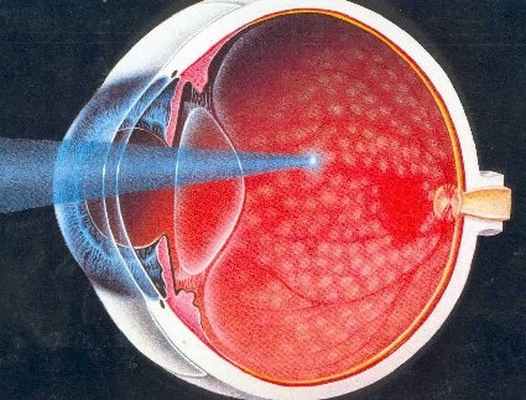
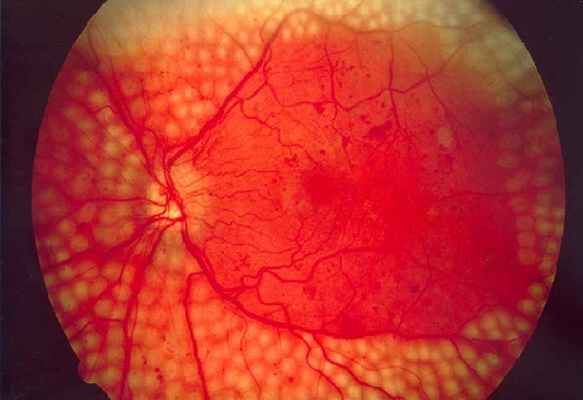
Схема лазеркоагуляции сетчатки Глазное дно после лазерного лечения
Диабетическая ретинопатия не вызывает боли в глазу, длительно протекает бессимптомно, поэтому 95% пациентов обращаются к офтальмологу лишь тогда, когда замечают снижение зрения, т.е. не в раннюю, а в запущенную стадию заболевания, лечить которую намного сложнее.
Всем больным диабетом врачи нашей клиники советуют посещать офтальмолога один раз в год для прохождения профилактического осмотра зрения, а также постоянно следить за уровнем сахара в крови и артериальным давлением. Изменение этих показателей может привести к заболеванию глаз при сахарном диабете.

На Ваши вопросы отвечает наш специалист Давыдова И.В., к.м.н., врач-офтальмолог высшей категории
1. Как предупредить появление ретинопатии, если у меня уже есть диабет?
Ответ: Как только поставлен диагноз – сахарный диабет нужно обратиться к нам в клинику, т.к. мы занимаемся точной диагностикой и лечением заболеваний глаз у пациентов с сахарным диабетом. ЭТО – САМАЯ ЛУЧШАЯ ПРОФИЛАКТИКА . И, старайтесь выполнять все назначения врача - эндокринолога.
2. Есть ли какие-то ограничения после лазерного лечения ? Когда можно начинать заниматься спортом?
Ответ: В каждом случае – свои рекомендации. В основном, это - ограничение физической нагрузки на 1 месяц после лечения.
3. Как быстро развивается диабетическая ретинопатия и от чего это зависит?
Ответ: Диабетическая ретинопатия у детей развивается через 7-10 лет от начала заболевания. У взрослых, к сожалению, очень часто выявляется уже в тот момент, когда сахарный диабет только диагностируется. Поэтому нужно СРАЗУ, как только поставлен диагноз : САХАРНЫЙ ДИАБЕТ 2 ТИП, обратиться в нашу специализированную клинику для уточнения состояния сетчатки.
4. Есть ли противопоказания к лазерной коагуляции?
Ответ: Выраженные изменения глазного дна, т.е. развитая и далекозашедшая стадии пролиферативной диабетической ретинопатии являются противопоказанием для проведения лазерного лечения.
5. Как диагностируют диабетическую ретинопатию?
Ответ: Диабетическую ретинопатию диагностируют с помощью осмотра глазного дна - офтальмоскопии. Это обследование проводится после расширения зрачка глазными каплями. Используются специальные линзы, а также проводится (по показаниям) спектральная компьютерная томография сетчатки, ультразвуковое исследование, флюоресцентная ангиография сетчатки.
6. Как нужно готовиться к лазерному лечению ?
Ответ: В день проведения лазерного лечения не нужно надевать контактные линзы и красить глаза. Лечение диабетической ретинопатии будет отложено, если Вы простужены. Свои обычные лекарства принимать можно.
7. Какие улучшения я замечу после операции? Станет ли зрение более четким?
Ответ: В большинстве случаев лазерное лечение сетчатки направлено на стабилизацию процесса, т.е. сохранение того, что не повреждено сахарным диабетом и поддержание зрения на одном уровне. При наличии центрального отека сетчатки, комплексное лечение (медикаментозное + лазерное) может значительно улучшить остроту зрения, если оно проведено во время. Эффект от лазерного лечения сетчатки не мгновенный, проявляется в течение месяца…
Диабетическая ретинопатия
Влияние глазных проявлений сахарного диабета на зрение человека.
Диабетическая ретинопатия — это повреждение сетчатки глаза, которое возникает при сахарном диабете. Высокий уровень длительно существующей гликемии изменяет структуру стенки кровеносных сосудов сетчатки глаза, делает их более проницаемыми, позволяя жидкости проникать во внутрисетчаточное пространство. Развитие диабетической ретинопатии чаще всего происходит у людей спустя 5-10 лет после возникновения сахарного диабета.
Диабетическая ретинопатия протекает различно, в зависимости от типа сахарного диабета. При I типе (инсулинозависимом) она стремительна - в этом случае достаточно быстро возникает пролиферативная диабетическая ретинопатия (далеко зашедшая стадия заболевания). При II типе сахарного диабета (инсулиннезависимом) - изменения возникают и развиваются в центральной зоне сетчатке. Диабетическая ретинопатия – это заболевание, которое в основном приводит к слепоте у людей, возраст которых варьируется от 20 до 65 лет. Сахарный диабет, высокое артериальное давление, лишний вес, повышенный уровень холестерина – все это факторы, увеличивающие риск возникновения осложнений в разы.
Причины возникновения
Длительная гипергликемия (увеличение сахара в крови) — это основная и наиболее значимая причина развития диабетической ретинопатии. Такое заболевание диагностируется примерно у половины людей, у которых сахарный диабет наблюдается примерно 10-15 лет.
К факторам развития патологии можно отнести:
- Продолжительное курение;
- Избыточный вес;
- Генетическую предрасположенность;
- Хроническую почечную недостаточность;
- Частые эпизоды гипогликемии в анамнезе.
Симптомы диабетической ретинопатии
Симптомы болезни появляются на поздних стадиях развития, как правило, когда процесс становится необратимым. Чаще всего заболевание проходит бессимптомно, но пациенты могут жаловаться на расплывчатое изображение предметов. У многих людей симптомы могут не проявиться до тех пор, пока заболевание не начнет прогрессировать в более тяжелые стадии, в таком случае это приводит к лишению зрения и слепоте. По этой причине все пациенты, с диагностированным сахарным диабетом должны проходить офтальмологический осмотр каждые полгода.
Главные симптомы диабетической ретинопатии:
- Снижение зрения (чаще этот симптом свидетельствует о тяжелых стадиях ретинопатии);
- Мерцающие «звездочки» в глазах;
- Дискомфорт и боль в глазах;
- Снижение остроты зрения и присутствие "пелены" перед глазами;
- Возможно развитие полной слепоты.
Если у вас наблюдаются похожие симптомы развития данного заболевания, советуем записаться на прием к врачу-офтальмологу ФНКЦ ФМБА. Своевременная диагностика предупредит возможные негативные последствия для вашего здоровья!
Диагностика
Для определения заболевания первично необходимо обратиться на консультацию к врачу-офтальмологу. Для диагностики зрения врачом будут проведены некоторые исследования:
- Периметрия (офтальмологическое исследование, при котором определяют поле зрения);
- Биомикроскопия (детальное изучение структур органов зрения с помощью щелевой лампы);
- Офтальмоскопия (метод исследования глазного дна, используя специальный оптический прибор);
- Фотографирование глазного дна (диагностическое исследование, в ходе которого, используя специальную камеру выполняются снимки структур глазного дна);
- Оптическая когерентная томография сетчатки (исследование тканей лазерным аппаратом).
Результаты перечисленных диагностических исследований дадут врачу полную картину о состоянии зрения пациента. Лечение будет назначено исходя из сведений о стадии развития патологического процесса в глазах. В ФНКЦ ФМБА вы можете пройти все указанные диагностические исследования и получить консультацию с назначением схемы лечения в рамках одного визита в наш центр.
Профилактика заболевания
Все пациенты, страдающие сахарным диабетом, должны не только находиться под наблюдением эндокринолога, но и своевременного проходить осмотр у врача-офтальмолога с проведением необходимых исследований, даже без наличия симптомов. В современных условиях развития медицины многие пациенты могут избежать возможных осложнений и рисков, связанных с данным заболеванием, при условии динамического наблюдения у врача-офтальмолога.
Лечение диабетической ретинопатии
Уровень глюкозы и гликированного гемоглобина в крови - одни из важнейших показателей при лечении. В основе терапии лежит строгий регулярный контроль за указанными показателями. Необходимо тщательно организовывать лечение основного заболевания пациента – сахарного диабета.
В ходе лечения диабетической ретинопатии необходим мультидисциплинарный подход, к лечению должны привлекаться не только офтальмологи, но и эндокринологи. Выбор метода лечения во многом зависит от текущей стадии развития заболевания.
В ФНКЦ ФМБА используются следующие методы лечения диабетической ретинопатии:
Диабетическая ретинопатия
Проявления диабетической ретинопатия включают микроаневризмы, кровоизлияния в сетчатку, экссудаты, макулярный отек и ишемию, кровоизлияния в стекловидное тело, неоваскуляризацию и тракционную отслойку сетчатки. На ранних этапах заболевания клинические проявления могут отсутствовать. Диагноз устанавливается с помощью офтальмоскопии; дополнительную информацию можно получить с помощью флюоресцентной ангиографии и оптической когерентной томографии. Лечение включает в себя контроль уровня глюкозы в крови и артериального давления. Местное лечение включает лазерную коагуляцию сетчатки, интравитреальные инъекции анти-VEGF препаратов (например, афлиберцепта, ранибизумаба, бевацизумаба), интраокулярных кортикостероидов, витрэктомию, или комбинацию этих методов.
Патофизиология диабетической ретинопатии
Диабетическая ретинопатия является основной причиной слепоты, особенно среди людей трудоспособного возраста. Выраженность ретинопатии зависит от следующих факторов:
Длительности течения сахарного диабета
Уровня глюкозы в крови
Уровня артериального давления
На фоне беременности пациенты могут менее эффективно контролировать уровень глюкозы в крови, что приводит к усугублению ретинопатии.
Непролиферативная ретинопатия
Непролиферативная (фоновая) ретинопатия развивается вначале и приводит к повышению проницаемости капилляров, образованию микроаневризм, кровоизлияний, экссудатов, ишемии и отеку макулы (утолщению сетчатки вследствие подтекания жидкости из капилляров).
Пролиферативная ретинопатия
Пролиферативная ретинопатия развивается после непролиферативной ретинопатии и отличается выраженными изменениями, которые могут привести к кровоизлиянию в стекловидное тело и тракционной отслойке сетчатки. Пролиферативная ретинопатия характеризируется патологическим образованием новых кровеносных сосудов (неоваскуляризация) в толще внутренней (стекловидной) поверхности сетчатки, которые могут распространяться в стекловидную полость и вызывать кровоизлияния в стекловидное тело. Неоваскуляризация часто сопровождается образованием соединительной ткани в преретинальной зоне, которая может сокращаться вместе со стекловидным телом и приводить к тракционной отслойке сетчатки. Неоваскуляризация может также появляться в преднем отделе глаза у радужки. Неоваскулярная мембрана может расти в передней камере угла глаза по периферическому краю роговицы и привести к развитию неоваскулярной глаукомы. Потеря зрения при пролиферативной ретинопатии может быть значительной.
Как пролиферативная, так и непролиферативная ретинопатия может сопровождаться клинически значимым макулярным отеком, являясь самой распространенной причиной потери зрения при диабетической ретинопатии.
Симптомы и признаки диабетической ретинопатии
Непролиферативная ретинопатия
Нарушение зрения вызвано отеком или ишемией макулы. Однако даже при запущенной ретинопатии пациенты могут иметь нормальное зрение. Самыми ранними проявлениями непролиферативной ретинопатии являются:
Читайте также:
