Симптомы кисты гортани (ларингоцеле) и ее лечение
Добавил пользователь Владимир З. Обновлено: 29.01.2026
Строение образований, их размеры и вид содержимого различаются, в зависимости от локализации и давности начала патологического процесса. Они бывают истинными (внутри выстланы эпителиальными клетками) и ложными (без выстилки). По типу появления новообразования делятся на:
- ретенционные (обычно формируются из-за нарушения процесса оттока секрета в тканях и органах, возникают в молочных железах, матке, на шейке матке, в яичнике и др.);
- рамолиционные (как правило, обнаруживаются в яичниках, головном и спинном мозге, могут формироваться в областях некроза тканей, например после перенесенного инсульта);
- паразитарные (появляются в разных органах, являются оболочкой паразита);
- травматические (из-за ушибов);
- дизонтогенетические (обычно врожденные, включают в себя разные ткани эмбриона);
- опухолевые (формируются в связи с нарушением метаболизма, имеют полости, заполненные физиологическими жидкостями).
Причины возникновения кист
Каждое кистозное новообразование имеет, в зависимости от вида и локализации, собственные провоцирующие факторы. Например, женские половые органы поражаются в связи с гормональным дисбалансом, венерическими болезнями, нарушением цикла, приемом гормональных противозачаточных средств и др. Образования формируются после травм, из-за плохой работы эндокринной системы, на фоне соматических заболеваний и хронических воспалений, а также по многим другим причинам.
Кисты у женщин и мужчин: симптомы и лечение
На начальных стадиях развития кистозные элементы не имеют симптомов. При разрастании и нагноении они проявляются по-разному, в зависимости от этиологии, локализации, состава содержимого и размеров. Например, при поражении яичника женщины жалуются на чувство тяжести и сдавливания нижней части живота, боль во время менструации, нарушение цикла и др. При патологии почки болит и ноет поясница, трудно опорожнять мочевой пузырь, отмечаются скачки артериального давления.
Диагностика
Методы диагностики зависят от локализации кистозных образований. Чаще всего это УЗИ, однако также могут назначаться МРТ, КТ, рентгенография. Также проводятся лабораторные анализы – крови и мочи.
Хирургическое лечение
Тактику вмешательства определяет врач, исходя из локализации, размера кистозного образования и жалоб пациента. Классическая методика – скальпельное иссечение новообразования вместе с расположенными рядом тканями. Сегодня такая операция проводится преимущественно лапароскопическим способом с использованием эндоскопа. Лапароскопия кисты менее травматична, восстановление пациента длится один день. Также может быть выбрана методика аспирации (отсасывания) содержимого с дальнейшим прижиганием капсулы лазером, жидким азотом, радиоволной или специальным лекарственным препаратом для склерозирования стенок. Удаленное образование обязательно отправляется на гистологическое исследование.
Нужна ли хирургия?
При постановке такого диагноза многие пациенты задумываются, нужно ли удалять кисту. Некоторые новообразования, если они маленькие и не мешают человеку, могут оставаться под наблюдением. Другие, например киста шейки матки, могут иметь последствия: в них скапливаются бактерии, что рано или поздно приведет к воспалению или нагноению. Обсудить необходимость удаления стоит с лечащим врачом.
Основные разновидности кистозных образований
Яичниковое
Это наполненный жидкостью пузырь, из-за которого яичник увеличивается, что приводит к болевому синдрому, а иногда – к бесплодию. Основная причина появления – гормональный сбой. Протекает заболевание часто без симптомов, при крупных размерах образования нарушается цикл, ощущаются боли внизу живота, возникают ложные позывы к мочеиспусканию, идут кровянистые выделения вне менструации. Методы хирургического лечения: овариоэктомия (удаление полностью яичника), лапароскопическая цистэктомия (иссечение кисты), аденксэктомия (операция по удалению придатков матки). В большинстве случаев выбирается не классическое хирургическое, а щадящее эндоскопическое удаление кисты с сохранением репродуктивной функции пациентки.
Копчиковое
Чаще всего встречается у мужчин в возрасте 15-30 лет. Представляет собой отверстие в области ягодичной складки, примерно в 10 см от ануса. Внешне похоже на свищ. Может быть врожденным или приобретенным – из-за слишком обильного волосяного покрова в этой зоне. Проявляется болезненностью при ходьбе, сидении, покраснением копчика, ощущением дискомфорта и наличия инородного тела в области его расположения. На поздней стадии из отверстия выделяется гной.
Бартолиновой железы
Появляется в связи с закупоркой протока железы на фоне перенесенной инфекции или хронического воспаления. Образование имеет капсулу и заполнено секретом, который постепенно желируется. При больших размерах мешает ходить и сидеть, делает недоступной интимную близость, может инфицироваться и приводить к абсцессу. Обычно достигает 2 см, но бывают образования до 9 см. Основные причины – хронический бартолинит, кандидоз, бактериальный вагиноз, снижение местного иммунитета.
Полое образование, наполненное невоспалительной жидкостью – продуктами деятельности роговицы либо конъюнктивы. Может происходить из роговицы, радужки, конъюнктивы и других глазных оболочек. Причины – воспаления и травмы, врожденные аномалии. Заболевание проявляется болью, чувством распирания, помутнением зрения, наличием полупрозрачных точек в поле видимости.
Гайморовой пазухи
Прикрепленная к стенке (обычно – нижней) гайморовой пазухи полость с жидкостью, имеющая оболочку. Кистозное образование может быть истинным (его стенки состоят из слизистой оболочки) и псевдокистой (слизистая расщепляется, в ней накапливается жидкость). Проявляется головной болью, затрудненным носовым дыханием, чувством распирания и тяжести в области глаза и щеки, выделением слизи из носа и ее стеканием по стенке глотки, выделением из носа желтой прозрачной жидкости, частыми гайморитами с нагноением. Формируется из-за особенностей анатомического строения носа, закупорки выводного протока желез гайморовой пазухи, воспалений зубов, переходящих на корни.
Молочной железы
Полость, ограниченная капсулой из соединительной ткани и заполненная жидкостью, образуется в протоках, может быть одиночной или множественной. Формируется из-за увеличения протока молочной железы, накопления в ней секрета. Образование может быть круглым, овальным или иметь неправильную форму. Заболевание долго протекает бессимптомно, со временем в молочной железе появляется боль и жжение, может сопровождаться нагноением и воспалением. Одна из разновидностей – жировое кистозное образование, возникающее при закупорке сальной железы кожи и ее наполнения секретом. Основные провоцирующие факторы – мастит, болезни щитовидки, воспаления половых органов, нарушение функции яичников.
Матки и шейки матки
Это расширенные и закупоренные железы, внутри которых скапливается секрет (слизь). Болезнь возникает на фоне эндоцервита, цервита. Провоцирующие факторы: аборт, роды, инфекции, менопауза, гормональный сбой, использование внутриматочной спирали, инфекции. Наботовы кистозные образования локализуются во влагалищной области матки, не подвергаются удалению до достижения определенных размеров. Ретенциозные возникают по причине излишнего количества секрета в протоке железы. Заболевание часто проходит бессимптомно, его косвенные признаки – частые воспаления.
Головного мозга
Кистозное образование представляет собой скопление жидкости в веществе или оболочках головного мозга. При больших размерах влечет за собой внутричерепную гипертензию, давит на окружающие структуры мозга. Может формироваться в любом возрасте. В зависимости от локализации выделяют церебральные (внутримозговые) и арахноидальные образования. Первые обнаруживаются во внутренних структурах мозга, на участках некроза. Вторые – в мозговых оболочках. Провоцирующие факторы: воспалительные заболевания, травмы, включая родовые, нарушение мозгового кровообращения, паразиты, осложнения после операции. Проявляются тошнотой, ощущением давления на глаза, сниженной работоспособностью, нарушениями сна, пульсацией либо шумом в голове, нарушениями зрения.
Щитовидной железы
Образование небольших размеров (до 5 мм) может не иметь выраженных симптомов. Если киста щитовидной железы имеет плотные включения и осложненную структуру, то нужны специальные исследования (например, УЗИ), анализы и биопсия, потому что такое состояние может быть признаком злокачественного перерождения.
Гортани
Кисты гортани могут находиться в любом ее отделе. Они не прорастают в слизистую, а растут в сторону просвета гортани и тем самым сужают его. Причина ретенционных кист – закупорка выводных протоков желез гортани. Бывают кисты голосовых связок, которые возникают из-за постоянного раздражения.
Доброкачественные опухоли глотки
Доброкачественные опухоли глотки — имеющее различное происхождение опухолевые образования, локализующиеся на слизистой глотки, не склонные к злокачественному росту и метастазированию. К доброкачественным опухолям глотки относят ангиому, фиброму, тератому, аденому, невриному, липому, папиллому, нейрофиброму, кисты и плазмоцитому. Клиническая картина доброкачественных опухолей глотки складывается из жалоб пациента на нарушение носового дыхания, першение в горле, затруднения глотания, изменение голоса и визуализации новообразования при осмотре глотки. Диагностика доброкачественных опухолей глотки проводится отоларингологом или онкологом в ходе фарингоскопии и риноскопии. Лечение доброкачественных опухолей глотки заключается в основном в удалении образования путем хирургического иссечения, пересечения ножки, склерозирования, диатермокоагуляции и пр.
Общие сведения
Среди опухолей глотки доброкачественные образования встречаются в 10 раз чаще, чем злокачественные. Согласно статистическим данным, которыми располагает отечественная отоларингология, среди пациентов с доброкачественными опухолями глотки преобладают мужчины в возрасте от 20 до 45 лет. С другой стороны, доброкачественные опухоли глотки могут встречаться в любом возрастном периоде и даже носить врожденный характер.
К факторам риска развития доброкачественных опухолей глотки относят хронические внешние воздействия, неблагоприятно сказывающиеся на слизистой глотки (курение, частый прием спиртного, регулярное вдыхание пыли и пр.), недостаточную гигиену полости рта, наследственную предрасположенность, длительно протекающие воспалительные заболевания носоглотки (хронический тонзиллит, фарингит, назофарингит, аденоиды). По мнению клиницистов именно эти факторы способны вызвать избыточный рост и размножение клеток, которые приводят к образованию доброкачественных опухолей глотки.
Симптомы
Общими симптомами, которые в той или иной степени могут наблюдаться при любой из доброкачественных опухолей глотки, являются: першение в горле, ощущение инородного тела в глотке, затруднение носового дыхания и гнусавый оттенок голоса. При доброкачественных опухолях глотки возможно появление катаральных явлений: покраснения и некоторой отечности небных дужек и задней стенки глотки. Клиническая картина доброкачественной опухоли глотки имеет свои особенности в зависимости от вида новообразования.
Папилломы
Доброкачественные опухоли глотки, причиной которых может быть вирус папилломы человека, обуславливающий также возникновение бородавок, остроконечных кондилом и папиллом других областей. Папилломы представляют собой узелки, покрытые сосочкообразными выростами. Эти доброкачественные опухоли глотки располагаются на узкой или широкой ножке, могут быть множественными и сочетаться с папилломами гортани.
Различают мягкие папилломы, имеющие рыхлую консистенцию, и твердые папилломы — плотные образования сероватой окраски. Мягкие папилломы склонны рецидивировать, могут кровоточить и прорастать в рядом расположенные ткани, иногда исчезают сами по себе. Твердые папилломы обычно не дают рецидивов и не кровоточат. Отдельно выделяют папилломатоз глотки — поражение папилломами целых участков слизистой.
Фибромы
Обычно имеют округлую форму, розовую или красную окраску и располагаются на широком основании. Их поверхность может быть гладкой или бугристой, она легко кровоточит при прикосновении. По плотности этот вид доброкачественных опухолей глотки может достигать консистенции хряща. При этом наиболее плотным участком опухоли является ее основание. Микроскопически фибромы представляют собой соединительную ткань с множеством эластических волокон и кровеносных сосудов.
Хотя фибромы являются доброкачественными опухолями глотки, они характеризуются злокачественным течением, поскольку часто обладают интенсивным ростом с прорастанием в окружающие ткани. Значительное увеличение размеров опухоли может вызвать нарушение носового дыхания, затруднение глотания, появление стенотического дыхания. Инвазивный рост фибромы с разрушением соседних с ней тканей может привести к развитию массивного кровотечения. Прорастая в полость носа опухоль вызывает нарушение обоняния, в полость глазницы — смещение глазного яблока и экзофтальм, в слуховую трубу — тугоухость.
Инфильтрация опухолью костных структур приводит к деформации лица. Самым грозным осложнением этих доброкачественных опухолей глотки является прорастание в структуры головного мозга, что приводит к возникновению менингита, нарушению мозгового кровообращения, поражению черепно-мозговых нервов и другим патологическим изменениям.
Тератомы
Врожденные доброкачественные опухоли глотки, появляющиеся в результате нарушений в развитии эмбриона. Наиболее распространенной тератомой является волосатый полип глотки, имеющий вид округлого выроста на ножке, покрытого пушковыми волосиками.
Ангиомы
Доброкачественные опухоли глотки, берущие свое начало из лимфатических (лимфангиомы) или кровеносных сосудов (гемангиомы). Возникают на миндалинах, мягком небе, у корня языка, на боковой или задней поверхности глотки. Ангиомы глотки нередко характеризуются быстрым ростом с прорастанием в окружающие ткани. Лимфангиомы имеют желтоватый цвет и заполнены лимфой, могут быть многокамерными. Гемангиомы отличаются красным или синюшным цветом, склонны к кровотечениям.
Аденомы
Редко встречающиеся доброкачественные опухоли глотки, располагающиеся в различных ее областях. Представляют собой узлы студенистой консистенции, покрытые капсулой. Узлы имеют широкое основание. Их размер варьирует от 0,5 до 2 см. Аденомы бывают розового, серого или коричневого цвета. Микроскопически эти доброкачественные опухоли глотки состоят из атипичных желез слизистой, в просвете которых определяется слизь, гной и слущенные клетки.
Циллиндромы
Отдельный вид аденом глотки, берущий свое начало из эпителия слюнных желез. Макроскопически эти доброкачественные опухоли глотки похожи на узел. Они не всегда имеют правильную форму и зачастую нечетко отграничены от соседних тканей. Размер циллиндром редко превышает 3 см. При микроскопическом исследовании обнаруживаются состоящие из пластинчатых клеток дольки и разделяющие их прослойки фиброзной ткани.
Нейрогенные образования
Невринома, нейрофиброма — достаточно редкие доброкачественные опухоли глотки, обычно локализующиеся в области ее боковой или задней стенки. Невриномы глотки представлены инкапсулированными узлами веретенообразной или овальной формы. Имеют гладкую поверхность и покрыты неизмененной слизистой оболочкой. Изъязвления или кровоточивость отсутствуют.
Кисты глотки
Подразделяются на ретенционные и дермоидные. Ретенционные кисты — доброкачественные опухоли глотки, проявляющиеся клинически лишь при достижении значительных размеров, когда они могут привести к асфиксии. Отличаются шаровидной формой и податливыми тонкими стенками. Дермоидные кисты являются врожденными доброкачественными опухолями глотки.
Экстрамедуллярная плазмоцитома
Является пограничной опухолью глотки, поскольку наблюдались случаи ее злокачественного течения с метастазированием в лимфоузлы. Имеет вид одиночного или множественных эластичных узлов с широкими основаниями. В процессе роста достигает более 3-х см в диаметре. Микроскопически плазмоцитома глотки состоит из полиморфно-клеточного инфильтрата, в состав которого входит большое количества плазмоцитов.
Диагностика
Доброкачественные опухоли глотки диагностируются отоларингологом в ходе фарингоскопии. Для исключения злокачественного характера выявленного образования дополнительно рекомендована консультация онколога. С целью определения распространенности опухолевого процесса пациентам с доброкачественными опухолями глотки проводится риноскопия, микроларингоскопия, отоскопия, исследование слуха (аудиометрия), консультация офтальмолога с офтальмоскопией, рентгенография и КТ черепа, МРТ головного мозга. При выявлении прорастания опухоли в структуры головного мозга необходима консультация невролога и нейрохирурга. В сложных диагностических случаях возможна эндоскопическая биопсия доброкачественной опухоли глотки. Однако чаще всего гистологическое исследование проводится на материале, полученном в результате хирургического удаления доброкачественной опухоли глотки.
Доброкачественные опухоли глотки дифференцируют от злокачественных опухолей, лимфогрануломатоза, актиномикоза, склеромы и инородных тел глотки.
Лечение
Поскольку доброкачественные опухоли глотки по мере своего роста приводят к нарушению дыхания и глотания, целесообразным является их плановое удаление. Доброкачественные опухоли глотки небольшого размера оперируют внутриглоточным доступом с применением местного обезболивания. При фибромах, нейрогенных опухолях или кистах производят разрез у их основания, через который вылущивают опухоль вместе с капсулой. Тератомы глотки удаляют после перевязки и пересечения их ножки.
Удаление папиллом осуществляется конхотомом, после чего основание опухоли прижигают гальваноакустикой. Участки слизистой, пораженные папилломатозом, подвергают глубокому криовоздействию. В отношении сосудистых доброкачественных опухолей глотки применяют склерозирование или диатермокоагуляцию. Доброкачественные опухоли глотки большого размера, прорастающие в окружающие ткани, требуют проведения операции под общим наркозом путем боковой фаринготомии. При этом предварительно производят трахеостомию.
Доброкачественные опухоли гортани
Доброкачественные опухоли гортани — локализующиеся в гортани опухолевые образования, отличающиеся медленным неинвазивным ростом, отсутствием изъязвлений и метастазирования. Доброкачественные опухоли гортани могут протекать бессимптомно. В других случаях они проявляются осиплостью и охриплостью голоса, кашлем, нарушением дыхания. При значительных размерах опухоли возможна полная афония и возникновение асфиксии. Диагностика доброкачественных опухолей гортани проводится отоларингологом и включает ларингоскопию, эндоскопическую биопсию и гистологическое исследование. Лечение доброкачественных опухолей гортани осуществляется хирургическим путем. Его методика зависит от вида опухоли и характера ее роста.
Доброкачественные опухоли гортани берут свое начало из различных тканевых структур: сосудов, нервных стволов и окончаний, хрящевой и соединительной ткани, железистых компонентов слизистой. Они могут иметь врожденный характер или появляться в течение жизни пациента. Наиболее часто среди доброкачественных опухолей гортани в отоларингологии встречаются фибромы, полипы, папилломы и ангиомы. Более редко наблюдаются хондромы, липомы, кисты, невриномы и нейрофибромы гортани. Отмечено, что доброкачественные опухоли гортани чаще возникают у мужчин.
Причины возникновения
Возникновение врожденных доброкачественных опухолей гортани связано с генетической предрасположенностью и воздействием на плод различных тератогенных факторов. К последним относится инфекционные заболевания матери в период беременности (краснуха, корь, вирусный гепатит, хламидиоз, микоплазмоз, сифилис, ВИЧ), радиационное воздействие, прием беременной женщиной эмбриотоксичных медикаментов.
Причинами развития доброкачественных опухолей гортани приобретенного характера являются нарушения в иммунной системе, некоторые вирусные заболевания (ВПЧ, аденовирусная и герпетическая инфекция, грипп, корь), хронические воспалительные заболевания (хронический ларингит и фарингит, тонзиллит, аденоиды), длительное воздействие раздражающих веществ (вдыхание мелкодисперсной пыли, табачного дыма, работа в задымленном помещении), изменения в работе эндокринной системы, тяжелые голосовые нагрузки.
Основная жалоба пациентов с доброкачественными опухолями гортани — это изменение голоса. Голос становиться охриплым или осиплым. Для доброкачественных опухолей гортани, имеющих длинную ножку, характерны перемежающиеся изменения в голосе и частое покашливание. Если опухоль локализуется в области голосовых связок и мешает их смыканию, то может наблюдаться полное отсутствие голоса (афония). Доброкачественные опухоли гортани большого размера вызывают затруднение дыхания и могут стать причиной асфиксии, что чаще отмечается у маленьких детей.
- Фибромы - доброкачественные опухоли гортани соединительнотканного происхождения. Обычно это одиночные образования сферической формы, располагающиеся на свободном крае или верхней поверхности голосовой складки. Их размер варьирует от 0,5 до 1,5 см. Фибромы гортани имеют серую окраску и гладкую поверхность, могут быть на ножке. В случае, когда в структуре фибромы содержится большое количество кровеносных сосудов, она имеет красную окраску (ангиофиброма). Клинически эти доброкачественные опухоли гортани проявляются различными изменениями голоса. При достижении больших размеров могут приводить к нарушению дыхания.
- Полипы гортани являются отдельным видом фибром, в структуру которых кроме соединительнотканных волокон входят клеточные элементы и большое количество жидкости. Эти доброкачественные опухоли гортани имеют менее плотную консистенцию, чем фибромы, имеют толстую ножку или широкое основание, могут достигать размеров горошины. Локализуются чаще в передней части одной из голосовых складок. Как правило, единственным проявлением полипа является охриплость голоса. Изменения дыхания или кашель обычно не наблюдаются.
- Папилломы гортани у взрослых представляют собой одиночные, реже множественные, плотные выросты грибовидной формы с широким основанием. Они имеют белесоватую или розоватую окраску, при интенсивном кровоснабжении могут быть темно-красными. В отдельных случаях наблюдается распространение папиллом на слизистую трахеи. У детей наблюдаются ювенильные папилломы, которые чаще всего появляются в период от 1 до 5 лет. Этот вид доброкачественных образований гортани склонен к спонтанному исчезновению в период полового созревания ребенка. В детском возрасте чаще развиваются множественные папилломы, занимающие целые участки слизистой. В таких случаях говорят о папилломатозе. Внешне такие доброкачественные опухоли гортани отличаются мелкодолчатым строением и напоминают цветную капусту. Поражение обычно локализуется на голосовых складках, однако процесс может распространяться на надгортанник, подскладочную область, черпалонадгортанные складки, трахею. Клинически папилломатоз гортани проявляется переходящей в афонию охриплостью. При значительном разрастании папиллом возникает хронический стеноз гортани.
- Ангиомы — доброкачественные опухоли гортани сосудистого происхождения. Как правило, имеют врожденный характер и представляют собой единичные образования. Гемангиомы (опухоли из кровеносных сосудов) имеют красную окраску, могут разрастаться в окружающие ткани и сильно кровоточат при травмировании. Лимфангиомы (опухоли из лимфатических сосудов) имеют желтоватый цвет и не склонны разрастаться.
- Кисты гортани могут развиться из зародышевых жаберных щелей в результате нарушений эмбриогенеза. У детей также наблюдаются ретенционные кисты, образующиеся из желез слизистой оболочки гортани при закупорке их выводных протоков. Они редко бывают большой величины и поэтому практически не вызывают никаких симптомов.
- Хондромы — плотные доброкачественные опухоли гортани, берущие свое начало из хрящевой ткани. С течением времени могут претерпевать злокачественное перерождение с развитием хондросаркомы.
- Липомы — доброкачественные опухоли гортани желтой окраски и овоидной формы, часто имеющие ножку. Как и липомы других локализаций, липомы гортани состоят из жировой ткани.
Доброкачественные опухоли гортани малых размеров, не препятствующие смыканию голосовых связок, протекают бессимптомно и могут быть случайно обнаружены отоларингологом при обследовании пациента по поводу другого заболевания. Клинически проявляющиеся доброкачественные опухоли гортани имеют довольно типичные симптомы, позволяющие их диагностировать. Однако при этом следует проводить дифференциацию доброкачественных опухолей гортани от инородных тел, склеромы и злокачественных процессов, которые могут давать подобную симптоматику.
Подтверждение диагноза доброкачественной опухоли проводится по данным эндоскопии гортани, позволяющей детально рассмотреть его внешний вид. Точно установить вид образования возможно после проведения его гистологического исследования. Гистология доброкачественной опухоли гортани чаще производится после ее удаления. В некоторых случаях показана эндоскопическая биопсия образования. Исследование голосовой функции, степени смыкания и подвижности голосовых связок проводится при помощи фонетографии, стробоскопии, определения времени максимальнойфонации и электроглоттографии. Для диагностики распространенности доброкачественных опухолей гортани может применяться рентгенография черепа, УЗИ, КТ или МРТ.
Ввиду развития осложнений (нарушения голоса и дыхания), а также из-за вероятности малигнизации доброкачественные опухоли гортани подлежат хирургическому удалению. При небольших размерах фибром и полипов производится их эндоскопическое удаление специальной петлей или гортанными щипцами. Таким же образом удаляют изолированные папилломы гортани. Небольшие кисты гортани иссекают вместе с их оболочкой. При большой величине кист гортани предварительно производят их прокол и отсасывание находящейся в них жидкости, затем кисту вскрывают и удаляют ее стенки. Для предупреждения рецидива кисты после ее удаления производят криообработку основания.
Метод удаления доброкачественных опухолей гортани сосудистого генеза зависит от распространенности опухоли и характера ее роста. Локальные гемангиомы, характеризующиеся экзофитным ростом, иссекают, после чего проводят антирецидивную обработку пораженного участка путем диатермокоагуляции, криовоздействия или лазерного облучения. При распространенном характере и эндофитном росте этого вида доброкачественных опухолей глотки применяют их склерозирование или окклюзию питающих их сосудов.
Наиболее сложную задачу представляет лечение папилломатоза гортани. Операция заключается в иссечении измененных участков слизистой. Она проводится с использованием хирургического микроскопа для более точного определения границы здоровых тканей. Ограниченные участки папилломатоза могут быть удалены путем диатермокоагуляции, лазеро- или криодеструкции. Для профилактики рецидивов проведение хирургического вмешательства должно сопровождаться противовирусной и иммуномодулирующей терапией. С целью повышения иммунитета у детей с папилломатозом применяют аутовакцинацию, проводят дезинтоксикационное лечение. Рецидивирование папилломатоза после проведенной операции и значительное увеличение папилломных разрастаний является показанием к химиотерапии цитостатическими препаратами.
Прогноз
При своевременно проведенном лечении доброкачественные опухоли гортани в большинстве своем имеют благоприятный для выздоровления прогноз. Основная сложность связана с частым рецидивированием некоторых видов опухолей. Из всех доброкачественных опухолей гортани наиболее неблагоприятным в этом смысле является папилломатоз гортани, особенно у детей младшего возраста. В более старшем возрасте рецидивы папилломатоза возникают достаточно редко, однако во многих случаях после операции полного восстановления голоса не происходит.
Ларингоцеле
Ларингоцеле – это патологическое кистообразное расширение гортанных желудочков, расположенное кнаружи от вестибулярной складки. Возможные клинические проявления – ослабление и осиплость голоса, ощущение инородного тела в горле, наличие округлого безболезненного образования на поверхности шеи, меняющегося в объеме при нажатии. Постановка диагноза основывается на анамнестических сведениях, физикальном осмотре и результатах ларингоскопии. Основной метод лечения – хирургический. Его суть заключается в полном иссечении дефекта гортани внешним или эндоларингеальным способом.
МКБ-10
Ларингоцеле, или воздушная киста гортани – относительно редкое заболевание. Согласно статистическим данным, оно составляет от 4 до 7% от всех доброкачественных образований этой локализации. Подавляющее большинство случаев – это односторонние комбинированные воздушные кисты, которые встречаются более чем у 45-55% всех больных. Предрасполагающие аномалии развития гортани имеются у каждого четвертого взрослого человека. В 7-15% случаев заболевание сочетается со злокачественными опухолями гортани. Впервые термин «ларингоцеле» был использован в 1867 году немецким врачом-патологоанатомом Рудольфом Вирховым.
Причины ларингоцеле
Основная причина заболевания – деформация гортанных желудочков с прогрессирующим наполнением их полости воздухом. Некоторые авторы выделяют врожденную и приобретенную форму патологии, но изменения почти всегда возникают при наличии морфологических предпосылок. К основным причинам развития ларингоцеле относятся:
- Врожденные пороки развития. Кистозная полость формируется на фоне наличия дополнительного слепого отростка гортанного желудочка или дивертикула в области подъязычно-надгортанной мембраны.
- Механическое воздействие воздуха. В результате сформировавшихся препятствий для вдыхаемой струи воздуха в гортани (опухоль, рубцовый стеноз, гранулемы и пр.) под воздействием турбулентного потока воздуха происходит деформация нормальных гортанных желудочков в ларингоцеле. Аналогичные изменения вызывает сильный кашель, постоянный крик, длительное форсированное дыхание. Этот вариант распространен у певцов, музыкантов, играющих на духовых инструментах, стеклодувов и т. д.
Патогенез
В нормальном состоянии желудочки гортани не содержат воздуха из-за плотного прилегания их стенок друг к другу. При нарушении внутриутробного развития гортани или вследствие длительного механического воздействия струи воздуха происходит их деформация и расширение. В отдельных случаях желудочки наполняются небольшим количеством мукозной жидкости. Грыжеподобное выпячивание растет в сторону преддверия гортани или в толщу окружающих тканей. Во втором случае распространение может происходить сквозь щитоподъязычную мембрану или расслаивать другие регионарные структуры, имеющие наименьшую силу сопротивления. Дальнейшее развитие ларингоцеле основывается на сужении входа в деформированный гортанный желудочек и формировании клапанного механизма наполнения. Таким образом, во время вдоха происходит повышение внутригортанного давления – воздух проникает внутрь полости. При акте выдоха входное отверстие смыкается, блокируя поток воздуха. Это приводит к дальнейшему увеличению кистозной полости и развитию клинической картины ларингоцеле.
Классификация
В зависимости от локализации кистозного образования выделяют следующие формы ларингоцеле:
- Внутреннее. Характеризуется формированием кистозной полости, покрытой нормальной слизистой оболочкой в толще черпалонадгортанной и преддверной складки. При больших размерах образование перекрывает просвет вестибулярной части гортани, нарушая дыхание и голосообразование.
- Наружное. Проявляется медленным формированием округлой мягкой структуры на передней поверхности шеи. Изолированное наружное ларингоцеле встречается крайне редко.
- Сочетанное (комбинированное). При этой форме рост воздушной кисты происходит как внутрь просвета гортани, так и в окружающие ткани. Клинически сочетает в себе проявления внутренней и наружной форм. Зачастую развивается на фоне уже имеющегося внутреннего ларингоцеле.
По этиологии и механизму развития выделяют два варианта воздушных кист:
- Истинные. Формирование образования обусловлено нарушением эмбрионального развития структур гортани.
- Симптоматические. Возникают в результате расправления изначально нормальных желудочков под воздействием форсированного дыхания или при наличии препятствий для воздушной струи.
Симптомы ларингоцеле
Общая клиническая картина во многом зависит от формы и степени выраженности воздушной кисты. Зачастую первым проявлением становится ослабление голоса. Клинически это сопровождается снижением звучности и общей громкости разговорной речи, у многих пациентов симптом остается неопознанным. По мере роста кистозной полости возникают осиплость голоса, дискомфорт и ощущение постороннего предмета в горле. По достижении больших размеров ларингоцеле и обтурации свыше 50% гортани нарушается дыхание – появляется одышка инспираторного или смешанного характера, чувство нехватки воздуха.
Внешняя форма патологии характеризуется постепенным (в течение многих месяцев или лет) формированием округлого или овального образования на боковой или передней поверхности шеи . Кожа над ним остается неизмененной. Внешнее ларингоцеле бывает только односторонним, в подавляющем большинстве случаев – левосторонним. Болевых ощущений в состоянии покоя и при касании не возникает. Зачастую при нажатии оно быстро уменьшается в размерах или полностью исчезает в сопровождении характерного шума воздушной струи. Нарушение фонации и дыхания при изолированной внешней форме слабовыраженное или отсутствует.
Осложнения
Основные осложнения ларингоцеле связаны с закрытием его полости и развитием воспалительных изменений внутренней слизистой оболочки. Также может происходить заполнение кисты слизистой жидкостью, которая в дальнейшем инфицируется. В некоторых случаях объемная воздушная киста вызывает деформацию и обтурацию голосовой щели, что в дальнейшем приводит к необратимым изменениям голоса и нарушению проходимости верхних дыхательных путей. Последнее является способствующим фактором для развития ларингита, трахеита, бронхита и пневмонии. При отсутствии своевременного лечения основной патологии эти заболевания часто приобретают хроническое течение.
Диагностика при ларингоцеле не представляет трудностей. Для постановки диагноза отоларингологу достаточно данных анамнеза, результатов внешнего осмотра и ларингоскопии. Лабораторные тесты обычно оказываются малоинформативными. Полная программа обследования включает в себя:
- Сбор анамнеза и жалоб. На возникновение воздушной кисты указывает медленное развитие дисфонии и других симптомов. Из анамнеза отоларинголог уточняет наличие подобных заболеваний у родителей или родственников. Также врач обращает внимание на потенциальную взаимосвязь патологии с профессией пациента.
- Физикальное обследование. Наиболее информативно при ларингоцеле внешней локализации. Характерный признак – наличие образования на шее, изменяющего свои размеры при нажатии или форсированном дыхании. При перкуссии слышен тимпанический звук, при аускультации – шум воздуха в момент опорожнения. При пальпации шеи можно определить впадину над верхним краем щитовидного хряща.
- Непрямая ларингоскопия и эндофиброларингоскопия. Эти методики позволяют выявить асимметрию вестибулярных складок, шаровидное увеличение одной из них. При помощи гибкого зонда хорошо визуализируется объемное образование, расположенное на уровне одного из желудочков гортани и черпалонадгортанной связки, покрытое неизмененной слизистой оболочкой.
- Методы лучевой диагностики.Рентгенография шеи дает возможность определить круглую или овальную полостную, заполненную воздухом структуру с четкими границами в области проекции желудочков гортани. Она может распространяться до подъязычной кости, деформируя черпалонадгортанную складку. КТ шеи или МРТ мягких тканей шеи назначаются при невозможности четкой дифференциации с другими патологиями.
Дифференциальная диагностика проводится с хроническим ларингитом, злокачественными и доброкачественными опухолями, ларингомаляцией. В пользу воспаления свидетельствует общий интоксикационный синдром, кашель, наличие лейкоцитоза, сдвига лейкоцитарной формулы влево и повышение СОЭ в общем анализе крови. Опухолевые образования имеют плотную консистенцию и не меняют своих размеров при дыхании пациента. При ларингомаляции дыхание больного приобретает стридорозный характер, при ларингоскопии определяется деформация и пролабирование естественных структур гортани.
Лечение ларингоцеле
Основное лечение неосложненной формы воздушной кисты гортани – хирургическое. Удаление внутреннего ларингоцеле проводится эндоларингеальным методом при помощи прямой ларингоскопии под общим обезболиванием. Операция выполняется с сохранением слизистой оболочки вестибулярной складки и пластинки раневой поверхности дна желудочка. В качестве профилактики инфекционных осложнений назначается антибиотикотерапия препаратами широкого спектра действия. При внешней локализации ларингоцеле в качества хирургического доступа могут применяться латеральная или подподъязычная фаринготомия, ларинготомия. При таких операциях осуществляется отслоение стенок кисты от окружающих тканей, прошивание ее ножки и отсечение выше места наложения лигатуры. Почти у всех больных послеоперационный период проходит без осложнений, раны заживают первичным натяжением.
Прогноз и профилактика
Прогноз при ларингоцеле благоприятный. При своевременно проведенном лечении удается избежать каких-либо осложнений и восстановить нормальную голосовую функцию. В редких случаях в качестве остаточного явления сохраняется слабовыраженная охриплость. На данный момент специфической профилактики для воздушной кисты не разработано. К неспецифическим превентивным мерам относятся консультирование семейных пар врачом-генетиком, регулярные профилактические осмотры у отоларинголога представителей профессий из группы риска и лиц, имеющих пороки развития гортани, ранняя диагностика и лечение заболеваний, способных деформировать верхние дыхательные пути.
Симптомы кисты гортани (ларингоцеле) и ее лечение
КТ, МРТ при ларингоцеле
а) Терминология:
1. Синонимы:
• Внутреннее ларингоцеле = простое ларингоцеле
• Смешанное (комбинированное, наружное) ларингоцеле: ларингоцеле с распространением за пределы гортани
• Мешотчатая киста: сегодня этот термин лучше использовать для обозначения врожденных ларингоцеле
2. Определения:
• Гортанный мешочек: нормальный вырост слизистой, выходящий над гортанным желудочком:
о Содержит многочисленные слизистые железы о Некоторые считают, что функцией этого образования является выработка «смазки» для истинных голосовых складок
• Внутреннее ларингоцеле: расширенный, заполненный воздухом или жидкостью гортанный мешочек:
о Расположен в околоскпадочной области на уровне преддверия гортани
о Синоним: простое ларингоцеле
• Смешанное ларингоцеле: распространяется из околоскладочного пространства через щитоподъязычную мембрану в нижнее подчелюстное пространство (НПП):
о Синоним: комбинированное ларингоцеле
о Состоит из внутренней (внутригортанной) и наружной (внегортанной) порций
• Пиоларингоцеле: нагноившееся инфицированное ларингоцеле
• Вторичное ларингоцеле: плоскоклеточный рак голосовой складки или надскпадочной области преддверия гортани, блокирующая вход в гортанный желудочек:
о 15% всех ларингоцеле
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Тонкостенное, заполненное жидкостью или воздухом кистозное образование, сообщающееся с гортанным желудочком, ±внегортанное распространение через щитоподъязычную мембрану
• Локализация:
о Внутреннее ларингоцеле: надскладочная часть околоскладочного пространства
о Смешанное ларингоцеле: околоскладочное пространство → через щитоподъязычную мембрану → в НПП
• Размеры:
о Вариабельны, при проведении пробы Вальсальвы могут увеличиваться
• Морфология:
о Тонкостенное, с четкими границами
о Смешанные образования могут иметь перешеек на выходе из гортани через щитоподъязычную мембрану
о При пиоларингоцеле стенки образования утолщаются, появляются воспалительные изменения в окружающих тканях
о При вторичных ларингоцеле в надскладочном пространстве или в области голосовой складки обнаруживается объемное инфильтративное образование
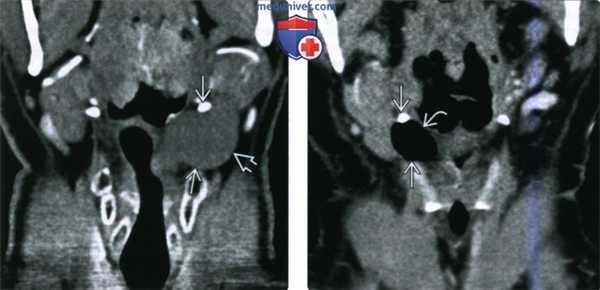
(Слева) При фронтальной КТ с КУ у пациента с объемным образованием передней части шеи, которое увеличивалось при пробе Вальсальвы, слева визуализируется жидкостное ларингоцеле, распространяющееся за пределы гортани (смешанное). Образование проникает через щитоподъязычную мембрану в нижнее подчелюстное пространство.
(Справа) При фронтальной КТ с КУ у другого пациента видна заполненная воздухом полость, следующая через щитоподъязычную мембрану. При таких типах смешанного ларингоцеле требуется открытое хирургическое лечение.
2. Рентгенологические признаки ларингоцеле:
• Рентгенография:
о Воздушный карман в мягких тканях верхней части шеи
о Образование мягкотканной/жидкостной плотности, деформирующее колонну воздуха в надскпадочной области
4. МРТ при ларингоцеле:
• Т1ВИ:
о Низкая интенсивность в Т1, тонкие стенки, интенсивность сигнала соответствует жидкости
• Т2ВИ:
о Высокая интенсивность в Т2, тонкие стенки, интенсивность сигнала соответствует жидкости
• Т1ВИ с КУ:
о Тонкая стенка, отсутствие КУ или минимально выраженное линейное периферическое усиление
о Толстая стенка и выраженное КУ при пиоларингоцеле
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ с КУ мягких тканей шеи
• Протокол исследования:
о Фронтальные реконструкции позволяют наилучшим образом визуализировать взаимоотношения между выявленным образованием и гортанным желудочком, щитоподъязычной мембраной и НПП
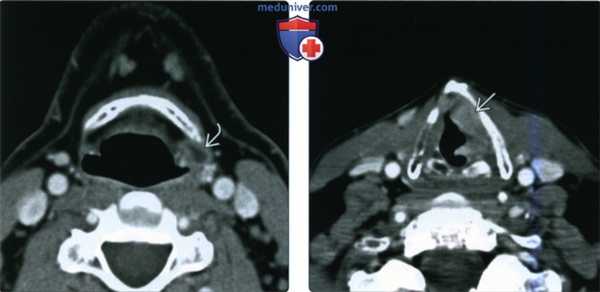
(Слева) При аксиальной КТ с КУ определяется жидкостное образование левой околоскладочной области. На этом срезе оно выглядит как внутреннее (простое) ларингоцеле.
(Справа) При аксиальной КТ с КУ на уровне истинных голосовых складок у этого же пациента определяется инфильтративное образование левой половины гортани, перекрывающее вход в гортанный желудочек и являющееся причиной вторичного ларингоцеле, показанного на предыдущем изображении. Примерно 75% всех ларингоцеле оказываются вторичными.
в) Дифференциальная диагностика ларингоцеле:
1. Киста щитоязычного протока:
• Срединное кистозное образование, расположенное рядом с центральной порцией подъязычной кости
• Внегортанное, располагается в толще подподъязычных мышц
• Может выступать в преднадгортанниковое пространство
2. Киста второй жаберной щели:
• Кистозное образование, расположенное позади подчелюстной железы в области угла нижней челюсти
• Смещает подчелюстную железу вперед и медиально, каротидное пространство медиально, грудино-ключично-сосцевидную мышцу назад и латерально
• Не сообщается с гортанью
3. Гортанный мешочек (желудочковый отросток):
• Существует в норме, если заполнен воздухом - называется псевдоларингоцеле
• На вызывает деформации подслизистого слоя
4. Валлекулярная киста:
• Обычно смещает надгортанник кзади
• Располагается спереди от надгортанника, одно-/двусторонняя
• Врожденное образование
5. Латеральный гипоглоточный карман:
• Заполненный жидкостью или воздухом карман на боковой стенке гипоглотки
6. Эпиглоттит с абсцедированием:
• Объемное образование низкой плотности в центральной части и накапливающее контраст по периферии
• Не сообщается с гортанным желудочком или щитоподъязычной мембраной
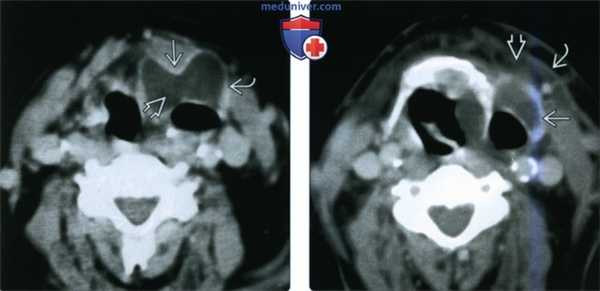
(Слева) При аксиальной КТ с КУ у пациента с клиникой лихорадки и объемного образования шеи визуализируется заполненное воздухом и жидкостью ларингоцеле, распространяющееся за пределы гортани (смешанное). Стенки образования толстые и накапливают контраст. Обратите внимание на наличие перешейка на уровне щитоподъязычной мембраны.
(Справа) При аксиальной КТ с КУ у этого же пациента наряду с утолщением и контрастным усилением стенки определяются воспалительные изменения смежной подкожной клетчатки и утолщение подкожной мышцы шеи. Это типичные признаки пиоларингоцеле.
г) Патология:
2. Макроскопические и хирургические особенности:
• Мешотчатое образование с гладкой поверхностью
3. Микроскопия:
• Фиброзная стенка, выстланная дыхательным (реснитчатым цилиндрическим) эпителием
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Основной симптом:
- Внутреннее ларингоцеле: более крупные образования проявляются охриплостью голоса или стридором:
Небольшие образования протекают бессимптомно и зачастую становятся случайными находками
- Смешанное ларингоцеле: образование в передней части шеи в нижнем подчелюстном пространстве тотчас под углом нижней челюсти:
При проведении модифицированной пробы Вальсальвы может увеличиваться в размере
• Другие признаки/симптомы:
о Першение в горле, дисфагия, стридор, обструкция дыхательных путей
• Клинический профиль:
о Стеклодувы, музыканты, играющие на духовых инструментах, пациенты с хроническим кашлем
2. Демография:
• Возраст:
о Возраст на момент появления симптомов: >50 лет
• Пол:
о Чаще встречается у мужчин
• Этническая предрасположенность:
о Чаще у представителей белой расы
• Эпидемиология:
о Двусторонние ларингоцеле: 30%
о Внутренние ларингоцеле встречаются в два раза чаще смешанных
3. Течение и прогноз:
• Постепенное увеличение размеров со временем
• При продолжающемся росте ларингоцеле пенетрирует щитоподъязычную мембрану и проникает в нижнее подчелюстное пространство шеи
• После резекции прогноз благоприятный
4. Лечение:
• В первую очередь выполняется фиброларингоскопия для исключения патологии истинных или ложных голосовых складок, которая может приводить к обтурации гортанного желудочка
• Изолированные внутренние ларингоцеле: микроларингоскопическая резекция с использованием углеродного лазера
• Смешанные ларингоцеле: открытая резекция с использованием наружного доступа через щитоподъязычную мембрану
е) Диагностическая памятка:
1. Следует учесть:
• Меняется ли образование в размерах при проведении маневра Вальсальвы?
• Есть ли причины хронического повышения внутригортанного давления: стеклодувы, музыканты, играющие на духовых инструментах, пациенты с хроническим кашлем?
2. Советы по интерпретации изображений:
• Наиболее значимый диагностический признак: заполненное жидкостью или воздухом тонкостенное образование, сообщающееся с гортанным желудочком
• Не забывайте искать возможные признаки опухоли надскпадочной или складочной области гортани
• Взаимоотношения между гортанным желудочком и щитоподъязычной мембраной лучше всего видны на фронтальных срезах
3. Рекомендации по отчетности:
• Проникновение через щитоподъязычную мембрану в НПП?
о Да: смешанное ларингоцеле
о Нет: внутреннее ларингоцеле
• Утолщение/выраженное контрастное усиление стенки ларингоцеле?
о Да: пиоларингоцеле
• Образование в надскладочной или складочной области:
о Да: вторичное ларингоцеле (около 15%)
о Помните, что полностью исключить объемный процесс гортани можно только эндоскопически
е) Список использованной литературы:
1. Zelenik К et al: Treatment of Laryngoceles: what is the progress over the last two decades? Biomed Res Int. 2014:819453, 2014
2. Dursun G et al: Current diagnosis and treatment of laryngocele in adults. Otolaryngol Head NeckSurg. 136(2):21 1-5, 2007
3. Akbas Y et al: Asymptomatic bilateral mixed-type laryngocele and laryngeal carcinoma. Eur Arch Otorhinolaryngol. 261(6):307-9, 2004
4. Ling FT et al: Is there a role for conservative management for symptomatic laryngopyocele? Case report and literature review. J Otolaryngol. 33(4):264-8, 2004
5. Ettema SL et al: Laryngocele resection by combined external and endoscopic laser approach. Ann Otol Rhinol Laryngol. 112(4):361-4, 2003
6. Harney M et al: Laryngocele and squamous cell carcinoma of the larynx. J Laryngol Otol. 115(7):590-2, 2001
7. Thabet MH et al: Lateral saccular cysts of the larynx. Aetiology, diagnosis and management. J Laryngol Otol. 115(4):293-7, 2001
8. Cassano L et al: Laryngopyocele: three new clinical cases and review of the literature. Eur Arch Otorhinolaryngol. 257(9):507-11, 2000
9. Nazaroglu Hetal: Laryngopyocele: signs on computed tomography. EurJ Radiol. 33(1 ):63-5, 2000
10. Aydin О et al: Laryngeal amyloidosis with laryngocele. J Laryngol Otol. 113(4)361-3, 1999
11. Alvi A et al: Computed tomographic and magnetic resonance imaging characteristics of laryngocele and its variants. Am J Otolaryngol. 19(4):251 -6, 1998
12. Celin SE et al: The association of laryngoceles with squamous cell carcinoma of the larynx. Laryngoscope. 101 (5):529-36, 1991
13. Glazer HS et al: Computed tomography of laryngoceles. AJR Am J Roentgenol. 140(3)349-52, 1983
Читайте также:
- Криптококкоз головного мозга на МРТ
- Пальпация почки методом баллотирования. Пальпаторные признаки опухоли почки
- Лимфокин-активированные киллеры для иммунизации. Влияние лимфокин-активированных киллеров на врожденный иммунитет
- Нарушение зрения при синдроме Коэна
- Нарушение кровотока при мерцательной аритмии. Бред сердца
