Симптомы повреждения слезных органов
Добавил пользователь Дмитрий К. Обновлено: 24.01.2026
По типу поражающего агента травмы делятся на механические (удар, попадание постороннего предмета), химические (ожоги кислотами либо щелочами), термические (обморожение или воздействие высоких температур), лучевые (поражение ионизирующим излучением). Нередки и сочетания нескольких поражающих агентов.
Первая помощь
Получив травму, вне зависимости от вида или степени повреждения глаз, не рекомендуется предпринимать следующее:
- Прикасаться к глазам немытыми руками, пытаться удалить инородное тело самостоятельно.
- Тереть глаз или давить на него.
- Промывать глаз, если имеется даже малейшее подозрение на его ранение. Исключения составляют случаи попадания в глаз химических веществ, подобная ситуация требует обязательного промывания глаз холодной кипяченой водой.
- Пытаться нейтрализовать действие химического вещества внесением его антагониста (промывать рану при ожоге кислотой раствором соды и наоборот).
- Применять в качестве повязки на пораженный глаз вату (единственное исключение - повреждение кожи век, с выраженным кровотечением).
- Самостоятельно пытаться извлечь из глаза инородный предмет.
При травме глаза, любые манипуляции должны проводиться только чистыми руками (кожу рук лучше обработать раствором антисептика).
Виды повреждений глаз
Основные виды повреждения глаз - воспаления, кровоизлияния, нарушения целостности глазных структур (раны), инородные тела, а также сочетание нескольких видов поражений.
Каждый вид поражения глаз имеет также степень тяжести, которые подразделяются следующим образом:
- Поверхностные повреждения. Такие травмы глаза считаются самыми распространенными. Они включают: непроникающие раны глазного яблока, инородные тела, находящиеся на его поверхности, эрозии слизистой глаза. Сопровождающая поверхностные повреждения симптоматика, как правило, проявляется болью, отеком и покраснением глаза, слезотечением, светобоязнью, временным снижением остроты зрения. При своевременной диагностике и лечении таких поражений, прогноз обычно благоприятный.
- Проникающие ранения. Этот вид поражения глаза считается особо тяжелым. Как правило, такие ранения сопровождается опасными осложнениями (инфицированием, выпадением структур глаза, необратимой потерей зрения). Зачастую, проникающие ранения глаза, это сочетанные травмы, с вовлечением различных глазных структур и внутренними кровоизлияниями. Подобные повреждения нуждаются в немедленной хирургической обработке, для восстановления анатомической целостности глазных тканей и предупреждения инфицирования. Прогноз всегда зависит от объема повреждения, а также скорости оказания необходимой помощи.
- Контузии. Развиваются при прямом либо непрямом воздействии на глаз при ударе, падении, сотрясении. Травмы сопровождаются кровоизлияниями, могут возникать переломы стенок глазницы. При лечении контузий, в большинстве случаев применяют консервативные методы, прогноз благоприятный при условии своевременной диагностики.
- Проникающие инородные тела. Подобные травмы, кроме механического воздействия на глазные структуры, оказывают и токсическое действие, если поражающий агент находится внутри глаза достаточно долго. Лечение заключается в максимально раннем удаление инородного тела, после чего должна быть восстановлена анатомическая целостность структур глаза. Прогноз неоднозначен и в каждом случае напрямую связан с особенностями травмы.
- Ожоги. Симптомы ожогов глаза весьма различны (боль, покраснение, слезотечение, светобоязнь, помутнение роговицы, повышение либо понижение давления внутри глаза), на прогноз во многом влияет вид поражающего агента (термический, химический, лучевой), а также тяжесть повреждения глазных тканей.
Профилактика травм глаза
Возможно, кому-то покажется неожиданным, но основное количество сложных повреждений глаз происходит вовсе не в тяжелых экстремальных условиях, а в процессе спортивных тренировок, на производстве либо в быту. При этом, соблюдение элементарных правил безопасности и применение там, где необходимо, приспособлений защиты (очков, масок) в 90% случаев могло бы травмирование глаз предотвратить.
Важно! Субъективные ощущения, возникающие вследствие повреждения глаз, не всегда могут отражать истинный объем поражения глазных структур. Поэтому, при любой, на первый взгляд, незначительной травме глаза нужно срочно показаться врачу.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника открыта семь дней в неделю и работает ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Симптомы повреждения слезных органов
Боевые ранения слезных органов: варианты, диагностика, лечение
При ранениях верхнего века, а также верхне-наружного края глазницы может повреждаться и слезная железа. Это повреждение не требует обычно особых хирургических вмешательств. Однако в отдельных случаях, если железа сильно повреждена и выпадает в рану, железу приходится удалять. После повреждения выводных протоков слезных желез иногда развивается кистовидная эктазия выше места закупорки (dacryops), требующая оперативного удаления. В случае образования свища слезной железы после ее ранения его нужно иссечь или коагулировать диатермическим током.
Разрывы слезных канальцев, как упоминалось, имеют место при ранениях и отрывах век во внутреннем углу глазной щели. Если своевременно не сшить концы разорванного канальца, они зарастают рубцом и в дальнейшем могут явиться причиной трудно устранимого нарушения слезоотведения и постоянного слезотечения, особенно после разрыва нижнего канальца. Сшивание разорванного слезного канальца (В. П. Страхов, П. Е. Тихомиров, Б. Л. Поляк и др.) производится следующим образом. Тонкий изогнутый зонд длиной 4,5 см (например, отрезок зонда Боумена №2) вводят через слезную точку в слезный каналец.
Конец зонда появляется в ране. Отыскав в ране вход в медиальный отрезок канальца, вводят в него конец зонда и проводят его в слезный мешок. После этого тщательно сшивается задняя стенка разорванного канальца одним швом из тонкого шелка, а другим таким же швом соединяются края разрыва в передней стенке канальца. Зонд, находящийся в канальце, обеспечивает правильное положение его концов в момент их сшивания. Не следует извлекать зонд до снятия швов (6 дней). Нами сконструирован для этой цели специальный зонд из нержавеющего металла. Внешнее плечо зонда имеет двойной изгиб, благодаря чему хорошо «обтекает» край века и удобно ложится на его кожную поверхность, где и фиксируется полоской липкого пластыря.
Такая форма предложенного нами зонда способствует удержанию его в канальце под повязкой. Горизонтальная часть зонда равна 17 мм, межреберная часть — 3 мм, вертикальная — 30 мм.
Если не удается обнаружить в ране вход в медиальный отрезок разорванного канальца, следует произвести промывание шприцем через верхний слезный каналец под давлением. При этом промывная жидкость может появиться в искомом отверстии (Г. Г. Канбай).
Ранения слезного мешка и слезно-носового канала почти никогда не бывают изолированными. Обычно они обнаруживаются при ранениях боковой стенки носа, внутренней стенки глазницы, лобного отростка верхней челюсти, гайморовой и решетчатой пазух. Ф. С. Бокштейн справедливо отмечает, что диагностика травматического дакриоцистита в первое время после ранения нелегка. В этом периоде раненые обычно не предъявляют субъективных жалоб на слезотечение, а объективное исследование путем надавливания на область слезного мешка при наличии раны в этой области или поблизости от нее не всегда возможно. По наблюдениям А. Г. Кроля, признаки дакриоцистита обнаруживаются не сразу после ранения, а в среднем через 2—3 месяца.
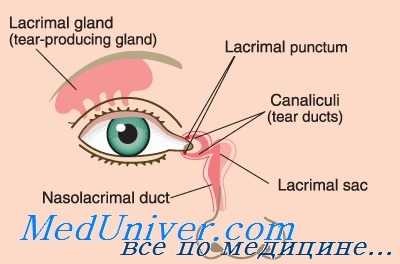
В результате ранения слезно-носовой трубки обычно развиваются стриктуры в слезно-носовом канале и гнойный дакриоцистит, причем слезный мешок может быть сильно смещен и деформирован рубцами, растянут или, наоборот, сморщен.
В связи с этим при травматическом дакриоцистите особую диагностическую ценность имеет метод рентгенографии слезных путей (Б. Л. Поляк) после заполнения их иодолипо-лом или висмутовой кашицей. Па передней и боковой рентгенограммах удается точно определить форму, величину и положение слезного мешка, наличие дивертикулов его стенки, отношение мешка к окружающим костям, удается выявить наличие внутреннего свища слезного мешка, а иногда также необычное расположение наружного свища. Все это помогает правильно выбрать оперативное вмешательство и успешно осуществить его (в госпитале фронтового или внутреннего района).
Целесообразно сделать дакриоцисториностомию с образованием широкого костного соустья. Если наложение швов на слизистые мешка и носа оказывается невозможным, следует закончить операцию без этих швов.
В тех случаях, когда слезный мешок очень сильно деформирован и имеет ответвления (дивертикулы), вместо дакриоцисториностомии приходится делать каналикулориностомию: создают широкое отверстие в кости и иссекают слизистую носа, после чего слезный мешок полностью удаляют, а через соустье проводят тампон (Ф. С. Бокштейн), смазанный синтомициновой мазью (или резиновую дренажную трубку). Один конец тампона или трубки остается в ране вблизи от устья слезных канальцев, а второй выступает из ноздри. Тампон удаляют через 3—5 дней; резиновую трубку можно оставлять на 7—10 дней и ежедневно производить промывание через нижнюю слезную точку. При хорошей функции слезных канальцев эта операция может восстановить слезоотведение.
В последнее время П. Е. Тихомиров рекомендует при дакриоцисториностомии, производимой по поводу травматического дакриоцистита, проводить через каналец капроновую нить с выведением ее в нос, что может предупредить заращение соустья между канальцем и носом.
По данным нашей клиники (И. А. Завьялов), для той же цели больше подходят пучки конского волоса, легко проводимые через верхний и нижний канальцы с помощью полого зонда Вебера или, лучше, с помощью иглы ПС, предложенной В. П. Пивоваровым. Концы нитей, выведенные из ноздри, связываются с концами, выступающими из верхней слезной точки. Концы нитей, выступающие из нижней слезной точки, фиксируются пластырем на лбу. Это предупреждает выворот слезных точек. Все нити удаляются не ранее чем через 15—20 дней (время, достаточное для стойкой эпителиза-ции соустья между канальцами и носовым ходом).
Экстирпация слезного мешка без образования соустья показана лишь в тех случаях, когда грубые рубцовые изменения во внутреннем углу глазной щели, в слезных канальцах или в полости носа исключают возможность восстановления слезоотведения с помощью дакриоцисториностомии. Техника экстирпации мешка в этих случаях также не легка. Чтобы облегчить обнаружение стенок смещенного и деформированного мешка и помочь полному их удалению, рекомендуется за несколько минут до операции ввести в полость мешка 1% водный раствор метилеиовой синьки или бриллиантовой зелени.
Однако одновременно с такой экстирпацией слезного мешка в части случаев удается восстановить слезоотведение с помощью предложенной нами операции (лакориностомия с последующим постоянным ношением слезного протеза — канюли, изготовляемой из легкой пластмассы и соединяющей слезное озеро со средним носовым ходом).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Контузии век, конъюнктивы, слезных органов: признаки, диагностика, лечение
Контузии век обычно возникают при ударах по ним тупыми предметами или при действии взрывной волны. В легких случаях наблюдаются различных размеров кровоизлияния под кожу и конъюнктиву, в более тяжелых — надрывы и сквозные разрывы век, а иногда — отрывы и размозжение их.
Кровоизлияния под кожу век и конъюнктиву следует различать по времени их появления. При прямых контузиях век они возникают тотчас после ушиба. Если же кровоизлияния под кожу век и конъюнктиву появляются спустя несколько часов или дней после ушиба, то это заставляет думать о повреждении более глубоких частей глазницы или черепа. Для переломов основания черепа характерны кровоизлияния под кожу век в форме «очков», появляющиеся через сутки и позже после повреждения. Наличие воздушной крепитации в области глазницы указывает на сопутствующее повреждение придаточных пазух носа.
Свежие кровоизлияния под конъюнктиву имеют вид резко ограниченных красных пятен различной величины. Наличие на участке кровоизлияния или по соседству с ним черно-коричневой окраски заставляет думать о подконъюнктивальном разрыве склеры.
При всяком ушибе век и конъюнктивы необходимо выяснить, не имеется ли одновременного повреждения глазного яблока или глазницы. С этой целью рекомендуется уже на этапах эвакуации войскового района проверить путем пальпации целость костных краев глазницы, очень осторожно раскрыть пальцами глазную щель, тщательно осмотреть глазное яблоко (нет ли признаков повреждения его), по возможности проверить пальпаторно состояние внутриглазного давления (нет ли гипотонии); выяснить, имеется ли понижение зрения.
При ушибе век одновременно с кровоизлиянием под кожу может иногда наблюдаться опущение века (птоз) вследствие паралича глазодвигательного нерва. Возможно, что в части случаев появление птоза связано с растяжением или разрывом леватора.
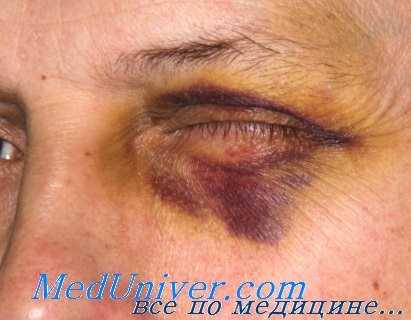
Пострадавшие с изолированными контузионными повреждениями век и конъюнктивы (кроме отрыва и разрыва век) при отсутствии понижения зрения не подлежат эвакуации за пределы войскового района. Если имеются видимое сопутствующее повреждение глазницы или глазного яблока, гипотония или резкое понижение зрения, то контуженный должен быть направлен в армейский специализированный госпиталь.
При наличии даже изолированного контузионного отрыва или разрыва века пострадавшие должны быть также эвакуированы в специализированный армейский госпиталь для оказания офталмохирургической помощи. В войсковом районе в таких случаях производится припудривание раны смесью стрептоцида и норсульфазола или порошком синтомицина, наложение асептической повязки, введение противостолбнячной сыворотки, внутримышечная инъекция пенициллина.
Неосложненные кровоизлияния под кожу век и конъюнктиву хорошо рассасываются и без лечения. С течением времени изменяется их цвет, они приобретают синевато-желтый оттенок. Такая окраска кожи и конъюнктивы может держаться иногда довольно долго. Для скорейшей ликвидации кровоизлияния можно применить вначале холод (1—2 дня), а затем — тепло (припарки, грелки).
Контузионные отрывы и разрывы век мало отличаются от таковых при огнестрельных ранениях и лечатся по тем же правилам. В тяжелых случаях после них могут остаться грубые рубцы, нарушающие положение и функцию век (выворот, заворот, колобома века, лагофталм, птоз).
Контузионные повреждения век часто сочетаются с повреждениями слезных органов. При этом, в зависимости от локализации контузии, может иметь место повреждение слезных канальцев, слезного мешка или слезной железы.
По своей клинической картине контузионные повреждения и ранения слезных органов сходны между собой и лечатся по общим с ними правилам. Контузии слезной железы иногда сопровождаются кровоизлияниями и разрывами ее ткани, в результате которых может наступить атрофия железы.
При наличии повреждения слезных органов контуженный подлежит направлению к офталмологу. В войсковом районе открытая рана присыпается сульфаниламидами, накладывается асептическая повязка, вводится по общим правилам противостолбнячная сыворотка.
Дакриоаденит - симптомы и лечение
Что такое дакриоаденит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зубковой Екатерины Андреевны, офтальмолога со стажем в 12 лет.
Над статьей доктора Зубковой Екатерины Андреевны работали литературный редактор Вера Васина , научный редактор Сергей Цыганок и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Дакриоаденит ("dakryon" — слеза + "aden" — железа + "itis" — суффикс, указывающий на воспалительный процесс) — это воспаление слёзной железы. Для острой формы характерна резкая боль при пальпации, покраснение и отёк верхнего века, повышенная температура и общее недомогание.
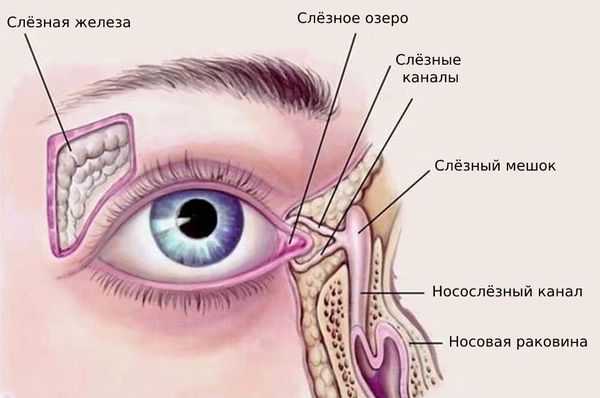
Слёзный аппарат человека состоит из слёзной железы с выводными протоками и слёзоотводящих путей. Слёзная железа располагается в области верхней части глазницы, в слёзной ямке лобной кости. В железе вырабатывается слёзная жидкость, которая омывает видимую часть глазного яблока и предохраняет её от высыхания. После этого слеза направляется в слёзное озеро во внутреннем углу глаза. Затем по слёзным канальцам слёзы отводятся в слёзный мешок, который открывается в носослёзный канал, то есть в нос, а именно в нижнюю носовую раковину [4] .
Заболевания слёзной железы — нечастое явление, ими страдает 0,56 % населения.
Среди заболеваний слёзной железы выделяют:
- дакриоадениты — 23 %;
- опухоли — 67 %;
- поражения неизвестной причины — 10 % [3][9] .
Чаще всего дакриоадениты носят изолированный характер, не требуют лечения и проходят самостоятельно, но иногда могут прогрессировать до нагноения и даже до атрофии слёзной железы [1] .
Причины дакриоаденита
Выделяют две формы дакриоаденита: острую и хроническую [5] . Зачастую острый дакриоаденит — это осложнение общих инфекций, вызванных:
- бактериями — стафилококками, стрептококками, пневмококками;
- вирусами — гриппа, эпидемического паротита, цитомегаловируса, вируса Эпштейна — Барр;
- грибами — кандида и др.;
- простейшими — микроклещами и в редких случаях глистами, например нематодой рода Dirofilaria [15] .
Таким образом, острый дакриоденит возникает как осложнение заболеваний: гриппа, ангины, скарлатины, пневмонии, цитомегаловирусной инфекции, кишечных инфекций. Наиболее часто дакриоденит развивается при паротите (свинке). Именно при паротите острый дакриоаденит носит двусторонний характер и сопровождается одновременным воспалением околоушной и подчелюстной слюнных желёз. Это связано с общим строением тканей слёзных и слюнных желёз [2] .
Хронический дакриоаденит возникает на фоне активных форм хронических инфекций: туберкулёза, сифилиса, бруцеллёза, болезней крови (хронических лимфолейкозов). Также к развитию хронического дакриоаденита приводят системные заболевания: синдром Шегрена, саркоидоз, болезнь Микулича, гранулематоз Вегенера, реактивный артрит, псевдотуморозное поражение слёзной железы [5] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы дакриоаденита
Острый дакриоаденит. Для острой формы характерно резкое начало — пациент жалуется на боль при пальпации, покраснение и отёк наружного отдела верхнего века. Вследствие отёка наружный край верхнего века опущен, глазная щель приобретает S-образную форму или полностью закрыта. Отёк может распространиться на височную область и всю половину лица, приводя к полному закрытию глазной щели.
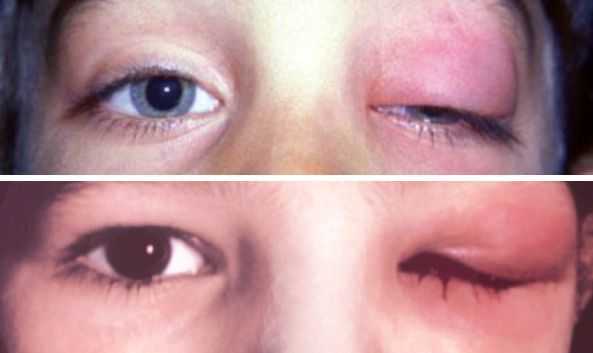
При остром дакриоадените предушные лимфатические узлы увеличиваются и становятся болезненными. Глазное яблоко отклоняется кнутри и книзу, появляется небольшое выпячивание глазного яблока из орбиты и двоение в глазах. Нарушается движение глаза кверху и кнаружи. При оттягивании верхнего века видны покраснение и отёк конъюнктивы [6] .
У детей с ослабленным иммунитетом при тяжёлом течении возможно развитие абсцесса или флегмоны железы, которая может распространиться на пространство за глазом.
Также наблюдается ухудшение общего состояния: повышается температура тела, появляется головная боль и слабость, нарушается сон и аппетит [2] . Острый дакриоаденит обычно длится 1-3 недели.
Хронический дакриоаденит. Признаки острого воспаления отсутствуют. Слёзная железа плотная, увеличенная и в редких случаях болезненна при пальпации. Цвет кожи верхнего века не меняется. За счёт увеличения слёзной железы глазная щель может быть сужена с наружной стороны. Движения глаза не нарушены. Симптомы развиваются постепенно, поэтому до обращения к врачу может пройти несколько месяцев. При определении функции слёзной железы выявляется снижение показателей слезопродукции, при гистологическом исследовании — наличие хронического воспаления вокруг протоков [5] .
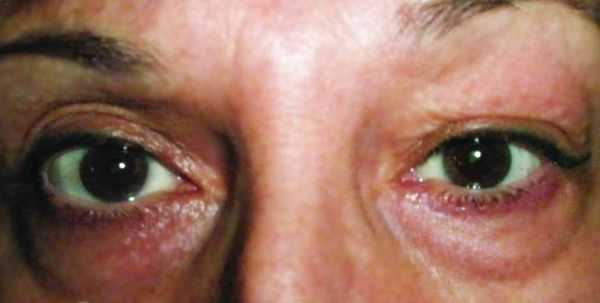
При туберкулёзном хроническом дакриоадените припухлость в области слёзной железы постепенно увеличивается, появляется болезненность при пальпации. Также присутствуют другие признаки туберкулёза: увеличение шейных лимфоузлов и рентгеноскопические изменения в лёгких [12] .
Дакриоаденит при сифилисе. Дакриоаденит может возникать как при первичном сифилисе и проявляться безболезненным увеличением и уплотнением железы, увеличением лимфоузлов, так и при третичном сифилисе — в этом случае в области слёзной железы возникает мягкая опухоль. Диагноз основывается на тщательном сборе анамнеза с выявлением симптомов сифилиса со стороны других органов [12] . Сифилис к хроническому воспалению слёзной железы приводит в очень редких случаях.
При болезни Микулича. Болезнь Микулича — это хронический лимфоматоз слёзных и слюнных желёз, вызванный системными заболеваниями лимфатического аппарата, такими как лейкемия и псевдолейкемия [2] . При заболевании происходит двустороннее увеличение слёзных и слюнных желез (чаще подчелюстных, реже околоушных и подъязычных). Слёзные железы увеличиваются до такой степени, что глаз смещается книзу и кнутри. Возможно выпячивание глаза вперёд. Глазные щели сужены нависающими веками, лимфоузлы увеличены. Пациенты жалуются на сухость во рту и в глазах — это связано со снижением функции желёз.
При саркоидозе. Саркоидоз — это системное заболевание из группы гранулематозов, причина которых до конца не выяснена. При саркоидозе образуется множество узелков в коже, лимфатической системе и на внутренних органах. Гранулемы однотипны и чётко отграничены от окружающей ткани. Поражение слёзной железы обычно протекает на фоне общих проявлений болезни, но может возникать и без вовлечения других органов и систем. Заболевание начинается незаметно и протекает длительно. Для него характерно увеличение слёзной железы, чаще равномерное, без чёткого выделения саркоидозного узла. Слёзная железа безболезненна при пальпации, её функция снижена. Постановка диагноза всегда вызывает затруднения.
Псевдотуморозный дакриоаденит. Является разновидностью орбитальных псевдоопухолей — группы заболеваний, к развитию которых приводит воспаление; название "псевдотумор" (tumor — опухоль) отражает их способность маскироваться под онкологический процесс. В последнее время псевдоопухоли относят к аутоиммунным заболеваниям, хотя причина их возникновения неизвестна.
Клинически псевдотумор слёзной железы протекает подостро и характеризуется выраженным увеличением слёзной железы. При пальпации определяется плотное несмещаемое безболезненное образование с гладкой поверхностью. Пациенты жалуются на припухлость верхнего века и его небольшое опущение. Однако кожа в месте припухлости, как правило, не воспалена. При продолжительном течении воспаление распространяется на окружающие ткани. Завершается псевдотумор стадией плотного фиброза — разрастания соединительной ткани с появлением рубцов [12] .
Патогенез дакриоаденита
Воспаление протекает однотипно, несмотря на огромное количество провоцирующих его причин и возбудителей.
Патогенные микроорганизмы попадают в слёзную железу эндогенным путём, то есть с током крови. Слёзная железа, как и другие органы и ткани, при попадании чужеродного агента отвечает воспалительной реакцией.
Воспаление — это ответ организма на повреждение, при котором происходит переход белков плазмы и лейкоцитов крови из микроциркуляторных сосудов в очаг поражения. Именно эти клетки крови отвечают за иммунитет. Они массово скапливаются в очаге поражения, затем высвобождают и активируют биологически активные вещества, которые называются медиаторами. Под действием медиаторов увеличивается диаметр сосудов, что усиливает кровенаполнение ткани и обуславливает покраснение. Проницаемость сосудистой стенки повышается, увеличивается выход воды из сосудов, что приводит к воспалительному отёку (накоплению жидкости в тканях).
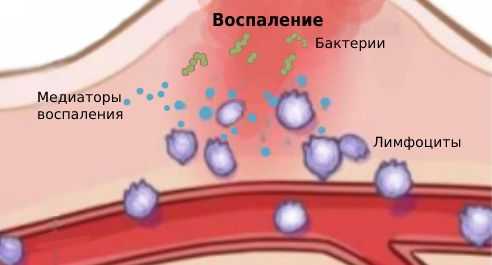
Патогенез хронического воспаления изучен не полностью, но к его развитию приводит повышенная чувствительность (сенсибилизация) организма к бактериальной флоре и продуктам её метаболизма [13] . Гипотез развития повышенной чувствительности много, но точная причина пока неизвестна.
Классификация и стадии развития дакриоаденита
Выделяют две формы дакриоаденита: острую и хроническую [5] .
Острый дакриоаденит чаще встречается у детей и лиц молодого возраста, часто односторонний, но возможно и двустороннее поражение. Как самостоятельное заболевание практически не возникает — как правило, это осложнение инфекций, вызванных бактериями, вирусами, грибами или простейшими [2] .
Хронический дакриоаденит встречается как у детей, так и у взрослых, но более распространён среди взрослых. Может быть следствием острого процесса, но зачастую возникает самостоятельно. Хронический процесс развивается на фоне активных форм хронических инфекций [5] .
Стадии развития дакриоаденита не выделяют. Характер поражения (односторонний или двусторонний) на лечение и прогноз не влияет.
Осложнения дакриоаденита
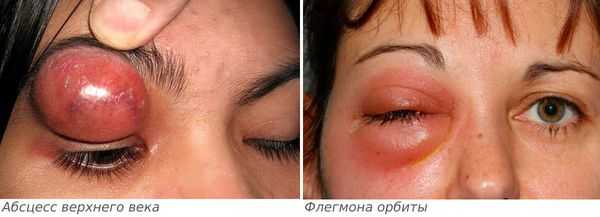
Если лечение не начато вовремя, то дакриоаденит может стать причиной инфекционных осложнений: флегмоны орбиты и абсцесса верхнего века [6] .
Абсцесс верхнего века характеризуется следующими симптомами:
- сильная боль распирающего характера;
- резко выраженное покраснение и отёк века;
- повышение температуры тела;
- глазная щель сомкнута, кожа напряжена;
- в связи с гнойным расплавлением подкожно-жировой клетчатки в области верхнего века появляется зона размягчения.
Зрительные функции при этом не снижаются. Лечение направлено на устранение воспалительного очага и предупреждение развития осложнений — распространения гнойно-воспалительного процесса в глубжележащие структуры орбиты, рубцовые изменения век, нарушение оттока лимфы, сепсис.
Флегмона орбиты — более опасное осложнение, проявляется следующими симптомами:
- острое начало;
- интенсивная боль в глазу;
- головная боль;
- лихорадка и озноб;
- возникновение зоны припухлости верхнего века по краю орбиты с покраснением в этой области;
- кожа горячая на ощупь;
- отёк становится настолько плотным, что невозможно раздвинуть веки;
- отёк конъюнктивы, которая иногда выпадает в виде валика и ущемляется между веками;
- неподвижность глазного яблока;
- двоение в глазах и сильное снижение зрения (пациент может ослепнуть);
Лечение начинают незамедлительно с целью устранить причину заболевания, снизить внутриорбитальное давление и тем самым предотвратить развитие слепоты [5] .
Диагностика дакриоаденита
Диагностика острого дакриоаденита. Основа диагностики острого дакриоаденита — сбор анамнеза и тщательный осмотр с выявлением клинических признаков [5] .
При сборе анамнеза врач задаст вопросы:
- как давно появились боль, покраснение и отёк;
- двоится ли в глазах;
- ухудшилось ли общее состояние;
- имеются ли какие-либо инфекционные и системные заболевания.
После опроса врач проведёт внешний осмотр век и пальпацию в проекции слёзной железы, определит подвижность глаз. Острота зрения определяется с помощью визометрии, иногда удаётся выявить её ухудшение и двоение в глазах. Эти симптомы могут быть вызваны отёком конъюнктивы.
Затем проводят тонометрию и биомикроскопию глаза. При биомикроскопии, или осмотре на щелевой лампе, врач под увеличением осматривает конъюнктиву и другие поверхностные структуры глаза и оценивает степень покраснения и отёка слизистой конъюнктивы.
Клиническая картина острой формы обычно ярко выражена, поэтому сложности при постановке диагноза не возникают.
Диагностика хронического дакриоаденита. При хронической форме бывает недостаточно осмотра и стандартных процедур, поэтому назначают дополнительные обследования:
- Ультразвуковое исследование глазных яблок (УЗИ) — пространственное исследование слёзной железы, при котором выявляется значительное увеличение её в размерах;
- Компьютерную томографию или магнитно-резонансную томографию орбиты (КТ или МРТ) — при подозрении на новообразование века или слёзной железы;
- бактериологические и иммунологические исследования;
- тесты Ширмера — для определения функциональных показателей слёзной железы;
- анализ на уровень С-реактивного белка и специфических антител;
- рентгенологическое исследование грудной клетки для оценки возможных изменений лёгочной ткани;
- пробы Манту и Пирке — положительные результаты свидетельствуют о возможной туберкулёзной природе заболевания, рекомендована консультация фтизиатра ;
- трепонемные серологические тесты — для выявления сифилиса;
- биопсия лёгочной ткани (при подозрении на саркоидоз лёгких), слёзной или слюнных желёз (при подозрении на болезнь Микулича) [5] .
Лечение дакриоаденита
При развитии острой формы дакриоаденита пациента госпитализируют, лечение чаще консервативное. При хронической форме тактика лечения зависит от основного заболевания.
Лечение острого дакриоаденита. Пациенту назначают антибиотики широкого спектра действия. Для достижения результатов одновременно применяют сульфаниламидные препараты — противомикробные средства, которые временно подавляют размножение бактерий.
Также в системную терапию входит приём нестероидных противовоспалительных средств (индометацина, вольтарена, диклофенака).
В течение 14-21 дней в полость конъюнктивы обязательно закапывают капли и закладывают мази:
- растворы глюкокортикостероидов (дексаметазон, бетаметазон) — оказывают противовоспалительное и противоаллергическое действие, закапывают 4-6 раз в сутки;
- растворы нестероидных противовоспалительных средств (индометацин, диклофенак натрия) — 3-4 раза в сутки;
- антисептики (пиклоксидин, мирамистин) — 3 раза в сутки;
- антибактериальные мази (эритромициновая, колбиоцин) — на ночь в конъюнктивальный мешок.
При возникновении абсцесса и его размягчении, связанном с наличием гноя, выпота и крови в полости гнойника, требуется хирургическое вмешательство.
Операцию проводят в несколько этапов:
- Вскрывают гнойник и выпускают гнойные массы.
- Тщательно промывают полость антисептическим раствором.
- После вскрытия абсцесса обязательно используют дренаж.
- В течение 3-7 дней рану промывают растворами антисептиков.
После полного очищения раневой полости от гнойных масс назначаются мази, которые улучшают процессы восстановления тканей (метилурациловая мазь 5-10 %).
Лечение хронического дакриоаденита. Основа лечения хронического дакриоаденита — коррекция основного заболевания. Соответственно, такое лечение проводится совместно с венерологом, фтизиатром или гематологом.
При лечении хронической формы дакриоаденита назначаются физиотерапевтические тепловые процедуры, например УВЧ-терапия, которая оказывает выраженное рассасывающее действие. При неэффективности лечения применяют рентгеновское облучение области поражённой слёзной железы. (Большинство методов физиотерапии рекомендованы и используются только на территории России и стран СНГ, в США и европейских странах не применяются и не имеют доказанного эффекта. — прим. ред. "ПроБолезни").
Также для лечения хронического специфического дакриодаденита применяется медикаментозная терапия, направленная на коррекцию основного заболевания. Например, если дакриоаденит вызван туберкулёзом, то лечение назначают совместно с фтизиатром, если сифилисом — с венерологом.
При саркоидозе применяют оперативное лечение. После хирургического вмешательства до достижения ремиссии назначают глюкокортикостероидные препараты.
При псевдотуморозном дакриоадените назначаются глюкокортикостероиды в высоких дозах. Схема лечения индивидуальна, но предпочтение отдаётся пульс-терапии — внутривенному введению больших доз глюкокротикоидов несколько дней подряд [14] . Однако к стероидной терапии может развиваться устойчивость. В последнее время считается, что удаление изменённой слёзной железы — безальтернативный метод лечения псевдотуморозного дакриоаденита [10] [11] .
Воспаление слёзной железы приводит к снижению рефлекторной слёзопродукции, поэтому проводят заместительную терапию препаратами "искусственной слезы" [8] .
Прогноз. Профилактика
Прогноз при остром дакриоадените, как правило, благоприятный. Заболевание длится 10-15 суток, его течение доброкачественное, однако может перейти в хроническую форму.
Прогноз хронического дакриоаденита зависит от течения основного заболевания [14] .
Профилактика дакриоаденита заключается в своевременном выявлении и лечении инфекционных болезней, а также соблюдении правил личной гигиены при уходе за глазами [7] .
Заболевания слезной железы, слезного мешка и слезных канальцев
Практически 6% всех заболеваний глаз приходится на болезни слезных органов. К приобретенным их патологиям принято относить нарушения секреции слезных желез, воспаления и опухоли. Состояниями, требующими неотложного вмешательства, считают острые воспалительные процессы слезопродуцирующих органов и слезоотводящих путей.
Дакриоаденит
Острый дакриоаденит представляет собой воспалительный процесс слезной железы. Он возникает, как осложнение общих инфекционных заболеваний (грипп, ангина, скарлатина, пневмония, эпидемический паротит, брюшной тиф и пр.).
Обычно острый дакриоаденит – состояние одностороннее, хотя встречаются и двусторонние поражения. Процесс начинается остро с возникновения отека и покраснения кожи верхнего века. Наружный угол его вследствие отека опускается, и глазная щель приобретает S-образную форму. Отек становится причиной смещения глазного яблока книзу и кнутри, а также ограничения его подвижности кверху и кнаружи. Из-за смещения глазного яблока может возникнуть диплопия. В области проекции пальпебральной зоны слезной железы видна гиперемированная, отечная конъюнктива, что выявляется при легком оттягивании верхнего века. При пальпации наружный отдел верхнего века резко болезнен. Возможно общее недомогание, повышение температуры, головная боль.
Лечение дакриоаденита проводится в стационаре. Назначают сухое тепло – УВЧ и облучение пораженной области ультрафиолетовыми лучами.
Проводят медикаментозную терапию противовоспалительными и антимикробными препаратами: растворами глюкокортикостероидов (дексаметазон); растворами нестероидных противовоспалительных средств (диклофенака натрия, диклоф, индоколлир); растворами антисептиков, антибиотиков и сульфаниламинов (витабакт, мирамистин, сульфацил-натрия, левомицетин). На ночь закладывают антимикробные мази: тетрациклиновую, эритромициновую, хлорамфеникол.
В случае возникновения абсцесса, его вскрывают со стороны кожи века вдоль края над местом наибольшей флюктуации. После вскрытия, устанавливают дренажи с раствором хлорида натрия. Назначают промывания растворами антисептиков (диоксидина, фурацилина, перекиси водорода). В дальнейшем для лучшей регенерации смазывают очистившуюся рану метилурациловой мазью или левомиколем.
Каналикулит
Каналикулитом называют воспаление слезных канальцев. Заболевание возникает из-за воспалительных процессов в области век, конъюнктивы или слезного мешка. Возбудителями каналикулита становятся гноеродные бактерии, вирусы и патогенные грибы. Хронический каналикулит развивается в случае острого воспалительного процесса в слезных канальцах или на конъюнктиве при отсутствии антибактериальной терапии. Причиной заболевания, также могут быть поражения хламидиями при трахоме, туберкулез, сифилисе.
Больные при этом отмечают слезостояние и слезотечение. Слой эпидермиса в области канальцев отечен, гиперемирован, с болезненностью при пальпации. Слезные точки расширены, отечны и гиперемированы. При надавливании на них может появляться слизисто-гнойное либо крошкообразное (при грибковой инфекции) отделяемое.
Лечение каналикулита начинают с удаления содержимого слезных канальцев. Его проводят путем надавливания и последующего промывания конъюнктивальной полости антисептическими растворами (фурацилина, перманганата калия).
При бактериальной инфекции назначают растворы антибиотиков (фторхинолонов), сульфаниламидов, антисептиков, которые закапывают в конъюнктивальный мешок. На ночь за веко закладывают антибактериальные мази.
В случае каналикулита, вызванного патогенными грибами, назначают инстилляции амфотерицина, а также раствора нистатина. На ночь закладывают мази с противогрибковыми веществами (нистатин).
При вирусных каналикулитах назначают растворы антиметаболитов, а также препараты интерферона и интерфероногенов ( Офтальмоферон, Актипол). Применяют противовирусные препараты (мазь ацикловир, Зовиракс).
В тяжелых случаях прибегают к рассечению слезного канальца и удалению содержимое с обработкой раны в последующем спиртовым раствором йода.
При стенозе, слезоотводящие протоки промывают раствором коллализина.
Дакриоцистит
Дакриоцистититом называют воспаление слезного мешка. Заболевание может протекать как в острой, так и в хронической формах. К хроническим формам дакриоцистита относится простая и эктатический катаральная, эмпиема и флегмона слезного мешка, а также стенозирующий дакриоцистит. Вместе с тем, принято выделять дакриоцистит новорожденных, который может проявляться в простой, эктатически катаральной, гнойной и флегманозной формах.
Острый дакриоцистит, как правило, является обострением хронического дакриоцистита и проявляется гнойным воспалением стенок слезного мешка. В случае вовлечения в процесс воспаления окружающей клетчатки, возможно формирование флегмоны слезного мешка.
Возникновение дакриоцистита обусловлено стенозом носослезного канала, когда в слезном мешке происходит застой слезной жидкости. Это способствует размножению внутри патогенной (чаще стафилококковой и стрептококковой) флоры. Причиной нарушения оттока слезы становится воспаление слизистой носослезного канала, обычно переходящее со слизистой носа. У новорожденных заболевание возникает из-за атрезии (заращения) в носослезном протоке выходного отверстия.
При остром дакриоцистите пациенты отмечают слезотечение, отек, покраснение и острую болезненность внутреннего угла глаза. Осмотр и пальпация слезного мешка, а также прилегающих областей носа и щеки, выявляет отечность и покраснение тканей, их плотность и болезненность. При отеке век, наблюдается сужение глазной щели. В начале заболевания, из слезных точек возможно выделение гноя при надавливании на слезный мешок, канальцевая проба положительная. Нередки: повышение температуры тела, общая слабость и головная боль. Спустя несколько дней происходит размягчение инфильтрата, появляется флюктуация. Как правило, сформировавшийся абсцесс вскрывается самопроизвольно.
Дакриоцистит новорожденных проявляется выделением из слезных точек слизи и гноя, канальцевая проба положительная, а носовая - отрицательная. Промывание слезных путей выявляет непроходимость жидкости в полость носа. Возможно осложнение заболевания, развивающееся как флегмонозный острый дакриоцистит.
Лечение острого дакриоцистита необходимо проводить только в стационаре. В качестве противовоспалительной терапии назначают инъекции антибиотиков и НПВС. До момента флюктуации применяют УВЧ-терапию. Растворы антибиотиков фторхинолонов (ципролоксацин, офлоксацин и пр.), также назначают и конъюнктвально.
При флюктуации, флегмону вскрывают и ставят дренаж с раствором хлорида натрия. Некоторое время раневую поверхность промывают растворами антисептиков. Затем назначают препараты для активации регенерации тканей (метилурациловая мазь, левомеколь).
Дакриоцистит новорожденных начинают лечить толчкообразным массажем слезного мешка сверху вниз. После него, конъктивально закапывают растворы антисептиков. Если эффект отсутствует, выполняют пассивное промывание слезоотводящих путей растворами антисептиков или зондирование слезного канальца боуменовским зондом.
Лечение хронического дакриоцистита – хирургическое, для чего выполняют дакриоцисториностомию (создают новый путь оттока слезы). В послеоперационном периоде системно и местно назначают антибиотики и НПВС.
Обратившись в Московскую Глазную Клинику, каждый пациент может быть уверен, что за результаты лечения будут ответственны одни из лучших российских специалистов. Уверенности в правильном выборе, безусловно, прибавит высокая репутация клиники и тысячи благодарных пациентов. Самое современное оборудование для диагностики и лечения заболеваний глаз и индивидуальный подход к проблемам каждого пациента – гарантия высоких результатов лечения в Московской Глазной Клинике. Мы проводим диагностику и лечение у детей старше 4 лет и взрослых.
Наши врачи, которые решат Ваши проблемы со зрением:
Главный врач клиники, офтальмолог высшей категории, офтальмохирург. Хирургическое лечение катаракты, глаукомы и других заболеваний глаз.
Рефракционный хирург, специалист по лазерной коррекции зрения (ЛАСИК, Фемто-ЛАСИК) при близорукости, дальнозоркости и астигматизме.
Уточнить стоимость той или иной процедуры, записаться на прием в "Московскую Глазную Клинику" Вы можете по телефону в Москве 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись ФОРМОЙ ОНЛАЙН ЗАПИСИ.
Читайте также:
- Рентгенограмма, КТ, МРТ при хондросаркоме
- Диагностика перенашивания плода. Пролонгированная беременность. Амниоскопия при переношенной беременности.
- Перелом суставной ямки лопатки. Диагностика и лечение
- Лечение проявлений интоксикации от укуса змеи - змеиный антитоксин
- Клиника ГЛПС. Поражение печени при геморрагической лихорадке с почечным синдромом
