Склерозирующий рак протоков потовых желез.
Добавил пользователь Cypher Обновлено: 20.01.2026
Цилиарная киста. Гидрокистома. Папиллярная эккринная аденома. Сирингома.
Цилиарная киста - редкая опухоль развивается, главным образом, в коже нижних конечностей у молодых женщин. Специфических клинических особенностей не имеет. Причина развития неизвестна.
Гистологически обнаруживается простая киста, расположенная в глубине дермы или в подкожной жировой клетчатке, без придатков кожи, гладких и поперечнополосатых мышц и других элементов. Может быть унилокулярной или мультилокулярной. Стенка кисты выстлана однорядным реснитчатым эпителием. Клетки кубические или цилиндрические, большинство из них имеют хорошо различимые реснички. На отдельных участках в просвет кисты выступают сосочки с фиброваскулярной стремой.
Гидрокистома (эккринная цистаденома)
Гидрокистома (син.: эккринная цистаденома) — редкая доброкачественная опухоль эккринной потовой железы. Чаще возникает у женщин, подвергающихся воздействию тепла (повара и др.). Опухоль обычно множественная, синеватого цвета. Чаще локализуется вок руг век и в области щек. Элемент состоит из маленького полупрозрачного кистозного узелка диаметром 1-3 мм, который часто имеет синеватый оттенок. У некоторых больных с множественными кистами их число увеличивается при теплой погоде и уменьшается зимой.
Гистологически гидрокистома подобна сирингоме, относится к интрадермальным кистам (покрыта одним или двумя рядами кубических или уплощенных клеток). На серийных срезах можно наблюдать ее связь с расширенными протоками эккринных потовых желез. В отличие от апокриновой гидроцистомы, не содержит папилломатозных выростов в просвет кисты, а также миоэпителиальных клеток. Воспаление в строме более выражено, чем фиброз.
Лечение гидрокистомы: хирургическое удаление или электрокоагуляция.
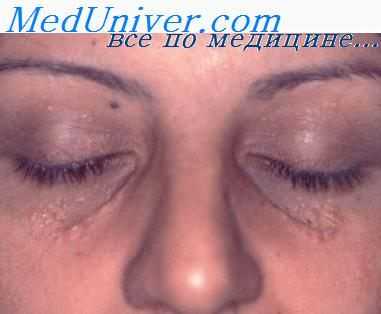
Папиллярная эккринная аденома
Папиллярная эккринная аденома - редкая солитарная опухоль эккринных протоков и железистых структур. Является эккринным эквивалентом тубулярной апокриновой аденомы. Представлена дермальными узелками диаметром от 5 до 20 мм. Встречается на руках и ногах, обычно у чернокожих людей.
Папиллярная эккринная аденома хорошо ограничена, состоит из тесно расположенных протоковых и железистых структур. Последние выстланы одним или несколькими слоями кубических эпителиальных клеток, местами образуются эпителиальные сосочки. Железистые просветы содержат аморфные эозинофильные массы. Могут обнаруживаться мелкие роговые кисты.
Сирингома
Сирингома (син. гидраденома) — доброкачественная опухоль внутриэпидермального отдела протока эккринной потовой железы.
Сирингома встречается, главным образом, у женшин в пубертатном периоде или позже. Могут быть семейные случаи. Сирингомы описаны у 39% больных болезнью Дауна. Обычно опухоли множественные (возможно большое количество), но могут быть и солитарными.
Гистологически сирингома в дерме обнаруживаются множественные мелкие кистозные образования, стенки которых выстланы двурядным эпителием; клетки, обращенные в просвет кисты, напоминают клетки выводных протоков потовых желез. Кроме того, встречаются тяжи из мелких темных клеток, часть из которых связана с кистами, образуя «хвостики».
Выделяют две клинические формы сирингомы. При периорбитальной форме сирингомы (чаще встречающейся у женщин пожилого возраста) множественные, плотные, светлые папулы диаметром от 1 до 5 мм располагаются преимущественно на нижних веках. Дифференциальный диагноз проводится с трихоэпителиомой и милиа. В отличие от трихоэпителиом лица, сирингома имеет меньший размер, менее поверхностная, более плоская и располагается чаше на щеках и веках, а не в носогубной области. Очаги на веках иногда ошибочно принимают за ксантелазму, однако характерное для последней оранжевое окрашивание при сирингоме отсутствует. Лечение — хирургическое удаление или лазеротерапия.
Диссеминировонная форма сирингомы, чаще встречающется у лиц женского пола в возрасте от 10 до 30 лет. Узелки располагаются в местах, богатых эккринными потовыми железами, главным образом, в области век, передней поверхности шеи, верхней части груди, пупка, пальцев; иногда у женщин поражается вульва, у мужчин половой член. Клинически характеризуется множестенными, плотными, симметричными округлыми узелками диаметром от 1 до 5 мм, цвета нормальной кожи или желто-коричневыми. Иногда они слегка возвышаются над уровнем кожи или лишь пальпируются в ней, практически не выступая. Дифференциальный диагноз проводится со вторичным сифилисом, пигментной крапивницей, эруптивной гистиоцитомой, саркоидом, сосочковой сирин гоцистаденмой, аденомой сальных желез Принта, множественными ксантомами. Высыпания на туловише также следует отличать от диссеминированной кольцевидной гранулемы. Лечение: электрокоагуляция.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Сирингома
Сирингома – одна из форм поражения потовых желез, имеющая доброкачественную опухолевую природу, некоторыми исследователями рассматривается как порок развития (вариант гамартомы). Симптомами этого дерматологического состояния являются небольшие узелки светлого или желтого оттенка на коже лица, нижнего века, груди, изредка в области гениталий. Диагностика сирингомы производится на основании результатов дерматологического осмотра пациента, биопсии и последующего изучения тканей узелков в очагах поражения. Сирингомы обычно имеют доброкачественное медленное течение, поэтому лечения не требуют – исключением является их удаление по эстетическим причинам. Для этого используют методы современной аппаратной косметологии (лазерное удаление, криодеструкция, диатермокоагуляция), в редких случаях – хирургические методики.
Общие сведения
Сирингома (эруптивная гидраденома, множественная сирингоаденома) – порок развития эккриновых потовых желез, который характеризуется доброкачественной гиперплазией эпителия выводных протоков с формированием кистозных образований и узелков. Данное состояние известно достаточно давно, однако долгое время по поводу механизмов его возникновения в научной среде бушевали споры – предполагалась роль врожденных пороков, канцерогенных факторов и других обстоятельств. В настоящее время наиболее распространенной точкой зрения является гипотеза о полиэтиологичности сирингомы – считается, что эта доброкачественная опухоль потовых желез может развиваться под воздействием самых разнообразных факторов. Данная патология чаще поражает женщин (более 80% всех больных), в возрастном распределении преобладают подростки и пожилые лица, в среднем возрасте сирингома возникает относительно редко. Определить встречаемость заболевания достаточно проблематично, поскольку многие больные не обращаются к дерматологу из-за малой выраженности симптомов заболевания.
Причины сирингомы
Этиология сирингомы в настоящее время считается множественной – к этому состоянию могут привести как врожденные факторы (пороки развития эккриновых потовых желез), так и эндокринные расстройства или нарушения обмена веществ. Эккриновые потовые железы расположены практически по всей поверхности тела, в особенности на лице, при этом механизм их секреции не связан с разрушением клеток (как в случае апокриновых желез). Описано несколько случаев семейных форм данного дерматологического нарушения, что указывает на возможную генетическую и наследственную природу заболевания. Замечено, что патология намного чаще возникает у лиц с синдромом Дауна, синдромом Марфана, сахарным диабетом и ожирением, что подтверждает полиэтиологичность доброкачественного новообразования. Сирингома практически никогда не приводит к развитию злокачественной опухоли. Рак протоков эккриновых потовых желез (сирингокарцинома) возникает независимо от этого дерматологического состояния.
Патогенез развития сирингомы более изучен, нежели причины заболевания. При помощи морфологических и гистохимических исследований удалось выяснить, что аномалия затрагивает клетки эпителия выводных протоков эккриновых потовых желез. По тем или иным причинам дифференцировка эпителия внутриэпидермального участка этих желез снижается, в частности – угнетается контактное торможение деления, формируется плоский одноклеточный пласт. В результате происходит неконтролируемое деление эпителиальных клеток, что сначала приводит к закупорке выводного протока железы, а затем к формированию внутриэпидермальных кист, выстланных изнутри патологическим эпителием. Внешне это проявляется развитием сирингомы на различных участках кожи.
Симптомы сирингомы
Сирингома чаще поражает женщин, что дало повод некоторым исследователям предположить взаимосвязь этого состояния с женскими половыми гормонами. Обычно подобная патология возникает в период полового созревания или в постклимактерическом возрасте, что тоже косвенно указывает на эту связь (в эти периоды происходят значительные колебания гормонального фона). Основные зоны расположения узелков сирингомы – нижнее веко, лицо, грудь и кисти рук, распространение узелков чаще всего симметричное. В тех редких случаях, когда такое состояние развивается у мужчин, новообразования обычно обнаруживаются в паховой области или на туловище. Менее частыми локализациями сирингомы являются волосистая часть головы, ноги, ягодицы и спина. В дерматологии иногда разделяют сирингому нижнего века и эруптивную сирингому – любое новообразование кожи подобного типа, развившееся на других участках тела.
Начало заболевания характеризуется появлением незначительных выступов на поверхности кожи (в крайне редких случаях формируется одиночный бугорок). На первом этапе образования сирингомы других проявлений, как объективных (покраснения кожи, воспаления), так и субъективных (боль, зуд, жжение) не возникает. Развитие новообразования происходит на протяжении многих лет и даже десятилетий, постепенно на месте бугорка неизмененной кожи появляется узелок белого или светло-желтого цвета размером не более 4-5 миллиметров. Кожа на поверхности сирингомы истончается, становится блестящей и полупрозрачной. Как правило, такие новообразования располагаются тесными группами, но никогда не сливаются между собой.
При длительном течении сирингомы цвет неоплазии может медленно изменяться от светлого до розового или даже багрового – особенно часто это происходит при травматизации узелков. В тех случаях, когда опухоли образуются на волосистой части головы, вокруг них появляются очаги алопеции. За все время развития сирингомы никаких субъективных симптомов патологии не возникает, лишь в случае повреждения новообразования больные могут предъявлять жалобы на незначительный зуд. Прогрессирование состояния может проявляться в виде формирования новых узелков в непосредственной близости от зоны первичного поражения.
Диагностика сирингомы
Для диагностики сирингомы используют метод дерматологического осмотра, расспрос и изучение анамнеза больного, а также гистологическое исследование тканей патологических образований. При осмотре обнаруживают светлые или желтоватые множественные узелки, несколько выступающие над поверхностью кожи и не сливающиеся между собой. Как правило, неоплазии располагаются в области нижнего века, лица и шеи, на кистях рук, животе и груди. При расспросе и изучении анамнеза выявляется отсутствие субъективных симптомов, значительная длительность существования сирингомы (между возникновением первых проявлений и посещением дерматолога может проходить много лет), наличие подобных нарушений у родственников. Последнее обстоятельство может указывать на наследственную предрасположенность. Косвенным признаком сирингомы может служить наличие у больного других патологий – как генетических (синдромы Дауна, Марфана), так и приобретенных (сахарный диабет и другие эндокринные расстройства).
Намного больше диагностической информации о сирингоме дает биопсия накожных элементов с гистологическим изучением образца тканей. В процессе исследования выявляется истончение эпидермиса, наличие в его толще и поверхностных слоях дермы множества микроскопических кист, стенки которых образованы несколькими рядами клеток, морфологически сходными с эпителием протоков эккриновых потовых желез. Содержимое кист при сирингоме обычно однородное, в случае длительно развивающихся новообразований может быть представлено массами кератина и кальцифицированными элементами. Вокруг кист определяются клеточные тяжи из темных мелких клеток, формирующих основную часть опухоли. Гистохимическое изучение тканей сирингомы свидетельствует о повышенной активности некоторых ферментов (фосфорилазы, сукцинатдегидрогеназы). Эти энзимы характерны для клеток эккриновых потовых желез, что дополнительно указывает на механизм образования данных опухолей.
Лечение сирингомы
Учитывая длительное и доброкачественное течение сирингомы, а также практически нулевую вероятность ее перерождения в злокачественную опухоль кожи, большинство дерматологов считают, что терапия этого состояния не требуется. Более того, удаление таких новообразований у пожилых лиц несет в себе намного больше угрозы в связи с развитием рубцов и возможным присоединением вторичной инфекции. При наличии сирингомы на нижнем веке, лице или груди многие больные желают устранить такие узелки из эстетических соображений.
Для борьбы с новообразованиями широко используют методики современной аппаратной косметологии: лазерную абляцию тканей, криодеструкцию, электрокоагуляцию (диатермокоагуляцию). В большинстве случаев при правильном использовании перечисленные методы обеспечивают надежное удаление новообразования без заметных следов, но не предотвращают рецидив развития сирингомы. Иногда последствия такого лечения (рубцы, нарушения пигментации) могут быть более заметными, чем сами узелки, что следует учитывать при назначении вышеуказанных процедур.
Прогноз и профилактика сирингомы
Прогноз сирингомы благоприятный, опухоль не угрожает жизни и здоровью больного и не имеет никаких субъективных проявлений даже при расположении на столь чувствительной зоне, как кожа нижнего века. С учетом того, что новообразования очень часто поражают открытые участки тела (лицо, зона декольте, кисти) при оценке заболевания следует учитывать эстетический фактор. После удаления сирингомы тем или иным методом, помимо возможных последствий в виде рубцов и шрамов, сохраняется относительно высокий риск рецидива. Профилактика развития данного дерматологического состояния сводится к своевременной коррекции эндокринных и обменных расстройств, особенно при наличии генетической предрасположенности к сирингомам.
Опухоли потовых желез
Опухоли потовых желез – группа доброкачественных и злокачественных неоплазий, происходящих из клеток выводных протоков потовых желез. Обычно представляют собой узлы в форме полусферы. Для большинства новообразований характерны медленный рост и отсутствие склонности к изъязвлению (за исключением злокачественных поражений). Некоторые опухоли потовых желез могут рецидивировать при недостаточно радикальном удалении. Диагноз выставляют на основании истории болезни, жалоб, результатов внешнего осмотра и данных гистологического исследования. Лечение – хирургическое удаление, диатермокоагуляция, лазерное испарение, криодеструкция.
Опухоли потовых желез – группа новообразований, происходящих из выводных протоков апокриновых и эккриновых потовых желез. В большинстве случаев имеют доброкачественное течение, могут существенно различаться по своему строению. В список доброкачественных опухолей потовых желез входят эккринная спираденома, эккринная порома, сосочковая гидраденома, сирингоаденома, сирингома и некоторые другие заболевания. Злокачественные новообразования представлены сирингокарциномой (аденокистозным раком потовых желез). Преимущественная локализация неоплазии и средний возраст больных определяются типом новообразования. Лечение осуществляют специалисты в сфере дерматологии и онкологии.
Доброкачественные опухоли потовых желез
Сирингома (гидраденома) – апокринная опухоль потовых желез. Обычно сирингома образуется в подростковом или пожилом возрасте. Женщины страдают чаще мужчин. Причины развития неизвестны, однако установлено, что сирингомы чаще встречаются у больных с сахарным диабетом, синдромом Дауна, синдромом Марфана и синдромом Элерса-Данлоса. Опухоли потовых желез множественные, плотные, безболезненные, розовые, желтые или синюшно-бордовые, округлые или овальные, диаметром не более 2-3 мм, редко – до 1 см.
Чаще всего локализуются в области лица или грудной клетки, реже – на руках, шее и в зоне живота. В отдельных случаях выявляется поражение наружных половых органов. Течение длительное. Диагноз выставляют с учетом объективного осмотра и данных гистологического исследования. Лечение опухоли потовых желез – диатермокоагуляция, криодеструкция или лазеротерапия. В отдельных случаях (при крупных сирингомах, расположенных на закрытых участках кожи) осуществляют хирургический кюретаж. Прогноз благоприятный.
Сирингоаденома – апокринная опухоль потовых желез. Диагностируется редко. Как правило, развивается в детском и юношеском возрасте, реже встречается у пожилых. Располагается преимущественно в зоне волосистой части головы, паховой области, зоне молочных желез и подмышечных областях. Представляет собой одиночный плотный узелок с неровной поверхностью серого или серо-желтого цвета. Опухоль потовых желез обычно безболезненная, некоторые пациенты жалуются на неинтенсивные боли или местный зуд. Возможно изъязвление, иногда сопровождающееся ускорением роста неоплазии. Лечение хирургическое. В отдельных случаях наблюдаются рецидивы. Прогноз благоприятный.
Эккринная спираденома – эккринная опухоль потовых желез. Выявляется редко. Обычно возникает у молодых пациентов, мужчины страдают чаще женщин. Может поражать любые области тела за исключением подошв, ладоней, голеностопных и бедренных суставов. В большинстве случаев располагается в зоне головы или туловища. Опухоль потовых желез представляет собой плотный округлый узел размером от 3 до 5 см. Может быть как одиночной, так и множественной. Возможны боли и неприятные ощущения при давлении, прикосновении или изменении температуры внешней среды. Для подтверждения диагноза проводят гистологическое исследование. Лечение – электроиссечение, удаление лазером, хирургическое иссечение. Иногда опухоль рецидивирует. Прогноз благоприятный.
Эккринная порома – эккринная опухоль потовых желез. Обычно возникает в пожилом возрасте, отмечается незначительное преобладание больных мужского пола. Иногда развивается на фоне хронического лучевого дерматита. Как правило, опухоль потовых желез располагается в области конечностей. Чаще одиночная. Представляет собой гладкий блестящий розовый, красный или коричневый узелок размером до 2 см. На поверхности узелка выявляются телеангиэктазии. Возможны гиперкератоз или шелушение. Течение продолжительное. Диагноз выставляют с учетом данных гистологического исследования. Лечение – лазерное испарение, электроиссечение, оперативное удаление. Прогноз благоприятный.
Сосочковая гидраденома – апокринная опухоль потовых желез. Обычно развивается у пациентов старше 40 лет. Женщины страдают чаще мужчин. Сосочковая гидраденома является самым редким апокринным новообразованием потовых желез. Располагается в перианальной области, зоне промежности и больших половых губ. Представляет собой округлое мягкое или упруго-эластическое подвижное серовато-голубое образование размером от 0,5 до 5 и более см. Мелкие опухоли потовых желез протекают бессимптомно. Пациенты с крупными неоплазиями могут предъявлять жалобы на ощущение зуда или распирания. При повреждении узелка возможно инфицирование и гнойное расплавление опухоли. Окончательный диагноз выставляют после проведения гистологического исследования. Лечение хирургическое. Прогноз благоприятный.
Злокачественные опухоли потовых желез
Сирингокарцинома (аденокистозный рак потовых желез, гидрокарцинома) – злокачественная опухоль потовых желез. Встречается крайне редко. Отличается достаточно благоприятным течением с преимущественным медленным местнодеструирующим ростом. Метастазы обычно появляются спустя 3-5 лет после возникновения неоплазии. В литературе встречаются отдельные описания случаев быстрого роста и метастазирования. Происхождение окончательно не установлено. Одни исследователи предполагают, что опухоль потовых желез развивается из апокринных желез, другие – что из эккринных. Убедительные аргументы в пользу какого-либо варианта пока отсутствуют.
Как правило, страдают люди пожилого возраста. Опухоль потовых желез одинаково часто выявляется у мужчин и у женщин. Обычно поражает лицо, волосистую часть головы и верхние конечности. Реже обнаруживается в области груди, спины или живота. Представляет собой одиночный округлый розоватый узел или бляшку, возвышающиеся над поверхностью кожи. Границы опухоли потовых желез нечеткие. Размер неоплазии может колебаться от 1 до 8 см. Микроскопически состоит из криброзных, тубулярных и солидных структур с преобладанием тубулярного и криброзного компонентов.
Нередко патогномоничные гистологические признаки отсутствуют, по своему строению опухоль потовых желез может напоминать любую другую железистую неоплазию, в том числе – метастатическое поражение кожи при раке яичников, раке простаты, раке поджелудочной железы и других железистых органов. Из-за полиморфизма диагностика и дифференциальная диагностика данной опухоли потовых желез могут быть затруднительными. Постановка окончательного диагноза в ряде случаев возможна только после исключения первичных онкологических поражений других органов. Лечение хирургическое. На ранних стадиях прогноз относительно благоприятный. Отмечается склонность к рецидивированию. При возникновении метастазов возможен неблагоприятный исход.
Склерозирующий рак протоков потовых желез.
Склерозирующая карцинома протоков потовых желез (син.: сирингоматозная карцинома, микрокистозная придатковая карцинома) — новообразование низкой степени злокачественности, состоящее из сирингоматозных структур, инфильтрирующих дерму.
Склерозирующий рак протоков потовых желез развивается у взрослых на голове и шее, главным образом, на лице, но может встречаться и на туловище.
Клинически склерозирующий рак протоков потовых желез проявляется уплотненным солитарным узлом желтовато-розового цвета, с гладкой поверхностью и телеангиэктазиями; иногда на поверхности опухоли обнаруживают шелушение, трещины, участки атрофии; изъязвление наступает редко. Опухоль плохо отграничена от окружающих тканей и малоподвижна. Периневральная инвазия приводит к онемению, гиперестезии, анестезии или паресте-зиям в пределах опухоли. Рост медленный, существование длительное, в течение многих лет. Обычно новообразование располагается в средней части лица: в периоральной и периорби-тальной областях, а также на верхней или нижней губе, реже — на бровях, волосистой части головы, в подмышечных впадинах, на туловище, ягодицах, описано поражение языка с инвазией подъязычных мышц. При нерадикальном удалении рецидивирует.
Гистологически склерозирующий рак протоков потовых желез состоит из маленьких сирингоидных групп и тяжей кубических или полигональных клеток, протоковых структур и роговых кист в фиброзной, иногда резко склерозированной строме. Размеры кист и трубочек весьма вариабельны. Опухолевые клетки обычно мономорфные, более выраженный ядерный полиморфизм и многочисленные митозы наблюдаются лишь в плохо дифференцированных опухолях, в которых видны только отдельные фокусы сформированных тонких трубочек. Мононуклеарноклеточная инфильтрация стромы значительно выражена лишь по соседству с протоками и папиллярными формированиями, где в ее составе могут содержаться и плазматические клетки.
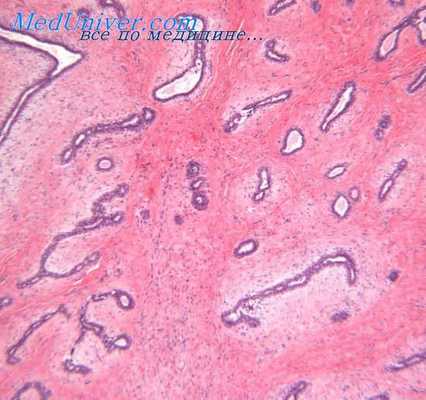
Склерозирующий рак протоков потовых желез прорастает в глубокие слои дермы и подкожную жировую клетчатку. Часто наблюдается периневральная инвазия. Может быть инвазия в стенки сосудов, нередко отмечается межмышечное, перихондральное или периостальное распространение; инвазия в кости отмечена в 13% случаев.
При гистохимическом исследовании в клетках всех гистологических структур склерозирующего рака протоков потовых желез: гнезд, тяжей, протоков и кератиновых кист находится ШИК-положительный материал. Иммуногистохимически в эпителиальных гнездах, тяжах, протоковых структурах обнаруживается раковоэмбриональный антиген, выявляющийся в озлокачествленном эккринном и апокринном эпителии, но не в кератиноцитах или сально-волосяных структурах, кератиновые микрокисты им окрашиваются негативно. Кальцийсвязывающий протеин S-100 иногда может обнаруживаться в эккринных клетка, но не в клетках апокринных структур; ферритин — в структурах протоков и микрокистах, но не в эпителиальных тяжах и гнездах. Эккринная дифференцировка структур протоков подтверждается их окрашиванием на CF-1. Наличие в тяжах и гнездах антител против плотных кератинов также свидетельствует об их дифференцировке в сторону эккринных потовых желез; в то же время кератиновые микрокисты интенсивно реагируют с HKN-5 — ангелами против плотных кератинов волоса.
Ультраструктурные исследования склерозирующего рака протоков потовых желез также подтверждают наличие при склерозирующей карциноме протоков потовых желез участков пилоидной и эккринной дифференцировки.
Диагноз склерозирующего рака протоков потовых желез устанавливается на основании данных клинической картины, результатов гистологического и иммуногистохимического исследований, при этом адекватна лишь глубокая биопсия.
Клеточная атипия склерозирующего рака протоков потовых желез, инфильтрирующий тип роста и периневральная инвазия отличают эту карциному от доброкачественной сирингомы, что подтверждается также высокой пролиферативной активностью опухолевых клеток. Так, например, при иммуногистохимическом исследовании отмечается повышенная экспрессия онкобелка PCNA (антиген ядер пролиферирующих клеток). В поверхностных слоях протоковые структуры могут быть очень хорошо дифференцированы, напоминают сирингому и десмопластическую трихоэпителиому, особенно когда видны роговые кисты, что может вызвать диагностические трудности при поверхностной биопсии. Дифференциальный диагноз следует проводить также с аденосквамоз-ной (железисто-плоскоклеточной) карциномой, которая характеризуется очагами выраженной плоскоклеточной дифференцировки опухолевых клеток в протоковых структурах и отличается более агрессивным течением, чем склерозирующая карцинома протоков потовых желез.
Лечение склерозирующего рака протоков потовых желез заключается в иссечении опухоли в широких пределах или операции по Мохсу.
Прогноз при склерозирующей карциноме протоков потовых желез обусловлен степенью инвазии и высокой частотой рецидивирования. О случаях смерти не сообщалось.
Смешанная опухоль кожи. Эккринная порома.
Смешанная опухоль кожи (син.: хондроидная сирингома, хондроидная гидраденома) — редкая опухоль из эккринных и апокринных потовых желез. Была выявлена в 102 из 750 тыс. биопсий кожи. Название опухоли (смешанная опухоль) объясняется равным соотношением стромальных и эпителиальных элементов. Чаще встречается у мужчин и распола-гаектся на любых участках тела, в первую очередь, на голове и шее.
Клинически смешаная опухоль кожи представляет собой солитарный, хорошо отграниченный, подвижный, безболезненный узел с гладкой поверхностью, диаметром около 0,5 см, однако иногда диаметр опухоли достигает 5-10 см. Рост опухоли медленный. Изредка встречаются злокачественные хондрощщые сирингомы.
Гистологически смешаная опухоль кожи хорошо отграничена, имеет обильную гиалиново-муцинозную строму, в которой расположены как протоковые, так и эпителиальные структуры, напоминающие эккринные или апокринные потовые железы. Ядерная атипия или явная митотическая активность при доброкачественной хондроидной сирингоме отсутствуют.
Различают два гистологических типа эпителиального компонента смешаной опухоли кожи: тубулярный и кистозный. Опухоли тубулярного типа состоят из многочисленных узких тяжей с разветвлениями, лежащих в гиалиново-муцинозной строме. Тубулярные структуры образованы двумя слоями эпителиальных клеток: один из них обращен в просвет и представлен клетками кубоидальной формы, другой расположен по периферии, клетки этого слоя уплощены. Просветы тубулярных структур в большинстве случаев содержат аморфный эозинофильный ШИК-положительный диастазорезистентный материал. Кистозный тип опухоли состоит большей частью из мелких кистозных полостей, а также мелких групп и тяжей эпителиальных клеток. Просвет кист покрыт только одним слоем уплощенных эпителиальных клеток, от которых в строму отходят пролифераты в виде «хвостиков».
Строма смешаной опухоли кожи базофильная, содержит мукоидные субстанции. Находящиеся в ней фибробласты и отдельные эпителиальные клетки окружены светлым ореолом, в связи с чем напоминают клетки хряща. При окраске толуидиновым синим обнаруживается метахромазия, не снимающаяся гиалуронидазой, что свидетельствует о наличии в опухоли хондроатинсульфатов.
Дифференциальный диагноз с кистозной базалиомой и атеромой проводится на основании наличия в хондрощшой сирингоме аденоидных и эпителиальных тяжей, а также хондроидных клеток в муцинозной строме. Смешанная природа доброкачественной хондрощшой сирингомы затрудняет отличие от злокачественного варианта этой опухоли.
Лечение смешаная опухоль кожи заключается в хирургическом удалении опухоли.
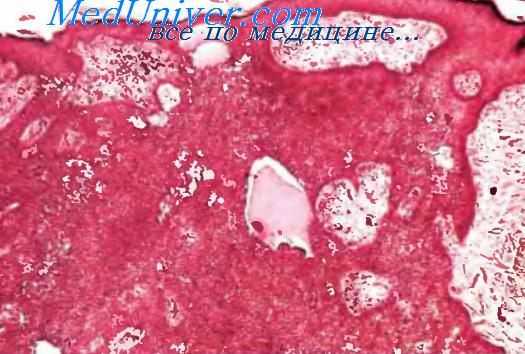
Гистологическое строение эккринной поромы: а — акантотические разрастания эпителия (окраска гематоксилином и эозином;
Эккринная порома
Эккринная порома — доброкачественная опухоль эккринной потовой железы. Термин происходит от слова «пора» — конечный внутриэпидермальный отдел выводного протока эккринной потовой железы. Впервые опухоль описал Н. Pincus с соавт. в 1956 г.
Эккринная порома возникает у лиц обоего пола в возрасте 40-50 лет. Проявляется солитарной (редко множественной) опухолью мягкой или плотно-эластической консистенции, бледно-розового или темно-коричневого цвета, с гладкой или гиперкератотической поверхностью. Диаметр варьирует от 1 до 2 см. При пальпации ощущается болезненность, а при травматизации опухоли обувью или одеждой возможны кровоточивость или изъязвление.
Эккринная порома имеет характерную локализацию: подошвы, ладони, внутренняя поверхность пальцев кистей, туловище. Встречается злокачественный вариант эккринной поромы, или порокарцинома, при котором в можны внутрикожные метастазы.
На разрезе опухолевый узел эккриновой поромы четко ограничен от эпидермиса, бледно-розового или темно-коричневого цвета, однородного строения.
Микроскопически эккринная порома характеризуется акантотическими разрастаниями эпителия, напоминая себорейный кератоз. Опухолевые клетки по размерам несколько меньше клеток шиповатого слоя, с интенсивно окрашенными ядрами и плохо различимыми межклеточными мостиками, содержат гликоген. В отличие от себорейного кератоза, меланин и внутридермальные роговые кисты отсутствуют, но могут встречаться небольшие очажки ороговения. Граница между эпидермисом и опухолевыми тяжами достаточно четкая, хотя в отдельных участках ее различить сложно. Эпидермис может быть не изменен, иногда наблюдается гипер- и параке-ратоз, псориазоподобная гиперплазия. Проли-ферирующие эпителиальные тяжи, сливаясь между собой, образуют солидные поля клеток, между которыми в виде островков остаются участки рыхлой соединительной ткани с наличием мелких сосудов. Среди клеточных масс могут обнаруживаться кистозные полости без выстилки, ограниченные клетками, составляющими опухоль, и заполненные бесструктурными эозинофильными массами и слущенным эпителием. Глубоко проникая в дерму, акантотические разрастания могут формировать отдельно лежащие внутридермальные островки клеток. Встречаются щелевидные протоковые структуры.
Иногда эккриновая порома проявляется только внутриэпидермальным поражением. Внутриэпидермальная эккринная порома ранее описывалась как hydroacantoma simplex. Клинически это бородавчатая бляшка или кольцо с гиперкератотической коричневатой поверхностью. Изъязвление и возвышение элемента над уровнем кожи может свидетельствовать об инвазивном росте. Поражаются конечности, реже — туловище и голова.
Патогистологически эккриновая порома проявляется «феноменом Borst—Jadassohn». Микроскопически новообразование представлено не связанными между собой очаговыми скоплениями светлых округлых клеток в эпидермисе, меньших по размеру, чем окружающие их кератинопиты. Клетки богаты гликогеном и гликолитическими ферментами.
Дифференциальный диагноз эккриновой поромы проводится, в основном, с себорейным кератозом и базалиомой, их клетки дают отрицательное окрашивание с антителами к эпителиальному мембранному антигену.
Лечение эккриновой поромы — хирургическое удаление в пределах здоровых тканей.
Читайте также:
- Генетика болезни Альцгеймера. Особенности наследования
- Гормональные контрацептивы как причина маточного кровотечения. Гормональная терапия
- Проявления аллергической реакции в офтальмологии. Этапы аллергической реакции
- Консервативное лечение ушных шумов при отосклерозе
- Отрыв сухожилия глубокого сгибателя пальцев
