Слизистая оболочка барабанной полости. Слуховые косточки
Добавил пользователь Morpheus Обновлено: 29.01.2026
Ключевые слова: экссудативный средний отит, тимпаностомия, тимпанопластика, эреспал.
Pathogenetic therapy for inflammatory diseases of the middle ear
L.A. Toropova, T.V. Zhuikova, A.I. Nicolayeva, Yu.S. Maiorova
Key words: exudative otitis media, tympanostomy, tympanoplasty, erespal.
Одним из основных пусковых механизмов развития патологии среднего уха является дисфункция слуховой трубы, она же нередко ухудшает функциональный результат слухулучшающих операций [1, 3, 4].
Слизистая оболочка слуховой трубы и барабанной полости имеет сходную структурно-функциональную систему со слизистой оболочкой носа и носоглотки: покрыта псевдомногослойным эпителием, основу которого составляют мерцательные клетки с многочисленными ресничками, и бокаловидные, выделяющие мукоидный секрет [10].
Цилиарная активность присутствует в области круглого и овального окон, промонториальной стенки, в гипотимпануме и даже на внутренней стороне барабанной перепонки [7]. Поэтому основным механизмом эвакуа ции содержимого из барабанной полости как в норме, так и при патологии, обеспечивающим полноценную аэрацию полостей среднего уха, является мукоцилиарный клиренс.
Воспаление слизистой оболочки среднего уха при хроническом отите сопровождается увеличением количества бокаловидных клеток, гиперсекрецией, параличом цилиарной активности, активизацией специфических и неспецифических факторов защиты [9]. Адекватное лечение среднего отита, консервативное и хирургическое, обеспечивает восстановление функциональной активности слизистой оболочки, дренирования и аэрации полостей среднего уха.
В настоящее время тимпаностомия является одним из самых распространенных и технически простых способов восстановления аэрации барабанной полости при лечении экссудативного среднего отита [3, 5, 11, 14].
Современные подходы к лечению хронического гнойного среднего отита рассматривают консервативное лечение как предоперационную подготовку, целью которой является купирование воспалительного процесса в среднем ухе с последующим обязательным хирургическим вмешательством. Операция проводится с целью санации, при благоприятных условиях выполняется слухулучшающий этап (тимпанопластика) [6, 7].
Слухулучшающие операции чаще всего проводятся на клинически "сухом" ухе. Однако при, казалось бы, сухой перфорации, возникающей в результате длительного вялотекущего воспаления слизистой оболочки (мукозита) среднего уха, могут сохраняться отек и утолщение слизистой оболочки барабанной полости и слуховой трубы, с выраженной пленкой слизи на ее поверхности. Подобная слизистая оболочка гистологически содержит множество секретирующих клеток. Часто это состояние сопровождается скоплением слизи в гипотимпануме, тогда слизистую оболочку называют "секретирующей слизистой оболочкой" [12].
Известно, что эффективность реконструктивных операций на среднем ухе находится в прямой зависимости от состояния слуховой трубы. Рациональная предоперационная подготовка и ведение послеоперационного периода, позволяющего сохранять результаты тимпанопластики, предусматривают использование методов патогенетической коррекции воспалительных изменений слизистой оболочки среднего уха [2, 13].
Для быстрого и полноценного восстановления функций слуховой трубы многие авторы используют глюкокортикоиды [6, 10]. Однако следует учитывать, что прием глюкокортикоидов может сопровождаться развитием побочных эффектов, в том числе угнетением мукоцилиарной активности мерцательного эпителия как слизистой оболочки носа, так и слизистой оболочки среднего уха [9].
Удачным препаратом для восстановления физиологического состояния слизистой оболочки среднего уха, на наш взгляд, является фенспирид (эреспал), который оказывает выраженное комплексное противовоспалительное действие: уменьшает отек и гиперсекрецию вязкой слизи, улучшает мукоцилиарный клиренс [8].
Эффективность фенспирида в отношении симптомов воспаления при хроническом среднем перфоративном отите в предоперационном периоде оценивалась и была доказана в ходе двойного слепого плацебо-контролируемого исследования B. Fraysse и соавт. [15].
Цель настоящей работы: проанализировать эффективность фенспирида в лечении детей с экссудативным средним отитом после тимпаностомии и больных хроническим гнойным средним отитом, перенесших слухулучшающую операцию на клинически "сухом" ухе, в пред- и послеоперационном периодах.
Методика исследования
Проведено обследование и лечение детей в возрасте от 1 года до 17 лет, перенесших тимпаностомию по поводу экссудативного среднего отита (90 мальчиков и 90 девочек). 47,1% составляли дети в возрасте от 3 до 7 лет, 41,6% - от 7 до 17 лет и 11,3% - от 1 года до 3 лет.
Обследование включало тимпанометрию на импедансометре Зодиак-901. Тимпанограмма типа С (смещенный влево пик максимального комплаенса, свидетельствующий об отрицательном давлении в барабанной полости), была у 26%, типа В (отрицательное давление порой не считывается - пологая кривая, отсутствие подвижности барабанной перепонки и наличие жидкости в барабанной полости) - у 74% детей. При аудиометрическом обследовании легкие кондуктивные изменения отмечены у 31% детей, кондуктивная тугоухость (за счет затруднения передачи звука) I степени - в 55% случаев. Смешанная форма тугоухости (затруднение передачи звука и его восприятия за счет поражения рецепторных клеток внутреннего уха) выявлена у 4% детей, все они имели тимпанограмму типа В.
Возрастно-половой и количественный состав основной группы (45 девочек и 45 мальчиков), получавшей фенспирид (2 мл сиропа на 1 кг массы тела) в послеоперационном периоде в течение 3 нед, и контрольной группы был одинаковым.
Под наблюдением находились 40 взрослых, I степень тугоухости (26-40 дБ) выявлена у 20 (50%) пациентов, II степень (41-55 дБ) - у 8 (20%), III степень (56-70 дБ) - у 4 (10%) и IV степень (71-90 дБ) - у 2 (5%) пациентов. У остальных 6 (15%) человек слух соответствовал норме (до 26 дБ). Больные были с различными дефектами барабанной перепонки и разной степенью изменений слизистой оболочки барабанной полости. У всех были сохранены собственные слуховые косточки.
По данным аудиометрии оценивали функциональный результат тимпанопластики у больных обеих групп с полным приживлением неотимпанальной мембраны. Для исследования сравнивали показатели аудиограмм до оперативного вмешательства и через 3 мес после операции.
Результаты исследования
Во время миринготомии у детей с экссудативным средним отитом из барабанной полости чаще удаляли густой экссудат (жидкий - в 17,5%, густой и вязкий - в 82,5% случаев, что свидетельствовало о поздней диагностике заболевания), после чего устанавливали дренажную трубку KURZ (Германия). У 4 детей во время операции удаляли не только густой и вязкий экссудат, но и грануляции с медиальной поверхности барабанной перепонки. Этим детям ранее лечение в условиях поликлиники проводилось с использованием эндоаурального электрофореза лидазы, что способствовало переходу экссудативной стадии в мукозно-гиперпластическую, характеризующуюся гиперплазией слизистой оболочки с последующей облитерацией барабанной полости.
При бактериологическом исследовании отделяемого из барабанной полости микрофлоры не выявлено. Длительность ношения дренажных трубок в среднем составила 4 мес (2 мес - 17,1%; 4 мес - 48,6%; 6 мес - 28,6%; свыше 6 мес - 5,7% оперированных).
В результате лечения хронического экссудативного среднего отита отмечено улучшение слуха у детей обеих групп. У пациентов, получавших фенспирид, среднее снижение порога слуха составило 16,3 дБ, у детей контрольной группы - 13,5 дБ, в том числе на высокие частоты соответственно 20,2 и 19,5 дБ (рис. 1).
Рис. 1. Состояние слуха у детей основной и контрольной групп до и после лечения.
У мальчиков обеих групп до лечения в большей степени был повышен порог восприятия высоких частот. После лечения слух улучшился (снизился порог восприятия) в основной группе на 18,1 дБ, в контрольной - на 14,0 дБ, в том числе на высокие частоты снижение порога восприятия составило 23,0 и 19,6 дБ соответственно.
У девочек контрольной группы смешанная тугоухость была выражена в большей степени, на высокие частоты пороги восприятия составляли 27 дБ, а у девочек основной группы - 22 дБ. После лечения порог восприятия высоких частот у них снизился в среднем на 18,8 дБ (в основной - на 13,8 дБ), однако средний прирост слуха в основной группе составил 10,9 дБ, а у девочек, не получавших фенспирид, - 7,0 дБ.
У больных, перенесших тимпанопластику, оценка состояния неотимпанальной мембраны, согласно технологии, проводилась на 21-е сутки после операции при удалении тампона. Отомикроскопически выявлено, что мембрана отечная, влажная, розовая, с наличием мелких сосудов у 18 больных из 20 в основной группе и у 14 из 20 в контрольной группе. У остальных больных неотимпанальная мембрана имела белесоватые, студнеобразные участки, чаще в передних квадрантах, с тенденцией к ретракции.
Полученные данные подтверждают целесообразность назначения фенспирида (эреспала) в до- и послеоперационном периоде у больных с клинически "сухим" ухом.
Критерием успешности операции в функциональном плане является величина костно-воздушного интервала. По представленным аудиограммам можно видеть улучшение слуха по всей тон-шкале.
Снижение порогов восприятия звуков на 10-15 дБ по всей тон-шкале, т.е. улучшение слуха после тимпанопластики достоверно отмечалось у больных с сохраненной цепью слуховых косточек (рис. 2, а).
Рис. 2. Состояние слуха у больных 0-II степенью (а) и III-IV степенью (б) тугоухости до и после тимпанопластики.
У больных III-IV степенью тугоухости с сохраненной цепью слуховых косточек слух после операции достовер но улучшился на 15-30 дБ, особенно улучшилось восприятие звуков 1-8 кГц (рис. 2, б).
Выводы
Результаты проведенного исследования показали, что более чем у 80% оперированных детей экссудат был густой и вязкий.
Применение в лечении детей с экссудативным средним отитом препарата фенспирид (эреспал) способствует большему (в 1,3 раза), чем у детей контрольной группы, снижению порогов слуха.
Длительность ношения дренажных трубок не ограничивается конкретными сроками и может составлять от 2-3 до 12 мес, что определяется результатами клинического исследования (улучшение слуха и восстановление функций слуховой трубы).
Следует осторожно относиться к проведению эндаурального электрофореза при закрытой барабанной полости, так как у 82,5% детей экссудат был густой и вязкий, а у детей, получавших физиолечение до операции, кроме густого экссудата были обнаружены грануляции в барабанной полости.
Результаты тимпанопластики свидетельствуют о лучшем состоянии неотимпанальной мембраны у лиц, получавших фенспирид в до- и послеоперационном периоде, что напрямую зависит от состояния слуховой трубы и мукоцилиарного клиренса среднего уха.
Улучшение слуха у больных обеих групп с полным приживлением неотимпанальной мембраны отмечалось в среднем на 10-15 дБ по всей тон-шкале.
Устройство человеческого уха
В органе слуха различают периферическую и центральную части, границей между которыми является мостомозжечковый угол, т.е. место, в котором преддверно-улитковый нерв входит в ствол мозга.
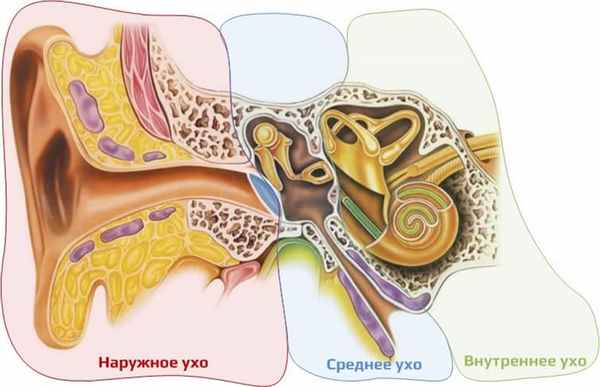
Периферическая часть органа слуха включает наружное, среднее и внутреннее ухо, а также слуховую часть преддверно-улиткового нерва (рис. 1).
Центральная часть представлена центральными слуховыми путями, а также подкорковыми и корковыми слуховыми центрами.
Наружное ухо (auris externa)
- ушной раковины;
- наружного слухового прохода.
Ушная раковина представляет собой моделированный эластический хрящ с рядом углублений и выпуклостей, покрытый кожей, за исключением ушной мочки, образованной кожной складкой. Кожа плотно прилегает к хрящу на передней поверхности и несколько более рыхло на задней. Ушная раковина расположена между височно-нижнечелюстным суставом спереди и сосцевидным отростком височной кости сзади. Ушная раковина снабжена мышечным аппаратом, состоящим из ряда малых мышц, сокращение которых у некоторых лиц способно вызывать движения раковины. Отдельные части ушной раковины и их названия представлены на рисунке 2.
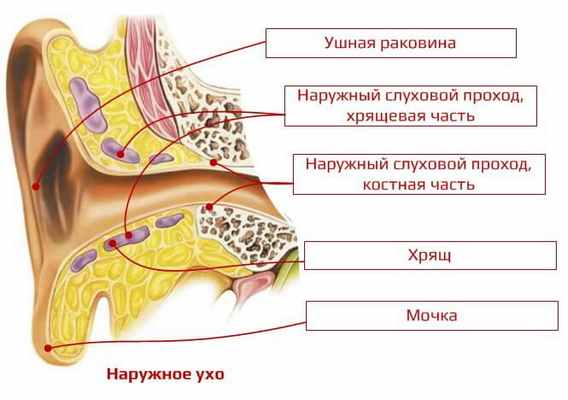
Наружный слуховой проход обычно имеет длину около 3 см. Различают наружную хрящевую и внутреннюю костную части, в месте их соединения образуется сужение - isthmus (это сужение в терминологии слухопротезистов называют поворотом наружного слухового прохода).
Хрящевой наружный проход имеет извилистую форму и соединяется с костной частью мощным соединительнотканным соединением. Хрящевая часть прохода выстлана кожей с многочисленными волосяными мешочками, сальными и потовыми железами; последние образуют ушную серу и поэтому называются серными железами. Сера, состоящая из сального вещества и пигмента, содержит также клетки ороговевающего эпителия. Хрящ прохода образует желоб, дополненный вверху волокнистой соединительной тканью. Поэтому наружный слуховой проход способен расширяться в хрящевой части при введении ушной воронки. Костная часть выстлана более тонкой кожей, лишенной волосков и желез, плотно прилегающей к стенкам прохода. Просвет прохода слепо заканчивается барабанной перепонкой. Наружный слуховой проход суживается в направлении барабанной перепонки, поэтому инородные тела чаще всего задерживаются на границе его хрящевой и костной частей. Как форма наружного слухового прохода, так и защитные элементы (волоски, сера) призваны предохранять барабанную перепонку от травм, изменений температуры, высыхания, потери эластичности и упругости.
Чувствительная иннервация наружного уха происходит от тройничного нерва (V черепной нерв), большого ушного, блуждающего (Х черепной нерв) и чувствительных волокон лицевого нерва (VII черепной нерв). Иннервацией с участием блуждающего нерва можно объяснить возникновение кашлевого рефлекса при касании к задней стенке наружного слухового прохода.
Функции наружного уха:
- защитная;
- усиление высокочастотных тонов;
- определение смещения источника звука в вертикальной плоскости;
- локализация источника звука.
Среднее ухо (auris media)
- барабанной перепонки;
- барабанной полости с цепочкой слуховых косточек (тимпанальный отдел);
- слуховой трубы (туботимпанальный отдел);
- сосцевидного отростка (мастоидальный отдел).
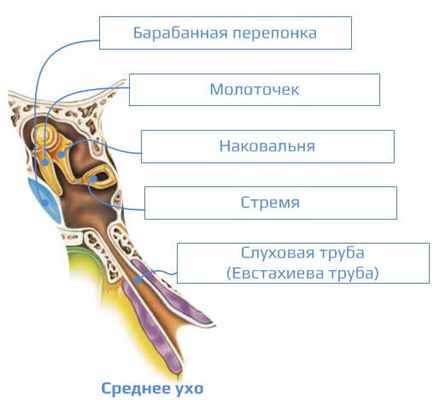
Барабанная перепонка имеет толщину 0,1 мм, овальную форму и размеры 9х11 мм. Она состоит из трех слоев: кожного, волокнистого и слизистого. Кожный слой является продолжением кожи наружного слухового прохода. Волокнистый слой состоит из пучков коллагеновых волокон, расположенных циркулярно и радиально. Радиальные волокна расположены вокруг центральной точки перепонки - пупка. Пучки радиальных волокон расходятся от пупка барабанной перепонки на ее периферию, напоминая спицы колеса. На периферии они переходят в волокнисто-хрящевое кольцо, фиксирующее оболочку к кости. Радиально расположенные пучки волокон плотно соединяются с рукояткой молоточка, переходя в ее надкостницу. Рукоятка молоточка образует выпячивание на перепонке, которое оканчивается в воронкообразном углублении - пупке барабанной перепонки. От контуров молоточка направляются вверх под почти прямым углом складки барабанной перепонки, отделяющие расслабленную часть перепонки, лишенную волокнистого слоя и прикрепленную непосредственно к барабанной выемке височной кости. Остальные 2/3 барабанной перепонки представляют собой плотную колеблющуюся поверхность, образующую натянутую часть барабанной перепонки, прикрепленную к волокнисто-хрящевому кольцу. Слизистый слой является продолжением слизистой оболочки среднего уха.
Линии, проведенные вдоль контуров рукоятки молоточка и перпендикулярно к ней, разделяют барабанную перепонку на квадранты: передневерхний, передненижний, задненижний и задневерхний.
Барабанная перепонка является боковой стенкой барабанной полости. Медиальная стенка образуется латеральной стенкой костного лабиринта с выпячиванием основного завитка улитки - промонториума. На медиальной стенке расположены два лабиринтных окна - овальное (окно преддверия) и круглое (окно улитки), закрытое эластической соединительнотканной оболочкой, т.н. вторичной мембраной.
Барабанная полость - это наполненная воздухом полость, расположенная между наружным и внутренним ухом, в которой различают:
- верхний отдел - надбарабанное пространство, или аттик (эпитимпанум);
- средний отдел (мезотимпанум);
- нижний отдел - подбарабанное пространство (гипотимпанум).
В барабанной полости расположены три слуховые косточки:
- молоточек, частично сращенный с барабанной перепонкой;
- наковальня, соединенная телом посредством сустава с головкой молоточка, а длинным отростком - с головкой стремени;
- стремя, закрывающее через посредство циркулярной связки овальное окно (окно преддверия).
Слуховые косточки представляют собой цепь, соединяющую барабанную перепонку с внутренним ухом (рис. 3).
В среднем ухе находится мышечный аппарат барабанной полости, предохраняющий внутреннее ухо от звуков чрезмерной интенсивности, причем мышцы сокращаются рефлекторно. Наименьшая интенсивность звука, вызывающая рефлекс стременной мышцы или мышцы натягивающей барабанную перепонку, составляет 92 дБ над порогом слуха, независимо от частоты. Мышца, натягивающая барабанную перепонку, находится в верхней части канала слуховой трубы, а ее сухожилие прикреплено к рукоятке молоточка. Стременная мышца расположена на задней стенке барабанной полости, ее сухожилие прикреплено к задней ножке стремени. Сокращение мышц барабанной полости ограничивает колебания слуховых косточек и напрягает барабанную перепонку; следствием этого является ослабление звука на 15-20 дБ.
Слуховая труба состоит из подвешенной к основанию черепа подвижной хрящевой (2/3 длины) и костной (1/3 длины) частей. Костная часть с мышцей, натягивающей барабанную перепонку, образуют мышечно-трубный канал височной кости. Воронкообразное глоточное устье хрящевой части трубы расположено в носовой части глотки. Костная часть трубы открывается в барабанную полость; это устье постоянно открыто. Посредством слуховой трубы происходит выравнивание давления между воздухоносными пространствами среднего уха и носовой частью глотки. Увеличение давления в барабанной полости пассивно компенсируется посредством слуховой трубы, но снижение давления требует активной вентиляции со стороны трубы. Со стороны носоглотки труба открывается благодаря сокращению мышц, натягивающих и поднимающих мягкое небо, причем этот механизм частично контролируется волей человека. Такие рефлексы как зевание, чихание или глотание, сопровождающиеся открытием глоточного устья трубы, находятся под контролем автономной нервной системы и не зависят от нашей воли. Если слуховая труба функционирует правильно, прослушивание собственного голоса непосредственно из глотки (т.н. аутофония), а также других звуковых явлений, возникающих в этой области, невозможно. Слуховая труба функционирует также как канал, дренирующий среднее ухо при патологических процесах и после ушных операций.
Сосцевидный отросток (пневматическая система височной кости) представлен многочисленными, соединяющимися друг с другом воздухоносными полостями, наибольшей из них является пещера - antrum . У разных лиц пневматическая система отличается разной степенью пневматизации. Хорошо развитая пневматическая система может распространяться на чешую височной кости, затылочную кость или на основание скуловой дуги. Слабо пневматизированный сосцевидный отросток может представлять собой плотную кость с единичными клетками вокруг небольшого антрума. Пневматические клетки сосцевидного отростка выполняют функцию термической и акустической защиты как для среднего, так и для внутреннего уха. Полная пневматизация сосцевидного отростка наступает между 6 и 12 годами жизни.
Внутреннее ухо (auris interna)
Расположено в височной кости, анатомически представлено лабиринтом и условно делится на функционально различные рецепторные аппараты:
- преддверный орган - преддверие и полукружные каналы;
- периферическая часть органа слуха - улитка.
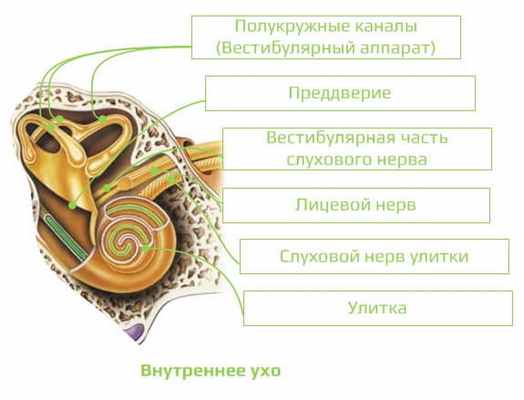
Морфологически с учетом анатомического строения отличают костный и перепончатый лабиринт. Костный лабиринт - это костная оболочка значительной плотности, единственная костная структура организма, в которой не прекращается механизм перестройки кости. В улитке костная часть представлена веретеном и спиральным каналом улитки, 2,5 раза окружающим веретено. От веретена отходит костная спиральная пластинка, вместе с основной мембраной спирального улиткового хода разделяющая просвет канала на лестницу преддверия, соединенную с овальным окном, а вместе с мембраной Рейсснера улиткового хода - на барабанную лестницу, закрытую вторичной мембраной круглого окна (рис. 8). Барабанная лестница и лестница преддверия выполнены жидкостью, называемой перилимфой, они соединяются на верхушке улитки геликотремои.
Перепончатая часть улитки образует спиральный улитковый ход, имеющий на поперечном разрезе форму треугольника, образованного упомянутыми оболочками: снизу - основной мембраной, сверху - мембраной Рейсснера. Улитковый ход, расположенный между лестницами преддверия и барабанной, образует т.н. среднюю лестницу, наполненную эндолимфой. Он оканчивается с обеих сторон слепыми концами: вверху прилежащим к геликотреме, а внизу - преддверным.
На основной мембране располагается спиральный орган улитки, или орган Корти, с волосковыми рецепторными клетками и опорными клетками. Реснички чувствительных клеток пронизывают сетчатую оболочку, покрывающую спиральный орган. К рецепторным клеткам органа Корти направляются волокна клеток ганглия, отростки которых, в свою очередь, образуют слуховой нерв и доходят до улитковых ядер ствола мозга. Волосковые рецепторные клетки разделяются на внутренние и наружные. Внутренние клетки расположены в одном ряду: каждая из них соединяется с афферентным волокном, проводящим раздражитель к мозговым центрам слуха. Эти волокна составляют 95% всех афферентных волокон слухового нерва. Наружные волосковые клетки расположены тремя рядами, определенную группу этих клеток снабжает одно единственное волокно. Афферентные волокна, идущие от наружных волосковых клеток, составляют лишь 5% волокон слухового нерва. Сокращение наружных клеток вызывает явление отоакустической эмиссии - сигналы, исходящие из внутреннего уха (чаще всего после звуковой стимуляции).
Слизистая оболочка барабанной полости. Слуховые косточки
Слизистая оболочка барабанной полости. Слуховые косточки
Верхняя стенка адитуса является продолжением крыши аттика и постепенно переходит в крышу антрума. Латеральная стенка адитуса образована чешуей височной кости, переходящей в латеральную стенку аттика. Медиальная стенка аттика образована выступом ампулы наружного полукружного канала. Нижнемедиальная сторона адитуса, так называемый порог, образована выступом канала лицевого нерва, прикрытым сзади и сверху ампулярным выступом.
Позади заднего края отверстия адитуса дно антрума опускается так, что барабанная полость и антрум, имеющие общую крышу, внизу разделяются довольно высоким порогом. В адитус заходит короткий отросток наковальни.
Слизистая оболочка барабанной полости является продолжением (через евстахиеву трубу) слизистой оболочки носоглотки, но она значительно тоньше. Она переходит в слизистую оболочку антрума и клеток сосцевидного отростка. Слизистая оболочка покрыта однослойным плоским эпителием, за исключением устья евстахиевой трубы и дна барабанной полости, которые выстланы переходным кубическим эпителием.
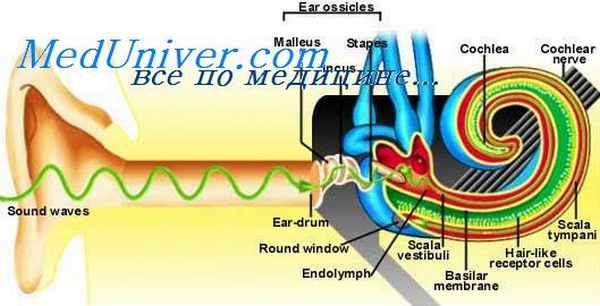
Под эпителием имеется рыхлая соединительная ткань, весьма плотно прилежащая к кости и являющаяся ее периостом. Поэтому слизистую оболочку иногда называют мукопериостом. Соединительная ткань содержит сосуды и нервы и сходна с субэпителиальной тканью других полостей среднего уха. В отдельных местах слизистой оболочки встречаются железы.
Слизистая оболочка со стенок барабанной полости переходит на ее содержимое, окружая цепь слуховых косточек, окутывая соединительнотканные тяжи, идущие от стенок барабанной полости к слуховым косточкам и включающие связки косточек, образуя оболочки сухожилий внутри-ушных мышц и покрывая барабанную струну.
Отходя от стенок барабанной полости, слизистая оболочка образует в основном в аттике многочисленные складки, карманы и бухты.
Слуховые косточки — молоточек (malleus), наковальня (incus) и стремя (stapes)—сочленяются между собой и анатомически и функционально являются единой цепью, тянущейся от барабанной перепонки к овальному окну. Главная масса слуховых косточек располагается в аттике. Молоточек имеет удлиненную головку, снабженную на задневнутренней поверхности седлообразной суставной впадиной, покрытой хрящом.
Для сочленения с телом наковальни головка переходит в шейку, а последняя— в рукоятку, как бы вплетенную в барабанную перепонку. Из двух отростков один, так называемый длинный (processus Folianus), существует лишь у новорожденного и в наиболее раннем периоде жизни, в дальнейшем же он является рудиментом в виде короткого шипа, отходящего от передней поверхности шейки и направляющегося в передней складке барабанной перепонки к глазеровой щели: второй отросток—короткий, отходящий от верхнего конца рукоятки и выпячивающий кнаружи верхнюю часть барабанной перепонки и спаянный с нею, является важным опознавательным пунктом при отоскопии.
Вес молоточка 21,9 мг, длина 8,5—9 мм. Угол между головкой и рукояткой 145гр, между головкой и коротким отростком—70°. Длина рукоятки 6 мм. Наковальня, состоящая из тела с двумя отростками, напоминает коренной зуб с двумя корнями. Вес наковальни 27,5 мг (±2,5 мг). Высота вдоль оси длинного отростка 7 мм. Горизонтальная длина через ось короткого отростка 5 мм. Угол между коротким и длинным отростком 85—90 . Лентикулярный отросток повернут под углом в 23°.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Органы чувств
Мыщцы слуховых косточек - Глоточное отверстие слуховой трубы
Мышцы слуховых косточек
Мышца, напрягающая барабанную перепонку
, m. tensor tympani. Проходит в одноименном полуканале над слуховой трубой. Ее сухожилие окружает улитковый отросток, изгибается почти под прямым углом в латеральном направлении и прикрепляется к основанию рукоятки молоточка. Инн.: нижнечелюстной нерв. Рис. А.
Стременная мышца
, m. stapedius. Начинается в костном канале на задней стенке барабанной полости, ее сухожилие выходит через отверстие на верхушке пирамидального возвышения и прикрепляется к головке стремени. При сокращении мышцы основание стремени плотнее прижимается к окну преддверия, что способствует затуханию звуковой волны, достигающей внутреннего уха. Инн.: стременной нерв (ветвь n. facialis). Рис. Б.
Слизистая оболочка барабанной полости
, tunica mucosa cavitatis tympaniсае. Состоит из однослойного плоского (кубического) эпителия и тонкой собственной пластинки, содержащей большое количество кровеносных сосудов.
Задняя молоточковая складка
, plica mallearis posterior. Проходит от основания рукоятки молоточка назад к верхней части барабанного кольца. Содержит часть барабанной струны. Рис. Г.
Передняя молоточковая складка
, plica mallearis anterior. Проходит от основания рукоятки молоточка вперед к верхней части барабанного кольца. Содержит переднюю часть барабанной струны, передний отросток молоточка и lig. mallei anterius. Рис. Г.
Складка барабанной струны
Углубления барабанной перепонки
Переднее углубление [барабанной перепонки]
, recessus anterior [membranae tympani]. Расположено между передней молоточковой складкой и барабанной перепонкой. Рис. Г.
Верхнее углубление [барабанной перепонки] [[карман Пруссака]]
, recessus superior [membranae tympani] [[Prussak]]. С латеральной стороны ограничено ненатянутой частью перепонки, с медиальной - головкой и шейкой молоточка, а также телом наковальни. Рис. Г.
Заднее углубление [барабанной перепонки]
, recessus posterior [membranae tympani]. Расположено между задней молоточковой складкой и барабанной перепонкой. Рис. Г.
Складка наковальни
, plica incudialis. Проходит между купольной частью надбарабанного углубления и головкой наковальни или соединяет короткую ножку наковальни с задней стенкой барабанной полости. Рис. Г.
Складка стремени
, plica stapedialis. Расположена между задней стенкой барабанной полости и стременем, покрывая m. stapedius и стремя. Рис. Б.
Слуховая труба
, tuba auditoria (auditiva). Костно-хрящевая труба, длинной около 4 см между средним ухом и носоглоткой. Служит для поступления воздуха в барабанную полость. Рис. А, Рис. В.
Барабанное отверстие слуховой трубы
, ostium tympanicum tubae auditоriae. Находится на передней стенке барабанной полости, несколько выше ее дна. Рис. А.
Костная часть слуховой трубы
, pars ossea tubae auditoriae. Ее заднелатеральная (верхняя) часть составляет, примерно, 1/3 всей длины. Находится книзу от полуканала мышцы, напрягающей барабанную перепонку, и заканчивается отверстием, расположенным между сонным каналом и foramen spinosum. Рис. А.
Перешеек слуховой трубы
Воздухоносные ячейки
Хрящевая часть [слуховой трубы]
, pars cartilaginea [tubae auditoriae]. Образует ее переднемедиальную часть и имеет длину около 2,5 см. Рис. А.
Хрящ слуховой трубы
, cartilago tubae auditoriae. Состоит из двух пластинок эластического хряща и на поперечном срезе имеет форму крючка, высота которого уменьшается в заднелатеральном направлении. Рис. А.
Медиальная пластинка (хряща)
Латеральная пластинка (хряща)
Перепончатая пластинка
Слизистая оболочка
Трубные железы
, glandulae tubariae. Слизистые железы, расположенные преимущественно в хрящевой части трубы. Рис. В.
Глоточное отверстие слуховой трубы
, ostium pharyngeum tubae auditoriae. Имеет воронкообразную или щелевидную форму. Расположено над валиком мышцы, поднимающей мягкое небо на уровне нижнего носового хода, на 1 см латеральнее и спереди задней стенки глотки. Рис. А.
Холестеатома
Холестеатома – это осложнение в результате длительно протекающего хронического среднего отита. Визуально напоминает опухоль, но не является таковой.
3.07 (Проголосовало: 14)
- Как образуется холестеатома
- Причины
- Симптомы
- Диагностика
- Лечение
Холестеатома - это осложнение, возникающее в результате длительно протекающего хронического среднего отита. Визуально напоминает опухоль, но не является таковой. Холестеатома состоит из эпидермальных клеток (клетки кожи), покрытых соедительнотканной оболочкой (матриксом). Внешне – это массы белесовато-перламутрового цвета, заполняющие полости среднего уха.
Как образуется холестеатома
При хроническом среднем отите всегда присутствует перфорация (отверстие) барабанной перепонки. Различают две клинические формы среднего отита: мезотимпанит и эпитимпанит. Принципиальная разница состоит в том, в каком отделе среднего уха локализуется воспаление и затронуты ли костные структуры. При мезотипаните поражены средние и нижние отделы барабанной полости (мезотимпанум). Перфорация барабанной перепонки располагается в центральной части, то есть по краю барабанной перепонки, чаще всего есть сохранный участок. Воспаление затрагивает только слизистую оболочку барабанной полости и слуховой трубы. При эпитимпаните перфорация барабанной перепонки краевая и располагается в верхних ее отделах. Воспаление в этом случае распространяется на верхние отделы барабанной полости – эпитимпанум. Поскольку перфорация барабанной перепонки расположена по краю, то эпидермис, которым покрыт наружный слуховой проход, врастает в полость среднего уха. Эпидермис слухового прохода – это по сути кожа, которой покрыта почти вся поверхность нашего тела, т.е. он так же ороговевает и масса отмерших клеток скапливается в полости холестеатомы. Присутствие постоянного воспаления при хроническом отите, образование гноя, усиливают процессы ороговения эпителия, поэтому холестеатомные массы быстро увеличиваются в объёме и разрушают костные структуры среднего уха – слуховые косточки, ячейки сосцевидного отростка, что приводит к стойкой потере слуха. Кариес костных стенок среднего и внутреннего уха может вызывать опасные осложнения – менингит, абсцесс головного мозга, так как открывается путь для инфекции в полость черепа.
Причины
Как уже было сказано, холестеатома является осложнением хронического гнойного среднего отита. Хронизации процесса способствуют частые острые отиты, их неправильное лечение, устойчивость микрофлоры к антибиотикам. При хроническом отите, в отличие от острого, чаще встречается смешанная флора, комбинации различных видов стафилококков, стрептококков, клебсиелл, синегнойной палочки, протея, грибковой флоры. Внутри матрикса холестеатомы создаются благоприятные условия для роста анаэробной инфекции, т.е. инфекции, вызванной микроорганизмами, растущими без участия кислорода. Такие инфекции протекают значительно тяжелее и сложнее лечатся.
Симптомы
Жалобы пациентов похожи на таковые при хроническом отите – это постоянное или частое выделение гноя из уха, снижение слуха (чаще всего пороги слышимости значительно повышаются). Выделения чаще с неприятным гнилостным запахом. Тугоухость носит смешанный характер, т.е. присутствует как кондуктивный компонент (за счет разрушения звукопроводящей системы слуховых косточек и барабанной перепонки), так и нейросенсорный (за счет поражения звуковоспринимающих волосковых клеток внутреннего уха токсинами и медиаторами воспаления, которые выделяются при хроническом воспалении). Боль в ухе нехарактерна, ее появление должно настораживать, в плане появления внутричерепных осложнений. Может быть головокружение, признаки пареза лицевого нерва – асимметрия лица. Все это - показания к неотложной госпитализации пациента.
Диагностика
- Визуальный осмотр. Холестеатома часто обнаруживается врачом при визуальном осмотре.
- Эндоскоп или микроскоп. Пациентов с хроническим отитом необходимо осматривать с использованием эндоскопа или микроскопа, так как можно под увеличением рассмотреть мелкие структуры уха, что значительно увеличивает точность диагноза.
- КТ. Также у всех пациентов с хроническим отитом необходимо проводить компьютерную томографию височных костей. КТ позволяет точно отличить форму хронического отита, если холестеатома еще небольшая, а также оценить степень ее прорастания в костные структуры и их сохранность, что вовремя может предупредить внутричерепные осложнения. КТ с контрастом используется для дифферинциальной диагностики холестеатомы от истинных опухолей среднего уха.
Лечение
Если у пациента с хроническим отитом диагностирована холестеатома, ему показано оперативное лечение, так как не существует других методик борьбы с ростом холестеатомных масс, кроме хирургического их удаления. Консервативное лечение проводится только как временный этап, направленный на ликвидацию гнойного обострения – это местное применение антибиотиков курсом, регулярный туалет уха с антисептиками, продувание слуховых труб.
Виды хирургических операций при холестеатоме:
- радикальная операция на среднем ухе;
- консервативно-радикальная санирующая операция;
- реконструктивно-санирующая операция с тимпанопластикой.
Объём операции зависит от размеров холестеатомы и степени ее прорастания в кость, так как первостепенной целью операции является полностью удалить (санировать) холестеатому для предотвращения рецидивов. При радикальной операции вместе с холестеатомными массами удаляется слуховой проход, система слуховых косточек, вскрывается сосцевидный отросток. Это наиболее обширный вариант оперативного вмешательства, после которого, к сожалению, слух на оперированном ухе не удается сохранить. При консевативно-радикальной операции сохраняется слуховой проход. После такой операции возможно в дальнейшем проводить тимпанопластику (восстановление барабанной перепонки) и протезировать слуховые косточки для улучшения слуха. Наиболее щадящий вариант операции для сохранения слуха – это реконструктивно-санирующая операция, когда удаление холестеатомы и восстановление барабанной перепонки проводят одновременно. Все виды операций на среднем ухе проводит отохирург – это отоларинголог, специализирующийся на хирургическом лечении болезней уха.
Наличие холестеатомы в полости среднего уха приводит к выраженному снижению слуха и ухудшению качества жизни, лечение ее трудоемкое и длительное. Самостоятельно исключить у себя холестеатому по наличию или отсутствию симптомов невозможно, поэтому всем пациентам с хроническим отитом необходимо регулярно посещать лор-врача и отохирурга.
Своевременное обращение к врачу поможет сохранить Ваше здоровье.
Не откладывайте лечение, звоните прямо сейчас. Мы работаем круглосуточно в Москве.
Читайте также:
