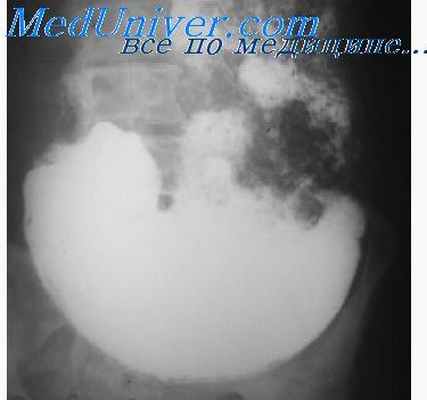
Слизистая при эндофитном раке желудка. Рентгенография при раке желудка
Добавил пользователь Алексей Ф. Обновлено: 27.01.2026
Рак пищевода — это общее название для злокачественных опухолей, образующихся из тканей пищевода. Наиболее часто рак развивается из эпителия слизистой пищевода (карцинома), но встречаются и другие формы заболевания. Болезнь чаще диагностируется у мужчин, средний возраст больного — 50-60 лет.
Акции
Полное обследование на онкологические заболевания для мужчин и женщин.
Онкоконсилиум может потребоваться как при лечении в «СМ-Клиника», так и пациентам других медицинских учреждений с целью получения альтернативного мнения.
«СМ-Клиника» предоставляет своим пациентам предоперационное обследование со скидкой до 72%!
Консультация врача-хирурга по поводу операции бесплатно!
Содержание статьи:
Рак пищевода – злокачественное новообразование, развивающееся преимущественно из эпителия внутренней слизистой оболочки органа. Опухоль растет в толщу стенки и вдоль пищевода, дает ранние метастазы в близлежащие лимфатические узлы из-за обширной лимфатической сети в окружающей клетчатке.
Рак пищевода считается болезнью пожилых людей. Крайне редко он выявляется у людей в возрасте до 30 лет. В среднем заболевание диагностируется в 64 года у мужчин и после 70 лет – у женщин. Мужчины страдают им чаще женщин, в общей структуре онкологических заболеваний у мужчин этот вид опухоли составляет 2,5%, у женщин – 0,5%.
Злокачественная опухоль пищевода занимает шестое место по распространенности среди всех раковых новообразований и первое – среди опухолей органов пищеварения.
Болезнь отличается медленным течением и, зачастую, поздним выявлением, так как больные обращаются к врачу, когда сужение органа, вызванное опухолью, занимает до ⅔ его просвета. При некоторых локализациях рака пищевода оперативное лечение невозможно, а химиотерапия часто оказывается неэффективной.
Причины и факторы риска заболевания
Злокачественное перерождение клеток слизистой оболочки пищевода могут спровоцировать многие факторы. Условно их можно разделить на несколько групп.
- Алиментарные (пищевые). Это привычка есть слишком горячую или слишком холодную пищу, избыток в меню острых блюд, солений, маринадов, продуктов с плесневыми грибами, недостаток фруктов и овощей, авитаминоз, особенно недостаток витаминов A, B, E.
- Вредные привычки – курение и алкоголь.
- Профессиональные вредности и воздействие химических веществ. Сюда относятся как случайные ожоги пищевода едкими веществами, так и постоянное воздействие вредных веществ на производстве (работа в плохо проветриваемых помещениях, вдыхание токсических газов, производственной пыли) либо в быту (проживание в местностях с загрязненным воздухом, частыми задымлениями из-за пожаров).
- Различные заболевания. Спровоцировать развитие новообразования могут ожирение, гастроэзофагеальный рефлюкс, грыжи пищеводного отверстия диафрагмы, ахалазия пищевода, болезнь Баретта. Две последних патологии многократно повышают риск возникновения опухоли.
- Наследственная предрасположенность.
Симптомы рака пищевода
Нередко больные обращаются за медицинской помощью, когда у них затрудняется проглатывание пищи. К этому моменту опухоль уже достигает значительных размеров, что существенно ухудшает прогноз выживаемости. Однако существуют и ранние признаки заболевания, которые свойственны и другим патологиям. Важно обратиться к врачу уже при их появлении для своевременной постановки диагноза и начала лечения.
Если новообразование располагается в верхнем или среднем отделе пищевода, первыми симптомами будут поперхивание и неприятные ощущения (жжение, саднение, незначительная боль) при проглатывании твердой пищи. При развитии опухоли в нижнем отделе, в месте соединения пищевода с желудком, ранним признаком является постоянное срыгивание воздуха. К ранним признакам рака пищевода, характерным для опухолей всех его отделов, относятся диспепсические явления – отрыжка, изжога, тошнота.
Поздние признаки злокачественного новообразования пищевода – это симптомы дисфагии, или нарушения акта глотания.
Они разделяются на степени со II по V (I относится к ранним признакам).
- II – затрудненное глотание твердой пищи, для проглатывания пищу необходимо запивать водой. Для облегчения прохождения пищи возникает обильное слюноотделение. Могут наблюдаться срыгивания слюной и слизью, пищеводная рвота вследствие задержки пищи выше места сужения.
- III – невозможность проглотить твердую пищу, срыгивание при попытке глотания. Больные могут питаться только жидкой и полужидкой пищей.
- IV – возможно глотание только жидкости.
- V – полная непроходимость пищевода. Больные не могут проглотить воду, слюну.
По мере развития симптомов дисфагии, из-за застоя пищи в месте сужений, происходит ее разложение, сопровождающееся местными воспалительными изменениями, появляются гнилостный запах изо рта, боли, вначале периодические, потом постоянные. Может возникнуть как незначительное, так и обильное кровотечение. Скопление пищи может привести к ее забросу в дыхательные пути (в основном это случается в ночное время) и аспирационной пневмонии. На поздних стадиях есть риск возникновения свищей между пищеводом и трахеей, средостением. Из-за затруднения глотания больные ограничивают себя в еде, теряют вес, вплоть до истощения.
Виды рака пищевода
Классификацию патологии проводят по разным критериям.
По месту расположения опухоли и метастазов:
- Рак шейного (верхнего) отдела пищевода. Диагностируется реже остальных видов, не более чем в 10% случаев. Дает ранние метастазы в средостение, шейную клетчатку и надключичное пространство. Метастазы также распространяются в лимфоузлы шеи, подключичные, медиастинальные и паратрахеальные.
- Рак грудного (среднего) отдела. Самый распространенный, занимает долю в 60% от всех злокачественных новообразований пищевода. Ранние метастазы определяются в окружающей клетчатке, лимфоузлах средостения, малого сальника. Поздние – в бронхах, легких, печени.
- Рак брюшного (нижнего) отдела. Составляет 30% всех случаев рака пищевода. Ранние метастазы обнаруживаются в поддиафрагмальных, параэзофагеальных, околокардиальных лимфоузлах, в узлах, находящихся вдоль левой желудочной артерии и малой кривизны желудка. Поздние метастазы выявляются в костях, печени.
Для всех видов характерны метастазы Вирхова – поздние метастазы в лимфоузлы левой надключичной области.
По направлению роста и внешнему строению:
- Эндофитная (язвенная) форма. Ее доля – около 30% всех случаев рака пищевода. Растет вглубь органа, провоцируя его спазм и стеноз. Эндофитная форма делится на:
- блюдцеобразный рак – опухолевое образование в форме кольца с приподнятыми, хорошо определяемыми краями и изъязвлением в середине;
- язвенный рак – новообразование не отграничено валиком от прилежащей ткани, распространяется на нее в виде «языков» или «кинжалов».
- полипозный рак – образование растет в виде множества узлов неправильной формы, напоминающих цветную капусту, держится на хорошо различимой ножке;
- грибовидный – похож на полипозный, но опухоль более четкой формы, напоминающей гриб;
- узловой – напоминает полипозный и грибовидный, но без четко выраженной ножки;
- мозговидный – мягкое образование, быстро распространяющееся по слизистой оболочке и быстро распадающееся.
Смешанный рак пищевода – одна из форм переходит в другую. Так, полипозная опухоль может изъязвляться и приобретать блюдцеобразное очертание.
Классификацию язвенная, склерозирующая и узловая также используют для макроскопического описания строения новообразования.
По гистологическому строению:
- Плоскоклеточный рак (карцинома). Развивается из многослойного плоского эпителия в верхнем слое слизистой оболочки пищевода. Самый распространенный – 98% случаев злокачественных образований пищевода. Бывает ороговевающим и неороговевающим (более агрессивный).
- Цилиндроклеточный рак (аденокарцинома). Развивается из цилиндрических клеток желез пищевода, находящихся в подслизистом слое. Часто бывает вторичным, распространяющимся из желудка. Часто и быстро дает метастазы.
- Саркома пищевода. Возникает из стромальной (соединительной или мышечной) ткани. Бывает смешанной с другими видами, крайне злокачественная, часто рецидивирует.
- Редкие опухоли – мукоэпидермоидный, мелкоклеточный рак, меланома. Характеризуются высокой злокачественностью.
- Недифференцированный рак – гистологический вид опухоли определить невозможно из-за низкой дифференциации клеток.
По дифференциации клеток:
- Высокодифференцированный рак – клетки максимально схожи со здоровыми, но имеют признаки атипии. Течение – медленное, больше вероятность благополучного исхода. Дает единичные метастазы, хорошо реагирует на терапию.
Умеренно дифференцированный. Промежуточная форма, отличается умеренной злокачественностью. Относительно благоприятный прогноз при своевременной диагностике. - Низкодифференцированный – аномальная неодинаковая структура клеток (полиморфизм), которые быстро делятся и растут. Отличается сильной злокачественностью.
- Недифференцированный рак – наиболее агрессивный, часто бывает вторичным. В этой ситуации тяжесть состояния обусловлена имеющимся первичным очагом.
Степени рака пищевода
Стадирование учитывает глубину проникновения опухоли, наличие регионарных и отдаленных очагов метастазирования.
I новообразование в слизистой оболочке и подслизистом слое. Просвет пищевода в норме. Метастазы отсутствуют. II опухоль помимо слизистого и подслизистого слоев, затрагивает мышечную ткань. Просвет пищевода незначительно уменьшен. Возможны отдельные метастазы в регионарные лимфоузлы. III опухоль переходит на внешнюю оболочку, не затрагивая соседние органы. Просвет пищевода сильно стенозирован. В регионарных лимфоузлах – многочисленные метастазы. IV новообразование проникает во все слои пищевода, переходит на близлежащие органы. Выявляются регионарные и отдаленные метастазы. В международной классификации используется обозначение TNM, где T (x, 0, Is, 1, 1a, 1b, 2, 3, 4a, 4b) – первичная опухоль, N (x, 0, 1, 2, 3) – регионарные лимфоузлы, M (0,1) – отдаленные метастазы.
Диагностика рака пищевода
При первичном обращении врач соберет анамнез жизни и болезни пациента (вредные привычки, профессиональные вредности, жалобы, когда появились первые симптомы), проведет визуальный осмотр, пальпацию лимфоузлов, даст направление на общие анализы крови, мочи, биохимический анализ крови.
Дополнительно назначаются следующие исследования:
- эндоскопическое ультразвуковое исследование пищевода, как правило, совмещается со взятием биопсии; с контрастом – для выявления сужений пищевода; с контрастным усилением – для выявления метастазов в регионарных лимфоузлах, отдаленных метастазов;
- позитронно-эмиссионная томография – для подтверждения метастатической природы увеличенных лимфоузлов;
- бронхоскопия – для исключения проникновения процесса в бронхи;
- торакоскопия, УЗИ брюшной полости – для оценки вовлеченности в процесс органов грудной полости и желудочно-кишечного тракта, обнаружения метастазов; .
Лечение рака пищевода
Лечебные мероприятия подбираются онкологом, хирургом, радиологом и другими специалистами в зависимости от времени выявления злокачественного новообразования, локализации опухоли, ее стадии, отсутствия или наличия метастазов, общего состояния больного.
При возможности оперативного лечения оно, как правило, сочетается с лучевой терапией. Во время операции может проводиться как полное иссечение опухоли с прилежащими тканями и расположенными рядом лимфоузлами, так и ее частичная резекция для освобождения просвета пищевода. Для замещения части удаленного пищевода используется ткань тонкого или толстого кишечника.
При невозможности хирургического лечения рака пищевода методикой выбора становится лучевая терапия. Также, в качестве паллиативного лечения, может применяться фотодинамическая терапия – в опухолевую ткань вводится светочувствительный элемент, и она разрушается лазером. Процедура проводится для облегчения глотания, полностью уничтожить с ее помощью опухоль нельзя.
Химиотерапия при этом виде рака обычно применяется как вспомогательный метод, для подавления активности малигнизированных клеток.
После лечения все пациенты состоят на учете у онколога, регулярно проходят обследование.
Прогноз заболевания
Как и при других онкопатологиях, выживаемость и возможность излечения зависят от времени обнаружения опухоли. Рак пищевода – один из наиболее трудно поддающихся лечению. В целом, при поздней диагностике и отсутствии терапии продолжительность жизни с момента постановки диагноза составляет не более 5-7 месяцев. При раннем выявлении – до 6-7 лет.
Прогноз выживаемости зависит от локализации опухоли и наличия метастазов. При проведении комплексной терапии (оперативное лечение и лучевая/химиотерапия) выживаемость более 5 лет составляет:
- при выявлении рака на I стадии – 80-90%;
- на II – 40-50%;
- на III – 5-10%.
Новые методики лечения помогают повысить продолжительность жизни пациентов. Применение стереотаксической радиохирургии (кибернож) в комплексе с лучевой терапией на линейном ускорителе увеличивает выживаемость на 25%. Радикальная программа лучевой терапии с дифференцированным облучением первичной опухоли, зон перифокальной инфильтрации, а также путей регионарного метастазирования, повышает выживаемость при всех стадиях рака пищевода на 15%.
При неоперабельной опухоли применяется лучевая терапия, которая позволяет увеличить продолжительность жизни до 12 месяцев у 10% больных.
Профилактика рака пищевода
Специфической профилактики заболевания не существует. Снизить риск развития рака помогут отказ от алкоголя и курения, нормализация питания и веса, регулярное обследование органов желудочно-кишечного тракта, обращение к врачу при первых признаках заболевания. Больным с гастроэзофагеальной болезнью показано ежегодное эндоскопическое обследование, с пищеводом Барретта – биопсия.
Михайлов Алексей Геннадьевич оперирующий онколог, врач высшей квалификационной категории, к.м.н. стаж: 21 год
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Слизистая при эндофитном раке желудка. Рентгенография при раке желудка
Слизистая при эндофитном раке желудка. Рентгенография при раке желудка
Складки слизистой оболочки при эндофитном (плоскоинфильтрирующем) раке неподвижны (ригидны). Иногда они сглажены или совсем не прослеживаются. В зоне инфильтрации контрастное вещество распределяется неравномерно, придавая ее рельефу вид неясно очерченных площадок, слегка возвышающихся над окружающими тканями. Границы атипичного рельефа с нормальной слизистой оболочкой соседних участков обычно четко не очерчены. Иногда у краев такой опухоли удается обнаружить обрыв нескольких складок, облегчающий определение ее размеров.
Однако более точно границы раковой инфильтрации могут быть установлены с учетом затухания (обрыва) перистальтических волн («немая», или аперистальтическая зона).Для смешанных форм рака желудка характерно наличие рентгенологических признаков, свойственных экзофитной и эндофитной опухолям одновременно. Выраженность тех или других симптомов обусловлена конкретными особенностями данного поражения.
В этих условиях лучше распознаются и экзофитные опухоли, которые строго ограничены передней или задней стенкой антрального отдела и которые обычно не удается вывести в краеобразующее положение.
![эндофитный рак желудка]()
При эндофитной опухоли, циркулярно поражающей среднюю или нижнюю треть тела желудка, выявляется стойкое сужение просвета, придающее желудку вид песочных часов или гантели. В отличие от аналогичной послеязвенной (доброкачественной) деформации сужение при раке располагается относительно симметрично, а величина и форма его остаются стабильными при дозированной компрессии, применении релаксантов и других воздействиях.
Супрастенотическое расширение развивается редко и обычно не достигает степени, свойственной рубцовому стенозу желудка. Распространенная раковая инфильтрация малой кривизны желудка может привести к ее укорочению и деформации по типу «улиткообразного желудка». Если же она ограничивается только областью угла малой кривизны, то наступает выпрямление (исчезновение) угла между телом желудка и антральным его отделом (симптом «разгибания угла малой кривизны», по Ю. Н. Соколову и В. Б. Антонович, 1981).
Оценивая раковое сужение (деформацию), необходимо иметь в виду, что его протяженность может быть кажущейся вследствие наличия сопутствующего опухоли мышечного спазма. Повторное исследование больного через короткий срок, а также применение спазмолитических препаратов позволяют обычно установить истинные границы поражения.
Рентгенологическая картина при язвенных (чашевидной, первично-язвенной или инфильтративно-язвенной) формах опухоли желудка характеризуется рядом особенностей. В частности, в зоне инфильтрации всегда обнаруживается раковая ниша.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.Рак желудка
![Рак желудка]()
Более миллиона человек в мире каждый год можно спасти, если вовремя сделать видеогастроскопию. Именно такая цифра представляет ежегодную смертность от рака желудка. Это злокачественное образование поражает слизистую оболочку верхних отделов пищеварительного тракта, быстро растет и метастазирует. Врачи ICLINIC уверены, что наилучший способ диагностики рака желудка – своевременная видеовидеогастроскопия.
Как возникает рак желудка и первые симптомы
Злокачественная опухоль представляет собой скопление интенсивно делящихся патологических клеток. Начало процесса перерождения слизистой оболочки в рак желудка предугадать невозможно, так как точная причина его появления не установлена. Поэтому ни один человек в мире не застрахован от возникновения опухоли в верхних отделах пищеварительного тракта. Единственная возможность контролировать состояние слизистой оболочки желудка – регулярно проводить видеогастроскопию (ФГДС) в клинике ICLINIC.
Первые симптомы рака желудка неспецифичны. Это означает, что только по клиническим проявлениям выявить заболевание не удастся. Однако врачи ICLINIC рекомендуют не затягивать с проведением видеогастроскопии при появлении следующих настораживающих симптомов:
боли или тяжесть в эпигастрии;
изменение цвета стула, особенно с серыми или черными оттенками;
слабость и утомляемость;
В дальнейшем рак желудка прогрессирует, появляются постоянные боли в эпигастрии, бледность кожи, аппетит пропадает совсем, а после еды возникает рвота с примесью крови. Но поздние проявления свидетельствуют о далеко зашедшем патологическом процессе, поэтому диагностику рака желудка необходимо проводить как можно раньше.
При выявлении проблемы на начальных стадиях легко провести радикальное лечение, что существенно продлит жизнь.
Важно! Только ранняя и своевременная диагностика рака желудка способствует длительной и радостной жизни!
Многих пациентов волнует вопрос – сколько живут с раком желудка? Это зависит от своевременности диагностики заболевания. Если рак желудка выявлен на начальной стадии, то возможно радикальное лечение. В дальнейшем жизнь человека не будет зависеть от этой болезни. Если диагностика рака желудка проведена поздно, чему способствует несвоевременное обращение в ICLINIC для проведения видеогастроскопии, то при наличии отдаленных метастазов продолжительность жизни будет ограничена несколькими месяцами.
Какие способы диагностики рака желудка существуют: почему видеогастроскопия незаменима
Из методов обследования верхних отделов пищеварительной системы, доступных широкому кругу людей, можно выделить только два – видеогастроскопию и рентгенографию желудка. УЗИ обычно малоинформативно на ранних стадиях, так как полые органы просматриваются лишь фрагментарно. Даже магнитно-резонансная томография поможет исключительно опосредованно, да и то при длительном прогрессировании опухоли.
Рентгенография желудка выявляет новообразования только при экзофитном росте при размерах опухоли не менее 0.5 см. Однако метод более вреден для человека, так как происходит облучение (несмотря на то, что современная лучевая нагрузка при исследованиях очень небольшая). Кроме того, данный способ абсолютно не имеет преимуществ перед видеогастроскопией, проводимой в ICLINIC. При мелких новообразованиях, а также при эндофитном росте рака – рентгенография совершенно бесполезна.
В чем же главные преимущества видеогастроскопии при диагностике рака желудка? Самые главные из них рассмотрены ниже.
Прямая визуализация. Врач-эндоскопист ICLINIC видит все патологические процессы на слизистой желудка, наблюдая четкую картинку на мониторе.
Точность диагностики рака желудка. Все доктора клиники ICLINIC имеют огромный опыт выявления раковых новообразований. По внешнему виду они способны отличить даже небольшие подозрительные участки.
Возможность прицельной биопсии. Верификация рака желудка исключительно гистологическая. Это означает, что специфическое лечение онкологи не начнут без морфологического подтверждения. Поэтому при обнаружении даже мелких образований в желудке, врачи ICLINIC сразу возьмут кусочки на исследование.
Безопасность метода. Организм человека не подвергается никаким вредным воздействиям. Даже при аллергии на местные анестетики, используемые для обезболивания глотки, процедура легко переносится даже без них.
Быстрота получения заключения. Продолжительность манипуляции не превышает 20 минут даже с учетом взятия биопсийного материала. Сразу после осмотра слизистой верхних отделов пищеварительного тракта врачи ICLINIC напишут подробное заключение.
ФГДС является золотым стандартом диагностики рака желудка.
Важно! Доступной и безопасной альтернативы видеогастроскопии на сегодняшний день просто не существует.
С помощью этой процедуры в клинике ICLINIC можно диагностировать новообразования от 0.2 мм в диаметре.
Как часто и почему нужно обращаться в ICLINIC
Ранняя диагностика рака желудка чрезвычайно важна, так как от нее зависит продолжительность жизни человека. Поэтому при появлении первых подозрительных симптомов, следует немедленно обратиться в клинику ICLINIC. Исследование проводится только врачами высшей категории с богатым клиническим опытом на аппаратуре экспертного уровня. Только качественная видеогастроскопия с максимальной разрешающей способностью оборудования позволит выявить начальные проявления рака желудка.
Как часто нужно делать ФГДС? Единожды выполнив процедуру и получив обнадеживающий ответ, что патологии не обнаружено, человек остается незащищенным перед возможным развитием опухоли. ВОЗ и врачи ICLINIC рекомендуют ежегодное обследование всем людям, независимо от места работы или должности, достигшим 40 лет. Если имеется наследственная предрасположенность к раку желудка, то обращаться в ICLINIC следует уже с 30 лет каждый год, после 45 лет – дважды за этот период. Только плановое регулярное обследование гарантирует своевременность диагностики рака желудка и благоприятный прогноз для жизни.
Лечение и диагностика рака желудка
Услышав в свой адрес диагноз «рак желудка», важно понять, что хоть это серьезное жизненное испытание, но при верной диагностике, при своевременности обращения к специалистам, при качественном лечении заболевания можно вернуться к полноценной жизни.
![рак желудка]()
Что такое рак желудка?
Это злокачественная опухоль, растущая из слизистой оболочки – самого внутреннего слоя стенки желудка. Именно этот слой контактирует с пищей и желудочным соком.
Как и любая другая злокачественная опухоль, он отличается постепенным, но неумолимым ростом и, при достижении определенной фазы своего развития, может давать метастазы – вторичные опухолевые узлы в других органах (печень, легкие, кости, лимфатические узлы, яичники и так далее).
Рак желудка опасен не только тем, что, в процессе своего роста, истощает силы организма человека (это черта всех злокачественных опухолей), но и тем, что может привести к серьезным и угрожающим жизни осложнениям, даже находясь в стадии, поддающейся лечению.
Наиболее часто этими осложнениями являются:
- кровотечение из опухоли,
- перфорация опухоли (то есть разрыв ее с образованием сквозного отверстия в брюшную полость)
- перекрытие (стеноз) выходного или входного отделов желудка с развитием серьезных нарушений питания.
Среди всех разновидностей опухолей желудка рак встречается наиболее часто. Около 90-95% всех опухолей желудка являются злокачественными.
Таким образом, любое опухолевидное поражение стенки желудка, а тем более его слизистой оболочки – это очень серьезное подозрение на рак желудка, требующее тщательного, своевременного и полноценного обследования.Статистика
Рак желудка – один из самых распространенных видов опухолевого поражения органов человека. Болезнь эта занимает 6-ю строчку в структуре заболеваемости злокачественными заболеваниями в мире. В Республике Беларусь рак желудка в структуре онкологических заболеваний занимает 4-е место у мужчин и 6-е место у женщин.
Свыше 780 тысяч человек в мире ежегодно умирает от рака желудка. Говоря о мировой статистике смертности из-за злокачественных образований, следует отметить, что лишь рак легкого и толстого кишечника опережает раковые опухоли желудка.
Классификация рака желудка
У болезни существует несколько классификаций. Согласно международной, принятой Всемирной организацией здравоохранения (ВОЗ), рак желудка подразделяется на две категории: распространенный и ранний.
В первой половине ХХ века начали использовать морфологическую классификацию по анатомическому признаку:
- первый вид рака желудка (Тип 1) – полиповидный или грибовидный – в форме гриба, бляшки, полипа – отчетливо отделяется от здоровой ткани и имеет ножку;
- второй вид рака желудка (Тип 2) – экзофитный изъязвленный или блюдцеобразный у такого рака желудка края приподняты, а границы четко очерчены. Этот тип заболевания – деструктивная стадия грибо- и полиповидного рака;
- третий вид рака желудка (Тип 3) – язвенно-инфильтративный, у такого рака нет четкого отграничения от стенки желудка, как у первого вида;
- четвертый вид рака желудка (Тип 4) – диффузно-инфильтративный, у такого рака стенки органа утолщаются, в результате чего желудок выглядит как толстостенная трубка;
- пятый вид рака желудка (Тип 5) – неклассифицируемые опухоли желудка.
В следующей классификации всего два вида:
- рак желудка кишечного типа,
- рак желудка диффузного типа.
Название первого говорит о том, что он напоминает опухоли кишечника. Раковые ткани представляют собою резко очерченные железистые структуры из цилиндрического эпителия. Для болезни такого типа характерна стадийность. Развивается болезнь под воздействием окружающей среды, неправильного образа жизни и питания. Влияет на развитие рака желудка и наличие бактерии H. Pylori.
Причиной возникновения второго вида может быть наличие в организме дефектного гена. Особенностью данного типа поражения является многоочаговость опухоли. Болезнь развивается быстро, агрессивно. Требуется срочное хирургическое лечение рака желудка данного типа.
Выделяют и третий вид – смешанного типа, где присутствуют признаки обоих, перечисленных выше.
По гистологическому типу классификации, принятому ВОЗ в 2010 году, опухоли желудка делятся на следующие разновидности:
- Аденокарцинома
- папиллярная
- тубулярная
- муцинозная
- некогезивная (перстневидноклеточная)
- смешанная - Железистоплоскоклеточный рак
- Медуллярная карцинома
- Плоскоклеточный рак
- Гепатоидная аденокарцинома
- Недифференцированный рак
- Нейроэндокринная опухоль G1 (карциноид)
- Нейроэндокринная опухоль G2
- Нейроэндокринная карцинома
- Мелкоклеточный нейроэндокринный рак
- Крупноклеточный нейроэндокринный рак
- Смешанная железисто-нейроэндокринная карцинома
Стоящая на первом месте аденокарцинома – самый распространенный и агрессивный вид рака желудка. Успешное лечение аденокарциномы желудка возможно только при ранней диагностике. Лишь в этом случае возможна высокая выживаемость (до 90%). Поражает болезнь железистый эпителий органа. При диагнозе «аденокарцинома желудка» хирургическое лечение – по сути, единственная возможность полного излечения, поскольку аденокарцинома желудка относится к опухолям малочувствительным к химиотерапии.
Лечение других редко встречающихся гистологических разновидностей рака желудка принципиально мало отличается от лечения аденокарциномы, так как во всех случаях на первом этапе рассматривается вопрос о хирургическом лечении. Большую роль гистологический вариант опухоли играет в первую очередь для планирования лекарственного лечения, то есть химиотерапии, так как разные варианты опухоли отличаются своей чувствительностью к химиопрепаратам.
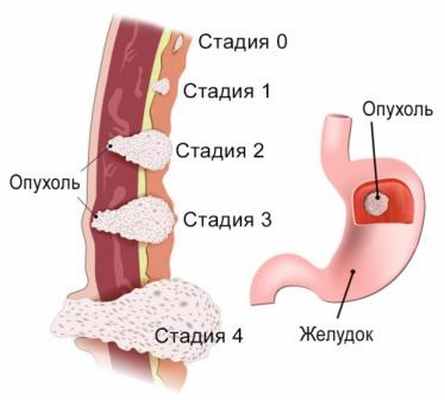
Стадии рака желудка
![рак желудка стадии]()
Степень поражения органа раковыми клетками чаще всего устанавливают после проведения оперативного вмешательства. Чтобы оценить стадию заболевания, учитывают несколько факторов:
- глубина поражения желудочной стенки;
- поражены ли метастазами лимфоузлы, расположенные непосредственно около желудка;
- есть ли метастазы в отдаленных лимфоузлах и/или других органах.
0 стадия — патология в клетках выявляют в самом поверхностном слое слизистой желудка.
1 стадия — опухоль проникает в единичные лимфоузлы, а также в мышечный слой стенки желудка.
2 стадия — раковые клетки поражают внешний слой желудочной стенки и большее количество лимфатических узлов –На этом этапе отдаленных метастазов (то есть опухолевых очагов в других органах и/или отдаленных лимфоузлах) еще нет.
3 стадия — распространение злокачественной опухоли на самый наружный – серозный слой стенки желудка. Раковые клетки поражают близлежащие внутренние органы брюшной полости и также поражают лимфатические узлы.
4 стадия – последняя – диагностируется, если у пациента есть метастазы в отдаленных лимфоузлах и/или других органах.
Симптомы
Первые признаки зарождающейся болезни незаметны. Пациента могут беспокоить периодические болевые ощущения и легкий дискомфорт в области желудка, тошнота, потеря аппетита, рвота, слабость, изжога.
На более позднем этапе развития онкологии появляются кровотечения, отрыжка, изменение стула и его цвета (при хроническом подтекании крови из желудка, кал становится черным), потеря веса, чувство переполненности желудка, постоянная тошнота, желтушность кожных покровов и глаз.
Диагностика рака желудка
Эффективность лечения рака желудка зависит от своевременности обнаружения развивающейся опухоли. Диагностика рака желудка включает в себя два вида:
Первичное обследование
![диагностика рака желудка]()
К методам первичной диагностики при раке желудка относится (первичная диагностика позволяет определить факт наличия опухоли):
- Эзофагогастродуоденоскопия (ЭГДС) с прицельной биопсией (взятие кусочков ткани для последующего гистологического исследования). Она позволяет подтвердить либо опровергнуть диагноз, определить тип раковых клеток, увидеть изменения в слизистой.
Уточняющая диагностика
После подтверждения факта наличия опухоли в желудке назначается уточняющая диагностика, которая позволяет определить распространенность имеющейся опухоли. В нее могут входить такие методы обследования, как:
- Компьютерная томография органов брюшной и грудной полостей, полости таза с внутривенным контрастированием сосудов при необходимости – метод позволяет оценить характер распространения опухоли, вовлечение смежных органов, крупных сосудов и пр.;
- Позитронно-эмиссионная томография всего тела метод, включающий в себя компьютерную томографию и одновременной введение в сосудистое русло радиоактивного препарата, по свечению которого, более достоверно определяется характер распространения опухоли (данный метод имеет ряд ограничений в отношении рака желудка, так как данный тип опухоли относится к опухолям плохо накапливающим радиоактивный препарат (фтордезоксиглюкозу);
- Ультразвуковое исследование органов брюшной полости и забрюшинного пространства используется для обнаружения границ опухоли, ее прорастания в близлежащие лимфоузлы и органы, распространения метастаз, наличия в брюшной полости асцитической (метастатической) жидкости и др.;
- Эндоультрасонография желудка соединяет в себе два метода: ЭГДС и УЗИ и позволяет произвести оценку врастания опухоли в глубину желудочной стенки изнутри полости желудка. Метод особо актуален в случаях раннего рака желудка, так как именно в таких случаях возможно выполнение удаления образования сразу во время ЭГДС без обширных оперативных вмешательств.
- Рентгеноскопия пищеварительного тракта с барием. Контрастное вещество помогает увидеть границы новообразования в желудке, определить степень сужения желудка опухолью, наличие кишечной непроходимости при метастатическом поражении стенок кишечника и пр.;
- Лапароскопия под наркозом через проколы помогает определить стадию болезни и обнаружить места расположения метастазов, которые не видны при КТ и ультразвуковом исследовании.
Функциональная диагностика
Проводится после уточняющей диагностики и ставит перед собой задачу определить возможно ли проведение планируемого противоопухолевого лечения у конкретного пациента. Спектр обследований разнится у каждого конкретного пациента, но обычно включает: анализы крови, ЭКГ, оценка дыхательных резервов, ЭХО-КГ (ультразвуковое исследование сердца), ХМ-ЭКГ (24-часовое мониторирование ЭКГ), УЗИ сосудов шеи и нижних конечностей и многие другие.
Методы лечения рака желудка
![лечение рака желудка в Беларуси]()
Где лечить рак желудка - за границей или в Беларуси – решать пациенту.
В белорусских центрах работают высококвалифицированные онкологи. Если вовремя диагностировать и лечить рак желудка в Беларуси, то можно добиться высокой выживаемости.
К основным методам лечения рака желудка относятся хирургический, лекарственный и лучевой.
Хирургический метод
Самое распространенное радикальное лечение – это хирургическое удаление рака желудка. Минск – это город, где подобные операции проводят на регулярной основе. Этот метод применяют на разных стадия лечения онкологических заболеваний.
В начальной стадии развития болезни возможно применение эндоскопического лечения, то есть удаления опухоли посредством эндоскопа во время ЭГДС, либо удаления лишь небольшого участка желудочной стенки с опухолью во время операции, сохраняя при этом орган.
На более поздних стадиях развития болезни объем вмешательства будет иным: удаляют либо часть желудка (резекция) либо весь орган (гастрэктомия). Помимо удаления самого органа с опухолью обязательному удалению подлежат и окружающие желудок лимфоузлы.
На 4-й стадии болезни возможности хирургического лечения сводятся к уменьшению страданий пациента. Выполняют операции для установки питательных трубок (для кормления), устранения явлений непроходимости и лишь при непосредственной угрозе жизни пациента (кровотечение или распад опухоли, ввиду которых пациент погибнет без лечения в течение часов или дней) проводят операции по удалению желудка с опухолью.
Химиотерапия (лекарственная терапия)
Такое лечение в Республике Беларусь назначают после операции на желудке для закрепления результатов хирургического лечения и отдаления сроков возможного возврата болезни. Проводят такую терапию курсами (обычно два или три) и иногда в сочетании с лучевой терапией.
При проведении лечения могут использовать одновременно несколько лекарств. Их вводят внутривенно. Различные лекарственные препараты по-разному воздействуют на раковые клетки, не давая им делиться и уничтожая. Стоимость химиотерапии при раке желудка во многом зависит от количества назначенных препаратов.
Отдельного внимания при распространенном раке желудка заслуживает перфузионная термохимиотерапия, которая проводится сразу после операции после удаления опухоли в условиях операционной. В брюшную полость на несколько часов вводится разогретый раствор химиопрепаратов. Такое лечение позволяет значительно уменьшить вероятность возврата болезни в брюшной полости.
Лучевая терапия
Суть метода в том, что пациент подвергается облучению ионизирующим излучением. Это позволяет замедлить рост опухоли и убить ее клетки. Лучевая терапия рака желудка в Республике Беларусь проводится по показаниям после операции в сочетании с химиотерапией.
Специалисты используют два вида лучевой терапии:
В первом случае при помощи специального оборудования луч воздействует на опухоль, проходя через здоровые органы и ткани. Во втором – в злокачественное новообразование вводится катетер, игла, струна либо зерно, наполненное радиоактивными веществами.
Прогноз заболевания
Успех лечения зависит во многом от ранней диагностики заболевания и выбора подходящих методов терапии.
Немаловажно и общее состояние здоровья человека, ведь есть факторы, приводящие к развитию болезни: злоупотребление спиртными напитками, нездоровый образ жизни, наследственность.
Успех лечения зависит и от выявленной стадии онкологии. На начальной фазе процент выживаемости достигает 70-80%, на второй – 50-60%. На третьей и четвертой процент выживаемости еще ниже. Поэтому так важно вовремя обратиться к врачу при возникновении жалоб на здоровье.
Прейскурант цен
* Примечание:
Цены указаны для иностранных граждан. Граждане Республики Беларусь могут получить медицинские услуги без взимания платы. Подробнее .*Цены ориентировочные, т.к. расчет за услуги производится в бел. руб. *Ознакомиться со всеми видами услуг и точными ценами можно на странице
Гематологические исследования
Определение скорости оседания эритроцитов
Для негематологических заболеваний (единичное)
Исследования с использованием гематологических анализаторов автоматических, с дифференцировкой лейкоцитарной формулы
Биохимические исследования
Определение калия, натрия и хлора посредством автоматических анализаторов (единичное)
Определение показателей кислотно-основного состояния крови посредством автоматических анализаторов (единичное)
Исследование биопсийного и операционного материала (за 1 номер исследования)
Операции на желудке
* Примечание:
Цены указаны для иностранных граждан. Граждане Республики Беларусь могут получить медицинские услуги без взимания платы. Подробнее .*Цены ориентировочные, т.к. расчет за услуги производится в бел. руб. *Ознакомиться со всеми видами услуг и точными ценами можно на странице
Инфильтративный рак желудка
Инфильтративный рак желудка — это морфологическая форма карциномы, для которой характерен инфильтративный рост (проростание сквозь стенку органа) и отсутствие четких границ опухоли.
Особенности инфильтративного рака:
- Характеризуется высокой степенью злокачественности — быстро растет и рано дает метастазы.
- Может встречаться у молодых людей.
- Хорошо прослеживается наследственный фактор.
- Как правило, манифестирует с симптомов диспепсии.
Причины возникновения
Причины возникновения инфильтративной формы рака желудка до конца неизвестны. Предполагается, что факторы риска аналогичны другим формам карциномы желудка:
- Хронический атрофический гастрит. Более чем у половины пациентов с раком желудка был диагностирован атрофический гастрит. При этом имеет значение его локализация. При поражении тела желудка, риск рака увеличивается в 3-5 раз, антрального отдела — в 18 раз, и если признаки атрофического гастрита обнаруживаются по всему желудку, риск развития злокачественного новообразования увеличивается в 90 раз.
- Нерациональное питание и употребление в пищу вредных продуктов. Сюда относят постоянное переедание, частое употребление в пищу маринадов, копченостей, вяленых, соленых и острых блюд, избыток в рационе жиров животного происхождения и жиров, подвергшихся термической обработке.
- Наследственная предрасположенность. Для инфильтративного рака желудка наследственный фактор прослеживается гораздо четче, чем для других форм злокачественных новообразований желудка. В пользу этого говорит и то, что опухоль часто диагностируется у молодых пациентов.
- Пьянство и алкоголизм.
- Курение.
- Хеликобактерная инфекция.
Кто входит в группу риска
Группу повышенного онкориска составляют следующие пациенты:
- С хроническим атрофическим гастритом.
- С хронической язвой желудка, особенно если она крупных размеров. Злокачественная трансформация может произойти на любом этапе язвенной болезни.
- Люди, в семье у которых были случаи рака желудка.
- Пациенты, перенесшие оперативные вмешательства на желудке в течение последних 10 лет.
- Пациенты с врожденными и приобретенными иммунодефицитами.
- Работники, занятые во вредных условиях труда, в частности на никелевых, асбестовых производствах, производстве резины, хрома и др.
- Пациенты с полипами на широком основании.
Вышеперечисленным категориям людей рекомендуется своевременно проходить медицинские осмотры с проведением фиброгастродуоденоскопии с взятием биопсии из патологических очагов. При морфологическом исследовании биоптата определяется наличие морфологических изменений: атипии клеток, структурных изменений ткани слизистой оболочки и др. Такие изменения должны расцениваться как предрак и должно проводиться соответствующее лечение.
Общие клинические проявления
Рак желудка на ранних стадиях не имеет типичных проявлений. Если симптомы и есть, то они неспецифичны и могут присутствовать при огромном количестве других заболеваний:
- Изменение общего состояния пациента — повышенная утомляемость, непонятная слабость, снижение работоспособности.
- Нарушение настроения, вплоть до депрессии — апатия, отчужденность, потеря интереса к жизни.
- Извращение аппетита, например, отвращение от некоторых продуктов (чаще всего это мясо и рыба).
- Явления «желудочного дискомфорта» — чувство тяжести или переполнения желудка, отрыжка, отсутствие физиологического удовлетворения от приема пищи.
- Болезненность в эпигастрии или под грудью.
![]()
При распространенных формах инфильтративного рака желудка клиническая картина более типична и развернута:
- Желудочные боли. У 70% больных боль присутствует постоянно, либо возникает без видимых причин, усиливается после приема пищи.
- Анорексия — потеря аппетита.
- Резкое снижение веса.
- Явления анемии — бледность и пастозность кожных покровов.
- Насыщение от приема малого объема пищи. Частый симптом при диффузном раке, поскольку он нарушает способность стенки желудка к растяжению.
- Тошнота и рвота. Инфильтративная форма рака желудка нарушает моторику органа и препятствует прохождению пищевого комка. Пища скапливается, подвергается гниению и брожению, вызывая тошноту и рвоту. В ряде случаев больные сами ее вызывают, чтобы облегчить тягостные симптомы.
- Повышение аппетита. Это казуистический симптом, который характерен только для инфильтративного рака привратника. Опухоль превращает его в зияющую трубку, через которую пища быстро покидает желудок, и чувство насыщения не наступает.
Формы патологии
- Диффузно-инфильтративный. Эта опухоль распространяется по всей толщине стенки и поражает при этом значительную часть желудка.
- Инфильтративно-язвенный, или изъязвляющийся. Обнаруживается инфильтративная опухоль, которая не имеет выраженных границ. Со временем ее поверхность изъязвляется.
Стадии заболевания
Выделяют 4 стадии инфильтративного рака желудка, в зависимости от того, насколько глубоко проросла опухоль, и дала ли она метастазы.
- 0 стадия — это рак in situ, при котором злокачественные клетки обнаруживаются в слизистом слое стенки желудка, или же имеется тяжелая дисплазия слизистой.
- 1 стадия — опухоль прорастает в слизистый и подслизистый слои желудочной стенки, обнаруживаются метастазы в 1-2 лимфоузла, либо рак распространяется на мышечный слой желудочной стенки, но данных за метастазы нет.
- 2 стадия — опухоль прорастает стенку желудка, достигает его серозной оболочки и может даже прорастать в окружающие желудок ткани. Обнаруживается поражение 7 и более лимфоузлов.
- 3 стадия — опухоль выходит за пределы желудка, поражая висцеральную брюшину, рядом расположенные органы (селезенка, толстый кишечник, печень, диафрагма и др), обнаруживаются метастазы в 10-15 лифмоузлах.
- 4 стадия — обнаруживаются отдаленные метастазы во внутренние органы и лимфоузлы.
Диагностика
К сожалению, ранняя диагностика инфильтративного рака желудка часто бывает затруднена, поскольку опухоль имеет эндофитный рост и при визуальном осмотре слизистой во время эндоскопического обследования никак себя не проявляет.
Для обнаружения опухоли и постановки диагноза применяются следующие методы исследования:
- Фиброгастродуоденоскопия. Позволяет под увеличением осмотреть слизистую оболочку желудка и взять биопсию из подозрительных очагов. Как мы уже говорили, при инфильтративном раке этот метод имеет довольно низкую информативность (около 65%). И наличие опухоли в основном можно заподозрить по косвенным признакам.
- Рентгенография желудка с контрастированием. Инфильтративный рак может визуально не обнаруживаться на слизистой, вместе с тем он поражает стенку желудка, что приводит к уменьшению объема органа, нарушению перистальтики, изменению плотности стенок. Эти изменения будут четко прослеживаться при проведении рентгенографии с контрастированием. Такой метод исследования позволяет обнаружить опухоль приблизительно в 90% случаев, но он абсолютно неэффективен на начальной стадии заболевания.
- УЗИ брюшной полости и забрюшинного пространства. Этот метод позволяет определить степень инвазии рака желудка, его распространение за пределы стенки желудка и обнаружить поражение органов брюшной полости, малого таза и регионарных лимфатических узлов.
После постановки диагноза проводят уточняющее обследование, которое необходимо для уточнения стадии заболевания и выбора оптимальной схемы лечения. С этой целью проводят следующие процедуры:
- Анализы на онкомаркеры РЭА, СА 19-9, СА 72-4. С диагностической точки зрения определение этих маркеров не имеет смысла, поскольку они могут оставаться на нормальном уровне даже на 3 стадии заболевания. Однако при изначальном превышении они могут использоваться в качестве контроля лечения и обнаружения рецидива заболевания.
- КТ и/или МРТ с внутривенным контрастированием. Являются альтернативной УЗИ и применяются для определения стадии рака в экономически развитых странах. Метод позволяет обнаружить метастазы в органах брюшной полости, забрюшинного пространства, малого таза, а также обнаружить изменение лимфоузлов.
- Гинекологический осмотр у женщин и пальцевое ректальное исследование у мужчин. Это обследование позволяет обнаружить метастазы рака желудка в яичники (метастаз Крукенберга), параректальные лимфатические узлы (метастазы Шницлера).
- Рентген грудной полости. Проводится для обнаружения метастазов в легких и легочных лимфоузлах, а также поражения плевры.
![]()
Индивидуально, по показаниям, диагностика может дополняться следующими исследованиями:
- Эндосонография — чреспищеводное УЗИ. Проводится во время планирования хирургического удаления рака, когда есть данные за его распространение на пищевод и диафрагму. Это исследование позволит обнаружить верхнюю границу опухоли и спланировать объем операции.
- УЗИ и биопсия шейных, надключичных и подмышечных лимфоузлов — обнаружение метастазов Вирхова и Айриша.
- Колоноскопия.
- ПЭТ-КТ.
- Остеосцинтиграфия.
- Биопсия костного мозга при подозрении на наличие метастазов.
- Диагностическая лапароскопия. Она обязательно проводится при тотальном и субтотальном опухолевом поражении желудка, а также прорастании рака за пределы серозной оболочки желудка.
Способы лечения
Основным методом лечения инфильтративного рака является операция. При распространенных формах новообразования ее дополняют химиотерапией. Если хирургическое вмешательство не показано, проводится только химиотерапия.
Хирургия
При лечении инфильтративной формы рака желудка применяются следующие виды операций:
- Гастрэктомия.
- Субтотальная резекция желудка.
При этом пораженная часть желудка или весь желудок удаляется единым блоком с окружающими тканями, куда входят большой и малый сальник, жировая клетчатка и регионарные лимфоузлы 1-2 порядка. Пересечение органа при инфильтративном раке осуществляется не менее, чем 7 см от определяемого края опухоли. Чтобы подтвердить радикальность операции, удаленный фрагмент немедленно подвергают исследованию на наличие опухолевых клеток в краях отсечения.
![]()
При распространении рака на соседние органы, объем операции может увеличиваться и включать резекцию пораженных тканей.
Химиотерапия
Химиотерапия может применяться в рамках комбинированного лечения, совместно с операцией, или как самостоятельный метод лечения при нерезектабельных опухолях.
В рамках комбинированного лечения используются следующие виды химиотерапии:
При нерезектабельных формах рака желудка, химиотерапия является основным методом лечения. В качестве первой линии терапии назначаются схемы, включающие препараты платины и фторпиримидины. Трехкомпонентные схемы, которые дополняются доцетакселом, улучшают общую выживаемость, но являются более токсичными. Поэтому их назначают только сохранным пациентам. Если имеются метастазы в кости, могут назначаться бисфосфонаты (золедроновая кислота).
Первая линия химиотерапии проводится на протяжении 18 недель, после этого больного наблюдают до прогрессирования заболевания. Если она произошла в течение 3 месяцев после окончания химиотерапии первой линии, применяют препараты второй линии (таксаны), если после прогрессирования прошло более 6 месяцев, можно опять использовать препараты 1 линии. При положительном HER2 статусе лечение дополняется таргетными препаратами.
У ослабленных пожилых пациентов с сопутствующими заболеваниями назначают щадящее лечение, и при улучшении их состояния переходят на режим XELOX. Тяжелым больным показано симптоматическое лечение.
![]()
Лучевая терапия
Лучевая терапия в качестве самостоятельного метода лечения не используется. Некоторое время в США адъювантная химиолучевая терапия была стандартом лечения местнораспространенных форм инфильтративного рака. Но проспективные исследования показали, что такая тактика не улучшает прогноз больных, а лечение является более токсичным, по сравнению с адъювантной химиотерапией. Поэтому в настоящее время такой подход не рекомендован.
Основное применение лучевой терапии — паллиативное лечение для облегчения симптомов болезни. Например, ее используют при наличии метастазов в костях для уменьшения болевого синдрома.
Симптоматическое лечение
Симптоматическому лечению подлежат следующие категории больных:
- При 4 стадии заболевания.
- Больные с местнораспространенными нерезектабельными формами рака.
- Больные с тяжелой сопутствующей патологией, делающей невозможным проведение операции или применение цитостатиков.
Симптоматическая терапия направлена на облегчение состояния пациента и борьбу с осложнениями:
- Устранение кровотечений — часто опухоли желудка осложняются обильными кровотечениями. У больных, при этом, отмечается рвота кровавой гущей или алой кровью, мелена в стуле. Для остановки кровотечения проводятся эндоскопические операции.
- Борьба с опухолевым стенозом — здесь применяются различные технологии, от стентирования до наложения обходных анастомозов и выведения гастростомы ниже места поражения.
- Лечение боли — медикаментозная терапия, регионарная анестезия, лучевая терапия.
- Лечение асцита — внутрибрюшная химиотерапия, лапароцентез, установление дренажа.
Прогноз
Инфильтративный рак является крайне агрессивной формой злокачественного новообразования. Он очень рано дает метастазы, часто диагностируется на поздних стадиях, поэтому прогноз более неблагоприятный, по сравнению с другими формами рака желудка.
Меры профилактики
Методы профилактики инфильтративного рака такие же, как и при других злокачественных новообразованиях желудка:
Читайте также: