Смешанные рабдомиосаркомы. Прогноз при рабдомиосаркоме.
Добавил пользователь Валентин П. Обновлено: 29.01.2026
Уведомляем Вас о том, что на данном сайте содержится информация, предназначенная для медицинских специалистов (дипломированных медицинских работников, студентов медицинского образовательного учреждения или представителей компании, работающей в сфере здравоохранения)
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с сайта без предварительной консультации с врачом.
Вы являетесь сотрудником сферы здравоохранения?
Рабдомиосаркома
Саркомы являются злокачественными опухолями, развивающимися из соединительных тканей организма, в частности, из мышц, жировой ткани, оболочек, выстилающих суставы и кровеносные сосуды.
Рабдомиосаркомы развиваются из рабдомиобластов - клеток, которые при созревании образуют скелетные мышцы.
Около 85% рабдомиосарком диагностируется у младенцев, детей и подростков. Чаще всего эти опухоли возникают в области головы и шеи (40%), в мочеполовых органах (27%), на верхних и нижних конечностях (18%) и туловище (7%).
РАБДОМИОСАРКОМЫ ПОДРАЗДЕЛЯЮТСЯ НА ТРИ ОСНОВНЫЕ ТИПА:
Эмбриональная рабдомиосаркома выявляется наиболее часто и располагается обычно в области головы и шеи, мочевом пузыре, влагалище, предстательной железе и яичках. Этот тип рабдомиосаркомы, как правило, диагностируется у младенцев и маленьких детей.
Альвеолярная рабдомиосаркома встречается в области крупных мышц туловища и конечностей и обычно поражает детей более старшего возраста и подростков.
Плеоморфная рабдомиосаркома возникает преимущественно у взрослых и крайне редко у детей.
Как часто диагностируется рабдомиосаркома?
Рабдомиосаркома составляет приблизительно 4% от общего числа опухолей у детей. Более 90% рабдомиосарком выявляется у лиц до 25 лет и 60-70% - в возрасте до 10 лет.
Отмечается два основных пика заболеваемости - ранний (в возрасте около 2 лет) и поздний - (от15 до19 лет). Лица мужского пола заболевают чаще, чем женского в соотношении 1,4-1,7:1.
В США ежегодно регистрируется около 350 новых случаев рабдомиосаркомы.
Факторы риска развития рабдомиосаркомы
В отличие от большинства других злокачественных опухолей взрослых при рабдомиосаркоме не выявлено никаких неблагоприятных факторов окружающей среды, влияющих на повышение риска возникновения этого заболевания, включая токсические вещества, загрязнение воздуха и воды, использование препаратов и рентгеновских лучей во время беременности, травму.
Наследственные заболевания могут влиять на риск развития опухолей головного мозга, молочной железы и др., включая рабдомиосаркому.
Так, у членов семьи, страдающих синдромом Ли-Фраумени, чаще возникают различные саркомы, включая рабдомиосаркому, рак молочной железы, лейкозы и другие опухоли.
Дети с синдромом Beckwith-Wiedemann имеют повышенный риск развития опухоли Вилмса (нефробластомы) и рабдомиосаркомы.
Нейрофиброматоз (болезнь Реклингаузена) может сопровождаться возникновением множественных опухолевых узлов из нервной ткани, а также повышенным риском развития рабдомиосаркомы.
В настоящее время предотвратить развитие рабдомиосаромы нельзя, так как неизвестны причины, вызывающие этот вид опухоли. При этом, однако, следует иметь в виду, что большинство больных с рабдомиосаркомой удается полностью излечить.
Ранняя диагностика рабдомиосаркомы
У одной трети больных рабдомиосаркому обнаруживают на ранних стадиях, когда возможно полное удаление опухоли. Однако при этом в 80% случаев при детальном обследовании обнаруживаются мелкие метастазы, для лечения которых необходимо назначение химиотерапии.
К счастью, многие случаи рабдомиосаркомы возникают в областях, где их можно легко обнаружить, например, за глазным яблоком или в полости носа. Выпячивание глазного яблока или выделения из носа заставляют обратиться к врачу, что помогает рано заподозрить опухоль и провести обследование. Если рабдомиосаркома возникает на поверхности тела, то ее можно легко обнаружить без специального обследования.
Рабдомиосаркомы в области яичка обычно развиваются у маленьких детей и выявляются родителями во время мытья ребенка. Опухоли мочеполового тракта приводят к затрудненному мочеиспусканию или кровянистым выделениям, поэтому эти симптомы нельзя игнорировать.
Труднее обнаружить рабдомиосаркому на конечностях и туловище у детей более старшего возраста, так они вызывают симптомы (боль, припухлость), встречающиеся во время игры.
В настоящее время не существует методов скрининга (досимптомного выявления) рабдомиосаркомы.
Семьи с многочисленными случаями злокачественных опухолей, особенно у детей, должны находиться под особым врачебным наблюдением.
Методы диагностики рабдомиосаркомы
Первым признаком рабдомиосаркомы обычно бывает появление местного уплотнения или припухлости, которые не вызывают боли или другие проблемы. Это относится, в частности, к рабдомиосаркомам туловища и конечностей.
При расположении опухоли в брюшной полости или области таза может возникать рвота, боль в животе или запоры.
В редких случаях рабдомиосаркома развивается в желчных протоках и приводит к желтухе.
При подозрении на опухоль выполняется один из видов биопсии (взятие кусочка ткани для микроскопического исследования), при котором уточняется вариант рабдомиосаркомы.
Определение стадии рабдомиосаркомы
В результате всестороннего обследования уточняется степень распространения опухолевого процесса и планируется лечение.
В зависимости от распространения опухоли и радикальности операции больные с рабдомиосаркомой подразделяются на 4 группы:
- 1 группа (16%) - Больные (дети или взрослые) с локализованным процессом (без видимых метастазов) с полностью удалимой опухолью
- 2 группа (20%) - Пациенты с локализованной, но микроскопически не полностью удалимой опухолью, наличием регионарных лимфатических узлов и отсутствием отдаленных метастазов
- 3 группа (48%) - Больные с не полностью удалимой опухолью, видимой на глаз, и отсутствием отдаленных метастазов
- 4 группа (16%) - Дети и взрослые с отдаленными метастазами в момент установления диагноза.
Для определения стадии рабдомиосаркомы можно пользоваться системой TNM, которая учитывает распространенность процесса, но не принимает во внимание результаты оперативного вмешательства.
При этом символ Т означает размер опухоли, N - поражение регионарных лимфатических узлов и М - наличие отдаленных метастазов.
Лечение рабдомиосаркомы
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ
Первым этапом лечения рабдомиосаркомы по возможности должно быть полное хирургическое удаление опухоли, которое осуществляется под общим обезболиванием (наркозом).
Если по какой-либо причине удалить всю опухоль не удается, то иссекается большая ее часть. Кроме того, по возможности опухоль удаляется в пределах здоровых тканей, что уточняется при исследовании под микроскопом.
Во время операции удаляются также близлежащие (регионарные) лимфатические узлы. В случае расположения рабдомиосаркомы в области головы и шеи полное удаление опухоли нередко бывает невозможным без нарушения жизненно важных функций или серьезного косметического дефекта. Поэтому операция может быть отсрочена до получения выраженного эффекта в результате химиотерапии или облучения.
ХИМИОТЕРАПИЯ
Всем больные с рабдомиосаркомой, как правило, получают химиотерапию. Если по какой-либо причине химиотерапия не назначается, то вероятность рецидива (возврата) заболевания значительно увеличивается, даже после полного удаления опухоли.
В случае наличия остаточной (резидуальной) рабдомиосаркомы рекомендуется применение лучевой терапии наряду с химиотерапией. При достижении выраженного эффекта предпринимается повторная попытка полного удаления опухоли.
Основными препаратами при лечении рабдомиосаркомы являются винкристин, дактиномицин, циклофосфамид. У больных с метастатической опухолью химиотерапия указанными препаратами не столь эффективна и потому ведутся поиски новых противоопухолевых препаратов и их комбинаций.
Химиотерапия приводит к гибели не только опухолевых, но и нормальных клеток организма, что вызывает различные побочные эффекты в виде тошноты, рвоты, потери волос, ухудшения аппетита, малокровия (анемии), повышенной восприимчивости к инфекциям и пр. Применение высоких доз препаратов может сопровождаться поражением печени, особенно у маленьких детей.
Большинство побочных явлений бесследно проходит, но некоторые могут оставаться в течение длительного времени, например, повреждение почек и мочевого пузыря после применения циклофосфамида или его аналогов.
ЛУЧЕВАЯ ТЕРАПИЯ
Лучевая терапия является эффективным методом воздействия на опухолевые клетки, оставшиеся после хирургического удаления рабдомиосаркомы.
Обычно лучевая терапия назначается через 6-9 недель после завершения химиотерапии на область оставшейся опухоли. В случае локализации рабдомиосаркомы в зоне оболочек или мозгового вещества головного и спинного мозга лучевая терапия может быть назначена немедленно до применения химиотерапии.
Лучевая терапия может привести к появлению повышенной утомляемости, увеличению частоты инфекций, тошноте, рвоте, поносу, а при облучении области головы и шеи - к язвам во рту и потере аппетита.
ТРАНСПЛАНТАЦИЯ КОСТНОГО МОЗГА
Трансплантация (пересадка) костного мозга позволяет использовать высокие дозы химиопрепаратов. Противоопухолевые препараты не обладают избирательным действиям и уничтожают и повреждают не только опухолевые, но и быстрорастущие нормальные клетки организма.
Это приводит к малокровию (анемии) в результате снижения количества эритроцитов, повышенной восприимчивости к инфекциям за счет низкого числа лейкоцитов и кровотечениям из-за малого количества тромбоцитов после высокодозной химиотерапии.
Трансплантация костного мозга, взятого у больного до химиотерапии, позволяет решить эти проблемы. После завершения химиотерапии собранный заранее костный мозг вновь переливается больному, что дает возможность быстро восстановить его функцию. Вместо трансплантации костного мозга можно использовать забор и последующее переливание периферических стволовых клеток, что приводит к аналогичному эффекту.
ОТДАЛЕННЫЕ ЭФФЕКТЫ ПРОТИВООПУХОЛЕВОГО ЛЕЧЕНИЯ
Химиотерапия может привести к стойкому повреждению яичников и яичек, что затруднит или даже сделает невозможным иметь детей.
Отдаленные эффекты применения лучевой терапии могут быть очень значительными, особенно у маленьких детей.
В частности, отмечается замедление роста облученных костей и мягких тканей. Это может вызвать искривление позвоночника, укорочение верхний и нижних конечностей, ограничение функции суставов, уплотнение окружающих мягких тканей, недоразвитие лицевых костей, помутнение хрусталика (катаракта), ухудшение зрения и другие изменения. Облучение легочной ткани приводит к рубцеванию ткани и одышке.
В редких случаях (приблизительно у 2% излеченных больных) могут возникать вторые злокачественные опухоли, вызванные химиотерапией, облучением или комбинацией этих методов.
ПРОГНОЗ (ИСХОД)
В целом удается излечить более 70% с рабдомиосаркомой. На выживаемость больных оказывают влияние многие факторы, такие как распространенность опухоли на момент диагностики, локализация, радикальность операции и гистологический вариант.
Выживаемость больных колеблется от 30% в 4 группе до 90% в 1 группе.
При локализации рабдомиосаркомы в области головы и шеи, во влагалище и яичках прогноз заболевания благоприятный.
У больных с альвеолярной рабдомиосаркомой прогноз заболевания хуже, чем с эмбриональной.
Наилучшие результаты имеются у больных, получающих лечение в специализированных отделениях.
Что происходит после завершения лечения
После завершения всей программы лечения больных с рабдомиосаркомой рекомендуется наблюдение у врача и периодическое обследование с целью выявления и лечения побочных эффектов и осложнений, а также своевременного обнаружения возможного рецидива (возврата) болезни.
Мероприятия 2022 года
Архив мероприятий
Противораковое общество РОССИИ создано по инициативе ученых-онкологов и главных врачей онкологических диспансеров, представляющих более 50 регионов России, с целью претворения в жизнь программы профилактики рака в России
Рубрики
Контакты
Рабдомиосаркома
Рабдомиосаркома (РМС) — одна из злокачественных опухолей, характерных в основном для детского возраста. Понятие «саркома» означает, что речь идет о злокачественной опухоли соединительной ткани, а приставка «рабдомио» означает, что это опухоль возникает из клеток-предшественников поперечно-полосатых, то есть скелетных, мышц («рабдо» — палочкообразный, «мио» — мышечный).
Рабдомиосаркома относится к саркомам мягких тканей. Существуют и другие мягкотканые саркомы: липосаркома, ангиосаркома, фибросаркома, синовиальная саркома и т. п. РМС выделяется среди них более частой встречаемостью в детском возрасте, поэтому именно это заболевание рассматривается здесь подробно.
РМС может обнаруживаться практически в любом участке тела, включая и области, не заполненные мышцами. Так, РМС может возникнуть в различных органах головы и шеи (включая мягкие ткани глазных орбит, носоглотку, придаточные пазухи носа, область возле шейного отдела позвоночника), в руках, ногах, мочеполовой системе, в брюшной полости и др. Метастазы могут обнаруживаться в легких, костном мозге, костях, лимфоузлах, головном мозге.
В соответствиии с международной классификацией выделяют различные типы РМС.
Эмбриональная рабдомиосаркома — опухоль, характерная для детей раннего возраста. Большинство случаев РМС относится именно к этому варианту. Наиболее частые локализации опухоли при эмбриональной РМС — органы головы и шеи, органы мочеполовой системы. Выделяют также особые подтипы эмбриональной РМС — ботриоидный и веретеноклеточный; как правило, они связаны с лучшим прогнозом.
Альвеолярная рабдомиосаркома (около 25% всех случаев РМС) чаще встречается в более старшем возрасте, включая подростковый. Название «альвеолярная» связано с тем, что внешний вид опухоли при ее микроскопическом исследовании напоминает вид легочных альвеол. Наиболее типичные локализации — мышцы конечностей и туловища, а также органы малого таза.
Выделяют также плеоморфную, или анапластическую РМС. Этот редкий вариант опухоли не характерен для детей (большинство заболевших — взрослые в возрасте от 30 до 50 лет) и обычно локализуется на конечностях. Также известны смешанные варианты и недифференцированные саркомы.
При РМС выделяют различные стадии опухолевого процесса и клинические группы. Так, согласно международной классификации IRS, выделяются 4 группы:
Группа I: Опухоль может быть полностью удалена хирургически.
Группа II: Опухоль может быть удалена хирургически, но опухолевые клетки обнаруживаются в окружающих тканях и/или в близлежащих лимфоузлах. Отдаленных метастазов нет.
Группа III: Полное хирургическое удаление опухоли невозможно. Нет отдаленных метастазов.
Группа IV: В момент установления диагноза обнаруживаются отдаленные метастазы.
Применяется также определение стадии болезни согласно общепринятой системе TNM, где T соответствует размеру опухоли, N — поражению регионарных (близлежащих) лимфатических узлов, а M — наличию отдаленных метастазов.
Частота встречаемости и факторы риска
Рабдомиосаркома составляет около 4% случаев злокачественных новообразований детского возраста; частота ее приблизительно равна 6 случаям на 1 миллион детского населения.
РМС — опухоль, характерная почти исключительно для детского возраста. После 20 лет она встречается уже крайне редко. Большинство больных младше 10 лет. Мальчики болеют несколько чаще девочек. Факторы внешней среды, которые могли бы повлиять на частоту возникновения РМС, неизвестны, как и для большинства других опухолей детского возраста.
Частота возникновения РМС, как и ряда других злокачественных опухолей, несколько повышена при определенных наследственных заболеваниях — таких как нейрофиброматоз типа I, синдром Ли-Фраумени и т.д. Однако в подавляющем большинстве случаев появление опухоли не связано ни с какими врожденными генетическими аномалиями.
Признаки и симптомы
Симптомы РМС зависят прежде всего от расположения первичной опухоли. К счастью, нередко ее удается обнаружить сравнительно рано, так как РМС часто возникает в тех областях, где она быстро становится заметной. Приблизительно в 1/3 случаев опухоль удается обнаружить в момент, когда ее еще можно практически полностью удалить хирургическим путем (хотя обычно при этом есть микрометастазы или остаточная опухоль, для лечения которых необходима химиотерапия). И менее чем у 20% больных обнаруживается опухоль уже с отдаленными метастазами.
Так, опухоль, расположенную неглубоко под кожей, можно либо заметить визуально, то есть по возникновению припухлости, либо прощупать (пропальпировать). Если опухоль развивается в тканях глазной орбиты, то глаз выпячивается (экзофтальм) или начинает косить; возможны также жалобы на двоение в глазах. Если опухоль возникает в носовой полости, то болезнь может проявляться заложенностью носа, кровотечениями или кровянисто-слизистыми выделениями. Если поражен слуховой проход, то могут обнаруживаться выделения из уха и/или ухудшение слуха. При опухоли мочевого пузыря возможны затруднения с мочеиспусканием или наличие крови в моче. При опухолях в области половых органов нередко возникает отечность мошонки у мальчиков и кровянистые или слизистые выделения у девочек. При опухолях в брюшной области или области таза могут наблюдаться боли в животе, запоры, рвота. В редких случаях рабдомиосаркома развивается в области желчных протоков и приводит к желтухе.
Что касается опухолей, поражающих конечности (обычно это альвеолярная РМС у старших детей), то их не всегда сразу правильно диагностируют, поскольку часто принимают за результат ушиба. Поэтому в случае возникновения любых припухлостей и «шишек», быстро растущих или не проходящих в течение нескольких недель, следует обратиться к врачу. Следует отметить, что при РМС эти «шишки» обычно безболезненны.
При дальнейшем развитии болезни возникают симптомы общего характера: вялость, снижение аппетита, потеря веса, слабость. При метастазах в лимфоузлы наблюдается их увеличение.
Диагностика
При подозрении на РМС обязательно осуществляется открытая биопсия и анализ полученного образца ткани, при котором уточняется диагноз и устанавливается вариант РМС. Опухолевая ткань исследуется под микроскопом; производится также иммуногистохимическое исследование на клеточные маркеры, характерные для рабдомиосаркомы.
Эмбриональная и альвеолярная РМС различаются по микроскопической картине опухоли. Кроме того, они имеют свои хромосомные особенности, поэтому для уточнения диагноза применяются цитогенетические и/или молекулярно-генетические исследования. Так, для альвеолярной РМС характерна транслокация t(1;13) или t(2;13).
Чтобы оценить размеры опухоли, степень ее проникновения в окружающие ткани, наличие и расположение метастазов, используются различные визуализирующие исследования: ультразвуковое исследование (УЗИ), компьютерная томография (КТ), магнитно-резонансная томография (МРТ). Иногда для уточнения полученных данных может применяться также позитронно-эмиссионная томография (ПЭТ). Так как при РМС одной из обычных областей метастазирования являются легкие, производится рентгенография легких. Для выявления возможных костных метастазов используется остеосцинтиграфия с технецием (99-Tc).
Поражение костного мозга устанавливается или исключается при помощи анализа его образца, взятого в ходе костномозговой пункции. Если опухоль находится близко к оболочкам головного или спинного мозга, то может также производиться пункция спинномозгового канала для исследования ликвора.
Лечение
Стратегия лечения при РМС зависит от группы риска (которая определяется многими факторами, включая стадию болезни, ее конкретный вариант, возраст больного, местоположение опухоли и т.п.), но практически всегда она включает в себя оперативное лечение и химиотерапию. Обычно проводится также лучевая терапия.
Хирургическое удаление опухоли при РМС головы и шеи часто затруднено, так как опухоль окружена жизненно важными структурами. Поэтому стратегия хирургического лечения может корректироваться: так, нередко невозможна широкая резекция опухоли (с «захватом» достаточного количества здоровых окружающих тканей). Кроме того, может понадобиться помощь нейрохирургов и/или специалистов по сосудистой и пластической хирургии.
Химиотерапия при РМС может применяться до хирургического удаления опухоли с целью уменьшения ее размера (неоадъювантная химиотерапия). Что же касается периода после удаления опухоли, даже если оно произведено полностью, то в это время адъювантная химиотерапия обязательна для уничтожения оставшихся опухолевых клеток – иначе вероятность рецидива резко повышается.
Выбор конкретных химиопрепаратов и их комбинации зависят от варианта и стадии РМС, а также от того, идет ли речь о терапии первой или второй линии. В число препаратов, которые могут применяться для химиотерапии РМС, входят винкристин, дактиномицин (космеген), циклофосфамид, ифосфамид, а также доксорубицин, этопозид, препараты платины и другие химиопрепараты. Иногда используются также препараты из числа ингибиторов топоизомеразы I: топотекан, иринотекан.
Программа химиотерапии (например, согласно протоколу CWS-2009) зависит от группы риска. В ряде случаев после основной терапии назначается также поддерживающая химиотерапия; в ее состав могут входить циклофосфамид, винбластин и др., а также трофосфамид («Иксотен»).
Лучевая терапия чаще всего применяется для уничтожения оставшихся злокачественных клеток после операции и последующей химиотерапии, но иногда может проводиться и до операции. Если опухоль расположена недалеко от оболочек головного или спинного мозга (параменингеальная локализация) или распространяется в кости черепа и/или центральную нервную систему, облучение может быть начато сразу после постановки диагноза.
В некоторых случаях при РМС могут быть рекомендованы особые методы лучевой терапии, включая протонное облучение и брахитерапию.
Непонятно, способна ли высокодозная химиотерапия с последующей аутологичной трансплантацией костного мозга привести к существенному повышению выживаемости.
Прогноз
Как и при большинстве злокачественных опухолей, прогноз при РМС зависит от многих факторов: стадия, на которой диагностирована болезнь; размер и локализация опухоли; возможность ее полного или почти полного хирургического удаления; возраст больного; цитогенетические характеристики клеток.
За последние десятилетия в лечении рабдомиосаркомы был достигнут серьезный прогресс. При локализованной (не метастазировавшей) опухоли прогноз достаточно хороший: примерно 80% таких больных излечивается. Прогноз при распространенной опухоли с отдаленными метастазами намного хуже: выздоравливает около 30% больных. Врачи выделяют локализации опухоли, более и менее благоприятные для излечения: например, многие локализации в области головы и шеи относятся к благоприятным, а параменингеальная локализация (недалеко от оболочек спинного мозга) — к неблагоприятным. Что касается возраста, наиболее благоприятная группа — дети от 1 до 9 лет. Альвеолярная РМС в среднем имеет худший прогноз, чем эмбриональная РМС.
Как и при многих других опухолях, после пятилетней ремиссии вероятность возвращения болезни уже невелика. Однако возможны отдаленные последствия лечения, прежде всего лучевой терапии, применяемой при лечении маленьких детей: замедление роста облученных участков костей, ухудшение зрения или катаракта при облучении области глаз, рубцевание легочной ткани при облучении легких, проблемы с репродуктивной функцией и так далее. После лечения могут возникнуть вторичные опухоли, однако их частота низка. В случае локального рецидива РМС прогноз ухудшается, однако в ряде случаев все равно возможно эффективное лечение.
Рабдомиосаркома
Рабдомиосаркома – опухоль у детей, развивающаяся из эмбриональных мезенхимальных клеток, которые потенциально могут дифференцироваться в клетки скелетных мышц. Она может возникать из практически любого типа мышечной ткани в любом месте, в результате чего клинические проявления сильно варьируются. Опухоль обычно обнаруживают при КТ или МРТ и подтверждают диагноз биопсией. Лечение включает хирургическое удаление, лучевую химиотерапию.
Две трети случаев диагностируют у детей 7 лет. Заболевание чаще встречается у белых, чем у черных (в значительной степени из-за того, что частота ниже у черных девочек), и несколько чаще среди мальчиков, чем среди девочек.
Общие справочные материалы
1. Siegel RL, Miller KD, Fuchs HE, et al: Cancer Statistics, 2021. CA Cancer J Clin 71(1):7–33, 2021. doi: 10.3322/caac.21654
Гистология
Существуют 2 основных гистологических подтипа:
Эмбриональный – характеризуется потерей гетерозиготности на хромосоме 11p15.5
Альвеолярная: связана с транслокацией t(2; 13), который соединяет ген PAX3 с геном FOXO1 (FKHR), и t(1; 13), который соединяет ген PAX7 с геном FOXO1 (FKHR)
Расположение
Хотя рабдомиосаркома может возникнуть практически в любом месте в организме, но рак преимущественно локализуется в нескольких местах:
в области головы и шеи (порядка 35%), как правило, на орбите или носоглоточных отверстиях: наиболее распространена среди детей школьного возраста;
в мочеполовой системе (около 25%), обычно в мочевом пузыре, предстательной железе или влагалище: как правило, возникает у младенцев и детей младшего возраста;
на конечностях (около 20%): наиболее распространенная форма среди подростков
Корпусные/смешанные локализации (около 20%)
Метастатический процесс развивается примерно у 15–25% детей. Легкое является наиболее распространенным местом метастазов; кости, костный мозг, лимфатические узлы - другие возможные места расположения.
Симптомы и признаки рабдомиосаркомы
Дети обычно не имеют системных проявлений, таких как лихорадка, ночная потливость или потеря веса. Как правило, у детей выявляют пальпируемое образование или дисфункцию органов из-за воздействия на них опухолей.
Орбитальные и носоглоточные опухоли могут вызвать слезотечение, боль в глазах или экзофтальм. Опухоль носоглоточной полости может вызывать заложенность носа, изменение голоса или слизисто-гнойные выделения.
Опухоли мочеполовой системы являются причиной болей в животе, пальпируемых образований в брюшной полости, затруднения мочеиспускания и гематурии.
РМС конечностей проявляется как однородное образование в любом месте на руках или ногах. Распространение по региональным лимфатическим узлам случается часто, и метастазы могут возникать в легких, костном мозге и лимфатических узлах, и они обычно не вызывают симптомов.
Диагностика рабдомиосаркомы
Образования оценивают с помощью КТ, хотя повреждения головы и шеи часто лучше выявлять с помощью МРТ. Диагноз рабдомиосаркомы подтверждают с помощью биопсии или резекции образования.
Стандартная оценка на метастазы включает КТ грудной клетки, позитронно-эмиссионную компьютерную томографию (ПЭТ-КТ), сканирование костей, билатеральную аспирацию костного мозга и биопсию.
Прогноз при рабдомиосаркоме
Локализация опухоли (например, прогноз лучше при непараменингеальных злокачественных опухолях головы/шеи и злокачественных опухолях мочеполовой системы, не связанных с мочевым пузырем/простатой)
На наличии метастазов
Возраст (прогноз хуже для детей возрастом 10 лет
На гистологии (эмбриональная РМС ассоциирована с лучшим результатом, чем альвеолярная)
Комбинации этих прогностических факторов распределяют пациентов в категории низкого, среднего или высокого риска. Существует сложная система стратификации риска (смотри stage information for rhabdomyosarcoma Национальных институтов рака). Лечение зависит от группы риска, и общая выживаемость варьируется от > 90% у детей с низким риском до 50% у детей с высоким риском.
Лечение рабдомиосаркомы
Хирургическое удаление и химиотерапия
Лучевая терапия при остаточных или микроскопических образованиях
Лечение злокачественной рабдомиомы состоит в хирургическом удалении, химиотерапии, а иногда и лучевой терапии.
Рекомендуется полное иссечение первичного очага, если это можно сделать безопасно. Поскольку рак высокочувствительн к химиотерапии и лучевой терапии, от агрессивной резекции лучше отказаться, если она может привести к повреждению и дисфункции органов.
Детей всех категорий риска лечат с использованием химиотерапии, наиболее часто используемые препараты – винкристин, актиномицин D (дактиномицин), циклофосфамид, доксорубицин, ифосфамид и этопозид. Топотекан и иринотекан - более новые препараты, обладающие активностью против этого вида рака.
Лучевая терапия, как правило, предназначается для детей с остаточной массивной лимфаденопатией или микроскопической остаточной опухолью, которым были выполнены операции, и для детей с заболеванием промежуточной или высокой степени риска.
Дополнительная информация
Ниже следует англоязычный ресурс, который может быть информативным. Обратите внимание, что The manual не несет ответственности за содержание этого ресурса.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Смешанные рабдомиосаркомы. Прогноз при рабдомиосаркоме.
Смешанные рабдомиосаркомы. Прогноз при рабдомиосаркоме.
В случаях находки в опухоли признаков различных ее вариантов говорят о смешанных формах рабдомиосаркомы.
Дифференциальный диагноз данной формы рабдомиосаркомы труден. Помимо злокачественной фиброзной гистиоцитомы, ее следует отличать от феохромоцитомы и других сарком, имеющих в своем составе большое количество гигантских клеток.
В некоторых работах последних лет, в частности проведенных Международным комитетом по изучению рабдомиосаркомы (IRS), опухоли, описываемые как экстраскелетные саркомы Юинга, отождествляются с рабдомиосаркомой и выделяются как юингоподобный ее вариант с двумя подвидами типичная саркома Юинга и крупноклеточная саркома Юинга. По нашему мнению, такое отождествление этих опухолей преждевременно, так как подобные случаи нуждаются во всестороннем изучении. Сами авторы указанной точки зрения связывают ее прежде всего с единообразием терапевтических подходов и некоторых клинических проявлений.
Более целесообразным представляется выделение другого варианта, предлагаемого Комитетом. Это касается тех случаев рабдомиосаркомы, главным образом ее эмбрионального варианта, когда опухоль, также с выраженными миксоматозными структурами, содержит клетки, в основном имеющие вид недифференцированных (веретенообразных и звездчатых), а лентовидные, полосовидные и ракеткообразные клетки отсутствуют. Эту форму опухоли предлагается выделять как недифференцированную мезенхимальную саркому Она, по данным литературы, составляет около 10% всех рабдомиосарком
Наиболее важным прогностическим фактором при рабдомиосаркоме является принадлежность к одной из четырех клинических групп, разработанных IRS, в зависимости от степени распространения онухоли, объема оперативного вмешательства и наличия метастазов.
1-я клиническая группа:
Локальный процесс опухоль полностью резектабельна, без поражения регионарных лимфатических узлов.
А. Процесс ограничен мышцей или органом
Б. Распространяется на прилежащие ткани или органы (основывается на макро- и микроскопическом исследовании полноты иссечения)
2-я клиническая группа:
А. Макроскопически резектабельная опухоль без клинических нли морфологических признаков поражении регионарных лимфатических узлов, но с микроскопически обнаруживаемыми остатками опухоли
Б. Региональный процесс опухоль полностью резектабельна, вовлечены регионарные лимфатические узлы или отмечается распространение на прилежащие ткани или органы: вся опухоль полностью резектабельна и микроскопически остатки опухоли не обнаруживаются.
В Региональный процесс с вовлечением лимфатических узлов макроско пически резектабельный, но микроскопически обнаруживаются остатки опухоли.
3-я клиническая группа: Неполная резекция или биопсия опухоли, макроскопически обнаруживаются остатки опухоли.
4-я клиническая группа. Имеется метастатическое поражение.
В 1-й клинической группе показатель 2-летней выживаемости составляет 92%, во 2-й 78%, в 3-й 64%, в 4-й 35%. В 1-й клинической группе более высок показатель лиц, не имеющих в течение 2 лет признаков рецидива или метастазов (вЗ%), но сравнению со 2 й группой (72%). В 1-й группе рецидивы отмечены у 14% больных, умерло 7% больных; во 2-й группе 25% и 21% соответственно.
Установлена определенная роль в прогнозе и некоторых клинических и морфологических признаков. Стабильным фактором, влияющим на прогноз, является локализация: больные с опухолью орбиты и мочеполового тракта имеют наилучший прогноз, а с поражением конечностей самый неблагоприятный. Значительное влияние на выздоровление в 1-й клинической группе оказывает гистологический вариант рабдочиосаркомы больные с альвеолярным типом имеют самый плохой прогноз. В то же время, во 2-й, 3-й и 4-й клинических группах такого влияния на прогноз не выявлено.
Пол больных играет важную роль в прогнозе во 2-й клинической группе для мужчин он благоприятнее.
Существенным фактором для прогноза в 1-й и 2-й клинических группах является количество лимфоцитов: больные с числом лимфоцитов менее 2000 в мм имеют менее благоприятный прогноз.
В некоторых, более ранних работах отмечалось, что больные моложе 7 лет имеют более благоприятный прогноз, ботриоидный подтип самый благоприятный, альвеолярный и плеоморфный варианты неблагоприятные, а эмбриональный занимает промежуточное положение.
Отмечены следующие показатели рецидивирования для альвеолярного типа 46%, для эмбрионального 15%, для других 17%.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Материалы конгрессов и конференций
Опухоли мягких тканей составляют, по данным различных национальных регистров, от 7% до 23% всех злокачественных новообразований у детей. Международная гистологическая классификация опухолей мягких тканей содержит описания более чем 150 различных нозологических форм опухолей мягких тканей. По данным Германского регистра детских опухолей 45% всех злокачественных опухолей мягких тканей у детей приходятся на различные гистологические типы рабдомиосаркомы.
По нашим данным, у плодов и детей до 6-ти месяцев жизни рабдомиосаркома составляет 29,4% от всех злокачественных опухолей мягких тканей в данной возрастной группе.
Морфологическая диагностика опухолей мягких тканей нередко вызывает затруднения из-за многообразия вариантов строения и значительного морфологического сходства опухолей различного гистогенеза. Данное обстоятельство определяется филогенетическим сходством происхождения опухолей мягких тканей: они развиваются из производных всех трех зародышевых листков, однако, наиболее часто - из мезенхимы, которая сама по себе является неоднородной. С другой стороны, часть опухолей мягких тканей с признаками той или иной терминальной дифференцировки имеют единый гистогенез, но под действием случайных соматических мутаций, эпигенетических механизмов или измененного микроокружения дифференцируются не однонаправленно.
Суммарным результатом вышеизложенного являются выраженная гетерогенность строения опухолей мягких тканей и их морфологическое сходство одновременно.
Вместе с тем в большинстве отдельных нозологических форм злокачественных опухолей мягких тканей наблюдается относительная устойчивость формальных диагностических морфологических признаков, лежащих в основе их классификации и дифференциальной диагностики, а также позволяющих определять особенности биологического поведения и прогноз клинического течения каждого конкретного образования.
Злокачественные опухоли с признаками поперечно-полосатой мышечной дифференцировки являются структурно значимыми в аспекте терапевтических клинических программ. Учитывая важность прогностических различий, наибольший акцент в последние годы сделан на более точных и воспроизводимых дифференциально-диагностических критериях эмбрионального и альвеолярного вариантов рабдомиосаркомы. Обоснованность и целесообразность данного разграничения получена, в основном, на основании результатов цитогенетических и молекулярно-биологических исследований и подтверждена длительными клиническими наблюдениями. Морфологические признаки, позволяющие проводить данное разграничение, базируются на морфологии клеточных элементов опухоли и особенностях тканевых структур.
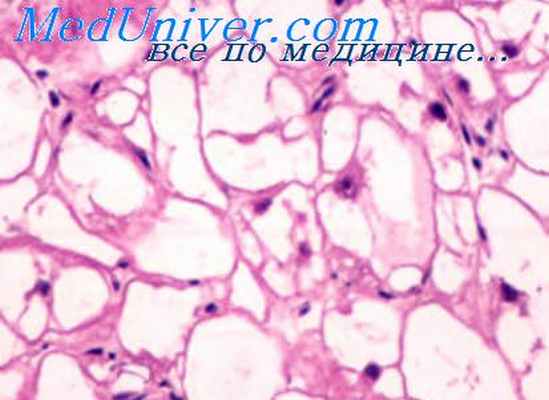
Эмбриональная рабдомиосаркома. Примитивная злокачественная опухоль мягких тканей, которая проявляет фенотипические и биологические признаки эмбриональных скелетных мышц. Эмбриональная рабдомиосаркома обычно наблюдается у детей младше 15 лет, только в 17% случаев – у больных старше этого возраста. Большая часть (46%) встречается у детей младше 5 лет, 5% - у детей до 1 года и редко – как врожденная. Гистологическое строение эмбриональной рабдомиосаркомы в целом характеризуется миксоидным характером стромы и веретеноклеточным составом. Клеточные элементы опухоли имеют вытянутую веретеновидную или звездчатую форму, неравномерно распределены среди стромального компонента. В зависимости от выраженности ядерного полиморфизма, формы и размеров клеток, количества митозов выделяют собственно веретеноклеточный и анапластический варианты эмбриональной рабдомиосаркомы. Рабдомиосаркомы, возникающие в слизистых оболочках полых органов, выделяются в отдельный вариант – ботриоидную рабдомиосаркому, которая имеет характерную макроскопическую картину в виде гроздей винограда и характеризуется преобладанием миксоидной веретеноклеточной ткани с группировкой клеточных элементов опухоли непосредственно под собственной пластинкой слизистой оболочки с формированием “камбиального слоя”.
Каждый из гистологических подтипов эмбриональной рабдомиосаркомы в соответствии с особенностями гистологического строения необходимо отличать от опухолей иного гистогенеза или иной дифференцировки. В большинстве случаев речь идет о лейомиосаркоме, монофазных синовиальных саркомах, шванномах, фибросаркомах и, в ряде случаев, о злокачественных фиброзных гистиоцитомах. Дифференциальная диагностика внутри группы веретеноклеточных опухолей на гистологическом уровне представляет значительные затруднения и чревата высокой вероятностью часто повторяющихся однотипных ошибок.
Альвеолярная рабдомиосаркома. Примитивная злокачественная круглоклеточная опухоль, которая по морфологии клеточных элементов напоминает лимфому и демонстрирует частичную поперечно-полосатую мышечную дифференцировку. Выделяют три основных гистологических варианта альвеолярной рабдомиосаркомы – типичную, солидную и смешанную альвеолярно-эмбриональная рабдомиосаркома.
Общая гистологическая характеристика альвеолярной рабдомиосаркомы, в отличие от эмбриональной, при условии сохранения признаков поперечно-полосатой дифференцировки, определяется иным, фиброзным характером стромы, образующей альвеолярные и псевдоальвеолярные структуры, выстланные опухолевыми клетками. По соотношению стромального и клеточного компонентов в альвеолярной рабдомиосаркоме выделены типичный и солидный варианты. Клеточные элементы, составляющие гистологический субстрат альвеолярной рабдомиосаркомы, имеют преимущественно округлую форму с вариабельным ядерно-цитоплазматическим соотношением. Среди этих клеток часто определяются клеточные элементы с резко гиперхромными ядрами, признаками повреждения ядра, кариорексиса. Могут встречаться многоядерные клетки, клетки с эпителиоидной дифференцировкой, однако, большинство клеток опухоли не имеют признаков какой-либо дифференцировки.
Гистологический тип рабдомиосаркомы с сочетанием наиболее специфичных признаков альвеолярной и эмбриональной рабдомиосаркомы принято относить к смешанному, альвеолярно-эмбриональному варианту альвеолярной рабдомиосаркомы.
Альвеолярный вариант рабдомиосаркомы необходимо дифференцировать с лимфомами, группой мелко-круглоклеточных опухолей, саркомой Юинга, десмопластической мелко-круглоклеточной опухолью и, иногда - с герминоклеточными опухолями. Как и в случае с эмбриональным вариантом рабдомиосаркомы, дифференциальный диагноз на уровне гистологического исследования весьма сложен.
Отдельно описываемый вариант плеоморфной рабдомиосаркомы встречается крайне редко и описан только у взрослых. По гистологической картине этот вариант не отличается от других плеоморфных сарком, и его отношение к группе рабдомиосарком может быть установлено только с использованием специальных методов исследования. Следует отметить, что выделение различных вариантов рабдомиосаркомы возможно только на гистологическом уровне, так как иные характеристики (антигенный состав и генетические особенности) в большинстве случаев имеют групповую принадлежность и, следовательно, являются общими для всех вариантов рабдомиосарком. Выявление же молекулярно-биологических аномалий, к сожалению, не всегда доступно.
Несмотря на всю сложность и относительность гистологической субклассификации, определение гистологического типа рабдомиосаркомы является обязательной и клинически значимой характеристикой. Прогноз клинического течения определяется стадией, гистологической характеристикой, возрастом больного и локализацией образования.
Гистологическая классификация опухолей мягких тканей предполагает определение антигенного набора клеточных элементов опухоли. На основании данных иммуногистохимических исследований разработаны критерии, позволяющие установить гистогенез или терминальную дифференцировку опухоли. Эти критерии лежат в основе дифференциальной диагностики большинства групп опухолей, включая опухоли мягких тканей. Злокачественные опухоли поперечно-полосатой мышечной ткани характеризуются экспрессией широкого спектра мышечно-специфических иммунологических маркеров. При этом последовательность экспрессии и набор экспрессируемых антигенов коррелирует со степенью дифференцировки клеточных элементов так, как это происходит в эмбриогенезе. Наименее дифференцированные клетки экспрессируют только виментин. Об увеличении степени дифференцировки может свидетельствовать появление экспрессии десмина и мышечно-специфического актина. Дифференцированные клетки характеризуются позитивным связыванием с антителами к миоглобину, миозину и рецепторам креатин киназы М. Для определения мышечной дифференцировки могут быть использованы антитела к титину, дистрофину и рецепторам ацетилхолин эстеразы.
Следует помнить, что мышечные маркеры десмин и мышечно-специфический актин определяются на мышечной ткани вне зависимости от направления ее дифференцировки, т.е. в клетках с общим мышечным фенотипом, включая гладкие мышцы, сердце, миофибробласты, миоэпителиальные клетки, перициты и отдельные мезотелиальные клетки.
Антитела к MyoD1 и миогенину (Myf4) являются высокоспецифичными в отношении рабдомиосаркомы, так как соответствующие антигенные детерминанты появляются в результате приобретения специфических генетических аномалий, и на сегодняшний день считаются стандартом для постановки диагноза. Однако следует заметить, что только ядерная экспрессия может считаться специфичной, в отличие от широко встречаемой неспецифической цитоплазматической экспрессии.
Наряду с экспрессией мышечных антигенов в части рабдомиосарком сохраняется абберантная экспрессия родственных маркеров, таких как S-100 протеин, нейрон-специфическая енолаза, синаптофизин, хромогранин А, NB84.
Таким образом, постановка диагноза рабдомиосаркомы требует тщательной гистологической и иммуногистохимической оценки патологических изменений, сравнительного анализа полученных данных с учетом особенностей гистологического строения и иммунофенотипа опухолей иного гистогенеза. Только комплексный морфологический подход с учетом возраста и локализации, а также тесное взаимодействие с врачами клинической службы может обеспечить адекватный результат.
Читайте также:
