Теносиновиит сухожилий разгибателей: атлас фотографий
Добавил пользователь Алексей Ф. Обновлено: 29.01.2026
Воспалительные заболевания оболочек сухожилий имеют различную морфологию, патогенез и клинические формы. Единой классификации данной патологии в настоящий момент не существует. Подходы к лечению у специалистов различных профилей существенно отличаются. В этой статье мы обобщили собственный клинический опыт диагностики и хирургического лечения теносиновитов кисти и предплечья. Для исключения специфического характера воспаления проводились серологические исследования. Использовались МРТ, ультрасонография с целью определения объема и локализации процесса. Синовэктомия проводилась в случаях отсутствия эффекта от консервативного лечения или продуктивного характера воспаления. Целью оперативного лечения является удаление всех патологических тканей с максимальным сохранением всех значимых анатомических структур: сухожильно-связочного аппарата, сосудисто-нервных пучков, коротких мышц кисти. В послеоперационном периоде назначались иммобилизация на 3 нед и лечебная физкультура. В ходе дифференциальной диагностики мы столкнулись с доброкачественными и, реже, злокачественными опухолями мягких тканей. Хорошие и удовлетворительные результаты лечения получены в большинстве случаев.
Ключевые слова: теносиновит, воспаление, синовиальные оболочки, синовэктомия, экссудат, пролиферативное воспаление, консервативное лечение, физиотерапевтические процедуры.
Для цитирования: Коршунов В.Ф., Романов С.Ю., Лазарева В.В. Диагностика и лечение теносиновитов кисти и предплечья // РМЖ. 2016. № 14. С. 936–939.
Для цитирования: Коршунов В.Ф., Романов С.Ю., Лазарева В.В. Диагностика и лечение теносиновитов кисти и предплечья. РМЖ. 2016;14:936-939.
Diagnosis and treatment of tenosynovitis of wrist and forearm
Korshunov V.F., Romanov S.Y., Lazareva V.V.
Pirogov Russian National Research Medical University, Moscow
City Clinical Hospital № 4, Moscow
Inflammatory diseases of tendon sheaths have different morphology, pathogenesis and clinical forms. Currently there is no uniform classification of this disease. Treatment approaches differ significantly among specialists of various profiles. This article summarizes authors clinical experience of diagnosis and surgical treatment of tenosynovitis of wrist and forearm.
To exclude specific nature of inflammation serological tests were performed. MRI and ultrasonography were used to determine volume and localization of the process.
Synovectomy was performed in the absence of conservative treatment's efficacy or productive inflammation. The goal of surgery was to remove all abnormal tissue with maximum preservation of all important anatomical structures: the tendon and ligaments, neurovascular bundles, short muscles of the hand. 3-weeks immobilization and physical therapy were prescribed in postoperative period. Differential diagnosis was performed with benign and, rarely, malignant tumors of soft tissues. Good and satisfactory results of treatment were obtained in most cases.
Key words: tenosynovitis, inflammation, synovial membranes, synovectomy, exudate, proliferative inflammation, conservative treatment, physiotherapy.
For citation: Korshunov V.F., Romanov S.Y., Lazareva V.V. Diagnosis and treatment of tenosynovitis of wrist and forearm // RMJ. 2016. № 14. P. 936–939.
Статья посвящена вопросам диагностики и лечения теносиновитов кисти и предплечья
Воспалительные заболевания синовиальных оболочек сухожилий верхней конечности являются одной из малоизученных проблем, несмотря на широкое распространение данной патологии. Прежде всего, необходимо различать близкие по названию и проявлениям нозологические формы:
• тендинит − воспаление ткани сухожилия;
• теносиновит – воспаление сухожилия и его синовиальных оболочек;
• тендовагинит – воспаление только оболочек сухожилия, в т. ч. синовиальных влагалищ, чаще всего речь идет о гнойном процессе;
• перитендинит – вовлечение оболочек вне синовиальных влагалищ;
• паратендинит – вовлечение окружающей рыхлой соединительной ткани.
В этой статье мы будем говорить в первую очередь об особенностях диагностики и лечения теносиновитов. В Международной классификации болезней 10-го пересмотра данные заболевания относятся к классу ХIII: Болезни костно-мышечной системы и соединительной ткани, Блок М65-М68: Поражения синовиальных оболочек и сухожилий.
По статистике, среди всех заболеваний кисти теносиновиты встречаются в 0,02% случаев, среди дегенеративно-дистрофических – в 12% случаев [1–9].
По этиологическому фактору теносиновиты делятся на асептические и инфекционные, среди которых выделяют специфические и неспецифические. К факторам риска возникновения асептических теносиновитов относятся профессиональные нагрузки (у музыкантов, программистов, спортсменов) [10] и системные заболевания (ревматоидный артрит, болезнь Бехтерева, окуло-уретро-синовиальный синдром, коллагенозы). Специфические инфекционные теносиновиты могут вызываться возбудителями иерсиниоза, бруцеллеза, псевдотуберкулеза, туберкулеза [3, 4]. В связи с этим исследование крови пациентов на наличие антител к перечисленным инфекциям и ревмопробы являются обязательными. По характеру экссудата различают серозные, серозно-фибринозные, геморрагические и гнойные теносиновиты. Схематически сухожилия сгибателей и разгибателей пальцев кисти с синовиальными влагалищами представлены на рисунке 1.
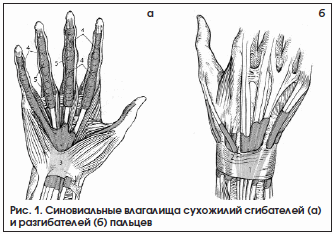
Особую сложность при хирургическом лечении представляют теносиновиты сухожилий сгибателей пальцев в связи с наличием большого количества анатомически значимых структур ладонной поверхности кисти и предплечья. Также необходимо помнить о «запретной зоне» [11] срединного нерва – месте отхождения его двигательной ветви (рис. 2).
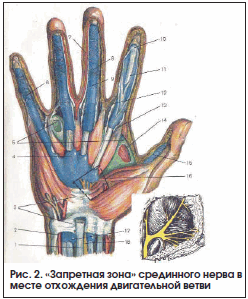
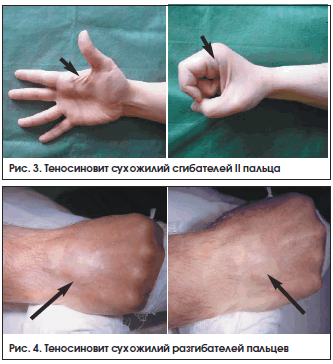
Дифференциальная диагностика основывалась на клинических данных, результатах магнитно-резонансной томографии и ультрасонографии [12, 13], термографии и радионуклидных исследований. Внешний вид кисти при теносиновите сухожилий сгибателей II пальца и разгибателей пальцев представлен на рисунках 3 и 4 соответственно.
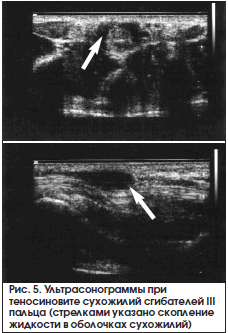
При ультразвуковом исследовании можно обнаружить изменение синовиальных оболочек и жидкостный компонент (рис. 5).
Аналогичные изменения выявляются при МРТ Т1- и Т2-взвешенном изображении (рис. 6).
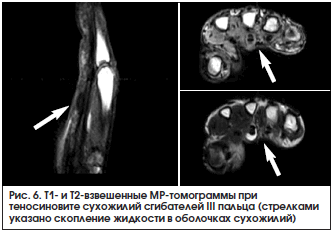
Тактика лечения целиком зависит от правильно поставленного диагноза. Неверный метод оперативного вмешательства или медикаментозной терапии ведет к рецидиву заболевания. При выявлении антител к различным инфекциям или признаков активности ревматического процесса показано первоочередное лечение основного заболевания. В этом случае больные направляются в специализированные инфекционные или ревматологические лечебные учреждения.
В начальной, острой стадии заболевания, особенно при экссудативном характере воспалительного процесса, проводится консервативное лечение. Оно заключается в иммобилизации пальцев и кисти гипсовыми повязками, ортезами или шинами. Одновременно назначаются нестероидные противовоспалительные препараты (НПВП), уменьшающие отек, экссудацию и купирующие болевую симптоматику. Среди НПВП предпочтение отдается лекарственным средствам с гастропротективным действием, например амтолметин гуацилу (Найзилат). Рекомендуемая доза препарата составляет 600 мг 2 раза в сутки и может быть снижена до 600 мг/сут за 1 прием. Для сохранения гастропротективного действия Найзилат следует принимать на голодный желудок. Продолжительность лечения – 5−7 дней.
После купирования острой стадии показаны физиотерапевтические процедуры. Применяются фоно- и электрофорезы с кортикостероидами (гидрокортизон), магнито- и лазеротерапия, грязевые или парафиновые (озокеритовые) аппликации. Курс консервативного лечения составляет 1 мес.
При отсутствии положительного эффекта от консервативного лечения, а также в случае пролиферативного воспаления и нарушения функции пальцев показано оперативное лечение. Основным хирургическим методом является синовэктомия. При теносиновитах наиболее важно тщательное иссечение всех патологически измененных оболочек сухожилий. Кроме того, согласно принципам абластики показана обработка тканей спиртовыми растворами антисептиков. В случае обширного спаечного процесса в области сухожильных оболочек производится тенолиз, а при творожистом некрозе – пластика сухожилий. Интраоперационный материал обязательно отправляется на гистологическое исследование. Оперативные доступы стандартны для операций на кисти (рис. 7). Разрезы производятся параллельно кожным складкам ладонной поверхности кисти и пальцев и S-образно – на тыльной поверхности [4, 6, 14, 15].
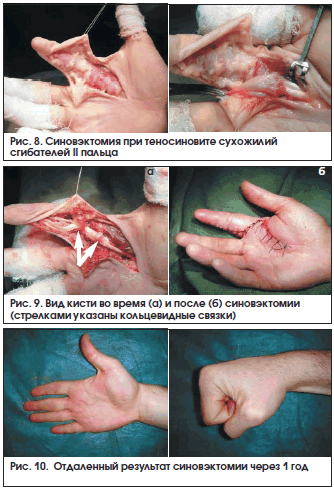
Этапы операции представлены на рис. 8 и 9.
Во время операции необходимо сохранять элементы скользящего аппарата сухожилий, в т. ч. кольцевидные связки (см. рис. 9).
При соблюдении указанных условий мы получим восстановление функции пальцев в ближайшей и отдаленной перспективе (рис. 10).
В послеоперационном периоде применяется иммобилизация кисти и пальцев сроком на 3 нед., лечебная гимнастика для интактных суставов [4]. В плане дифференциальной диагностики мы столкнулись с такими доброкачественными опухолями, как липома, фибролипома, нейрофиброма, гемангиома, ангиолейомиома, а также злокачественными новообразованиями: эккринной акроспиромой, липосаркомой и синовиальной саркомой [9, 10, 16−18] (рис. 11-15).
Рис. 15. Липосаркома
Хорошие отдаленные результаты лечения достигнуты нами в 95% случаев, у 3% пациентов отмечен рецидив заболевания, в оставшихся 2% наблюдался переход патологического процесса на ранее интактные сухожилия и их оболочки.
Таким образом, разработанный в нашей клинике алгоритм обследования обеспечивает правильную постановку диагноза, а применяемые консервативное, физиотерапевтическое лечение и различные виды оперативных вмешательств позволяют добиться надежных положительных результатов лечения пациентов с заболеваниями данной нозологической группы.
1. Волкова А.М. Хирургия кисти. Т. 2. Екатеринбург: Уральский рабочий, 1993. С. 183–186 [Volkova A.M. Khirurgiya kisti. T. 2. Yekaterinburg: Ural'skiy rabochiy, 1993. S. 183–186 (in Russian)].
2. Розовская Т.П., Микусев И.Е., Ахметин Г.М. Лечение доброкачественных опухолей кисти // Казанский медицинский журнал. 1982. Т. 63. № 21. С. 42 [Rozovskaya T.P., Mikusev I.Ye., Akhmetin G.M. Lecheniye dobrokachestvennykh opukholey kisti // Kazanskiy meditsinskiy zhurnal. 1982. Т. 63. № 21. S. 42 (in Russian)].
3. Страхов М.А. Доброкачественные опухоли и опухолеподобные заболевания мягких тканей кисти (клиника, диагностика, лечение): дис. … канд. мед. наук. Екатеринбург, 1996. C. 5–286 [Strakhov M.A. Dobrokachestvennyye opukholi i opukholepodobnyye zabolevaniya myagkikh tkaney kisti ( klinika , diagnostika , lecheniye ): dis. … kand. med. nauk. Yekaterinburg, 1996. S. 5–286 (in Russian)].
4. Толмачёва В.В. Доброкачественные опухоли мягких тканей кисти (клиника, диагностика, лечение): дис. … канд. мед. наук. М., 1981. C. 3−152 [Tolmachova V.V. Dobrokachestvennyye opukholi myagkikh tkaney kisti (klinika, diagnostika, lecheniye): dis. kand. med. nauk. M., 1981. S. 3–152 (in Russian)].
5. Fletcher C.D. The evolving classification of soft tissue tumours: ап update based оп the new WНO classification // Histopathology. 2006. Vol. 48. Р. 3–12.
6. Hsu C.S., Hentz V.R., Уао J. Tumours of the hand // Lancet Oncol. 2007. Vol. 8. № 2. Р. 157–166.
7. Mannan К., Briggs T.W. Soft tissue tumours of the extremities // BМJ. 2005 Sep. Vol. 17. № 331. Р. 590.
8. Plate А.М., Lee S.J., Steiner G., Posner М.А. Tumorlike lesions and benign tumors of the hand and wrist // J Ат Acad Orthop Surg. 2003 Маr−Арr. Vol. 11. 2. Р. 129–141.
9. Sobanko J.F., Dagum A.B., Davis I.C., Kriegel О.А. Soft tissue tumors of the hand // Dermatol Surg. 2007 Jun. Vol. 33. № 6. Р. 651–770.
10. Элькин М. А. Профессиональные хирургические болезни рук. М.: Медицина, 1971. C. 5–121 [El'kin M. A. Professional'nyye khirurgicheskiye bolezni ruk . М.: Meditsina, 1971. S. 5–121 (in Russian)].
11. Финешин А.И. Ультразвуковая диагностика при заболеваниях и повреждениях мягких тканей кисти и предплечья: автореф. дис. … канд. мед. наук. М., 2006. С. 11–158 [Fineshin A.I. Ul'trazvukovaya diagnostika pri zabolevaniyakh I povrezhdeniyakh myagkikh tkaney kisti i predplech'ya: аvtoref. dis. kand. med. nauk. M., 2006. S. 11–158 (in Russian)].
12. Соnnеll D.A., Koulouris О., Thom D.A., Potter H.G. Contrast-enhanced МR angiography of the hand. Radiographics. 2002 May–Jun. Vol. 22. № 3. Р. 583–599.
13. Horcajadas А.В., Lafuente J.L., de la Cruz Burgos R., Muniz S.H., Roca S.A., Ortega S.G., Franjo P.D. Cruz Ultrasound and МR findings in tumor and tumor-like lesions ofthe fingers. 2003 May. Vol. 13. 5. Р. 1125–1136.
14. Усольцева Е.В., Машкара К.И. Хирургия заболеваний и повреждений кисти. М., 1986. C. 166–169 [Usol'tseva Ye.V. , Mashkara K.I. Khirurgiya zabolevaniy i povrezhdeniy kisti. M., 1986. S. 166–169 (in Russian)].
15. Шинкаренко И.Н., Гришин ИГ., Беляева А.А., Ширяева Г.И. Мягкотканные опухоли кисти и их лечение // Советская медицина. 1982. № 6. С. 97–100 [Shinkarenko I.N. , Grishin I.G., Belyayeva A.A., Shiryayeva G.I. Myagkotkannyye opukholi kisti i ikh lecheniye // Sovetskaya meditsina. 1982. № 6. S. 97–100 (in Russian)].
16. Cavallaro М.С., Taylor J.A., Gorman J.D., Haghighi Р., Resnick D. Imaging findings in а patient with fibro1ipomatous hamartoma of the median nerve // AJR Am J Roentgenol. 1993. Vol. 161. Р. 837–838.
17. Murphey М.D., Аrсаrа L.K., Fanburg-Smith J. From the archives of the AFIP: imaging of musculoskeletal liposarcoma with radiologic-pathologic correlation // Radiographics. 2005 Sep–Oct. Vol. 25. № 5. Р. 1371–1395.
18. Nagata S., Nishimura Н., Uchida М., Науаbuchi N., Zenmyou М., Fukahori S. Giant angioleiomyoma in extremity: report of two cases // Magn Reson Med Sci. 2006 Jul. Vol. 5. № 2. Р. 113–118.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Теносиновит
Теносиновит – это воспаление синовиального сухожильного влагалища. Теносиновит сухожилия становится причиной боли, скрипа и возникновения припухлостей.
Внимание!
Здесь вы сможете выбрать врача, занимающегося лечением Теносиновит Если вы не уверены в диагнозе, запишитесь на прием к терапевту или врачу общей практики для уточнения диагноза.
Статьи на тему Теносиновит:
Причины
Симптомы
Диагностика
Лечение
Механизм развития
Одной из самых разрушительных инфекций, поражающих кисти рук, является теносиневит. Если данное заболевание не будет вовремя выявлено и излечено, то уже скоро может появиться некротическое поражение в зоне сухожилий. Это становится причиной постоянной утраты функций.
В большинстве случаев поражаются первый, второй и третий палец рук. Кроме того, причиной может становиться и перенос инфекции через кровь. Причиной теносиневита могут стать ранения, полученные из-за воздействия высокого давления.
Причины
Наиболее часто воспаление сухожилий является следствием получения ранений и дальнейшего развития инфекционного процесса. Процесс провоцируется стрептококками, стафилококками и так далее. Несколько реже провоцировать развитие заболевания могут такие организмы:
- Neisseria gonorrhoeae. В случае появления признаков воспалительных заболеваний органов таза, уретрита, цервицита;
- псевдомонады - в том случае, если у человека диабет;
- грамположительные микробы, организмы грибкового происхождения. Если пострадавшие имеют диабет или слабый иммунитет.
Симптомы
Признаки теносиновита почти всегда проявляются таким образом:
- при прощупывании влагалища сухожилия могут появиться сильные болевые ощущения;
- палец отекает;
- в состоянии покоя палец согнут;
- боль становится сильнее, если палец разгибается другой рукой;
- в случае поражения влагалища сухожилия, процесс инфекционирования может распространиться на сумку лучевой кости. Тогда, в большом пальце ощущается боль, он отекает, а кисть принимает согнутое положение;
- если поражается влагалище сухожилия мизинца, то инфекционный процесс распространяется на сумку кости локтя. Также мизинец отекает, пальцы кисти принимают согнутое положение, при пассивном разгибании проявляется боль;
- если инфекционный процесс распространяется в зону между лучевой и локтевой костями, то развивается абсцесс лодковидного типа.
Диагностика
- качественно собранный анамнез ортопедом-травматологом и физикальное обследование. Это первый и основной ключ для распознавания теносиновита на ранней стадии и исключения других инфекций кистей рук;
- анамнез должен отражать следующее: путь повреждения, время проявления инфекции и ход развития симптомов;
- инфекционное повреждение из-за высокого давления нуждается в экстренной оценке ранения хирургом, это не зависит от размеров раны;
- нужно определить положение прививки от столбняка и провести оценку других факторов риска. Также должны быть выявлены признаки и проявления заболеваний системного характера и прочие потенциальные места инфицирования.
Специальные методы диагностики таковы:
- проведение рентгенографии пораженного пальца, что помогает определить остеомиелит и инородные тела;
- ультразвуковое исследование провоцирует скопление жидкости в синовиальном влагалище, потому считается неуместным.
Лечение
Прежде всего, пораженный палец должен быть приподнят и иммобилизирован. Кроме того, нужно определить положение с прививками от столбняка. При такой проблеме, как теносиновит сухожилия, лечение предполагает внутривенный ввод антибиотиков. Для начала терапии понадобятся те из них, которые имеют широкий спектр действия. Если у больного воспаление сухожилий, лечение может предполагать пенициллин, цефотетам, клиндамицин. Если пациент страдает пониженным иммунитетом, диабетом, то нужно добавить препараты, которые действуют на грамотрицательные бактерии. В период заболевания пациент может испытывать сильные боли, поэтому может потребоваться применение препаратов для обезболивания. Кроме того, требуется срочная консультация специалиста-хирурга, который разработает правильный план относительно того, как лечить теносиновит бицепса.
Если пациент поступает позже, нежели через двое суток после повреждения, то он нуждается в специальной обработке в операционной. Если же он поступил в течение 24–48 часов после того, как появился теносиневит, лечение может проводиться и консервативным путем.
Что такое теносиновит?
Теносиновит — это патология воспалительного характера, которая поражает сухожилие и окружающую его синовиальную оболочку. Патологический процесс вызывает боль, отечность. Чаще всего заболевание развивается вследствие травм, растяжений, а также — как следствие синовита, осложненного тендинитом.
Синовит представляет собой воспаление синовиальной оболочки (сухожильного влагалища), окружающей сухожилие, с образованием внутри экссудата (жидкости). Поражает суставы, связки и сухожилия.
Более подробно на вопрос «Что такое теносиновит?» сможет ответить только врач — ортопед-травматолог.
Классификация
Бывает 2 стадии заболевания:
- острая — пораженная область припухшая, нарушается подвижность сустава, возникает сильная боль при движении в суставе или пораженной мышце;
- хроническая — развивается при отсутствии лечения острой стадии и сопровождается ограничением подвижности сустава.
Согласно локализации различают такие типы теносиновита:
- коленного сустава — лигаментит собственной связки надколенника, тендинит четырехглавой мышцы бедра, «гусиной лапки», подвздошно-большеберцового тракта («колено бегуна»);
- плечевого сустава — тендинит вращательной манжеты плеча (надостной, подостной, подлопаточной, большой и малой круглой мышцы), длинной головки бицепса, ромбовидной и дельтовидной мышцы;
- локтевого сустава — наружный эпикондилит («локоть теннисиста»), внутренний эпикондилит («локоть гольфиста»), «туннельный синдром»;
- тазобедренного сустава — тендинит подвздошно-большеберцового тракта, подвздошно-поясничной мышцы, грушевидной, большой и средней ягодичной мышц, задней группы мышц бедра;
- лучезапястного сустава и пальцев кисти — синдром запястного канала, стенозирующий лигаментит разгибателя 1 пальца кисти (болезнь де Кервена), лигаментит мышцы, отводящей и/или приводящей 1 палец кисти (синдром де Кервена), тендовагинит разгибателей пальцев кисти;
- голеностопного сустава — тендинит длинной и короткой малоберцовых мышц голени, большеберцовой мышцы голени (шинсплинт), задней большеберцовой мышцы, ахиллового сухожилия.
По характеру протекания теносиновит бывает:
- туберкулезный — развивается вследствие инфицирования туберкулезной палочкой, поражает синовиальную оболочку сухожилия кисти;
- стенозирующий — обычно патологический процесс, затрагивает область локтевого, лучезапястного, коленного и голеностопного суставов;
- хронический воспалительный — похож на туберкулезный, часто сочетается с ревматоидным артритом.
Также различают инфекционный и неинфекционный теносиновит.
Этиология и патогенез
Воспаление синовиального сухожильного влагалища может развиться по разным причинам. Обычно заболевание возникает вследствие травм и ранений с последующим инфицированием.
Среди основных причин теносиновита выделяют:
- Ревматизм
- Повреждения конечностей
- Снижение иммунитета
- Инфекционные патологии
- Негативные изменения в суставах
- Пожилой возраст
- Чрезмерные нагрузки
Также бактерии могут проникать в сухожильное влагалище с других частей тела. Обычно патология поражает сгибатели, реже — разгибатели пальцев. Распространенным возбудителем считается золотистый стафилококк, гонококк, грибы, псевдомонады и грамположительные бактерии.
Симптомы теносиновита
Признаки теносиновита отличаются в зависимости от локализации воспаления и причины. При инфекционном типе заболевания может покраснеть пораженная область, повышается температура и возникают признаки интоксикации.
Среди общих симптомов теносиновита выделяют:
- припухлость;
- боли;
- усиление боли при физическом напряжении;
- скованность и ограниченность движений.
Патология развивается медленно, поэтому симптомы теносиновита возникают не сразу. В некоторых случаях болевые ощущения могут отсутствовать. У больного возникает отек и нарушение подвижности сустава.
Особенности течения теносиновита при беременности
У беременных женщин чаще диагностируют синдром де Кервена — воспаляются 2 сухожилия большого пальца руки и сухожильное влагалище. Причиной патологического процесса может стать гормональный сбой, задержка жидкости в организме, физическое переутомление, ослабление суставов и связок. Заболевание сопровождается болью и отечностью у основания пальца. Нередко теносиновит развивается после родов.
Особенности теносиновита у детей
У ребенка воспалительный процесс возникает при проникающих ранениях и последующем инфицировании. В первые годы жизни может развиться так называемый «щелкающий палец». Родители замечают, что малыш не до конца разгибает большой палец. В данном случае следует обратиться к детскому врачу ортопеду-травматологу.
Осложнения теносиновита
При своевременном лечении заболевание редко приводит к негативным последствиям. Но при инфекционном типе возможно заражение крови, сепсис.
Среди послеоперационных осложнений бывают следующие:
- утрата или снижение чувствительности;
- болевые ощущения в области вмешательства;
- ухудшение подвижности.
Без терапии развивается хроническая форма, нарушающая двигательную функцию.
Диагностика теносиновита
На первичном приеме врач ортопед-травматолог проводит пальпацию, осматривает пациента, собирает анамнез. При подозрении на воспаление синовиального влагалища сухожилия длинной отводящей мышцы первого пальца и короткого разгибателя первого пальца показан тест Мукарда.
Основным методом диагностики теносиновита является рентгенография. Также назначаются лабораторные исследования: анализ крови, бактериологические методики.
К методам инструментальной диагностики теносиновита относят рентген и УЗИ.
Лечение теносиновита
В зависимости от причины воспалительного процесса, течения заболевания и других особенностей, применяются следующие методы лечения теносиновита:
- физиотерапия — иглорефлексотерапия, лазеротерапия, грязелечение, лечебный массаж и т. п.;
- прием медикаментов — общеукрепляющие, обезболивающие и противовоспалительные препараты, антибиотики;
- новокаиновые блокаторы;
- введение препаратов местно для стимуляции кровотока, устранения боли и воспаления;
- ХИЛТ-терапия;
- ударно-волновая терапия.
Хирургическое лечение показано в случае гнойного поражения или при отсутствии эффекта от консервативного лечения.
Операции при теносиновите
При операции проводят пункцию сустава и устраняют скопившуюся жидкость и гной. Затем в пораженную область вводят препарат для снятия воспаления. В тяжелых случаях показано эндопротезирование. После хирургического вмешательства конечность обездвиживают шиной, гипсом или бинтами. В период реабилитации повязки снимают, назначается лечебная физкультура.
Контроль излеченности
Консервативное лечение считается неэффективным, если не дает положительных результатов в течение 5-7 дней. После операции контроль излеченности теносиновита определяется рентгенографией.
Профилактика теносиновита
Избежать воспаления сухожильного влагалища можно, соблюдая профилактические мероприятия:
- вовремя лечить инфекционные заболевания;
- дозировать нагрузку на сухожилия, связки и суставы;
- при риске перенапряжения надевать ортопедический бандаж или применять кинезиотейпирование;
- укреплять иммунитет;
- правильно обрабатывать раны.
При возникновении симптомов воспаления следует обязательно обращаться к врачу, чтобы избежать осложнений.
Вопрос-Ответ
Что такое теносиновит де Кервена?
Теносиновит де Кервена (или лучевой стилоидит) — это заболевание кисти, характеризующееся воспалением сухожилий мышц большого пальца. При болезни де Кервена человеку больно брать любой предмет в руку или отводить первый палец руки в сторону. Травматологи отмечают, что стилоидит, как правило, развивается после перегрузки кисти.
Как лечить теносиновит де Кервена?
Лечение теносиновита де Кервена основано на таких принципах: обеспечение максимального покоя кисти (вплоть до использования гипсовых повязок), исключение провоцирующего воспаление фактора и назначение лекарственных препаратов. При лечении лучевого стилоидита показаны НПВП и кортикостероидные гормоны. Ускорить выздоровление помогают физиотерапевтические процедуры: электрофорез с обезболивающими препаратами; лазеротерапия; фонофорез гидрокортизона, парафинотерапия, лечебные грязи и согревающие компрессы, накладываемые на область пораженного сустава. Если консервативное лечение не помогает, прибегают к хирургическому лечению. Операция при теносиновите относится к простым и не требует пребывания в стационаре.
Как вылечить теносиновит максимально быстро?
Максимально быстрое лечение теносиновита достигается путем обеспечения полного покоя кисти, введении при помощи инъекции кортикостероидного гормона в сочетании с анестетиком, использовании физиотерапевтических процедур и массажа.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.

Врач ортопед-травматолог высшей категории

Заведующий отделением травматологии и ортопедии в стационаре, врач ортопед-травматолог второй категории, кандидат медицинских наук
Какой врач лечит теносиновит?
Лечением воспаления синовиальной оболочки занимаются ортопед-травматолог, травматолог и детский ортопед-травматолог. При необходимости подключаются другие специалисты.
Пройти комплексное эффективное лечение теносиновита в Киеве можно в подразделениях клиники МЕДИКОМ на Оболони и Печерске. Опытные специалисты и современное оборудование клиники помогут поставить правильный диагноз и назначить оптимальное лечение. Помните, вовремя оказанная помощь — залог быстрого выздоровления!
Теносиновит Де Кервена
Большой палец руки — самый активный, без него не обходится почти ни одно движение. Сухожилия отводящей мышцы большого пальца и мышцы разгибателя располагаются в одном канале. При воспалительном процессе сухожилия он сужается, что раздражает болевые рецепторы.
Синдром де Кервена по-другому называется «запястьем матери». Это связано с тем, что он довольно часто диагностируется у женщин, которые каждый день выполняют монотонную и однообразную домашнюю работу или носят на руках маленьких детей.
Что такое теносиновит Де Кервена?
Заболевание представляет собой воспаление, которое затрагивает сухожилие большого пальца руки, что в свою очередь провоцирует воспаление синовиальных оболочек между большим пальцем и запястьем. В случае прогрессирования патологии сухожилия увеличиваются в объеме, истираются о стенку сухожильного влагалища (при движении большого пальца), травмируются. Мышцы не вмещаются в синовиальное влагалище, поэтому сухожилие ходит по нему рывками, что снижает функции всей кисти.
Причины возникновения
Полностью причины развития теносиновита не выяснены. Возможно это реакция сухожилий на повышение давления в области большого пальца.
Кроме существенной и длительной нагрузки на лучезапястный сустав, специалисты выделяют следующие провоцирующие факторы для развития теносиновита де Кервена:
- артроз;
- врожденные анатомические строения костей и мышц;
- воспаление сустава;
- травма кисти;
- гормональные изменения, которые характерны для беременности, периода после родов, климактерического периода.
Теносиновит де Кервена чаще всего диагностируют у людей, которые по роду своей деятельности выполняют повторяющиеся движения — у доярок, садоводов, парикмахеров, пианистов, любителей играть в гольф.
Симптомы и признаки
Основной жалобой пациентов при теносиновите де Кервена является боль, которая локализуется в запястье со стороны лучевой кости. Она может отдавать в предплечье, особенно при попытке разогнуть большой палец или сжать его. Боль ноющая, дергающая, усиливается при выполнении хватательных и скручивающих движений.
При обследовании может наблюдаться отек, повышенная чувствительность в области шиловидного отростка лучевой кости. Также заметен неполный объем движений в первом пятно-запястном суставе, утолщение первого дорсального компармента, крепитация. Некоторые пациенты жалуются на парестезию и слабость.
Какой врач лечит?
Воспаление сухожилий лечит ортопед. Врач проведет диагностику, установит точный диагноз и только на основе анализов назначит лечение.
В нашей клинике имеется вся необходимая диагностическая база для диагностики теносиновита де Кервена — УЗИ, КТ, МРТ. Благодаря нашим высоко квалифицированным специалистам, в большинстве случаев для выявления этого заболевания бывает достаточно только физикального осмотра пациента.
Визуальный осмотр позволяет найти различия между состоянием обоих кистей, а с помощью пальпации можно установить место поражения. Для подтверждения диагноза наши врачи могут провести тест — пациента просят поставить ладони на ребро внутренней стороной друг к другу и пошевелить пальцами. Разница при сгибании пальцев может достигать 80 градусов.
Также наши специалисты проводят тест Финкельштейна. Пациента просят сжать пальцы в кулак, зажав большой палец под остальными пальцами. Затем врач отводит кисть руки в сторону мизинца. При наличии очага поражения больной почувствует резкую боль в месте воспаления.
Методы лечения
Лечение теносиновита де Кервена подразумевает комплексную терапию. Если обращение к врачу произошло своевременно, ортопед может назначить консервативное лечение, которое в 50 % случаев дает положительный результат.
Консервативная терапия заключается в следующем:
- Ограничение нагрузки на область поражения. Большой палец можно зафиксировать повязкой так, чтобы он находился по отношению ко второму и третьему пальцу в полусогнутом положении. Также врач может посоветовать ношение отреза на первом пястно-фаланговом суставе. В некоторых случаях накладывается гипс или пластиковая шина для более жесткой иммобилизации. Все эти мероприятия не лечат заболевание, а только оказывают щадящее действие на сустав и купируют прогрессирование повреждения сухожилия.
- Медикаменты. Для уменьшения интенсивности боли врач может выписывать короткие курсы нестероидных противовоспалительных средств, иногда необходимы инъекции гидрокортизона, а если боли очень сильные ставят новокаиновую блокаду.
Если консервативное лечение не дает положительной динамики, врач предлагает операционное вмешательство. Оно показано, если наблюдается двустороннее поражение. Операция проводится под местным наркозом и заключатся в удалении пораженной связки и ликвидации спаечного процесса. После операции пациент может возвращаться к привычному образу жизни через 2 недели.
Результаты
Реабилитация и восстановление образа жизни
Реабилитация после лечения теносиновита де Кервена заключается в разработке сустава (ЛФК) и в физиотерапевтических методиках — ультразвук, парафин, лазер, ударно-волновая терапия.
Образ жизни при теносиновите Де Кервена
Избежать рецидивов воспаления сухожильного влагалища можно соблюдая меры профилактики:
- своевременное лечение инфекционных патологий;
- дозированная нагрузка на сухожилия;
- при риске перенапряжения использование ортезов или фиксирующих повязок;
- укрепление иммунитета.
Боль в кистях — это очень распространенная проблема, с которой пациенты обращаются к ортопедам. Нередко после обследования пациент может слышать диагноз — теносиновит де Кервена. Не стоит бояться такого громкого названия патологии, это заболевание редко приводит к опасным последствиям, и в большинстве случаев хорошо подается лечению.
Клиника хирургии кисти
Болезнь де Кервена (теносиновит, стенозирующий лигаментит, стенозирующий тендовагинит) — это заболевание кисти, проявляющееся резкой болью в области запястья при физической нагрузке (например, когда вы берете на руки ребенка, поднимаете кружку или чайник).
Заболевание возникает при сужении канала в области лучезапястного сустава, в котором расположены сухожилия, разгибающие и отводящие большой палец. Из-за этого повышается трение сухожилий, возникает их местное воспаление, приводящее к резкой боли. Обычно причиной развития болезни де Кервена является перегрузка кисти. Как правило, заболевание развивается постепенно, но причиняет немало неудобств в повседневной жизни.
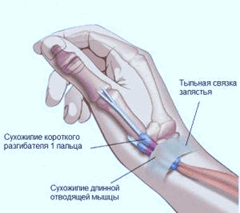
Типичные признаки теносиновита де Кервена:
Боль и припухлость по наружной поверхности лучезапястного сустава с переходом на основание большого пальца (по ходу сухожилий)
Резкое усиление боли при нагрузке на кисть
Снижение силы кисти
Диагностический тест:
Симптом Финкельштейна: если зажать большой палец в кулак и отвести кисть в сторону мизинца – возникает резкая боль вдоль сухожилий на тыле первого пальца.
Лечение болезни де Кервена:
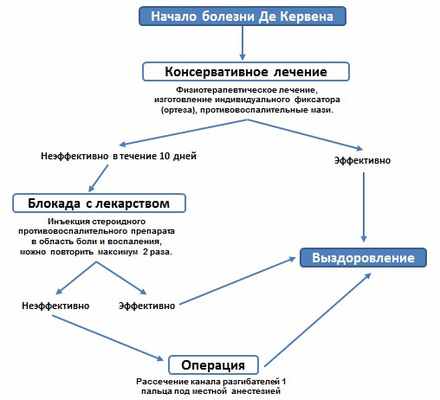
Начинать лечение следует с консервативных методик. Рекомендуется исключить болезненные нагрузки, использовать противовоспалительные мази, физиотерапию и фиксацию 1 пальца отрезом. Если в течение 10 дней боль сохраняется или усиливается, то рекомендовано выполнить блокаду с гормональными противовоспалительными препаратами или решить вопрос об операции.
При неэффективности 1-2 блокад показано хирургическое лечение — операция по рассечению суженного канала разгибателей 1 пальца. Это вмешательство проводится под местной анестезией. Выполнить его можно открыто (из небольшого разреза кожи) или малоинвазивно, через несколько проколов кожи иглой.
Что необходимо для лечения за один визит?
При выполнении открытой операции необходим осмотр на следующий день после операции.
Для проведения операции необходимо иметь с собой анализы: общий анализ крови и мочи (действительны 10 дней), биохимический анализ крови — глюкоза, мочевая кислота, СРБ, ревматоидный фактор (действительны 10 дней), факторы риска — анализ на гепатиты В, С, RW, ВИЧ (действительны 3 месяца).
В письме желательно указать:
- ФИО и год рождения
- Контактный телефон и город проживания
- Зону болезненности и как давно в ней появилась боль
- Боль начала развиваться постепенно, или после травмы?
- Возникают ли у Вас щелчки или защелкивания пальца или пальцев при сгибании и разгибании?
- Немеют ли у Вас пальцы кисти (просыпаетесь ли Вы от ощущения, что отлежали руку?)
- Проблемы с рукой появились после травмы?
- Оперировали ли Вас ранее? Если да, то где и когда (желательно выслать копию выписного эпикриза после операции, а на фото руки маркером обозначить послеоперационный рубец)
- Приложить фото руки (вид сверху и сбоку), желательно маркером или ручкой указать проблемные зоны на кисти
- Имеются ли у Вас хронические заболевания — ревматоидный полиартрит, подагра, сахарный диабет и т.п.
В произвольной форме опишите проблему: что Вас беспокоит и как долго, к кому обращались за помощью, какое лечение получали (был ли эффект), какие исследования проводили (нужно приложить копии медицинских документов при их наличии).
Также по телефону 8 (812) 406 88 88 можно просто записаться на консультацию, где мы поставим точный диагноз, составим план обследования и лечения, а также назначим дату операции (при необходимости).
Читайте также:
