Тимома на рентгенограмме, КТ
Добавил пользователь Евгений Кузнецов Обновлено: 27.01.2026
Мнение специалиста, высказанное на сайте, не рассматривается как постановка диагноза и не является основанием для назначения лечения или самолечения. Необходима очная консультация специалиста.
Доброго дня! Подскажите пожалуйста! Я из г. Волгодонска. У моего брата на флюрографии обнаружили темное пятно в грудной области, по результатам компьютерной в передне-верхнем средостении обнаружили образование размерами где-то 35х35х50мм предположительно тимома. Подскажите что необходимо для лечения - направление врача или еще что, нужно ли собирать сразу все анализы для госпитализации, или нужно сперва приехать к Вам на дополнительное обследование. Какова приблизительная стоимость обследования и операции, куда записываться?
Уважаемый Виталий! Предварительная запись и направление для очной консультации не требуются. Чтобы не повторять КТ её нужно представить на диске. Со стоимостью услуг по обследованию можно ознакомиться в разделе "Платные услуги". Операция, если она необходима, будет выполнена по ОМС.
профессор С.А. Зинькович
Здравствуйте!Хочу обратится к вам за советом. У моего брата обнаружили Рак легких,после операции удалить ее не удалось,и при этом у него сильные головные болиЮ что ВЫ можете посоветовать по этим результатам анализа! Описание:Микро: В готовых гистологических препаратах морфологическая картина более всего характерна для опухолевой ткани, состоящей из солидно расположенных полиморфных лимфоцитоподобных клеток среди фиброзной стромы с участками некроза, без признаков органной принадлежности; однако участки антракоза косвенно могут свидетельствовать о наличии лимфоузла, структуры которого замещены вышеописанной тканью. Закл.: Для проведения дифференциальной диагностики между реактивным и опухолевым процессами требуется проведение иммуногистохимического исследования, при наличии опухоли - её верификация и попытка определения первичной локализации.Какой выход из этой ситуации? Подскажите?
Уважаемая Фатима! На основании представленных Вами данных никакого заключения сделать нельзя, так как не указана стадия заболевания, нет верификации, не ясна причина головных болей (метастазы?).
профессор С.А. Зинькович
Здравствуйте.Подскажите могу я приехать в ваш центр с другого региона на операцию щитовидной железы диагноз справа коллоидные образования,слева аденома.Какие для этого нужны документы,нужна предварительная запись,стоимость операции.
Уважаемая Людмила! Для проведения операции у нас, нужно чтобы показания к ней были определены нашими специалистами при очной консультации. Предварительная запись не нужна.
профессор С.А. Зинькович
добрый деньв пятигорске у моего мужа в онкологии взяли пункцию из лимфоузла на шее слева и обнаружили лимфому кровь на онкомаркеры сказали спокойная биопсию будут брать 7 апреля обратилились мы в онкологию 3 недели назадможно у вас спросить когда будет готова биопсия и если поттвердят диагноз можно приехать к вам и обследоваться и если нужно провести у вас лечение
Уважаемая Анна! Мы не можем ответить когда будет готова биопсия в Пятигорске. Обычно гистологический анализ выполняется 5-7 дней, а ИГХ до 2-х недель. Если желаете обследоваться у нас, то не нужно ждать анализов. Все это можно сделать у нас.
профессор С.А. Зинькович
Уважаемый Антон! Если речь идет о консультативном приеме, то эта услуга платная не зависимо от периодичности обращения.
профессор С.А. Зинькович
Дорый день .В Пятигорске нам взяли пункцию из лимфаузла ставят диагноз ллимфома,биопсию возьмут 7 апреля,скажите у вас такие заболевания исследуют если поттвердят диагноз ,биопсией, хотелось бы в вашем центре проходить лечение.пациент мужчтна 43года.
Уважаемая Анна! Мы оказываем помощь пациентам с лимфомами, если диагноз подтвержден иммуногистохимическим анализом.
профессор С.А. Зинькович
Уважаемый Александр! Нет, мы не практикуем такого рода заочные консультации. При множественных метастазах в печень нужно решать вопрос о химиотерапии, а оценка состояния пациента и возможность перенести такое лечение решается только при очной консультации.
профессор С.А. Хинькович
Добрый день! Проходим лечение в другом регионе, есть сомнения по поводу применяемой схемы лечения. Подскажите, возможно ли у Вас прочитать диски с КТ и получить консультацию химиотерапевта? Возможно ли это сделать в субботу?
Уважаемый профессор, с какой целью перед химиотерапией дакарбазином назначается премидикация медролом ? Оправдано ли это при метастазах меланомы в печень?
Уважаемая Тина! Это не является обязательным условием, но такая практика существует. Её цель уменьшение возможных побочных эффектов химиотерапии. Насколько это оправдано в каждом конкретном случае может решить только лечащий пациента врач.
профессор С.А. Зинькович
Моему отцу 78 лет, полтора года назад он оперировался в вашем институте- рак мочевого пузыря,сейчас у него опять появилась кровь в моче,чтобы попасть к вам какие дальнейшие наши действия? Он из Тарасовского р-на,нужно ли направление,анализы?
Уважаемая Людмила! Если речь идет о консультации с целью уточнения диагноза и определения тактики лечения, то направление не требуется. Необходимые анализы и исследования можно сделать у нас.
профессор С.А. Зинькович
Моему старшему сыну 16 лет. У него крупные родинки на груди. Что нужно , чтобы попасть на прием к онкологу-дерматологу. Проживаем в Ростовской области.
Здравствуйте ПОДСКАЖИТЕ пожалуйста У меня щитовидная железа Ставят диагноз гиперплазия 1 ст узловатые образованияпаренхимы искл узловатый зоб 1ст жидкостноеобразование правой долипредп кистозного характера Пожалуйста простите меня что без знаков препинания я ещё не умею их ставить Подскажите мне пожалуйста что это такое и почему моя щитовидная железа не подлежит лечению С уважением к Вам Светлана
Уважаемая Светлана! Зобом называют доброкачественные изменения не опухолевой природы. Начальные изменения (1ст.), как правило, не требуют какой-либо активной тактики. Судить же о правильности или не правильности диагноза мы не можем. Если желаете знать наше мнение, то обращайтесь на очную консультацию.
профессор С.А. Зинькович
Уважаемая Любовь Леонидовна! Извините, но вопрос не корректен. Дело в том, что иногда диагноз может быть поставлен и без КТ и МРТ, а иногда может не быть поставлен и после их выполнения. Сами по себе заключения КТ и МРТ диагнозами не являются.
профессор С.А. Зинькович
Здравствуйте.На рентгенограмме грудной клетки поставили заключение под вопросом "гидроторосс справа,увеличение,внутригрудных лимфо узлов справа, округлое образование правого легкого?".Рекомендовали КТ ОГК УЗИ на гидротаросс,гидроперикорд.Подскажите стоимость этих процедур и можно их пройти за один день?
Уважаемый Михаил! Гидротораксом называется скопление жидкости в плевральной полости. Её наличие затрудняет выявление патологических образований и интерпретацию всей картины, поэтому КТ или любое другое исследование рекомендуется выполнять после удаления жидкости. Делать это нужно по месту проживания. Со стоимостью обследования у нас можно ознакомиться в разделе "Платные услуги".
профессор С.А. Зинькович
здравствуйте !Подскажите могу Я приехать в ваш центр с другого региона.Какие документы для этого нужны.Нужна предварительная запись?
Уважаемый Иван! Если речь идет о получении консультации, то можете. Нужны документы удостоверяющие личность и уже имеющиеся данные обследований. Предварительная запись не требуется.
профессор С.А. Зинькович
Здравствуйте, доктор! Моему мужу установили диагноз, после проделанной бронхоскопии и биопсии: центр. c - r ВДБ справа, стеноз 3 ст. с распространением на промежуточный, правый и главный бронхи и трахею. Как нам быть?
Уважаемая Алена! Если отдаленных очагов поражения (метастазов) нет, то в зависимости от верификации процесса нужно проводить лучевое лечение и химиотерапию.
профессор С.А. Зинькович
Добрый день! Сделана операция по
по поводу рака сигмовидной кишки, полипа слепой кишки, резекции прямой кишки вопрос- показана ли химиотерапия при st.2 Т3NОМО, кл. гр.2?
Метастазов пока нет.
29 марта 2015 года 1430 Андреева Людмила Антоновна
Уважаемая Людмила Антоновна! При этой стадии химиотерапия показана при наличии неблагоприятных факторов прогноза (молодой возраст, низкая степень дифференцировки опухоли, исследовано менее 12 лимфоузлов, высокие показатели РЭА после операции).
профессор С.А. Зинькович
Здравствуйте!Моему брату,проживающему в Республике Дагестан,диагностировали аденокарциному прямой кишки.Помощь по месту жительства не оказана,сказали,что требуется срочная операция и озвучена неподъемная сумма.Самочувствие резко ухудшается.Может ли он оперироваться в Вашекй клинике?
Здравсьвуйте!Может ли больной с онкологическим заболеванием из Дагестана оперироваться в Вашей клинике?С ув.
Здравствуйте подскажите пожалуйста у моего сына установили диагноз "ковернозная гемангиома нижнего века левого глаза сыну 2 месяца нас направили в Москву а возможно ли провести лечение в вашем отделении?
Уважаемый Дмитрий! Для ответа нужно знать о каком лечении идет речь. Если желаете знать наше мнение, то приезжайте с ребенком на очную консультацию.
профессор С.А. Зинькович
Тимома
При этом заболевании метастазы в основном распространяются в грудной клетке: плевре (оболочка, плотно облегающая легкие и стенку грудной полости), перикарде (наружная соединительнотканная оболочка сердца), диафрагме, которые случаются редко, но в некоторых случаях случаются рецидивы спустя более 10 лет после хирургического лечения.
На долю данного заболевания приходится 20–25 % от всех опухолей средостения. Пик заболеваемости находится между 35 и 70 годами.
По системе Всемирной Организации Здравоохранения выделяют шесть типов тимом: А, АВ, В1, В2, В3, С. По мере прогрессирования от А к С отмечается ухудшение прогноза, снижение выживаемости.
В 30 % случаев заболевание протекает бессимптомно, и часто случайно обнаруживаются при рентгенографическом исследовании. Около 40 % пациентов предъявляют жалобы на болевой синдром в области грудной клетки, кашель, связанные с локальным воздействием опухоли. Главной особенностью этой опухоли является связь с аутоиммунной патологией, иммунодефицит и аутоиммунные реакции организма. Самым частым и тяжелым проявлением аутоиммунных нарушений является миастенический синдром (заболевание нервной и мышечной системы, которое характеризуется слабостью и патологической утомляемостью поперечно-полосатых мышц), а также в редких случаях анемией. Часто тимомы сочетаются с другими иммунными расстройствами, такими как лейкойз, лимфома, ревматоидный артрит.
Пациенты с тимомами имеют повышенный риск развития дополнительных злокачественных новообразований различных локализаций.
Мультиспиральная компьютерная томография (МСКТ) с контрастированием.
Рентгенограмма органов грудной клетки.
Магнитно-резонансная томография (МРТ).
Позитронно-эмиссионная томография, совмещенной с КТ (ПЭТ-КТ).
Тонкоигольная аспирационная биопсия (ТАБ) –метод морфологической верификации новообразований средостения.
Неоадъювантная терапия по схеме CAP (циклофосфамид, доксорубицин, цисплатин.
- Лучевая терапия СОД 50 Гр.
- Хирургические методы лечения, включающие в себя малоинвазивные торакоскопические операции на вилочковой железе.
Клинический случай пациента МКНЦ.
Мужчина 38 лет обратился в МКНЦ с жалобами на слабость в руках. Первые симптомы появились еще в 2017 году, но после ухудшения состояния в 2018 году он обратился в наш Центр. При обследовании специалистами МКНЦ пациенту был установлен диагноз неврит лицевого нерва. Была проведена необходимая терапия, которая временно дала положительный эффект.
В марте 2019 года у пациента появились трудности с дыханием и глотанием, поэтому он был госпитализирован с подозрением на ангионевротический отек. После осмотра ЛОР-врачом ангионевротический отек исключен, а неврологом установлен диагноз: миастения прогрессирующая форма, бульбарный тип. При дообследовании в МКНЦ проведены УЗИ и КТ и выявлено опухолевое образование тимуса.
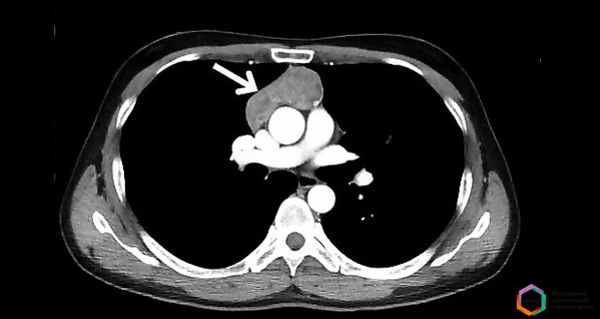
Пациенту была проведена консервативная терапия, после чего он был госпитализирован для проведения торакоскопической тимомэктомии.
Пациенту выполнено торакоскопическое удаление опухоли тимуса, удалённый материал отправлен на плановое патоморфологическое исследование.
Данный гистологический тип тимомы отличается наилучшим прогнозом в случае радикальной операции. Специалисты нашего Центра назначили пациенту оптимальное лечение, направленное на снижение рисков развития рецидивов данного заболевания и улучшение качества жизни. Пациент выписан, на данный момент чувствует себя хорошо, жалоб не имеет.
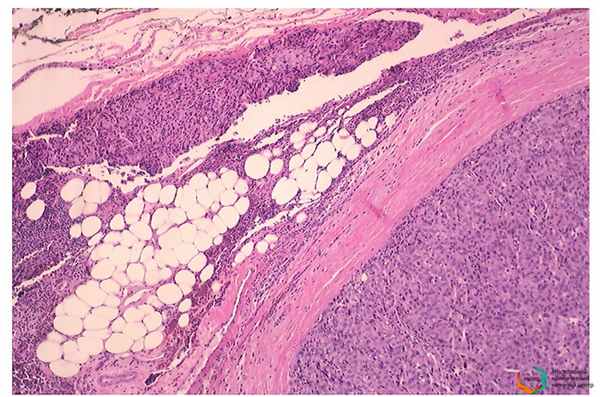
Эта патология является редкой, частота встречаемости заболевания 0,13% на 100 000 населения. С этим связана трудность обследования для достоверной постановки диагноза, что требует от пациента своевременного обращения в высоко специализированные медицинские учреждения.
Новообразования средостения (часть 1)
Стенограмма первой части видеолекции профессора Игоря Евгеньевича Тюрина о новообразованиях средостения из цикла передач Лучевая диагностика для терапевтов.
Игорь Евгеньевич Тюрин, профессор, доктор медицинских наук:
- Мы двигаемся дальше в сторону новообразования средостения как продолжение вопросов, которые уже затрагивала Ирина Александровна в своем выступлении.
Может быть, новообразования средостения – это не такая частая патология. Мы видим по статистике, что даже в структуре заболеваемости это достаточно редкая вещь. Во-первых, они всегда вызывают большие сложности в интерпретации.
Во-вторых, с моей точки зрения, еще более важное обстоятельство – это решение вопроса новообразований опухоли средостений или какие-то другие патологические изменения (заболевания сердца, сосудов, лимфатических узлов средостений).
Это всегда очень серьезная и ответственная работа врача-рентгенолога, врача, который предполагает использование нескольких диагностических методов. Конечно, методов лучевой диагностики, прежде всего, рентгеновского исследования.
Если посмотреть на структуру, то в тех лечебных учреждениях, где есть гематологические больные, гематологические отделения, на первом месте изменения лимфатических узлов средостений у больных с лимфомами. Сейчас это болезнь Ходжкина.
Помимо этого традиционный набор в виде герминогенных опухолей, тимом, нейрогенных опухолей. Они с разной частотой встречаются у детей и взрослых. У детей значительно чаще герминогенные опухоли, врожденные кисты, нейрогенные опухоли. У взрослых – это лимфомы, тимомы, внутригрудной зоб.
Диагностика отличается у детей и взрослых, топики этих патологических образований. Но мы можем выделить общие принципы. Есть определенные клинические проявления этой патологии. Мы будем говорить о наиболее характерных, типичных признаках. Это симптомы компрессии (сосуды, нервы, трахеи, бронхи), что выражается в кашле, резистентном к терапии, или в возникающих болевых ощущениях, резистентных к соответствующей терапии.
Иногда это системные проявления, такие как миастения или более известные проявления заболевания вилочковой железы. Болевые ощущения в грудной полости, увеличение периферических лимфоузлов. Это может сопровождать целый ряд состояний патологических средостений. Все это может сопровождать формирование патологического образования средостения.
Но вряд ли мы можем назвать какие-то прямые клинические признаки этого состояния. Чаще всего эти изменения выявляются при рентгенологическом исследовании. Основные – это рентгенография и компьютерная томография (КТ). Дополнительно в определенных ситуациях может использоваться магнито-резонансная томография (МРТ), ультразвуковое исследование (УЗИ), радионуклидное исследование, рентгеноскопия с контрастированием пищевода (когда речь идет о патологии пищевода или заднего средостения).
Но выявление – это рентгенологическое исследование в двух проекциях. Уточнение характера изменения – это компьютерная томография.
Зачем и когда компьютерная томография. Сегодня это актуальный вопрос, потому что количество оборудования, аппаратов в нашей стране увеличивается и очень существенно. Сегодня компьютерная томография стала в большинстве регионов, большинстве городов нашей страны доступным исследованием, которое можно выполнить пациентам, у которых подозреваются такие изменения в средостении.
Уточнение, локализация и структура патологических образований, видимых на рентгеновских снимках – это самое частое показание в тех случаях, когда выявляется случайно, может быть, при минимальных клинических проявлениях.
Мы должны понимать, что это еще и выявление патологических изменений, которые не видны на рентгеновских снимках, но которые могут быть у этого пациента в силу наличия тех или иных клинических проявлений.
Почему это может возникать, почему это случается.
Аксиальный срез. Томограмма на уровне бифуркации трахеи. В переднем средостении достаточно большое патологическое образование, исходящее из вилочковой железы перед восходящей аортой. Это образование не выявляется на обзорных снимках, потому что в прямой проекции контуры средостения определяются анатомическими структурами или патологическими образованиями, которые кондурируются воздухсодержащей легочной тканью. Являются краеобразующими в этом случае.
В этой ситуации верхняя полая вена справа и нисходящая аорта слева формируют контуры средостения. Увидеть такое образование на рентгеновском снимке очень сложно, практически невозможно. Если у этого пациента миастения, то это и есть прямое показание к выполнению компьютерной томографии.
Также как парез гортани и увеличение лимфатических узлов в аорто-пульмональном окне. Также как и определение стадии злокачественных опухолей в плане увеличения лимфатических узлов средостений (в лимфомах, в раке легкого, в пищеводе, в других злокачественных образованиях). При различных системных проявлениях, когда нас интересует либо состояние отдельных органов и тканей средостений, либо наличие увеличенных лимфатических узлов.
Там, где есть возможность выполнения МРТ, периодически возникает спор о том, что лучше, что хуже. На сегодняшний день нет какого-то единого однозначного мнения о том, как и когда нужно применять МРТ при патологии средостений.
Мы знаем сегодня, что возможность спиральной многосрезовой компьютерной томографии (МСКТ) (особенно, когда она выполняется с внутривенным контрастированием) и МРТ равны при некоторых минимальных преимуществах того и другого метода.
Учитывая, что КТ более распространено, более доступно в большинстве лечебных учреждений, на сегодняшний день она является первоочередным методом. Когда имеет смысл выполнять МРТ. Когда речь идет о патологии сердца и крупных сосудов средостения. Особенно у пациентов, у которых имеется реакция на рентгеноконтрастные препараты (их невозможно вводить или это опасно для пациента).
Когда речь идет о патологии паравертебральной области (нейрогенные опухоли или дифференциальная диагностика таких образований с патологией позвоночника. Натечник при туберкулезных спондилитах, лимфостатические поражения позвонков. Подозрения на кистозное образование. МРТ, как и УЗИ, гораздо лучше позволяет дифференцировать жидкостные образования от тканевых.
Рецидивы злокачественных опухолей – еще одно показание к магнитному резонансу. Это лимфомы, рецидивы рака легкого, когда использование этой технологии вместе с внутривенным контрастированием иногда помогает поставить правильный диагноз.
Один из типичных примеров. Преобразование кистозного образования энтерогенной кисты средостения при различных последовательностях МРТ делает совершенно понятным диагноз, что может вызывать затруднение при компьютерной томографии.
На чем основана диагностика патологии средостения и опухоли средостения вообще. Рентгенолог должен определить, где находятся эти патологические изменения – в средостении или в рядом расположенной легочной ткани, грудной стенке, плевре или плевральной полости. Иногда это достаточно сложная задача.
Во-вторых, если патология в средостении – это патологическое образование, опухоль. Или нет. Это может быть сосудистая патология. В качестве классического примера приводятся обычно аневризмы аорты или аномалии вариантов расположения сосудов.
Это разнообразные патологии пищевода. Расширение пищевода у больного с ахалазией пищевода, с другими патологическими неопухолевыми состояниями, которые тоже могут имитировать опухоль. Это патология костных структур (консолидированный перелом бедра или туберкулезный натечник при патологии грудных позвонков).
Это все может нам имитировать образование средостения при том, что к средостению это не имеет никакого отношения. В какой части расположено и какой характер или структура образования. Это узкоспецифические вопросы, которые решаются с помощью современных томографических исследований.
Ступенчато, последовательно врачи-рентгенологи пытаются решить эти вопросы. Когда мы все-таки выявляем патологические изменения в средостении, говорим, что это патология средостения, мы должны в этом случае либо подтвердить, либо исключить наличие опухоли в средостении.
Как правило, используются два основных принципа дифференциальной диагностики. Это дифференциальная диагностика по расположению, по локализации самой опухоли в средостении.
Сейчас с появлением томографических технологий (КТ и МРТ) – это плотностные (денситометрические, структурные) характеристики патологического образования, которые позволяют разграничивать эти изменения.
Долгое время, начиная еще с предвоенных лет, определение средостения осуществлялось по обзорной рентгенографии в боковой проекции. Врачи-рентгенологи, основываясь на снимке боковой проекции, традиционно выделяли среднее или центральное средостение, заднее средостение как основные отделы этой анатомической области для того, чтобы локализовать те или иные патологические изменения.
В середине прошлого века в 1950-е годы появилось еще горизонтальное разделение – разделение с помощью горизонтальных линий на верхнее, среднее и нижнее средостение. В результате на рентгенограмме можно было обнаружить 9 квадратиков и в каждый квадратик уложить наиболее часто встречающееся патологическое образование или патологический процесс.
Это существенно облегчало диагностику патологических изменений в грудной полости. С появлением компьютерной томографии магнитно-резонансная ситуация немножко изменилась. Хотя термины остались практически те же самые – передняя, центральная и задняя.
Но несколько изменилось представление о размерах той или иной области средостения. Переднее средостение превратилось в преваскулярное пространство, то есть фактически во все то, что располагается спереди от крупных сосудов и передней поверхности перикарда средостения.
Заднее средостение представляет из себя область, которая расположена позади перикарда, позади трахеи пищевода. Центральное средостение – это фактически перикард как мешок, в котором содержится сердце и крупные сосуды, и сосудистый пучок, который выходит из сердца и устремляется в верхнюю апертуру.
Таким образом, при КТ и МРТ чаще всего разграничиваются по локализации патологические процессы. Если исходить из такого подразделения, то мы можем в каждую часть средостения уложить тот или иной патологический процесс.
В переднем средостении самые верхние части, связанные с верхней апертурой – это внутригрудной зоб. Чуть ниже на уровне восходящей аорты, в средней части переднего средостения это лимфомы, герминогенные опухоли, гимомы. В нижней части кисты перикарда или мидиастинальные «липомы».
В зависимости от того, где мы видим патологические изменения – в центральном средостении, заднем средостении – мы можем говорить о том, что вероятнее всего мы видим на обзорной рентгенограмме, а теперь и на томограммах, которые получаются с помощью современных методов.
Я приведу несколько примеров дифференциальной диагностики, чтобы было понятно. Мы приблизительно знаем наиболее частые патологические процессы, которые здесь возникают. Они включают опухоли, доброкачественные и злокачественные (внутригрудной зоб, лимфомы). Неопухолевые процессы, такие как скопление жира в ретростернальной клетчатке, которые по традиции называют «липомы», или кисты перикарда, или какие-то другие патологические процессы.
Можем выделить среди них самые частые. Мы знаем клинические проявления этих патологических процессов. Мы имеем рентгеновский снимок, где можем определить тупику этих изменений. Мы можем с помощью современных томографических технологий выявить более-менее характерные проявления этого патологического процесса.
Тимомы – это обычно пациенты в возрасте старше 40-ка лет, которые нередко ассоциируются с миастенией и другими системными проявлениями. У многих пациентов это совершенно бессимптомное течение и случайная находка при флюорографическом, например, исследовании, при рентгенографии по другому поводу. Редко мы видим признаки инвазии.
Лучевые признаки этого процесса достаточно известны и понятны. Это средняя часть переднего средостения. Это нередко точечные или скорлуповидные обызвествления. Как правило, ассиметричное расположение. Во многих случаях они не определяются при рентгенографии. Но в силу наличия миастении или системных проявлений им выполняется компьютерная томография, и выявляются патологические изменения.
Если они видны при обычном рентгеновском исследовании, то мы хорошо видим, что тень средостения расширена влево на уровне дуги аорты. В ретростернальном пространстве (там, где должно быть скопление воздуха, содержащего легочную ткань) мы видим снижение пневмотизации, снижение прозрачности на боковом снимке.
Все это дает возможность предположить, что здесь есть патологические образования.
Томографическая картина. Мягкотканой плотности образования. В этом случае однородной структуры, овальной формы, с четкими контурами, расположенными перед восходящей аортой и общим стволом легочной артерии. Типичная характерная картина тимомы, которая, во-первых, нуждается в верификации, во-вторых, в соответствующем хирургическом лечении.
В каждом случае для врача-рентгенолога и для лечащего врача имеет значение определение того, доброкачественный или злокачественный этот процесс. Далеко не всегда мы можем ответить на этот вопрос или предположить характер этого процесса на основании рентгеновских или томографических данных.
Но, как правило, злокачественные опухоли увеличиваются значительно быстрее. Мы видим признаки местной инвазии в легочную ткань, в грудную стенку, в камеры сердца, в крупные сосуды и другие признаки распространенного патологического процесса. В большинстве случаев это более крупные опухоли.
В этом случае, продолжая патологию вилочковой железы, огромные размеры карциноидной опухоли вилочковой железы, которые занимают все переднее средостение, оттесняя сердце и крупные сосуды сзади аорты, вызывают накопление жидкости в правой плевральной полости. Это огромная неоднородная структура патологического образования с гиперваскулярными участками, со сдавлением верхней полой вены.
На снимке с трехмерной реформацией вы видите характерные симптомы расширения подкожных сосудов в следствие сдавления верхней полой вены. Все это говорит о злокачественной природе этого образования. Морфологический диагноз устанавливается во время операции.
Тимома
Тимома – гетерогенная группа новообразований, различных по гистогенезу и степени зрелости, берущих начало из эпителиальной ткани вилочковой железы. Варианты клинического течения тимомы могут быть различны: от бессимптомного до выраженного (компрессионный, болевой, миастенический, интоксикационный синдром). Топографо-анатомический и этиологический диагноз устанавливается с помощью лучевых методов (рентгенография, КТ средостения), трансторакальной пункции, медиастиноскопии, исследования биоптата. Лечение хирургическое: удаление тимомы вместе с вилочковой железой и жировой клетчаткой переднего средостения, дополненное по показаниям химиолучевой терапией.
Общие сведения
Тимома – органоспецифическая опухоль средостения, происходящая из клеточных элементов мозгового и коркового вещества тимуса. Термин «тимома» был введен в употребление в 1900 году исследователями Grandhomme и Scminke для обозначения различных опухолей вилочковой железы. Тимомы составляют 10-20% всех новообразований медиастинального пространства. В 65-70% случаев тимомы имеют доброкачественное течение; инвазивный рост с прорастанием плевры и перикарда отмечается у 30% пациентов, отдаленное метастазирование – у 5%. Несколько чаще тимомы развиваются у женщин, болеют преимущественно лица 40-60 лет. На детский возраст приходится менее 8% опухолей тимуса.
Причины формирования опухолей вилочковой железы неизвестны. Предполагается, что тимомы могут иметь эмбриональное происхождение, быть связаны с нарушением синтеза тимопоэтина или иммунного гомеостаза. Факторами, провоцирующими рост и развитие опухоли, могут служить инфекционные заболевания, радиационное воздействие, травмы средостения. Замечено, что тимомы часто сочетаются с различными эндокринными и аутоиммунными синдромами (миастенией, дерматомиозитом, СКВ, диффузным токсическим зобом, синдромом Иценко-Кушинга и др.).
Строение и функции вилочковой железы
Вилочковая железа, или тимус располагается в нижней части шеи и переднем отделе верхнего средостения. Орган образован двумя асимметричными долями – правой и левой. В свою очередь, каждая доля представлена множеством долек, состоящих из коркового и мозгового вещества и заключенных в соединительнотканную строму. В вилочковой железе различают два типа ткани – эпителиальную и лимфоидную. Эпителиальные клетки секретируют тимические гормоны (тимулин, a-, b-тимозины, тимопоэтины и пр.), лимфоидная ткань состоит из Т-лимфоцитов различной степени зрелости и функциональной активности.
Таким образом, вилочковая железа одновременно является железой внутренней секреции и органом иммунитета, обеспечивающим взаимодействие эндокринной и иммунной систем. После 20 лет тимус подвергается возрастной инволюции; после 50 лет паренхима тимуса на 90% замещается жировой и соединительной тканью, сохраняясь в виде отдельных островков, лежащих в клетчатке средостения.
Классификация тимом
В онкологии различают три типа тимом: доброкачественную, злокачественную тимому 1-го типа (с признаками атипии, но относительно доброкачественным течением) и злокачественную тимому 2-го типа (с инвазивным ростом).
- Доброкачественная тимома (50-70% опухолей тимуса) макроскопически имеет вид одиночного инкапсулированного узла, диаметром не более 5 см. С учетом гистогенеза внутри этой группы выделяют медуллярную (тип А), смешанную (тип АВ) и преимущественно кортикальную (тип В1) тимому.
- Тимома типа А (медуллярная) составляет 4–7% доброкачественных опухолей вилочковой железы. В зависимости от строения может быть солидной и веретеноклеточной-крупноклеточной, практически всегда имеет капсулу. Прогноз благоприятный, 15-летняя выживаемость составляет 100%.
- Тимома типа АВ (кортико-медуллярная) встречается у 28–34% пациентов. Сочетает в себе очаги кортикальной и медуллярной дифференцировки. Имеет удовлетворительный прогноз; 15-летняя выживаемость – более 90%.
- Тимома типа В1 (преимущественно кортикальная) встречается в 9–20% случаев. Часто имеет выраженную лимфоцитарную инфильтрацию. Более чем у половины пациентов сопровождается миастеническим синдромом. Прогноз удовлетворительный; 20-летняя выживаемость - более 90%.
- Злокачественная тимома 1-го типа (20-25% случаев) представляет собой одиночный или множественные дольчатые узлы без четкой капсулы. Размер опухоли чаще не превышает 4-5 см, однако иногда встречаются новообразования больших размеров. Отличается инвазивным ростом в пределах железы. В гистологическом отношении представлена кортикальной тимомой (тип В2) и высокодифференцированной карциномой.
- Тимома типа В2 (кортикальная) составляет около 20–36% тимом. Гистологические разновидности вариабельны: темноклеточная, светлоклеточная, водянисто-клеточная и др. В большинстве случаев протекает с миастенией. Прогностически менее благоприятна: 20 лет живут менее 60% больных.
- Тимома типа В3 (эпителиальная) развивается у 10–14% пациентов. Часто обладает гормональной активностью. Прогноз хуже, чем при кортикальной разновидности; 20-летняя выживаемость менее 40%.
- Злокачественная тимома 2-го типа (рак тимуса, тимома типа C) составляет до 5% всех наблюдений. Отличается выраженным инвазивным ростом, высокой метастатической активностью (дает метастазы в плевру, легкие, перикард, печень, кости, надпочечники). Выделяют 6 гистологических типов рака тимуса: плоскоклеточный, веретеноклеточный, светлоклеточный, лимфоэпителиальный, недифференцированный, мукоэпидермоидный.
В зависимости от удельного веса лимфоидного компонента в тимоме дифференцируют лимфоидные (более 2/3 всех клеток опухоли представлено Т-лимфоцитами), лимфоэпителиальные (Т-лимфоциты составляют от 2/3 до 1/3 клеток) и эпителиальные тимомы (Т-лимфоцитами представлено менее 1/3 всех клеток).
Основываясь на степени инвазивного роста, выделяют 4 стадии тимомы:
- I стадия - инкапсулированная тимома без прорастания жировой клетчатки средостения
- II стадия – прорастание элементов опухоли в медиастинальную клетчатку
- III стадия - инвазия плевры, легкого, перикарда, крупных сосудов
- IV стадия – наличие имплантационных, гематогенных или лимфогенных метастазов.
Симптомы тимомы
Клинические проявления и течение тимомы зависит от ее типа, гормональной активности, размеров. Более чем в половине случаев опухоль развивается латентно и обнаруживается во время профилактического рентгенологического исследования.
Инвазивные тимомы вызывают компрессионный медиастинальный синдром, который сопровождается болями за грудиной, сухим кашлем, одышкой. Сдавление трахеи и крупных бронхов проявляется стридором, цианозом, дыхательной недостаточностью. При синдроме компрессии верхней полой вены возникает одутловатость лица, синюшность верхней половины туловища, набухание шейных вен. Давление растущей опухоли на нервные узлы обусловливает развитие синдрома Горнера, осиплость голоса, элевацию купола диафрагмы. Сдавливание пищевода сопровождается расстройством глотания – дисфагией.
По различным данным, от 10 до 40% тимом сочетаются с миастеническим синдромом. Больные отмечают снижение мышечной силы, быструю утомляемость, слабость мимических мышц, двоение в глазах, поперхивание, нарушения голоса. В тяжелых случаях может развиться миастенический криз, требующий перехода к ИВЛ и зондовому питанию.
В поздних стадиях злокачественной тимомы появляются признаки раковой интоксикации: лихорадка, анорексия, снижение массы тела. Нередко тимоме сопутствуют различные гематологические и иммунодефицитные синдромы: апластическая анемия, тромбоцитопеническая пурпура, гипогаммаглобулинемия.
Диагностика
Диагностика тимомы проводится торакальными хирургами с привлечением онкологов, рентгенологов, эндокринологов, неврологов. При клиническом осмотре может выявляться расширение вен грудной клетки, выбухание грудины в проекции опухоли; увеличение шейных, надключичных, подключичных лимфоузлов; признаки компрессионного синдрома и миастении. Физикальное исследование обнаруживает расширение границ средостения, тахикардию, свистящие хрипы.
На рентгенограмме грудной клетки тимома имеет вид объемного образования неправильной формы, расположенного в переднем средостении. КТ грудной клетки значительно расширяет объем информации, полученный при первичной рентгендиагностике и в ряде случаев позволяет поставить морфологический диагноз. Уточнение локализации и взаимоотношения новообразования с соседними органами при КТ средостения позволяет в дальнейшем выполнить трансторакальную пункцию опухоли средостения, что чрезвычайно важно для гистологического подтверждения диагноза и верификации гистологического типа тимомы.
Для визуального исследования средостения и выполнения прямой биопсии проводится диагностическая медиастиноскопия, парастернальная торакотомия или торакоскопия. Диагноз миастении уточняется с помощью электромиографии с введением антихолинэстеразных препаратов. Дифференциально-диагностические мероприятия позволяют исключить другие объемные процессы в средостении: загрудинный зоб, дермоидные кисты и тератомы средостения.
Лечение тимом
Лечение опухолей вилочковой железы проводится в отделениях торакальной хирургии и онкологии. Хирургический метод является основным в лечении тимомы, поскольку только тимэктомия обеспечивает удовлетворительные отдаленные результаты. При доброкачественных тимомах оперативное вмешательство заключается в удалении опухоли вместе с вилочковой железой (тимомтимэктомия), жировой клетчаткой и лимфатическими узлами средостения. Такой объем резекции диктуется высоким риском рецидива опухоли и миастении. Операция выполняется из срединного стернотомического доступа.
При злокачественных новообразованиях тимуса операция может дополняться резекцией легкого, перикарда, магистральных сосудов, диафрагмального нерва. Послеоперационная лучевая терапия показана при II и III стадиях тимомы. Кроме этого, облучение является ведущим методом лечения неоперабельных злокачественных тимом IV стадии. В настоящее время большее значение в лечении инвазивных тимом получает трехэтапное лечение, включающее неоадъювантную химиотерапию, резекцию опухоли и лучевую терапию.
В послеоперационном периоде у больных, перенесших тимэктомию, может случиться миастенический криз, который требует проведения интенсивной терапии, трахеостомии, ИВЛ, длительного назначения антихолинэстеразных препаратов.
Отдаленные результаты лечения доброкачественных тимом хорошие. После удаления опухоли исчезают или значительно уменьшаются симптомы миастении. У больных злокачественной тимомой, прооперированных на ранних стадиях, 5-летняя выживаемость достигает 90%, на III стадии – 60-70%. Неоперабельные формы онкологического заболевания имеют плохой прогноз с летальностью 90% в течение ближайших 5 лет.
КТ-диагностика патологий средостения
Бранхиогенная, или жаберная, киста (branchiogenous cyst) – это врожденная киста, возникающая из остатков существовавших в эмбриональный период жаберных карманов. Редкая находка, описанная у кошек и собак. Располагается в краниальном средостении или в мягких тканях шеи, выглядит как тонкостенная киста, содержащая жидкость, может достигать значительных размеров. В средостении кисты развиваются из остатков жаберных карманов, из которых формируется тимус (в шее – из других жаберных карманов).
Эмфизема средостения (пневмомедиастинум) – это появление свободного газа в клетчатке средостения.
- При перфорации грудного отдела трахеи (например, как осложнение при интубации) или при перфорации грудного отдела пищевода (например, инородным телом).
- При разрыве альвеол (например, при искусственной вентиляции легких) газ распространяется вдоль легочных сосудов и бронхов, расслаивая окружающую их ткань, и оказывается в средостении.
- Из расположенных краниальнее клетчаточных и межфасциальных пространств шеи, которые сообщаются с клетчаткой средостения. Нередко при перфорации глотки, гортани или шейного отдела трахеи (например, при ранениях шеи), газ попадает в окружающие трахею клетчаточные пространства, а по ним мигрирует в средостение. В месте перфорации трахеи может возникать эффект клапана, то есть газ при движении или вдохе легко проникает в окружающие трахею ткани, но не может вернуться из тканей в просвет трахеи, что приводит к накоплению большого количества газа в клетчаточных пространствах. Клетчаточное пространство средостения сообщается с лежащей за диафрагмой забрюшинной клетчаткой, газ может продолжить распространяться в нее с образованием пневморетроперитонеума (рис. 3). Кроме того, газ из средостения может мигрировать в полость перикарда.
- Бактериальный газ (например, при перфорации пищевода).
Гематома тимуса, гематома средостения
Гематома тимуса (кровотечение из тимуса) описано у молодых собак (в основном в возрасте до 1 года, несколько случаев – у пациентов в возрасте 2–3 лет) как кровотечение из ткани тимуса после травмы или без видимой травмы. После разрыва медиастинальной плевры кровь продолжает поступать в плевральные полости. Гематома развивается быстро, большинство описанных случаев диагностированы посмертно. В качестве одной из возможных причин рассматривают отравление антикоагулянтами.
Кроме того, у собак описаны случаи развития расслаивающей аневризмы аорты. В качестве частой причины развития данного заболевания у собак и диких животных указывают нематоду Spirocerca lupi, которая поражает стенку пищевода. Гематома средостения и гемоторакс могут развиться при разрыве аневризмы.
Реактивная лимфаденопатия
В средостении различают три группы лимфоузлов: стернальные (лежащие непосредственно над первыми сегментами грудины), лимфоузлы краниального средостения (расположены в краниальном средостении выше и каудальнее) и трахеобронхиальные (подковообразный лимфоузел, расположенный сразу за бифуркацией трахеи, и два бронхиальных – справа и слева).
Реактивная лимфаденопатия – это увеличение лимфоузлов, реагирующих на острое или хроническое, региональное или общее воспаление. Такие лимфоузлы на КТ при внутривенном контрастировании обычно слабо и однородно усиливаются.
Бактериальная или грибковая инфекция может поражать и сами лимфоузлы, в результате чего может сформироваться гранулема или абсцесс лимфоузла. Такие лимфоузлы на КТ при внутривенном контрастировании могут значительно усиливаться по периферии с интактными или неоднородно усиливающимися центральными массами.
Медиастинит
Воспаление средостения развивается при общем инфекционном процессе или при попадании микрофлоры непосредственно в средостение (например, при травме пищевода). На КТ можно выявить уплотнение (отек) жировой клетчатки средостения, появление свободной жидкости и бактериального газа в средостении и увеличение лимфоузлов.
Новообразования (тимома, лимфома, опухоли основания сердца)
Тимомы могут достигать гигантских размеров и смещать прилегающие органы (рис. 4). Распространяясь каудально, они чаще уходят в левую половину грудной клетки. Тимомы, как правило, имеют кистозный центр, содержащий жидкость, и тонкую, мягкотканную стенку, неровную по внутренней границе и неоднородно усиливающуюся при контрастировании. При тимомах может развиваться миастения гравис, которая иногда является причиной мегаэзофагуса. При УЗИ грудной клетки тимома может быть похожа на ткань печени, что в ряде случаев приводит к постановке ошибочного диагноза «диафрагмальная грыжа».
Лимфома в средостении может поражать тимус или лимфатические узлы (рис. 5). Лимфатические узлы при лимфоме увеличиваются во много раз, обычно сохраняя свою форму.
Реже встречаются другие опухоли: карцинома эктопической щитовидной железы, хемодектома, мезенхимальные и прочие опухоли.
Встречаются метастазы в лимфоузлах (например, метастазы опухолей молочной железы или печени в стернальные лимфоузлы, опухолей легких – в бронхиальные и трахеальные лимфоузлы).
КТ с контрастированием позволяет оценить васкуляризацию опухоли (что важно для планирования биопсии и хирургического вмешательства), выявить метастазы. Под контролем КТ можно провести тонкоигольную биопсию или core-биопсию.
Пищевод
Пищевод хорошо визуализируется на КТ при наличии газа в его просвете. При необходимости газ вводят искусственно (инсуффляция просвета пищевода).
Общие и локальные расширения просвета пищевода хорошо определяются на КТ. Возможны ошибки при диагностике стриктур и сужений на КТ, поэтому необходимо подтверждать такие находки эндоскопически (эзофагоскопия).
Эзофагит можно заподозрить на КТ при наличии локального утолщения стенки пищевода.
Опухоли пищевода определяются как массы, связанные со стенкой пищевода.
На КТ-ангиографии можно выявить варикоз пищеводных вен (при повышении давления в системе воротной вены).
Параэзофагеальная эмпиема (абсцесс, киста)
В каудальном средостении, вентральнее аорты, справа от пищевода, расположена серозная средостенная полость (в зарубежной литературе она может называться infracardiac bursa или Sussdorf's space). Эта полость может воспалиться со скоплением выпота, также из нее может образовываться асептическая киста (рис. 6). Возможными путями инфицирования считают контакт с воспаленными каудальной и добавочной долями правого легкого, миграцию инородных тел из легких (ости злаков), миграцию инородных тел из пищевода, гематогенный путь. У собак с этой патологией часто обнаруживают долевую пневмонию каудальной/добавочной долей правого легкого или медиастинит, но не выявляют патологических изменений в пищеводе.
Обструкция вен и артерий – полное или частичное закрытие просвета сосуда, нередко встречающееся при опухолях (опухолевый тромб или компрессия). Если имеется нарушение кровотока в магистральной вене, при КТ-ангиографии обычно хорошо визуализируется не только отсутствие кровотока в участке сосуда, но и образовавшиеся коллатерали (рис. 7).
Грудной лимфатический проток проходит через все средостение (по нему лимфа из каудальной половины тела попадает в переднюю полую вену) и обычно состоит из нескольких ветвей. Для его визуализации (как правило, это требуется при планировании операций по поводу хилоторакса) проводят лимфографию, то есть вводят рентгеноконтрастный препарат в просвет протока (местом введения может быть лимфатический сосуд брыжейки, паренхима семенника, толща мякиша тазовой конечности).
Читайте также:
