Тиреотоксический экзофтальм. Клиника экзофтальма при тиреотоксикозе
Добавил пользователь Morpheus Обновлено: 29.01.2026
Тиреотоксический экзофтальм. Клиника экзофтальма при тиреотоксикозе
Тиреотоксический экзофтальм встречаемся на фоне тиреотоксикоза, имеет целый ряд отличительных признаков. Характеризуется набором симптомов без морфологических изменений в мягких тканях орбиты. Он всегда наблюдается у больных с тиреотоксикозом, чаще страдают женщины. Как правило, бывает билатеральным.
Появление одностороннего тиреотоксического экзофтальма — явление временное: по мере увеличения сроков нарушенной функции щитовидной железы тиреотоксический экзофтальм появляется и на парной стороне. Заболевание сопровождается общими признаками (тремор рук, тахикардия, нарушение сна, снижение массы тела, признаки кардиопатии).
Больные предъявляют жалобы на повышенную раздражительность, постоянное чувство жара. Офтальмологические изменения проявляются комбинацией различных симптомов.
Прежде всего, это широко открытая глазная щель. Расширение глазной щели (симптом Дэлримпла) происходит за счет ретракции верхнего века. Мышца Мюллера — средний пучок леватора верхнего века — находится в состоянии спазма за счет усиленной симпатической стимуляции. Вначале ретракция верхнего века неравномерная, что придает глазной щели вид неравномерного расширения.
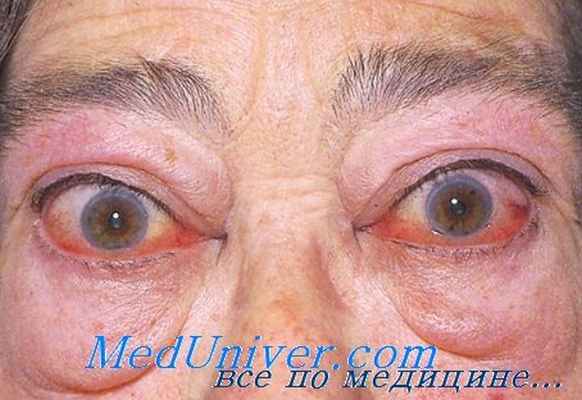
Позднее глазная щель равномерно и резко расширяется. Обращает на себя внимание необычный блеск глаз. Уменьшение амплитуды мигания выражается в пристальном изумленном взгляде (симптом Штелльвага). Внимательный врач замечает у этих больных тремор закрытых век (симптом Розенбаха), неровные подергивающиеся движения верхних век при движении глаза книзу (симптом Бостона). Нечасто (около 2,5 %) встречается слабость конвергенции (симптом Мебиуса).
Симптом Грефе — отставание верхнего века при движении глаза книзу — наблюдается практически у всех больных с тиреотоксическим экзофтальмом.
Экзофтальм как симптом при тиреотоксическом экзофтальме отсутствует либо не превышает 2 мм по сравнению с нормальными показателями. Чаще имеет место картина ложного экзофтальма, которая манифестируется за счет ретракции верхнего века. Ретракция верхнего века, в свою очередь, приводит к углублению верхней орбитопальпебральной складки. Таким образом, чем резче выражен этот симптом, тем большим представляется экзофтальм.
Репозиция глаза всегда свободная, функции экстраокулярных мышц не нарушены. Роговица и глазное дно остаются нормальными.
Описанные симптомы встречаются у больных с тиреотоксикозом в различной комбинации, остаются стабильными в течение долгого времени. Пациенты предъявляют жалобы не только косметического характера, но и на сухость, чувство инородного тела в глазах, их быструю утомляемость.
Инструментальные методы исследования, позволяющие визуализировать мягкие ткани орбиты (УЗИ, КТ и МРТ), убедительно доказали отсутствие патологических изменений в орбитальной клетчатке и экстраокулярных мышцах при тирсотоксическом экзофтальме. А хорошо известный факт регрессии указанных симптомов на фоне медикаментозной компенсации тиреотоксикоза позволяет расценивать описанные признаки как функциональные.
Однако у ряда больных после тиреоидэктомии на фоне возникшего гипотиреоза тиреотоксический экзофтальм переходит в отечный.
Учебное видео прибор и методика экзофтальмометрии
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Эндокринная офтальмопатия
В 1776 году, Грейвс описал случай заболевания щитовидной железы, сопровождавшийся выпячиванием глаза.
Как самостоятельное заболевание офтальмопатия была описана спустя 50 лет у женщины при гипертиреозе. И только в конце 40-х годов 20 века эндокринную офтальмопатию начали изучать детально. Выяснилось, что больные, страдающие заболеванием щитовидной железы с вовлечением органа зрения, встречаются достаточно часто.
Существует множество названий этого заболевания и в настоящее время:
офтальмопатия Грейвса, тиреотропный экзофтальм, тиреотоксический экзофтальм, эндокринный экзофтальм, отечный экзофтальм, злокачественный экзофтальм, нейродистрофический экзофтальм, инфильтративная офтальмопатия, экзофтальмическая офтальмопатия, тиреоидная офтальмопатия, эутиреоидная офтальмопатия, дистиреоидная офтальмопатия, эндокринная офтальмопатия.
Множество синонимов, используемых в литературе и до последнего времени, свидетельствует об отсутствие четких данных как о причине глазных симптомов, так и о возникновении и последовательности поражения экстраокулярных мышц этого крайне тяжелого заболевания. Нет четких данных и о том, на каком этапе заболевания щитовидной железы и в какой временной промежуток появляются офтальмологические симптомы
В настоящее время рассматриваются две теории патогенеза ЭОП.
В качестве возможного механизма рассматривают перекрестное реагирование антител к щитовидной железе с тканями орбиты, наиболее часто встречающееся при диффузном токсическом зобе (ДТЗ). В пользу этой теории частое сочетание (в 90% случаев) ЭОП и ДТЗ и высокий титр антител к рецептору тиреотропного гормона (ТТГ), который снижается на фоне тиреостатической терапии .
По мнению других авторов, ЭОП – самостоятельное аутоиммунное заболевание с преимущественным поражением ретробульбарных тканей. В 10% случаев при ЭОП не выявляется явной дисфункции щитовидной железы . При ЭОП выявляются антитела к мембранам глазодвигательных мышц (с мол. массой 35 и 64 кД; антитела, стимулирующие рост миобластов), фибробластам и орбитальной клетчатке. Причем антитела к глазодвигательным мышцам выявляются не у всех больных, в то время как антитела к орбитальной клетчатке можно считать маркером ЭОП . Пусковым механизмов, возможно, вирусной или бактериальной инфекции (ретровирусы, Yersenia enterocolitica), токсинов, курения, радиации, стресса у генетически предрасположенных лиц. В мягких тканях орбиты экспрессируются аутоантигены. При ЭОП имеется антигенспецифический дефект Т-супрессоров. Это делает возможным выживание и размножение клонов Т-хелперов, направленных против аутоантигенов щитовидной железы и мягких тканей орбиты. В ответ на появление аутоантигенов Т-лимфоциты и макрофаги, инфильтрируя ткани орбиты, высвобождают цитокины.
Цитокины индуцируют образование молекул основного комплекса гистосовместимости II класса, теплошоковых протеинов и адгезивных молекул. Цитокины стимулируют пролиферацию ретробульбарных фибробластов, выработку коллагена и гликозаминогликанов (ГАГ). ГАГ с белками образуют протеогликаны, способные связывать воду и вызывать отек мягких тканей орбиты.
При гипертиреозе дефект иммунологического контроля усугубляется: при декомпенсированном ДТЗ уменьшается количество Т-супрессоров. При ДТЗ снижается также активность естественных киллеров, что приводит к синтезу аутоантител В-клетками и запуску аутоиммунных реакций.
Развитие ЭОП при гипотиреозе можно объяснить следующим образом. В норме трийодтиронин (Т3) ингибирует синтез ГАГ. При гипотиреозе в связи с дефицитом Т3 ингибирующий эффект уменьшается. Кроме того, высокий уровень ТТГ приводит к увеличению экспресии HLA-DR на тиреоцитах, что усиливает патологический процесс в орбитах.
Классификация предложенная Бровкиной Алифтиной Федоровной не только способствует своевременной диагностике заболевания, но и определяет алгоритм его адекватного лечения.
Выделаны 3 клинические формы эндокринной офтальмопатии:
- Тиреотоксический экзофтальм
- Отечный экзофтальм
- Эндокринная миопатия
Одна клиническая форма может переходить в другую.
Отечный экзофтальм и эндокринная миопатия могут возникать как самостоятельное заболевание.
Тиреотоксический экзофтальм.
Встречается всегда на фоне тиреотоксикоза, чаще у женщин. Может быть односторонним. Сопровождается снижением массы тела даже при повышенном аппетите,тахикардией, тремором рук, лабильностью настроения, нарушением сна. Больные жалуются на раздражительность, постоянное чувство жара.
Глазная щель у таких больных широко распахнута, создается впечатления выстояния глазных яблок (ложный экзофтальм). Увеличение глазной щели происходит за счет ретракции верхнего века (мышца Мюллера – средний пучок леватора верхнего века находится в состоянии спазма). При тиреотоксическом экзофтальме больные редко мигают, характерен пристальный взгляд. Могут быть обнаружены и другие симптомы: симптом Грефе (при взгляде книзу появляется отставание верхнего века и обнажается полоска склеры над верхним лимбом), нежный тремор век при их смыкании, но веки смыкаются полностью. Объем движений экстраокулярных мышц не нарушен, глазное дно остается нормальным, функции глаза не страдают. Репозиция глаза не затруднена.
Инструментальные методы исследования, включая компьютерную томографию и ядерно-магнитный резонанс, доказывает отсутствие изменений в мягких тканях орбиты. Описанные симптомы могут исчезают на фоне медикаментозной коррекции дисфункции щитовидной железы или переходить в отечный экзофтальм.
Отечный экзофтальм (стадия компенсации).
Появляется как у женщин, так и у мужчин, возникает на фоне гипертиреоза (чаще), гипотиреоза или при эутиреоидном состоянии. Процесс, как правило, двусторонний, но поражение обоих глаз чаще происходит разновременно, интервал иногда составляет несколько месяцев. Начало патологического процесса знаменуется усиление отеков век и частичным непостоянным проптозом к вечеру эти симптомы в начале заболевания уменьшаются, но при этом сохраняется тремор закрытых век. На этой стадии глазная щель закрывается полностью. В дальнейшем частичный птоз быстро переходит в стойкую ретракцию верхнего века. В механизме ретракции принимают участие три фактора: спазм мышцы Мюллера (на первом этапе), который может быть кратковременным, а затем становится постоянным; постоянный спазм мышцы Мюллера приводит к повышению тонуса верхней прямой мышцы и леватора; длительный повышенный мышечный тонус вызывает возникновение контрактуры в мюллеровской и верхней прямой мышцах. Развивается стационарный экзофтальм. Иногда появлению экзофтальма предшествует мучительная диплопия, обычно с вертикальным компонентом, так как первоначально страдает нижняя прямая мышца. Описанная картина представляет собой компенсированную стадию процесса . Появление белого хемоза у наружного угла глазной щели и вдоль нижнего века, а также возникновение невоспалительного отека В дальнейшем частичный птоз быстро переходит в стойкую ретракцию верхнего века. В механизме ретракции принимают участие три фактора: спазм мышцы Мюллера (на первом этапе), который может быть кратковременным, а затем становится постоянным; постоянный спазм мышцы Мюллера приводит к повышению тонуса верхней прямой мышцы и леватора; длительный повышенный мышечный тонус вызывает возникновение контрактуры в мюллеровской и верхней прямой мышцах. В этот период развивается стационарный экзофтальм.
Экзофтальму может предшествать мучительная диплопия, обычно с вертикальным компонентом, так как первоначально страдает нижняя прямая мышца. Описанная картина представляет собой компенсированную стадию процесса.
Отечный экзофтальм (стадия субкомпенсации).
Появление белого хемоза у наружного угла глазной щели и вдоль нижнего века, а также возникновение невоспалительного отека периорбитальных тканей и внутриглазной гипертензии характеризуют собой стадию субкомпенсации. Морфологически в этот период находят резкий отек орбитальной клетчатки, интерстициальный отек и клеточную инфильтрацию экстраокулярных мышц (лимфоцитами, плазмоцитами, тучными клетками, макрофагами и большим количеством мукополисахаридов), последние оказываются резко увеличенными в 6–8, иногда в 12 раз.
Экзофтальм нарастает достаточно быстро, репозиция глаза становится невозможной, глазная щель не закрывается полностью. В месте прикрепления экстраокулярных мышц к склере появляются застойно полнокровные, расширенные и извитые эписклеральные сосуды, которые формируют фигуру “креста”. Симптом “креста” – признак патогномоничный для стадии декомпенсации.
ЭОП переходит в стадию декомпенсации по мере нарастания патологического процесса, для которой характерно злокачественное нарастание клинических симптомов: экзофтальм достигает больших степеней, появляется не смыкание глазной щели за счет резкого отека периорбитальных тканей и век, глаз неподвижен, возникает оптическая нейропатия, которая может достаточно быстро перейти в атрофию зрительного нерва. В результате сдавления цилиарных нервов развивается тяжелейшая кератопатия или язва роговицы .
Без лечения отечный экзофтальм по истечении 12–14 мес завершается фиброзом тканей орбиты, что сопровождается полной неподвижностью глаза и резким снижением зрения (бельмо роговицы или атрофия зрительного нерва).
Эндокринная миопатия.
Процесс двусторонний, возникает чаще у мужчин на фоне гипотиреоза или эутиреоидного состояния. Заболевание начинается с диплопии (двоения), которая нарастает постепенно. Диплопия обусловлена резким отклонением глаза в сторону, ограничением его подвижности. Экзофтальм не бывает выраженным! Другие симптомы, присущие отечному экзофтальму, отсутствуют. Морфологически у таких больных не находят резкого отека орбитальной клетчатки, но имеется резкое утолщение одной или двух экстраокулярных мышц, плотность которых резко повышена. Стадия клеточной инфильтрации очень короткая, и через 4–5 мес развивается фиброз.
Таким образом, при обследовании больных с подозрением на эндокринную офтальмопатию необходимо иметь в виду, что:
- Эндокринная офтальмопатия может развиваться спустя годы от начала заболевания щитовидной железы;
- Поражение мягких тканей орбиты возможно не только на фоне гипертиреоза, но и при эутиреоидном состоянии, а также при первичном или вызванном гипотиреозе;
- Развитие глазных симптомов может опережать появление клинических проявлений заболевания щитовидной железы, и только тщательное обследование пациента, включающее инструментальное исследование и определение гормонов щитовидной железы, позволяет установить правильный диагноз;
- Эндокринная офтальмопатия в результате разновременности поражения обеих орбит может проявляться односторонним экзофтальмом в течение какого–то периода времени;
- Офтальмолог должен быть включен в список специалистов, проводящих обследование больных с заболеваниями щитовидной железы.
Ранняя диагностика эндокринной офтальмопатии способствует эффективному ее лечению, которое, являясь прерогативой офтальмолога, будет тем успешней, чем теснее будут взаимодействовать офтальмологи и эндокринологи.
Изменение органа зрения при заболеваниях щитовидной железы
Первое описание клинической картины страдания мягких тканей орбиты у больной диффузно -токсическим зобом в 1853г. описал и опубликовал J.R. Greves (Лондон) , им же предложен термин заболевания- эндокринная офтальмопатия ( болезнь Грэвса). В 1840г., не зависимо от Грэвса, Базедов описал и опубликовал главные симптомы тиреотоксикоза.
Частота возникновения. Ежегодно патологию щитовидной железы с ее первичной гиперфункцией диагностируют у 2% населения
Частота ЭОП женщины-16:100 000, мужчины- 2.9:100 000
Эндокринная офтальмопатия (ЭОП) - аутоиммунное заболевание, обусловленное образованием специфических иммуноглобулинов и характеризующееся отеком периорбитальных тканей.
Состояние функции щитовидной железы при ЭОП:
1. Эутиреоз -18.5 %
2. Дисфункция -81.5%
-Гиперфункция 73.4%
-Гипофункция 26.6%
-удаления щитовидной железы
-облучения щитовидной железы
Чаще всего данное заболевание встречается в возрасте 35-59 лет. Выявлен аутоиммунный тиреоз с 3 лет. Причины возникновения данного заболевания многофакторны. Развитие эндокринной офтальмопатии происходит вследствие нарушения баланса сложных иммунологических механизмов, возникающих на фоне явной или скрытой дисфункции щитовидной железы. Заболевание носит билатеральный характер (развивается в обеих орбитах).
Происходят изменения со стороны:
- Экстраокулярных мышц ( при этом страдают только прямые глазодвигательные мышцы)
- Периорбитальной клетчатки.
В результате сложного патологического аутоиммунного процесса происходит избыточное накопление воды в вышеуказанных структурах орбиты, что ведет к избыточному отеку мягких тканей орбиты.
Клиническая картина
- Тиреотоксический экзофтальм
- Отечный экзофтальм
- Эндокриная миопатия
Тиреотоксический экзофтальм - характерные клинические признаки: ложная широкая глазная щель, редкое мигание, нарушение функции верхнего века и глазодвигательных мышц, необычный блеск глаз, отставание века века при движении глаза вниз, тремор век при закрытии глаз, неровные подергивания век при взгляде глаз книзу. Все вышеперечисленные симптомы на данной стадии заболевания являются обратимыми при своевременном и адекватном лечении.
Если наблюдается асимметрия в положении верхнего века к вечеру - это является признаком перехода в отечную форму экзофтальма. При этом нарастает экзофтальм, отек периорбитальных тканей, появляются тяжелые изменения со стороны слизистой оболочки и роговицы глаз, несмыкание глазной щели. В результате отека мягких тканей орбиты происходит механическое сдавление зрительного нерва и сосудов орбиты, в результате чего развиваются их функциональные и структурные изменения (так называемая, оптическая нейропатия). Нарушение оттока венозной крови приводит к повышению давление в водяных венах, что в свою очередь является причиной повышения внутриглазного давления (т.н.симптоматическая внутриглазная гипертензия).
При дальнейшем развитии патологического процесса в орбите происходит появление и прогрессирование явлений фиброза орбиты (разрастание соединительной ткани), что приводит к необратимым структурным и функциональным изменения мягких тканей орбиты.
При эндокринной миопатии происходит преимущественное поражение глазодвигательных мышц, в результате чего развивается косоглазие, диплопия (двоение), нарушается бинокулярное зрение. Если во время офтальмологического осмотра выявляется нарушения положения глаз в орбите, нарушения совместной работы глаз или движение глаз не в полном обьеме, то совместно с эндокринологом и неврологом выясняется причина этих изменений.
При заболевания щитовидной железы проводится полное офтальмологическое обследование (как базовое - включающее определение остроты зрения, измерение внутриглазного давления, осмотр внутриглазных структур и глазного дна, так и дополнительное – определение положения глаз в орбите с помощью экзофтальмометрии, определение подвижности глазных яблок, содружественной работы глаз, исследование функций и структуры зрительного нерва с помощью компьютерной периметрии и ОСТ диска зрительного нерва соответственно, ультразвуковое сканирование глаз и структур орбит).
По показания проводится компьютерная томография орбит, при данном исследовании детально просматриваются стенки орбит, изменения со стороны глазодвигательных мышц, ретробульбарной части зрительного нерва и орбитальных сосудов.
Пациенты, в зависимости от результатов обследования, в плановом порядке или экстренно в нашей Поликлинике осматриваются проф. Бровкиной А.Ф. После чего совместно с кафедрой офтальмоонкологии МГБ проводится комплекс лечебных мероприятий.
Лечение ЭОП
1. Нормализация функции Щитовидной Железы.
2. Медикаментозное лечение (определяется совместно эндокринологом, офтальмологом и неврологом в зависимости от стадии заболевания)
3. Лучевое лечение.
4. Хирургическое (ургентное (срочное) - снятие внутриорбитального давления, восстановительное)
Тиреотоксический экзофтальм. Клиника экзофтальма при тиреотоксикозе
Тиреотоксикоз-это синдром, обусловленный гиперфункцией щитовидной железы, которая проявляется повышением содержания гормонов: трийодтиронин (Т3), тироксин (Т4), интоксикация тиреоидными гормонами (является "побочным эффектом" таких заболеваний щитовидной железы как Базедова болезнь, тиреоидит, узловой зоб). Офтальмопатии являются одной из важных проявлений тиреотоксикоза: обнаруживаются в 70-80 % случаев. Основные жалобы больных с эндокринными офтальмопатиями это дискомфорт в глазных яблоках, ощущение жжения и сухости, слезотечение, нарушение зрения, выпячивание глаз. К тому же данное заболевание отражается на общем состоянии пациентов и значительно влияет на качество их жизни. Данная статья посвящена выявлению особенностей клинического течения тиреотоксикоза и возникающей при нем эндокринной офтальмопатии, а также методам диагностики и лечения данного заболевания. В ходе исследования пациентов с тиреотоксикозом на базе БУЗ УР «Первая республиканская клиническая больница МЗ УР» г. Ижевска за 2015 год с января по август месяц, были проведены статистические обработки данных. Всего за указанный период в эндокринологическом отделении лежало 963 пациента, из которых 3% (34 чел.) оказались с тиреотоксикозом. У почти половины выявлены симптомы офтальмопатии.
1. Алексеев В.Н., Астахов Ю.С., Егоров Е.А., Ставицкая Т.В. Офтальмология// Издательская группа «Гэотар – Медиа» - 430 с.
3. Герасимов Г.А., Дедов И.И., Котова Г.А., Павлова Т.Л. Диагностика и лечение эндокринной офтальмопатии/ Проблемы эндокринологии, 2000 г.
7. Стяжкина С. Н. Трудовые и нестандартные ситуации в хирургии и клинической практике// Сборник научно-практических статей. – 2014. -№7.
Тиреотоксикоз- это синдром, обусловленный гиперфункцией, которая проявляется повышением содержания гормонов: трийодтиронин (Т3), тироксин (Т4), т. е. интоксикация тиреоидными гормонами (является "побочным эффектом" таких заболеваний щитовидной железы как Базедова болезнь, тиреоидит, узловой зоб). Причинами возникновения тиреотоксикоза являются, во-первых, заболевания, сопровождающиеся избыточной продукцией гормонов щитовидной железы, такие как диффузный токсический зоб, токсическая аденома и многоузловой токсический зоб. Тиреотропинома – это образование гипофиза, которое в избытке синтезирует тиреотропный гормон, который стимулирует работу щитовидной железы. Во-вторых, заболевания, связанные с деструкцией (разрушением) ткани щитовидной железы и выходом гормонов щитовидной железы в кровь. К ним относятся деструктивные тиреоидиты (подострый тиреоидит, тиреотоксикоз при аутоиммунном тиреоидите, послеродовый тиреоидит, безболевой тиреоидит). В-третьих, ятрогенный тиреотоксикоз – тиреотоксикоз, вызванный передозировкой препаратов тиреоидных гормонов (L-тироксин, Эутирокс – препараты для лечения гипотиреоза)
В 70-80% случаев у пациентов с тиреотоксикозом обнаруживаются офтальмопатии. Что же представляют с собой офтальмопатии? Это прогрессирующее заболевание мягких тканей орбиты и глаза, в основе которого лежит иммуномедиаторное воспаление экстраокулярных мышц и орбитальной клетчатки. В развитии экзофтальма участвует четыре практически равноценных фактора: 1). увеличение V экстраокулярных мышц в результате клеточной инфильтрации (нейтрофилы, плазматические клетки, тучные клетки); 2). увеличение V орбитального жира на фоне нарушения адипогенеза; 3). отек мягких тканей орбиты в результате избыточного накопления гликоз; 4). нарушение венозного тока в орбите.
Основными жалобами пациентов при поступлении являются ухудшение зрения, боль и дискомфорт в глазных яблоках, учащенное сердцебиение, слабость. К глазным симптомам офтальмопатий относят экзофтальм (выпячивание глазных яблок), симптом Дельримпля (широкое раскрытие глаз), симптом Штельвага (редкое мигание), симптом Краусса (сильный блеск глаз), симптом Мебиуса ( расстройство конвергенции, т.е. утрата способности фиксировать разные предметы на разном расстоянии), симптом Кохера (увеличение сокращения верхнего века, вследствие чего белая полоска склеры между верхним веком и радужной оболочкой появляется при фиксации зрением предмета, перемещаемого вверх), симптом Елинека (потемнение кожи на веках), симптом Розенбаха ( мелкий тремор слегка сомкнутых век), симптом Жоффруа ( при взгляде вверх кожа на лбу сморщивается медленнее, чем в норме), симптом Грефе (отставание верхнего века при взгляде вниз), лагофтальм (глаз закрывается не полностью).
Цель
Изучить особенности клиники, симптомов, лечения и диагностики больных с эндокринной офтальмопатией при тиреотоксикозе на базе БУЗ УР «Первая республиканская клиническая больница МЗ УР» г. Ижевска за 2015 год с января по август месяц. Проанализировать эхографию глаза некоторых пациентов на базе БУЗ УР «Республиканская офтальмологическая клиническая больница МЗ УР».
Материалы и методы исследования
Всего на клинической базе БУЗ УР «Первая республиканская клиническая больница МЗ УР» г. Ижевска за данный период в эндокринологическом отделении лежало 963 пациента, из них 3% (34 чел.) оказались с тиреотоксикозом. Мы отобрали группу пациентов с возрастным интервалом от 20 до 80 лет, которые находились на стационарном лечении. Итак, на долю женщин пришлось 71% из всех исследуемых случаев, а мужчин- 29% . Средний возраст пациентов оказался 50 лет. Заболеваемость в 2015 году, по месяцам составила:
У пациентов с выраженными симптомами эндокринной офтальмопатии основными жалобами при поступлении являлись ухудшение зрения, боль и дискомфорт глазных яблок, учащенное сердцебиение, снижение веса, слабость.
Известно, что глазные симптомы могут, как присутствовать, так и отсутствовать при тиреотоксикозе. А также могут появиться как до клинических проявлений гипертиреоза, так и спустя 15 и даже 20 лет после его возникновения. Так из всех пациентов в 1 РКБ за указанное время с тиреотоксикозом с симптомами эндокринных офтальмопатий оказалось:
симп. Штельвага- 23,5%;
В ходе исследования эхографических снимков на базе БУЗ УР « Республиканская офтальмологическая клиническая больница МЗ УР» были обнаружены расширение ретробульбарной зоны, суммарная толщина прямых мышц глаза – 22,6 мм и > ( в N – 16,8 мм), т.е. увеличены в среднем на 5-6 мм, увеличение канала зрительного нерва. Рассмотрели также компьютерные томограммы с компенсированным отечным экзофтальмом и выявили утолщение внутренней и наружной прямых мышц глаза.
Всем пациентам проводили медикаментозное лечение, целью которого было, во-первых, нормализация функции щитовидной железы, в качестве препарата применяли тиамозол. Во-вторых, лечение таких симптомов как симптом сухого глаза с помощью препаратов офтагель, видисик; повышенное внутриглазного давления - 0,25 % раствором бетаксалола, ксалатаном; отеки периорбитальных тканей, бульбарной конъюнктивы, ретробульбарной клетчатки, диска зрительного нерва – гипотиазидом, фуросемидом. В-третьих, энзимотерапия с применением вобензима. А также глюкокортикостероидная (преднизолон,дексаметазон), иммунокорригирующая (циклоспорин, иммуноглобулины), экстракорпоральная (плазмаферез, гемосорбция) терапии.
Хирургическое лечение включало тарзорафию (полное или частичное ушивание век), канторрафию (ушивание век с какого-либо угла щели), тенотомию леватора, декомпрессивные и корригирующие операции на экстраокулярных мышцах.
Рассмотрим несколько клинических случаев:
1). Больная Н., поступила 13.01.14 с жалобами на переменчивость настроения, снижение веса на 5 кг за 3 месяца, боли в сердце, одышка, повышение артериальное давление. Тяжесть, давление в области щитовидной железы. Частые головные боли и снижение зрения. Общий анамнез: общая слабость, поты, повышение температуры, боли в коленных суставах, ощущение сухости в горле, одышка. Сердечно-сосудистая система: сердцебиение до 100 ударов в минуту. Периодические боли в сердце колющего и давящего характера. Осмотр: щитовидная железа пальпируется , увеличена до 0 степени, безболезненная, однородная. Симптомы Грефе, Мебиуса, Штельвага, Кохера отрицательные. Анализы: ТТГ- 0,021 (норма 0,4-4,0), Т4св-22,9 (норма 9,3-21,5). Кровь- Эр 4,40*1012/л, Hb (гемоглобин) 121 г/л, СОЭ (скорость оседания эритроцитов) 24 мм/ч, Trt (тромбоциты) 191x109/л, сегментоядерные нейтрофилы 50%, эозинофилы 3%, Лф (лимфоциты) 35%, Мц (моноциты) 10%. Заключение окулиста: Эндокринная офтальмопатия I ст OU. Остроугольная глаукома I-II в OU (обоих глаз).
Англиосклероз сетчатки OU. Начальная катаракта OU. Лечение: Плазмаферез, винпоцетин, панангин, тирозол, метопролол.
2). Больная Н., 59 лет поступила 12.01.15.
Жалобы: на судороги нижних конечностей, слабость, сонливость, ощущение комка в горле , охриплость голоса, учащенное сердцебиение, уменьшение массы тела на 20 кг за 4 года. Больная себя считает с 1989 года, когда впервые самостоятельно обнаружила увеличение щитовидной железы. В 1990 году проведена резекция левой доли ЩЖ. После этого никакой терапии не получала до 1994 года, затем L-тироксин по 50мкг принимала 2 года, затем прекратила. В 2005 году назначено 100мкг в связи с увеличением слабости, утомляемости, прием прекратила в 2006 году. Объективно: положительный симптом Мебиуса, Штельвага. Щитовидная железа не пальпируется. Заключение окулиста: эндокринная офтальмопатия I ст OU. ЭКГ: параксизмальная фибрилляция предсердий. Диагноз: Диффузный многоузловой токсический зоб 2 степени, рецидивирующее течение. Тиреотоксикоз тяжелой степени. Эндокринная офтальмопатия I cт. Лечение: Винпоцетин, панангин, тирозол, верошпирон, конкор. оперативное лечение (тиреоидэктомия).
3). Пациентка К., 42 года, поступила 02. 11.15 г. в 1РКБ в эндокринологическое отделение
Жалобы: повышение артериального давления до 180/100 мм рт.ст., головная боль, сухость во рту, сердцебиение, перебои в работе сердца, одышка (при физических нагрузках), боль в глазных яблоках при повышении артериального давления, слабость, бессонница, раздражительность, повышенная потливость, отеки по вечерам на ногах и руках, по утрам- на лице.
Глазные симптомы: экзофтальм => сухость глаз, диплопия, периодическое покраснение, дискомфорт в обоих глазах; симп. Грефе +; симп. Мебиуса +; симп. Дельримпля +; симп. Еллинека +.
Исследование щитовидной железы: правая доля V- 3,8 см3 ; длина-3,6 см; толщина-1,5 см; ширина-1,5 см.
Левая доля V-2,4 см3; длина-3,0 см; толщина-1,3 см; ширина-1,3 см.
Перешеек-0,4 см. Эхоструктура неоднородная, контуры неровные.
УЗИ глаза и придаточного аппарата от 27.11.2014 года
Ретробульбарная клетчатка умеренно повышенной эхогенности.
Заключение офтальмолога: эндокринная офтальмопатия II ст. Ангиопатия сетчатки OU. Начальная катаракта OD.
Эндокринная офтальмопатия
Аутоиммунные заболевания серьезно влияют на состояние органов зрения. Эндокринная офтальмопатия развивается на фоне заболеваний щитовидной железы и приводит к ощутимым функциональным и косметическим нарушениям. Проявление симптоматики зависит от стадии заболевания. В клинике Санта в Челябинске успешно лечат офтальмопатологии, возникающие на фоне эндокринных нарушений.
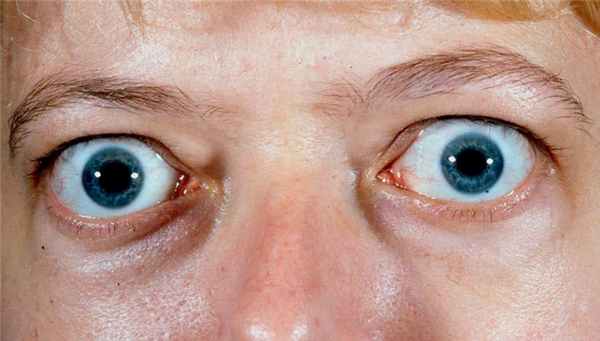
Что такое эндокринная офтальмопатия
Офтальмопатия Грейвса (аутоиммунная, тиреоидная) – аутоиммунная патология, сопровождающаяся поражением ретробульбарных тканей, экзофтальмом (передним смещением глазного яблока), параличом глазных мышц. Частотность заболевания составляет 2%. В группе риска – пациенты в возрасте после 40 или 60 лет, при этом женщины страдают от патологии в 5-8 раз чаще, чем мужчины.
Для эндокринной офтальмопатии характерно увеличение жировых клеток, воспаление и расширение глазных мышц. Вены сжимаются, развивается отечность. У 5% пациентов болезнь протекает болезненно, с развитием язвы роговицы и сдавливанием зрительного нерва.
Основные симптомы эндокринной офтальмопатии
Эндокринная офтальмопатия имеет ярко выраженную симптоматику. На ранней стадии возникает ощущение, что глаза засыпаны песком. Возникает обильное выделение слезной жидкости, светобоязнь. Пациенту становится трудно прикрывать веки. Становится заметным легкое выпячивание глаз, которое на раннем этапе офтальмопатии может носить односторонний характер.
Неспецифичными для этой патологии признаками являются раздражение глаз, замутненное зрение, иногда ощущается боль в области орбит. Из-за отечности и воспалительного процесса нарушается зрение.
При умеренно активной разновидности заболевания вышеуказанные признаки становятся постоянными. На этом этапе отмечается повышение ВГД. Когда патология переходит в тяжелую стадию, прогрессирует экзофтальм, ограничивающий движение глаз.
При увеличении экстраокулярной мышцы ущемляется зрительный нерв. К симптоматике умеренной стадии добавляются инъекции сосудов, мигрени, припухлость век, неполное смыкание которых приводит к развитию язвы роговицы, конъюнктивита, иридоциклита. Воспаление слезной железы ведет к сухости конъюнктивы.
В зависимости от проявления симптомов выделяют 3 формы офтальмопатии:
- Тиреотоксическая. Легкая форма, при которой экзофтальм составляет 0,16 см. Болезнь характеризуется легким слезотечением, отечностью кожи век.
- Отечная. Средняя стадия офтальмопатии, при которой экзофтальм достигает 0,18 см. Отечность возрастает, становятся заметными изменения склер. Наблюдаются незначительные нарушения двигательной функции глаз.
- Миопатия. Тяжелая форма, при которой экзофтальм увеличивается до 0,22 см. Пациент уже не может закрывать веки, на роговице развивается язва. Пациенту становится трудно двигать глазами, нарушается зрение, больной видит двойное изображение. Его мучают головные боли, головокружение.
Методы лечения подбираются в зависимости от симптоматики.
Возможные осложнения
Тяжелая степень заболевания встречается редко, всего в 1-2% случаев. Из-за компрессии глазного нерва развивается его атрофия. Повышенное ВГД ведет к развитию псевдоглаукомы и окклюзии вен. Когда патологический процесс затрагивает глазные мышцы, развивается астигматизм.
Диагностика
Диагностика и последующее лечение офтальмопатии проходит под наблюдением офтальмолога и эндокринолога. Для выявления заболевания назначается эндокринологическое обследование, включающее анализ на тиреоидные гормоны, антитела к тканям щитовидки. Показано УЗИ железы и биопсия.
Офтальмологическое обследование включает биометрические измерения органов зрения, периметрию и визометрию. Исследование конвергенции направлено на проверку движения глазных мышц.
Для оценки морфологической структуры глаза требуются методы визуализации, к которым относится офтальмоскопия, тонометрия, биомикроскопия. Поскольку заболевание может иметь аутоиммунное происхождение, потребуется и иммунологическое обследование.
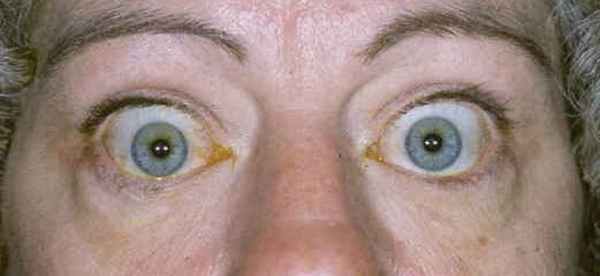
Лечение эндокринной офтальмопатии
Тактика лечения определяется стадией эндокринных нарушений и патологических изменений органов зрения. Чтобы снять отек и воспаление, назначается гормональная терапия. Широко применяются ретробульбарные инъекции глюкокортикостероидов. Если существует угроза потери зрения, рекомендуется пульс-терапия и орбитальная рентгенотерапия. Но применение гормональных препаратов имеет много противопоказаний, в том числе язвенная болезнь, гипертензия, онкология и другие.
Коррекция функции щитовидки осуществляется гормональной терапией тиростатиками и тиреоидными гормонами. Для экстракорпоральной гемокоррекции назначаются гемосорбция, плазмаферез (очистка плазмы в центрифуге), криоаферез (выделение плазмы из крови пациента и обработка ее холодом).
Хирургическое лечение направлено на стабилизацию функции щитовидки. Для этой цели обе доли железы удаляют. Наряду с вмешательством на щитовидке может быть показано оперативное лечение органов зрения. При прогрессирующей нейропатии, экзофтальме, язве роговицы проводится орбитотомия, подразумевающая вскрытие полости глазницы. Операция на глазных мышцах при офтальмопатии показана при паралитическом косоглазии и невозможности коррекции с помощью очков. Пластические и функциональные вмешательства проводятся на веках при заворотах, пролапсе слезной железы и других патологических изменениях.
Традиционное и оперативное лечение эндокринной офтальмопатии успешно проводится в клинике Санта в Челябинске. Офтальмологи обладают большим опытом терапии и оперативного вмешательства при данной патологии. В нашем медцентре работают квалифицированные эндокринологи, которые порекомендуют оптимальную терапию, чтобы затормозить развитие заболевания.
Для записи к врачу при офтальмопатии достаточно позвонить нам и назвать удобное время. Операторы запишут вас на прием.
Читайте также:
- Первичный альдостеронизм. Альдостерома. Вторичный альдостеронизм.
- Топография простаты. Простата. Кровоснабжение простаты. Иннервация простаты. Отток лимфы от простаты.
- Слизистая желудка при воспалении. Деструкция стенки желудка
- Серозный менингит. Морфология серозного менингита
- Иммунопрофилактика. Эффективность иммунопрофилактики.
