Тотальная панкрэктомия при карциноме головки поджелудочной железы.
Добавил пользователь Владимир З. Обновлено: 27.01.2026
Операции при раке поджелудочной железы в клинике Garvis
Операция Уиппла
Сложное хирургическое вмешательство, в ходе которого выполняется полная или частичная резекция поджелудочной железы, части двенадцатиперстной кишки и желудка, а также проксимального отдела тонкого кишечника с дальнейшим формированием анастомоза для восстановления оттока желчи.
Дистальная панкреатэктомия
Сложная хирургическая операция, которая проводится при хроническом панкреатите с образованием фиброзных тканей, а также для удаления доброкачественных новообразований, расположенных в теле или хвосте железы. Во время дистальной панкреатэктомии удаляют хвост и части тела железы, а также выполняют спленэктомию (удаляют селезенку).
Панкреатодуоденальная резекция
ПДР операция выполняется при локализации злокачественной опухоли в периампулярной области — месте перехода панкреатического и желчного прохода в тонкую кишку. В ходе операции выполняется частичная резекция поджелудочной железы, желудка, кишки с дальнейшей реконструкцией пищеварительного тракта.
Тотальная панкреатэктомия
Единственный способ радикального удаления железы при опухолевом поражении всего органа. Во время операции полностью удаляют желчный пузырь, селезенку, часть желудка и двенадцатиперстной кишки. После такого вмешательства пациент пожизненно принимает ферментные препараты для нормализации процесса пищеварения.
Наши преимущества
Более 25 лет клиника успешно работает в области хирургии органов брюшной полости и ежегодно осуществляет более 4000 операций.
Технологичность
Врачи используют современные технологии, благодаря которым лечение становится максимально безопасным и эффективным, а выздоровление — быстрым.
Универсальность
В клинике есть все необходимое оборудование для того, чтобы поставить правильный диагноз и провести качественное лечение: лабораторные исследования (анализы), рентгенодиагностика, УЗИ.
Комфорт
Удобные палаты стационара оборудованы душевыми, системой вызова персонала, кондиционерами, телевизором и бесплатным Wi-Fi. Питание четырехразовое и включено в стоимость операций.
Профессионализм
Команда врачей состоит из мастеров своего дела, которые постоянно повышают свой профессиональный уровень, а также принимают участие в специализированных семинарах и конференциях, в том числе — международных.
Безопасность
Стерилизация хирургических инструментов проводится низкотемпературной плазмой, а также с использованием современных паровых автоклавов. Это гарантирует защиту от инфекционных осложнений и безопасность лечения.
Когда удаление опухоли поджелудочной железы необходимо
- необходимость в удалении небольшого первичного очага, обнаруженного на начальных стадиях, с целью полного излечения пациента;
- удаление новообразования при обширном вовлечении в процесс желчных протоков с целью устранения застоя желчи и восстановления желчеотделения во внешнюю среду через стенты или кожу;
- паллиативная помощь , направленная на уменьшение симптомов онкологии , ухудшающих качество жизни больных;
- развитие опасных для жизни больного состояний, вызванных кровотечением из пораженных раком кровеносных сосудов.
Для записи на прием оставьте Ваш номер телефона
Хирурги, оперирующие опухоль поджелудочной железы
Березницкий Яков Соломонович
Хирург и онкохирург, врач по организации и управлению охраны здоровья, высшая квалификационная категория. д.м.н., проф. Медицинский директор клиники Garvis
1973, Днепропетровская государственная медицинская академия
Стаж работы: 47 лет
Астахов Глеб Владимирович
Хирург, высшая квалификационная категория. Руководитель хирургического направления
1995, Днепропетровская государственная медицинская академия, лечебное дело
Стаж работы: 25 лет
Отзывы пациентов
Огромное спасибо коллективу клиники! Несколько лет мне не могли поставить правильный диагноз, а профессор Березницкий справился с этим заданием за один день! Операция прошла безупречно и период реабилитации тоже. Спасибо что вы есть!
Хочу выразить искреннюю благодарность за врачебный профессионализм и рекомендую всем обращаться к доктору. Огромное спасибо! Успехов в работе и благополучия.
Доброго дня)моего отца прооперировали 01.12.2020,оперирующим доктор Астахов Г.В.,анестезиолог Дудас А.Б.,профессионалы,все сделали на высшем уровне,умнички,спасибо вам большое)))благодарность всему персоналу стационара,отец остался очень доволен)))Клиника на высшем уровне,рекомендую)))Всем большое спасибо)))
Операции по удалению рака поджелудочной железы
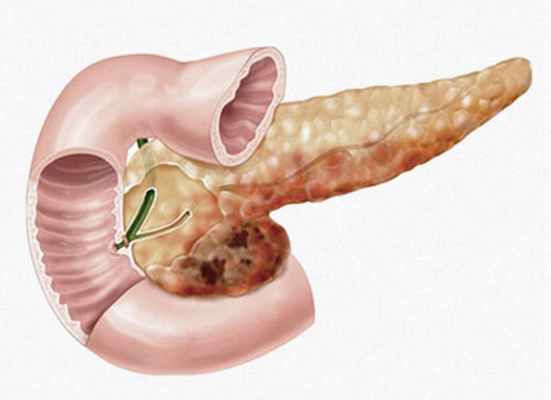
При раке поджелудочной железы выполняют радикальные (направленные на удаление опухоли) и паллиативные (для уменьшения симптомов и увеличения продолжительности жизни) операции. В зависимости от размеров, расположения и других характеристик злокачественной опухоли, может быть выполнен один из следующих видов хирургических вмешательств:
- дистальная комбинированная резекция поджелудочной железы;
- стандартная панкреатодуоденальная резекция (операция Уиппла);
- гастропанкреатодуоденальная резекция;
- расширенная панкреатодуоденальная или гастропанкреатодуоденальная резекция;
- панкреатэктомия;
- расширенная тотальная панкреатодуоденэктомия.
Любая из этих операций очень сложна. Хирург должен выбрать оптимальный вид вмешательства, правильно выполнить его, наложить анастомозы, чтобы восстановить отток желчи и сока поджелудочной железы, сшить кишку и желудок. Лучше всего такие вмешательства выполняют в специализированных клиниках, где постоянно оперируют больных с раком поджелудочной железы, и хирурги имеют достаточный опыт. Мы подберем для вас такую клинику. Свяжитесь с нами:8 (495) 215-50-60
Обычно в операционную бригаду входит 4–5 хирургов, вмешательство продолжается 4–5 часов. Прогноз сильно зависит от того, насколько правильно выполнена операция. Важно тщательно придерживаться современных стандартов. Операции при раке поджелудочной железы – не тот случай, когда уместна импровизация и авторские методики.
Всегда ли можно выполнить операцию? Хирургия – единственный метод, который потенциально может избавить от экзокринного рака поджелудочной железы. К сожалению, только у одного из пяти пациентов в принципе возможно хирургическое лечение – у остальных четырех на момент установления диагноза опухоль уже успевает сильно прорасти в окружающие ткани и дать метастазы. Но и у этого одного из пяти рак удается удалить не всегда. Иногда, уже начав операцию, хирург обнаруживает, что резекция невозможна.
Дистальная резекция поджелудочной железы
Поджелудочная железа состоит из трех частей: головки, хвоста и тела. Во время дистальной резекции удаляют часть тела и хвост. Зачастую одновременно удаляют селезенку. Такие операции проводят, как правило, при нейроэндокринных опухолях, которые происходят из клеток, вырабатывающих инсулин и другие гормоны. Экзокринный рак к моменту обнаружения чаще всего прорастает в соседние ткани, дает метастазы, и хирургическое лечение становится невозможным.После удаления селезенки снижаются защитные силы организма, и пациент становится более уязвимым к инфекциям.
Панкреатодуоденальная резекция (операция Уиппла)
Эту операцию традиционно выполняют у большинства пациентов с экзокринным раком поджелудочной железы. Во время вмешательства удаляют головку поджелудочной железы (иногда вместе с телом), желчный пузырь, часть желчного протока и кишки (иногда вместе с частью желудка), близлежащие лимфатические узлы. Затем оставшиеся концы кишки соединяют между собой или с желудком, к кишке подшивают конец желчного протока, поджелудочную железу. Это очень сложная операция. Для того чтобы ее успешно выполнять, хирург должен ежегодно оперировать 15–20 таких пациентов. Но даже в этом случае из-за осложнений операции погибает 5% пациентов. Если хирург не имеет достаточного опыта, смертность составляет 15%.
Операцию Уиппла можно выполнять разными способами:
- Чаще всего делают большой разрез посередине живота.
- В некоторых клиниках практикуют лапароскопические вмешательства через проколы в брюшной стенке. Для этого нужно специальное оборудование, врачи должны обладать соответствующими навыками.
Основные осложнения после панкреатодуоденальной резекции:
- инфекции;
- несостоятельность швов на кишечнике;
- кровотечение;
- нарушение пищеварения, которое требует приема препаратов ферментов поджелудочной железы;
- непроходимость в месте соединения желудка с кишкой;
- нарушение стула;
- снижение веса;
- сахарный диабет (когда удаляют много эндокринной ткани, нарушается выработка инсулина).
Расширенная гастропанкреатодуоденальная резекция
В последнее время отношение врачей к операции Уиппла изменилось не в лучшую сторону. Она недостаточно эффективна, потому что часто остаются микрометастазы в лимфоузлах, которые хирург не удаляет во время вмешательства. В США, Японии и Европе сейчас чаще выполняют другую операцию: расширенную гастропанкреатодуоденальную резекцию. Во время нее удаляют:
- поджелудочную железу;
- часть желудка и тонкой кишки;
- желчный пузырь;
- часть желчных протоков;
- близлежащие лимфатические узлы;
- часть воротной вены и артерии, пораженные раком;
- забрюшинные лимфатические узлы.
Оперировать нужно сразу, как только установлен диагноз. Рак поджелудочной железы очень агрессивен, он быстро переходит в неоперабельную стадию, и прогноз резко ухудшается. К сожалению, в России не так много клиник, в которых выполняют радикальные операции при раке поджелудочной железы, и далеко не везде показатели частоты осложнений и выживаемости соответствуют американским и европейским.
Радикальная панкреатэктомия
Во время такого вмешательства полностью удаляют поджелудочную железу, а также желчный пузырь, часть кишки, желудка, селезенку. К радикальной панкреатэктомии в настоящее время прибегают редко. Иногда ее можно выполнить, если опухоль распространилась по всей поджелудочной железе.
Паллиативные операции
Если рак поджелудочной железы нельзя удалить, возможны некоторые хирургические вмешательства, которые помогают улучшить состояние пациента:
Каков прогноз после радикальных операций при раке поджелудочной железы?
Основные цифры при гастропанкреатодуоденальной резекции выглядят следующим образом:
- Во время операции погибает один пациент из ста.
- В течение года остаются в живых 30–70% пациентов.
- Средняя продолжительность жизни после операции – 12–15,5 месяцев.
- Пятилетняя выживаемость (количество пациентов, которые остаются в живых в течение 5 лет) – 3,5–15,7%.
Выполняют ли такие операции в России?
В России проводят радикальные вмешательства при раке поджелудочной железы, но выбор клиник, где есть врачи с соответствующим опытом, весьма невелик. Мы поможем подобрать клинику, в которой вас прооперируют на уровне западных онкологических центров.
Операция при раке поджелудочной железы
Хирургическое вмешательство – самый эффективный метод лечения рака поджелудочной железы. В клинике НАКФФ операции проводятся безопасно, с низким риском осложнений, низкой летальностью пациентов. Используются не только открытые, но и лапароскопические вмешательства. Наши хирурги проводят как радикальные, так и паллиативные операции.
Какие операции проводятся при раке поджелудочной железы
Операции при раке поджелудочной железы можно разделить на две группы:
В ходе радикальной операции врач удаляет опухоль, окружающие её ткани и лимфоузлы.
Паллиативные вмешательства обычно более щадящие. Полное удаление опухоли не требуется, лимфодиссекция не проводится. Целью операции является улучшение качества жизни пациента. Обычно хирургическое вмешательство направлено на устранение желтухи, боли в животе или кишечной непроходимости.
Варианты радикальных вмешательств:
- Панкреатодуоденальная резекция.
- Дистальная панкреатоспленэктомия.
- Секторальная резекция.
- Субтотальная панкреатэктомия.
- Тотальная панкреатэктомия.
- Пилоросохраняющая панкреатодуоденальная резекция.
Операция Уиппла
Чаще всего для лечения рака проводится панкреатодуоденальная резекция. В ходе операции врач удаляет головку поджелудочной железы, 12-перстную кишку, большой сальник, желчный пузырь, часть холедоха и часть желудка. Удаляются также лимфатические узлы.
После резекции органов, пораженных опухолью, проводится реконструктивный этап операции. Врач восстанавливает целостность желудочно-кишечного тракта, а также формирует анастомозы для нормального оттока желчи и панкреатического сока в тонкий кишечник.
Главный онколог, хирург
Доктор медицинских наук
Опыт работы: Более 30 лет
Операция Уиппла – технически сложная, а результаты во многом зависят от опыта и квалификации хирурга. Риск серьезных осложнений после хирургического вмешательства достигает 15%. На восстановление требуется несколько месяцев.
В последние годы удаление злокачественной опухоли поджелудочной железы всё чаще выполняется лапароскопическим методом. Исследования показали, что если операция проводится опытным хирургом, то она позволяет получить аналогичные показатели выживаемости пациентов по сравнению с открытым вмешательством. При этом лапароскопия менее травматичная. Пациенты после неё восстанавливаются быстрее.
Другие радикальные операции
Другие типы хирургических вмешательств применяются реже.
Дистальная панкреатоспленэктомия проводится, если опухоль появляется в хвосте поджелудочной железы. Врач удаляет эту часть органа, а также селезенку. Эти операции применяются редко. Во-первых, в хвосте поджелудочной железы рак развивается реже. Во-вторых, он обнаруживается позже, так как не вызывает желтухи. В итоге новообразования выявляются на поздней стадии, когда радикальное хирургическое вмешательство невозможно.
Тотальная панкреатэктомия предполагает удаление всей поджелудочной железы. После такой операции пациент вынужден пожизненно получать заместительную терапию инсулином и ферментами поджелудочной железы. Хирургическое вмешательство используется, только если опухоль не выходит за пределы поджелудочной железы, при этом поражает разные отделы органа и не прорастает в крупные сосуды.
Рак поджелудочной железы
Поджелудочная железа представляет собой орган брюшной полости, расположенный за желудком, размерами 15-22 см. Она состоит из головки, тела и хвоста. В составе поджелудочной железы выделяют два типа клеток. Одни отвечают за продукцию ферментов, участвующих в пищеварении (экзокринная часть). Вторые выделяют в кровь важные гормоны, регулирующие обмен веществ, такие как инсулин и глюкагон (эндокринная часть).

Злокачественную опухоль из клеток экзокринной части называют раком поджелудочной железы.
Опухоли из клеток, производящих гормоны классическим раком не являются. Это отдельная группа заболеваний, которые входят в широкое понятие “нейроэндокринные опухоли”.
Причины развития рака поджелудочной железы мало изучены. Известно, что такие факторы как курение табака, злоупотребление алкоголем, низкая физическая активность, ожирение, хронический панкреатит и контакт с тяжелыми металлами могут повышать риск развития опухоли.
Также рак поджелудочной железы чаще развивается у лиц с отягощенной генетикой. Особенно подвержены развитию опухоли пациенты с наследственными опухолевыми синдромами, такими как синдром Линча и наследственный рак молочной железы.
Рак поджелудочной железы обычно встречается у лиц старше 45 лет. Случаи заболевания у более молодых лиц являются редкостью, но также встречаются в клинической практике.
СИМПТОМЫ.
На ранних стадиях болезнь часто может протекать бессимптомно. На более поздних могут появиться жалобы на боль в животе, тошноту, рвоту и потерю веса.
Часто первым проявлением болезни становится желтуха. Ее развитие связано со сдавлением опухолью желчных протоков. Более редким проявлением дебюта заболевания может быть впервые выявленный диабет. Как правило, это проявляется повышенной жаждой, частым и обильным мочеиспусканием, сухостью во рту.
ДИАГНОСТИКА.
При подозрении на опухоль поджелудочной железы доктор помимо общего осмотра может назначить дополнительные обследования:
УЗИ брюшной полости – позволяет оценить наличие и примерные размеры опухоли в животе.
Компьютерная томография (КТ) / Магнитно-резонансная томография (МРТ) – позволяют с высокой точностью оценить наличие, размер и расположение опухоли и возможных метастазов. КТ и МРТ являются золотым стандартом обследования в онкологии.
Магнитно-резонансная холангиопанкреатография (МРХПГ) – метод позволяющий изучить желчные протоки. Важный метод при диагностике желтух, исключения воспалительных изменений желчного дерева.
Эндоскопическаяультрасонография (ЭУС) – способ визуализации желудка и начальных отделов тонкой кишки с помощью гибкого зонда (эндоскопа) с видеокамерой и УЗИ-датчиком.В некоторых случаях позволяет сделать вывод о стадии опухоли.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) – метод позволяющий оценить состояние желчных протоков и протока поджелудочной железы. Может понадобиться при решении вопроса о стентировании протоков.
Диагностическая лапароскопия – хирургическая операция в ходе которой видеоаппаратура погружается в брюшной полость для непосредственной оценки опухоли и/или метастазов, либо с целью биопсии (забора опухолевого материала).
Исследование крови на уровень онкомаркеров. Основные маркеры, которые по научным данным связаны с раком поджелудочной железы – Са19.9, РЭА. Сa 19.9 имеет наибольшее значение и часто используется хирургами для контроля успешности операции и в качестве косвенного маркера рецидива болезни. При этом, онкомаркеры не подходят для ранней диагностики и скрининга рака поджелудочной железы.
Биопсия – обязательный компонент диагностики перед началом лечения. В ходе прокола кожи под контролем УЗИ или КТ, либо в процессе диагностической операции, происходит получение кусочка опухоли. Этот кусочек подвергается гистологическому (ГИ) и иммуногистохимическому (ИГХ) исследованию, после чего диагноз “рак” подтверждается или опровергается. При исследовании может быть выявлена нейроэндокринная опухоль или другой процесс, например, лимфома, что глобально меняет тактику лечения пациента.
Начать специфическое лечение до результатов биопсии невозможно!
После подтверждения диагноза необходимо пройти процедуру стадирования (установления стадии), если она не была выполнена заранее. Рекомендуемая процедура включает в себя выполнение КТ трех зон (грудная клетка, брюшная полость и малый таз), либо КТ грудной клетки и МРТ брюшной полости и малого таза. Эти исследования помогают оценить распространенность опухолевого процесса, что влияет на выбор тактики лечения.
ЛЕЧЕНИЕ.
При ранних стадия (I-III) рака поджелудочной железы основным методом лечения является хирургическая операция. Существует несколько ее типов:
- ПДР (панкреатодуоденальная резекция, операция Уиппла) для опухолей головки железа. Удаляется головка поджелудочной железы, желчный пузырь, двенадцатиперстная кишка, часть желчных протоков, лимфоузлы и иногда часть желудка.
- ККР (корпорокаудальная резекция, дистальная резекция) при опухолях тела и хвоста.Удаляется тело и хвост поджелудочной железы, иногда вместе с селезенкой, а также лимфоузлы.
- Тотальная панкреатэктомия при опухолях головки и тела – удаляется вся поджелудочная железа с частью тонкой кишки, желудка и общего желчного протока, желчным пузырем и селезенкой, а также лимфоузлами.
Данные вмешательства могут проводиться в рамках открытого доступа (большой разрез) или малоинвазивной (лапароскопической) хирургии (малые разрезы).
Операция считается одной из наиболее сложных в хирургической онкологии и обычно проводится в крупных специализированных учреждениях ( В СПб больнице РАН опытными врачами проводятся все перечисленные виды хирургического лечения ) .
Во всех случаях, когда речь идет об операции хирург должен оценить возможность радикально удалить опухоль. Чаще всего ему может мешать вовлечение в рост опухоли крупных сосудов. Все опухоли могут быть разделены на 3 группы:
- Резектабельные – операцию можно провести без технических проблем
- Погранично-резектабельные – операция возможна, но технически затрудительна. Может потребоваться дополнительная помощь сосудистых хирургов или (чаще) предоперационная химиотерапия
- Нерезектабельные – опухоль технически не удалима.
После операции пациентов могут беспокоить такие проблемы как потеря веса, диарея, другие нарушения пищеварения. В связи с тем, что при удалении части железы снижается количество ферментов. Пациенты, как правило, должны принимать ферменты в виде лекарства. Для определения дозы ферментных препаратов используется анализ на определение эластазы кала.
Помимо хирургического лечения при ранних стадиях всем пациентам показана химиотерапия (cм.ниже). Чаще всего она проводится после операции с целью профилактики рецидива (возврата заболевания в будущем).
Иногда химиотерапия проводится до операции с целью уменьшить объем опухоли (при погранично-резектабельном раке) и повлиять на невидимые глазом опухолевые клетки, которые могут стать источником рецидива (при резектабельном и погранично-резектабельном раке). Суммарный срок курса химиотерапии в среднем составляет 6 месяцев.
Если опухоль пациента неоперабельна, либо имеются отдаленные метастазы (печень, легкие, кости и т.д), то пациенту показана лекарственная терапия. Она направлена на увеличение продолжительности жизни и улучшение ее качества за счет уменьшения симптомов заболевания.
Основной метод лекарственного лечения – химиотерапия.
Химиотерапия предусматривает внутривенное введение в организм веществ, которые называются цитостатиками. Они нарушают процесс деления клеток, препятствуя росту опухоли.
Лечение проходит в виде циклов с введением препаратов 1 раз в 7, 14 или 21 день.
Могут использоваться как комбинированные режимы (несколько препаратов), так и монотерапия (1 препарат).
К наиболее распространенным схемам лечения при раке поджелудочной железы относятся:
2. Гемцитабин + nab-паклитаксел
6. 5-фторурацил или капецитабин
Выбор конкретной схемы зависит от индивидуальных особенностей пациента, его сохранности, сопутствующих заболеваний. Комбинированные режимы больше подходят пациентам с хорошим соматическим статусом, без значимых сопутствующих заболеваний или состояний. Монотерапия применяется у более ослабленных пациентов.
Для контроля эффективности химиотерапии каждые 2-3 цикла (6-8 недель) проводится обследование (КТ и/или МРТ). В ходе обследования оценивается динамика размеров опухоли и метастазов. При отрицательной динамике (рост опухоли) схема лечения может поменяться (смена линии).
*Химиотерапия может быть начата только у пациента в стабильном состоянии. Иногда может потребоваться коррекция симптомов на первом этапе и лишь потом переход к основному лечению. Например, пациенты с нарастающей желтухой часто требуют срочного дренирования протоков (установку специальной трубки для отведения желчи).
Иногда в лечении рака поджелудочной железы применяются и другие методы лечения, такие как таргетная терапия или иммунотерапия.
Врач может порекомендовать исследование опухолевого материала на предмет маркеров MSI/dMMR (микросателлитная нестабильность) или мутации BRCA ½ и NTRK. Эти тесты помогают определиться, будет ли опухоль чувствительна к лечению таргетными и иммунопрепаратами. Как правило, эти современные виды лечения назначаются при неэффективности классических режимов химиотерапии у пациентов, имеющих соответствующие генетические поломки (см.выше).
ЛУЧЕВАЯ ТЕРАПИЯ И РАК ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ.
Лучевая терапия имеет ограниченное применение у пациентов, страдающих раком поджелудочной железы. В некоторых случаях облучение может проводиться по следующим показаниям:
- В качестве первичного лечения в сочетании с химиотерапией
- В качестве послеоперационного лечения (для снижения риска рецидива)
- В качестве противоболевой терапии на область метастатического поражения
СОПРОВОДИТЕЛЬНАЯ ТЕРАПИЯ И ПАЛЛИАТИВНАЯ ПОМОЩЬ.
В ходе лечения рака поджелудочной железы пациенты могут столкнуться с рядом проблем, связанных как с самим заболеванием, так и побочными эффектами лечения.
Борьбой с осложнениями занимается мультидисциплинарная команда в составе химиотерапевта, хирурга, терапевта, нутрициолога (специалиста по питанию) и других врачей. Правильно подобранная сопроводительная терапия позволяет улучшить качество жизни пациентов даже в очень тяжелых ситуациях.
В СПб больнице РАН проводятся все виды современного лечения рака поджелудочной железы. Для осуществления лучевого метода лечения онкологи СПб больницы РАН направляют на лечение в специализированные центры.
Операции при опухоли поджелудочной железы
Операции при раке поджелудочной железы могут выполняться с целью радикального удаления опухоли, либо паллиативно, для уменьшения объема опухолевой ткани и/или устранения жизнеугрожающих осложнений.
В большинстве случаев злокачественные опухоли поджелудочной железы диагностируются на поздних стадиях, поэтому радикальная операция возможна приблизительно у 15% пациентов. Стоит отметить, что такие операции – длительные, объемные, травматичные и сопряжены с высоким риском осложнений как в интраоперационном, так и послеоперационном периодах. Вместе с тем это единственный метод радикального лечения, который позволяет продлить жизнь пациента на несколько лет.
При выборе тактики лечения врачи опираются на критерии операбельности рака поджелудочной железы, разработанные NCCN, с помощью которых определяются резектабельные, нерезектабельные и пограничные опухоли.
Состояние резектабельности опухоли поджелудочной железы:
- опухоль не затрагивает верхнюю брыжеечную артерию;
- чревный ствол и печеночная артерия интактны;
- верхняя брыжеечная вена и воротная вена проходимы.
Состояние пограничной операбельности опухоли:
- верхняя брыжеечная вена инфильтрирована опухолью менее, чем на половину своей окружности, либо имеется контакт опухолевых очагов со стенкой сосуда;
- инфильтрирован футляр печеночной артерии на небольшом протяжении. В этом случае оперирующий врач должен быть готов к резекции сосуда с последующим проведением пластики;
- возможно вовлечение в опухолевый процесс короткого сегмента верхней брыжеечной вены или воротной вены, при этом стенка сосуда выше и ниже места инфильтрации должна быть абсолютно неизмененной.
Признаки нерезектабельности опухоли:
- окружность верхней брыжеечной артерии инфильтрирована более чем наполовину;
- опухолевая инфильтрация чревного ствола, при которой нет возможностей выполнения реконструктивной пластики после удаления пораженного сегмента сосуда;
- полная окклюзия верхней брыжеечной вены и/или воротной вены.
Следует учитывать, что погранично-операбельные опухоли — это весьма условный термин. Раньше считалось, что вовлечение в процесс сосудистых образований является препятствием для оперативного лечения. Современные возможности хирургии позволяют удалить опухоль и восстановить целостность сосудистых коллекторов с использованием аллогенных трансплантатов. Возможность проведения таких операций зависит от навыков оперирующего хирурга и технической оснащенности клиники, поэтому пациентов с признаками пограничной резектабельности рекомендуется направлять в лечебные учреждения более высокого уровня для получения второго экспертного мнения и повторной оценки резектабельности.
Боль при злокачественных опухолях ПЖ
Боль при раке поджелудочной железы носит сильный, мучительный характер и локализуется в верхней части живота. Она может отдавать в позвоночник, грудину, сердце, лопатки и руки. В ряде случаев именно боль является первым признаком заболевания, в других ситуациях она присоединяется позже — при прогрессировании злокачественного процесса.
При установленном диагнозе для облегчения симптома пациент должен принимать анальгетики, в том числе наркотического ряда. Как правило, используется морфин. Предпочтение отдается препаратам для перорального применения. Но при развитии обструкции пищеварительного тракта или нарушении акта глотания возможно применение пластыря или инъекций.

Для пациентов, которые не переносят анальгетики или при снижении их эффективности можно применять блокаду солнечного сплетения (сеть нервных окончаний, располагающихся позади поджелудочной железы). Анальгезирующие препараты вводятся либо чрескожно под контролем КТ, либо под контролем эндоскопического УЗИ через стенку желудка. Эффект достигается у 50-90% больных и держится от 1 месяца до года.
Виды оперативного вмешательства при злокачественных опухолях поджелудочной железы
К радикальным операциям при раке поджелудочной железы относят:
- Гастропанкреатодуоденальная резекция — частичное удаление желудка, поджелудочной железы и двенадцатиперстной кишки с сохранением пилоруса или без него. Такие вмешательства применяются при локализации опухоли в головке ПЖ.
- Панкреатэктомия — полное удаление поджелудочной железы. Такие вмешательства используются при локализации опухоли в теле и хвосте железы. Для хирурга технически полное удаление железы несколько проще, чем частичное, но после таких вмешательств пациент должен будет пожизненно принимать гормональнозаместительную и ферментозаместительную терапию.
- Дистальная панкреатэктомия — производится резекция тела и хвоста поджелудочной железы, а также удаление селезенки. Такие операции выполняются крайне редко ввиду особенностей распространения опухолевого процесса.
Радикальные операции могут выполняться как открытым лапаротомическим доступом, так и с помощью эндоскопического оборудования через несколько маленьких проколов. Но и в том и другом случае необходимо удаление лимфатических узлов в стандартном объеме.
Следует отметить, что решение о возможности проведения радикального вмешательства может приниматься непосредственно во время операции, после ревизии тканей, куда чаще всего распространяется опухоль. Не исключены случаи, когда при обнаружении признаков нерезектабельности врач прекращает первоначально запланированную операцию и приступает к паллиативным вмешательствам.
К паллиативным операциям относят:
- операции внутреннего желчеотведения — эндоскопическое стентирование желчных протоков, наложение билиодигестивных анастомозов и др.;
- операции, направленные на организацию наружного дренирования желчных путей — чрезкожное чреспеченочное дренирование.
Такие операции не избавляют пациента от опухоли, но устраняют или предотвращают развитие таких жизнеугрожающих состояний, как механическая желтуха или непроходимость органов ЖКТ. Дело в том, что опухоли поджелудочной железы могут врастать или сдавливать желчные протоки, приводя к застою желчи и, как следствие, к критическому повышению уровня билирубина. Если вовремя не купировать такое состояние, оно может привести к гибели пациента. После паллиативных операций продолжительность жизни пациентов в среднем составляет около 8 месяцев.
Радикальные операции при опухолях головки поджелудочной железы
При раке, локализующемся в головке поджелудочной железы, проводят гастропанкреатодуоденальную резекцию. Во время операции удаляют 2/3 желудка, желчный пузырь, головку ПЖ, двенадцатиперстную кишку и лимфатические узлы. Только таким образом можно резецировать все поврежденные раком ткани и пути его метастазирования.
В ряде случаев желудок не трогают. Этот вариант хирургического вмешательства называется операцией по Лонгмире/Траверсо. При ней также возможно сохранение пилоруса — сфинктера привратника желудка. Такая техника позволяет предотвратить развитие ряда проблем с пищеварением. Заключительным этапом выполняют восстановление непрерывности пищеварительного тракта и выведение протоков пищеварительных желез в желудок или кишечник с помощью анастомозов.
Возможными проблемами после таких вмешательств могут быть:
- несостоятельность анастомозов из-за их разрушения едким соком поджелудочной железы;
- нехватка пищеварительных ферментов;
- резекция желудка может привести к миграции кишечных бактерий в вышележащие отделы ЖКТ и развитию инфекционных осложнений;
- развитие демпинг-синдрома — поступление в тонкий кишечник необработанной пищи. При этом возникают приступы учащенного сердцебиения, скачок артериального давления, диарея, снижение массы тела вплоть до кахексии. В тяжелых случаях приступы тахикардии могут длиться несколько часов.
Тотальная панкреатэктомия
Полное удаление поджелудочной железы производится при злокачественном поражении всех тканей органа в случаях, когда опухоль не выходит за его пределы. Во время операции удаляется вся железа, селезенка, часть желудка, желчный пузырь, и часть тонкой кишки.
После операции пациента ожидают глубокие нарушения в области углеводного обмена и пищеварения. Чтобы скорректировать эти состояния необходимо пожизненно принимать инсулин и пищеварительные ферменты.
Последствия операций на поджелудочной железе
Еще несколько десятков лет назад хирурги предпочитали не связываться с поджелудочной железой вообще, поскольку ее повреждение во время операции могло стать фатальным для больного. Сегодня, с развитием хирургических технологий и фармацевтики возможна жизнь даже после тотальной панкреатэктомии.
В целом последствия после онкологических операций на поджелудочной железе наблюдаются всегда, так как происходит полная или частичная утрата органа, ответственного как за углеводный обмен, так и за секрецию пищеварительных ферментов. Чем больший объем железистой ткани удален, тем сильнее будут выражены нарушения. Чтобы компенсировать эти последствия, необходимо придерживаться ряда правил:
- строгая диета;
- соблюдение режима питания;
- прием ферментозамещающих препаратов;
- коррекция углеводного обмена с помощью инъекций инсулина.
Диета и режим питания
Первые несколько дней после операции пероральное питание невозможно, поэтому пациент должен получать поддерживающие растворы внутривенно. Затем все же следует отдавать предпочтение кормлению через рот.
Пищу следует принимать маленькими порциями 5-6 раз в день. Она должна быть приготовлена на пару или протушена. В целом рекомендуется отдавать предпочтение блюдам, богатым белками и, по возможности, отказаться от «легких» углеводов и жиров.
Необходимо исключить ряд продуктов, например, свежий хлеб и выпечку, все виды приправ, острых блюд, копчености, маринады, шоколад, сладости, молочные продукты. Более подробные рекомендации даст лечащий врач с учетом особенностей конкретного клинического случая.
Во время каждого приема пищи необходимо принимать ферментные добавки. Это могут быть альфа-амилаза, фестал, креон, микразим и др. Они нормализуют переваривание пищи и устраняют чувство тяжести, тошноту и явления диспепсии.
Терапия инсулином
При полном удалении поджелудочной железы для нормализации углеводного обмена необходима терапия синтетическим инсулином, аналогично тому, как это делают больные с сахарным диабетом. Подбор дозы и режим введения препарата определяется врачом-эндокринологом индивидуально для каждого пациента.

Восстановление
Операции при злокачественных опухолях поджелудочной железы обширны и травматичны, поэтому пациент будет нуждаться в уходе. В первые 2-3 дня он будет находиться в условиях реанимации. Если все в порядке, пациента переводят в профильное отделение.
Для того чтобы избежать таких осложнений как тромбозы, спайки и пневмонии, рекомендуется ранняя мобилизация, если нет противопоказаний. В первое время пациенту достаточно просто переворачиваться в постели и выполнять специальные упражнения и дыхательную гимнастику. Чтобы снизить нагрузку на область швов, их можно придерживать подушкой. После того как больной окрепнет, ему разрешается сидеть и вставать с постели для коротких прогулок. На этом этапе уже можно использовать послеоперационный бандаж. В среднем, сроки госпитализации варьируют в пределах 2-4 недель, в зависимости от способа проведения операции (лапароскопически и лапаротомически).
После резекции поджелудочной железы все пациенты теряют вес. Чтобы пищеварительная система приспособилась к новым условиям работы, необходимо 1,5–3 месяца. Весь этот период нужно строго следовать рекомендациям касательно диеты. При полном удалении железы этих ограничений придется придерживаться пожизненно, также, как и принимать гормонозаместительные и ферментные препараты.
Прогноз
Радикальная операция при злокачественной опухоли поджелудочной железы – это единственный способ полностью устранить рак. Если возникают рецидивы, принимается решение о выборе дальнейшей тактики лечения. Это может быть химиотерапия, радиотерапия, гормональное лечение и другие методы.
У врачей «Евроонко» имеется большой опыт лечения пациентов, страдающих раком поджелудочной железы. Несмотря на достаточно агрессивную форму заболевания, пациентам с диагнозом «рак поджелудочной железы» помочь можно всегда. В одних случаях удается достичь увеличения продолжительности жизни, в других — снятия болевого синдрома и улучшения качества жизни.
Читайте также:
