Травма височной кости на томограммах
Добавил пользователь Владимир З. Обновлено: 29.01.2026
Курский государственный медицинский университет Минздрава России, Курск, Россия, 305004
кафедра лучевой диагностики и терапии Курского государственного медицинского университета Минздрава России, Курск, Россия, 305000
кафедра лучевой диагностики и терапии Курского государственного медицинского университета Минздрава России, Курск, Россия, 305000
Наблюдение перелома пирамидки височной кости, приведшего к летальному исходу
Журнал: Вестник оториноларингологии. 2018;83(2): 51‑53
Курский государственный медицинский университет Минздрава России, Курск, Россия, 305004
Представлен клинический случай перелома костей свода и основания черепа с повреждением сигмовидного синуса, яремной вены и внутренней сонной артерии в пирамидке височной кости, сопровождающегося массивным кровотечением из наружного слухового прохода и приведшего к летальному исходу.
Курский государственный медицинский университет Минздрава России, Курск, Россия, 305004
кафедра лучевой диагностики и терапии Курского государственного медицинского университета Минздрава России, Курск, Россия, 305000
кафедра лучевой диагностики и терапии Курского государственного медицинского университета Минздрава России, Курск, Россия, 305000
Травмы глубоких зон уха в 50% случаев бывают комбинированными с поражением других частей головы и шеи. Тяжесть этих травм зависит от глубины поражения анатомических структур, располагающихся в височной кости. При продольных переломах каменистой части височной кости в большинстве случаев возникает разрыв барабанной перепонки, через которую наружу изливается кровь, а иногда и спинномозговая жидкость. Особое значение имеет сочетание раны уха с проникающей травмой костей черепа и в еще большей степени — с повреждением мозговых оболочек и вещества мозга.
Повреждения синусов твердой мозговой оболочки могут возникнуть как при открытой проникающей, так и при закрытой черепно-мозговой травме. Наиболее крупными венозными синусами твердой мозговой оболочки являются верхний продольный, поперечные, сигмовидные, а также прямой и пещеристые синусы [1].
При открытых ранениях и наружных кровотечениях из поврежденных синусов твердой мозговой оболочки или внутричерепных кровоизлияниях показано экстренное хирургическое вмешательство. Оно должно сопровождаться полным объемом мероприятий по возмещению кровопотери и максимально быстрой остановкой кровотечения.
На долю повреждений структур задней черепной ямки приходится 0,01—0,3% всех черепно-мозговых травм [1]. Чаще повреждения анатомических образований задней черепной ямки встречаются у больных с тяжелой черепно-мозговой травмой, множественными гематомами и ушибами головного мозга. Обычно они возникают при автомобильных авариях, падениях с высоты и при прямом воздействии травмирующего фактора на затылочную область. Как редкие описаны случаи повреждения структур задней черепной ямки инородными предметами через наружный слуховой проход и глазницу, развитие ишемического поражения ствола мозга при сдавлении позвоночной и основной артерий в месте перелома ската внедрившимися фрагментами мыщелка затылочной кости при ее переломе, а также при атлантоокципитальном повреждении вследствие компрессии ствола мозга эпидуральной гематомой [2].
При травме каменистой части (пирамидки) височной кости при отоскопии обычно выявляют перелом верхнезадней стенки наружного слухового прохода с типичным ступенчатым выступом и разрыв барабанной перепонки в верхних квадрантах. Подкожная эмфизема или пульсирующая гематома в области сосцевидного отростка свидетельствуют о его повреждении, в последнем случае с участием сигмовидного синуса, что сопровождается сильным кровотечением из наружного слухового прохода.
Такие клинические случаи являются редкими и казуистическими [3]. Приводим собственное клиническое наблюдение.
Больной Е., 36 лет, экстренно госпитализирован в нейрохирургическое отделение БМУ «Курская областная клиническая больница» 13.01.16 с диагнозом: открытая черепно-мозговая травма. Отогемоликворея справа.
Из анамнеза (со слов сопровождающих): получил травму 13.01.16 на работе (корова боднула в лицо), самостоятельно обратился за помощью в офтальмологическую больницу с травмой глазного яблока. Во время обследования развился судорожный припадок с потерей сознания, упал с высоты собственного роста, ударился головой об пол. Доставлен в приемное отделение КОКБ с ларингеальной маской, на искусственной вентиляции легких.
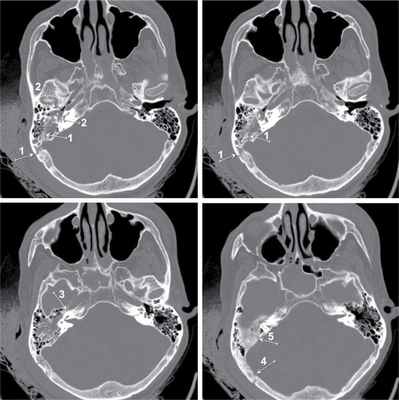
Объективное состояние больного при поступлении — кома III, шкала комы Глазго — 3 балла, пульс на сонных артериях — 40—50 уд/мин, слабого наполнения, аритмичный, АД — 80/40 мм рт.ст., мидриаз D=S, атония, арефлексия, цианоз кожи и слизистых оболочек. Доставлен в экстренную операционную, где продолжена интенсивная терапия. Проведено комплексное обследование, консультирован ЛОР-врачом, челюстно-лицевым хирургом. Выполнена фибробронхоскопия, первичная хирургическая обработка ран левого века и слизистой оболочки верхней губы. Отмечалась отогемоликворея справа, симптом «пятна» положителен. Гемодинамика на фоне вазопрессорной поддержки адреналина: пульс 90 уд/мин на сонных артериях, слабого наполнения, АД — 90/60 мм рт.ст., при увеличении показателей гемодинамики отмечалось обильное кровотечение из наружного слухового прохода, наложена асептическая повязка. Выполнена компьютерная томография головного мозга: линейный перелом каменистой части височной кости, проходящий через сигмовидный синус, канал внутренней сонной артерии, стенки наружного слухового прохода; объемного воздействия на головной мозг не выявлено, базальные цистерны не деформированы (см. рисунок). Компьютерная томограмма пирамидок височных костей больного Е. (аксиальная проекция, режим «костного окна»). Стрелками указана линия перелома, проходящая через борозду сигмовидного синуса (1), стенки наружного слухового прохода (2), канал внутренней сонной артерии (3), затылочную кость (4), верхнюю грань пирамидки височной кости (5).
Больной транспортирован в отделение реанимации и интенсивной терапии, ввиду обильного кровотечения дополнительно наложена асептическая повязка и произведено пальцевое прижатие общей сонной артерии справа. Назначена повторная консультация ЛОР-врача. Обильное кровотечение из наружного слухового прохода усилилось, определяется травма нижней стенки наружного слухового прохода, барабанная перепонка имеет темно-синий цвет.
13.01.16 в 21.40 больной поступил в отделении реанимации и интенсивной терапии в крайне тяжелом состоянии. Продолжены реанимационные мероприятия, наблюдается кома III, шкала комы Глазго — 3 балла, гемодинамика поддерживалась на возрастающих дозах адреналина. Атония, арефлексия. Зрачки расширены D=S, фотореакция abs.
На фоне интенсивной терапии состояние больного не улучшилось, прогрессировала полиорганная недостаточность, продолжалось обильное кровотечение из наружного слухового прохода. В 22.30, несмотря на проводимые реанимационные мероприятия, произошла остановка сердечной деятельности.
Заключительный диагноз: основное заболевание — открытая черепно-мозговая травма. Перелом костей свода и основания черепа с повреждением сигмовидного синуса, яремной вены и внутренней сонной артерии в канале пирамидки височной кости. Ушиб головного мозга средней степени тяжести. Отогемоликворея справа. Массивное кровотечение из наружного слухового прохода. Эписиндром. Параорбитальная гематома слева. Ушибленные раны верхнего левого века, слизистой оболочки верхней губы. Кома III».
Осложнение основного заболевания: геморрагический шок IV степени.
Приведенное клиническое наблюдение является редкой и тяжелой патологией, с которой может встретиться практикующий врач-оториноларинголог.
Черепно-мозговая травма
Черепно-мозговая травма — механическое повреждение черепа и (или) внутричерепных образований (головного мозга, мозговых оболочек, сосудов, черепных нервов). Составляет 25—30% всех травм, а среди летальных исходов при травмах ее удельный вес достигает 50—60%. Как причина смертности лиц молодого и среднего возраста Ч.-м. т. опережает сердечно-сосудистые и онкологические заболевания.
Черепно-мозговую травму по тяжести делят на 3 стадии: легкую, среднюю и тяжелую. К легкой Ч.-м. т. относят сотрясение мозга и ушибы мозга легкой степени; к средней тяжести — ушибы мозга средней степени; к тяжелой — ушибы мозга тяжелой степени, диффузное аксональное повреждение и сдавление мозга.
Основными клиническими формами черепно-мозговой травмы являются сотрясение мозга, ушибы мозга (легкой, средней и тяжелой степени), диффузное аксональное повреждение мозга и сдавление мозга.
Сотрясение головного мозга отмечается у 60—70% пострадавших. Легкая диффузная черепно-мозговая травма, характеризующаяся нарушением сознания. Хотя часто указывается на кратковременный характер этого нарушения, но четкой договоренности о его продолжительности нет. Обычно не наблюдается макро- и микроскопических повреждений мозгового вещества. На КТ и МРТ изменений нет. Также считается, что потеря сознания не является обязательной. Возможные изменения сознания: спутанность, амнезия (главный признак СГМ) или полная утрата сознания. После восстановления сознания возможны жалобы на головную боль, головокружение, тошноту, слабость, шум в ушах, приливы крови к лицу, потливость. Другие вегетативные симптомы и нарушение сна. Общее состояние больных быстро улучшается в течение 1-й, реже 2-й нед. после травмы.
Ушиб (контузия) мозга. Различают ушибы головного мозга легкой, средней и тяжелой степени.
Ушиб головного мозга легкой степени отмечается у 10—15% больных с Ч.-м. т. Характеризуется нарушением сознания после травмы, длительность возможна до нескольких минут. После восстановления сознания типичны жалобы на головную боль, головокружение, тошноту и др. Неврологическая симптоматика обычно легкая (нистагм, признаки легкой пирамидной недостаточности в виде рефлекторных парезов в конечностях, менингеальные симптомы), чаще регрессирующая на 2—3 нед. после травмы. Лечение консервативное, проводится первоначально обязательно в стационарных условиях нейрохирургического отделения.
Ушиб мозга средней степени отмечается у 8—10% пострадавших. Характеризуется выключением сознания после травмы продолжительностью от нескольких десятков минут до нескольких часов. Выражена амнезия (ретро-, кон-, антероградная). Головная боль нередко сильная. Может наблюдаться повторная рвота. Иногда отмечаются психические нарушения. Отчетливо проявляется очаговая симптоматика, характер которой обусловлен локализацией ушиба мозга; зрачковые и глазодвигательные нарушения, парезы конечностей, расстройства чувствительности, речи и др. Эти симптомы постепенно (в течение 3—5 нед.) сглаживаются, но могут держаться и длительно. Лечение, в большинстве случаев, консервативное в нейрохирургическом отделении. В некоторых случаях, течение данного вида травмы осложняется появлением вторичных кровоизлияний и даже формированием внутримозговой гематомы, когда может потребоваться хирургическая помощь.
Ушиб головного мозга тяжелой степени отмечается у 5—7% пострадавших. Характеризуется выключением сознания после травмы продолжительностью от суток до нескольких недель. Данный вид травмы особенно опасен тем, что проявляется нарушением стволовых функций головного мозга, наблюдаются тяжелые нарушения жизненно важных функций – дыхания и системной гемодинамики. Пациент госпитализируется в отделение реанимации. Лечением коллегиально занимается врач-нейрореаниматолог и врач-нейрохирург. Общемозговая и очаговая симптоматика регрессируют медленно. Характерны стойки остаточные явления в виде нарушений психики, двигательного дефицита.
В случае формирования внутримозговой гематомы, являющейся причиной сдавления головного мозга показано оперативное лечение – трепанация черепа, удаление гематомы.
Внутримозговая гематома правой височной доли.
Диффузное аксональное повреждение головного мозга характеризуется длительным (до 2—3 нед.) коматозным состоянием, выраженными стволовыми симптомами (парез взора вверх, разностояние глаз по вертикальной оси, двустороннее угнетение или выпадение световой реакции зрачков, нарушение или отсутствие окулоцефалического рефлекса и др.). Часто наблюдаются нарушения частоты и ритма дыхания, нестабильность гемодинамики. Характерной особенностью клинического течения диффузного аксонального повреждения является переход из длительной комы в стойкое или транзиторное вегетативное состояние, о наступлении которого свидетельствует появление ранее отсутствовавшего открывания глаз спонтанно либо в ответ на различные раздражения. При этом нет признаков слежения, фиксации взора или выполнения хотя бы элементарных инструкций (данное состояние называют апаллическим синдромом). Вегетативное состояние у таких больных длится от нескольких суток до нескольких месяцев и характеризуется функциональным и/или анатомическим разобщением больших полушарий и ствола мозга. По мере выхода из вегетативного состояния неврологические симптомы разобщения сменяются преимущественно симптомами выпадения. Среди них доминирует экстрапирамидный синдром с выраженной мышечной скованностью, дискоординацией, брадикинезией, олигофазией, гипомимией, мелкими гиперкинезами, атаксией. Одновременно четко проявляются нарушения психики: резко выраженная аспонтанность (безразличие к окружающему, неопрятность в постели, отсутствие любых побуждений к какой-либо деятельности), амнестическая спутанность, слабоумие и др. Вместе с тем наблюдаются грубые аффективные расстройства в виде гневливости, агрессивности.
КТ картина при диффузно-аксональном повреждении головного мозга (диффузный отек, множество мелких кровоизлияний).
Лечение данного вида травмы проводится консервативно с участием нейрореаниматолога, нейрохирурга, врача и инструктора ЛФК (проводится ранняя двигательная реабилитация с целью предупреждения формирования контрактур в суставах).
Сдавление (компрессия) головного мозга отмечается у 3—5% пострадавших. Характеризуется нарастанием через тот или иной промежуток времени после травмы либо непосредственно после нее общемозговых симптомов (появление или углубление нарушений сознания, усиление головной боли, повторная рвота, психомоторное возбуждение и т.д.), очаговых (появление или углубление гемипареза, фокальных эпилептических припадков и др.) и стволовых симптомов (появление или углубление брадикардии, повышение АД, ограничение взора вверх, тоничный спонтанный нистагм, двусторонние патологические знаки и др.).
. Среди причин сдавления на первом месте стоят внутричерепные гематомы (эпидуральные, субдуральные, внутримозговые, внутрижелудочковые). Причиной сдавления мозга могут быть и вдавленные переломы костей черепа, очаги размозжения мозга, субдуральные гигромы, пневмоцефалия.
Эпидуральная гематома на компьютерной томограмме имеет вид двояковыпуклой, реже плосковыпуклой зоны повышенной плотности, примыкающей к своду черепа. Гематома имеет ограниченный характер и, как правило, локализуется в пределах одной-двух долей.
Эпидуральная гематома задней черепной ямки.
Лечение острых эпидуральных гематом.
- эпидуральная гематома объемом менее 30 см3, толщиной менее 15 мм, при смещении срединных структур менее 5 мм у пострадавших с уровнем сознания по ШКГ более 8 баллов и отсутствием очаговой неврологической симптоматики. Клинический контроль осуществляется в течение 72 часов с периодичностью каждые 3 часа.
1. Экстренное оперативное вмешательство
острая эпидуральная гематома у пострадавшего в коме (менее 9 баллов по ШКГ) при наличии анизокории.
2. Срочное оперативное вмешательство
эпидуральная гематома более 30 см3 независимо от степени угнетения сознания по ШКГ. В отдельных случаях при незначительном превышении указанного объёма эпидуральной гематомы и полностью компенсированном состоянии пострадавшего с отсутствием симптоматики допустима консервативная тактика с динамическим КТ контролем ситуации.
Абсолютными показаниями к хирургическому лечению при повреждениях задней черепной ямки являются эпидуральные гематомы > 25 см3, повреждения мозжечка латеральной локализации > 20 см3, окклюзионная гидроцефалия, латеральная дислокация IV желудочка
Для субдуральной гематомы на компьютерной томограмме чаще характерно наличие серповидной зоны измененной плотности плосковыпуклой, двояковыпуклой или неправильной формы.
Лечение острых субдуральных гематом.
1. При острой субдуральной гематоме толщиной >10 мм или смещении срединных структур > 5 мм независимо от неврологического статуса пострадавшего по ШКГ.
Лечение вдавленных переломов костей черепа.
Оперативное лечение показано при наличии признаков повреждения твердой мозговой оболочки (ТМО), значительной внутричерепной гематомы, вдавления больше 1 см, вовлечения воздухоносных пазух, косметического дефекта.
Принципы оперативного лечения..
для снижения риска инфицирования рекомендуется раннее хирургическое вмешательство; устранение вдавления и хирургическая обработка раны являются основными элементами операции. При отсутствии инфицирования раны возможна первичная костная пластика.
Оскольчатый перелом костей черепа с наличием вдавления в полость черепа.
Прогноз при легкой Ч.-м. т. (сотрясение, ушиб мозга легкой степени) обычно благоприятный (при условии соблюдения рекомендованного пострадавшему режима и лечения).
При среднетяжелой травме (ушиб мозга средней степени) часто удается добиться полного восстановления трудовой и социальной активности пострадавших. У ряда больных развиваются лептоменингит и гидроцефалия, обусловливающие астенизацию, головные боли, вегетососудистую дисфункцию, нарушения статики, координации и другую неврологическую симптоматику.
При тяжелой травме (ушиб мозга тяжелой степени, диффузное аксональное повреждение, сдавление мозга) смертность достигает 30—50%. Среди выживших значительна инвалидизация, ведущими причинами которой являются психические расстройства, эпилептические припадки, грубые двигательные и речевые нарушения. При открытой Ч.-м. т. могут возникать воспалительные осложнения (менингит, энцефалит, вентрикулит, абсцессы мозга), а также ликворея.
Травма височной кости на томограммах
Травма височной кости на томограммах
Томографическое исследование височной кости после травм головы показано в случаях отоликвореи, риноликвореи, снижения слуха и паралича лицевого нерва.
КТ-исследование должно включать аксиальную, коронарную и саггитальную проекции. У пациентов без сознания или с неврологической симптоматикой КТ должна захватывать область головного мозга для исключения внутриглазной гематомы.
После интратекального введения йодного контраста может быть выполнена дополнительная серия томограмм для выявления места истечения цереброспинальной жидкости при ото-и риноликвореи.
Переломы височной кости делятся на продольные и поперечные, в зависимости от прохождения линии перелома. Продольные переломы встречаются чаще, чем поперечные в соотношении 5 к 1. Эта классификация, тем не менее, весьма условна, поскольку большинство переломов имеет свою особую конфигурацию.
Типичный продольный перелом включает чешую височной кости и переходит на сосцевидный отросток. Обычно прелом достигает наружного слухового канала и медиально входит в эпитимпанум, где производит разрыв цепи слуховых косточек. Отсюда перелом идет к верхнему краю пирамиды височной кости и следует по внутреннему или внешнему лабиринту.
Внутрилабиринтное прохождение перелома встречается редко, потому что ушная капсула чрезвычайно устойчива к травме. Внелабиринтное прохождение развивается либо кпереди, либо кзади от лабиринта. Переднее положение встречается чаще.
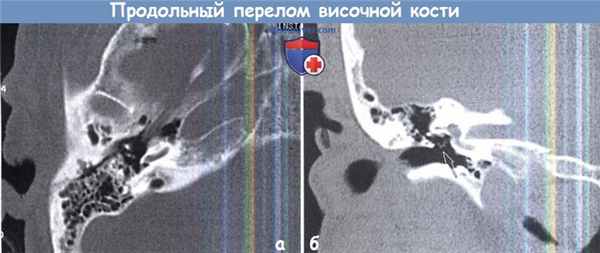
Продольный перелом правой височной кости:
А. Аксиальная; Б. Коронарная КТ. Перелом сосцевидной части распространяется на верхнюю стенку прохода и латеральную сторону аттика.
Цепь слуховых косточек разорвана в области наковальне-стременного сочленения (стрелки).
Поперечный перелом височной кости характерен пересечением вершины пирамиды перпендикулярно продольной оси пирамиды. Обычно перелом следует линии минимального сопротивления и идет от купола яремной ямки через лабиринт к верхнему каменистому гребню.
Перелом может «исчезать» на некоторых уровнях, чтобы вновь проявиться через несколько миллиметров. Этот кажущийся разрыв вызван не прерыванием перелома, а скорее тем фактом, что проекция линии перелома изменяет течение, в некоторых местах становясь невидимой.
Продольные переломы лучше видны на аксиальных и сагиттальных срезах, а поперечные — на аксиальных и коронарных.
Травматический разрыв цепи слуховых косточек часто возникает при продольных переломах, но может иметь место и без перелома. Дислокация молоточка происходит редко из-за спаянности с барабанной перепонкой и высокой прочности передней молоточковой связки. Наковальня же, напротив, вывихивается легко из-за непрочного крепления к молоточку и стремени. Переломы и дислокации подножной пластинки стремени выявляются редко, но последние могут быть заподозрены при наличии воздуха в преддверии.
Поперечный перелом с параличом нерва:
А. Аксиальная; Б. Коронарная КТ.
Перелом проходит через преддверие и затрагивает канал лицевого нерва кпереди от овального окна (стрелки). Травматическая дислокация стремени: коронарная КТ.
Тело наковальни смещено в наружный слуховой проход (стрелка).
а) Контузия и кровоизлияние в лабиринт. Кровоизлияние в просвет внутреннего уха может произойти после травмы. Если линия перелома пересекает внутреннее ухо, выявление крови имеет лишь теоретическое значение, так как у пациента необратимая полная глухота, паралич вестибулярного нерва или то и другое.
Если кровоизлияние произошло в результате контузии без перелома, диагноз может подтвердить МРТ. Исследование необходимо привести в ближайшие два дня после травмы пока не произошла трансформация дезоксигеногемоглобина в метгемоглобин, имеющий яркий сигнал на изображениях Т1 и Т2. Внутричерепное кровоизлияние в области, близкой ядру улитки и звукопроводящему пути, может также вести к временной или необратимой глухоте.
Спонтанное кровоизлияние в лабиринт может также наблюдаться у пациентов с серповидно-клеточной анемией вследствие вазообструктивного кризиса.
б) Травматический паралич лицевого нерва. Паралич лицевого нерва развивается сразу после травмы или через несколько часов/дней. Мгновенный паралич развивается при механическом пересечении нерва линией перелома. Отсроченный происходит в результате посттравматического отека в канале лицевого нерва.
Паралич имеет место в 25% случаев продольного перелома, чаще бывает отсроченным, и обратимым в 50%. При поперечных переломах паралич наблюдается в 50% случаев, и почти всегда мгновенный и необратимый. В некоторых случаях место повреждения канала лицевого нерва не может быть визуализировано при КТ. Изучая ход линии перелома, можно косвенно определить место повреждения канала.
в) Менингоцеле и менингоэнцефалоцеле. Менигоцеле и менингоэнцефалоцеле обычно формируются после травм крыши барабанной полости или ятрогенной травмы во время вмешательства на сосцевидном отростке и крайне редко бывают спонтанными. Мозговые оболочки и вещество мозга пролабируют через дефект в крыше в антрум или в аттик. Постоянная пульсация цереброспинальной жидкости передается через стенки менингоцеле, вызывая резорбцию окружающих костных стенок.
При КТ выявляется дефект крыши среднего уха и прилегающих мягкотканых структур. При МРТ менингоцеле имеет сигнал, идентичный цереброспинальной жидкости, а сигнал от энцефалоцеле идентичен головному мозгу.
Контузия лабиринта с кровоизлиянием: коронарная МРТ в режиме Т1 без контраста.
Отмечается высокий сигнал в преддверии и полукружных каналах, вызываемый кровью (стрелка). Менингоэнцефалоцеле:
А. Коронарная проекция КТ; Б. МРТ в режиме Т1.
Большой массив четко ограниченных мягких тканей пролабирует в наружный слуховой проход справа через широкий дефект верхней стенки.
Новообразование представляет собой менингоэнцефалолоцеле (стрелки).
- Вернуться в оглавление раздела "отоларингология"
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Травма черепа и уха, парез лицевого нерва и глухота
Пациентка Г-ва 23 лет, попала в автомобильную катастрофу, получила перелом основания черепа, ушиб мозга. Лечилась в отделении реанимации и нейрохирургии. Спустя 1,5 месяца после травмы сохранялся парез лицевого нерва, шум в ухе, практическая глухота, головокружение при подъеме с постели и ходьбе. При осмотре уха обнаружили тотальную перфорацию барабанной перепонки, а на компьютерной томограмме уха – экссудат в виде загустевшей крови в полости уха, перелом молоточка и подвывих наковальни. Была предложена операция на ухе. Цель операции – восстановление лица и слуха. Выполнена расширенная тимпаномастоидэктомия с тимпанопластикой. В ходе операции удалены осколки кости с поверхности канала лицевого нерва, протезированы слуховые косточки и барабанная перепонка. Через 3-4 недели после операции лицо восстановилось полностью, слух до 80%.
Пациент Б-ов 26 лет был сбит машиной, госпитализирован в реанимацию, затем в нейрохирургию. Диагностированы перелом основания черепа, пирамиды височной кости, отрыв слуховых косточек, парез лицевого нерва и тугоухость. В течение 6 суток пациент находился в тяжелом состоянии в отделении реанимации и 3 недели в отделении нейрохирургии. Однако после выписки из больницы сохранялась асимметрия лица и тугоухость 3 степени.
Через 1 месяц после травмы черепа мы провели операцию на ухе – ревизию канала лицевого нерва (были удалены осколки кости, которые сдавливали нерв) и выполнили протезирование слуховых косточек, пластику мембраны окна преддверия и барабанной перепонки. После операции лицо и слух восстановились.
Пациент Никита З., 8 лет. Из истории травмы. Никита и его младший брат Саша 4 лет играли пультом управления автоматических ворот. Никита просунул голову, а Саша в этот момент нажал на кнопку пульта и ворота закрылись. В результате Никита срочно доставлен в отделение реанимации с переломом основания черепа, пирамиды височной кости с двух сторон, кровоизлиянием в мозг. Были также парез лицевого нерва и тугоухость 3 степени, перелом слуховых косточек и разрыв перепонки.
Никита лечился в отделении нейрохирургии 2,5 недели, затем реанимобилем доставлен в ЛОР отделение для операции на ухе. Цель операции – восстановить лицо и слух. Выполнена расширенная операция на ухе, декомпрессия лицевого нерва и тимпанопластика. Через 2 часа ребенок вновь перевезен в нейрохирургию детской больницы, где продолжил лечение. Маленькому пациенту повезло, ему удалось вернуть слух и красивое лицо.
РЕЗЮМЕ. Таким образом, при травме черепа и височной кости пациент начинает лечение в отделении нейрохирургии. Последствия травмы - парез лицевого нерва, потеря слуха и головокружение, мы оперируем не позже 2-2,5 -3 месяцев. Чем больше времени проходит с момента травмы, тем меньше остается у пациента шансов на восстановление функций нерва и слуха. Пациент заканчивает реабилитацию под наблюдением невролога и физиотерапевта.
Переломы височной кости
Переломы височной кости возможны после тупой травмы головы, иногда вовлекаются структуры уха, вызывая потерю слуха, головокружение, нарушение равновесия или паралич лицевого нерва.
На переломы височной кости указывают:
Признак Баттла (заушной экхимоз)
Кровотечение из уха
Кровотечение может исходить из среднего уха (гемотимпанум) через разорванную барабанную перепонку Травматическая перфорация барабанной перепонки При травматической перфорации барабанной перепонки может быть кровотечение, утрата слуха,тиннитус и головокружение, резкая боль в ухе. Диагноз ставится на основании отоскопического исследования. Прочитайте дополнительные сведенияПереломы височной кости классифицируются согласно их ориентации относительно длинной оси каменистой части височной кости. Продольные переломы составляют 70–90% от всех переломов височной кости, а поперечные от 10 до 30%. Некоторые переломы могут иметь характерные признаки и тех, и других.
Продольные переломы могут проходить через среднее ухо и вызвать разрыв барабанной перепонки; в 20% случаев они вызывают паралич лицевого нерва Парез лицевого нерва Парез лицевого нерва (паралич Белла) – идиопатический внезапный односторонний периферический паралич лицевого нерва (VII пара). Идиопатический паралич лицевого нерва – это внезапный, односторонний. Прочитайте дополнительные сведенияПоперечные переломы пересекают лицевой канал височной кости и слуховой канал, вызывая паралич лицевого нерва приблизительно у 40% пациентов; иногда развиваются тугоухость (обычно нейросенсорная) и нарушение функций вестибулярного аппарата (например, головокружение, нарушение равновесия).
Редко, флюктуирующая нейросенсорная потеря слуха и вестибулярная дисфункция происходят при переломе височной кости и могут быть связанны с перилимфатической фистулой. Немедленный полный паралич лицевого нерва может указывать на сильное повреждение или сдавление лицевого нерва, тогда как отсроченное развитие полного паралича обычно подразумевает отек внутри неповрежденного лицевого нерва.
Диагностика переломов височной кости
Компьютерная томография (КТ)
Исследование остроты слуха и функции лицевого нерва
При подозрении на перелом височной кости рекомендовано экстренное выполнение КТ головы с особым вниманием к зоне височной кости. Во время первичного осмотра больным в сознании можно выполнить камертонные тесты Вебера и Ринне Объективное обследование Во всем мире около полумиллиарда человек (почти 8% мирового населения) страдают от потери слуха ( 1). У более 10% жителей США отмечается тугоухость определенной степени, которая создает им проблемы. Прочитайте дополнительные сведенияЛечение переломов височной кости
Лечение повреждений лицевого нерва, тугоухости, вестибулярной дисфункции и истекания спинномозговой жидкости (СМЖ)
Лечение направлено на ликвидацию паралича лицевого нерва, тугоухости, вестибулярной дисфункции и истекания СМЖ. Если паралич лицевого нерва с потерей проводимости возникает непосредственно после травмы, показана хирургическая ревизия. Отсроченный или неполный паралич лицевого нерва почти всегда поддается консервативному лечению, включая назначение кортикостероидов, которые отменяют постепенно.
Кондуктивная тугоухость требует восстановления цепочки слуховых косточек, которое проводится в срок от нескольких недель до нескольких месяцев после травмы. Обычно достигаются хорошие результаты. Нейросенсорная тугоухость чаще всего перманентная, не существует медикаментозных или хирургических методов ее лечения. Однако в редких случаях флюктуирующей нейросенсорной тугоухости может быть показана диагностическая тимпанотомия для обнаружения перилимфатической фистулы.
Когда причиной вестибулярной дисфункции является перилимфатическая фистула, восстановление может помочь избавиться от приступов головокружения. Когда дисфункция обусловлена повреждением вестибулярного нерва или вестибулярного лабиринта, несколько хирургических вмешательств могут улучшить состояние. Снять симптомы поможет назначение бензодиазепинов. Более длительное улучшение может обеспечить вестибулярная реабилитация.
Больные с переломами височной кости и истечением цереброспинальной жидкости из барабанной перепонки подлежат госпитализации из-за высокого риска развития менингита. Истечение обычно прекращается спонтанно в течение нескольких дней, хотя в некоторых случаях может потребоваться люмбальный дренаж или хирургическое ушивание дефекта. Канал уха не орошается или не обрабатывается. В некоторых учреждениях профилактические назначают антибиотики.
Ключевые моменты
Перелом височной кости может привести к кровотечению из уха, скоплению крови позади барабанной перепонки, потере слуха, вестибулярной дисфункции и/или к параличу лицевого нерва.
Проводят КТ с осмотром височной кости, направляют пациентов на аудиометрию и, при подозрении на паралич лицевого нерва, проводят Стимулирование лицевого нерва электрическим током.
Непосредственное лечение повреждений лицевого нерва, нарушения слуха, вестибулярной дисфункции и истекания спинномозговой жидкости.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Читайте также:
